Менингит это какая инфекция

Вирусный менингит — поражение оболочек головного мозга, протекающее по типу серозного воспалительного процесса и обусловленное вирусной инфекцией. Подобно менингитам другой этиологии вирусный менингит проявляется головной болью, тошнотой, повторными рвотами, наличием менингеальных симптомов. Его отличительными чертами являются острое начало, легкая степень нарушения сознания, непродолжительное течение и благоприятный исход. Вирусный менингит диагностируется на основании клинических данных, результатов анализа цереброспинальной жидкости и ее ПЦР-исследования. Лечение пациентов с вирусным менингитом заключается в проведении симптоматической терапии (жаропонижающие, анальгетики), по показаниям проводится противовирусная терапия.
МКБ-10

Общие сведения
Вирусный менингит представляет собой воспаление оболочек головного мозга (менингит), вызванное проникновением в них вирусов. В отличие от гнойного менингита, обусловленного бактериальной флорой, вирусный менингит сопровождается серозным воспалительным процессом. Для серозного воспаления характерно образование серозного выпота, который пропитывает оболочки головного мозга, приводя к их утолщению. Отек мозговых оболочек при вирусном менингите вызывает нарушение оттока цереброспинальной жидкости и приводит к повышению внутричерепного давления. Однако серозный тип воспаления не сопровождается массовой экссудацией нейтрофилов и гибелью клеточных элементов, поэтому вирусный менингит имеет более благоприятное течение, чем бактериальный.

Причины
Вирусный менингит является инфекционным заболеванием. Его возбудителями могут выступать различные вирусы, которые попадают в мозговые оболочки гематогенным, лимфогенным или периневральным путем. В зависимости от типа вируса вирусный менингит может возникнуть при контактном или воздушно-капельном заражении. Попадая в организм, вирусы проникают в подпаутинное пространство и инфицируют паутинную и мягкую мозговые оболочки. Распространение вирусов в вещество мозга с развитием энцефалита наблюдается в крайне редких случаях.
В 75-80% случаев вирусный менингит обусловлен энтеровирусной инфекцией (вирусами Коксаки и ЕСНО). Реже причиной вирусного менингита становится вирус эпидемического паротита, вирус Эпштейна-Барр (возбудитель инфекционного мононуклеоза), аренавирусы, цитомегаловирус, герпетическая инфекция, аденовирусы. ВИЧ-инфекция также может приводить к развитию вирусного менингита. Однако чаще при ней отмечаются лишь изменения в цереброспинальной жидкости, а вирусный менингит имеет бессимптомное течение. Вирусный менингит имеет сезонную заболеваемость зависящую от вида возбудителя. Большинство случаев заболевания приходится на летнее время, для вируса эпидемического паротита характерен пик заболеваемости зимой и весной.
Симптомы вирусного менингита
Как правило, инкубационный период вирусного менингита занимает от 2 до 4 дней. Характерно острое начало с подъема температуры тела до высоких цифр, общего недомогания и интоксикационного синдрома. Могут наблюдаться боли в мышцах, тошнота и рвота, анорексия, понос и боли в животе. Пациент может жаловаться на насморк, боли в горле и/или кашель. У грудных детей наблюдается напряжение или выбухание родничка. При вирусном менингите нередко отмечаются легкие нарушения сознания: сонливость или оглушенность. В некоторых случаях наоборот возможно беспокойство и возбуждение больного. При возникновении более тяжелых расстройств сознания (сопор, кома) необходимо проведение повторного обследования пациента и пересмотр диагноза.
Вирусный менингит сопровождается ярко выраженным менингеальным синдромом, который может проявляться с первого дня заболевания или манифестировать на вторые сутки. Он характеризуется постоянной мучительной головной болью, плохо снимаемой приемом анальгетиков, повторными рвотами, повышенной чувствительностью кожи (гиперестезией) и болезненным восприятием внешних раздражителей (шума, резких звуков, яркого света и т. п.). Характерно положение больного в постели: лежа на боку, голова запрокинута назад, колени приведены к животу, руки прижаты к груди.
При осмотре пациента, имеющего вирусный менингит, отмечается избыточное напряжение (ригидность) разгибательной группы мышц шеи, затрудняющее приведение подбородка к груди; положительные менингеальные симптомы. Симптомы Брудзинского: верхний — при пассивном сгибании головы происходит непроизвольное сгибание ног; нижний — разгибание согнутой под прямым углом ноги приводит к сгибанию второй ноги. Симптом Кернига — затруднение пассивного разгибания ноги согнутой под прямым углом. У детей грудного возраста показательным является симптом Лесажа (симптом подвешивания): если ребенка поднять, держа под мышки, то наблюдается сгибание ног и подтягивание их к животу.
Вирусный менингит отличается относительно коротким течением. Уже на 3-5 сутки температура тела падает до нормальных цифр, хотя в некоторых случаях наблюдается вторая волна лихорадки. Весь период заболевания длится от 7 до 14 дней, в среднем около 10 дней.
Диагностика
Заподозрить вирусный менингит неврологу позволяют характерные жалобы пациента, острое начало заболевания и наличие менингеальных симптомов. Для установления вирусного характера воспаления мозговых оболочек проводят люмбальную пункцию с исследованием цереброспинальной жидкости, ПЦР-исследования и выделение возбудителя.
Анализ цереброспинальной жидкости при вирусном менингите показывает незначительное увеличение белка, нормальное содержание глюкозы и лейкоцитоз. В первые 1-2 сутки вирусный менингит может сопровождаться нейтрофильным лейкоцитозом ликвора, что более характерно для бактериального воспаления. Однако отсутствие возбудителя при микроскопии различно окрашенных мазков цереброспинальной жидкости свидетельствует в пользу вирусной этиологии заболевания. Для ее подтверждения необходимо повторное исследование ликвора спустя 12ч, при котором в случае вирусного менингита наблюдается уменьшение числа нейтрофилов и нарастание количества лимфоцитов.
Анализ цереброспинальной жидкости позволяет дифференцировать вирусный менингит от других видов воспаления мозговых оболочек. Так, при лептоспирозной и туберкулезной этиологии менингита, а также при его опухолевом характере, наблюдающийся в цереброспинальной жидкости лимфоцитоз сочетается со снижением уровня глюкозы.
Выделение вируса является весьма сложной задачей, поскольку в цереброспинальной жидкости он содержится в небольшом количестве, а в других источниках (кровь, моча, кал, мазок из носоглотки) может находиться при носительстве или после перенесенной инфекции без развития вирусного менингита. Поэтому основным современным методом диагностики возбудителя при вирусном менингите является ПЦР- исследование цереброспинальной жидкости. Серологические реакции для диагностики вирусного менингита показательны только в случае сравнения их результатов в начале заболевания и спустя 2-3 недели. Из-за большой длительности такой диагностики она может носить лишь ретроспективный характер.
Пациентам, имеющим вирусный менингит, дополнительно проводят клинический анализ крови, биохимические пробы печени, определение электролитного состава крови, содержание в ней глюкозы, креатинина, липазы и амилазы. При атипичном течении вирусного менингита и сомнениях при его диагностике возможно проведение электромиографии, ЭЭГ, МРТ и КТ головного мозга.
Лечение вирусного менингита
В отношении вирусного менингита в большинстве случаев проводится симптоматическая терапия. Пациенту рекомендован покой, постельный режим, нахождение в затемненном помещении. Для купирования головной боли назначают анальгетики. Но зачастую она значительно уменьшается после снижения внутричерепного давления в результате диагностической люмбальной пункции. Температура тела выше 38°C является показанием к приему жаропонижающих препаратов (парацетамол, ибупрофен и др.).
Специфическая и неспецифическая противовирусная терапия вирусного менингита необходима у пациентов с ослабленным состоянием иммунной системы и у грудных детей. В таких случаях проводится внутривенное введение иммуноглобулина. Если вирусный менингит вызван вирусом герпеса или вирусом Эпштейн-Барр, то возможно применение ацикловира.
Прогноз
У взрослых вирусный менингит в большинстве случаев заканчивается полным выздоровлением. Примерно в 10% случаев отмечаются остаточные явления в виде астении, головной боли, небольших расстройств координации, легких нарушений интеллектуальной сферы (ухудшения памяти, затруднение способности к сосредоточению, некоторая невнимательность и пр.). Однако и они проходят спустя несколько недель, реже — месяцев. В грудном возрасте вирусный менингит может приводить к тяжелым осложнениям в виде стойкой тугоухости, задержки психического развития, нарушений интеллекта.
Инфекционный менингит — это патологический процесс, который характеризуется поражением спинного и головного мозга (его оболочек).
Недуг может диагностироваться в любом возрасте, но дети более восприимчивы к данному заболеванию, чем взрослые.
Патология опасна тем, что исходом воспалительного процесса может стать смерть пациента. Первые признаки инфицирования могут начать проявлять себя уже через час после заражения. Все будет зависеть от типа возбудителя.

Краткие сведения
Причиной развития менингита являются менингококки, пневмококки и гемофилы. Существует 2 формы данного заболевания:
- Первичная. Характеризуется самостоятельным развитием патологического процесса.
- Вторичная. Менингит появляется в результате осложнения другого заболевания, к примеру, отита, эпидемического паротита и пр.
Практически все известные медицине виды данного недуга протекают стремительно. В качестве исключения можно выделить туберкулезный менингит, который развивается постепенно.

Согласно наблюдениям специалистов, в группе риска быть инфицированными находятся:
- недоношенные дети;
- люди с различными пороками ЦНС;
- пациенты, имеющие травмы головы или спины.
Источником заражения является человек. От больного организма здоровому инфекция чаще всего передается воздушно-капельным путем, но есть и другие способы: через укус насекомого-носителя, через слизистые оболочки, при употреблении инфицированной воды или пищи, во время прохождения по родовым путям и пр.
Существует немало потенциальных источников заражения, поэтому перечислить их все достаточно сложно.
Если источником инфекционного менингита, в большинстве случаев, является человек, то виновником болезни — Neisseria meningitidis. Согласно статистическим данным, приблизительно у 10% людей данный патоген присутствует в носоглотке, но никак себя не проявляет.

Такие люди сами не болеют, но являются носителями недуга, то есть способны распространять его. Самая высокая смертность зарегистрирована в течение первого года жизни и во время пневмококковой инфекции.
Новорожденные дети находятся в большей опасности, так как процент летальных исходов среди других возрастных групп зараженных значительно меньше.
Те малыши, которым удалось справиться с менингитом, имеют долгосрочные последствия.
Инфекционный менингит может быть:
- менингококковым;
- гемофильным;
- пневмококковым.
Каждая из этих форм характеризуется определенными особенностями и представляет большую угрозу для жизни.
Менингококковый вид патологии
Причиной менингококкового менингита является возбудитель менингококк. Течение болезни характеризуется острым началом.
Менингококковая инфекция затрагивает базальную и выпуклую поверхности мозга. В месте воспаления образуется фибризно-гнойная или гнойная жидкость, которая покрывает собой человеческий мозг. Инфильтраты, которые возникают в области вдоль сосудов, проникают в сам головной мозг.
Данный патологический процесс приводит к развитию гиперемии. Сосуды в мозговом веществе начинают переполняться кровью, и это способствует появлению отека. Схожая клиническая картина отмечается и в области спинного мозга.
Если лечение менингококкового менингита не было начато вовремя или терапия была проведена не в соответствии с нормой, у пациента постепенно развивается водянка головного мозга со всеми сопутствующими симптомами.

Менингококковый менингит сопровождается тремя основными синдромами:
- менингеальный;
- гипертензионный;
- инфекционно-токсический.
Интоксикация организма считается одной из серьезнейших проблем, которые предстоит вынести пациенту.
Опасность заболевания в том, что оно быстро прогрессирует. Развитие менингококкового менингита, симптомы которого на начальной стадии могут полностью отсутствовать, прогрессирует быстро.
В медицинской практике нередко фиксировались случаи, когда после назофарингита сразу появлялись все признаки данной патологии.

Менингококковый менингит имеет следующую клиническую картину:
- значительное ухудшение самочувствия;
- повышение температуры тела до критической отметки;
- сильные головные боли (головокружение);
- ригидность мышц шеи;
- помутнение сознания;
- боль в глазах;
- повышенная чувствительность к свету;
- наличие постоянного чувства жажды;
- тошнота;
- рвота;
- судороги.
Когда менингококковый менингит поражает маленького ребенка, вышеперечисленные симптомы, кроме судорог, могут отсутствовать, так как стремительное течение болезни не дает им развиваться.
У детей старшего возраста часто отмечается замедленная реакция (заторможенность). Через несколько дней после появления первых симптомов менингококковый менингит может дополнительно усложниться возникновением характерной сыпи.
Она может быть локализована не только на кожных покровах, но и на слизистых оболочках. Сыпь бывает разных размеров и формы.
Если она появляется на начальном этапе заболевания, то это свидетельствует о том, что менингит будет протекать сложно.

У взрослых пациентов менингококковая инфекция может стать причиной развития галлюцинаций и бреда. При сильной интоксикации организма наблюдается снижение или полное отсутствие кожных и сухожильных рефлексов.
В недалеком прошлом осложнением заболевания являлось поражение суставов. В настоящее время такая особенность встречается редко и патологическим изменениям подвергаются только мелкие суставы.
Уже на вторые сутки после появления первых признаков симптомы нарастают. Судороги случаются чаще и длятся дольше. Все реакции притупляются. Зрачки сужаются и практически не реагируют на яркий свет. Дыхание пациента становится шумным и неглубоким.
У больных отмечается тахикардия. Часто случается непроизвольная дефекация или мочеиспускание.
Если был диагностирован менингококковый менингит, лечение должно быть начато как можно раньше. Это даст возможность избежать серьезных осложнений.
Гемофильный менингит
Гемофильный менингит — инфекционное заболевание, которое чаще всего поражает детей в возрасте от 3 месяцев до 6 лет. Генерализация процесса обусловлена угнетением местных и общих факторов неспецифической и специфической резистентности, вирулентностью возбудителя. Возникновение болезни возможно на фоне отита, гайморита, ОРВИ или пневмонии.
Как и при инфицировании менингококком, у пациентов с гемофильной формой недуга симптомы развивают быстро и они схожи. Лихорадочное состояние у больного может сохраняться длительное время, до 3 недель.
В отличие от предыдущей формы, патология считается менее опасной, так как имеет низкий процент развития случаев развития отека головного мозга и прочих осложнений. Менингиальный синдром выражен чаще умеренно, иногда не в полном объеме.

Пневмококковый менингит
В большинстве случаев, патология развивается на фоне другого воспалительного процесса. Болезнь не имеет возрастных границ, но чаще диагностируется у малышей и людей, возраст которых больше 50 лет.
После того как грамположительная бактерия пневмококк проникает в мозговые оболочки, начинается воспалительный процесс. Если своевременно не начать терапию, то инфекция быстро распространится по организму и вызовет поражение других органов и систем.
Характерным для пневмококковой формы заболевания, как и для других видов инфекционного менингита, считается быстрое развитие симптоматики.

Резкий прирост температурного показателя тела до критической отметки сочетается со следующими признаками:
- сильная неутихающая головная боль;
- интоксикация организма;
- ригидность мышц;
- судороги;
- повреждение нервов, которые контролируют работу глазного яблока;
- развитие легочно-сердечной недостаточности;
- отек мозга;
- сепсис.
Если своевременно не поставить диагноз и не начать лечение, как и другие формы менингита, пневмококковый может стать причиной летального исхода.
Диагностические мероприятия и лечение
Чтобы понять, болен человек менингитом или нет, недостаточно общих симптомов патологии. Достоверным методом диагностики является оценка свободы подвижности шеи и спинномозговая пункция.
После того как пациента с подозрением на данный недуг доставляют в больницу, всем окружающим его людям рекомендуется тоже пройти профилактическую диагностику, так как пациент с инфекционным менингитом заразен.
Для взятия биологического образца на анализ необходимо сделать прокол в области 4 и 5 позвонка.
Если жидкость (ликвор) будет прозрачной, то существует большой процент вероятности того, что пациент не болен менингитом, но для подтверждения диагностики материал отправляют на исследование в лабораторию.
Если ликвор мутный, то до того как будут получены результаты из лаборатории, пациенту назначают лечение. При менингите любая минута имеет значение.

Чтобы избежать отека мозга, который может наступить в любой момент и спровоцировать осложнения, пациенту дают соответствующие препараты.
Для подавления инфекции, которая привела к менингиту, назначают терапию антибиотиками широкого спектра действия, способными проникнуть в мозг. За счет того, что этот недуг вызывает рвоту, пациенту необходимо поддерживать водный баланс и восполнять утраченные минералы.
После того как было начато лечение, с периодичностью в 48 часов больному делают повторную пункцию. Если терапия была назначена вовремя и менингит поддается терапии, острота симптомов стихает приблизительно на 4 день. В случае серьезной угрозы для жизни больного перемещают в отдел реанимации.
После нормализации состояния пациента лечение антибиотиками продолжают до тех пор, пока не исчезнет опасность рецидива.
Самым негативным исходом болезни является смерть. Как правило, она наступает при отсутствии лечения на 1-2 день после начала патологии. Другое серьезное осложнение, которым опасен менингит, — повреждение черепно-мозговых нервов. В зоне поражения могут оказаться слуховой и зрительный нервы — это приводит к глухоте и слепоте.
На тех участках, где была локализована сыпь, нередко появляется некроз. В зоне риска оказывается и сердце. У некоторых пациентов осложнение проявляется в воспалении сердечной мышцы.
Перенесенное в младенческом возрасте данное инфекционное заболевание может повлиять на развитие ребенка: оно будет замедленным. Не исключается вероятность расстройства поведения и появления эпилепсии.
Чтобы избежать инфицирования, современная медицина предлагает делать вакцинацию. Кроме этого, рекомендуется вести здоровый образ жизни, избегать контакта с потенциально заразными людьми (носителями) и всячески стараться повышать иммунитет.
Инфекционный менингит является одним из серьезных бактериальных заболеваний: смертность от него может достигать 10%. Болезнь может быть вирусного, бактериального, паразитарного и грибкового происхождения, которое бывает довольно сложно дифференцировать. Разновидности заболевания имеют не только общие симптомы, но и признаки, присущие определенному виду менингита. Только медицинское исследование спинномозговой жидкости помогает поставить точный диагноз и определить тип менингита. Больше всего данному заболеванию подвержены маленькие дети, которые проводят длительное время в больших коллективах.
Причины заболевания

Менингит как инфекционное заболевание, к счастью, встречается нечасто, только в виде единичных случаев или же небольших вспышек, которые регистрируются каждые 10 – 25 лет.
Наибольшее распространение несут люди, которые переносят такую инфекцию в виде неопасной для здоровья формы назофарингита (менингококкового насморка). Такие носители инфекции чувствуют себя совершенно здоровыми и продолжают жизнь в привычном ритме: ходят на работу, посещают общественные мероприятия, при этом распространяя бактерии во время кашля, чихания и разговора. Чуть меньше опасности представляют люди, которые носят бактерии менингококка в горловой полости.
Наиболее часто инфицирование болезнью приходится на зиму и раннюю часть весны, поскольку именно тогда люди постоянно находятся в непроветриваемых помещениях, тесно общаясь между собой. Стоит знать, что бактерии менингококка быстро уничтожаются, находясь во внешней среде обитания, к примеру, под солнечными лучами. Поэтому наибольшая вероятность заразиться возникает лишь при близком и тесном общении с заболевшим человеком. Самыми восприимчивыми к менингококковому менингиту являются дети в возрасте до 14 лет. При этом большинство новорожденных в первые месяцы надежно защищены от такой инфекции материнскими антителами, которые пропадают примерно спустя полгода. Важно: в отличие от девочек, представители мужского пола тяжелее переносят данную болезнь.
После попадания на слизистую оболочку носоглотки бактериям необходимо поселиться в ее глубоких слоях, и этот процесс сопровождается развитием воспаления с вовлечением иммунных факторов. Если в определенный момент этот процесс прерывается, опасные бактерии быстро проникают в кровь и ткани, после чего происходит генерализация инфекции, то есть в организме начинает развиваться менингококковый менингит.
Попав внутрь организма, бактерии вызывают сильное воспаление мозговых оболочек.
Помимо менингококка, также возбудителями патологии бывают туберкулезная палочка или пневмококк. Чаще всего распространение менингококковой инфекции на основание мозга человека происходит из-за неправильного и неэффективного лечения некоторых болезней:
- краснухи;
- гайморита;
- отита;
- остеомиелита костей;
- свинки и др.
Иногда возбудители болезни передаются:
- от матери к ребенку при родовой деятельности;
- через загрязненную воду или продукты питания;
- при помощи укусов вредных насекомых;
- гематогенным или орально-фекальным способом.
Какая бактерия вызывает развитие заболевания
Менингококковая бактерия, которая вызывает развитие данной болезни, по свойствам делится на 13 групп. Зачастую воспаление происходит в результате воздействия на организм менингококков, входящих в группы A, B, C, Y. В холодное время развитие патологии происходит под воздействием вируса группы А, тогда как в межсезонье более активны бактерии из группы В.

Стоит знать, что менингококк – это опасная бактерия, для роста и развития которой требуется наличие кислорода в клетках и органах. Нормальной температурой для ее жизни являются показатели 36 – 37°C. К счастью, менингококк очень неустойчив к негативным факторам внешней среды и его гибель происходит при следующих условиях:
- при воздействии ультрафиолета микроорганизмы уничтожаются мгновенно;
- при кипячении – погибают уже через полминуты;
- при обрабатывании поверхностей дезинфицирующими растворами – быстро;
- при действии на бактерию температуры 50°C – в течение 5 минут;
- при температуре ниже -10°C – на протяжении 2 – 3-х часов;
- при действии прямого солнечного света – 2 – 8 часов;
- при комнатной температуре (20 – 24)°C бактерии могут жить в течение 12-ти часов.
Важно: человек считается заразным, пока в его организме присутствует менингококк. У людей, страдающих от назофарингита, а также здоровых носителей этой болезни бактерия полностью покидает организм спустя 2 – 4 недели, однако все это время человек является заразным для окружающих (особенно это касается подростков).
Выделяется 2 формы менингококкового менингита – локализованная и генерализованная. К первой разновидности можно причислить носительство и назофарингит. Ко второй – врачи относят менингоэнцефалит, менингит и менингококцемию.
Обе эти формы имеют свои симптомы, которые позволяют отличать одно состояние от другого. При этом стоит знать, что после исчезновения признаков патологии менингококк остается в организме только в неактивной и безопасной форме в том случае, если у больного присутствует запущенная стадия воспаления. При генерализованной форме менингита период заразности короткий, так как больной получает своевременное лечение антибиотиками.
Что происходит после попадания инфекции в организм, инкубационный период заболевания
После попадания менингококковой бактерии в организм ей нужно проникнуть в полость мозга, для чего требуется преодолеть сильный защитный барьер. Он представляет собой полупроницаемую тонкую грань, находящуюся между двумя системами организма, – кровеносной и нервной. У детей, чей возраст варьируется от 2 до 14 лет, данный барьер несколько слабее, нежели у взрослых людей, поэтому они больше подвержены заражению данной инфекцией.
Инкубационный период такой патологии может составлять 1 – 10 дней. Он начинается с момента попадания инфекции в организм и продолжается до появления первых признаков болезни. По окончании этого периода инфекция проникает через гематоэнцефалический барьер и достигает головного мозга, вызывая его отек и развивая в организме дисфункцию нервных окончаний. Чтобы избежать неблагоприятных для здоровья последствий, важно незамедлительно обратиться к врачу за назначением лечения. Скорое развитие патологии способно привести к серьезным необратимым осложнениям, поэтому пациенту крайне важна срочная госпитализация, которая должна быть проведена не позднее, чем через 12 часов после развития первой стадии менингита.
Варианты течения и симптомы болезни
Менингококковый менингит имеет несколько форм течения, к которым можно отнести: носительство, назофарингит, менингококцемия, менингоэнцефалит (менингит). Все эти формы болезни, помимо носительства, имеют свои характерные симптомы.

Этот диагноз чаще всего ставят лицам, которые контактировали с больными генерализованным менингитом. Без правильного лечения время носительства может достигать 6 недель.
Симптомы данного заболевания сильно напоминают ОРВИ, поэтому поставить правильный диагноз бывает довольно сложно:
- насморк;
- сильная заложенность в носу;
- резкий скачок температуры;
- резь и болевые ощущения в горле, которые значительно усиливаются при глотании;
- несильные головные боли, которые локализуются в области лба;
- в тяжелых случаях возникают головокружение, слабость и рвота.
Если эти симптомы сильно выражены, а также у человека появляются небольшие кровоизлияния, то необходимо срочно вызвать скорую помощь.
Данный термин обозначает проникновение менингококковых бактерий в ток крови. Симптомы болезни возникают внезапно или же после предшествующего назофарингита и характеризуются ухудшением состояния пациента. У больного наблюдаются:
- головная и мышечная боль;
- повышение температуры;
- тошнота, которая изредка сопровождает головную боль.
Затем уже с первых часов возникновения болезни у пациента появляется сыпь, которая меняет свой цвет по мере развития. Сначала она бывает ярко-красного цвета, а через 2 – 3 дня приобретает темный, схожий с фиолетовым, оттенок. Также у пациента могут возникать очаги некроза, которые легко выявить на кожном покрове. Появившаяся сыпь отличается звездчатым и неправильным типом, а также не становится бледной при резком надавливании на кожу.
На фоне вышеперечисленных симптомов при возникновении кровоизлияний и гнойных воспалений у пациента наблюдаются патологии полости легких, суставов и сердечной мышцы.
Из-за нарушения свертываемости крови к основным симптомам менингококцемии могут присоединяться кровотечения, развивающиеся внутри организма или ЖКТ.
При воспалении в области надпочечников у пациента возникает снижение АД, появляются задержка или полное отсутствие мочи, а также постоянное чувство слабости.
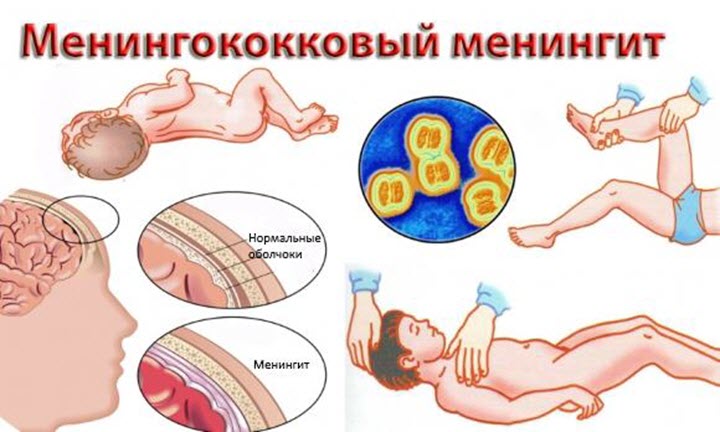
4. Менингоэнцефалит (менингококковый менингит)
При менингококковом менингите симптомы болезни возникают внезапно и начинаются с резкого повышения температуры до отметки 39 градусов. На этом же фоне могут развиться сильная головная боль, боязнь яркого света, рвота и увеличение чувствительности кожного покрова. При этом симптоме даже малейшее прикосновение к коже вызывает сильный дискомфорт.
Сознание в начале болезни сохранено, а потом нарушается. Сначала у больного развивается сопор, то есть угнетение сознания с подавлением произвольной и сохранением рефлекторной деятельности. При ухудшении состояния сопор переходит в кому и к основным симптомам прибавляются судороги.
Также при менингоэнцефалите у больного возникают парезы (частичная утрата произвольных движений) и параличи, опущение одного или двух век, ухудшение слуха, ассиметрия лица.
Особенности заболевания у детей
У детей, чей возраст не достиг 3-х лет, носительства данной болезни не наблюдается. Зачастую генерализованные формы этой патологии у детей развиваются в результате заражения менингококковым назофарингитом. При этом у малышей до 1 года болезнь осложняется сильным и частым шоковым состоянием.
Также менингококковая инфекция способна попасть в организм новорожденного внутриутробно. Тогда малыш не погибает, однако рождается с врожденной гидроцефалией, требующей долгого и упорного лечения, – в противном случае патология сильно ухудшит жизнь ребенка.
До 3-летнего возраста назофарингит выражается сильным насморком с обильным выделением слизистого гноя.
У новорожденных менингококковый менингит протекает достаточно быстро. У младенцев резко поднимается температура тела, они начинают беспокоиться и становятся вялыми, постоянно плачут, а также сопротивляются взятию на руки. Главными симптомами развития патологии в таком случае считаются набухание родничка, судороги и нарушение дыхательной деятельности.
Диагностика и лечение
Первоначальная диагностика менингита заключается в определении клинических симптомов болезни и наличии характерной сыпи. Для постановки точного диагноза, который позволит определить наличие конкретного вида инфекции, требуется провести бактериологическую сдачу крови, спинномозговой жидкости, а также содержимого носоглотки.
Лечение менингококкового менингита должно выполняться только в медицинском учреждении. Чем раньше больной обратится за помощью, тем выше будет его шанс на полное выздоровление и отсутствие осложнений. Сроки и вариант лечения менингита зависят от его степени тяжести, клинической формы и присутствующих осложнений.
Основные принципы лечения заключаются в следующем:
- Пациенту назначаются антибиотики – внутримышечные и внутривенные.
- Проводится дезинтоксикационная терапия.
- Функционирование организма поддерживается при помощи витаминов В2 и В6, кокарбоксилазы и аскорбиновой кислоты.
- Иногда возможно применение глюкокортикоидов, плазмозаменителей и др.
- Чтобы предотвратить отек головного мозга, практикуется введение мочегонных препаратов.
- При необходимости назначаются препараты, способные повысить АД, а также проводится кислородотерапия: кислородные палатки и носовые маски.
Прогноз при менингите
При своевременной диагностике патологии и эффективном лечении менингит не способен нанести вред большинству внутренних органов, поэтому никаких отрицательных и серьезных последствий в данном случае не будет. Однако иногда больной может потерять слух и зрение, а также его на время может парализовать.
Повышенное количество летальных исходов при менингите наблюдается только при быстром развитии менингококцемии. При остальных формах болезни смертность составляет менее 1%, но при некоторых негативных последствиях у пациента развиваются гидроцефалия или эпилепсия, которые проходят спустя некоторое время.
Если менингитом переболел ребенок, его ставят на диспансерный учет, после чего в течение 2-х лет за его здоровьем следят врачи. При неправильном лечении или неточной диагностике заболевания у пациента нередко развивается рецидив спустя 1 – 4 недели после окончания лечения.
Профилактика инфекционного менингита
Основной мерой профилактики менингита является вакцинация против ряда болезней, приводящих к его развитию. К таким видам вакцины относятся комплексная прививка от коревой краснухи, эпидемического паротита и кори, а также против ветряной оспы. Несмотря на то, что в календарь профилактических прививок вакцинация от менингита не входит, ее все равно можно сделать. При этом стоит знать, что вакцина ставится только против вируса групп А, С, Y, тогда как против вируса группы В препарата нет, поскольку к нему очень плохо вырабатываются антитела.
Особо показана вакцинация от инфекционного менингита в следующих случаях:
- если в семье есть человек, переболевший менингитом;
- если в коллективе было 2 и больше случаев заражения данной инфекцией;
- если необходимо выехать в страны с высоким риском заражения патологией.
Родственникам заболевшего человека назначаются препараты экстренной профилактики – антибиотики и иммуноглобулин.
При вынужденном нахождении с зараженным в одной комнате рекомендуется ношение респираторов, повязок и иных средств защиты. После тесного контакта с больным человеком нужно обязательно мыть руки и лицо хозяйственным мылом, уничтожающим бактерии.
Так как многие виды менингита способны переноситься насекомыми, необходимо пользоваться средствами защиты от них: спреями, лосьонами, мазями от насекомых, плотно прилегающей одеждой.
Чтобы не допустить попадания инфекции с грязной водой, стоит перестать купаться в открытых водоемах, особенно маленьким детям.
К хорошим профилактическим методам можно отнести следующие:
- здоровый образ жизни;
- полноценное питание;
- укрепление иммунитета;
- качественный сон;
- отсутствие стрессовых ситуаций;
- регулярные физические упражнения;
- прогулки на свежем воздухе;
- отказ от курения;
- соблюдение личной гигиены;
- регулярное проведение влажной уборки с применением хлорсодержащих препаратов;
- облучение помещений ультрафиолетом;
- частое проветривание.
Соблюдение этих простых мер помогает значительно укрепить организм и не допустить возникновения инфекционного менингита.
Читайте также: