Местная и комбинированная терапия онихомикозов пособие для врачей
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Представлены данные о возбудителях онихомикоза, клинических типах и формах поражения ногтей, описаны современные методы лечения онихомикоза с использованием высокоэффективных противогрибковых препаратов системного и наружного действия. Показано, что излечение онихомикоза может быть достигнуто при правильном выборе антимикотических средств с учетом типа, формы поражения, распространенности процесса, а также общего состояния организма (сопутствующие заболевания, состояние иммунной системы).
Ж. В. Степанова - Центральный научно-исследовательский кожно-венерологический институт МЗ РФ, Москва.
Zh.V. Stepanova - Central Research Dermatovenereological Institute, Ministry of Health of the Russian Federation, Moscow
В последние 20 лет микозы стоп (кистей) являются самыми распространенными грибковыми заболеваниями во всех странах мира, при этом в 40% случаев поражаются и ногтевые пластинки.
Возбудителями онихомикоза могут быть дерматофиты, дрожжеподобные и плесневые грибы. Из дерматофитов основным возбудителем считается Trichophyton rubrum, выделяемый при культуральном исследовании в 60 - 70% случаев. Гриб может поражать ногтевые пластинки на пальцах стоп, кистей, гладкую кожу на любом участке кожного покрова, а также длинные и пушковые волосы. Второй возбудитель-Тrichophyton mentagrophytes var. interdigitale поражает ногти стоп только на I и V пальцах и кожу III - IV межпальцевых складок, верхнюю треть подошвы, боковые поверхности стопы и пальцев и свод стопы. Очень редко вызывает поражение ногтей на I и V пальцах стоп гриб Еpidermophyton floccosum. Однако нередко онихомикоз вызывается смешанной флорой: дерматофитами и дрожжеподобными или плесневыми грибами, возможно присоединение бактериальной инфекции. Из плесневых грибов наиболее частым возбудителем является гриб Scopulariopsis brevicaulis , вызывающий, как правило, поражение ногтей на больших пальцах стоп, при этом ногти приобретают коричневый цвет. Реже плесневый онихомикоз может быть обусловлен грибами рода Aspergillus, Alternaria, Acremonium, Fusarium и др.
Поражение ногтей, обусловленное дерматофитами, может быть дистальным, когда изменение ногтя начинается от свободного края, латеральным и проксимальным.
Наблюдается несколько форм поражения ногтей при онихомикозе: нормотрофический, при котором сохраняется нормальная конфигурация ногтей, но они становятся тусклыми, с желтоватым оттенком у свободного края, с утолщением в углах ногтевой пластинки за счет скопления роговых масс; гипертрофический -утолщение ногтя по всей поверхности за счет подногтевого гиперкератоза, ногти становятся тусклыми, грязно-серого цвета, разрыхленные у свободного края; атрофический - ногти значительно разрушены, как бы изъедены со свободного края, ногтевое ложе частично обнажено, покрыто наслоением рыхлых и сухих крошащихся масс; поражение по типу онихолизиса - ногтевые пластинки отделяются от ногтевого ложа, становятся тусклыми, иногда грязно-серого цвета, у основания сохраняется нормальная окраска ногтя. Может встречаться комбинированное поражение ногтей у одного больного.
За последние годы достигнуты значительные успехи в изучении причин заболевания онихомикозом, в частности, показана возможность распространения Тrichophyton rubrum лимфогематогенным путем. Trichophyton rubrum и Тrichophyton interdigitale могут вызывать аллергическую перестройку организма, кроме того, дерматофиты и некоторые плесневые грибы способны оказывать токсическое действие на организм.
В настоящее время на вооружении микологов имеется широкий выбор противогрибковых препаратов системного и наружного действия в различных лекарственных формах (мазь, крем, раствор, лак, пудра). Однако проблема терапии больных онихомикозом по-прежнему остается актуальной, так как нередко наблюдаются рецидивы заболевания, трудно поддаются лечению кандидозные онихии.
При рекомендации больному метода лечения необходимо прежде всего учитывать его терапевтическую эффективность, безопасность, способ применения, а также стоимость.
Для получения терапевтического эффекта предпочтительны антимикотики с фунгицидным действием на различные виды возбудителей, способностью накапливаться в ногтевой матрице и ногтевом ложе. Важным моментом является способ применения препарата.
При выборе метода лечения необходимо учитывать тип и форму поражения, степень распространения, давность заболевания, скорость роста ногтей и общее состояние больного (наличие сопутствующих заболеваний, состояние иммунной системы и др.).
| В настоящее время для лечения больных онихомикозом имеется 3 высокоэффективных антимикотика системного действия (тербинафин, итраконазол, флуконазол) и ряд препаратов для местной терапии(крем бифоназола в наборе для лечения ногтей, 5% лак аморолфина, 8% лак циклопирокса, 1% крем бифоназола, 1% крем тербинафина, 1% крем и раствор циклопирокса, 1% крем нафтифина, 1% крем эконазола, 1% крем изоконазола, 2% крем кетоконазола, 1% крем и раствор клотримазола и др.). |
Лечение антимикотиками системного действия
Лечение антимиотиками системного действия проводится без удаления ногтевых пластин.
Суточная доза тербинафина для взрослых 250 мг, принимают 1 раз в день или по 125 мг 2 раза в день во время или после еды ежедневно. Продолжительность лечения составляет от 6 нед до 3 мес. и зависит от возраста больного, формы и площади поражения. Сократить продолжительность лечения можно, если механически удалить роговые наслоения, особенно при гипертрофической форме.
В первые дни лечения возможны такие побочные явления, как тошнота, неприятные ощущения или дискомфорт в желудочно-кишечном тракте. Противопоказаниями к назначению тербинафина являются беременность и индивидуальная чувствительность к препарату.
При онихомикозе стоп (кистей), обусловленном дерматофитами, плесневыми, дрожжеподобными грибами и смешанной флорой, можно проводить лечение итраконазолом, его назначают по прерывистой методике: по 200 мг (2 капсулы) 2 раза в день после еды в течение 7 дней, затем делается 3-недельный перерыв. При онихомикозе, вызванном дерматофитами или дрожжеподобными грибами, достаточно 3 - 7 дневных циклов, при плесневом онихомикозе - 2 - 3 циклов, 4 цикла терапии следует проводить пациентам пожилого возраста и при медленном росте ногтей. При онихомикозе кистей, особенно у лиц молодого возраста, терапевтический эффект может быть получен и при проведении 2 циклов терапии.
Исследованиями фармакокинетики итраконазола в ногтевой ткани было установлено, что лекарство проникает в ногтевую пластину через ногтевую матрицу, а также путем диффузии из ногтевого ложа и персистирует в очаге инфекции в течение 6 мес. после окончания лечения при проведении 3 циклов. Продолжительность лечения зависит от площади поражения ногтя и скорости роста ногтевой пластины.
Не рекомендуется назначать лечение итраконазолом больным онихомикозом с нарушениями функции печени и почек, беременным и кормящим. При пониженной кислотности желудка назначают корригирующую терапию. Переносимость итраконазола хорошая. Побочные проявления возможны, но редко (желудочно-кишечные нарушения, зуд кожи, ощущение усталости, тяжесть в голове), они проходят без отмены препарата.
При кандидозной паронихии и онихии эффективным является лечение флуконазолом. Препарат назначают по 200 мг в день после еды (в первый день удвоенная доза 400 мг) ежедневно в течение 3 - 4 мес. Терапию флуконазолом можно сочетать с противогрибковыми препаратами наружного действия: бифоназолом, циклопироксом, клотримазолом, изоконазолом в виде крема или раствора. Бифоназол втирают в область валика 1 раз вечером, остальные препараты - 2 раза в день.
При наличии противопоказаний к применению антимикотиков системного действия можно назначать больным онихомикозом стоп (кистей) крем бифоназола в наборе для лечения ногтей в сочетании с 1% кремом бифоназола, 5% лак аморолфина, 8% лак циклопирокса.
Лечение кремом бифоназола в наборе для лечения ногтей состоит из двух этапов. На первом этапе проводится удаление пораженных ногтей с помощью крема, состоящего из бифоназола и мочевины. Крем накладывают на участки пораженных ногтей под окклюзионную повязку с помощью дозатора, распределяют по поверхности ногтя и оставляют на 24 ч. под водозащитным пластырем. Перед очередным нанесением крема повязку меняют, делают теплую ванночку и удаляют специальной пилкой легко отделяемую часть пораженного ногтя. Нанесение крема продолжают до тех пор, пока ногтевая пластинка или часть ее не будет удалена. Наши результаты показали, что с помощью данной лекарственной формы удается безболезненно послойно удалить ногтевую пластинку в сроки от 4 до 28 дней (в среднем через 16 дней), причем одновременно происходит лечение ногтевого ложа. Пациента необходимо предупредить о том, что удаление ногтя следует проводить только по указанной методике и нельзя пользоваться лезвием. Последующая терапия заключается в лечении ложа 1% кремом бифоназола в течение 4 нед и более в зависимости от степени поражения ногтя. Крем втирают в ложе 1 раз в день, одновременно его накладывают на кожу стоп и межпальцевые складки вечером после мытья ног и их высушивания. Проводят клиническое наблюдение и микологические исследования до начала лечения, после отслоения ногтя, в конце лечения, затем через 1, 3, 6, 12 мес. после окончания лечения. При дистальном типе поражения рост здоровых ногтей наблюдается от 1, 5 до 4 мес, при дистально-проксимальном от 6 до 12 мес, однако излечение наступает не у всех больных, при проксимальном типе отмечается клиническое улучшение. Необходимо отметить хорошую переносимость крема бифоназола для лечения ногтей, что дает возможность использовать данный метод у больных онихомикозом и экземой стоп. Можно одновременно проводить лечение экземы. Крем бифоназола для лечения ногтей может быть широко использован у пациентов пожилого возраста.
При онихомикозе, вызванном дерматофитами, дрожжеподобными и плесневыми грибами, с площадью поражения до 80%, интактной лункой и ногтевым ложем можно применять 5% лак и 0, 25% крем аморолфина. Лак для ногтей наносят на пораженные ногти пальцев стоп или кистей 1 раз в 7 дней. Перед его нанесением необходимо удалить пораженные участки ногтя с помощью прилагаемой к лаку пилки. Затем поверхность ногтя очистить и обезжирить тампоном, смоченным спиртом.
При повторном применении лака инфицированные участки ногтей вновь удаляют пилкой. Перед обработкой необходимо снимать остатки лака с ногтей тампоном, смоченным спиртом.
На кожу стоп, ладоней применяют 0,25% крем аморолфин 1 раз в день вечером. Лечение проводится непрерывно до отрастания здоровых ногтей. Продолжительность лечения зависит от степени и формы поражения, локализации микоза и составляет 6 мес при онихомикозе кистей и 9 - 12 мес - стоп. Лечение на коже проводится до разрешения клинических проявлений (не менее 2 - 6 нед) и еще несколько дней после клинического выздоровления. Переносимость лака и крема удовлетворительная, иногда при нанесении лака может наблюдаться легкое преходящее чувство жжения в области ногтей, а при использовании крема-легкое раздражение кожи (гиперемия, зуд, чувство жжения). Лак противопоказан при повышенной чувствительности к нему.
При дистальном типе онихомикоза, вызванного дерматофитами, дрожжеподобными и плесневыми грибами, можно применять 8% лак циклопирокса в сочетании с 1% кремом или 1% раствором циклопирокса. Перед нанесением лака с помощью пилки удаляют большую часть пораженного ногтя и подпиливают его для создания неровной поверхности. Лак наносят на ногтевую пластину 1 раз в день тонким слоем. Слой лака удаляют 1 раз в неделю с помощью жидкости для снятия лака. Такое лечение проводят в течение 1 мес. Затем лак наносят на ногтевую пластину 2 раза в неделю в течение 1 мес, начиная с 3-го месяца - 1 раз в неделю. Продолжительность лечения зависит от формы поражения, но не должна превышать 6 мес. Крем или раствор циклопирокса наносят на кожу 2 раза в день (не менее 2 нед.). После разрешения клинических проявлений препарат применяют еще 1 - 2 нед для предотвращения рецидива.
При дистальном типе онихомикоза можно почистить инфицированную часть ногтя с помощью крема бифоназола для лечения ногтей, а затем втирать антимикотик широкого спектра действия для наружного применения 2 раза в день в ногтевое ложе или же вечером наносить под окклюзионную повязку (экзодерил, эконазол, кетоконазол, тербинафин, бифоназол, клотримазол и др.). Одновременно проводится лечение гладкой кожи стоп или кистей до разрешения клинических проявлений. Продолжительность лечения до отрастания здоровых ногтей составляет от 6 до 12 мес и более.
На основании многолетнего опыта считаем, что терапевтический эффект при лечении онихомикоза будет зависеть от правильного выбора противогрибкового средства с учетом типа, формы поражения ногтей и распространенности процесса, а также регулярного проведения дезинфекции обуви (перчаток) до отрастания здоровых ногтей.
1. Степанова Ж. В. Грибковые заболевания. -М.: Крон-Пресс. - 1996. - С. 176.
2. Степанова Ж. В. - доктор мед. наук, ведущий научный сотрудник группы микологии Центрального научно-исследовательского кожно-венерологического института Минздрава РФ, Москва.
- КЛЮЧЕВЫЕ СЛОВА: онихомикоз, крем-паста, лосьон, мочевина, трещины, микоз, Микостоп
Микозы кожи и ногтей стоп – одна из наиболее актуальных проблем со-временной дерматовенерологии [1, 2].
По оценкам большинства авторов, частота микозов среди Homo sapiens sapiens в среднем составляет от 5 до 10% [3, 4]. Этот усредненный показатель иллюстрирует не столько актуальность проблемы, сколько предрасположенность человека к развитию грибковых заболеваний. В эпидемиологическом плане более информативными являются показатели географической распространенности, а также данные о заболеваемости в разных когортах населения [2]. Наиболее часто для анализа эпидемиологической ситуации используют показатели заболеваемости в группах, составленных по возрастному и профессиональному признаку. Установлено, что основной контингент составляют пациенты от 50 до 75 лет [1, 5].
В настоящее время выделяют следующие клинические формы микоза кожи стоп [3, 6]:
- стертая – с минимальным поражением кожи;
- сквамозная – мелко-пластинчатое или муковидное шелушение в кожных бороздах;
- сквамозно-гиперкератотическая – с выраженными гиперкератотическими наслоениями и глубокими трещинами [1];
- интертригинозная – микоз складок с везикулами и мацерацией эпидермиса;
- классическая – острый микоз, комбинация интертригинозной и дисгидротической форм [1];
- дисгидротическая – острый микоз с выраженным экссудативным компонентом, везикуляциями, мацерацией и мокнутием [7].
Стертая и сквамозная формы относятся к неосложненным, часто существуют длительно и без лечения. В случае обострения могут привести к возникновению островоспалительных везикулезных форм и формированию онихомикоза [3, 8].
Таким образом, онихомикоз – не что иное, как осложнение микоза кожи стоп [6].
Онихомикоз стоп редко встречается без предшествующего поражения кожи подошв или межпальцевых складок [4, 9]. Это справедливо прежде всего в отношении дерматомицетных и кандидозных поражений. Недерматомицетные онихомикозы не менее чем в 30% случаев могут протекать без клинически значимых проявлений на коже.
Согласно нашим данным, онихомикоз развивается [10]:
- на фоне хронической формы заболевания – в 75% случаев;
- в исходе острой формы – в 8% случаев;
- на фоне стертого течения микоза кожи стоп – в 17% случаев.
Нами также предложена классификация типов (стадий) онихомикоза, составленная на основании классических отечественных классификаций (А.М. Ариевич, П.Н. Кашкин, Н.Д. Шеклаков (1952–1976 гг.)) с учетом современных европейских тенденций [3, 4, 9]. В соответствии с данной классификацией онихомикоз подразделяется [10]:
- на краевой (рис. 1);
- нормотрофический (дистальный, латеральный, тотальный) (рис. 2);
- гипертрофический (дистальный, латеральный, тотальный) (рис. 3);
- вторично-атрофический (рис. 4);
- белый поверхностный, или эндоникс-онихомикоз (дистальный, секторальный, тотальный) (рис. 5);
- проксимальный (рис. 6) и проксимально-деформирующий;
- онихолитический без атрофии (рис. 7).
Принципы наружного лечения
Наружное лечение онихомикоза выполняется независимо от того, получает пациент системную терапию или нет. Характер, а также набор подготовительных и лечебных мероприятий зависит от типа поражения ногтевой пластины [11, 12].
При краевом типе поражения выполняется глубокая обрезка ногтевых пластин, после чего ногтевая пластина и область гипонихии обрабатываются различными противогрибковыми кремами или растворами. Такая процедура выполняется ежедневно до отрастания здорового края ногтя, обычно в течение четырех – восьми недель.
При нормотрофическом типе онихомикоза сначала, как правило, выполняется глубокая обрезка ногтевой пластины, далее – ряд манипуляций, направленных на размягчение ногтевой пластины с последующим механическим удалением пораженной части [12, 13].
К современным и наиболее распространенным методам удаления пораженного сектора ногтя относится чистка фрезой и чистка кератолитическими средствами. В отличие от первой процедуры вторая предполагает предварительное размягчение ногтевой пластины.
Среди кератолитических средств основное место занимают адгезивные мази и пластыри с 40%-ной мочевиной [13, 14].
Сохраняет актуальность размягчение ногтевой пластины с помощью мази с 50%-ным йодидом калия [3].
При нормотрофическом типе поражения выполнение чисток обязательно, так как это позволяет соблюсти сразу два основных правила наружной терапии онихомикоза [15]. Во-первых, с помощью пластырей с мочевиной размягчается только та часть ногтевой пластины, которая поражена грибком, как следствие, удается отграничить пораженную часть от здоровой. Во-вторых, удаление пораженного сектора ногтя существенно сокращает продолжительность системной терапии, иногда на 20–30 дней.
Методики обработки ногтя при нормотрофическом и гипертрофическом типах поражения принципиально не различаются [13, 14]. Разница только в количестве повторных чисток, необходимых для полного удаления пораженной части ногтя. Если при латеральном нормотрофическом онихомикозе может потребоваться одна – три чистки с интервалом три дня, то при гипертрофическом – четыре – семь.
Длительность экспозиции 40%-ной мочевины на ногтевой пластине обычно составляет от 24 до 72 часов [13, 14].
Для гипертрофического типа поражения ногтя характерен онихауксис. Выделяют три клинические формы онихауксиса: утолщение за счет самой ногтевой пластины, утолщение за счет гиперфункции ногтевого ложа и формирования подногтевого гиперкератоза более 2 мм, сочетание утолщения ногтевой пластины с подногтевым гиперкератозом [1, 16]. Чаще всего вследствие такого сочетания формируется крайняя степень онихауксиса – так называемые башенные ногти. Напластования гиперкератоза создают в ногтевом ложе благоприятные условия для возникновения дерматофитомы, или трихофитийной гранулемы, – своеобразной формы выживания возбудителя в тканях при недостаточном иммунном ответе [6, 9].
Длительность этапа механических чисток небольшая – от одного до 12 циклов. Наибольшей она будет при наличии у пациента башенных ногтей и тотального гипертрофического типа онихомикоза [13, 14].
Вторично-атрофический тип поражения обычно возникает вследствие чрезмерного проведения механических чисток. Таковое негативно влияет на восстановление ногтевой пластинки [15]. В данном случае при наличии показаний к применению кератолитических средств предпочтительно использовать приемы перманентного кислотного пилинга (отслойки рогового слоя).
При белом поверхностном онихомикозе рекомендуются противо-грибковые лаки. Предварительно выполняется зачистка вентрального слоя ногтевой пластины как для удаления большего количества элементов гриба, так и для лучшего проникновения в ноготь действующего вещества лака [17]. Поскольку процедура обычно осуществляется специальной наждачной пилкой, прилагаемой к лаку, необходимость в кератолитическом средстве отпадает. Применение растворов кислот может потребоваться лишь при упорном течении патологии.
Важно отметить, что кератолитический эффект, достигаемый с помощью мочевины, отличается от такового кислотного пилинга. Разница особенно заметна при лечении гиперкератотических поражений кожи подошв. Так, препараты мочевины характеризуются более мягким действием и вызывают губчатость гиперкератоза, что в дальнейшем предполагает использование мыльно-содовых ванночек. При применении молочной или салициловой кислоты происходит отслаивание рогового слоя [10, 18]. Кроме того, в отличие от мочевинного пилинга кислотный нельзя использовать при наличии воспалительного процесса. Порог кератолитических концентраций (ниже которого кератолитическое действие отсутствует) для салициловой кислоты составляет 4%, для молочной – 3% [3].
Проксимальный тип характерен для кандидозных поражений ногтей, в меньшей степени для дерматомицетных. Механическая чистка при этом типе онихомикоза обычно не выполняется, за исключением случаев онихомадезиса – отставания ногтевой пластины от ногтевого ложа со стороны проксимального сектора. Таким пациентам показано удаление ногтевой пластины, по возможности щадящим способом [13, 14].
Онихолитический тип поражения ногтя обычно является следствием травмы. Повреждение вторично может осложняться как грибковой (онихомикоз), так и бактериальной (онихобактериоз) инфекцией. Стойкий онихолизис служит показанием для секторальной обрезки ногтя либо удаления ногтевой пластины с последующим наружным лечением до отрастания нового ногтя. Препарат выбирается в зависимости от возбудителя [12].
После завершения этапа чисток с мочевиной проводится длительное лечение остатка ногтя и ногтевого ложа наружными противогрибковыми препаратами до полного отрастания ногтя [12]. По мере роста ногтевой платины на открытом ложе часто образуются гиперкератотические напластования. Поэтому, чтобы обеспечить чистоту ногтевого ложа и нормальный рост ногтевой пластины, в схему лечения время от времени рекомендуется добавлять растворы кислот, оказывающих как отшелушивающее, так и поверхностное противогрибковое действие. Например, после завершения серии чисток с применением пластыря с мочевиной можно перейти к обработке ногтевого ложа раствором антимикотика два раза в день. Обычно лечение топическим антимикотиком (растворы нафтифина, бифоназола, клотримазола и т.п.) рассчитано на два месяца, после чего препарат меняют. В течение этих двух месяцев пациенту следует также рекомендовать обрабатывать ногтевое ложе, например, 6,3%-ным раствором молочной кислоты один раз в сутки в течение семи дней [2]. В первый месяц следует сделать два таких кислотных пилинга (кератолитические вставки). Терапия со сменой один раз в два месяца наружного антимикотика может длиться шесть – девять месяцев в зависимости от скорости роста ногтей.
Однако, несмотря на успешность проведенного лечения, не всегда удается избежать вторичных ониходистрофий. Частота их развития напрямую зависит от давности заболевания, а также от правильного выбора препарата для системной терапии. Так, по нашим оценкам, при длительности заболевания до одного года вероятность возникновения вторичной ониходистрофии составляет 10–15%, до трех лет – 15–20%, до пяти лет – 25–30%, до семи лет – 35–50%, свыше семи лет – 60–70%. После 20–30 лет ее появление практически неизбежно [7].
Вторичная ониходистрофия ассоциируется со снижением процента случаев клинического излечения. Так, если на фоне комбинированной терапии микологическое излечение (эрадикация возбудителя) достигает 90%, из-за вторичных ониходистрофий таковое может не превышать 70% [9, 19].
Сказанное выше обусловливает целесообразность применения системных или наружных средств для восстановления ногтевой пластины.
Как было отмечено ранее, длительность комбинированной или только наружной терапии онихомикоза зависит от скорости роста ногтей, что в свою очередь связано с возрастом пациента, наличием патологии периферических сосудов, сахарного диабета, других сопутствующих заболеваний. Таковая варьируется от одного (редко) до 12 месяцев [14].
Считается, если через 12 недель от начала лечения грибы продолжают обнаруживаться при проведении КОН-микроскопии, велика вероятность неуспеха в лечении и его надо изменять.
Для механической чистки предназначена крем-паста Микостоп с 40%-ной мочевиной. Средство наносится на пораженный ноготь, фиксируется пластырем на 24–48 часов (редко 72 часа), затем он обрабатывается кусачками или пилкой.
Фармацевтическая основа крем-пасты Микостоп, с одной стороны, обеспечивает хорошую адгезивность, с другой – исключает токсическое воздействие на ногтевое ложе [20].
Для семидневных кератолитических вставок во время длительной наружной терапии разработан лосьон Микостоп. Он содержит 6,3% молочной кислоты и 0,1% никотиновой кислоты. Лосьон Микостоп позволяет не только удалять периодически появляющийся гиперкератоз ногтевого ложа, но и существенно улучшает местную микроциркуляцию.
Для дезинфекции старой обуви, которую до полной эрадикации возбудителя менять не имеет смысла, предложен спрей Микостоп, содержащий производное ундециленовой кислоты ундециленамидопропилтримониум метосульфат (Тетранил У) – поверхностно активное вещество, оказывающее противогрибковое действие. Внутренняя поверхность обуви обрабатывается ежедневно в течение пяти дней. Частота процедуры – один раз в месяц [21].
Диагноз подтвержден обнаружением гриба с помощью КОН-микроскопии.
Посев на грибы с кожи подошв/ладоней выполнен в 30 случаях, рост патогенов отмечен в 22. В 17 случаях выявлен Trichophyton rubrum, в пяти – T. interdigitale. Посев с ногтевых пластинок стоп выполнен в 21 случае, рост патогена зафиксирован в девяти. В восьми случаях обнаружен T. rubrum, в одном – T. interdigitale.
Пациентов разделили на три группы в зависимости от тяжести онихомикоза. Степень тяжести процесса устанавливали в соответствии с КИОТОС (Клинический Индекс Оценки Тяжести Онихомикозов Сергеева).
Первая группа (n = 9) – легкая степень тяжести онихомикоза (2–6 баллов по КИОТОС). Поражение ногтей по белому поверхностному или краевому типу, нормотрофический секторальный (дистальный или латеральный) тип поражения, толщина подногтевого гиперкератоза не превышает 2 мм, длительность заболевания не более года, поражено до 50% поверхности ногтя. Пациентам показано наружное лечение.
Вторая группа (n = 36) – средняя степень тяжести онихомикоза (7–14 баллов). Нормотрофический секторальный (дистальный или латеральный) тип поражения, толщина подногтевого гиперкератоза 2–4 мм. Больным рекомендована системная терапия.
Третья группа (n = 20) – тяжелый онихомикоз (15–34 балла). Нормотрофический тотальный тип, либо гипертрофический секторальный (дистальный, латеральный) тип, толщина подногтевого гиперкератоза более 4 мм, либо гипертрофический тотальный тип, толщина подногтевого гиперкератоза более 4 мм (башенные ногти). Необходимы удаление ногтевой пластинки, учет возможности формирования трихофитийных гранулем ногтевого ложа (дерматофитома).
Всем больным проводилось наружное лечение в соответствии с описанным выше алгоритмом. Пациенты второй и третьей групп получали системную терапию тербинафином по одной таблетке (250 мг) один раз в день. Средняя продолжительность системной терапии во второй группе составила 122 ± 7 дней, в третьей – 147 ± 8 дней.
Клиническая эффективность эрадикации возбудителя в первой группе составила 66%, во второй – 83%, в третьей – 80%.
Нежелательные реакции при применении описанных выше препаратов были зарегистрированы только на этапе чисток с использованием препаратов 40%-ной мочевины в 17 (26%) случаях. В частности, наблюдался ирритантный дерматит на месте контакта с кожей фиксирующей пластырной повязки. Причина указанной реакции – нанесение препарата в большем количестве, чем рекомендовано. Это может быть связано с желанием пациентов ограничиться только серией чисток для избавления от грибка. Данная причина, очевидно, лежит в основе возникновения вторично-атрофического типа поражения ногтевой пластины.
В первой группе отмечено два (22%) случая остаточной вторичной ониходистрофии, во второй – 18 (50%), в третьей – 16 (80%). Таким образом, общее количество случаев ониходистрофии – 36.
Для коррекции вторичной ониходистрофии по окончании основного лечения онихомикоза выбраны два лосьона Клавио® [21]: восстанавливающий для ногтей с коллагеном, гиалуроновой кислотой и витаминно-минеральным комплексом и стимулятор роста для ногтей с экстрактами алоэ вера, корня женьшеня, витамином РР.
Пациенты с остаточной вторичной ониходистрофией были разделены на две группы по 18 человек в каждой.
Через два месяца применения лосьонов Клавио в первой группе положительная динамика наблюдалась в 12 (66%) случаях, во второй – в шести (33%). В трех случаях пациенты не определились с оценкой.
Наблюдение за всеми пациентами, получившими лечение по поводу онихомикоза стоп/кистей, а также по поводу вторичной резидуальной ониходистрофии, продолжается.
Программа применения космецевтических средств линейки Микостоп полностью соответствует классическим подходам к наружной терапии онихомикоза, а также к профилактике его развития и может применяться при амбулаторном лечении таких пациентов.
Лосьоны Клавио® могут быть использованы в качестве адъювантных средств по окончании терапии.
[youtube.player]Грибковые инфекции ногтей поражают 15-20% населения в возрасте между 40 и 60 годами.С возрастом заболеваемость увеличивается.Инфекции пожизненные, спонтанной ремиссии не бывает.
Травма от ношения тесной обуви располагает к развитию инфекции.Почти 90% онихомикозов вызываются дерматофитами, причем наиболее распространенным возбудителем являются Т. rubrum и Т. mentagrophytes.Другие виды, такие как Aspergillus, Cephalosporium, Fusarium и Scopulariopsis, которые считаются контаминантами или непатогенными видами, также могут инфицировать ногтевую пластинку.На одном ногте могут присутствовать несколько патогенов.
После возникновения грибковая инфекция персистирует. Она стесняет пациента в плане социальных отношений и вызывает боль, если ногтевая пластинка деформируется.Толстая ногтевая пластинка и находящиеся под ней гиперкератотические массы вызывают дискомфорт при ношении обуви.
Грибковая инфекция ногтей может сопровождаться дерматофитией кистей и стоп или же может быть отдельным явлением. Необходимо осмотреть все кожные покровы и все ногти, для того чтобы исключить другие заболевания, которые могут имитировать онихомикоз.Дерматофиты вызывают 4 различные клинические формы онихомикозов в зависимости от типа инвазии гриба в кожу.
| При этой форме дерматофиты достигают рогового слоя ногтевого ложа через гипонихий. Для пораженных ногтей характерны подногтевой гиперкератоз, онихолизис и желтая окраска. Дистальный подногтевой онихомикоз поражает ногти на пальцах ног чаще, чем на пальцах рук.Скопление гиперкератотических масс приподнимает ноготь и отделяет его от ногтевого ложа. |
| Характеризуется примитивной инвазией возбудителя в кератогенную зону ногтевой матрицы через роговой слой проксимального ногтевого валика. Элементы гриба типично расположены в вентральной ногтевой пластинке при минимальной воспалительной реакции. Для пораженного ногтя характерна проксимальная лейконихия, которая с ростом ногтя прогрессирует в дистальном направлении. |
| При этой форме дерматофиты колонизируют самые поверхностные слои ногтевой пластинки, не проникая в нее. На пораженном ногте присутствуют множественные рыхлые тусклые белые пятнышки, которые легко соскребаются.Ногтевая пластинка не утолщена и остается сцепленной с ногтевым ложем.Чаще всего вызывается Т. mentagrophytes. |
| Характеризуется массивным поражением ногтевой пластинки при отсутствии воспалительных изменений ногтевого ложа. Пораженный ноготь молочно-белого цвета. Ногтевая пластинка прочно прилегает к ногтевому ложу, гиперкератоз ногтевого ложа или онихолизис отсутствуют. |
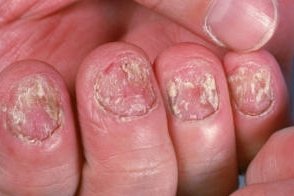 При кандидозном онихомикозе инфекция ногтевой пластинки, вызванная Candida albicans, наблюдается почти исключительно у пациентов с хроническим кожно-слизистым кандидозом - редким заболеванием. В этом случае обычно поражаются все пальцы на руках. Ногтевая пластинка утолщается и становится желто-коричневой. |
Существует тенденция называть любой процесс, при котором поражается ногтевая пластинка, грибковой инфекции, однако много других кожных заболевании могут изменять структуру ногтя. Примерно 50% толстых ногтей не инфицированы грибами.
В препарате с гидроксидом калия подногтевую гиперкератотическую массу и ногтевую пластинку исследуют на наличие гифов гриба.
Гистологическое исследование материала ногтя проводится, если анализ с гидроксидом калия и посев на культуру отрицательные, но степень клинического подозрения высока. Результаты гистологического исследования и окраски реактивом Шиффа достаточно надежны для постановки диагноза.
- Псориаз ногтей чаще всего принимают за онихомикоз (оба заболевания могут сосуществовать). Псориатическое заболевание ногтей может быть изолированным явлением без других признаков на коже. Единственная характерная черта псориаза - точечные углубления на поверхности ногтевой пластинки - не является характерным признаком грибковой инфекции.
- Лейконихия (белые пятна и полосы, которые появляются проксимально и движутся кнаружи с ростом ногтя, вероятно, вызываются незначительной травмой).
- Экзема или привычка покусывать проксимальный ногтевой валик (ногтевая пластинка также становится волнистой и бороздчатой).
- Онихолизис (очень распространен у женщин с длинными ногтями). Вызывается отделением ногтевой пластинки от ногтевого ложа. Отделившийся ноготь желтого или опалового цвета, что напоминает дерматофитию.
Выбор лечения зависит от клинической формы онихомикоза, количества пораженных ногтей и степени их поражения.
Для проникновения местного противогрибкового препарата через ногтевую пластинку требуется специальное вещество-носитель, которое способно доставить действующее вещество через ногтевую пластинку.
В настоящее время в большинстве европейских стран имеются следующие системы такой доставки: лаки для ногтей аморолфин 5% и циклопирокс 8%. Лак аморолфин применяется 1 раз в неделю, а циклопирокс наносят ежедневно.Лаки для ногтей эффективны как мототерапия при лечении белого поверхностного онихомикоза и дистального подногтевого онихомикоза, ограниченного дистальной поверхностью ногтя с поражением небольшого числа пальцев. Лечение должно продолжаться 6-12 мес. Лаки для ногтей также применяются при тяжелых онихомикозах в комбинации с системными противогрибковыми препаратами для снижения длительности лечения и повышения степени излеченности.Ежедневное применение лака для ногтей может также препятствовать рецидивам онихомикоза после успешного лечения.
Дистальный подногтевой онихомикоз, распространившийся на проксимальный ноготь, эндоникс-онихомикоз и проксимальный подногтевой онихомикоз требуют системной терапии. Системное лечение тербинафином или итраконазолом дает микологическую излеченность более чем в 90% случаев инфекций ногтей на пальцах рук и примерно в 80% - на пальцах ног.Степень рецидивов составляет примерно 15-20% через год.Эффективность лечения можно повысить, если назначить одновременно с системным местное лечение лаком для ногтей.
- Тербинафин применяют в дозе 250 мг/день назначается на 6 нед. в случае инфекции ногтей на пальцах рук и на 12 нед. в случае инфекции ногтей на пальцах ног или в качестве пульс-терапии в дозе 500 мг в день на 1 нед. в месяц. Тербинафин может дать самую высокую степень излеченности и самую длинную ремиссию. Он неэффективен для некоторых видов Candida.
- Итраконазол назначают как пульс-терапию в дозе 400 мг в день в течение 1 нед. в месяц. Продолжительность лечения - 2 мес. для ногтей на пальцах рук и 3-4 мес. для ногтей на пальцах ног.
- Данные по эффективности флуконазола при лечении онихомикоза получены недавно, и требуются дополнительные исследования для окончательного определения оптимальных доз и продолжительности лечения. Одобренная доза флуконазола составляет 150 мг 1 раз в неделю, но более высокие дозы (300 мг 1 раз в неделю), вероятно, более эффективны. Лечение должно продолжаться минимум 6 мес.
- Гризеофульвин может быть эффективен в очень высоких дозах, если его применять много месяцев, но другие препараты более эффективны.
Пациентов контролируют через 6 нед. и по окончанию системной терапии. Инфицированную ногтевую пластинку санируют при каждом визите.В большинстве случаев ногти не очищаются через 12 нед. Пациентам следует объяснить, что лекарство остается в ногтевой пластинке в течение месяцев и будет продолжать убивать грибы.
Химическое или хирургическое удаление ногтей может использоваться в комбинации с приемом системных противогрибковых препаратов, чтобы удалить локализованные грибковые массы при тотальном онихомикозе и дерматофитоме.
Последовательное лечение итраконазолом и тербинафином применяли для увеличения степени излеченности. Предлагается схема, состоящая из 2 курсов итраконазола по 400 мг в день в течение 1 нед. в месяц, а затем 1 или 2 курса тербинафина по 500 мг/день в течение 1 нед. в месяц. Микологическая излеченность оценивается в конце терапии. Оценка клинического ответа при этом требует нескольких месяцев из-за медленного роста ногтя. Рецидивы и реинфекции встречаются нередко (до 20% от числа вылеченных пациентов). Профилактика состоит в регулярном нанесении лаков для ногтей на ранее поражавшиеся ногти и местных противогрибковых препаратов на подошвы и в межпальцевые пространства на ногах.
[youtube.player]Читайте также:


