Метод физиотерапии для лечения риновирусной инфекции

Острые вирусные респираторные инфекции – особая группа заболеваний инфекционной природы, имеющих массовое распространение. Она характеризуется наличием короткого инкубационного периода, интоксикации, непродолжительной лихорадки и поражением различных отделов дыхательных путей. ОРВИ занимает одно из ведущих мест среди инфекционной патологии.
Причины болезни

Причиной возникновения ОРВИ могут быть более 200 вирусов, среди них можно выделить наиболее значимые: вирусы парагриппа и гриппа, респираторные коронавирусы, респираторно-синцитиальный вирус, адено- и риновирусы и др. ОРВИ входят в группу ОРЗ (острых респираторных заболеваний), причинами которых могут быть не только вирусы, но и бактерии, аллергены. ОРВИ передается от больного человека к здоровому преимущественно воздушно-капельным путем. Возбудители этих инфекций могут специфически взаимодействовать с клетками респираторного тракта, вызывая их массовую гибель, что клинически проявляется симптомами ОРВИ. Дополнительную роль играет простудный фактор, снижающий резистентность слизистой дыхательных путей.
В случае нормальной работы иммунной системы происходит быстрая инактивация возбудителя и выздоровление. При снижении иммунитета вирусы вместе с продуктами метаболизма разрушенных клеток попадают в кровь, вызывая интоксикацию и различные осложнения (пневмонию, отит, синуит и др.).
Клиника
Инкубационный период может колебаться от 2 часов до недели. Каждое из вирусных заболеваний имеет свои особенности течения, особенности поражения тех или иных отделов дыхательной системы, но существуют общие симптомы, позволяющие объединить эти инфекции в одну группу, а именно:
- повышение температуры тела (от 37,5 до 40,0);
- общая слабость, ломота во всем теле, сонливость;
- заложенность носа, зуд, чихание, насморк;
- боль и першение в горле;
- кашель (с отделением мокроты или без нее);
- покраснение глаз, зуд, жжение;
- может быть послабление стула, увеличение лимфоузлов.
Выраженность симптомов может варьировать от небольшого покашливания и насморка до тяжелого лихорадочного состояния. Это зависит от возбудителя болезни, реактивности организма. Течение инфекции может быть легкое, среднетяжелое, тяжелое.
Диагностика
Диагноз ОРВИ выставляется на основании типичных для него клинических данных (жалоб, истории болезни), объективного осмотра специалистом. Для того чтобы уточнить возбудителя болезни, необходимо взять мазки из носа и зева или выявить антитела к определенному вирусу в крови больного. В крови в начале болезни повышенное количество лейкоцитов, в разгаре болезни оно может быть даже пониженным при повышении уровня лимфоцитов. СОЭ остается нормальной (повышается при присоединении бактериальной инфекции). При осложненном течении заболевания назначаются дополнительные исследования (рентгенография пазух носа, органов грудной полости и др.).
Принципы лечения
Больные с легкими и среднетяжелыми формами ОРВИ лечатся амбулаторно, с тяжелыми — госпитализируются в стационар. Если лечение проводится дома, то в комнате, где находится больной, должен быть прохладный влажный воздух.
- Постельный режим в течение острого периода болезни.
- Обильное питье и молочно-растительная диета.
- Неспецифическая противовирусная терапия (ремантадин, гроприназин, протефлазид, интерфероны, амиксин, оксолиновая мазь и др.).
- Симптоматическое лечение:
- жаропонижающие (парацетамол, ибупрофен, мефенаминовая кислота);
- сосудосуживающие препараты для назального применения (оксиметазолин, ксилометазолин и др.), промывание слизистой носа раствором морской соли;
- антисептики и обезболивающие средства для рассасывания (фарингосепт, лизобакт);
- средства от кашля – муколитики (ацетилцистеин, амброксол), отхаркивающие (гвайфенезин, термопсис, корень солодки), противокашлевые (синекод, кодеин) и др.
Антибиотики могут быть назначены врачом при наличии осложнений и присоединении бактериальной инфекции, для лечения обычных ОРВИ они не применяются.
Лечение методами физиотерапии

Физиотерапия при ОРВИ направлена на устранение воспаления, вирусной интоксикации, повышение иммунитета. Начинать физиотерапевтическое лечение нужно с первых дней болезни, это поможет уменьшить симптомы болезни, ускорить выздоровление, предупредит развитие осложнений.
В остром периоде назначают:
- КУФ облучение слизистых;
- ингаляции с гидрокарбонатом натрия;
- электрофорез с противовирусными средствами;
- магнитотерапия на область носа;
- лазерное облучение задней стенки глотки и слизистой носа;
- УФО подошвенной стороны стоп.
После стихания воспаления, на 3-4 день назначается:
- СВЧ-терапия миндалин;
- при сильном кашле – электрофорез на область трахеи с кодеином, лидокаином;
- ДМВ-терапия на область трахеи;
- УФО слизистой зева и носа через тубус.
При затяжном течении болезни с 10 дня назначается:
- УВЧ-терапия на межлопаточную область (проекция корней легких);
- индуктотермия на зону проекции корней легких;
- УФО грудной клетки.
Продолжительность болезни — от нескольких дней до 2 недель, затем наступает выздоровление. Правильное своевременное лечение предотвращает осложнения и ускоряет выздоровление. Самолечение может привести к осложненному течению болезни. Профилактика ОРВИ основывается на общегигиенических мероприятиях, закаливании, здоровом образе жизни.
[youtube.player]
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Риновирусы – это вирусы, которые содержат рибонуклеиновую кислоту. Именно они чаще всего являются возбудителями острых респираторных вирусных инфекций. Риновирусы - виновники ринитов, фарингитов и бронхитов. Крайне редко риновирусы вызывают более серьезные поражения респираторных путей. Однако бывают случаи, когда из-за них развивается бронхиальная астма у ребенка либо хронический бронхит у человека зрелого возраста, могут привести к среднему отиту и синуситу; они также могут усугубить астму, кистозный фиброз.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Причины риновирусной инфекции
Риновирусы (РВ) входят в семейство Пикорнавирусов. Существуют более 100 различных подтипов в 3 основных групп, классифицированы в зависимости от специфичности рецепторов: молекула межклеточной адгезии-1 (ICAM-1), рецептор липопротеинов низкой плотности, рецепторы клеточного сиалопротеина.
Науке известно свыше тысячи серотипов риновирусов. Несмотря на такое разнообразие, структура вируса очень проста — он содержит только десять генов, в то время как у человека более 20 000 генов. Икосаэдрический капсид 12 пентамеров, содержит 4 вирусных белка.
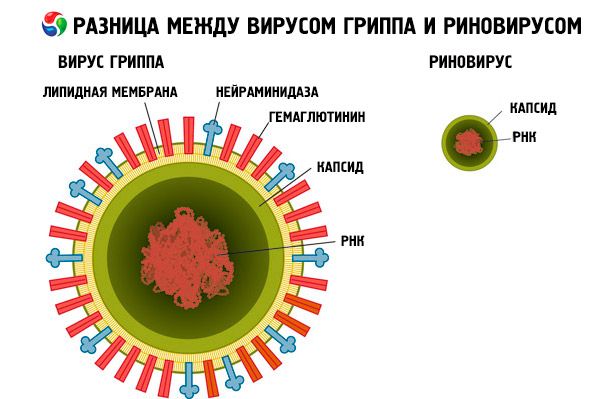
Однако такое примитивное строение риновируса нисколько не мешает сбивать с толку иммунитет и заражать человека. Этот вид вирусов очень распространен. В местностях с умеренным климатом эпидемиологические вспышки заболеваний, спровоцированных риновирусами, часто регистрируются в начале осени и весной. Единичные случаи наблюдаются постоянно, не зависимо от времени года. В тропиках максимум заболевших регистрируется во время сезона дождей.

[10], [11], [12], [13], [14], [15], [16], [17]
Факторы риска
- Курение повышает риск респираторных инфекций примерно на 50%.
- Новорожденные или старые люди находятся в зоне риска, возможно, из-за снижения иммунитета.
- Несоблюдение правил личной гигиены.
- Анатомические, метаболические, генетические и иммунологические расстройства (например, трахеопищеводный свищ, врожденные пороки сердца, кистозный фиброз, или иммунодефицит) увеличивают риск и тяжесть инфекции.

[18], [19], [20], [21], [22], [23], [24]
Патогенез
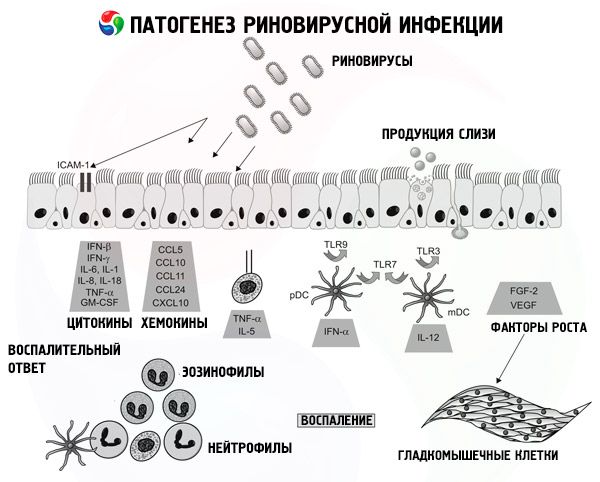
Риновирусы имеют различные механизмы передачи. Чаще всего - прямой контакт или аэрозольный путь. Входными воротами является слизистая оболочка носа и конъюнктива. Основным рецептором взаимодействия в организме человека с риновирусами являются ICAM-1, которые находятся в больших количествах в задней носоглотке. Вопреки распространенному мнению, поцелуи, обычный разговор, кашель не способствуют распространению болезни.
Риновирусы устойчивы к холоду, но погибают из-за нагрева, недостатка влаги и антисептиков. Заразиться вирусом можно при контакте с больным, у которого риновирус присутствует в выделениях из носа. Риновирус распространяется воздушно-капельным путем. Многообразие риновирусов обеспечивает их неуязвимость. Медицинский препарат или вакцина, которые успешно поражают белковую оболочку данного штамма, бессильны в борьбе со штаммами, имеющих такой же белок, но иную структуру. А когда штамм вируса имеет хоть какую-то резистентность к лекарству, природный отбор и мутация приблизит появление штаммов, которые будут абсолютно устойчивы к действию препарата.
Риновирусы атакуют не так много клеток и вреда от них не так уж и много. Тогда откуда такие осложнения? Дело здесь в особенностях механизмов иммунной защиты. Пораженные клетки продуцируют особые молекулы, цитокины, которые служат сигналом для запуска каскада реакций клеточного иммунитета. Именно из-за них у нас такое плохое самочувствие. Цитокины – виновники воспалений в горле и обильного выделения слизи. Почувствовать себя здоровым можно совсем не тогда, когда иммунитет победит риновирус, а только после того как иммунная система станет работать в обычном режиме.
Сегодня у врачей нет средств, которые эффективно борются с риновирусами. Прививки практически бесполезны. Ни один препарат не способен уничтожить вирус. Ошибкой многих является прием антибиотиков, которые эффективны в борьбе с бактериями и абсолютно бессильны в отношении с вирусами. Часто врачи прописывают антибиотики, если даже у них нет уверенности в природе заболевания: это вирусная инфекция или бактериальная. Неосторожное лечение антибиотиками подстегивает к развитию лекарственноустойчивых бактерий.
Мы очень недооцениваем риновирусы. У них много типов и наука лишь начинает постигать их разнообразие. В конце прошлого столетия ученые открыли несколько десятков штаммов, которые отнесли к двум большим родам. В 2006 году в США ученые обнаружили штамм риновируса, которые ни к одному из этих родов не относился. А потом выяснилось, что это – представитель еще одного, третьего рода, который тоже очень распространен. В различных местностях гены штаммов риновируса почти не отличаются. Такой факт служит доказательством очень быстрой распространяемости этого третьего рода, который назвали HRV–C.
Риновирусы имеют генетическое ядро, которое меняется очень незначительно. Зато некоторые гены вирусов меняются очень стремительно. Ученые выяснили, что они необходимы для выживания риновирусов, вступивших в битву с человеческим иммунитетом. После того как организм начал продуцировать антитела, чтобы справиться с одним штаммом вируса, он все еще уязвим для других штаммов, поскольку эти антитела бессильны против их белковой оболочки. Гипотеза подтверждается фактом, что ежегодно человек заражается несколько различными штаммами риновируса.
Несмотря на эти факты, некоторые представители ученого мира с оптимизмом смотрят в будущее и полагают, что разработать лекарство от риновирусов возможно. Поскольку риновирусы обладают одинаковым генетическим ядром, можно предположить, что оно не может мутировать. То есть, риновирусы, мутация которых коснулась ядра, погибают. Когда люди найдут способ влиять на ядро, болезнь можно будет победить.
Но есть ли смысл это делать? Риновирус опасен тем, что он открывает дорогу более опасным возбудителям. Однако сам он относительно безопасен. Через неделю заразившийся человек уже забывает о симптомах, а 40 % тестируемых, у которых анализы обнаружили риновирус, даже не знали об этом – он себя никак не проявлял.
Ученые даже признают благоприятное воздействие риновируса на организм. Собранные данные подтверждают, что дети, перенесшие относительно безопасные вирусные, в том числе, риновирусные, и бактериальные инфекции, в зрелом возрасте меньше подвергаются иммунным расстройствам. Риновирус, можно сказать, тренирует иммунитет, чтобы тот не реагировал слишком активно на незначительные угрозы, а умел сконцентрироваться на действительно серьезных опасностях. Поэтому стоит задуматься и, возможно, изменить взгляд на риновирусы: смотреть на них не как на врагов, а как на мудрых тренеров.

[25], [26], [27], [28], [29], [30], [31]
Изучение основных функций физиотерапии в профилактике распространения острых респираторных вирусных инфекций (ОРВИ). Обобщение главных задач физиотерапии: ослабления катаральных явлений, предупреждения осложнений, повышения сопротивляемости организма.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 23.05.2012 |
| Размер файла | 20,9 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Физиотерапевтические методы, используемые для лечения острых респираторных вирусных инфекций
Среди заболеваний органов дыхания наибольшее распространение имеют острые респираторные вирусные инфекции (ОРВИ). Воротами инфекции являются различные отделы респираторного тракта, где возникают воспалительные изменения. При риновирусных заболеваниях преобладают явления ринита, при аденовирусных-ринофарингита, парагриппе-ларингита, гриппе-трахеита при респираторных вирусных заболеваниях-явлении бронхита.
Задачи физиотерапии заключаются в следующем
-ослабить катаральные явления
-повысить сопротивляемость организма, а также тонус центральной нервной системы и вегетативной нервной системы.
В первые дни заболевания практически врачи физиотерапию обычно или не назначают, или назначают ультрафиолетовое облучение слизистой оболочки носа, рассчитывая на бактерицидный эффект ультра-фиолетового излучения, но возникающая при облучение эритема слизистой оболочки резко усиливает явления ринореи.
Комплекс физических методов лечения следует назначать с первых дней заболевания. Своевременное применение физиотерапии уменьшит выраженность симптомов заболевания, будет способствовать более быстрому разрешению воспалительного процесса и предупредит развитие осложнений.
С первого дня заболевания назначаются:
1. Паровые или тепло-влажные ингаляции 1-2% раствора натрия гидрокарбоната. Температура аэрозоля 38-39 градусов, продолжительность ингаляции 10 минут. Процедуры проводят три раза в день в течение 5-6 дней.
2. Ультрафиолетовое облучение подошвенной стороны стоп по 5-7-9- биодоз, процедуры проводят ежедневно. Курс лечения 3 облучения. Детям до 3-х лет проводят облучение стоп, нижней трети голени ”сапожки” эритемными дозами.
3. Аэрозольные ингаляции (бализ, эктерицид, 0,5% раствор диоксидина)№5-8.
4. При острых катаральных явлениях в носоглотке в качестве отвлекающего средства применяют ножные и ручные ванночки с постепенным повышением температуры от 37 до 40 с продолжительностью 10 минут.
Через 3-4 дня от начала заболевания при стихании острых воспалительных явлений и уменьшении экссудации слизистой оболочки верхних дыхательных путей назначаются:
1.Ультрафиолетовое облучение слизистой оболочки носа и зева через тубус. Доза: 0,5 биодозы ежедневно. При каждом последующем облучении дозу увеличивают на 0,5 биодозы. На курс 5 процедур.
2.Электрофорез дионина CaCl на область гортани и трахеи. Электроды помещают поперечно сила тока 5-7 мА. Продолжительность процедуры 8-10 минут ежедневно на курс 5-6 процедур.
3.Индуктотермия области корней легких. Индикатор-диск диаметром 12 см. аппарата ИКВ-4 помещают в межлопаточной области с зазором 1,5 см. Переключатель интенсивности в положении II. Продолжительность процедуры 8-10 минут ежедневно на курс 5-6 процедур.
При симптомах ларингита и ларинготрахеита назначают:
- Ингаляция лазолвана, беротека, беродуала через небулайзер каждые два часа.
- Микроволновая терапия или УВЧ-терапия на гортань мощность 30 Вт, слаботепловая или безтепловая доза, время в зависимости от возраста ежедневно, на курс 5-7 процедур.
- При синдроме крупа - ингаляция с добавлением глюкокортикоидов, интерферона.
- Электрофорез интерферона эндоназально, на курс 5-6 процедур.
- Электрофорез 3% CaСl на гортань номером 8-10 ежедневно.
У большинства больных отоларингологом диагностировано изменение в носоглотке. У младших детей - это аденоидит, у старших - хронический тонзиллит. Одним из методов лечения и профилактики и обострения данных заболеваний являются физиотерапевтические процедуры. При аденоидитах эффективным является использование ДДТ, СМТ - терапии облучения синим цветом (лампа Минина, соллюкс, светотерапия от аппарата Биоптрон) парафинолечение и другие тепловые процедуры. Используются электрофорез с йодом, цинком, аминокапроновой кислотой эндоназально.
При наличии у ребенка хронического тонзиллита существует методика профилактики его обострения, которая проводится два раза в год. Назначается УФО на область миндалин или СМВ, ДМВ терапии на подчелюстную область в чередовании с ультра звуковой терапией. Каждая процедура назначается № 10. Проводится ингаляция с раствором дерината № 10 ежедневно. Данная методика оказывает противовоспалительное бактерицидное действие способствует рассасыванию соединительной ткани, отхождение казеозных “пробок”, показано даже при декомпенсированном процессе. При наличии обострения хронического тонзиллита впервые дни заболевания назначается УВЧ на область подчелюстных желез в сочетании с УФО миндалин. Данное воздействие оказывает противовоспалительное, противоотечное действие уменьшает интоксикацию повышает иммунитет. Рекомендовано назначение микроволновой терапии, лекарственного электрофореза новокаина, лизоцима, фурацилина, диоксидина, цинка, йода, аминокапроновой кислоты. Процедуры улучшают регионарное кровообращение и лимфообращение, блокируя проводимость, уменьшает тонзологенную интоксикацию. В дальнейшем показано ультразвуковая терапия на область подчелюстных желез или фонофорез (спленина, интерферона, дерината, гидрокартизона, нафтолана) Данная процедура усиливает кровообращение, влияет на соединительную ткань повышая ее эластичность предотвращая развитие спаек. Широко используется магнитотерапия так как магнитные поля стимулируют лимфоидную систему: в периферической крови увеличивается количество лимфоидных клеток, повышается коэффициент их резистентности. К действию магнитных полей чувствительны микроорганизмы. МП влияют на генетические структуры бактерий. При частых обострениях хронического тонзиллита в период ремиссии показано проведение тепловых процедур в виде грязевых парафиновых озокеритовых аппликаций или использования “сухого тепла” (песок), галотерапия.
При синуситах, учитывая гнойное содержимое в пазухах при остром или хроническом процессе назначается электрическое поле УВЧ, СМВ-ДМВ терапии. Эти воздействия уменьшают отек слизистой носа, стимулируют фагоцитоз, уменьшаю интоксикацию, улучшают микроциркуляцию, разжижают слизистые выделения, что улучшает носовое дыхание способствует освобождению пазух. Параллельно с использованием токов высокой частоты назначается УФО облучение слизистой носа биоптрон-терапии на пазухе носа. Применяется ДДТ терапия на область лобной пазухи которая уменьшает отек слизистой, улучшает кровообращение в пазухах. Совместно с использованием электролечения назначается ингаляционная терапия с применением следующих лекарственных препаратов:
- Щелочные растворы: в виде 2% раствора натрия гидрокарбоната для разжижения слизи, создания щелочной среды в очаге воспаления.
- Солевые растворы: натрий хлорид 0,9%. Изотонический раствор не оказывает раздражающего действия на слизистые оболочки, применяется для их смягчения, очищения, промывания полости носа. 2% гипертонический раствор способствует очищению полости носа от слизисто гнойного содержимого.
- Аква-марис используется для промывания полости носа и носоглотки, для увлажнения слизистой носа.
- Муколитики: ринофлуимуцил- активный мукалитик и антиоксидант, применяется с целью разжижения густого и вязкого носового секрета;
Ацетилцистеин используется как муколитическое и отхаркивающее средство.
Амброксол активный мукалитик при гнойных ринитах и риносинуситах.
Ферменты: трипсин, химотрипсин, лизоцим. Все препараты обладают противовоспалительным противоотёчным противовирусным эффектом. Разжижают гной и слизь.
Антисептические средства: Диоксидин, Йодинол, Фуроцилин воздействуют на грамположительные и грамотрицательные микробы.
Иммуномодулирующие средства: Деринат, Интерферон.
Интраназальные глюкокортикоиды: Пульмекорт-широко используются при бронхиальной астме, вазомоторном рините, для профилактики роста полипов после их удаления и после их удаления.
Местная антибактериальная терапия - изофра, полидекса для лечения ринофаренгитов, ринитов, синуситов.
Физиотерапевтическое отделение ГБУЗ “Детская поликлиника №4” является одним из самостоятельных подразделений лечебно-профилактического учреждения, представляет собой комплекс из физиотерапевтических кабинетов, в которых используются все современные виды физиолечения: электролечение и светолечение, лазеротерапия, ультразвуковая терапия, ингаляционная терапия, сухая солевая аэрозоль, магнитотерапия, функционирует кабинет для проведения “сухих” воздушных углекислых процедур.
Имеются хорошо оснащённые кабинеты лечебной физкультуры, массажа, иглорефлексотерапии.
Задачами физиотерапевтического отделения являются:
-Лечение и профилактика заболеваний путем широкого использования современных методов физиотерапии;
-Консультация больных по направлению лечащих врачей;
-Контроль за выполнением назначаемых физиопроцедур;
-Анализ ошибок в назначениях физиотерапевтических процедур врачами других специальностей и повышения их квалификации в области физиотерапии;
-Обеспечение персоналом соблюдение правил техники безопасности.
Работа отделений проводится по плану, составление которого возложено на заведующего отделением. В нем отражены основные мероприятия по улучшению работы отделения, профилактические мероприятия работа по пожарной и технической безопасности, санитарно-просветительные работы.
Больные за курс лечения и реабилитации получают несколько видов физиотерапевтических процедур. Тем самым преследуется цель комбинированного и сочетанного воздействий физических факторов в восстановлении и реабилитации больных. Для лечения и оздоровления пациентов с острыми респираторно-вирусными инфекциями широко применяется галотерапия. Это метод лечения искусственным микроклиматом, по некоторым параметрам соответствующим микроклимату соляных пещер. Основным действующим фактором является практически асептический безаллергенный воздух, насыщенный сухим высокодисперсным аэрозолем хлорида натрия.
При галотерапии лечебное действие оказывает аэродисперсная среда, насыщенная сухим аэрозолем хлорида натрия в концентрации 0,5-9 мг/м 3 . Сухой аэрозоль не вызывает отека слизистой оболочке верхних дыхательных путей и бронхоспазма, доза натрия хлорида, получаемого больным за время сеанса галотерапии, значительно меньше по сравнению с дозой получаемой при дыхании влажной аэрозолью. Аэрозоль натрий хлорид улучшает реологические свойства бронхиального содержимого. Во время курса галотерапии, улучшается дренажная функция дыхательных путей: облегчается отделение мокроты, уменьшается ее вязкость, облегчается кашель. Аэрозоль снижает количество нейтрофилов, стимулирует реакции альвеолярных макрофагов способствует увеличению количества фагоцитируюцих элементов и усиление их фагоцитарной активности. Галотерапия уменьшает воспалительную реакцию слизистой верхних и нижних дыхательных путей оказывает положительное влияние на состояние гуморального и клеточного иммунитета. К концу курса галотерапии улучшается общее состояние: уменьшается кашель, мокрота становится слизистой и легко отходит. У больных ринитом, гнойным синуситом после курса лечения отмечается улучшение носового дыхания, исчезают слизистые выделения из носа. Рентгенологически отмечается уменьшение отека придаточных пазухах носа.
Лечение больных с ОРВИ в условиях соляных пещер позволяет получить ремиссию от 6 месяцев до года приблизительно у 80% больных. Выявлен положительный эффект при применении препарата “Деринад” для профилактики и лечения острых респираторных заболеваний у детей. Его можно назначать не только с профилактической целью, но и даже заболевшему ребенку. Без каких-либо ограничений Деринад сочетается с другими противовирусными препаратами. Для лечения больных с патологией верхних дыхательных путей Деринад рекомендуется вводить ингаляционно с помощью небулайзера.
Преимущество ингаляционной терапии:
- Широкий охват поверхности слизистой оболочки дыхательных путей;
- Возрастание интенсивности всасывания;
- Уменьшение количества обострений и тяжести течения заболевания;
- Увеличение депонирования Деринада в подслизистом слое и очаге поражения;
- Снижается потребность в лекарственной нагрузке;
- Не провоцирует кашель у детей с высокой “чувствительностью” бронхов;
- Не вызывает аллергической реакции;
Включение в комплекс терапии ингаляций Дерината позволило снизить частоту присоединения таких осложнений, как отиты, синуситы, улучшить функции внешнего дыхания.
Применение Дерината в ингаляционной форме эффективно влияет как на систему клеточного и гуморального иммунитета, так и на местный, что позволяет купировать рецидивирования процесса и снижать частоту осложнений основного заболевания, значительно улучшить функции внешнего дыхания.
физиотерапия вирусный инфекция респираторный
Инфекции верхних дыхательных путей являются серьезной проблемой для здравоохранении в связи с их широкой распространенностью и наносимым экономическим ущербом как отдельным лицам, так и обществу в целом.
Наиболее часто инфекционные патологии у детей являются острые респираторно-вирусные заболевания. Особую актуальность ОРВИ имеют для детей до 3-х летнего возраста. Это связано с тем, что среди этой категории детей уровень заболеваемости ОРВИ и риск развития серьезных осложнений инфекции наиболее высок.
В настоящее время физические методы лечения занимают значительное место в терапии детских заболеваний. Безболезненность, нетоксичность простота и доступность определяют их широкое применение в педиатрической практике. Большинство физических факторов являются неотъемлемой частью окружающей нас природы или близки к ней. Они представляют собой адекватное, привычные раздражители для детского организма, которые хорошо адаптируются к ним в процессе фило- и онтогенеза. В связи с этим методы физиотерапии с успехом используются не только для лечения, но и для профилактики многих заболеваний в детском возрасте, а также в системе реабилитации.
При назначении методов физического воздействия необходимо учитывать своевременное и патогенетически обоснованное применение соответствующего физического фактора, его дозировку с учетом формы и стадии заболевания возраста, индивидуальной реактивности организма, целесообразное сочетание с другими методами (медикаментозной терапии, специфической иммунизации).
При остром течении болезни физиотерапевтическое воздействие в комплексе с другими методами должно оказывать противовоспалительный и рассасывающий эффект.
При затяжном течении требуется лечение физическими факторами, направленное на повышение защитных, приспособительных сил организма.
При хронических заболеваниях с целью успешной реабилитации целесообразно использовать физические и бальнеологические факторы; необходимо этапное лечение (стационар, реабилитационное отделение, санаторий) и соблюдение интервалов между курсами физиотерапии. В санаторных условиях максимальное значение приобретает использование природных лечебных факторов(воздушные и солнечные ванны, водные процедуры, бальнеотерапия и гипокситерапия)
Безболезненность не токсичность простота и доступность физических факторов определяет их широкое применение в педиатрической практике, в частности при лечении острых респираторно-вирусных инфекций.
Список используемой литературы
1. Боголюбов В. М., Пономаренко Г. М. Общая физиотерапия. - М.:СПб, медицина, 1998 г.
2. Боголюбов В. М. Техника и методики физиотерапевтических процедур. (Справочник). Москва, 2004 г.
3. Ушаков А. А. Руководство по практической физиотерапии. Москва АНМИ, 1996 г. с. 142-148.
4. Фадеева Н. И., Максимов А. И., Садовникова И. В. Основы физиотерапии в педиатрии. Издательство “НижГМА” Нижний Новгород., 2009 г. с. 13-18.
5. Щеплягина Л. А., Римарчук Г. В., Круглова И. В., Борисова О. И. Новые технологии в лечении острых респираторных заболеваний у детей. Лекции для врачей.-М.,2007 с. 4-8.
[youtube.player]Читайте также:


