Методическое пособие по ревматоидному артриту
МЕТОДИЧЕСКАЯ РАЗРАБОТКА ТЕОРЕТИЧЕСКОГО И ПРАКТИЧЕСКОГО ЗАНЯТИЯ ДЛЯ ПРЕПОДАВАТЕЛЯ.
г. Благовещенск
_________ Г.Д. Михайлова
Экспертный совет при информационно-методическом центре АМК
2.1. структура и содержание теоретического занятия
2.2. структура и содержание практического занятия
ПОЯСНИТЕЛЬНАЯ ЗАПИСКА
Методическое пособие включает в себя
организационно-методический блок
блок учебной информации
блок контроля
Рекомендации по работе с методическим пособием:
В содержании организационно-методического блока отражены конкретные цели, общие и профессиональные компетенции которыми должен овладеть студент. Блок включает внутрипредметные и межпредметные связи, структуру и содержание теоретического и практического занятия.
В блоке дана мотивация темы, освещены вопросы эпидемиологии и распространённости ревматоидного артрита, одновременно сделан акцент на актуализацию опорных знаний студентов по анатомии и физиологии органов движения. Подробно освещены теоретические аспекты сестринского ухода при ревматоидном артрите.
В блок контроля включены тесты с эталонами ответа, задания для определения исходного уровня знаний студентов, проблемно-ситуационные задачи. Оценка общих и профессиональных компетенций проводится с применение инновационных и профессиональных компетенций.
Количество часов на тему: 12
аудиторные, теоретические часы – 2 ч.
аудиторные, практические часы – 6 ч.
самостоятельная работа – 4 ч.
ОРГАНИЗАЦИОННО-МЕТОДИЧЕСКИЙ БЛОК
Цели занятия:
Организовать деятельность студентов по изучению и закреплению знаний сестринского ухода при ревматоидном артрите, причин его возникновения, клинических проявлений, диагностике, лечению, профилактике и роли медицинской сестры в осуществлении сестринского процесса.
Обеспечить формирование у студентов умений анализировать, сравнивать, выделять главное, формулировать проблемы пациентов при ревматоидном артрите
Содействовать развитию у студентов элементов самоконтроля, самооценки, самокоррекции учебной деятельности.
При усвоении данной темы студент должен овладеть следующими общими и профессиональными компетенциями:
ОК 1. Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес.
ОК 2. Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество.
ОК 3. Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность.
ОК 5. Использовать информационно-коммуникационные технологии в профессиональной деятельности.
ОК 6. Работать в коллективе и команде, эффективно общаться
с коллегами, руководством, потребителями.
ОК 7. Брать ответственность за работу членов команды (подчиненных), за результат выполнения заданий.
ОК 8. Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием, осознанно планировать и осуществлять повышение своей квалификации.
ОК 12. Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии, инфекционной и противопожарной безопасности.
ПК 2.1. Представлять информацию в понятном для пациента виде, объяснять ему суть вмешательств.
ПК 2.2. Осуществлять лечебно-диагностические вмешательства, взаимодействуя с участниками лечебного процесса.
ПК 2.4. Применять медикаментозные средства в соответствии с правилами их использования.
ПК 2.5. Соблюдать правила использования аппаратуры, оборудования и изделий медицинского назначения в ходе лечебно-диагностического процесса.
ПК 2.6. Вести утвержденную медицинскую документацию.
иметь практический опыт:
- выполнения назначений врача и оценки результатов сестринских вмешательств;
- организации сестринского ухода за пациентами с плевритами.
причины, предрасполагающие факторы развития ревматоидного артрита ;
клинические проявления ревматоидного артрита ;
принципы диагностики и лечения;
механизм действия и группы лекарственных препаратов, применяемых для лечения ревматоидного артрита;
проблемы пациентов и варианты их решения
особенности сестринского ухода при ревматоидном артрите
осуществлять сестринский уход при ревматоидном артрите ;
эффективно общаться с пациентом в процессе учебной деятельности;
соблюдать принципы профессиональной этики.
Место проведения занятия: кабинет на базе лечебно-профилактического учреждения.
Оснащение занятия:
Пособие для студентов;
Истории болезни пациентов с ревматоидным артритом ;
Набор групп лекарственных препаратов;
Таблица строения органов дыхания;
Тип теоретического занятия : изучение и закрепление новых знаний.
Тип практического занятия: комплексное применение знаний и способов деятельности с использованием элементов проблемного обучения .
Внутрипредметные связи :
Межпредметные связи:
СТРУКТУРА ТЕОРЕТИЧЕСКОГО ЗАНЯТИЯ
1. Организационный момент 2 мин.
2. Актуализация опорных знаний 15 мин.
3. Мотивация и изучение нового материала 65 мин.
4. Закрепление 5мин.
5. Подведение итогов занятия и задание на дом 3 мин.
СОДЕРЖАНИЕ ТЕОРЕТИЧЕСКОГО ЗАНЯТИЯ
Проверка готовности аудитории к занятию, отметка отсутствующих, ответы на вопросы по домашнему заданию.
Актуализация опорных знаний проводится в форме фронтального опроса (приложение №1).
Мотивация темы и конспект теоретического материала представлены в информационном блоке.
Закрепление проводится в форме тестового задания (приложение № 2).
Подведение итогов теоретического занятия проводится с учетом наиболее важных вопросов темы.
СТРУКТУРА ПРАКТИЧЕСКОГО ЗАНЯТИЯ
СОДЕРЖАНИЕ ПРАКТИЧЕСКОГО ЗАНЯТИЯ:
1. Организационный момент с методической установкой.
Преподаватель проверяет готовность аудитории к занятию, отмечает отсутствующих, проверяет внешний вид студентов, отвечает на вопросы по домашнему заданию.
2. Актуализация опорных знаний:
Фронтальный опрос (приложение №1).
Решение проблемно-ситуационных задач (приложение №3)
Самостоятельная работа:
Демонстрация пациентов: совместный разбор жалоб, изучение анамнеза болезни и жизни, выявление характерных клинических симптомов при объективном обследовании, знакомство с результатами дополнительных методов исследования.
Работа малой группой по 2 человека:
- самостоятельное выявление нарушенных потребностей, проблем пациента, составление плана сестринских вмешательств и алгоритмов действий медицинской сестры при ревматоидном артрите .
Работа на посту медицинской сестры, в процедурном кабинете по овладению профессиональными компетенциями:
-забор крови на клинический анализ;
-забор суставной жидкости на исследования;
-подготовка пациента к пункции сустава;
-оценка состояния пациента (окраска кожного покрова, измерение пульса, артериального давления);
-подготовка пациента к проведению инъекционной техники;
-заполнение учетно-отчетной документации.
4. Закрепление знаний студентов проводится в форме тест эталонного контроля и решения ситуационных задач. (Приложение №2)
Рекомендуемая литература (Приложение №4)
Блок учебной информации.
Ревматоидный артрит - хроническое системное заболевание соединительной ткани с преимущественным поражением периферических суставов по типу эрозивно-деструктивного артрита. Он занимает одно из ведущих мест в ряду ревматических болезней, а по тяжести клинической картины и своим последствиям (анкилозирование). В целом женщины болеют в 3 – 5, а по некоторым данным – в 9 раз чаще,чем мужчины.
В настоящее время существенное значение в развитии РА придается наследственному фактору. Как известно, у ближайших родственников больных имеется более высокая частота РА и более значительный ежегодный прирост новых случаев заболевания по сравнению с общей популяцией. В том же ключе рассматривается более частое, чем у здоровых, обнаружение антигенов.
Этиология и предрасполагающие факторы, причины развития болезни, до конца не установлены.
Предрасполагающие факторы - достоверно доказано, что в организме больных ревматоидным артритом вырабатывается особый белок — так называемый ревматоидный фактор. Этот белок, соединяясь с другими белками сыворотки крови (иммунные комплексы), откладывается в синовиальной оболочке сустава и вызывает ее воспаление. Кроме того, эти комплексы могут откладываться в стенке мелких сосудов внутренних органов (почки, сердце, печень, легкие), вызывая их последующее поражение. Отмечено, что ревматоидный артрит чаще встречается в странах с холодным влажным климатом. Семейно-генетическая предрасположенность к развитию ревматоидного артрита доказывается повышенной частотой заболевания среди родственников. Примущественно болеют люди в возраст старше 45 лет.
Причинные факторы - непосредственно развитию болезни могут предшествовать переохлаждение, неспецифическая инфекция (ангина, обострение хронического тонзиллита, ОРВИ). Имеют значение также неблагоприятные условия работы: пребывание в холодном помещении с повышенной влажностью, сочетающееся с тяжелой физической работой.
Триггерные факторы – провоцируют обострение РА:
Все эти и некоторые другие факторы вызывают активизацию иммунных клеток, которые атакуют суставы. Также они стимулируют выработку лимфоцитами медиаторов воспаления, которые, проникая в ткани сустава, тоже разрушают его.
Классификация
1. Формы РА:
2. Иммунологические особенности:
Эпидемиология, этиология, патологическая анатомия и патогенез, клиническая картина, внесуставные проявления ревматоидного артрита. Слабость мышц и их атрофия. Течение и прогноз при ревматоидном артрите. Диагностика и лечение ревматоидного артрита.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 22.01.2015 |
| Размер файла | 51,6 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Глюкокортикостероиды для локального применения назначаются в качестве дополнительного метода купирования обострений ревматоидного артрита и не могут служить заменой системной терапии.
Нестероидные противовосполительные препараты. Значение НПВП в лечении ревматоидного артрита за последние годы существенно снизилось в связи с появлением новых эффективных схем патогенетической терапии. Противовоспалительное действие НПВП достигается с помощью подавления активности ЦОГ, или избирательно ЦОГ-2, и тем самым снижается синтез простагландинов. Таким образом НПВП действуют на конечное звено ревматоидного воспаления.
Действие НПВП при ревматоидном артрите -- уменьшение выраженности симптомов болезни (боль, скованность, припухлость суставов). НПВП обладают обезболивающим, противовоспалительным, жаропонижающим эффектом, но мало влияют на лабораторные показатели воспаления. В подавляющем большинстве случаев НПВП не способны как-либо заметно изменить течение заболевания. Их назначение в качестве единственного противоревматического средства при достоверном диагнозе ревматоидный артрит в настоящее время считается ошибкой. Тем не менее НПВП являются основным средством симптоматической терапии при данном заболевании и в большинстве случаев назначаются в сочетании с БПВП.
Основные характерные черты, которые необходимо учитывать при назначении НПВП, следующие:
· Не существует значимых различий между НПВП в плане эффективности (для большинства препаратов эффект пропорционален дозе вплоть до максимальной рекомендуемой).
· Существуют значительные различия между разными НПВП по переносимости, особенно в отношении поражения ЖКТ.
· У пациентов с повышенным риском развития НПВП-ассоциированного поражения ЖКТ риск может быть снижен путем параллельного назначения блокаторов протонной помпы, мизопростола.
· Существует индивидуальная чувствительность к различным НПВП как в отношении эффективности, так и переносимости лечения. Дозы НПВП при ревматоидном артрите соответствуют стандартным.
Продолжительность лечения НПВП определяется индивидуально и зависит от потребности больного в симптоматической терапии. При хорошем ответе на терапию БПВП препарат из группы НПВП может быть отменен.
К наиболее часто применяющимся при ревматоидном артрите НПВП относятся:
· диклофенак (50-150 мг/сут);
· нимесулид (200-400 мг/сут);
· целекоксиб (200-400 мг/сут);
· мелоксикам (7,5-15 мг/сут);
· ибупрофен (800-2400 мг/сут);
· лорноксикам (8-12 мг/сут).
Селективные НПВП, по эффективности достоверно не отличаясь от неселективных, реже вызывают НПВП-гастропатии и серьезные нежелательные реакции со стороны ЖКТ, хотя и не исключают развитие этих осложнений. Ряд клинических исследований продемонстрировал повышенную вероятность развития тяжелой сосудистой патологии (инфаркт миокарда, инсульт) у пациентов, получавших препараты из группы коксибов, в связи с чем возможность лечения целекоксибом должна обсуждаться с особой осторожностью у больных с ИБС и другими серьезными кардиоваскулярными патологиями.
Дополнительные медикаментозные методы лечения. В качестве симптоматического анальгетика (или дополнительного анальгетика при недостаточной эффективности НПВП) может использоваться парацетамол (ацетаминофен) в дозе 500-1500 мг/сут, который обладает относительно невысокой токсичностью. Для локальной симптоматической терапии используются НПВП в виде гелей и мазей, а также диметилсульфоксид в виде 30-50% водного раствора в форме аппликаций. При наличии остеопороза показано соответствующее лечение препаратами кальция, витамина Д3, бифосфонатами, кальцитонином.
Лечение резистентного к терапии ревматоидного артрита. Резистентным к лечению целесообразно считать пациента с неэффективностью (отсутствием 20% улучшения по основным показателям) как минимум двух стандартных БПВП в достаточно высоких дозах (метотрексат -- 15-20 мг/нед, сульфасалазин -- 2000 мг/сут, лефлуномид -- 20 мг/сут). Неэффективность может быть первичной и вторичной (возникающей после периода удовлетворительного ответа на терапию либо при повторном назначении препарата). Существуют следующие пути преодоления резистентности к терапии:
· назначение биологических препаратов (инфликсимаб, ритуксимаб);
· применение комбинированной базисной терапии;
· применение БПВП второго ряда (циклоспорин и др.).
Хирургическое лечение ревматоидного артрита. При тяжелом поражении суставов может потребоваться хирургическое лечение, включая артропластику и протезирование суставов. Операции выполняют на разных суставах, но успешнее всего - на тазобедренном, коленном и плечевом. Хирургическое лечение ревматоидного артрита позволяет устранить боль и в той или иной степени восстановить трудоспособность. Реконструктивные операции на суставах кисти позволяют устранить косметический дефект и немного улучшить их функцию. При хроническом моноартрите, особенно с поражением коленного сустава, некоторым больным помогает открытая или артроскопическая синовэктомия. Однако она приводит лишь к кратковременному улучшению, не замедляя деструкцию костей и не влияя на течение заболевания. При поражении лучезапястного сустава для профилактики разрыва сухожилий показана ранняя теносиновэктомия.
1. Внутренние болезни : Учебник для медицинских вузов. 4-ое изд., стереотипное / под ред. С.Н. Рябова - СПб: СпецЛит 2006
2. Ревматология: учебное пособие / Под ред. проф. Н.А.Шостак. - М.: ГЭОТАР-Медиа, 2012 - 448с.
3. Ревматоидный артрит: Учебно-методическое пособие по госпитальной терапии; Майчук Е.Ю., Мартынов А.И., Панченкова Л.А., Хамидова Х.А., Воеводина И.В., Макарова И.А, Москва - 2013.
4. Машковский М.Д. Лекарственные средства. В двух томах. Т.1.,Т.2. - Изд. 13-е, новое. - Харьков: Торсинг, 1997
5. Мурашко В.В., Струтынский А.В. Электрокардиография: Учебн. пособ. - 6-е изд. - М.: МЕДпресс-информ, 2004
6. Основы семиотики заболеваний внутренних органов: Учебн. пособ. - 2-е изд../ под ред. А.В. Струтынский, А.П. Баранов. - М.: МЕДпресс-информ, 2004
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Ключевые слова: ревматоидный артрит, диагностика, алгоритмы лечения, остеопороз, переломы, НПВП-гастропатии.
Для цитирования: Мурадянц А.А., Шостак Н.А. Ревматоидный артрит: клинические ситуации и алгоритмы лечения // РМЖ. Ревматология. 2016. № 2. С. –95.
Для цитирования: Мурадянц А.А., Шостак Н.А. Ревматоидный артрит: клинические ситуациии алгоритмы лечения. РМЖ. 2016;2:89-95.
Rheumatoid arthritis (RA) is one of the most common and severe chronic immune-mediated inflammatory diseases which result in early disability and high early mortality. Early diagnosis and active treatment of RA can improve prognosis and outcomes. The paper reviews clinical situations and management strategies of RA at different stages of the disease (i.e., early, advanced, and late), treatment algorithms, and approaches to prevent osteoporotic fractures, cardiovascular, and gastrointestinal complications in elderly patients. The main goal of RA therapy is to achieve remission or, at least, low disease activity. Treatment approach depends on RA stage, disease activity, factors associated with unfavorable outcome, comorbidities, and the efficacy of prior treatment. Basic therapy is the most effective in early RA. Treat-to-target approach recommends careful monitoring of RA activity (every month in high disease activity and every 3 months in low disease activity) and proper correction of basic therapy. In low efficacy of standard therapy with basic anti-inflammatory drugs, bioengineered drugs are recommended.
Keywords: rheumatoid arthritis, diagnostics, treatment approaches, osteoporosis, fractures, NSAID gastropathy.
For citation: Muradyants A.A., Shostak N.A. Rheumatoid arthritis: clinical situations and treatment algorithms // RMJ. Rheumatology. 2016. № 2. P. –95.
Статья посвящена ревматоидный артриту - клиническим ситуацииям и алгоритмам лечения

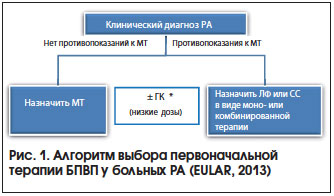
Основные стратегии лечения раннего РА (рис. 1) [7]:
1. Монотерапия МТ c последующей заменой на другие БПВП (ЛФ, СС) через 3–6 мес. в случае неэффективности или плохой переносимости).
2. Комбинированная базисная терапия, в т. ч. в сочетании с высокой дозой ГК. Используются комбинации БПВП как первого ряда (МТ + СС или МТ + ЛФ), так и второго ряда (МТ + Плаквенил) и т. д.
3. Комбинированная терапия синтетическими БПВП + ГИБП (в первую очередь ингибиторы фактора некроза опухоли (ФНО) при сохраняющейся > 3–6 мес. высокой активности РА, а также при наличии ФНП. Например, МТ 25 мг/нед. + Инфликсимаб 3 мг/кг массы тела.
II. Пациент с развернутым РА, не отвечающий на традиционные БПВП
Развернутая стадия РА – заболевание с отчетливо выраженной симптоматикой и длительностью болезни более 1 года. Суставной синдром имеет стойкий, симметричный и полиартикулярный характер с преимущественным поражением суставов кистей и стоп, выявляются признаки высокой или умеренной лабораторной активности, серопозитивность по РФ, эрозивный процесс в суставах по данным рентгенографии. Если диагноз устанавливается впервые, то стратегия ведения больного та же, что и при раннем РА. В случае уже проводившегося лечения с недостаточным эффектом или непереносимостью синтетических БПВП (как в виде монотерапии, так и при комбинированном их использовании), а также наличием ФНП прибегают к назначению ГИБП (рис. 2). Использование ГИБП позволяет максимально избирательно воздействовать на отдельные звенья иммунопатогенеза РА и существенно улучшить состояние больных РА, резистентных к стандартным БПВП и ГК [8]. Установлено, что комбинация традиционных БПВП с ГИБП более эффективна, чем монотерапия.
Назначение ГИБП показано:
– при длительно сохраняющейся (> 3–6 мес.) высокой активности РА;
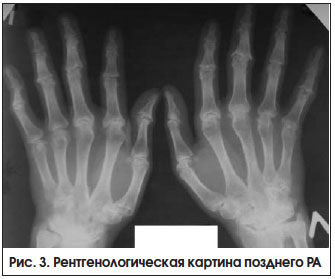
– при высокой активности заболевания 2-х лет, с выраженными признаками активного воспаления или без них (рис. 3). Неуклонное прогрессирование болезни приводит к формированию различных видов подвывихов и контрактур суставов, в связи с чем возрастает роль реабилитационных и ортопедических мероприятий.
Развитие остеопороза (ОП) и ассоциированных с ним переломов является одним из наиболее тяжелых осложнений РА, определяющим неблагоприятное течение и прогноз болезни. Частота остеопоротических переломов среди больных РА в 1,5–2,5 раза выше, чем в общей популяции [9]. Предполагается, что развитие ОП и суставной деструкции при РА имеет единые патогенетические механизмы, в основе которых лежит цитокин-зависимая активация остеокластогенеза, приводящая к повышению костной резорбции [10]. Развитие ОП при РА определяется множеством общих и специфических, ассоциированных с заболеванием и лечением, факторов риска.
РА-ассоциированные факторы риска ОП и переломов [11]:
– активность воспалительного процесса,
– рентгенологическая стадия,
– тяжесть функциональных нарушений (HAQ > 1,25),
– длительность болезни,
– прием ГК,
– высокий риск падений.
У больных РА прием ГК в 4–5 раз повышает риск вертебральных переломов и удваивает риск переломов бедра. При этом доказано, что не существует безопасной дозы ГК. Также следует помнить, что развитие переломов у больных, получающих ГК, происходит при более высоких значениях минеральной плотности ткани (МПК), чем при первичном ОП, поэтому антиостеопоротическую терапию следует начинать при значениях Т-критерия Литература
За период государственной практики мной была проделана следующая работа: 1.Мною проведены исследования по статистике Ревматоидного артрита
Статистические данные
Статистика ревматоидного артрита
У менее 1% людей с этим заболеванием происходит спонтанная ремиссия. 50-70% людей получают инвалидность в течение пяти лет после начала заболевания, а половина из них перестанет работать в течение 10 лет. Годовые затраты на борьбы с этим заболеванием только в России составляе тболее 5 млр. рублей.
| За 2015 год Город Бирск | ||||||
| Всего | Взято под диспансерное наблюдение | Впервые в жизни выявлено | Взято под наблюдение | Выявлено при проф. Осмотрах | Снято с диспансерного учёта | Состоит под наблюдением |
2.Проводил обследование больных по схеме: опрос больного, осмотр, измерение АД, пальпацию и аускультацию
3. Исследовал истории болезней пациентов с Ревматоидным артритом.
На примере одной из них я раскрою вам практические аспекты данного исследования
2.2 история болезни
Паспортные данные
ФИО:_______
Возраст: 67 лет
Адрес: г. Бирск
Место работы: пенсионер
Срок курации: 3.12.08-5.12.08
Дата поступления:19.11.08
Клинический диагноз: Ревматоидный артрит, суставная форма
Жалобы больного на момент поступления
1. боль, усиливающуюся утром, ограничение подвижности в мелких суставах кистей, стоп (межфаланговых, пястнофаланговых, лучезапястных, плюснефаланговых, голеностопных), периодически в плечевых, коленных суставах.
2. отечность в области мелких суставов кистей и стоп.
3. утренняя скованность в суставах до обеда.
4. выраженную общую слабость, вялость.
5. субфебрильная температура. На момент курации жалоб нет.
2.3Anamnesis morbi
Считает себя больным с 2003 года, заболел остро. Первые симптомы, припухлость, боль, скованность в суставах кистей обеих рук (межфаланговых, пястнофаланговых), появились утром. Обратился к терапевту. Был направлен на консультацию к ревматологу. Был выставлен диагноз полиартрит. Получал ГКС по схеме (какие именно не помнит), метотриксат сначала в/м, затем per os. Наблюдался хороший клинический эффект. Через некоторое время после отмены ГКС возникало обострение суставного синдрома, прием ГКС возобновлялся. Данное лечение проводилось до января 2007 г, затем самостоятельно отменил метотриксат, ГКС принимал. В сентябре 2007 г. самочувствие ухудшилось, боль, припухлость, скованность появились и в мелких суставах стоп. Консультирован ревматологом, рекомендовано: найз, делагил, преднизолон 15 мг в сутки с последующим снижением дозы поддерживающей. Отмечалось улучшение самочувствия. Через 4 месяца самостоятельно отменил делагил (со слов больного ухудшение зрения), В марте 2008 г вновь ухудшение самочувствия. Консультирован ревматологом, рекомендовано: сульфасалазин, ГКС, НПВП. Сульфасалазин принимал 2 месяца, отмечал улучшение, затем самостоятельно отменил. В ноябре 2008 г снова ухудшение(резко появилась болезненность сначала в правой кисти,затем в левой,позже боль разлилась на плечевые,локтевые суставы;) -госпитализирован в краевую больницу.
2.4Anamnesis vitaе
Родился в г. Магадане. Единственный ребенок в семье. Рос и развивался нормально. Окончил среднюю школу, институт. Начало трудовой деятельности в 24лет.Работал преподавателем в институте. На данный момент пенсионер. Материально-бытовые условия удовлетворительные.
Туберкулез, гепатиты отрицает. Страдает хроническим гастритом, гайморитом. Травм, гемотрансфузий не было. Операции – тонзилэктомия, гайморотомия в1960. Аллергии нет. Хронические интоксикации: не курит, алкоголь не употребляет. Наследственность не отягощена.
2.5Status praesens
Общее состояние больного: На момент осмотра удовлетворительное, положение в постели активное, сознание ясное, выражение лица озабоченное, глазные симптомы отсутствуют. Поведение обычное, телосложение правильное.
Кожные покровы и слизистые оболочки: Окраска бледно-розовая. Цианоза, иктеричности не наблюдается. Кожные покровы сухие, тургор тканей и эластичность снижена. Слизистые чистые, желтушного прокрашивания уздечки языка и склер нет. Отеки на конечностях и лице отсутствуют.
Подкожная жировая клетчатка: выражена умеренно.
Периферические лимфатические узлы: не пальпируются.
Мышцы: степень развития средняя, атрофичны, безболезненны, без уплотнений.
Костно-суставной аппарат: Имеется незначительное искривление позвоночника в поясничном отделе. Суставы без видимой патологии. При пальпации слегка болезненны.Объём активных и пассивных движений не ограничен во всех плоскостях.
Органы дыхания: ЧД-20 в мин., ритм правильный, тип смешанный. Носовое дыхание не затруднено. Болей самостоятельных или при давлении и поколачивании у кончика носа, на местах лобных пазух и гайморовых полостей не наблюдается. Гортань нормальной формы, ощупывание безболезненно. Болей при разговоре, глотании нет. Правая и левая половины грудной клетки симметричны. Движение обеих половин грудной клетки, синхронно, без отставания. Пальпация грудной клетки безболезненна. При пальпации грудной клетки: голосовое дрожание ослабленно, резистентность - умеренная. При сравнительной перкуссии легких на симметричных участках грудной клетки звук с коробочным оттенком.
Топографическая перкуссия легких: Нижняя граница легких:
Правое Левое
Парастернальная: 6 м/р.
Среднеключичная: 7 м/р.
Перед. подмышечная: 8 м/р. 8 м/р.
Сред. подмышечная: 9 м/р. 9 м/р.
Задняя подмышечная: 10 м/р. 10 м/р.
Лопаточная: 11 м/р. 11 м/р.
Околопозвоночная: 12 м/р. 12 м/р.
Подвижность легочного края: 3 см.
При аускультации на симметричных участках грудной клетки дыхание ослабленное везикулярное.
Органы кровообращения. Исследование сердца: При осмотре области сердца патологических пульсаций не обнаружено. Верхушечный толчок локализуется в 5-м межьреберье на 1.5 см. кнутри от среднеключичной линии, S=2.0*1.5 см., высокий, сильный, резистентный.
Перкуссия сердца.
Границы относительной и абсолютной тупости сердца в пределах нормы.
Ширина сосудистого пучка: правая – во 2-м межреберье по правому краю грудины, левая – во 2-м межреберье по левому краю грудины.
Поперечный размер относительной тупости сердца - 3+8,5=11,5 см., угол Боткина – тупой.
При аускультации сердца тоны: ясные, аритмичные, патологических шумов не выявлены.
Исследование сосудов: При осмотре патологических пульсаций не обнаружено. Стенки артерий - гладкие, эластичные. Пульс: частота 60 уд/мин., ритм неправильный, высокого наполнения, твердый, синхронный на обеих руках. Дефицит пульса отсутствует, пульсации на ногтевых фалангах не отмечается. АД - 130/70 на обеих руках. При аускультации периферических сосудов патологических шумов не обнаружено. Вены ног без изменений.
Органы пищеварения: Губы бледно-розовые, влажные. Язык розового цвета, нормальной формы и величины, сосочки хорошо выражены. Слизистая языка влажная, без видимых дефектов. Десны розовые, кровотечений и дефектов нет. Зев чистый, не отечный, чуть красноватый, миндалины не увеличены, не выступают из - за нёбных дужек. Зубы постоянные, состояние удовлетворительное. Ротовая полость санирована. Слюнные железы не увеличены, безболезненны. Аппетит хороший, срыгивания и рвоты нет.
Исследование живота:
Осмотр. Живот обычной формы, симметричен. Коллатерали на передней поверхности живота и его боковых поверхностях не выражены. Рубцов и других изменений кожных покровов не отмечается. Мышцы брюшной стенки не участвуют в акте дыхания. Грыжевые выпячивания в положении стоя не выявлены.
Поверхностная ориентировочная пальпация. При поверхностно – ориентировочной пальпации зон кожной гиперальгезии нет. Диастаз прямых мышц живота отсутствует. Живот не напряжен. Симптом Щёткина - Блюмберга отрицательный.
При глубокой методической скользящей пальпации по Образцову - Стражеско – Василенко патологии не выявлено.
При перкуссии определяется кишечный тимпанит разной степени выраженности, болезненности и свободной жидкости не обнаружено.
Аускультация. Перистальтика кишечника сохранена, патологические шумы отсутствуют.
Поджелудочная железа: не пальпируется.
Исследование печени и желчного пузыря:
Желчный пузырь не пальпируется, болезненность при пальпации в точке желчного пузыря отсутствует, перкуторно не определяется. Симптомы Ортнера, Карвуазье, френикус-симптом - отрицательные.
Печень. Пальпируется на уровне края рёберной дуги. Край мягкий, острый, безболезненный. Размеры по Курлову: 10*9*7 см.
Селезёнка: Не пальпируется.
Стул 1 раз в день, оформленный, коричневого цвета.
Органы мочевыделения: Жалобы отсутствуют. Развитие I и II половых признаков соответствует возрасту.
Исследование почек. При осмотре области почек патологических изменений не выявлено. Почки не пальпируются (в 3-х положениях), пальпируемая область безболезненна. Симптом поколачивания отрицательный. Болезненность при пальпации по ходу мочеточников отсутствует. Диурез 3-4 раза в день.
Нервная и эндокринная система. Состояние удовлетворительное. Жалоб нет. Больной в полном сознании. Интеллект соответствует уровню развития. Нарушения памяти, внимания не отмечено. Настроение ровное, пациент адекватно реагирует на все, что его окружает, контактен, общителен, обладает правильной и развитой речью. Патологических проявлений со стороны эндокринной системы не выявлено. Щитовидная железа не пальпируется. При перкуссии и аускультации патологических изменений в области щитовидной железы не обнаружено.
2.6Предварительный диагноз и его обоснование
На основании жалоб больного на:
- сильную боль, ломоту в суставах (межфаланговых, лучезапястных, локтевых, плечевых, голеностопных, коленных).
- припухлости в области суставов.
- утренняя скованность говорим, что в патологический процесс вовлечена костно-суставная система.
Исходя из анамнеза заболевания:
Появились жалобы на припухлость, покраснение суставов правой кисти. Затем появилось ограничение подвижности в этих суставах. Через месяц присоединилась боль и ломота в суставах другой кисти, локтевых и плечевых суставах. Затем в течение месяца появились аналогичные симптомы со стороны голеностопных и коленных суставов.
По утрам больной ощущал скованность в суставах, ограничение их функции. Все это время у больного была субфебрильная температура.
А также опираясь на диагностические критерии ревматоидного артрита (Американская ревматологическая ассоциация, 1987 г.).
Диагноз ревматоидного артрита ставят при наличии не менее четырех из перечисленных ниже критериев:
- Утренняя скованность в течение I ч и более, сохраняющаяся по крайней мере 6 нед
- Увеличение объема трех и более суставов в течение по крайней мере 6 нед
- Увеличение объема лучезапястных, пястно-фаланговых и проксимальных межфаланговых суставов в течение по крайней мере 6 нед
- Симметричность поражения суставов
- Типичные изменения, выявляемые при рентгенографии кистей: эрозии суставных поверхностей и остеопороз
- Ревматоидные узелки
- Наличие ревматоидного фактора в сыворотке, можно поставить предварительный диагноз:
Ревматоидный артрит с преимущественным поражением дистальных межфаланговых суставов кисти. Н.Ф.С. 2 ст.
Читайте также:


