Методика смт при косолапости
Косолапость – сложное заболевание, заключающееся в деформации стопы и голени и нарушении их функции. Патология затрагивает мышцы, сухожилия, костную ткань, суставы, часто – нервы и сосуды. Формируется эта болезнь во время развития плода еще на ранних сроках беременности по не до конца установленным причинам. Обычно деформация стоп – двухсторонняя.
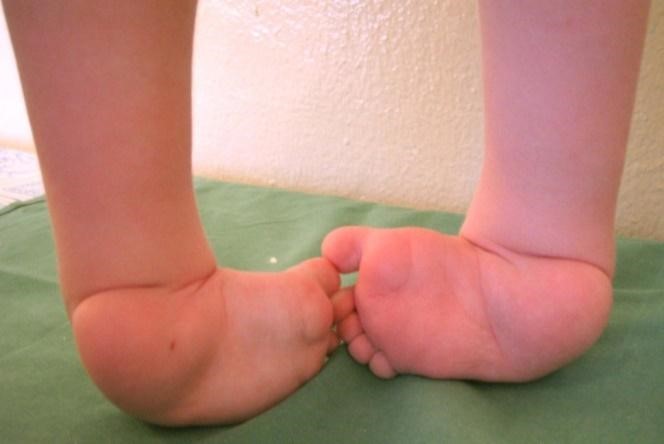
Косолапости в большей мере подвержены мальчики. Лечение врожденной косолапости должно начинаться у детей до достижения ими возраста одного года или вертикализации. В противном случае болезнь будет препятствовать нормальной ходьбе. Если же провести эффективное лечение врожденной косолапости в нормальные сроки, то в будущем стопа будет функционировать, ребенок сможет носить обычную обувь, не будет испытывать болей, сможет заниматься спортом.
Если вы заметили у ребенка признаки косолапости, обратитесь к ортопеду. Врач назначит диагностику (УЗИ или рентгенографию) и подберет оптимальный способ лечения.
Существует две основные методики терапии – оперативное исправление дефекта и консервативные способы.
Оперативное лечение косолапости
Традиционно у детей это заболевание лечилось методом гипсования, а при его неэффективности назначалась хирургическая операция. Она также показана, если нарушена анатомия стопы и снижена функция мышц. Вмешательство показано, когда ребенок достигнет возраста одного-двух лет. Для коррекции применяются релизы по Штурму, Зацепину и др., а также пластика связочного аппарата, сухожилий и апоневроза стоп. Сухожилия могут удлиняться и сшиваться, связки стопы – пересекаться. В некоторых случаях приходится корректировать также костные структуры. Операция может предполагать фиксацию стопы при помощи спиц или аппарата Илизарова. Однако чаще всего в периоде реабилитации на срок до шести месяцев показано ношение гипсовой повязки.

Хирургическая методика характеризуется большим процентом рецидивов – по мировой статистике, показатель достигает 64%.
Консервативное лечение косолапости
Терапия должна начинаться как можно раньше, быть постоянной и последовательной. Результат лечения во многом зависит от того, какова у пациента разновидность косолапости:
- идиопатическая – таранная кость уменьшена, пятка подтянута кверху, стопа изгибается по направлению к подошве, икроножная мышца укорочена, есть патологии развития большеберцовых сосудов;
- постуральная – суставные поверхности развиты в норме, но находятся в стадии подвывиха;
- врожденная, сочетающаяся с миопатией и нейропатией (тоже врожденного характера), – вторичное поражение стопы, спровоцированное нарушениями в развитии других мышц и костей;
- синдромологическая – сочетание предыдущего вида с внескелетными нарушениями.
Влияние на эффективность терапии оказывает и степень косолапости. При легкой степени возможно вылечить консервативно до 90% пациентов, а при тяжелой – только 10%.
Консервативное лечение должно проводиться с первых недель жизни, потому что в это время кости очень мягкие и без операции можно вернуть стопе правильное положение. Как правило, назначается массаж, лечебная гимнастика, мягкая фиксация специальными бинтами из фланели. Когда стопа принимает нужную форму, накладывают шину. Гипсовые повязки применяются при выраженной степени дефекта.
После лечения детям показан массаж, физиотерапия, лечебная гимнастика, ортопедическая обувь.
Лечение косолапости по методу Понсети
Преимущества этого способа терапии:
Методика Понсети позволяет корректировать косолапость с учетом особенностей строения костей и мышц ребенка, а также состояния соединительной ткани. Ее основные плюсы:
- высокая эффективность;
- атравматичность;
- полное восстановление функции стопы;
- гипсование – не дольше 2,5 месяцев.
Лечение включает три основных этапа. Рассмотрим их подробнее.
Наложение гипсовых повязок в первые недели жизни очень эффективно, благодаря мягкости и эластичности сухожилий ребенка, их способности растягиваться в нужном направлении. При этом отсутствует боль и существенный дискомфорт.
Повязки нужно менять раз в неделю, накладывать от пальцев до верха бедра. Каждый раз их накладывают в новом положении, благодаря чему стопа и исправляется. Обычно нужно от 4 до 7 повязок, в зависимости от тяжести болезни и возраста ребенка.
При косолапости ахиллово сухожилие укорочено и препятствует опусканию пятки. Из-за этого почти все дети при косолапости нуждаются в его удлинении. По методу Понсети применяется щадящая техника – закрытая ахиллотомия. Она проводится без наркоза детям в возрасте до 2 лет, длится несколько минут. После процедуры как само сухожилие, так и его функции полностью и максимально быстро восстанавливаются. Далее снова накладывается гипсовая повязка на срок три недели.
Закрепление результата – брейсы

Брейсы – это пара обуви на раздвигающейся планке, фиксирующая стопы в специальном положении, чтобы избежать рецидива заболевания. В первые три месяца после окончания лечения брейсы носят 23 часа в сутки, снимать их можно только для умывания и переодевания. Через некоторое время их надевают ребенку примерно на 15 часов в сутки, а затем – только на время сна (дневного и ночного). В последнем режиме брейсы ребенок должен носить до 2-4-х, иногда до 5-ти лет. В остальное время, кроме сна, ребенок может носить обычную обувь, играть, гулять, заниматься спортом без ограничений.
Если не уделить этому этапу лечения должного внимания, то вероятность рецидива составляет 80%.
Определение
Врожденная контрактура суставов стопы, обладающая следующими признаками:
— подошвенная флексия стопы (эквинус) — пятка поднята вверх, а стопа опущена;
— варус подтаранного сустава — ось пятки смещена внутрь по отношению к оси голени;
— супинация стопы — опускание наружного края стопы и поднятие внутреннего края по отношению к пятке;
— аддукция (приведение) переднего отдела стопы — отклонение оси большого пальца внутрь по отношению к продольной оси стопы.
Распространенность
Косолапость — распространенная патология, составляющая до 12% от всех врожденных деформаций. Встречается в 1 случае из 1000 (по данным в США и Великобритании). В некоторых странах это соотношение гораздо выше и достигает 75:1000 (Полинезийские острова).
В два раза чаще эту патологию обнаруживают у мальчиков, причем в 30–50% случаев имеет место двустороннее поражение.
Теории возникновения
Если в семье со здоровыми родителями на свет появляется ребенок с косолапостью, вероятность того, что второй ребенок родится с той же патологией, возрастает (2–5%). У второго ребенка из монозиготных близнецов частота встречаемости косолапости — 32%.
С другой стороны большинство случаев патологии носят спорадический характер, подтверждая теорию врожденных пороков. Согласно этой теории нарушение развития мышц, связок у плода происходит в период 8–12 недели.
В качестве ещё одной причины деформации рассматривается тератогенное воздействие некоторых веществ, например наркотиков MDMA (Ecstasy). Косолапость прогнозируется, если у беременной женщины невелик объем околоплодных вод (маловодие).
XIX. Фармакологическое лечение — применяется как дополнительный метод усиления нервной проводимости (прозерин, препараты витаминов группы В).
С диагнозом косолапость родилось немало знаменитых людей. В их числе: фигуристка Кристи Ямагучи, ставшая золотой медалисткой Олимпийских игр в 1992 (лечилась этапными гипсовыми повязками), режиссер Давид Линч и другие.
Большую популярность имеет нейромышечная теория формирования врожденной косолапости. В её пользу говорит одно из объяснений возникновения фиброза мягких тканей, появляющегося в результате нарушения иннервации за счет первичного дефицита нервных волокон.
Таким образом, четкого и однозначного понимания этиологии врожденной косолапости нет.
Классификация врожденной косолапости
Отечественная классификация
По этиологии:
— идиопатическая (первичная) косолапость
— вторичная косолапость:
а) неврогенная (миелодисплазия, спинномозговая грыжа, синдром фиксированного конского хвоста)
б) артрогрипоз
в) синдром амниотических перетяжек
По тяжести заболевания:
— легкая (позиционная по Волкову (1994)), незначительная деформация, полная коррекция)
— средней тяжести
— тяжелая степень (деформация выражена и в наличии большая ригидность)
Зарубежная классификация
В западной литературе позиционная косолапость не признается, и общепринятой классификации нет. Опубликованы классификации специалистов и научных учреждений: The Pirani, Goldner, Di Miglio, Hospital for Joint Diseases (HJD), Walker.
По тяжести заболевания:
— легкая (корригируемая) форма
— тяжелая (резистентная) форма
Каждый признак оценивается в баллах: 0, 0.5 или 1. Максимальная оценка в 6 баллов говорит о наличии тяжелой степени.
Постановка диагноза
Диагноз ставится, как правило, уже в роддоме на основании характерной деформации. Иногда наблюдается наружная торсия (скрученность) костей голени, инфлексия (перегиб) подошвы с образованием поперечной борозды Адамса. Кроме того, часто обнаруживается гипоплазия (недоразвитие) стопы, гипотрофия (уменьшение объема тканей) голени.
Возможна постановка предварительного диагноза по данным УЗИ, проводимого пренатально плоду свыше 16-ти недель. Однако, при отсутствии специальных отделений для новорожденных с ортопедической патологией, практической значимости это не представляет.
Чаще всего косолапость сочетается со следующими патологиями:
— дисплазия тазобедренного сустава;
— спина бифида (Spina bifida) без клинической картины миелодисплазии
Дифференциальный диагноз врожденной косолапости
Metatarsus adductus и Hallus adductus характеризуются наличием деформации только в переднем отделе стопы. Электромиография (ЭМГ) позволяет выявить степень и уровень поражения иннервации мышц, что позволяет исключить приобретенную косолапость в результате поражения спинного и головного мозга, периферических нервов. Чаще для установления диагноза достаточно выполнения накожной глобальной ЭМГ. У детей старшего возраста частота встречаемости приобретенной косолапости увеличивается как за счет неврологических заболеваний, так и за счет травм.

Вторичная косолапость — нейропатия
Для новорожденных (до 1 года) существуют специфические рентгенологические признаки врожденной косолапости. В случае выраженного физиологичного гипертонуса у детей до 4-х месяцев установка стопы может быть схожа с косолапостью. В этом случае тонус мышц повышен, возможна полная коррекция положения стопы и отсутствуют рентгенологические признаки патологии.
Рентгенологические признаки врожденной косолапости
Основной рентгенологической особенностью косолапости у детей до 1 года является параллельное расположение осей таранной и пяточной костей. Снимок осуществляется во фронтальной и сагиттальной плоскостях в положении подошвенной флексии стопы под углом 30°. Для определения диапазона движений у детей старшего возраста с изучением относительного положения таранной и пяточной костей после проведенного лечения исследование проводится в положении максимальной подошвенной и тыльной флексии. Угол между вертикально расположенными осями (при исследовании во фронтальной плоскости) в норме составляет 25–40°, значение менее 20° считается патологическим. В процессе лечения пяточная кость вращается наружу, таранная кость ротируется, но в меньшей степени, угол между ними увеличивается.
Латеральный угол (при исследовании в сагиттальной плоскости) между линией, проведенной через середину блока и головки таранной кости, и линией вдоль нижней поверхности пяточной кости обычно составляет 35–50°, при косолапости он меньше 35° и может быть даже отрицательным.
Сумма двух углов составляющая более 40° является признаком хорошей коррекции.
Анатомические изменения, характерные для врожденной косолапости
Деформации в суставах нижних конечностей:
— подтаранный сустав — эквинус и варус обусловлены пяточной костью, передний её отдел приведен под головку тарана и супинирован
— сустав Лисфранка — аддукция и супинация плюсневых костей
— сустав Шопара — аддукция, супинация и флексия кубовидной, ладьевидной, клиновидных костей
— ладьевидно-клиновидный сустав — аддукция, супинация и флексия особенно 1-й клиновидной кости
— голеностопный сустав — сгибание (подошвенная флексия) и варус стопы
Мышцы:
— гипотрофия мышц голени (особенно малоберцовых), количество мышечных веретен сохранено, но они уменьшены в объеме
— укорочение трехглавой и задней большеберцовой мышц, длинного сгибателя большого пальца
Кости голени:
— обычно укорочена малоберцовая кость, реже — большеберцовая
— наружная торсия голени. Развитие свода стопы обусловлено степенью поворота. Патогенез наружной торсии при врожденной косолапости — нарушение мышечного равновесия. Часто отмечается гипертрофия наружной лодыжки
Вторичные изменения опорно-двигательного аппарата
У детей старше 4-х лет часто обнаруживается инсуфиентность (потеря функции) малоберцовых мышц. Объемные размеры голени на стороне поражения всегда меньше, по сравнению со здоровой ногой, вне зависимости от успешности лечения.
Перегрузка различных областей стопы. Она влечет за собой:
— появление натоптышей и бурситов по наружной части стопы (в случае варусной деформации в голеностопном суставе)
— поперечное плоскостопие (при перегрузке переднего отдела)
Патологическое положение одной стопы приводит к появлению:
— асимметрии походки, уменьшению длительности фазы опоры
— абсолютному укорочению ноги (при отсутствии эквинуса)
— относительному удлинению ноги (в случае выраженного эквинуса)
— сгибательной установке в коленном и тазобедренном суставе на стороне поражения
— сочетанию рекурвации (переразгибание) и вальгусной деформации в коленном суставе
— перегрузке противоположной конечности (гиперпронация стопы)
Принципы
— Раннее начало лечения (первые дни после рождения)
— Полная коррекция всех компонентов деформации
— Мониторинг и коррекция деформаций до окончания периода роста стопы (12–14 лет)
Методы
I. Гипсование — основной метод консервативного лечения косолапости у детей раннего возраста. Его начинают осуществлять с 3-7-дневного возраста. После достижения возможной коррекции стопы она фиксируется гипсовой повязкой. Её меняют в среднем через 1 неделю, а затем через 2 недели до достижения полной или максимально возможной коррекции.
Очередность коррекции деформации:
— коррекция варуса и приведения
— супинации стопы, эквинуса
— наложение фиксирующей гипсовой повязки на срок до 3–5 месяцев
В нашей стране некоторыми ортопедами применяется разновидность гипсования с использованием функциональных клиньев.
Эффективность лечения только с помощью традиционного гипсования достигает 58%.
За рубежом наибольшее признание получил метод гипсования по Понцети (Ponseti), предложенный в 40-х годах прошлого века американским ортопедом Игнасио Понцети (Университет Айовы, США). Он является стандартом консервативного лечения детей в США и многих странах Европы. Эффективность метода до 89%.
3. Пронация стопы приводит к фиксации пяточной кости относительно таранной и невозможности её ротации. Таранная кость остается в варусном положении и при дальнейшей пронации переднего отдела стопы начинает увеличиваться полый компонент. Поэтому при выполнении манипуляции на стопе передний отдел отводится, но не пронируется.
4. Наложение гипсовой повязки. Вначале накладывается гипс до колена. Моделирование в области пятки осуществляется при фиксации таранной кости. Гипс выше колена накладывается при сгибании в коленном суставе под 90°. Смена повязки осуществляется еженедельно.
6. После гипсования ребенок носит ортезы в виде жестких ботинок с прямым следом колодки, соединенных шиной (Dennis Brown) с углом разворота стоп кнаружи с пораженной стороны 60° (со здоровой — 45°). Такие ортезы носят 23 часа в сутки (днем и ночью) в течение 2–3 лет.
7. В 10–30% случаев в возрасте 3-х лет необходимо оперативное лечение по пересадке сухожилия передней большеберцовой мышцы на латеральную кубовидную кость, что увеличивает стабильность результатов, предотвращая приведение и инверсию стопы. Показанием к операции служит появление супинации стопы в возрасте 2–2,5 лет.
II. Сверхэластичные конструкции. Успешно применяются в некоторых клиниках России. Изготавливаются на основе материалов с памятью формы из никелида титана. Конструкция состоит из 3-х составных частей (лонгеты голени и бедра и лонгет на задний и передний отделы стопы). За счет упругих свойств конструкции осуществляется постоянное корригирующее воздействие.
III. Мягкие повязки. Лечение с помощью мягких повязок может быть эффективно при легкой степени косолапости. Сочетается с гимнастикой. В качестве примера можно привести метод корригирующей гимнастики и мягкого бинтования по Финку-Этлингену.
IV. Оперативное лечение. Рассматривается в тех случаях, когда гипсование применялось до восьмимесячного возраста и не принесло должного результата. А также при диагностировании на поздних сроках.
Условно разделяется на 3 группы:
— Операции на мягких тканях: удлинение сухожилий мышц, капсулотомии — рассечение капсулы сустава, для увеличения его мобильности, рассечение связок
— Операции на скелете стопы: остеотомии (рассечение кости), компрессионно-дистракционный остеосинтез (КДО)
— Операции по перемещению мест прикрепления мышц для изменения их функций
Рассмотрим подробнее операции на мягких тканях. В зависимости от метода вмешательства удлиняют или высвобождают следующие структуры:
— ахиллово сухожилие
— сухожилия мышц
— задний отдел капсулы голеностопного сустава
— капсулу таранно-ладьевидного и подтаранного суставов
— дельтовидную, малоберцово-пяточную, клиновидно-ладьевидную связки
— нижний отдел межберцового синдесмоза
— разделение связок в области подтаранного сустава
— подошвенную фасцию (апоневроз)
Подкожная тенотомия ахиллового сухожилия выполняется как самостоятельно, так и в сочетании с другими манипуляциями. В случае выраженной сгибательной контрактуры производят удлинение ахиллового сухожилия.

Удлинение ахиллового сухожилия
В нашей стране широкое распространение получило оперативное лечение по методу Т. С. Зацепина, которое осуществляется в возрасте 1–6 лет. Сущность операции состоит в удлинении сухожилий и рассечении связок медиального и заднего отделов стопы. Высокий свод стопы устраняется подкожным рассечением подошвенного апоневроза. Положительные результаты достигают 80%.
Отдельного упоминания заслуживает операция Штурма. Удлинение сухожилий дополняют вскрытием суставов Шапара и Лисфранка, рассечением клиновидно-ладьевидных и таранно-пяточных связок из внутреннего доступа, из заднего доступа, в дополнение к операции Зацепина, рассекают межберцовые связки (если таранная кость с трудом входит в вилку сустава). Операция эффективна при выраженном приведении переднего отдела стопы.
Также применяются: операция по С. Е. Волкову по околотаранной репозиции костей стопы, операция Турко (задневнутреннее высвобождение стопы).
Операции на скелете стопы показаны детям не младше 4 лет. Для фиксации и репозиции костей используется КДА (компрессионно-дистракционный аппарат). Наиболее популярен аппарат Илизарова. Методы на основе КДА позволяют добиться более точных взаимоотношений скелета стопы и удлинить 1 луч или продольный размер стопы.


Заднее-медиальный релиз с клиновидной резекцией и сближением пяточно-кубовидного сустава уменьшает стопу по наружному краю и позволяет мобилизовать ладьевидную кость относительно таранной.
В случае выраженной сгибательной и/или варусной контрактуры в голеностопном суставе у детей старшего возраста возможно выполнение трехсуставного артродеза.
Рассмотрим возрастные интервалы для оперативного лечения. У большинства детей младше 5-ти лет коррекция достигается с помощью операций на мягких тканях. Детям старшего возраста рекомендуют операции на скелете стопы (остеотомия по Эвансу, остеотомия пяточной кости для коррекции варуса, остеосинтез с помощью КДА). У пациентов старше 10 лет в свое время отдавали предпочтение клиновидной резекции костей предплюсны или тройному артродезу, но в последние годы чаще используют управляемый остеосинтез с помощью КДА.


V. Ортезирование — метод лечения с помощью съемных устройств, позволяющих осуществлять фиксацию (ограничение движений), коррекцию и компенсацию патологических установок и движений. Существует несколько видов ортезов:
— Ортопедический аппарат — вид ортеза с подвижными элементами. Может изготавливаться с шарнирами в области коленного и/или голеностопного суставов. В зависимости от конструкции шарнира он может быть одноосевой, двухосевой или безосевой. Последний вариант наиболее часто используется у детей в области голеностопного сустава.
— Тутор — вид ортеза, не имеющий подвижных элементов. В зависимости от необходимой прочности, тутор может быть изготовлен для ходьбы (нагрузочный) и для фиксации суставов во время покоя (безнагрузочный или ночной).
— Брейс — вид ортеза, выполненный из эластических материалов.
— Ортопедическая стелька — индивидуально изготовленный ортез, компенсирующий зоны перегрузки стопы и позволяющий корректировать супинацию переднего отдела и установку заднего отдела стопы.
— Ортопедическая обувь — вид специальной обуви, осуществлющей коррекцию переднего отдела стопы (с помощью прямой (отводящей, антиварусной) колодки), коррекцию положения стопы по отношению к голени (с помощью жестких элементов), коррекцию укорочения или удлинения конечности, увеличения площади опоры.

В западной литературе ортезы подразделяются в зависимости от воздействия на суставы:
1. KAFO — воздействуют на коленный, голеностопный суставы и стопу

2. AFO — воздействуют на голеностопный сустав и стопу, например Ponseti, Dennis Brown AFO
Врождённая косолапость (эквиноварусная деформация стопы) считается одним из часто встречаемых пороков внутриутробного развития. Согласно статистике, косолапость наблюдается у 1–3 детей на 1000 новорожденных. При этом мальчики страдают данной патологией примерно в два раза чаще, чем девочки. К тому же случаев двустороннего поражения на порядок больше, чем одностороннего.
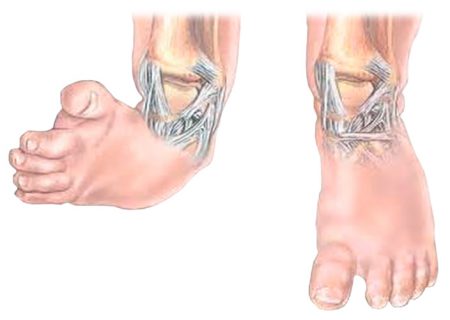
В 10% случаев косолапость у детей сочетается с вывихом бедра, кривошеей и сколиозом.
Причины развития косолапости у новорожденных
Возникновение эквиноварусной деформации стопы связывают либо с генетической аномалией и нарушением первичной закладки плода, либо с воздействием внешнего фактора на плод или с тем и другим одновременно. Наиболее распространенные причины появления врождённой косолапости:
- Сращение водной оболочки (амниона) с нижней конечностью эмбриона.
- Нарушение нормального формирования и развития нижних конечностей в первом триместре беременности.
- Механическое давление амниона или пуповины на стопу плода.
- При маловодии давление матки на наружную часть дистального отдела нижней конечности плода.
- Возможно механическое воздействие опухоли матки на стопу при нормальном количестве околоплодных вод.
- Патология спинномозговых нервов.
- Токсоплазмоз во время беременности.
Классификация косолапости
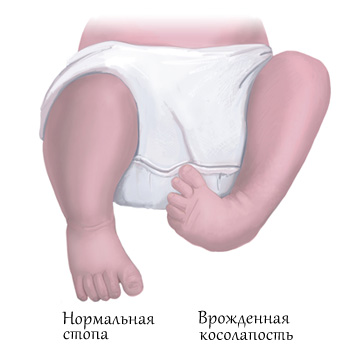
Существует несколько классификаций врождённой косолапости у детей. Однако с учётом последних данных принято выделять четыре формы эквиноварусной деформации стопы исходя из особенностей причины и патогенеза заболевания. Кроме того, отдельно акцентируют внимание на степенях тяжести.
Общепринятой является классификация на основе этиопатогенеза. В зависимости от причин и механизма развития порока различают следующие формы врождённой косолапости у детей:
- Типичная. Точная причина возникновения неизвестна. Характеризуется дисплазией и стойким нарушением расположения всех анатомических структур стопы. Эта патология возникает в период закладки органов и систем. Наблюдается задержка формирования и деформация костей стоп с нарушением формы и локализации их суставных поверхностей. При типичной врождённой косолапости даже у новорождённых детей невозможно осуществить полную одномоментную ортопедическую коррекцию суставов стопы.
- Позиционная. Рассматривается как эмбриональное нарушение развития нижней конечности, при котором наблюдается укорочение мышечно-связочных структур в заднемедиальной области голени и стопы без первоначального поражения костно-суставного аппарата.
- Вторичная. Развивается вследствие врождённых патологических изменений в нервно-мышечной системе. Клиническая симптоматика напрямую зависит от первичного заболевания.
- Артрогрипотическая. Возникает при тяжёлой патологии суставов артрогрипозе.

Симптомы заболевания напрямую зависят от тяжести и обширностии процесса. Выделяют следующие степени:
- Лёгкая форма характеризуется отсутствием ограничения движений в голеностопе и исправляется без приложения значительных усилий.
- При средней тяжести наблюдаются определённые ограничения движений. Вместе с тем при коррекции положения ступни чувствуется пружинистая податливость, но и также некоторое препятствие.
- Для тяжёлой формы характерны выраженные деформации костно-суставного аппарата стопы, которые в большинстве случаев не поддаются коррекции или исправлению при мануальном воздействии.
Клиническая картина косолапости
Независимо от причины и механизма развития эквиноварусной деформации стопы, будут присутствовать общие клинические признаки нарушения функции. Отчётливо определяется характерное положение дистальных отделов нижней конечности:
- подошвенное сгибание стопы в голеностопе;
- поворот вовнутрь подошвенной части ступни с провисанием наружного края;
- приведение переднего отдела ступни.
Ко всему прочему при ходьбе выявляется ограничение движения в голеностопе, атрофия группы мышц голени (больше всего страдает икроножная мышца) и своеобразная переваливающаяся походка.
Односторонне поражение при эквиноварусной деформации стопы может привести к укорочению соответствующей конечности на 1–2 см.
Рентгенодиагностика различных форм косолапости
На сегодняшний день самым информативным инструментальным методом обследования детей с врождённой косолапостью является рентгенодиагностика, позволяющая определиться с правильной тактикой при выборе лечения. Для объективной оценки костно-суставного аппарата применяют методику рентгенографии с установкой стоп в предельных функциональных положениях.
Информативность рентгенодиагностики существенно возрастает при сравнении результатов обследования в динамике.
Лечение различных форм косолапости у детей
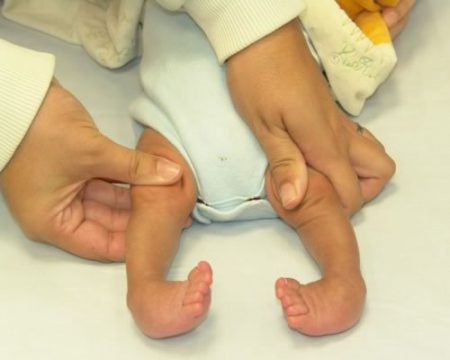
Многие родители всерьез обеспокоены тем, как избавиться от косолапости у ребёнка раз и навсегда. Сразу следует отметить, что это дело не одного дня, недели или даже месяца. Лечение эквиноварусной деформации стопы требует немало усилий, терпения, времени и средств.
Начинать лечить врождённую косолапость у детей необходимо как можно раньше — уже с первых недель жизни. Учитывая выраженность деформации и нарушение функции, комплекс консервативных методов включает:
- редрессирующую гимнастику (принудительное постепенное исправление деформации стопы с последующей фиксацией эластичным бинтом);
- применение гипсовой повязки;
- ортопедическую обувь;
- ЛФК с выполнением специальных корригирующих упражнений;
- массаж.
При средней и тяжёлой формах заболевания с возраста 3 недель переходят на этапное использование гипсовых повязок, смену которых осуществляют 1 раз в 3 недели. Одновременно проводят принудительную коррекцию (исправление) деформаций стопы. В положении гиперкоррекции стопа должна находиться не менее 3–4 месяцев.
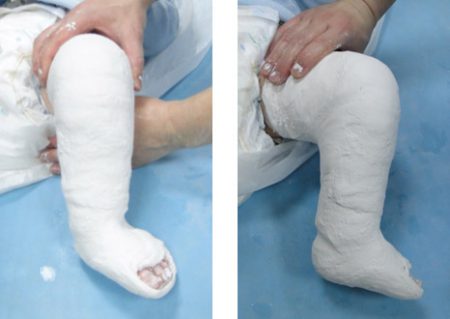
Как утверждает известный детский врач Комаровский, в настоящее время метод Понсети считается оптимальным видом консервативного лечения врождённой косолапости у детей. Если начать лечить до 9 месячного возраста, то шансы исправить большинство деформаций довольно высоки.
Лечение косолапости по методу Понсети оказывается эффективным в 80–90% случаев. Сама техника исправления врождённой косолапости состоит из 3 последовательных этапов:
- Коррекция деформаций стопы гипсовыми повязками. В общей сложности курс состоит из 5–6 гипсований.
- Ахиллотомия. Подкожное рассечение самого крупного сухожилия у человека — ахиллова для его удлинения.
- Ношение специальной обуви – брейсов с целью удержания коррекции и предотвращению рецидивов.
Закрепляют лечение занятиями ЛФК, регулярными физическими упражнениями, массажем и физиотерапией.

При всех видах приобретенной и врожденной косолапости у детей в качестве составной части лечения и профилактики заболевания применяется ортопедическая обувь. Для повышения эффективности рекомендуется использовать ортопедическую обувь вместе с другими видами консервативного лечения (ЛФК, лечебная гимнастика, корригирующие упражнения, массаж, ванны, фиксация стопы с помощью эластичного бинта и т. д.).
По мнению врача Комаровского, родителям следует помнить, что без чётких показаний и назначений врача-ортопеда приобретение и ношение специальной обуви не рекомендуется.
Использование антиварусной обуви позволяет малышу сохранять правильное положение стопы при ходьбе. При этом нагрузка на ножку распределяется предельно равномерно. Отличительная особенность такой обуви – это отсутствие супинатора. Кроме того, в обязательном порядке в детской ортопедической обуви для плотной фиксации ножки должны присутствовать шнурки, регулируемые застёжки или липучки.
Врач-ортопед обязан обучить родителей выполнению в домашних условиях специальной гимнастики, корригирующих упражнений, массажу и правильной фиксации стопы эластичным бинтом.
Ничто так не укрепляет мышечно-связочный и костно-суставной аппарат голени и стопы при косолапости, как лечебная гимнастика и комплекс специальных корригирующих упражнений. В обязанности врача-ортопеда входит подробно объяснить и показать родителям все упражнения для ребёнка, которые необходимо выполнять вне лечебного учреждения или реабилитационного центра.

Массаж при косолапости у детей является обязательным компонентом комплексного лечения детей, как ЛФК, гимнастика и корригирующие упражнения.
По возможности минимальными навыками массажа должны овладеть родители, чтобы сделать курс лечения непрерывным и повысить его эффективность.
При тяжёлых формах врождённой косолапости или отсутствии ожидаемого эффекта от консервативного лечения переходят к оперативному вмешательству. Основная задача хирургического лечения – максимально устранить имеющиеся деформации стопы.
В реабилитационный период после операции рекомендуют назначать ЛФК с силовыми упражнениями, массаж и физиотерапевтические процедуры (электрофорез, лазеротерапия, магнитотерапия).
Лечение косолапости у взрослых людей
Сегодня весьма актуальным остаётся вопрос, как исправить косолапость уже в более взрослом возрасте. Вопреки расхожему мнению, справиться с приобретенной или не до конца вылеченной в детстве косолапостью вполне возможно и без хирургической операции.
Прежде всего, для этого необходимо обратиться к опытному врачу-ортопеду, который сможет оценить степень костно-суставных деформаций и расписать оптимальную схему лечения, включающую мануальную терапию, физические упражнения, массаж и ношение ортопедической обуви.
Читайте также:


