Методы диагностики злокачественных опухолей костей
- Клиника
- Лучевые методы
- Биопсия
- Лабораторные методы

Комплексный подход к диагностике злокачественных опухолей костей
Злокачественные новообразования костей относительно редки, врачи первичной сети плохо знакомы с опухолями редких локализаций, у больных зачастую нечеткие клинические симптомы – все это вместе приводит к ошибкам в диагностике и лечении, промедлении и, в конечном итоге, к неоказанию адекватной медицинской помощи.
Благодаря техническому прогрессу и развитию научных знаний о природе и биологии опухолей, появлению в стране за последние десятилетия многих видов диагностической аппаратуры, существенно улучшились все доступные методы диагностики опухолей.
Огромный прогресс отмечается в развитии способов визуализации опухолей скелета. Сочетание рутинных, привычных и более современных методов диагностики позволяет на достаточно ранней стадии заподозрить злокачественную опухоль скелета и направить пациента для дальнейшего обследования и лечения в специализированные клиники. В этих учреждениях осуществляется уточняющая диагностика и планирование хирургического вмешательства, используются такие совершенные методы как компьютерная и магнитно-резонансная томография, УЗКТ, цифровая и КТ–ангиография, планарная и динамическая сцинтиграфия. Перечисленные исследования показывают структурные, анатомические изменения органов или тканей. Появились также возможности получения трехмерных изображений опухоли, что особенно важно при планировании хирургических вмешательств при опухолях аксиального скелета.

Такой прогрессивный метод, как ПЭТ (позитронно-эмиссионная томография), использует принцип молекулярной визуализации, показывает обменные процессы, происходящие на клеточном уровне, и способна выявлять как первичные, так и метастатические опухоли, даже на том этапе, когда они клинически не проявляются.
ПЭТ
КТ

Одним из важнейших средств диагностики опухолей костей является морфологическая верификация диагноза, которая абсолютно необходима для выбора режима ведения пациентов со злокачественными опухолями костей, назначения лечебных мероприятий, осуществления контроля их эффективности и оценки прогноза заболевания.
Вопросы классификации отдельных форм имеют самостоятельное и очень важное значение. В диагностическом и лечебном отношении классификационные схемы совершенно необходимы. Единство классификации унифицирует признаки опухолей, что способствует выработке и становлению единых международных подходов к диагностике и лечению.
Из первичных опухолевых поражений скелета онкологам приходится иметь дело преимущественно с категорией злокачественных новообразований, а из вторичных – с метастазами в костях злокачественных опухолей иной локализации (легкого, почки, молочной железы, предстательной железы и ряда других органов).
Основным признаком при классификации опухолей является их гистологическое строение, которое в значительной мере отражает гистогенез или тканевую принадлежность опухоли, дает возможность оценить степень их злокачественности.
Трудно сказать, какие методы диагностики важнее: визуальные (лучевые, рентгенологические, ультразвуковые) или лабораторные (анализы крови, иммунологические и биохимические пробы, морфологическая диагностика) : каждая группа методов и каждый отдельный метод важны по-своему, и раскрывают свои части головоломки, которой является диагностика злокачественных новообразований. Информация о заболевании достоверна лишь тогда, когда она полна и адекватно интерпретирована профильными специалистами.
Морфологическая диагностика дает информацию о ткани опухоли и составляющих ее клетках – а это критически важно для планирования методов и последовательности лечения.
Для проведения морфологической диагностики необходимо взять пробу материала из опухоли. Специалисты делают это открытыми или закрытыми способами, применяются различные виды пункций или биопсий – в зависимости от локализации опухоли, возможностей медучреждения или ситуации – в амбулаторных условиях, в стационаре или непосредственно перед операцией. 
Лабораторные анализы играют свою роль в диагностике злокачественных опухолей, и хотя сдать их можно практически где угодно, принципиальное значение имеет их интерпретация в совокупности с данными других исследований. В анализах крови при злокачественных опухолях костей может быть повышен показатель СОЭ или понижен гемоглобин, а остальные показатели будут неизменны. При миеломной болезни анализы крови, напротив, являются весьма информативными. Анализ на онкомаркеры целесообразно сдавать при подозрении на метастатическую болезнь.
Единого метода диагностики рака не существует, и ни один из методов не является самостоятельным.
Комплексная диагностика злокачественных новообразований в полном объеме может осуществляться только в крупных специализированных федеральных центрах. Только в них представлен полный спектр оборудования и врачи нескольких десятков специальностей, подготовленные для решения такой задачи.
Симптомы, данные осмотра пациента, инструментальное обследование и анализы крови позволяют предположить наличие опухоли. В большинстве случаев подтвердить свои подозрения врачи должны путем изучения образца тканей или клеток (биоптата) под микроскопом. Метастазы рака в кости и первичная костная опухоль нередко вызывают одинаковые признаки и симптомы. Для подтверждения характера новообразования врачу требуется результат биопсии.
Признаки и симптомы злокачественных опухолей костной ткани
Боль в пораженной кости является cамой частой жалобой, которую предъявляют пациенты с костными опухолями. В первое время боль возникает периодически. Она может усиливаться при нагрузках на кость (например, усиление боли в ноге при ходьбе) или ночью. Постоянный характер боль приобретает по мере роста опухоли. Интенсивность боли нарастает при активности и может привести к хромоте при поражении костей ноги.
Припухлость в этой же области появляется спустя несколько недель после возникновения боли. Прощупать уплотнение или опухолевидное образование можно в зависимости от расположения опухоли.
Переломы для костей не характерны. Хотя злокачественная опухоль может ослаблять кость, в которой она возникла. Если на месте развития опухоли или рядом с ней возникает перелом, то пациент отмечает внезапную сильную боль в конечности, которая несколько месяцев до этого периодически побаливала.
Злокачественные опухоли могут вызывать потерю веса и утомляемость. Соответствующие симптомы вызывает распространение опухоли на внутренние органы.
Другие состояния, такие как травмы или артрит, гораздо чаще вызывают боли в костях или припухлость. Тем не менее, если подобные симптомы без видимой причины сохраняются долгое время, следует проконсультироваться с врачом.
Методики визуализации при костных опухолях
На рентгенограмме хорошо видны большинство костных опухолей. Кость в месте расположения опухоли выглядит "изъеденной" или как полость в цельной кости. В некоторых случаях вокруг костного дефекта можно увидеть опухоль, которая распространяется на рядом расположенные ткани. Злокачественный характер опухоли радиолог может предположить по рентгенологическим признакам. Но подтвердить его подозрения способна лишь биопсия.
Рентгенография органов грудной клетки проводится для того, чтобы выявить распространение опухоли в легкие.
КТ - это рентгенологическая процедура, которая позволяет получить детальное изображение поперечных срезов тканей всего организма. КТ-сканер, вращаясь вокруг тела пациента, создает множество снимков. Полученные снимки с помощью компьютера совмещаются в единое изображение среза тканей. Аппарат делает снимки множества срезов области тела, которую необходимо обследовать.
КТ помогает определить стадию злокачественной опухоли. Данное исследование может выявить распространение опухоли в другие органы. Сканирование выявляет поражение лимфатических узлов и отдаленных органов.
Перед проведением процедуры пациента могут попросить выпить некоторое количество контрастного вещества. Оно помогает увидеть контуры кишечника, и поэтому некоторые его области нельзя спутать с опухолью. Кроме этого, определенный вид контрастного вещества иногда вводиться внутривенно. Это помогает лучше увидеть отдельные структуры организма.
КТ применяется также для ориентирования биопсийной иглы при подозрении на метастазы. В ходе процедуры, которая носит название пункционная биопсия под контролем КТ, пациент находится на специальном столе. В это время радиолог продвигает пункционную иглу по направлению к опухоли. Снимки проводятся до тех пор, пока врач не убедится в правильном расположении иглы внутри новообразования
КТ длится намного дольше, чем обычная рентгенологическая процедура. В это время пациент должен неподвижно лежать на столе. Часть тела, которую необходимо обследовать, располагается внутри сканера.
МРТ-сканер используюет вместо рентгеновских лучей радиоволны, которые создает с помощью мощного магнита. Энергия радиоволн поглощается тканями, а затем высвобождается определенным образом в зависимости от вида ткани и заболевания. В некоторых случаях для лучшего отображения опухоли внутривенно вводится контрастное вещество под названием гадолиний. Компьютер переводит высвобожденные тканями радиоволны в очень детальное изображение какого-либо участка организма.
МРТ является наилучшим методом выявления костных опухолей. МРТ особенно полезен для обследования головного и спинного мозга. По сравнению с КТ, процедура МРТ менее комфортна для пациента. Она требует больше времени: нередко целого часа. Аппарат издает глухие стучащие звуки, которые раздражают некоторых пациентов. Поэтому отдельные диагностические отделения для подавления этих звуков предоставляют наушники.
Выявить распространение опухоли на другие кости помогает это исследование. Оно обнаруживает метастазы раньше, чем обычная рентгенография. Объем повреждения кости первичной опухолью также может определить остеосцинтиграфия.
Пациенту перед исследованием внутривенно вводится радиоактивное вещество технеция дифосфонат. Радиоактивность данного вещества не вызывает долгосрочных эффектов и крайне мала. Технеций "притягивается" пораженными костными клетками. Эти области будут видны на снимке как серые или черные зоны, которые называются "горячими". Заподозрить злокачественную опухоль позволяет наличие подобных участков. Но также могут выглядеть и другие костные заболевания, такие как артриты или инфекции. Для того, чтобы отличить состояния друг от друга, необходимо проведение биопсии.
При ПЭТ используется глюкоза, которая содержит радиоактивный атом. Испускаемая радиоактивность фиксируется специальной камерой. Так как злокачественные клетки обладают повышенным метаболизмом, они поглощают большие количества радиоактивного сахара. ПЭТ помогает выявить опухоль, где бы она в организме ни располагалась. В некоторых случаях данная методика позволяет разграничить доброкачественные и злокачественные опухоли. Для лучшего выявления некоторых видов рака ПЭТ иногда совмещают с КТ (методика ПЭТ-КТ).
Биопсия - это забор образца ткани с целью ее последующего изучения под микроскопом. Это единственный способ выявить злокачественность опухоли. При наличии рака биопсия подскажет врачу, является ли опухоль первичной или представляет собой метастаз. Для диагностики злокачественных опухолей костей используется несколько образцов тканей и клеток.
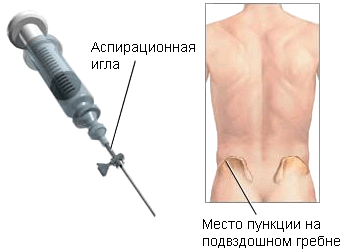
Метод проведения биопсии зависит от наличия признаков злокачественности, и от наиболее вероятного вида опухоли в данном случае. Образца, полученного при пункционной биопсии, достаточно для выявления некоторых видов опухолей. Крупные образцы требуются для диагностики других новообразований. Их можно получить при хирургической биопсии.
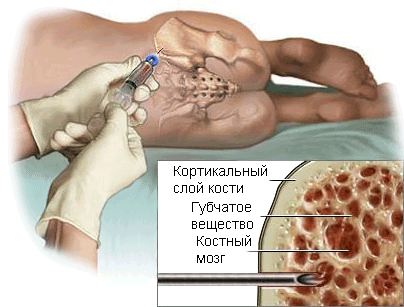
Выделяют два вида пункционной биопсии: тонкоигольная биопсия и толстоигольная биопсия. Перед проведением процедуры необходимо местное обезболивание. Для тонкоигольной аспирационной биопсии хирург выбирает тонкую иглу, присоединенную к шприцу. С ее помощью из новообразования производится удаление небольшого количества жидкости и содержащихся в ней клеток. Если опухоль располагается глубоко врач продвигает иглу внутрь, ориентируясь по изображениям на экране компьютера, полученным при КТ. При толстоигольной биопсии врач для получения небольшого цилиндрического образца ткани (около 1-1,5 см в длину и 0,3 см диаметром) использует широкую иглу. Многие специалисты полагают, что при диагностике первичных опухолей костей толстоигольная биопсия обладает преимуществами перед ТАБ.
Данная процедура требует разреза на коже, для обеспечения хирургу доступа к опухоли. Так он сможет иссечь небольшой образец ткани. Биопсия называется эксцизионной, если опухоль удаляется целиком, а не только небольшой ее фрагмент. Подобная процедура нередко проводится под общим наркозом.
+7 (495) 50 254 50 - ГДЕ ЛУЧШЕ ЛЕЧИТЬ РАК КОСТИ

Опухоли костей развиваются тогда, когда клетки костной ткани начинают делиться без контроля, формируя новообразования в костях.
Большинство опухолей костей доброкачественные, то есть они не являются раковыми, не способны распространяться (давать метастазы). Тем не менее, даже доброкачественные опухоли могут ослаблять кости, приводя к переломам и другим проблемам.
Рак костей разрушает нормальную костную ткань и может метастазировать в другие ткани.
Доброкачественные опухоли костей.
Доброкачественные опухоли костей, как уже говорилось, встречаются чаще всего.
Существует несколько основных типов доброкачественных костных опухолей:
1. Остеохондрома является наиболее частой опухолью костей. Она обычно образуется у молодых людей в возрасте до 20 лет.
2. Гигантоклеточная опухоль представляет собой доброкачественную опухоль, обычно поражающую ноги (злокачественные варианты этой опухоли встречаются редко).
3. Остеоидная остеома (остеоид-остеома) чаще всего образуется в длинных костях, и обычно возникает в возрасте 20-25 лет.
4. Остеобластома является единичной опухолью, которая образуется в позвоночнике и длинных костях, чаще всего у лиц молодого возраста.
5. Энхондрома обычно появляется в костях рук и ступней. Часто она не вызывает никаких симптомов. Это наиболее частая опухоль, возникающая в костях рук.
Метастатический рак костей.
Когда у человека обнаруживают рак костей, то чаще всего этот рак является метастазом из-за рака в каких-либо других органах. Это метастатический рак.
Несмотря на то, что он обнаруживается в костях, этот рак не считается раком костей, потому что он состоит из других клеток – клеток первичного рака.
К примеру, если у больного выявили опухоли кости из-за первичного рака легких, то это будет считаться раком легких с метастазами в кости, но не раком кости.
Разновидности рака, которые могут метастазировать в кости, включают:
Первичный рак костей.
Первичный рак костей – это рак, который образуется непосредственно из костной ткани. Он встречается реже, чем метастатический рак.
Причины первичного рака костей до конца не понятны, но наследственность явно играет роль в возникновении болезни. Также считается, что высокие дозы радиации и канцерогенные химикаты повышают риск возникновения этого вида рака.
Наиболее распространенные типы первичного рака костей включают:
1. Остеосаркома, которая чаще всего образуется вокруг коленного сустава и в верхней части руки. Чаще всего остеосаркому обнаруживают у подростков и молодых людей до 25 лет.
2. Саркома Юинга также распространена среди детей и молодых людей – от 5 до 20 лет. Наиболее частыми местами ее возникновения являются ребра, таз, нога и верхняя часть руки. Саркома Юинга обычно образуется в самой кости, но может появиться и в мягких тканях, окружающих кость.
3. Хондросаркома чаще всего поражает людей зрелого возраста – от 40 до 70 лет. Этот тип рака образуется в бедре, тазу, руке, плече. Опухоль берет свое начало из хрящевой ткани.
Множественная миелома, несмотря на то, что обнаруживается практически всегда в кости, не является первичным костным раком. Это опухоль костного мозга – мягкой ткани, заполняющей полости внутри костей, и выполняющей кроветворную функцию.
Симптомы опухолей костей.
Больной может не испытывать вообще никаких симптомов. Это вполне обычное явление. Врач обнаруживает опухоль случайно, при рентгенологическом обследовании по другому поводу.
Если симптомы опухоли все-таки проявляются, то они могут включать боль, которая:
1. Локализуется в области опухоли.
2. Часто описывается как тупая.
3. Может ухудшаться при физической нагрузке.
4. Часто заставляет больного просыпаться ночью.
Травма не вызывает рак костей, но может сломать кость, прочность которой уже нарушена опухолью. Это может вызвать сильную, невыносимую боль.
Другие симптомы опухоли кости могут включать:
1. Необычная припухлость в месте опухоли.
2. Повышение температуры тела.
3. Потливость по ночам.
Диагностика опухолей костей.
Если больной заметил у себя указанные симптомы, то рекомендуется обратиться к врачу немедленно. Врач проводит детальный расспрос, физическое обследование, собирает медицинскую историю. Может понадобиться сдать анализы крови и пройти томографию. Для подтверждения диагноза врач может провести биопсию новообразования – при помощи специального инструмента взять образец ткани, чтобы изучить под микроскопом клетки на признаки рака.
Лечение опухолей костей.
Доброкачественные опухоли обычно просто наблюдают, но могут лечить специальными препаратами. Врач может рекомендовать удалить доброкачественную опухоль, если этот тип опухоли может переродиться в рак, или быстро распространяется. В некоторых случаях опухоли возвращаются, даже после лечения.
Злокачественные опухоли костей требуют агрессивного лечения, чтобы повысить шансы больного на выживание. Злокачественные опухоли могут потребовать внимания со стороны нескольких специалистов по раку.
Лечение зависит от стадии болезни (насколько сильно распространился рак). Если опухоль ограничена костью и окружающей областью, то это считается ранней стадией, что дает больным больше шансов. Метастатическая стадия, при которой рак дал метастазы в отдаленные органы, гораздо тяжелее лечить, и смертность намного выше. Обычным способом лечения рака костей является хирургическое удаление опухоли.
Существует несколько методов лечения рака костей:
1. Хирургическое удаление с сохранением конечности направлено на удаление рака, без затрагивания расположенных рядом мышц и сухожилий. Удаленный фрагмент кости заменяется металлическим имплантатом.
2. Ампутация конечности необходима, когда опухоль достигла больших размеров, или затронула близлежащие нервы и кровеносные сосуды. После ампутации удаленная конечность заменяется протезом.
3. Криохирургия основана на замораживании и уничтожении раковых клеток при помощи жидкого азота. В некоторых случаях этот метод использовать лучше, чем традиционную хирургию.
4. Лучевая терапия убивает раковые клетки мощным радиоактивным излучением. Часто этот метод лечения комбинируют с хирургическим.
5. Химиотерапия основана на приеме препаратов, которые замедляют размножение раковых клеток. Этот метод также можно использовать в качестве дополнения к хирургическому методу, чтобы предотвратить возвращение рака.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик

Большинство видов рака излечимы, если болезнь была выявлена на начальной стадии и новообразование носит локальный характер. Это значит, что злокачественные клетки еще не распространились с кровью и лимфой в другие органы и системы.
К сожалению, большое количество злокачественных процессов долгое время протекает бессимптомно или с незначительными недомоганиями. Пациенты нередко обращаются за медицинской помощью уже на III или даже IV стадиях, когда прогноз неутешителен, поэтому так важна ранняя диагностика рака.
Когда нужно начинать беспокоиться
Симптомы рака зависят от его вида и локализации (расположения опухоли) и могут существенно отличаться. Однако есть проявления общего плана, которые характерны для злокачественных процессов всех видов:
- Слабость, утомляемость, хроническая усталость).
- Необъяснимая потеря веса.
- Повышение температуры тела.
- Бледность кожных покровов.
- Потеря аппетита.
- Периодически возникающая боль в какой-либо области тела, не имеющая видимой причины.
Возможно беспричинное покашливание, одышка, кровь в кале или моче, появление странных пятен и язв на теле, и так далее – в зависимости от вида заболевания.
Если симптомы не проходят в течение некоторого времени, нужно немедленно обращаться за медицинской помощью.
Методики выявления злокачественных опухолей
Диагностика рака обычно проходит в два этапа – обнаружение неполадок в организме неспецифическими и скрининговыми методами, а затем узконаправленный поиск болезни.
Справка! Неспецифические исследования – результаты которых свидетельствуют о наличии заболевания, но не дают возможности установить точный диагноз. Однако указывают направление для дальнейшего обследования.
Специфические – узконаправленное исследование, которое позволяет выявить вид заболевания и его локализацию в органе.
- Анализы крови на онкомаркеры.
- Цитологические и гистологические исследования биологического материала.
- Рентгенологические исследования конкретных органов (например, маммография, рентген желудка).
- Компьютерная томография (КТ), мультиспиральная компьютерная томография (МСКТ).
- Магнитно-резонансная томография (МРТ).
- Ультразвуковое исследование (УЗИ).
- Эндоскопические методы с взятием образца ткани.
Некоторые виды неспецифических исследований:
- Общий анализ крови.
- Биохимический анализ крови.
- Флюорография.
- Общий анализ мочи.
- Анализ кала на скрытую кровь.
Женщинам важно проходить ежегодные гинекологические осмотры и пальпацию молочных желез.
Первичные исследования
Его еще называют клиническим или общеклиническим. Это скрининговое исследование, которое дает развернутую общую картину работы организма, наличия в нем воспалений, анемий, нарушений свертываемости крови.
О возможной локальной онкопатологии могут говорить такие изменения показателей:
- Увеличение СОЭ (скорость оседания эритроцитов) с нормальным или повышенном значением лейкоцитов (белых кровяных телец).
- Падение количества гемоглобина без видимых причин. Может происходить при злокачественных процессах желудка и кишечника.
- Одновременное повышение уровня СОЭ, гемоглобина и эритроцитов (красных кровяных телец) может свидетельствовать в пользу рака почек.
Однако, если ОАК показал такие результаты, не следует пугаться. Повторим – это неспецифическое исследование, которое гораздо чаще свидетельствует о других, менее опасных болезнях.
Подозрения на лейкоз устанавливают при таких показателях:
- Очень большое или предельно низкое количество лейкоцитов.
- Сдвиг лейкоцитарной формулы.
- Появление в крови незрелых лейкоцитов.
- Повышение СОЭ.
- Падение показателей гемоглобина (анемия).
- Снижение количества тромбоцитов.
При локализованной онкопатологии (опухоль определенного органа) ОАК может не меняться, особенно на ранней стадии.
Может помочь в диагностике рака мочевыводящих путей: почек, мочевого пузыря, мочеточников. В урине в этом случае будет обнаружена кровь плюс атипичные клетки. Чтобы уточнить диагноз назначается цитологический анализ мочи.
При злокачественных новообразованиях почек и паращитовидной железы наблюдается существенный рост показателя кальция.
При раке печени, почек, поджелудочной железы повышается количество печеночных ферментов.
Изменения количества и соотношения гормонов разных типов могут свидетельствовать в пользу злокачественных заболеваний эндокринной сферы.
Помогает обнаружить рак легких.
Диагностика рака специальными методами

Если жалобы пациента и предварительные исследования дают основания заподозрить онкологию, начинается целенаправленный поиск.
Онкомаркеры – вещества, которые выделяют злокачественные опухоли в процессе своей жизнедеятельности. Специфичность этих анализов может варьироваться как по органам (возможность определить, где именно находится новообразование), так и заболеваниям (какой именно тип рака).
Наличие онкомаркеров не всегда говорит о злокачественности болезни. Поэтому после получения положительного результата по какому-либо из них, обязательно назначают дополнительные обследования.
Чаще всего используются такие тесты:
- РЭА (раковоэмбриональный антиген) – применяется в гинекологии для выявления опухолей матки, яичника, молочной железы.
- АФП (альфа-фетопротеин) – служит для диагностики карцином, в частности, желудка и кишечника.
- СА-125 – используется для ранней диагностики рака яичников, но также и других органов (груди, легких, печени).
- СА-15-3 – маркер с относительно невысокой специфичностью по органам. Позволяет заподозрить рак груди, яичников, поджелудочной железы, разных отделов кишечного тракта.
- ПСА (простатспецифический антиген) – тест новообразований предстательной железы.
- СА-19-9 – служит для распознавания онкологии желудочно-кишечного тракта, и в особенности поджелудочной железы.
- СА-242 – маркер высокочувствительный к раку желудка и кишечника.
Эти тесты выполняют также в профилактических целях, если пациент находится в группе риска.

Современная медицина располагает большим количеством неинвазивных и малоинвазивных методов, которые позволяют увидеть даже самые маленькие новообразования в труднодоступных местах.
Рентгенологическая диагностика:
- Рентгеноскопия – изображение выводится на экран монитора в режиме реального времени. Позволяет отследить особенности работы органа. Чаще выполняются рентгеноскопические осмотры желудка, кишечника, легких.
- Рентгенография – рентгеновский снимок органа. Примером рентгенографического исследования служит маммография (снимок молочной железы).
- Компьютерная томография (КТ) – послойные рентгеновские снимки в разных плоскостях. При диагностике новообразования выполняется с введением контрастной жидкости, что дает возможность четко увидеть его контуры.
- Мультиспиральная компьютерная томография (МСКТ) – срезы органов выполняются при спиральном вращении рентгеновской трубки и постоянном движении стола, где находится пациент. Высокая разрешающая способность метода, тонкие срезы до 0,5мм, дают возможность обнаружить самые мелкие опухоли недоступные обычному КТ. При этом лучевая нагрузка на пациента не увеличивается.
Магнитно-резонансная томография
Принцип работы такой же, как у рентгеновского КТ – получение послойных изображений органов. Но работает оборудование МРТ на основе электромагнитных волн.
Ультразвуковое исследование
Метод основан на способности ультразвука по разному отражаться от разных тканей и жидких сред. Безболезненное недорогое исследование, которое позволяет выявить патологии большинства органов.
Ограничение методов
Рентгенологическое, магнитно-резонансное или ультразвуковое исследования дают возможность увидеть наличие опухоли, оценить ее форму размер и локализацию. Но, чтобы судить о злокачественном или доброкачественном ее характере нужен образец ее ткани, который можно взять только при эндоскопическом исследовании или в ходе хирургической операции.
Это исследование, выполняемое при помощи оптического прибора, который вводится внутрь полого органа или в ходе операции (лапароскопия). При помощи эндоскопа можно осмотреть состояние его стенок, удалить подозрительное новообразование или взять биологический образец для проведения цитологического или гистологического анализа.
К эндоскопической технике относятся:
- лапароскопия;
- гастроскопия;
- гистероскопия;
- колоноскопия;
- бронхоскопия и т. д.
Если при эндоскопической процедуре была проведена операция или обнаружены подозрительные участки тканей, образец обязательно направляется на цитологическое или гистологическое исследование.

Гистологическое исследование – это изучение строения ткани под микроскопом, а цитологическое — клетки.
По результату этих анализов можно обнаружить наличие клеток с атипичной структурой, выявить их озлокачествление, определить вид и стадию опухоли. Цитологический анализ выполняется быстро, и его обычно используют в качестве скрининга. Для цитологии делают соскобы со слизистой оболочки органов (например, шейки матки), берут аспираты (жидкости), выполняют пункции лимфатических узлов, биопсии молочной и щитовидной желез.
Для проведения гистологии нужно больше времени и более сложное оборудование, но именно ее результат становится основанием для постановки окончательного диагноза.
Существует метод иммуногистохимии, который основан на связывании помещенных в образец ткани антител с соответствующими антигенами. Это очень информативный анализ, который способен выявлять недифференцируемые опухоли, метастазы из невыявленного первичного очага, а также прогнозировать дальнейшее развитие злокачественного процесса. Лабораторное оборудование для иммуногистохимии дорогое, поэтому возможность ее проведения существует не во всех клиниках.
Выявление рака различных органов
Выше были описаны способы, которые применяются при диагностике злокачественных заболеваний всех видов. Но каждый тип онкопатологии имеет свою специфику и локализацию, поэтому инструменты и методы их диагностики будут различаться. Ознакомимся с некоторыми из них.
Занимает первое место, как по распространению среди населения России, так и по смертности. Прогрессирует быстро, склонен к возникновению ранних метастаз.
Существует два вида этой болезни. Центральная, которая развивается в крупных бронхах, и периферическая – локализуется в бронхиолах и паренхиме легких. Симптомы центрального вида рака легких проявляются уже на ранних стадиях из-за уменьшения просвета бронхов, поэтому он достаточно хорошо диагностируется. А периферический тип долгое время протекает бессимптомно, и нередко выявляется на поздней стадии.
Техники определения рака легких:
- Общеклинический анализ крови.
- Флюорограмма.
- Бронхоскопия с биопсией.
- МРТ легких.
- Плевроцентез с биопсией плеврального выпота.
- Торакоскопия с забором материала.
- Торакотомия с взятием образца ткани из основного новообразования и близлежащих лимфатических узлов. Это хирургическая операция, к которой прибегают в крайнем случае.
Широко применяются рентгенологические исследования. Но при периферическом раке они нередко выявляют болезнь уже на III–IV стадиях.

Может поражать женщин любого возраста, но гораздо чаще он встречается у пациенток после 40 лет и старше. При его выявлении на I–II стадиях возможно органосохраняющее лечение.
Для ранней диагностики рака молочной железы ежегодно нужно посещать гинеколога или онколога-маммолога. Выполнять профилактическую маммографию необходимо после 40 лет – раз в 2 года, после 50 – 1 раз в год. Более молодым женщинам рекомендовано регулярно проходить УЗИ молочной железы.
Каждая женщина должна периодически выполнять самообследование – это делается стоя перед зеркалом, а потом в положении лежа. Насторожить должно изменение формы груди, появление выделений из соска, пальпация уплотнений, изменение внешнего вида и структуры кожи груди.
Если первичная диагностика дает основание заподозрить рак груди, выполняются такие обследования:
- Анализ крови на онкомаркер СА-15-3 и уровень эстрогенов.
- КТ и МРТ груди.
- Маммография с введением в молочные протоки контрастного вещества (дуктография).
- Пункция молочной железы с цитологическим или гистологическим анализом.
В крупных онкологческих центах возможно выявление онкогенных мутаций, методами молекулярной генетики. Женщинам из группы риска есть смысл выполнить такой анализ.
Если человека беспокоят тошнота, рвота, схваткообразные боли в животе, кишечные колики, вздутие живота, запоры или поносы, недержание газов и кала, кровь и гной в кале – есть вероятность злокачественного процесса в кишечнике. Для его диагностики назначают такие процедуры:
- УЗИ органов брюшной полости.
- Анализ кала на скрытую кровь.
- Тест крови на онкомаркер СА-19-9.
Опухоль может быть локализована в разных отделах кишечника.
Для обследования прямой кишки применяют ректороманоскопию. Этот способ позволяет увидеть участок протяженностью до 25 см, что существенно сокращает возможности метода.
Толстый кишечник диагностируют двумя способами – ирригоскопией и колоноскопией.
Ирригоскопия – рентгенография кишечника с применением контрастного вещества (барий).
Колоноскопия – эндоскопическая процедура осмотра стенок органа при помощи гибкой трубки с оптическим прибором.
Ирригоскопия переносится легче колоноскопии, но последняя позволяет выполнить биопсию. В нашей клинике есть возможность провести это исследование под наркозом.
Для уточнения локализации процесса и наличия метастаз может быть назначены ПЭТ-КТ и МРТ.
Как правило, выявляется на поздней стадии. Его ранние симптомы довольно смазаны – умеренные боли в животе, потеря веса, бледность кожных покровов. Обычно это списывают на проявления панкреатита или нарушения питания. Изменения биохимических показателей умеренны, онкологический маркер СА-19-9 на начальной стадии может не повыситься.
Для первичной диагностики используют УЗИ, КТ, МРТ поджелудочной железы.
Чтобы взять образец ткани, используют такие инструменты:

Жалобы на боли в области эпигастрия, стул и рвоту с кровью, тошноту, изжогу, отрыжку, потерю веса, могут свидетельствовать, как о язвенной болезни желудка, так и о раковой опухоли. В этом случае назначается:
Если у пациента были найдены бактерии Helicobacter pylori, это помещает его в зону риска по болезням желудка (гастриты, язва, рак). В этом случае требуется обязательное лечения антибиотиками, а также более тщательный контроль состояния ЖКТ.
Подавляющее большинство злокачественных заболеваний женской половой сферы протекает бессимптомно или с незначительными симптомами вплоть до поздних стадий. Поэтому их профилактика начинается с ежегодного гинекологического осмотра, независимо от наличия жалоб.
Обязательное первичное обследование – осмотр в кресле гинеколога с зеркалами. По его результатам врач предпринимает дальнейшие действия.
В рамках гинекологического осмотра врач берет у пациентки мазок на цитологию – это скрининг рака шейки матки и предраковых состояний. Если результаты мазка показали наличие атипичных или злокачественных клеток, выполняется кольпоскопия (эндоскопический осмотр слизистой оболочки шейки матки) со взятием образца измененных участков для гистологического анализа.
Технологии определения рака шейки матки:
- Аспирационная биопсия полости матки.
- Гистероскопия – осмотр цервикального канала и полости матки с помощью оптического прибора (гистероскопа) с забором биоматериала.
- Диагностическое выскабливание.
Диагностируется такими методами:
- Мануальный осмотр – ректовагинальный или влагалищный.
- УЗИ яичников.
- КТ и МРТ.
- Тест на онкомаркеры.
- Лапароскопия со взятием образца ткани.
Этот вид болезни склонен к метастазированию, поэтому часто поиск ведется и в других органах.
Чаще всего болеют мужчины старше 50, и особенно, 60 лет. Поэтому мужчинам старшего возраста обязательно нужно проходить профилактические осмотры простаты. Это же касается лиц из группы риска, особенно, учитывая, что ранние стадии протекают бессимптомно.
- Ректальный пальцевый осмотр.
- Анализ крови на онкомаркер ПСА.
При подозрении на онкопроцесс обследование продолжают такими инструментами:
- Трансректальным УЗИ. Выполняется через прямую кишку пациента. Позволяет исследовать предстательную железу, семенные пузырьки, уретру и окружающие ткани.
- Мультифокальной игольчатой биопсией под ультразвуковым контролем. Это наиболее надежный способ диагностики рака предстательной железы.
Заподозрить злокачественную опухоль почек можно на основании клинических тестов.
Это появлении в моче крови и атипичных клеток в сочетании с повышением СОЭ и уровня эритроцитов крови. Биохимия крови покажет увеличение количества кальция и трансаминазы.
Для дальнейшей диагностики применяют:
- УЗИ почек и брюшной полости.
- Контрастная рентгенография почки.
- КТ почек.
- Ретроградная пиелография. Это рентгенография почечной лоханки, которая выполняется с введением цистоскопа в мочевую систему и контрастного красителя в мочеточники. Рентгеновские снимки используются для визуализации движения красителя и функционирования системы.
- Прицельная биопсия под контролем УЗИ.
- Селективная почечная ангиография. Определяет почечно-клеточный рак. При новообразованиях лоханок не применяется.
Тесты на онкомаркеры при раке почек не информативны.
Читайте также:


