Методы лечения функциональной недостаточности мышц
Владельцы патента RU 2250073:
Изобретение относится к медицине, пульмонологии. У больных хроническими неспецифическими заболеваниями легких проводят бронходилятационную пробу. Определяют ротовое давление при максимальном инспираторном усилии. Вычисляют величину прироста объема форсированного выдоха за 1 сек в процентах под действием бронходилатационной пробы. Лечение недостаточности дыхательных мышц проводят коринфаром. Для прогноза эффективности лечения решают дискриминантное уравнение: Д=6,442× Рвд+2,488× Δ ОФВ1. При величине Д, равной или больше 63,43, прогнозируют положительный лечебный эффект от применения коринфара. Способ увеличивает эффективность лечения.
Изобретение относится к медицине, а именно к пульмонологии, и может быть использовано для лечения недостаточности дыхательных мышц у больных хроническими неспецифическими заболеваниями легких.
В патентной и научно-практической литературе известны способы лечения недостаточности дыхательных мышц с использованием немедикаментозных методов (дыхательных тренажеров, нормобарической гипоксической стимуляции, тренировки дыхательных мышц с помощью субмаксимальных нагрузок на велоэргометре, дыхания в режиме ПДКВ - положительного давления к концу выдоха, электростимуляции диафрагмы), фармакологических средств (метилксантинов - кофеина и теофиллина, сердечных гликозидов, препаратов АТФ, β-агонистов) и др. (патент №2138986, РФ; А.Г.Чучалин, З.Р.Айсанов. // Проблемы туберкулеза. - 1987. - №7. - С.65-69; А.П.Зильбер. // Респираторная медицина. - Петрозаводск, 1996. - С.211-224).
Прототипом избран способ лечения больных с недостаточностью дыхательных мышц с применением фармакологического средства из группы метилксантинов - теофиллина (А.Г.Чучалин. // Хронические обструктивные болезни легких. - Санкт-Петербург. - 1998. - С.265).
Способ заключается в применении теофиллина с поддерживающей концентрацией препарата в сыворотке крови в пределах 10-15 мг/л или в суточной дозе не более 10 мг/кг.
Известный способ имеет следующие недостатки:
1. Прямой инотропный эффект теофиллина на дыхательные мышцы является дозозависимым, требует использования высших терапевтических доз.
2. Высокий риск развития побочных эффектов в виду повышенной индивидуальной чувствительности к препарату.
3. Не учитывает существенную роль гиперреактивности дыхательных путей в развитии дисфункции дыхательных мышц.
4. Не содержит интегрированных качественных и количественных критериев оценки состояния дыхательных мышц и гиперреактивности дыхательных путей для дифференцированного отбора больных на лечение.
5. Способ не дает возможность прогнозировать эффективность лечения больных с недостаточностью дыхательных мышц.
Цель изобретения заключается в повышении эффективности лечения больных с недостаточностью дыхательных мышц путем применения в качестве фармакологического средства антагонистов кальция из группы дигидропиридинов - коринфара и прогнозирования его положительного лечебного эффекта в зависимости от состояния сократительной способности дыхательных мышц и степени обратимости бронхиальной обструкции.
Цель достигается тем, что определение сократительной способности дыхательных мышц и обратимости бронхиальной обструкции проводится на основании измерения, соответственно, максимального инспираторного ротового давления (Рвд) и величины прироста объема форсированного вдоха за 1 сек. (ΔОФВ1) под действием ингаляционной бронходилатационной пробы с β2-агонистом короткого действия.
Заявленный способ имеет следующие приемы:
с помощью ингаляционной бронходилатационной пробы с β2-агонистом короткого действия (например, сальбутамол) спирометрией определяется ΔOФB1, выраженный в процентах к исходному;
с помощью пневмоманометра определяется ротовое давление при максимальном инспираторном усилии, измеряемое в кПа;
эффективность лечения прогнозируется с помощью решения дискриминантного уравнения:
где Д - дискриминантная функция, граничное значение которой составляет 63.43.
Наличие положительного результата лечения прогнозируется при Д, равной или больше 63,43, а при величине Д меньше граничного значения прогнозируется отсутствие положительного результата лечения.
Коринфар применяют в суточной дозе 30 мг на протяжении 4 недель.
Ниже приводятся два примера использования заявляемого способа.
Пример 1. П., 47 лет, поступил с диагнозом хронический катаральный обструктивный бронхит, стадия обострения, дыхательная недостаточность I-II степени.
Показатели кривой поток-объем форсированного выдоха: OФB1 - 55%;
ФЖЕЛ - 82%, ΔОФВ1, после бронходилатационной пробы с сальбутамолом - 19%. Рвд - 4,5 кПа.
Для прогнозирования результата лечения коринфаром решено дискриминантное уравнение:
Поскольку дискриминантная функция больше граничного значения 63,43, прогнозировался положительный лечебный эффект.
После 4-недельного лечения коринфаром в суточной дозе 30 мг у больного увеличилось максимальное ротовое инспираторное давление до 9,1 кПа, что свидетельствовало об увеличении сократительной способности дыхательных мышц.
Пример 2. К., 42 года, поступил с диагнозом хронический катаральный обструктивный бронхит, стадия обострения, дыхательная недостаточность I степени.
Показатели кривой поток-объем форсированного выдоха: ОФВ1 - 68%;
ФЖЕЛ - 89%, ΔОФВ1, после бронходилатационной пробы с сальбутамолом - 9%. Рвд - 5,8 кПа.
Для прогнозирования результата лечения коринфаром решено дискриминантное уравнение:
Поскольку дискриминантная функция меньше граничного значения 63,43, это позволило прогнозировать отсутствие лечебного эффекта.
После 4-недельного курса лечения коринфаром в суточной дозе 30 мг у больного максимальное ротовое инспираторное давление составило 6,2 кПа. Это указывает на то, что сила дыхательных мышц осталась на прежнем уровне.
Предлагаемый способ прошел клиническую апробацию на базе клиники Дальневосточного научного центра физиологии и патологии дыхания СО РАМН.
С помощью способа проведено лечение и прогнозирование воздействия коринфара на дисфункцию дыхательных мышц в 25 случаях.
Результаты проверки заявляемого способа показали его эффективность. Правильный прогноз определялся в 80% случаев.
Способ лечения больных с функциональной недостаточностью дыхательных мышц путем применения фармакологического средства, отличающийся тем, что в качестве фармакологического средства применяют коринфар, а для прогноза эффективности лечения измеряют ротовое давление при максимальном инспираторном усилии в кПа и величину прироста объема форсированного выдоха за 1 с в процентах под действием бронхолилатационной пробы и решают дискриминантное уравнение
и при величине Д, равной или больше 63,43, прогнозируют положительный лечебный эффект от применения коринфара, а при величине Д меньше 63,43 прогнозируют отсутствие положительного лечебного эффекта.
Мышечными судорогами обусловлены также боли в конечностях при столбняке и отравлении стрихнином.
Судороги мышц, кроме того, могут возникать вследствие перенапряжения (например, судороги икроножных мышц при ходьбе и т. д.). Во внутренней медицине имеют значение мышечные судороги, связанные с профессией. Можно напомнить о спазмах у стенографистокмашинисток, доярок, писцов, музыкантов и т. д. Причина их неясна. Вероятно, существенную роль играют и психические факторы.
Нарушения функции мышц. При заболеваниях с нарушенной функцией мышц боли обычно не выступают на передний план. Однако больные большей частью испытывают неопределенные ощущения в области конечностей, так что эти заболевания следует иметь в виду при дифференциальном диагнозе с другими заболеваниями мышц, сопровождающимися более выраженной болезненностью. Нарушения мышечной функции наблюдаются при следующих заболеваниях.
1) врожденная миотония (Thomson) — семейно-наследственное страдание, проявляющееся в большинстве случаев уже в детском возрасте и лишь изредка после наступления пубертатного периода;
2) атрофическая миотония. Болезнь Штейнертa (Steinert), или атрофическая миотония (иначе миотоническая дистрофия), настолько типична (мышечная атрофия преимущественно предплечья, шеи и лица, паркинсоноподобная поза, акроцианоз, атрофия яичек), что в большинстве случаев диагноз возможен с первого взгляда. Болезнь наследственная. Мужчины поражаются чаще и обычно на 3-м десятилетии жизни. Другие признаки заболевания: катаракта, нарушения психики, а также ригидность и замедленное расслабление мышц (миотоническое сокращение). При быстром пассивном приподнимании плеч у лежачего больного голова не может быть поднята с той же быстротой и запрокидывается назад. Основной обмен, как правило, понижен, заболевание поразительно часто сочетается со струмой.
При миастении (myasthenia gravis). При этом заболевании в известной мере в противоположность миотониям мышечная слабость наступает лишь спустя некоторое время после движений, т. е. при утомлении. Мышечные парезы обычно наиболее заметны на лице и в области глотки; в наиболее выраженных случаях поражаются также и мышцы конечностей. Особенно типичен нарастающий в течение дня птоз век. Дальнейшим симптомом паралича глазодвигательных мышц является наблюдаемое иногда двоение в глазах. В 50% случаев обнаруживается увеличение зобной железы. В диагностических целях следует также использовать непосредственный благоприятный терапевтический эффект простигмина или более длительно действующего местинона.
Сходная симптоматика отмечается при климактерической миопатии (Kaeser), очень близко стоящей, а возможно, и идентичной с хроническим диффузным полимиозитом (Bostrom и Hed).
Выделение с мочой креатина увеличено как при тиреотоксической миопатии, так и при полимиозите. Однако лишь при первой из этих форм может быть получено уменьшение креатинурии через 10 дней после лечения тиоурацилом, вследствие чего становится возможной ее дифференциация при наличии моносимптомного тиреотоксикоза (Bostrom и Hed)
При миопатической форме прогрессивной мышечной дистрофии.
Другим редким страданием, протекающим с миотоническими мышечными реакциями, является миотоническая дистрофия, близко стоящая к прогрессивной мышечной дистрофии, но отличающаяся от нее наличием миотонического типа сокращений Остальные симптомы соответствуют таковым при прогрессивной мышечной дистрофии, которая характеризуется мышечной слабостью, большей частью симметричной (преимущественно мышцы туловища и проксимальных отделов конечностей), со снижающейся сократительной способностью и переходом в чисто двигательный паралич Наряду с атрофией мышц имеются явления псевдогипертрофии (тестообразная консистенция утолщенных мышечных участков), а в более поздних стадиях—арефлексия, походка вперевалку. Заболевание часто сочетается со слабоумием, психопатическими чертами, эндокринными нарушениями. В зависимости от локализации и времени возникновения различают следующие формы прогрессивной мышечной дистрофии: 1) форма, протекающая с преимущественным поражением плечевого пояса, начинающаяся только в раннем детском возрасте,— тип Ландузи—Дежерина (Landouzy — Dejerine); 2) форма, проявляющаяся только в юношеском возрасте,— тип Эрба (Erb); 3) форма, характеризующаяся преимущественной слабостью мышц таза и бедер, — тип Дюшен — Гризингера (Duchenne — Griesinger). Четкое разграничение этих форм не всегда осуществимо. Мужчины поражаются в 2 раза чаще, чем женщины.
Воспалительные заболевания мышц. Миозит, полимиозит или дерма-томиозит — чрезвычайно редкое, сопровождающееся исключительно сильными болями страдание, причина которого остается неизвестной В большинстве случаев поражаются не только мыиида, но и кожа Заболевание протекает с высокой лихорадкой, лейкоцитозом и эозинофилией. иногда с увеличением селезенки и вовлечением в патологический процесс миокарда и почек.
Дерматомиозит поразительно часто сочетается со злакачественными новообразованиями (Brunner и Lobraico)
Заболевание легко смешать с трихинеллезом вследствие острого течения и эозинофилии, которая, правда, не столь резко выражена, как при трихинеллезе.
Ограниченный очаговый миозит нередко наблюдается при общих септических процессах.
Оссифицирующим миозитом обозначают заболевание, протекающее с обызвествлениями мышц. Чаще всего подобного рода отложения извести возникают после кровоизлияний в мышцы. При оссифи-цирующем миозите наездников причинами кровоизлияний являются постоянные механические травмы, но оссифицирующий миозит, по-видимому, может возникать также и независимо от травматических воздействий как самостоятельное заболевание с рецидивирующими, очень болезненными атаками миозита и последующими отложениями извести.
Всего за 24-36 занятий, в зависимости от интенсивности лечения и этапов развития болезни, Вы создадите мышечный корсет
При обнаружении мышечной недостаточности необходимо подобрать индивидуальный комплекс лечебных упражнений, изучить технику их выполнения и исключить упражнения по противопоказаниям.
При данном диагнозе важна регулярность посещения лечебных сеансов, прохождение полного курса лечения в специализированном Центре, а в дальнейшем нужно поддерживать своё здоровье в профилактическом режиме самостоятельно.
Все видео лечебной гимнастики- Что такое мышечная дистрофия и чем она опасна?
- Классификация миодистрофий
- Симптомы мышечной дистрофии
- Прогрессирующая мышечная дистрофия
- Мышечная дистрофия Дюшенна
- Мышечная дистрофия Ландузи-Дежерина
- Мышечный гипертонус
- Мышечный гипотонус
- Синдром мышечной гипотонии
Дистрофия мышц относится к хронической патологии соответствующих тканей. Проявления болезни более всего заметны в мышечных группах, крепящихся к скелету.
Характерными признаками развития мышечной дистрофии являются нарастающее угнетение функции мышц и прогрессирование их ослабленности.

Признаки патологии сопровождаются сокращением рабочего диаметра волокон мышечных тканей.
Основной манифестацией заболевания является заметное увеличение локальной дистрофии. В результате пораженные участки тела изначально демонстрируют ригидность, которая затем сопровождается распадом элементов. Дистрофия характеризуется последовательной заменой мышечных тканей постоянными жировыми и соединительными образованиями.
Современные методы диагностики позволяют различить девять проявлений заболевания. Их принято различать по динамике развития патологии, ключевым параметрам, локализациям проявлений и гериатрическим признакам – анамнезу, характерному для возрастных пациентов.
Что такое мышечная дистрофия и чем она опасна?
Нарушение и угнетение функции мышечных тканей – миопатия – могут в основе содержать различную этиологию. Следует учитывать, что такой недуг может привести к инвалидности. Ведь нарушение функциональности мышц скелета и тканей, обеспечивающих нормальную подвижность позвоночника, может сопровождаться как местной, так и полной иммобилизацией пациента.
Кроме того, запущенные случаи дистрофии могут обернуться следующими случаями недостаточности:
- дыхательная
- сердечная
- почечная
В детском возрасте описанная патология способна провоцировать как физическую, так и умственную задержку развития. Наличие мышечной дистрофии в подростковом периоде может повлечь карликовость, расстройство когнитивной функции, памяти, нормальной способности мышления, задержку роста и возможности обучения в целом.
Классификация миодистрофий
миопатия Дюшенна. Превалирующее расстройство генетической этиологии; слабость мышц, характерная для мальчиков. Девочки являются носителями/передатчиками гена
миотония Беккера. Неонатальная диагностика позволяет обнаружить недуг вскоре после рождения младенца. Возможна манифестация патологии у подростков. К периоду около сорока лет пациент утрачивает способность к самостоятельному передвижению
миотония. Наследственное заболевание. Характеризуется утратой возможности расслабления напряженных мышц. Уверенное диагностирование производится у взрослых либо в позднем детстве
врожденная мышечная дистрофия. Возможна постановка диагноза в неонатальном периоде либо у младенца на протяжении первых месяцев жизни
дистрофия лимб-поясной области. Наблюдается у пациентов подросткового возраста, а также у людей в 29-25 лет. Характерно поражение плечевого пояса и бедренных мышц
болезнь Ландузи-Дежерина (плечелопаточно-лицевая миопатия). Группа мышечных дисфункций, для которых характерны ослабление лицевых и плечевых мышц. Сопровождается нарушениями речи, утратой способности поднимать верхние конечности; высок прогноз развития тахикардии
дистальная миодистрофия. Эта разновидность недуга проявляется ослаблением функционирования не только рук, но и ног
миодистрофия Эмери-Дрейфуса. Генная мутация, манифестирующаяся ослаблением мышц нижних и верхних конечностей. У женщин наблюдается такая кардиопатия как паралич сердечной мышцы. Организм мальчиков (в детском возрасте) может быть поражен контрактурами локтевой и шейной зон, нарушениями сердечной деятельности, дистрофиями в области лодыжки/голеностопа;
синдром Шарко – нарастающая слабость/боль при ходьбе. Сопровождается хромотой и болью при ходьбе. Частный случай патологии может быть связан с болезненностью икроножных мышц, тканей поясницы, бедер, ягодичных мышц.

Симптомы мышечной дистрофии
В случаях ряда таких патологий как синдромы Беккера, Ландузи-Дежерина и Дюшенна имеется четкая симптоматика развития перечисленных заболеваний. Однако в целом для недугов, связанных с мышечной дисфункцией, наличествуют характерные признаки:
- последовательное снижение тонуса тканей мышц
- области тела, пораженные болезнью, не отзываются тактильной чувствительностью
- отсутствие болезненности тканей
- нарастание атрофии мышц скелета
- заметные изменения походки
- увеличение числа падений, вызванных ослаблением мышечной функции ног
- синдром хронической усталости
- развитие болезни сигнализирует заметным изменением размеров мышц
- в детском возрасте наблюдается нарастание утраты приобретенных двигательных навыков, полученных до момента развития недуга.
Прогрессирующая мышечная дистрофия
Иное название указанной дистрофии мышц – миопатия. Эта болезнь отличается первичной дистрофией мышц скелетного каркаса. Для развития патологии характерна прогрессирующая необратимая динамика. В анамнезе миопатии – генетические предрасположенности, триггерами которых могут являться различные факторы: инфицирование, травмирование, воздействие токсинов.
Изредка причинами поражения мышечной ткани выступают вторичные проявления дисфункции вегетативной системы и эндокринного регулирования. Иногда наблюдаются сбои ферментного метаболизма, ответственного за обмен веществ в мышечной ткани. Например, скачок присутствия ферментов сывороточного ряда сопровождается снижением уровня их содержания непосредственно в мышцах.
Как правило, мышечную дистрофию можно обнаружить еще в детском/подростковом периоде развития пациента. Это процесс сопровождается многолетними отклонениями в структуре конечностей, атрофией мышечной массы и заметным ослаблением мускулатуры. Обычно первичная дисфункция затрагивает такие проксимальные отделы как бедра, предплечья и плечи.
Среди характерных признаков патологии: повышение утомляемости при ходьбе, затрудненный подъем по лестнице, затруднения при резком изменении позы (например, вставании с пола). Нарастание симптоматики отличается симметричными проявлениями в мышцах корпуса, а также рук и ног. Пациентам зачастую присуща определенная поза, сформированная поражением группы мышц.
Мышечная дистрофия Дюшенна
Этиология данного недуга имеет генетическую природу, связанную с патологическими изменениями структуры мышечной ткани. Развитие болезни сопровождается распадением волокон мускулатуры, что приводит к утрате подвижности пациента.
Наследование заболевания детерминировано по гендерному признаку. Подвержены синдрому мальчики. Диагностирование возможно у детей.
Особенностью дистрофии является не только мускулатурная дисфункция, но и деформация скелета. Возможно нарастание кардиопатии, угнетение дыхания, нарушения эндокринной и умственной сфер.
Синдром Дюшенна спровоцирован генетическим нарушением Х-хромосомы. Непосредственным проявлением миопатии является затруднение прямохождения. Ребенок, осваивая навык ходьбы, передвигается на носочках, часто падает.
Диагностирование расстройства затруднено тем, что большинство детей, вставая на ноги, неуклюжи. Поводом для беспокойства служит сохранение частых падений на фоне детей аналогичной возрастной группы, перемещающихся вполне уверенно.
Мышечная дистрофия Ландузи-Дежерина
Известная также как лицелопаточно-лицевая мышечная дистрофия (Ландузи-Дежерина), данная патология является расстройством аутосомно-доминантного типа. Будучи генетически обусловленной, эта миопатия встречается очень редко и поражает до 2 пациентов на 100 000 представителей популяции. Для заболевания характерна заметная дисфункция мышц рук, плечевого пояса и мимической мускулатуры (включая нарушения речи и специфические выражения лица).
Триггером заболевания служит мутация гена, ответственного за синтез специфического белка в клетках мускулатуры. В частности, при синдроме Ландузи-Дежерина наблюдается генная деструкция, сопровождающаяся формированием ДНК с укорочением сегмента четвертой хромосомы.

Мышечный гипертонус
При гипертонусе мышц пациента наблюдается перманентное напряжение мускулатуры. Характерна сопротивляемость мышечной ткани, локализованная около одного/нескольких суставов, при пассивных двигательных манипуляциях.
Диагностируют две разновидности повышенного тонуса мускулатуры: физиологическую и патологическую.
Их принято различать в силу набора факторов, способствующих развитию описываемого состояния.
Профильный специалист, ознакомленный с признаками расстройства, может легко диагностировать мышечный гипертонус, поскольку он сопровождается рядом выраженных симптомов. Однако помощь такого врача важна, поскольку различение симптоматики опирается на типологию заболевания.

Мышечный гипотонус
Для мышечной гипотонии характерно заметное снижение тонуса мускулатуры. Зачастую это проявление сопровождается ещё и утратой силы мышц. Важно учитывать, что такое расстройство может сочетаться с обширной группой (свыше сотни) заболеваний.
Как правило, гипотонус мускулатуры не является недугом общего характера, но поражает локальную группу тканей. Зачастую имеются основания диагностировать заболевание (или их группу), связанное с угнетением мотонейронов.
В здоровом состоянии ткани мышц оперативно отзываются на сигналы, возникающие в соответствующих фасциях и отдельных волокнах. При формировании гипотонуса мускулатура снижает/прекращает реакцию на любые раздражители нервных клеток.
Как правило, мышечный гипотонус уверено выявляется еще в детском возрасте (период 3-7 лет).
В тяжелых случаях развития болезни возможны жевательная и глотательная дисфункции.
На основе этиологии синдрома гипотонию разделяют на:
врожденную мышечную гипотонию. Заболевание является частью общей патологии, а также имеет ряд триггеров генетической природы.
приобретенный синдром. Расстройство провоцируют определенные болезни неврологической сферы, такие как ДЦП либо акушерская травма; отравление токсинами (в частности, ртутью); инфицирование при менингите, общем сепсисе, энцефалите; дисбаланс обмена веществ (гипервитаминоз витамина D, рахит, вторичный гипотериоз); заболевания аутоиммунной группы (в частности, осложнения, связанные с вакцинацией).
Как проходит лечение?

Первичная консультация проводится по предварительной записи.
Консультация врача: сбор анамнеза, миофасциальная диагностика, функциональная диагностика.
Как это проходит?
Сбор анамнеза – разбор болезни, выявляются ограничения и противопоказания, объяснение принципов кинезитерапии, особенностей восстановительного периода.
Миофасциальная диагностика – метод мануальной диагностики, при котором врач оценивает объём движений суставов, определяет болезненные уплотнения, отёк, гипо- или гипертонус мышц и другие изменения.
Функциональная диагностика (проводится в реабилитационном зале) – врач объясняет, как выполнить определенные упражнения на оборудовании, и наблюдает: как пациент выполняет их, с какой амплитудой движения может работать, какие движения вызывают боль, с каким весом может работать пациент, как реагирует сердечно-сосудистая система. Определяются проблемные зоны. Данные заносятся в карту. Расставляются акценты.
По результатам первичного осмотра врача и функциональной диагностики составляется предварительная индивидуальная программа лечения.
С собой желательно иметь:
при болях в позвоночнике – МРТ или КТ (магнитно-резонансная или компьютерная томографии) проблемной области;
при болях в суставах – рентгеновские снимки;
при наличии сопутствующих заболеваний – выписки из истории болезни или поликлиническую карту;
удобную (спортивную) одежду и обувь

В начале лечебного цикла врач вместе с пациентом составляют план лечебных мероприятий, в который входит дата и время лечебного сеанса, контрольные посещения врача (обычно 2-3 раза в неделю).
Основу лечебного процесса составляют лечебные сеансы в реабилитационном зале на тренажерах и сеансы в гимнастическом зале.
Реабилитационные тренажеры позволяют точно дозировать нагрузку на отдельные группы мышц, обеспечивая адекватный режим физических воздействий. Лечебная программа составляется врачом индивидуально для каждого пациента с учетом особенностей организма. Контроль ведут квалифицированные инструкторы. На всех этапах восстановления важно соблюдать технику правильного движения и дыхания, знать свои нормативы весовых отягощений при работе на тренажерах, придерживаться назначенного режима лечения и выполнять рекомендации специалистов.
Сеансы суставной гимнастики помогают восстановить визуальную координацию, улучшить подвижность суставов и эластичность (гибкость) позвоночника и является великолепной профилактической системой для самостоятельного применения.
Каждый лечебный цикл – 12 занятий. Каждое занятие проходит под контролем инструктора. Продолжительность одного лечебного сеанса от 40 мин до 1,5часов. Инструктор составляет программу, учитывая сопутствующие заболевания и состояние пациента на день занятий. Обучает технике выполнения упражнений и контролирует правильность выполнения. Каждое 6 занятие проводится повторная консультация врача, вносятся изменения и дополнения в программу, в зависимости от динамики.

Сколько понадобится циклов пройти? – индивидуально для каждого
– как давно у Вас эта проблема (стадия заболевания)
– как подготовлен к физической нагрузке Ваш организм (занимаетесь ли Вы гимнастикой, каким-либо видом спорта) … -
какой результат Вы хотите получить.
Если проблема давно, Вы не занимаетесь гимнастикой, есть сопутствующие заболевания, то понадобится другой период времени
– снять обострение? - одного-двух циклов достаточно,
– ходить без остановок (подниматься по ступенькам),
– наклоняться, выполнять определённую работу без усилий
– долгое время находиться без движений в поездке (в самолёте, машине…)
улучшить? поддерживать? не ухудшить?
может понадобиться три и больше лечебных цикла …
Каждый организм индивидуален, и программа для каждого пациента – индивидуальна.

Общие сведения
Мышечно-суставная дисфункция — это патология, при которой отмечается нарушение координированной функции жевательных мышц. Кроме того, неправильно располагаются компоненты височно-нижнечелюстного сустава. В частности, нарушено расположение диска и головки по отношению к суставному бугорку.
Височно-нижнечелюстной сустав образует суставная головка нижней челюсти, бугорок височной кости и суставная ямка. На две части его делит суставный диск. Он является комплексным, сложно устроенным суставом. На него воздействуют группы жевательных мышц. В этом суставе происходят сложные движения – поступательные и вращательные. И чтобы весь этот механизм всегда функционировал слаженно и четко, необходима очень четкая и правильная координация его работы.
Синдром мышечной дисфункции может проявляться вследствие разных типов смещения. Это смещение суставных головок, пролапс (то есть выпадение) диска, смещение суставного диска. Лечение такой патологии зависит от того, какой именно вид смещения наблюдается.
Причины
Мышечно-суставная дисфункция у человека проявляется, прежде всего, вследствие развития нарушений в смыкании зубов. Это может быть как нарушенный прикус, так и травмирование сустава. Однако, говоря о травме, специалисты не имеют в виду получение резких повреждений челюсти. Иногда такая травма возникает как последствие несвоевременного протезирования зубов. Особенно опасно в данном случае отсутствие боковых зубов. При отсутствии у человека зубов или при их частичном разрушении исчезают те ориентиры, которые определяют правильное закрывание рта. Выходит, что если часть зубов отсутствует, то больной может каждый раз по-разному закрывать рот. На жевательной поверхности отсутствуют бугры, которые могли бы ограничивать движения. Как следствие, происходят нежелательные изменения в состоянии височно-нижнечелюстного сустава и жевательный мышцы. Кроме того, нормальному закрыванию рта либо произведению боковых движений нижней челюстью может препятствовать наличие наклона зубов или их выдвижение. В таком случае зубы могут контактировать неправильно, вследствие чего и проявляется суставная дисфункция.
Кроме указанных причин среди факторов, способствующих развитию мышечно-суставной дисфункции, специалисты отмечают наличие у пациента эндокринных и суставных болезней, частые стрессы и психоэмоциональные травмы, получение ушибов шейного отдела позвоночника. Причиной заболевания может стать высокая степень стирания зубов, бруксизм и привычка постоянно быть с открытым ртом.
Также сустав может травмироваться в процессе протезирования зубов или проведения ортодонтической терапии, при условии, что такое лечение происходит неправильно. Специалист, проводящий лечение, должен восстанавливать зубы, четко учитывая их размер и анатомическую форму в каждом индивидуальном случае. Жевательный аппарат у каждого человека имеет определенные особенности (соотношение челюстей, форма зубов и т.п.), которые обязательно следует отобразить при лечении. Любая реставрация должна быть не только гармоничной с эстетической позиции, но и правильной с точки зрения восстановления всех функций. На сегодняшний день специалисты уделяют этому вопросу очень много внимания с целью восстановления функциональной взаимосвязи элементов зубочелюстной системы.
Симптомы
Мышечная дисфункция височно-нижнечелюстного сустава может проявляться в двух формах: с наличием болевого синдрома и с его отсутствием.
Возможными симптомами этого недуга могут быть болевые ощущения в челюстно-лицевой области, которые проявляются в тот момент, когда человек жует, поворачивает голову, глотает, разговаривает. Как правило, такая боль развивается с одной стороны и периодически отдает в ухо, шею, зубы, твердое небо, челюсть. Такие ощущения могут становиться более интенсивными после переохлаждения, сильного эмоционального напряжения. Боль стихает после того, как больной принимает обезболивающие препараты.
Иногда человек отмечает, что у него проявляются определенные ограничения при открывании рта, при этом чувствуется хруст и щелчки в височно-нижнечелюстном суставе. При этом движения нижней челюсти могут блокироваться.
Иногда пациент жалуется на регулярные головные боли, ощущения шума и заложенности в ушах. Подвижность челюсти часто заметно уменьшается ближе к вечеру. Человек может при этом ощущать необъяснимую тревогу, что сказывается и на качестве его сна.
При развитии мышечно-суставной дисфункции некоторые больные жалуются на ощущение сухости во рту, высокую чувствительность зубов к холодному и горячему. Случается, что при такой патологии постепенно развивается заметная асимметрия лица.
Если лечение заболевания не было проведено своевременно, то при наличии пролапса диска может произойти перестройка суставных поверхностей, вследствие чего развивается артроз. Если происходит разрастание соединительной ткани в полости сустава, он может оказаться полностью обездвиженным. Это осложнение носит название анкилоз.
Диагностика
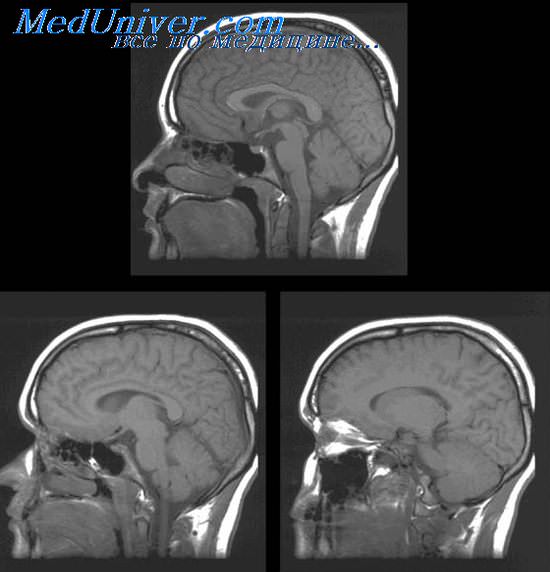
Чтобы диагностировать такое состояние, изначально специалист проводит тщательный осмотр, а также производит пальпацию. Практикуется также выслушивание сустава, проведение электромиографии. При необходимости назначается МРТ, компьютерная томография сустава, а также другие методики проведения обследования.
Читайте также:


