Международная классификация болезней-ревматоидный артрит
Ревматоидный артрит является хроническим системным заболеванием соединительной ткани с преимущественным поражением периферических (синовиальных) суставов по типу деструктивно–эрозивного полиартрита. Серонегативный ревматоидный артрит имеет код по МКБ № М05.8, ревматоидный артрит серонегативный – М06.0. Вероятный ревматоидный артрит в МКБ определён с кодом М05.9, М06.4, М06.9. Ревматологи Юсуповской больницы с помощью новейших методов исследования устанавливают точный диагноз, своевременно назначают адекватное лечение.

Чтобы избежать лишних обследований, придерживаются следующей тактики:
- Уточняют истинную локализацию поражения (сустав или околосуставные структуры);
- Определяют характер поражения (преобладание воспалительного или дегенеративного процесса);
- Выясняют распространённость поражения (локальное, ограниченное или генерализованное);
- Проводят дифференциальную диагностику.
Эти диагностические задачи врачи решают, прежде чем остановиться на диагнозе ревматоидный артрит. Во время лечения пациенты находятся в палатах с европейским уровнем комфорта. Они обеспечены диетическим питанием и индивидуальными средствами личной гигиены. Тяжёлые случаи ревматоидного артрита обсуждают на заседании Экспертного Совета. В его работе принимают участие кандидаты и доктора медицинских наук, врачи высшей категории. Ведущие специалисты коллегиально вырабатывают тактику ведения пациентов.
Причины и механизмы развития ревматоидного артрита
По каким причинам развивается ревматоидный артрит, учёные до сих пор не установили. Заболевание настолько распространено, что ему выделили отдельную главу в МКБ. Считается, что ревматоидный артрит вызывают следующие факторы:
- Отягощённая наследственность – склонность к аутоиммунным заболеваниям в семье, наличие определённого класса антител гистосовместимости;
- Перенесенные инфекционные заболевания (корь, паротит, респираторно-синцитиальная инфекция, гепатит В, вирусы герпеса всех типов, (цитомегаловирус), ретровирусы, Эпштейн-Барр);
- Переохлаждение, интоксикация, стрессы, гормональные сбои, некоторые лекарственные препараты.
Сосуды синовиальной оболочки реагируют на появление неизвестного антигена и переработку его макрофагами. Повышается проницаемость сосудов, за пределы сосудистого русла выходят активированные форменные элементы (Т–лимфоциты). Это сопровождается повышенной цитокининов – веществ межклеточного взаимодействия. При ревматоидном артрите вырабатывается много цитокинов с провоспалительным, деструктивным действием:
- Фактор некроза опухоли–a (ФНО–a;
- Интерлейкин–1 (ИЛ–1);
- Интерлейкин–6 (ИЛ–6);
- Интерферон–g (ИФ–g).
Продукция цитокинов обеспечивает направленное движение и привлечение в подсиновиальную ткань новых форменных элементов, которые образуют смешанные Т–В–клеточные лимфоцитарные инфильтраты. В–лимфоциты через трансформацию в плазматические клетки обеспечивают синтез антител к собственному агрегированному g–глобулину. Нейтрофилы фагоцирируют ревматоидные факторы артрита, которые попали в синовиальную жидкость. Их могут поглощать макрофаги.
Процессы клеточного взаимодействия и фагоцитоза в прилегающих структурах, синовиальной жидкости сопровождаются разрушением клеток. Происходит выброс большого количества биологически активных веществ – цитокинов, простагландинов, металлопротеиназ. Они поддерживают воспаление и деструкцию суставных тканей.
Диагностика ревматоидного артрита
Американская коллегия ревматологов приняла следующие диагностические критерии ревматоидного артрита:
- Утренняя скованность в суставах, которая длится час до исчезновения или существенного улучшения;
- Артрит трёх или более суставных зон. Врач должен констатировать наличие припухлости в трёх из семи суставных зон – проксимальных межфаланговых суставах кистей, пястно-фаланговых, лучезапястных, локтевых, коленных, голеностопных, плюснефаланговых суставах;
- Артрит суставов кисти, который проявляется припухлостью в одной из трёх суставных зон кистей (проксимальных межфаланговых, пястно-фаланговых, лучезапястных суставах);
- Симметричный артрит (не обязательна абсолютная симметричность в межфаланговых суставах);
- Ревматоидные узелки, расположенные под кожей на разгибательной поверхности локтевых, межфаланговых суставов кистей. Они имеют плотно–эластичную консистенцию, иногда бывают спаянными с надкостницей, могут увеличиваться или уменьшаться и даже исчезать в течение заболевания в зависимости от активности патологического процесса;
- Обнаружение в сыворотке крови ревматоидного фактора;
- Наличие рентгенологических признаков в виде явной декальцификации кости – костных эрозий на прямых рентгенограммах лучезапястных суставов и кистей.
У пациента, который предъявляет жалобы на боли в суставах, позволяют заподозрить ревматоидный артрит, согласно критериям Европейской антиревматической лиги, следующие симптомы:
Эти клинические признаки более весомые, если протекают на фоне увеличения скорости оседания эритроцитов.
Инструментальная диагностика ревматоидного артрита
Инструментальные методы исследования не входят в критерии диагноза ревматоидного артрита, но широко применяются со следующей целью:
- Для выявления ранних структурных повреждений, которые позволяют уточнить диагноз в случаях, когда оценка согласно критериям, не даёт однозначных результатов;
- Для верификации диагноза на поздней стадии заболевания, когда активность воспалительного процесса может самопроизвольно снизиться и преобладают явления деструкции костно-хрящевой ткани;
- Для мониторинга ответа на терапию;
- Для оценки темпов прогрессирования структурных повреждений;
- Для верификации структурных нарушений перед ортопедохирургическим лечением и ортезированием.
Для подтверждения диагноза, установления стадии и оценки прогрессирования деструкции в Юсуповской больнице выполняют обзорные рентгенограммы кистей и дистальных отделов стоп. Рентгенографию крупных суставов в качестве рутинного метода не используют и проводят только при наличии конкретных показаний (подозрения на аваскулярный некроз). Рентгенографию органов грудной клетки делают всем больным для выявления ревматоидного поражения органов дыхания и сопутствующих поражений лёгких. Компьютерную томографию лёгких назначают в случае наличия клинического подозрения на связанное с ревматоидным артритом диффузное или очаговое поражение лёгких, заболевание органов грудной клетки, которое может быть причиной поражения суставов, сопутствующую патологию, которая может повлиять на выбор терапии.
Магнитно-резонансная томография является более чувствительным методом выявления синовита в дебюте ревматоидного артрита, чем стандартная рентгенография суставов. Выполняется ультразвуковое исследование суставов кисти и крупных суставов. По его результатам врачи оценивают следующие показатели:
- Утолщение синовиальной оболочки;
- Наличие выпота в суставе;
- Нарушение контура суставной поверхности (соответствует эрозии);
- Изменения в околосуставных тканях (теносиновит).
При энергетическом допплеровском исследовании локализация, распространённость и интенсивность сигнала позволяют судить о выраженности пролиферативного воспаления.
Лечение больных ревматоидным артритом
Основной целью медикаментозной терапии ревматоидного артрита является достижение ремиссии или низкой активности, снижение риска коморбидных заболеваний, которые связаны между собой единым механизмом развития. Лечение пациентов, страдающих ревматоидным артритом, в Юсуповской больнице проводят врачи-ревматологи. К лечебному процессу привлекают специалистов других медицинских специальностей (ортопедов, физиотерапевтов, кардиологов, невропатологов, психологов). Лечение основывается на тесном взаимодействии врача и пациента. Больному рекомендуют избегать факторов, которые могут провоцировать обострение болезни (интеркуррентных инфекций, стресса), стремиться к поддержанию нормальной массы тела, отказаться от курения.
Ревматологи Юсуповской больницы проводят терапию ревматоидного артрита препаратами, зарегистрированными в РФ. Используют 3 группы лекарственных средств:
- Нестероидные противовоспалительные препараты (НПВП);
- Базисные препараты;
- Глюкокортикоиды.
Классические НПВП, являющиеся неселективными ингибиторами ЦОГ–2. Наряду с противовоспалительным действием они обладают выраженными побочными эффектами. Часто развиваются эрозивным процессам в пищеварительном тракте и желудочное кровотечение. При их применении может нарушаться водно–солевой обмен, развиваться артериальная гипертензия. Это проявляется рефрактерностью терапии сопутствующей артериальной гипертонической болезни и сердечной недостаточности.
Лечение низкими или средними дозами глюкокортикоидов в комбинации с базовыми препаратами применяют для купирования обострения до развития эффекта базовых лекарственных средств. По показаниям проводят монотерапию кортикостероидными гормонами. При применении глюкокортикоидов врачи Юсуповской больницы проводят тщательный мониторинг возможных побочных эффектов гормональных препаратов.
Для лечения ревматоидного артрита используют генно-инженерные биологические препараты (ГИБП). К ним относятся инфликсимаб, адалимумаб, этанерцепт, анти- В клеточный препарат – ритуксимаб, блокатор ко-стимуляции Т – лимфоцитов абатацепт и блокатор рецепторов интерлейкина 6 тоцилизумаб. ГИБП применяют при недостаточной эффективности терапии адекватными дозами стандартными лекарственными средствами в течение трёх месяцев и более.
- Моноклональные антитела;
- Растворимые рецепторы;
- Антагонисты рецепторов.
В РФ зарегистрирован инфликсимаб. Он представляет собой химерические моноклональные антитела к фактору некроза опухоли–α. Чтобы пройти обследование и адекватную терапию ревматоидного артрита (код по МКБ зависит от вида патологии), звоните по телефону контакт центра Юсуповской больницы и записывайтесь на приём к ревматологу в удобное вам время.
Ревматоидный артрит — хроническое заболевание, при котором воспаляется синовиальная мембрана, из-за чего суставы теряют подвижность и опухают. Постепенно воспаление разрушает концы кости и покрывающий суставные поверхности хрящ. Нарушаются структура и функции связок, придающих суставу прочность, и он начинает деформироваться.
Чаще всего болезнь поражает несколько суставов и обычно начинается на одном из мелких — кисти или стопы. Как правило, заболевание развивается симметрично. В воспалительный процесс могут быть вовлечены глаза, легкие, сердце и кровеносные сосуды. Болезнь обычно развивается медленно, но клинически проявляется резко.
Ревматоидный артрит — аутоиммунное заболевание, т.е. синовиальную мембрану, а в ряде случаев и другие части тела повреждают свои же антитела.
Чаще болеют женщины старше 60 лет, мужчины — в 3 раза реже. Заболевание может быть наследственным. Образ жизни значения не имеет.
- слабость;
- бледность кожи;
- одышка при любом напряжении;
- плохой аппетит.
Общие симптомы частично обусловлены анемией, а она возникает потому, что уменьшается количество костного мозга, в котором образуются кровяные клетки.
- суставы теряют подвижность, болят и опухают;
- на участках, испытывающих давление (например на локтях), появляются характерные узелки.
Поскольку заболевание одновременно приносит боли и лишает подвижности, у пациентов часто начинается депрессия. У женщин, страдающих ревматоидным артритом, состояние может улучшиться во время беременности, но после рождения ребенка приступы возобновляются.
С течением болезни из-за малой подвижности уменьшается плотность костей, соединяющихся в суставе, они становятся хрупкими и легко ломаются. В тяжелых случаях развивается остеопороз всего скелета.
Кроме того, может развиться бурсит, т.е. воспаление суставной сумки. Опухшие ткани запястья сдавливают срединный нерв, отчего возникают онемение, покалывание и боли в пальцах кисти. Если воспалятся стенки артерий, снабжающих кровью пальцы, развивается синдром Рейно, при котором, особенно на холоде, начинают болеть и белеть пальцы. Реже увеличивается селезенка и лимфатические узлы. Может воспалиться сердечная сумка — перикард. В некоторых случаях воспаляются белки глаз.
Для ревматоидного артрита характерно, что приступы протяженностью от нескольких недель до нескольких месяцев сменяются сравнительно бессимптомными периодами. Сходная, но с характерными особенностями форма артрита наблюдается у детей (см. ювенильный ревматоидный артрит).
Обычно основана на анамнезе и результатах общего осмотра больного. Чтобы подтвердить присутствие антител (т.н. ревматоидного фактора) и установить тяжесть воспаления, проводят анализы крови. Разрушение костей и хрящей оценивают по рентгеновским снимкам пораженных суставов.
Ревматоидный артрит неизлечим. Задача врача — взять симптомы заболевания под контроль и не дать болезни прогрессировать, чтобы суставы не разрушались дальше. Есть множество лекарств, выбор которых зависит от тяжести и стадии развития болезни, возраста больного и общего состояния его здоровья.
При наличии только легких симптомов, будут назначены нестероидные противовоспалительные средства. Однако в начале болезни врач может выписать и более сильные препараты, изменяющие ее течение. Они должны ограничить необратимое разрушение суставов, но их придется принимать несколько месяцев, прежде чем наступит улучшение. Сначала назначают сульфасалазин или хлорохин. Если симптомы не проходят, выписывают соединения золота, пеницилламин, метотрексат или циклоспорин. Также могут применяться и новые лекарства, направленные против фактора некроза опухоли. Поскольку для всех этих препаратов характерны тяжелые побочные эффекты, больной должен находиться под постоянным наблюдением.
При анемии, которая часто сопровождает ревматоидный артрит, для улучшения состояния назначают гормон эритропоэтин, который увеличивает образование эритроцитов.
Чтобы уменьшить нагрузку на особенно болезненный сустав и предотвратить деформацию, скорее всего, будет рекомендовано носить лонгеты или корсеты. Чтобы укрепить мышцы и не потерять подвижность суставов, подойдут щадящие, но регулярные физические упражнения. Для этого же проводят физиотерапию и/или трудотерапию. Чтобы снять боль, назначают гидротерапию, а также горячие или холодные грелки. При очень сильных болях врач может сделать внутрисуставную инъекцию кортикостероидов. Если сустав разрушен очень сильно, проводят хирургическую имплантацию, заменяя его на протез.
Большинство людей с ревматоидным артритом способны вести нормальный образ жизни, но для того чтобы устранять симптомы, необходим пожизненный прием лекарств. Примерно у 1 из 10 больных из-за постоянных приступов заболевания развивается тяжелая инвалидность. Для того чтобы отслеживать развитие болезни и реакцию на лечение, нужно регулярно сдавать кровь на анализ. Иногда приступы постепенно ослабевают, и болезнь себя исчерпывает, но в этих случаях могут остаться некоторые необратимые изменения.
Полный медицинский справочник/Пер. с англ. Е. Махияновой и И. Древаль.- М.: АСТ , Астрель, 2006.- 1104 с.
Хроническое аутоимунное заболевание, характеризующееся поражением суставов. В организме человека образуются антитела, способствующие разрушению хрящевых тканей и мягких тканей вокруг кости. Серопозитивным он называется из-за наличия в биохимических исследованиях ревматоидного фактора. Чаще всего в зону риска попадают люди старше 40 лет.
Причины заболевания
- Генетическая предрасположенность.
- Следствие травм.
- Систематическое переохлаждение.
- Вирусы и микробактерии.
- Особенности женских половых гормонов.
- Частота стрессовых ситуаций.
- Аллергия.
- Возрастные изменения в организме.
Симптомы
- Скованное движение суставов в утреннее время.
- Стремительная потеря веса, снижение аппетита.
- Повышенное потоотделение при малейших нагрузках и в состоянии покоя.
- Повышение температуры тела, слабость.
- Сбой обмена веществ, отеки.
- Образование ревматоидных узлов.
- Некротические проявления в области ногтей.
- Воспалительный процесс, характеризующийся болью в суставах.
Диагностика
- Исследование крови на присутствие ревматоидного фактора, который является главным показателем для определения диагноза.
- Рентгенологическое обследование болезненных участков.
- Исследование мочи.
- Анализ суставной жидкости.
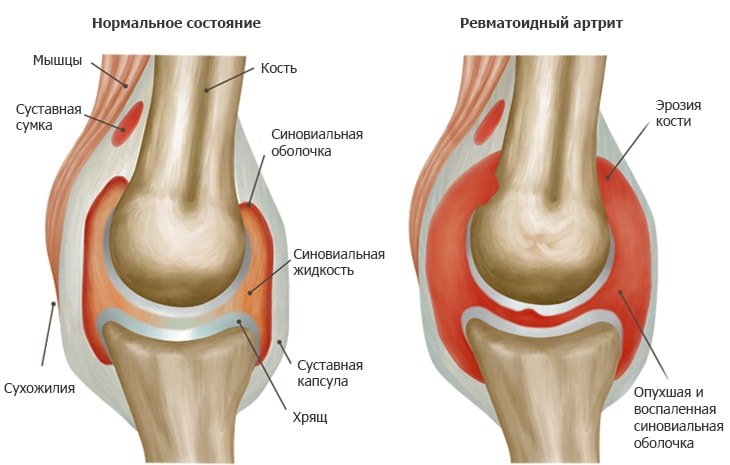
Серопозитивный ревматоидный артрит
Методы и медикаменты для лечения болезни
Лечебный план у взрослых и детей не отличается, важно только учитывать что большая часть препаратов очень токсичные.
- Первым шагом является медикаментозная терапия, включающая в себя противовоспалительные препараты без содержания стероидов (ибупрофен, диклофенак, кетопрофен, мовалис), глюкокортикоиды в полость хряща.
- Уменьшение нагрузки на воспаленный хрящ при помощи ортопедических устройств. Что в свою очередь позволит обойтись без травм.
- Физиотерапевтические процедуры, предоставляющие облегчение проявляемых симптомов и питание трофики суставов.
- Лечебная физкультура, способствующая сохранению и поддержке мышечного тонуса, улучшающая объем движения хрящей. Которой необходимо заниматься комплексно и ежедневно. Только так можно добиться эффективности лечения.
Диета при ревматоидном артрите
При обнаружении и прогрессировании этого малоприятного недуга, диета будет исключать или ограничивать прием в пищу продуктов, провоцирующих заболевание. Употребление зерновых и молочных изделий может вызвать обострение состояния больного, из-за содержания противопоказанного при данном недуге компонента — глютена.
Употребление жидкости в день должно составлять не менее 2 л. Снизить воспалительный процесс и уменьшат пагубное воздействие кортикостероидов, применяемых при лечении, помогут жирные кислоты омега-3. Поэтому следует добавить в свой рацион сою, масло: рапса, льна и тыквы.
Полезно пить чай на травах, настои из петрушки и шиповника, свекольный и морковный сок. Есть овощные бульоны, кисломолочные продукты такие, как: сыр, творог, йогурт. Употребление яиц нужно уменьшить до 3 штук в неделю. Отварная рыба и говядина – не более 150 гр.
Лечение народными средствами
При помощи нетрадиционной медицины существует вероятность уменьшения воспалительного процесса и облегчения общего состояния больного. Во время сильных болей применяют настой или отвар из корня горчавки желтой (в стакан кипятка добавляют 10 гр корня и дают немного настояться), пьют за 30 мин до еды по столовой ложке 3 раза в сутки.
Много положительных отзывов имеет применение масла зверобоя. Несколько столовых ложек свежих цветов кладут в банку и заливают оливковым или подсолнечным маслом (до покрытия цветов). Оставив в солнечном месте, дают настояться в течение недели. После этого, отжав масло, натирают им пораженные места или используют в качестве компресса.
Важно помнить, что с лечение серопозитивного ревматоидного артрита не стоит затягивать. Самостоятельно начинать лечение, без консультации специалиста – настоятельно не рекомендуется.
Прогноз заболевания
В основном прогноз является благоприятным при внимательном соблюдении предписаний лечащего доктора. Необходимо запомнить, что этот недуг способствует изменению привычного образа жизни. Избегая внешних факторов (переохлаждение или перегрев, частые травмы, большие нагрузки), придерживаясь, правил диетического питания, выполняя лечебную физкультуру и посещая физиотерапевтические процедуры — вы сможете одолеть данный недуг.
Ревматоидный артрит является хроническим системным заболеванием соединительной ткани с преимущественным поражением периферических (синовиальных) суставов по типу деструктивно–эрозивного полиартрита. Серонегативный ревматоидный артрит имеет код по МКБ № М05.8, ревматоидный артрит серонегативный – М06.0. Вероятный ревматоидный артрит в МКБ определён с кодом М05.9, М06.4, М06.9. Ревматологи Юсуповской больницы с помощью новейших методов исследования устанавливают точный диагноз, своевременно назначают адекватное лечение.
Чтобы избежать лишних обследований, придерживаются следующей тактики:
- Уточняют истинную локализацию поражения (сустав или околосуставные структуры);
- Определяют характер поражения (преобладание воспалительного или дегенеративного процесса);
- Выясняют распространённость поражения (локальное, ограниченное или генерализованное);
- Проводят дифференциальную диагностику.
Эти диагностические задачи врачи решают, прежде чем остановиться на диагнозе ревматоидный артрит. Во время лечения пациенты находятся в палатах с европейским уровнем комфорта. Они обеспечены диетическим питанием и индивидуальными средствами личной гигиены. Тяжёлые случаи ревматоидного артрита обсуждают на заседании Экспертного Совета. В его работе принимают участие кандидаты и доктора медицинских наук, врачи высшей категории. Ведущие специалисты коллегиально вырабатывают тактику ведения пациентов.
История заболевания
Ревматоидный артрит – древнее заболевание. Первые случаи его были обнаружены при исследовании скелетов индейцев, возраст которых был около четырех с половиной тысяч лет. В литературе описание РА встречается со 123 года нашей эры. Люди с характерными симптомами болезни были запечатлены на полотнах Рубенса.
Этиология и патогенез
РА — настолько распространенная болезнь, что ей выделили отдельную главу в МКБ 10. Ревматоидный артрит, как и другие патологии суставов, вызывают следующие факторы:
— склонность к аутоиммунным заболеваниям в семье;
— наличие определенного класса антител гистосовместимости.
— корь, паротит (свинка), респираторно-синцитиальная инфекция;
— все семейство вирусов герпеса, ЦМВ (цитомегаловирус), Эпштейн-Барр;
3. Триггерный фактор:
— стрессы, прием лекарств, гормональные сбои.
Патогенез заболевания заключается в аномальной реакции клеток иммунной системы на присутствие антигенов. Лимфоциты вырабатывают иммуноглобулины против тканей организма, вместо того чтобы уничтожать бактерии или вирусы.
Подагрический артрит и его клинические проявления
Существует три стадии заболевания, различающиеся по количеству симптомов и тяжести течения.
- Латентная стадия. Нет никаких симптомов, человек понятия не имеет, что в его суставах и органах откладываются ураты. Узнать о проявлении заболевания возможно только при лабораторном исследовании крови, например, при ежегодной диспансеризации.
- Острая стадия. Могут возникать рецидивы, когда болезнь затихает, но потом вновь проявляется в острой форме. Симптомы яркие, красочные. Имеется сильный болевой синдром, покраснения и воспаления. Острый подагрический артрит причиняет большие неудобства для человека.
- Хроническая стадия. Наступает между острыми приступами, но может нести длительный характер.
Подагрический артрит не затрагивает большие суставы, локализуясь в мелких. Чаще всего это суставы ног и кистей рук. В 9 из 10 случаев первым страдает сустав большого пальца ноги. Первые проявления заболевания всегда ярко выражены и человек начинает беспокоиться и обращаться за помощью в лечебное учреждение.
Когда острый подагрический артрит начинает проявляться и человек ничего не предпринимает для лечения, патологический процесс всегда идёт дальше и распространяется на другие суставы, что несёт ещё большее неудобство для больного.
Клиника
Согласно МКБ 10, ревматоидный артрит развивается в три стадии. В первой стадии наблюдается отек суставных сумок, который вызывает боль, повышается температура и изменяется форма суставов. На второй стадии клетки ткани, которая покрывает сустав изнутри, начинают быстро делиться. Поэтому синовиальная оболочка становится плотной и ригидной. В третьей стадии клетки воспаления высвобождают ферменты, разрушающие ткани сустава. Это вызывает трудности с произвольными движениями и приводит к физическим дефектам.
Ревматоидный артрит (МКБ 10 — М05) имеет постепенное начало. Симптомы появляются постепенно, это может занять месяцы. В крайне редких случаях процесс может начаться остро или подостро. То, что суставной синдром (боль, дефигурация и местное повышение температуры) не является патогномоничным симптомом, значительно затрудняет диагностику заболевания. Как правило, утренняя скованность (невозможность произвести движения в суставах) длится около получаса, и она усиливается при попытке активных движений. Предвестником болезни является боль в суставах при смене погоды и общая метеочувствительность.
Симптомы
Клиническая картина при ревматоидном полиартрите до некоторого времени не проявляется никакими симптомами. Продолжительность бессимптомного периода иногда составляет несколько месяцев. Это напрямую затрудняет и осложняет процесс лечения, так как ранняя стадия гарантирует более щадящую и эффективную терапию с высокими шансами на излечение.
Постепенно начинают появляться симптомы, схожие с острым респираторным заболеванием:
- Болят мышцы
- Проявление общей слабости
- Рост температуры
- Плохой аппетит, иногда напрямую отражающийся на массе тела
Чаще всего заболевание ревматоидным полиартритом проявляется симметричными симптомами поражения суставов конечностей с обеих сторон. Первая мишень патологии это синовиальные оболочки мелких суставов. Если не проводить лечения на этой стадии, то постепенно патологическое воспаление сменится замещением хрящевой ткани, а после этого, недуг начнет пробовать себя и на крупных суставах.
Основные симптомы ревматоидного полиартрита это:
- Ограниченная двигательная активность
- Отечность
- Сустав утолщается, из-за чего приобретается характерная форма, называемая шеей лебедя
- Если поражен суставной элемент гортани, то это способно изменить голос человека, сделать его более грубым. В дополнение, вероятно появление одышки, дисфагии.
- Если патология коснулась суставов стопы, то происходит отклонение в сторону большого пальца, а со временем и другие пальцы меняют направление, из-за чего, дополнительно к хрящевой утолщенности, появляется и общая характерная корявость.
Варианты клинического течения
Выделяют несколько вариантов течения заболевания, на которые должен ориентироваться врач в клинике.
1. Классический, когда поражение суставов происходит симметрично, болезнь прогрессирует медленно и имеются все ее предвестники.
2. Олигоартрит с поражением исключительно крупных суставов, как правило, коленных. Начинается он остро, а все проявления обратимы в течение полутора месяцев от начала заболевания. При этом боли в суставах имеют летучий характер, на рентгенограмме нет патологических изменений, а лечение НВПС (нестероидными противовоспалительными препаратами) дает положительный эффект.
3. Синдром Фелти диагностируется, если к болезни суставов присоединяется увеличение селезенки с характерной картиной изменения крови.
4. Ювенильный ревматоидный артрит (код по МКБ 10 – М08). Характерной особенностью является то, что им болеют дети до 16 лет. Выделяют две формы этого заболевания:
— с аллергосептическим синдромом;
— суставно-висцеральную форму, которая включает в себя васкулит (воспаление суставов), поражение клапанов сердца, почек и пищеварительного тракта, а также поражение нервной системы.
Возможные осложнения
Последствия и осложнения ревматоидного артрита могут быть достаточно серьезными. Болезни свойственно прогрессировать, что может привести не только к серьезным деформациям суставов и их разрушению, но даже и к инвалидности. К наиболее опасным последствиям ревматоидной формы артрита можно отнести сдавливание артерий и нервных стволов, развитие вторичного амилоидоза, атеросклероза, остеопороза, а также сепсиса внутрисуставной полости.
Таким образом, с учетом всей серьезности данного заболевания, необходимо своевременно его диагностировать, обращаться за квалифицированной помощью и придерживаться здорового образа жизни.
Классификация
Как и в случае других нозологических единиц, отраженных в МКБ 10, ревматоидный артрит имеет несколько классификаций.
1. По клиническим проявлениям:
— очень ранняя, когда симптомы длятся до шести месяцев;
— ранняя, если заболевание продолжается до года;
— развернутая – до 24 месяцев;
— поздняя — при длительности болезни более двух лет.
2. Рентгенологические стадии:
— Первая. Имеются утолщение и уплотнение мягких тканей сустава, единичные очаги остеопороза.
— Вторая. Процесс остеопороза захватывает весь эпифиз кости, суставная щель сужается, на хрящах появляются эрозии;
— Третья. Деформация эпифизов костей, привычные вывихи и подвывихи;
— Четвертая. Анкилозы (полное отсутствие суставной щели).
3. Иммунологическая характеристика:
По ревматоидному фактору:
— серопозитивный ревматоидный артрит (МКБ 10 — М05.0). Это означает, что в крови у больного выявляется ревматоидный фактор.
— серонегативный ревматоидный артрит.
По антителам к циклическому цитруллиновому пептиду (Анти-ЦЦП):
— серопозитивный ревматоидный артрит;
— серонегативный ревматоидный артрит (МКБ 10 — М06).
4. Функциональный класс:
- Первый – сохранны все виды деятельности.
- Второй – нарушается профессиональная деятельность.
- Третий – сохраняется способность к самообслуживанию.
- Четвертый – нарушены все виды деятельности.
Причины развития воспаления
Ревматоидная форма артрита по степени выраженности классифицируется на:
- Моноартрит;
- Олигоартрит;
- Полиартрит.
В соответствии с присутствием ревматоидного фактора в сыворотке крови, заболевание может быть серонегативным или серопозитивным. Чаще всего данная форма артрита поражает кисти рук, локтевые, лучезапястные, коленные, плечевые суставы, а также стопы нижних конечностей.
Современной медициной до сих пор не до конца изучены и не установлены причины ревматоидного артрита. Существует гипотеза, что болезнь имеет наследственную предрасположенность. Исходя из этого, можно предположить, что люди, в семьях которых уже бывали случаи этого заболевания, относятся к группе риска и имеют больше шансов заболеть, чем остальные. Однако само заболевание не передается по наследству, и чтобы оно возникло, ему должны способствовать некоторые специфические факторы или их комплекс.
Данное заболевание относится к категории — аутоиммунных, а означает это, что иммунные клетки пациента в силу определенных обстоятельств перестают выполнять свою естественную функцию по защите организма человека. Более того, они начинают проявлять агрессию по отношению к собственным клеткам организма, в том числе и суставов, пытаясь уничтожить их.
Ревматоидный артрит у детей
Ювенильный ревматоидный артрит МКБ 10 выделяет в отдельную категорию — как аутоиммунное заболевание детей младшего возраста. Чаще всего дети заболевают после тяжелого инфекционного заболевания, вакцинации или травм суставов. В синовиальной оболочке развивается асептическое воспаление, которое приводит к чрезмерному скоплению жидкости в полости сустава, боли, а в конечном итоге — к утолщению стенки суставной капсулы и прилипанию ее к хрящу. Спустя некоторое время хрящ разрушается, и ребенок становится инвалидом.
В клинике различают моно -, олиго — и полиартриты. Когда поражен только один сустав, то это, соответственно, моноартрит. Если патологическим изменениям подвержены одновременно до четырех суставов, то это олигоартрит. Полиартрит диагностируют при поражении практически всех суставов. Выделяют также системный ревматоидный артрит, когда кроме скелета поражаются и другие органы.
Для чего нужна МКБ-10
Международная классификация болезней создана с целью объединить всю имеющуюся информацию о болезни, дабы облегчить этапы диагностики и терапии.
К основным задачам МКБ-10 относится:
- регистрация и классификация выявленных заболеваний;
- истолкование особенностей каждого недуга;
- внесение актуальных для разных стран статистических данных о заболеваемости, вероятных осложнениях и летальных исходах;
- анализ стадий развития и симптоматических особенностей;
- официальная формулировка поставленного диагноза.
Облегчает доступ к базе данных буквенно-цифровая кодировка, разделяющая патологии на общие категории и отдельные подвиды. МКБ играет огромную роль в разработке диагностических и терапевтических методов, поскольку позволяет собрать информацию необходимую для управления системой здравоохранения — этиологию и закономерности развития болезней.
Диагностика
Для того чтобы поставить диагноз, необходимо правильно и полноценно собрать анамнез, провести биохимические исследования крови, сделать рентгенографию суставов, а также серодиагностику.
В анализе крови врач обращает внимание на скорость оседания эритроцитов, ревматоидный фактор, количество форменных элементов крови. Наиболее прогрессивным на данный момент является обнаружение анти-ЦЦП, который был выделен в 2005 году. Это высокоспецифичный показатель, который практически всегда присутствует в крови пациентов, в отличие от ревматоидного фактора.
Лечение
Если пациент перенес инфекцию или она находится в разгаре, то ему показана специфическая антибактериальная терапия. При подборе лекарств обращают внимание на выраженность суставного синдрома. Как правило, начинают с нестероидных противовоспалительных препаратов и одновременно с этим внутрь сустава вводят кортикостероиды. Кроме того, так как РА – это аутоиммунное заболевание, то пациенту необходим плазмофорез, чтобы элиминировать все иммунные комплексы из организма.
Лечение, как правило, длительное и может затягиваться на годы. Это связано с тем, что лекарственные средства должны накопиться в тканях. Одним из ключевых моментов терапии является лечение остеопороза. Для этого пациента просят соблюдать специальную диету с повышенным содержанием кальция (молочные продукты, миндаль, грецкие орехи, фундук), а также принимать препараты кальция и витамин Д.
Читайте также:


