Международная схема лечения серонегативной артропатии
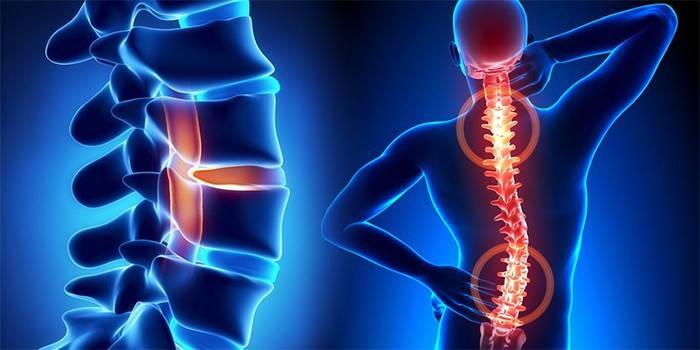
Если прогрессирует серонегативный спондилоартрит, при отсутствии своевременного лечения прогноз неутешительный – инвалидность. Заболевание сопровождается выраженным суставным синдромом, нуждается в дифференциальной диагностике. В патологический процесс часто вовлекаются структуры позвоночника, поэтому аксиальный спондилоартрит может иметь неблагоприятные последствия для здоровья пациента.
Что такое серонегативный спондилоартрит
Это группа заболеваний дистрофически-дегенеративного характера, которую объединяют обширные воспалительные процессы в суставах и позвоночнике. Болезни могут иметь генетическую предрасположенность, либо обладают приобретенным характером под воздействием провоцирующих факторов. Если классифицировать диагнозы по МКБ-10, речь идет о следующих заболеваниях, склонных к хроническому течению:
- псориатический артрит;
- острый передний увеит;
- реактивный;
- энтеропатический;
- идиопатический анкилозирующий (болезнь Бехтерева).
Указанные диагнозы были выделены в отдельную группу, согласно коду МКБ-10, поскольку после многочисленных клинических исследований учеными было достоверно определено присутствие у пациентов антигена HLA-В27 гистосовместимости и клинических перекрестов, отсутствие ревмофактора и подкожных узелков. В настоящее время серонегативная спондилоартропатия является не до конца изученным заболеванием с самым неожиданным клиническим исходом.
Причины возникновения
Анкилозирующий спондилоартрит или другие формы характерного недуга ассоциируют с инфекциями, которые чаще затрагивают мочеполовую или пищеварительную системы. Это могут быть патогенные возбудители дизентерии, сальмонеллеза, иерсиниоза, хламидиоза и другие кишечные паразиты. Другими причинами данного заболевания являются:
- генетическая предрасположенность;
- неадекватный ответ иммунной системы (в результате наличия антигена HLA-B 27).
- Флористика для начинающих - пошагово сборка букетов. Основы и стили флористики для составления композиций
- Салат из огурцов и помидоров на зиму
- Плетение кос - пошаговые уроки для начинающих, видео. Схемы плетения кос на длинные и средние волосы
Симптомы
При таких воспалительных заболеваниях поражение может быть односторонним или двусторонним, причем при отсутствии своевременного лечения неприятная симптоматика только нарастает. Общие симптомы спондилоартрита, сопровождающегося суставным и внесуставным синдромом, подробно представлены ниже:
- сниженная подвижность позвоночника;
- боли в ягодичной зоне;
- язвы слизистой полости рта;
- деформация осанки;
- помутнение хрусталика;
- падение остроты зрения, глаукома;
- заболевания сердца;
- кишечное воспаление;
- поражения почек;
- дискомфорт с тянущими болями в пояснице;
- ревматоидный фактор;
- специфические высыпания на поверхности кожи;
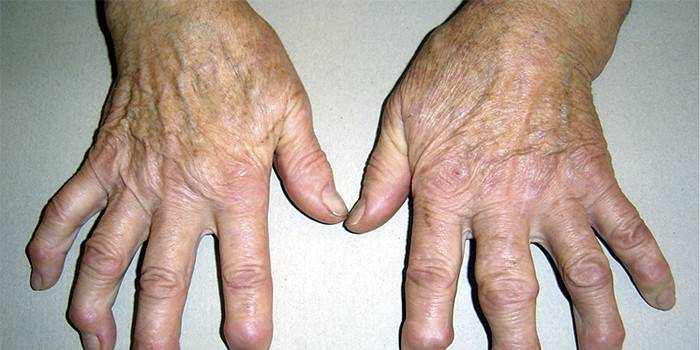
- обширные поражения суставов;
- нарушенный обмен в суставных тканях.
Перечислять симптоматику спондилоартрита серонегативного можно долго, на всех стадиях характерного недуга она только усиливается и приобретает новые модификации с крайне неприятным прогнозом. Чтобы ускорить дифференциальную диагностику и своевременно начать лечение, важно знать основные разновидности группы заболеваний с их краткой характеристикой. Итак:
- Болезнь Бехтерева сопровождается скованностью подвижности в области спины (поясницы). Помимо суставов позвоночника в патологический процесс вовлечены крупные суставы ног.
- Синдрому Рейтера предшествуют рецидивирующие боли, повышенная отечность, воспалительные процессы суставов в крестцово – подвздошной зоне, пальцев конечностей.
- При псориатическом артрите выраженная симптоматика длительное время отсутствует, а при появлении сопровождается кожными высыпаниями и признаками псориаза.
- При энтезопатиях (энтеропатический артрит) болезнь прогрессирует при хронических заболеваниях кишечника, вовлекает в патологический процесс не только суставы позвоночника, но и стенки кишок.
- Реактивный артрит. Характерный недуг развивается в ответ на инфекцию и проявление ее системных признаков.
- Недифференцированный серонегативный. Это иное заболевание, которое имеет отличную симптоматику.
- Столкнуться с ювенильным хроническим артритом могут дети до 16 лет с проблемами иммунитета.
Диагностика
Лечением данного заболевания занимается врач-ревматолог, однако для постановки окончательного диагноза пациенту предстоит дополнительно посетить консультации кардиолога, офтальмолога, гастроэнтеролога, дерматолога, уролога и других узкопрофильных специалистов. Из клинических обследований врачи назначают:
- аортографию;
- УЗИ почек;
- ЭКГ;
- ЭхоКС;
- КТ и МРТ;
- рентгенографию;
- колоноскопию.
При рентгенологическом обследовании можно обнаружить двусторонний сакроилеит, обызвествление связок позвоночного столба, паравертебральные оссификации. Для уточнения преобладающей клинической картины обязательно выполнить лабораторные исследования крови и мочи на основе общих, иммунологических и биохимических анализов клинического больного.
Лечение серонегативного спондилоартрита
При такого рода поражениях позвоночника необходимо использовать нестероидные противовоспалительные средства, проводить симптоматическую терапию в зависимости от разновидности спондилоартрита. Общие рекомендации специалистов представлены ниже:
- Чтобы сократить нагрузку на воспаленные суставы, требуется контролировать собственный вес, а по необходимости сесть на лечебную диету.
- Для улучшения работы ног не лишним будет привлечение кардиоупражнений. Например, пациенту можно заняться плаванием, аэробикой.
- Массаж и контрастный душ тоже отлично помогают при выраженном болевом синдроме, обеспечивают временное облегчение.
Если говорить подробней о медикаментозной терапии, для успешного лечения спондилоартрита серонегативного уместно присутствие представителей таких фармакологических групп:
- нестероидные противовоспалительные средства: Нимесулид, Диклофенак;
- противоревматические препараты: Сульфасалазин и другие медикаменты на его основе;
- иммуностимуляторы для стимуляции иммунного ответа: Полиоксидоний, Имунофан;
- стероидные гормоны в осложненных клинических картинах;
- противомикробные средства при наличии инфекции.
- Как без зарядки зарядить телефон в домашних условиях
- Как с айфона раздать вай-фай
- Как лечить лишай у кошек в домашних условиях. Препараты и народные средства от стригущего и мокнущего лишая
Больным с ревматоидным артритом приходится часто сталкиваться со сниженной физической активностью и выраженным болевым синдромом, для купирования которого врачи рекомендуют НПВС. Яркими представителями данной фармакологической группы являются следующие медикаменты:
- Диклофенак. Препарат уменьшает болезненность в суставах, снимает отечность, улучшает общее состояние больного. Выпускается в форме таблеток, при приеме внутрь не травмирует слизистую желудка. Принимать положено 2 – 3 раза в день по 25-50 мг. При положительной динамике можно перейти на поддерживающую терапию – по 50 мг за сутки.
- Натальсид. Это ректальные суппозитории, которые положено вводить в прямую кишку, предварительно смочив в воде. Рекомендованная доза – по 1 свече 2 раза в сутки (утром и вечером) на протяжении 1 – 2 недель. Имеются медицинские противопоказания.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Серонегативные спондилоартропатии (ССА) составляют группу взаимосвязанных, клинически пересекающихся хронических воспалительных ревматических заболеваний, которая включает идиопатический анкилозирующий спондилоартрит (наиболее типичная форма), реактивный артрит (в том числе болезнь Рейтера), псориатический артрит (ПсА) и энтеропатические артриты, связанные с воспалительными заболеваниями кишечника.

[1], [2], [3], [4], [5], [6], [7]
Эпидемиология
Страдают спондилоартропатиями обычно лица от 15 до 45 лет. Среди заболевших превалируют мужчины. Как оказалось, распространенность серонегативных спондилоартропатий в популяции близка к таковой ревматоидного артрита и составляет 0,5-1,5%.

[8], [9], [10], [11], [12], [13], [14], [15]
Симптомы серонегативных спондилоартропатий
Таким образом, серонегативные спондилоартропатии имеют как признаки, отличающие их от ревматоидного артрита, так и сходные, общие для всех заболеваний;
- отсутствие ревматоидного фактора;
- отсутствие подкожных узелков;
- асимметричный артрит;
- рентгенологические признаки сакроилеита и/или анкилозирующего спондилоартрита;
- наличие клинических перекрестов;
- тенденция к накоплению этих заболеваний в семьях;
- ассоциация с антигеном гистосовместимости HLA-B27.
Наиболее характерная клиническая особенность семейства серонегативных спондилоартропатий - боль в спине воспалительного характера. Другая отличительная черта - энтезит, воспаление в местах прикрепления связок, сухожилий или капсулы сустава к кости. Считается, что энтезит - патогенетически главное, первичное поражение при спондилоартропатиях, в то время как синовит - основное поражение при ревматоидном артрите.
Нередко триггером энтезитов является травма энтезисов или перегрузки сухожилий. Энтезиты проявляются болью при движении, в котором участвует соответствующая мышца. Более отчетливо боль возникает при напряжении заинтересованной мышцы. Определяются отечность окружающих тканей и пальпаторная болезненность в области вовлеченного энтезиса. Наиболее частый исход энтезопатии - оссификация энтезиса с развитием энтезофитов.
Группа серонегативных спондилоартропатий разнородна, в ее состав входит большое количество недифференцированных и лимитированных форм. Даже занимающим ведущее место в группе нозологическим единицам присущи значительные вариации в частоте развития одного и того же признака. Так, маркерный антиген серонегативных спондилоартропатий HLA-B27 встречается с частотой до 95% у пациентов с анкилозирующим спондилоартритом (АС) и лишь в 30% случаев энтеропатических артритов. Развитие сакроилеита кореллирует с носительством HLA-B27 и наблюдается в 100% случаев АС, но только у 20% пациентов с болезнью Крона и неспецифическим язвенным колитом. Энтезиты, дактилит и односторонний по характеру процесса сакроилеит более патогномоничны для больных реактивными артритами и ПсА.
27-и летний мужчина обращается с жалобами на выраженную скованность и боли в пояснице, беспокоящие его последние 5 лет. Он информирует вас, что скованность наиболее выражена утром при пробуждении и длится более 2 часов. Единственное, что приносит облегчение – это физическая активность. При обследовании сердечный шум во втором межреберье справа и снижение подвижности позвоночника.
Определение.Спондилоартропатии – это группа заболеваний, характеризующаяся сходными клиническими проявлениями и связью с аллелью В27. Схожесть этих заболеваний предполагает единство патогенетических механизмов.
Имеется четыре заболевания с похожими клиническими и лабораторными данными:
| Заболевание | Характеристика |
| Анкилозирующий спондилит | Серонегативный |
| Реактивный артрит | Поражает поясничный и крестцово-подвздошный суставы |
| Псориатический артрит | HLA-B27 |
| Энтеропатогенная артропатия | Внесуставные проявления |
Знайте, что все четыре болезни обладают вышеперечисленными четырьмя характеристиками плюс некоторыми специфическими чертами.
Анкилозирующий спондилит
Определение.Анкилозирующий спондилит – это воспалительное заболевание неизвестной этиологии, поражающее преимущественно позвоночник и периферические суставы. Начинается заболевание обычно на втором или третьем десятилетии жизни (очень редко после 40 лет жизни).
У мужчин анкилозирующий спондилит встречается в 3 – 4 раза чаще, чем у женщин, это одна из немногих коллагеновых болезней, которая чаще поражает мужчин, чем женщин.
У девяноста процентов больных обнаруживают HLA B-27.
Клинические проявления.Анкилозирующий спондилит обычно проявляется хронической болью в пояснице у молодого мужчины (в конце второго – начале третьего десятилетия жизни). Характерна утренняя скованность в течение более 1 часа, улучшающаяся после физической нагрузки.
Шейный отдел вовлекается редко и только на поздних стадиях.
Обычны внесуставные проявления: передний увеит, аортальная недостаточность, ведущая иногда к сердечной недостаточности, и полный сердечный блок.
При обследовании находят снижение подвижности позвоночника, положительный тест Шобера (измерение степени сгибания позвоночника) и иногда исчезновение поясничного лордоза. Вследствие этого у пациентов с анкилозирующим спондилитом иногда происходят переломы позвоночника после незначительных травм (что также наблюдается у пожилых людей с остеопорозом).
Рентгенограммы показывают наличие сакроилеита (ранняя находка) и облитерацию крестцово-подвздошных сочленений. Хроническое воспаление в конце-концов приводит к срастанию тел позвонков и формированию позвоночника в виде бамбуковой палки.
Диагностика.Диагноз ставят на основании клинических и рентгенологических данных.
HLA-B27 для постановки диагноза не используют.
Лечение.НПВС, физиотерапия и упражнения.
Реактивный артрит
Реактивный артрит – это серонегативная артропатия, возникающая как осложнение какой-либо инфекции. Есть два вида инфекций, вызывающие два разных синдрома: один из них развивается после негонококкового уретрита (хламидия, уреаплазма) и проявляется конъюнктивитом и артритом, это синдром Рейтера. Также у этих больных могут наблюдаться выраженные осложнения со стороны кожи и слизистых: гнойная кератодерма, баланит и язвы в полости рта или на гениталиях.
Другой вид реактивного артрита развивается после инфекционной диареи, вызванной Campylobacter, Shigella или Salmonella (это те же микроорганизмы, что вызывают энтероинвазивные диареи. Наиболее распространенный агент – Campylobacter.
Диагноз реактивного артрита, также как и анкилозирующего спондилита, - клинический диагноз.
Рентгенологические данные будут указывать на серонегативную спондилоартропатию.
Лечениетакое же как и для анкилозирующего спондилита. Имеются данные исследований, указывающие на то, что пролонгированный прием (более 3 недель) тетрациклина ускоряет выздоровление от синдрома Рейтера, вызванного хламидийной инфекцией. Также имеются данные о том, что адекватная терапия уретрита антибиотиками снижает частоту развития синдрома Рейтера (это единственное исключение из правила о том, что серонегативные артропатии неизлечимы).
Тяжелые формы синдрома Рейтера и реактивного артрита были описаны у больных СПИДом. Особенно выражены у них кожные проявления, проходящие после противовирусной терапии.
Псориатический артрит
Обычно затрагивает дистальные межфаланговые суставы, бывает связан с псориатическим поражением ногтей, иногда приводит к образованию характерных сосискообразных пальцев.
Энтеропатогенная артропатия
Сопровождает язвенный колит и болезнь Крона, иногда артрит возникает во время обострения воспалительного заболевания кишечника.
Иногда у пациентов наблюдают характерные поражения кожи: pyoderma gangrenosum и erythema nodosum.
Прежде чем мы двинемся дальше, давайте немного остановимся на этих двух важных нозологиях:
- Каковы характерные проявления узловатой эритемы?
- Какие еще заболевания кроме воспалительных заболеваний кишечника могут приводить к появлению узловатой эритемы?
- Каковы типичные находки при пиодерме?
Вы должны знать оба этих кожных поражения.
Остеоартрит
64-х летний мужчина обращается к вам с жалобами на боль в колене. Он сообщает, что эта боль появилась много лет назад, но в последнее время усилилась. Он отрицает наличие общих симптомов и боли в других суставах, за исключением второго и третьего дистальных межфаланговых суставов левой руки. Он не отмечает скованности по утрам. При движениях в правом коленном суставе вы слышите крепитацию, но признаков опухания, локального повышения температуры или покраснения нет. Данные лабораторных методов исследования непримечательны.
Определение.Остеоартрит одно из самых распространенных заболеваний суставов у человека. Поражается в основном суставной хрящ, который постепенно разрушается, наряду с перестройкой и гипертрофией кости. Остеоартрит в отличие от РА не является воспалительным заболеванием.
Остеоартрит коленного сустава – ведущая причина инвалидизации людей старшего возраста в западном мире.
Основные факторы риска развития остеоартрита включают возраст, женский пол, генетические факторы, травму сустава, постоянные нагрузки и ожирение (последние три фактора относятся к модифицируемым).
Классификация включает идиопатический остеоартрит (наиболее частая форма, причинный фактор не выявлен) и вторичный остеоартрит, причина которого ясна, это например другие артропатии (подагра), эндокринные болезни (сахарный диабет, акромегалия), болезни накопления (гемохроматоз) и механические факторы (варусная или вальгусная деформация, неравная длина конечностей). (Запомните, что любое заболевание, проявляющееся травматизацией или повышением нагрузки на сустав, может в конце-концов привести с остеоартриту). Патологоанатомически идиопатический остеоартрит неотличим от вторичного.
Чаще всего поражается колено, на втором месте основание большого пальца руки.
Клинические проявления.В основном поражаются суставы, несущие большую нагрузку (бедренный и коленный) и маленькие суставы пальцев. Распределение поражения олигоартикулярное несимметричное или моноартикулярное. Разрушение сустава очень медленное, прогрессирующее и необратимое. Из-за утраты хряща и повышения давления на подлежащую кость боль в суставе усиливается при нагрузке и ослабевает в покое. Утренняя скованность всегда меньше получаса. При движениях в суставе можно услышать крепитацию. Системные проявления при остеоартрите отсутствуют.
Лабораторные исследования.Результаты анализов всегда в норме, в том числе свидетельствующих о наличии воспаления. То есть СОЭ в норме и С-реактивный белок отсутствует при остеоартрите. Запомните, если СОЭ повышена, то остеоартрит осложнился каким-либо другим процессом, например септическим артритом, или это вовсе не остеоартрит.
На рентгенограммах находят остеофиты и неравномерность суставной щели. Остеофиты (шипы) – это регенеративная реакция кости, при появлении их в области проксимальных межфаланговых суставов их называют узелками Бушара, а в области дистальных межфаланговых суставов – узелками Гебердена.
Диагнозставят на основании клинических и рентгенологических данных.
Лечениенаправлено на купирование боли и сохранение подвижности.
Нефармакологические методы.Снижения нагрузки на сустав можно добиться улучшением осанки и уменьшением массы тела. Разработаны комплексы упражнений и методы физиотерапии, позволяющие сохранять объем движений, укреплять околосуставные мышцы и улучшать физическое состояние.
Лекарственная терапияносит паллиативный характер, так как ни один из препаратов не изменяет естественного течения заболевания. Хотя ограниченные исследования поначалу показали хондропротективный эффект некоторых НПВС, дальнейшие масштабные исследования этого не подтвердили.
Двойное слепое плацебо-контролируемое исследование не показало различий в способности облегчать суставную боль ацетаминофена (4000 мг/день), анальгезирующих доз ибупрофена (1200 мг/день) и противовоспалительных доз ибупрофена (2400 мг/день). Хотя при остеоартрите сначала назначают ацетаминофен, также вполне резонно выписать анальгезирующую дозу другого НПВС. Особенно тщательно нужно соблюдать дозировку у пожилых пациентов, находящихся в группе риска развития побочных эффектов НПВС, особенно со стороны ЖКТ (язвы, кровотечения). У этих больных могут быть полезны ингибиторы циклооксигеназы-2.
Также эффективно у больных остеоартритом применение капсаицинового крема, который истощает запасы вещества Р в окончаниях периферических нервов.
Хирургическое вмешательство и суставную артропластику проводят в случае неэффективности агрессивного медикаментозного лечения, особенно при снижении качества жизни пациента.
Также редко встречаются случаи эрозивного, полиартикулярного и воспалительного остеоартрита. Это исключения и вам не нужно их знать.
Дата добавления: 2018-06-01 ; просмотров: 931 ;
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
М02 Реактивные артропатии;
М02.0 Артропатия, сопровождающая кишечный шунт;
М02.1 Постдизентерийная артропатия;
М02.2 Постиммунизационнаяартропатия;
М02.3 Болезнь Рейтера;
М02.8 Другие реактивные артропатии;
М02.9 Реактивная артропатия неуточнённая.
Сокращения используемые в протоколе:
АТ- антитела
АГ- антиген
ИФА - иммуноферментный анализ
ЗППП – заболевания передающиеся половым путем
ОКИ - острая кишечная инфекция
РеА – реактивный артрит
СОЭ -скорость оседания эритроцитов
СРБ – С-реактивный белок
Дата разработки протокола : 2012 год
Категория пациентов: больные с РеА
Пользователи протокола : врачи ревматологи, терапевты, врачи общей практики.
Указание на отсутствие конфликта интересов – отсутствуют.


Классификация
По этиологии выделяют две основных формы РеА:
- постэнтероколитическая – этиологическая роль в развитии данной формы РеА принадлежит Yersinia enterocolitica, Yersinia pseudotuberculosis, Salmonella enteritidis, S. Typhimurium, Campylobacter jejuni, Shigella flexnery.
- урогенитальная - этиологическим фактором в развитии данной формы РеА служит Chlamidiatrachomatis. Обсуждаются артритогенные свойства некоторых штаммов Chlamidia pneumoniae и Chlamidia psittaci. Этиологическая роль Neisseria gonorrhoeae, Ureapla smaurealiticum и Mycoplasma hominls в развитии РеА не доказана. Хламидийная инфекция является одной из наиболее распространенных. В Европе ее обнаруживают примерно у 30% сексуально активных людей. Этот микроорганизм идентифицируют у 35-69% больных РеА. Заболеваемость хламидиозом в три раза превышает заболеваемость гонореей. Отмечена четкая корреляция уровня инфицированности этим микроорганизмом с такими признаками, как возраст моложе 25 лет, рискованное сексуальное поведение со сменой партнеров, применение оральных контрацептивов.
По течению:
- острые (до 6 месяцев);
- затяжные (от 6 мес до 1 года);
- хронические (свыше 1 года);
По степени активности:
- низкая (I);
- средняя (II);
- высокая (III);
- ремиссия (0).
По степени функциональной недостаточности суставов (ФНС): аналогична другим спондилоартритам.
Диагностика
Классификационные критерии спондилоартритов:
Воспалительная боль в позвоночнике. Синовит. Семейный анамнез. Псориаз. Воспалительные заболевания кишечника. Альтернирующая боль в ягодицах. Энтезопатии.
Острая диарея. Уретрит (цервицит). Сакроилиит.
Диагноз может быть заподозрен при наличии как минимум одного из первых двух и одного из остальных признаков. Чувствительность составляет 87%, специфичность -87%.
Жалобы и анамнез: Артрит преимущественно суставов нижних конечностей, развивающийся обычно через месяц после перенесенной триггерной (кишечной или урогенитальной) инфекции, признаки которых к моменту развития артрита могут не выявляться. Могут быть стёртые и бессимптомные формы заболевания (особенно в случае урогенитального хламидиоза у женщин). Часто отмечается повышение температуры тела, чаще субфебрилитет, реже высокая лихорадка, общая слабость, снижение аппетита, иногда похудание.
Физикальное обследование:
Поражение суставов
| Признак | Реактивный артрит | Ревматоидный артрит | Другие спондилоартропатии |
| Поражение суставов | Асимметричный моно-олигоартрит суставов нижних конечностей | Артрит суставов кисти | Псориатический артрит –дистальный межфаланговый артрит кистей и стоп, анкилозирующий спондилит - сакроилеиит |
| Утренняя скованность | Не характерна | Выражена | Скованность в поясничной области |
| Предшествующяя артриту инфекции (диареи или уретрита) | Характерны |
Перечень основных диагностических мероприятий
До плановой госпитализации:
ОАК. ОАМ.
Биохимический анализ крови (креатинин, печеночные трансаминазы, общий и прямой билирубин, глюкоза, мочевая кислота, СРБ, ревмофактор, антистрептолизин, реакция Райта, Хедельсона). Микрореакция на RW.
Иммуноферментный анализ (ИФА) на ЗППП (хламидии, гонорею, трихомонады), при положительном результате требуется предварительная санация очага инфекции до госпитализации*.
ИФА на ВИЧ, вирусные гепатиты В и С.
Бактериологический анализ кала на патогенную флору, при положительном результате требуется предварительная санация очага инфекции до госпитализации**.
Флюорография
Рентгенографиясакроилеальных сочленений и тазобедренных суставов.
Консультации: осмотр уролога/гинеколога всем, по показаниям – консультация дерматовенеролога/инфекциониста, окулиста
Перечень дополнительных диагностических мероприятий:
1.Эхокардиограмма.
2.Ультразвуковое исследование органов брюшной полости, почек. 3.Фиброгастродуоденоскопия.
4.Рентгенография пораженных суставов.
5.Консультация окулиста, уролога/гинеколога, дерматовенеролога.
I. Перечень обследований перед плановой госпитализации
- ОАК
- ОАМ
- Микрореакция
- Кал на я/глист
- ЭКГ
- ФЛГ
- Сахар, белок, мочевина, билирубин
- СРБ, РФ, фибриноген, белковая фракция, креатинин, АСЛО, АЛТ, АСТ
- Реакция Райта – Хеддльсона
- УЗИ ОБП + почек
- ПЦР на ИППП (хламидии)
- R-графия ТБС с захватом илеосакральных областей
- Копрограмма, кал на диз. группу
- УЗИ простаты, мочевого пузыря
- СПИД
- ФГДС
- ЭхоКГ
- Консультация узких специалистов (окулист, уролог, дерматовенеролог)
- R-графия пораженных суставов – по показаниям
Дифференциальный диагноз
Проводится с инфекционными и постинфекционными артритами, другими заболеваниями из группы серонегативных спондилоартропатий - идиопатический анкилозирующий спондилоартрит (болезнь Бехтерева), ювенильный анкилозирующий спондилоартрит, псориатический артрит, артриты при хронических воспалительных заболеваниях кишечника (болезнь Крона, неспецифический язвенный колит, болезнь Уиппла), а также недифференцированный спондилоартрит и другие более редко встречающиеся заболевания.
Лечение
Цели лечения: устранение триггерной инфекции,излечение или достижение стойкой ремиссии РеА.
Тактика лечения:
Немедикаментозное лечение: При затяжном илихроническом течении РеА избегать факторов, которые потенциально могут провоцировать обострение болезни (интеркуррентные инфекции, стресс, курение и приёма алкоголя); сбалансированная диета, включающая продукты с высоким содержанием полиненасыщенных жирных кислот (рыбий жир, оливковое масло и др.), фрукты, овощи; обучение пациентов (изменение стереотипа двигательной активности и др.); лечебная физкультура (1-2 раза в неделю); физиотерапия: тепловые или холодовые процедуры, ультразвук, лазеротерапия (при умеренной активности РеА); санаторно-курортное лечение (в стадии ремиссии).
Медикаментозное лечение:
Антимикробная терапия: Лечение триггерной инфекции антибиотиками, чувствительными к соответствующим микроорганизмам, до эрадикации инфекции (около 4 недель). При выявлении хламидийной инфекции у больного РеА, необходимо обследование и лечение полового партнёра в течение 2 недель антибактериальными препаратами под микробиологическим контролем. Антибактериальную терапию хламидийного артрита проводят макролидами, тетрациклинами и фторхинолонами в оптимальных суточных дозах: азитромицин 0,5 -1,0 г, рокситромицин 0,3 г, кларитромицин 0,5 г. (макролиды);доксициклин 0,3 г. (тетрациклины); ципрофлоксацин 1,5 г, офлоксацин 0,6 г., ломефлоксацин 0,8 г., пефлоксацин 0,8 г. (фторхинолоны).
Нестероидные противовоспалительные препараты для подавления воспалительного процесса в суставах, энтезисах и позвоночнике. Выбор отдельных ЛС осуществляется в зависимости от индивидуальной эффективности и переносимости.
Рекомендуемые дозы НПВП: диклофенак 25 мг. 75 – 150 мг/сут в 2 приема; ибупрофен 1200 – 2400 мг/сут в 3-4 приема; индометацин 25 мг. 50 –200 мг/сут в 2-4 приема (макс. 200 мг); кетопрофен 100 – 400 мг/сут в 3-4 приема; этодолак 600 – 1200 мг/сут в 3 – 4 приема;ацеклофенак 200 мг в 2 приема; лорноксикам 8 – 16 мг в 2 приема; мелоксикам 7,5 –15 мг/сут в 1 прием; эторикоксиб 120 – 240 мг/сут в 1-2 приема.
Глюкокортикоиды: Локальная терапия ГК (бетаметазон): внутрисуставное введение в дозе 0,8-4 мг 1 раз в 3 нед., введение в область воспалённых энтезисов. В случае ярких, прогностически неблагоприятных системных проявлений (кардит, нефрит и др.) может быть эффективна кратковременная терапия ГК (преднизолон 5 мг, метилпреднизолон) для приёма внутрь не более 10 мг/сут. При конъюнктивите применяют глазные капли, содержащие ГК. В большинстве случаев иридоциклита достаточно локальной терапии ГК (дексаметазонкапли глазные 0,1%, мазь глазная) (инстилляции, субконъюнктивальные инъекции) в сочетании со средствами, расширяющими зрачок. При поражении других слизистых оболочек (стоматит, баланит, баланопостит) также применяют местную глюкокортикоидную терапию.
Сульфасалазин 500 мг применяется в дозе (2 г/сут) при затяжном или хроническом течении (отсутствие эффекта от симптоматической терапии в течение 3 мес. и более): снижает признаки воспаления периферических суставов; не влияет на прогрессирование артрита.
Метотрексат 2,5 мг, азатиоприн, применяют по тем же показаниям, как и сульфасалазин.
В случае при резистентных к терапии вариантах РеА используют генно- инженерную биологическую терапию: ингибиторы ФНО- инфликсимаб из расчета 5 мг/кг веса. Биологические агенты способствуют разрешению не только артрита периферических суставов и спондилита, но также энтезитов, дактилитов и острого переднего увеита.
Относительно безопасен у носителей вируса гепатита С.
Противопоказания: тяжёлые инфекционные заболевания (сепсис, септический артрит, пиелонефрит, остеомиелит, туберкулёзная и грибковая инфекции, ВИЧ, гепатиты В и С и др.), злокачественные новообразования; беременность и лактация.
Лечение проводится под контролем врача-ревматолога, имеющего опыт диагностики и лечения РеА; внутривенные инфузии в дозе 3 мг/кг, продолжительность инфузии — 2 ч., через 2 и 6 нед после первого введения назначаются дополнительные инфузии по 3 мг/кг каждая, затем введения повторяют каждые 8 нед.; повторное назначение инфликсимаба через 2—4 года после предшествующей инъекции может привести к развитию реакций гиперчувствительности замедленного типа.
Основные побочные эффекты: постинфузионные реакции, инфекции (в том числе туберкулез и оппортунические).
Перечень основных медикаментов:
Нестероидные противовоспалительные средства (диклофенак, кетопрофен, мелоксикам и др.).
Антибактериальные средства
1. Азитромицин 500 мг, таб
2. Доксициклин, 100 мг, таб
3. Ципрофлоксацина гидрохлорид 500мг, табл.
4. Цефтазидим 1г, флак
5. Цефтриаксон 1 г, флак
Глюкокортикоиды
1. Бетаметазон 1 мл, амп
2. Преднизолон, 5 мг, таб
3. Метилпреднизолон 4мг, табл.
4. Метилпреднизолон 250мг, фл.
5. Преднизолон, 30 мг, амп
Иммуносупрессивные лекарственные средства
1. Сульфасалазин 500 мг, табл
2. Метотрексат 2,5 мг, табл
3. Азатиоприн 50 мг, табл
Генно-инженерная биологическая терапия:
Инфликсимаб 5мг/кг веса
Голимумаб 50 мг
Перечень дополнительных медикаментов:
Гастропротекторы (омепразол 20 мг, капс)
Миоспазмолитики (толперизон 150 мг, табл)
Сосудистая терапия(пентоксифиллин 2%, 5 мл)
Перечень дополнительных медикаментов: Гастропротекторы(фамотидин 20 и 40 мг,омепразол 20 мг, капс);
Миоспазмолитики (толперизон 150 мг, табл); Сосудистая терапия(пентоксифиллин 2%, 5 мл).
Дальнейшее ведение. Наблюдение на амбулаторном этапе, диспансерный учет у ревматолога, терапевта. Возможен рецидив.
Профилактика
Общие гигиенические меры профилактики кишечных инфекций, а также предупреждение заражения урогенитальным хламидиозом с помощью презерватива. Эти меры профилактики особенно важны у пациентов, ранее перенесших РеА, а также у всех пациентов со спондилоартритами. В случае РеА, вызываемого хламидиями, необходимой мерой профилактики являются обследование на хламидиоз и, при необходимости, лечение половых партнёров.
Информация
Рецензенты:
Сейсенбаев А.Ш., д.м.н., профессор; заведующий модулем ревматологии Казахского Национального медицинского университета им. С.Д. Асфендиярова,
Машкунова О.В., доцент кафедры амбулаторно – поликлинической терапии Казахского Национального медицинского университета имени С.Д. Асфендиярова,
Габдуллина Г.Х., к.м.н., доцент кафедры амбулаторно-поликлинической терапии КазНМУ им. С.Д.Асфендиярова
Результаты внешнего рецензирования: оценка положительная, рекомендуется к использованию
Список разработчиков
1. Тогизбаев Г.А. – доктор медицинских наук, главный ревматолог МЗ РК.
2.Кушекбаева А.Е.,к.м.н.,доцент кафедры ревматологии АГИУВ
3. Исаева Б.Г. –профессор, заведующий кафедрой амбулаторно-поликлинической терапии КазНМУ им. С.Ж.Асфендиярова
4. Аубакирова Б.А., главный внештатный ревматолог г.Астана
Читайте также:


