Мфбс фибромиалгия тремор судороги
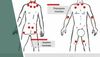
Каковы симптомы фибромиалгии мышц? Каковы причины этой сложной патологии и на чём основывается терапия?
Давайте рассмотрим тему: от диагностики до возможных процедур лечения.
Что такое фибромиалгия
Фибромиалгия – ревматический синдром, поражающий мышечный аппарат и сухожилия. Болезнь была известна в начале 1800-х. Однако, пришлось ждать начала 20 века, чтобы получить её теоретическое описание. Английский невролог Говерс в 1904 году, назвал болезнь фиброзитом, имея ввиду считая воспаление мышц.
Только в 1940 году удалось исключить воспалительную природу заболевания, и его стали рассматривать как патологию с очень сильным психологическим основанием. Потом пришлось ждать 1978 года, чтобы прийти к сегодняшней интерпретации причины заболевания, и только в 1994 году был составлен точный диагностический протокол.
Фибромиалгия характеризуется группой симптомов, из которых наиболее распространенными являются:
Синдром может быть разделен на 2 различных типа, каждый из которых имеет несколько подтекстов:
Обобщенная фибромиалгия, при которой боль и ригидность мышц распространяется по всему телу и, в свою очередь, она может быть:
- Первичной – наиболее распространенная фибромиалгия, которая не вызвана другими заболеваниями;
- Вторичная – развивается как последствие других заболеваний, например, гипотиреоз.
Локализованная фибромиалгия, когда боль и ригидность проявляются в дискретных точках, таких как челюсть, шея и плечо, но часто со временем распространяется по всему телу, превращаясь в обобщенную фибромиалгию.
Причины фибромиалгии
На сегодняшний день реальная этиологии первичного синдрома по-прежнему неизвестна. Можно предположить несколько причин, ниже приводим наиболее надежные.
- Изменения перфузии крови в области мозга, отвечающей за восприятие и последующую обработку болевых ощущений.
- Изменение периферического кровообращения и, в частности, дефицит кровоснабжение мышц, вызванные проблемами вегетативной нервной системы и дисфункцией нейромедиаторов серотонина и норадреналина.
- Изменение некоторых нейротрансмиттеров, в частности, допамина, который играет важную роль в восприятии болевых ощущений.
- Нарушения сна, в частности, 4 стадии сна – самой глубокой и освежающей.
- Стресс. Это могут быть болезни, утраты, рабочие проблемы, эмоциональное напряжение, физические травмы, вирусные инфекции и т. д.
- Серьезный гормональный дисбаланс. Например, при дисфункции щитовидной железы.
Причины вторичной фибромиалгии хорошо известны, она является осложнением таких заболеваний, как:
Локализованная фибромиалгия часто является причиной судорог мышц.
Симптомы ревматического синдрома
Основным симптомом всех видов фибромиалгии является:
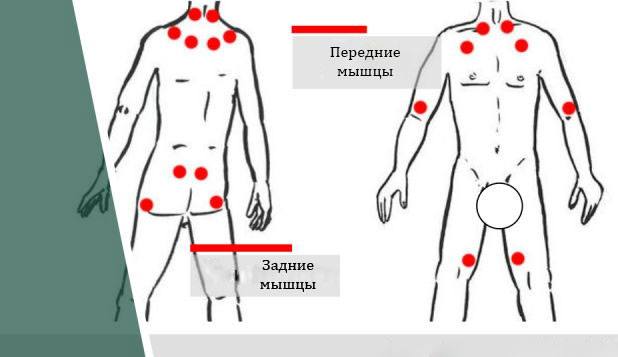
Болевые точки расположены:
| В основании шеи. |
| В основе головы, сзади в затылочной области, в районе вылета позвоночника. |
| В непосредственной близости от присоединения второго ребра к грудине. |
| Сзади до середины плеча, в непосредственной близости от границы. |
| Сзади до середины лопатки, в непосредственной близости от границы. |
| Сзади на верхней части ягодицы. |
| Сзади на бедре, сразу под ягодицей. |
| Спереди на предплечье, в непосредственной близости от сустава руки. |
| Спереди на колене. |
- Усталость, возникающая даже после небольших усилий, в совокупности со сниженной мышечной силой приводит к тому, что становится невозможным выполнение обычных ежедневных действий.
- Ригидность. Ощущение скованности сустава, которое исчезает при движении.
- Серьезные проблемы со сном – трудности с засыпанием и повторяющиеся пробуждения. Ситуация, которая лишает полноценного сна и обостряет трудности уже нарушенных движений.
Эти типичные симптомы фибромиалгического синдрома, как правило, сопровождаются другими проявлениями, которые могут периодически исчезать и вновь появляться:
- Боль, устойчивая к действию обычных обезболивающих и противовоспалительных средств (парацетамол, салицилаты и т. д.).
- Головная боль и/или мигрени.
- Парестезии. То есть онемение, чувство покалывания, онемение нижних и верхних конечностей.
- Мышечные судороги. Особенно, появляющиеся в часы ночного отдыха.
- Головокружение и, как правило, проблемы с равновесием.
- Проблемы с глазами. Сухость и нечеткое зрение, светобоязнь.
- Проблемы со слухом. Звон в ушах и, как уже упоминалось, нарушение равновесия.
- Проблемы с кожей. Повышенная чувствительность и сухость.
- Чрезмерная чувствительность обоняния, зрения и слуха. Нетерпимость к звукам, свету и запаху, особенно интенсивным.
- Проблемы желудка и пищеварения. Характерны изжога (жжение) и нарушения переваривания продуктов.
- Раздражительность кишечника. С болями в животе, чередование диареи и запоров.
- Незначительные изменения температуры тела.
- Измененное восприятие жары и холода.
- Непереносимость климатических условиях со слишком высокой или слишком низкой температурой.
- Спутанность сознания и онемение.
- Невозможность сосредоточиться.
- Серьезные психологические проблемы. Такие как депрессия, продолжительная тревога и приступы паники.
- Метеочувствительность. Изменение настроения под влиянием погодных условий.
Обследования, подтверждающие мышечную фибромиалгию
Диагностика фибромиалгии очень сложна и в течение многих лет это заболевание может оставаться не диагностированным, так как жалобы пациентов списываются на психосоматические расстройства.
Кроме того, не существует каких-либо специальных исследований крови или обследований другого типа, которые могли бы однозначно подтвердить фибромиалгию. Поэтому диагноз основывается исключительно на наблюдениях клинической картины, то есть на анализе симптомов и признаков.
Из сказанного выше очевидно, что фибромиалгический синдром очень сложно диагностировать. Ситуация осложняется ещё тем, что многие симптомы и признаки неспецифичны в том смысле, что являются общими для многих других заболеваний, например, могут указываться на ревматическую полимиалгию, синдром Шегрена, полимиозит.
Специалистом, руководящим диагностикой, является ревматолог, который действует в соответствии с диагностическим протоколом:
Часто, для исключения других состояний, ревматолог назначает дополнительные анализы: рентгенография, МРТ, сцинтиграфия.
Терапия: уход и лечение
Учитывая особенности заболевания и отсутствие четкого понимания причин заболевания, лечение проводится индивидуально (не существует определенного протокола лечения) и довольно часто оно оказывается бесплодным.
Наиболее часто используются следующие виды терапии:
- Покой и физиотерапия. Она предусматривает покой с первых дней, а затем разработку программы физиотерапии, согласованной со специалистом; лучшие результаты, как правило, дает плавание.
- Лекарственная терапия. Предлагается введение обезболивающих и противовоспалительных средств, чтобы держать под контролем болевой синдром. Назначают также миорелаксанты, чтобы растянуть и расслабить мышцы и антидепрессанты, чтобы предотвратить развитие психологических проблем.
- Психологическая терапия. Нужно понимать, что пациент, который не видит реальных улучшений, может стать жертвой депрессии.
Последствия и прогноз фибромиалгии
Несмотря на то, что фибромиалгия является обременительной для больного и часто очень отрицательно влияет на качество жизни, тем не менее, это заболевание не угрожает общему здоровью пациента. Единственное последствие, которое может возникнуть – патологии желудочно-кишечного тракта, в частности, синдром раздраженного кишечника.
Лечение фибромиалгии – это долгий и трудный путь, требующий настойчивости и сотрудничества со специалистом, даже если это не опасно для здоровья, за исключением психологических последствий.
В нашей стране, в отличие от некоторых европейских, фибромиалгия не является основанием для получения инвалидности, несмотря на сильные ограничения, к которым может приводить болезнь.
Эпидемиология
Мышечная фибромиалгия гораздо чаще встречается у женщин, чем у мужчин (соотношение 9 к 1). Распространенность заболевания в мире среди лиц женского пола значительно превышает 3% населения. Наиболее часто болезнь проявляется между 20 и 45 годами жизни.
Выраженное недомогание в мышечно-скелетном соединении, усталость, скованность — это проявление фибромиалгии.

Фибромиалгия представляет воспалительный процесс, который не нарушает целостность органов в целом, однако симптомы ее проявления не дают получать полноценное наслаждение от жизни. Особенно часто поражает фибромиалгия людей с проблемами психики.
Что такое фибромиалгия?
По МКБ 10 фибромиалгия относится к классу болезней костно-мышиной системы и соединительных тканей, имеет код M79.7.
Выражается фибромиалгия как хроническая и генерализованная болезнь мышц, а также развития болезненных точек в мышечной ткани. Развитие недуга способствует нарушение функции сна, наблюдается расстройства психики, повышается утомляемость, и восприимчивость к боли. 
Причины фибромиалгии
Развитие причин фибромиалгии рассматривается постоянно, широко распространённые симптомы фибромиалгии затрагивают не только скелет, а весь организм в целом. На сегодня нет четких причин и факторов, которые способны повлечь развития фибромиалгии. Есть гипотеза, что заболевание могут спровоцировать вирусы, например герпес.
Однако известно, что возможными первопричинами развития становятся:
- Стрессовые ситуации. Прежде всего, стрессы сильно отражаются на состоянии организма.
- Переутомление.
- Травматизмы.
- Эмоциональные потрясения.
Такой анализ позволил прийти к выводу, что развитие имеет истоки от:
- Гормонального баланса и химических составляющих в мозгу.
- Понижения уровня серотонина.
- Понижения уровня гормон IGF-1.
Отклонения при фибромиалгии приводят в конечном счете к тому, что организм человека по- другому относится к понятию боль и по-разному реагирует на нее. Дисбаланс в таком направлении также негативно сказывается на состоянии всего организма.
Симптомы
Среди наиболее распространённых симптомов фибромиалгии, которые могут подстерегать больного – боль. Она имеет локализацию в одной или нескольких зонах, при этом боль берет свое начало из мышечной ткани, а затем перетекает в область шеи, плеч, попутно захватывая все остальное, встретившее и не пораженное на своем пути.
Болевой признак при развитии фибромиоагии приводит к развитию разных патологий, которые можно классифицировать по таким параметрам как:
- Распространяющаяся боль, влекущая болевую чувствительность.
- Скованность и жесткость может проявляться и в суставной ткани.
- Повышенная утомляемость, вызванная постоянными болевыми ощущениями.
- Ухудшение качества сна. Этот симптом очень тревожен, так как организм, который в достаточной степени не восстанавливает свои силы, подвергается большому риску подхватить иные болезни, а они, конечно – ухудшать клиническое состояние.
- Нарушения со стороны психики, угнетенность, апатия.
- Головные боли и синдром раздраженного кишечника.

При этом следует обратить внимание также и на иные симптомы:
- Чувство тревоги и депрессии.
- Болезненность менструаций (у женщин).
- Жжение и онемение конечностей.
- Изменение терморегуляции, может наблюдаться повышенная температура.
Точки триггеры или болевые точки
Развитие болезни — фибромиалгии, прежде всего, начинается с повышенной чувствительности в конкретных местах – точках. Они могут быть как вокруг суставов, так и располагаться хаотично, давая о себе знать при нажатии.
При диагностировании, как правило, выделяют 18 точек, их расположение:
- Выше талии.
- Ниже талии.
- На передней стороне туловища – спереди шеи, на груди, на локтях.
- На задней стороне туловища – в затылке, на плече, вверху спины или внизу.
Триггерные точки, как правило, развиваются в сочетании с нарушением опорно-двигательного аппарата хронического происхождения. При этом сам триггер выражается как сверхчувствительная часть, которая находиться выше мышечного волокна.

Диагностика
В отличие от иных болезней, фибромиалгию определить сложно и можно ориентироваться только на жалобы больного, анамнез и сопутствующие болезни. В частности на проведение пальпации, клинического диагноза. Лабораторные исследования при подтверждении диагноза – неэффективны, так как не указывают на отклонение от нормы.
Симптомы болезни — фибромиалгии, имеют медленную тенденцию накопления и развития. Как показывает медицинская статистика, за помощью к медперсоналу обращаются уже спустя 5-7 лет после развития болезни.
При исследовании организма больного особое внимание уделяют дебют недуга и период обострения, наличие увеличенной психоэмоциональной нагрузки и постепенное наращивание прогрессирования процесса развития болезни.
Таким образом, для диагностики фибромиалгии рассматривают:
- Анамнез развития боли. В какой части тела – левой, правой, в верхней части скелета или в нижней, начала развиваться боль.
- Прощупывание 11 из 18-ти болевых точек. При этом проведение пальпации должно быть весьма деликатным, а сила нажатия – 4 кг. Соблюдение такого требования позволяет определить именно болезненность при нажатии.
Фибромиалгия чаще всего диагностируется у взрослых женщин, всего 10-20 % мужчин имее такой диагноз.
Первая помощь при обострении фибромиалгии дома
Помочь при фибромиалгии в домашних условиях можно использовуя альтернативные методы:
- Понижение уровня шума в помещении, устранить источника стресса.
- Изменить режим сна, внести в распорядок дня полноценный отдых и умеренные нагрузки.
- Необходимо внимательно исследовать рацион питания, исключить нежелательные к употреблению продукты, разбавив их полезными.
- Прибегнуть к помощи лечебной физкультуры.
Лечение
Лечение фибромиалгии напрямую связывают с сопровождающими болезнями, симптомами и т.д. Наиболее эффективно проявила себя терапия против фибромиалгии, которая одновременно применяет и фармакологические препараты и немедикаментозную терапию.
Терапия фибромиалгии медикаментами подразумевает довольно обширный список:
- В частности применяют такие препараты как миорелаксанты, такие как Баклофен.
- Причастность к развитию недуга психологических расстройств предполагает применение антидепрессантов – Дулоксетина, Флуоксетина, Трамадола, Венлафаксина, Прегабалина, Амитриптилина, Лирики. Курс приема не более 6 недель.
- Для снятия судорог применяется лекарство Депакин.
- Чтобы обезболивать, используют анальгетики типа аспирина в сочетании с Орфенадрином и Гвайфенезином.
- Также могут применяться нестероидные противовоспалительные препараты, по типу Флексерил, Элавил.
- Используют реклаксанты в терапии, такие препараты как Циклобензаприн, Нортриптилин, Азафен снимут напряжение с мышц.
Физические изменения, которые вызывает фибромиалгия, нередко приводят к негативным последствиям. Болевой синдром, который вызывает болезнь, не вызывает желания заниматься физическими упражнениями, однако именно такой подход позволит минимизировать и устранить проявление фибромиалгии.
Рекомендованные упражнения:

- Ходьба, катание на велосипеде, плаванье. Такой комплекс вырабатывает выносливость мускул. При этом в теле развивается координация, выравнивается масса тела.
- Упражнение на силу. Поддерживать суставы важно, но вместе с ними необходимо укреплять сухожилия. Однако при выполнении силовых упражнении стоит соблюдать осторожность, чтобы не усугубить состояние.
- Растяжка. Такой комплекс упражнений позволит улучшить подвижность суставов, поддерживать в тонусе мышечную ткань.
- Аэробика, с помощью которой будут тренироваться мышцы.
- Йога. Комплекс упражнений позволит уменьшить стресс, снять напряжение и боль в мускулах.
Не менее эффективно использование физиолечение при наличии симптомов фибромиалгии. При этом все упражнения физиолечения должны максимально устранять триггеры. Среди используемых методов – лечение льдом и теплой водой. Они позволяют вытягивать мускулы, расслаблять их, устраняя тем самым боль и напряжение.

К данному методу относят:
- Лечебный массаж тканей в седативном режиме.
- Водную аэробику.
- Электростимуляцию нервов.
- Растяжку мускул.
- Ультразвук.
- Разгрузку пораженного отдела позвоночника.
- Тепловые процедуры.
- Миорелаксация, миокоррекция и миотонизация.
Направленность физиолечения обязательно должна устранять миофасцикулярный гипертонус, способствовать укреплению повреждённых структур поясницы. Помимо этого, благодаря применению физиолечения устраняют болевой синдром, изменяется ОДА, препаративно-регенеративные процессы. В конечном счете, происходит восстановление оптимального стереотипа.
Перед проведением такого лечения определяют потенциальную пользу, которую принесет лечение, и сравнивают потенциальную опасность. В любом случае, все упражнения должны устранят боль, не вызывая дискомфорта.
По словам некоторых специалистов, массаж является одним из видов купирования болевого синдрома при проявлении недуга. Научно такой способ не подтвержден. Однако те, кто практикует массаж, говорят, что умеренное давление – это ключевой фактор в устранении болевого синдрома.
Среди методов исцеления применяют также и иные, к примеру, иглоукалывание и мануальную терапию. Каждый из методов по своему помогает достичь оптимального расслабления мускулатуры, мышц и суставов.
Укрепление мышечных тканей возможно также и при условии использования народных рецептов:
- Полезным может стать левзей сафлоровидный. Он способствует укреплению суставной ткани, усиливает мышечную активность. Принимать его необходимо в виде настоя. Настой готовится из натертого корня – 2 ст. залитого 5 ст.л. меда. Принимать нужно три раза в сутки.
- Настой из левзеи сафлоровидной, только с добавлением водки (1 ст.л. разведенная в 5 ст.л. меда и 2 ст.л. натертого корня растения) позволит применять его внешне, растирая пораженные участки тем самым минимизируя болезненность.
- Женьшень также помогает устранить проявление фибромиалгии за счет внутренне применения. Для приготовления настоя из женьшеня необходимо 1 л. Водки настоять с корнем не менее 20 суток в темном месте. Применят необходимо толка при остром проявлении недуга не более 10 капель разведенных в воде.
Лечение фибромиалгии у беременных
Для лечения при беременности нельзя использовать ни один из медикаментов для лечения фибромиалгии. Прежде всего необходимо получить консультацию от специалиста, чтобы купировать симптомы болезни и при этом, не навредить будущему ребенку.
Санаторное лечение
При прохождении лечения в санаторных условиях стоит помнить, что курс должен иметь длительность не менее 4 месяцев. При этом хронические боли в мышечной ткани купируются в санатории только при использовании грязевых ванн, которые могут быть как общими, так и местными.
Также для лечения может быть рекомендована бальнеотерапия, которая выражается в виде купания в бассейне, наполненного минеральной водой.

Профилактика
Профилактические меры, при определении симптомов фибромиалгии – это действия, которые будут препятствовать влиянию провокаторов недуга.
Важно соблюдать умственную, физическую гигиену, найти баланс физической активности и психологической адаптации на раздражающие факторы.
Питание
При фибромиалгии важна любая мелочь, каждая деталь. Питание должно быть отрегулировано, ежедневное меню составляется на основе рекомендаций врачей.
Необходимо обратить внимание на систему питания и установить основные принципы, то есть ограничить:
- Уровень потребляемого аспартама, который является сахарозаменителем. Ведь именно он является провоцирующим при обострении клинической картины болезни.
- Уменьшить количество пищевых добавок, которые способствуют усилению болевого синдрома.
- Уменьшить уровень потребляемого кофе, чая, шоколада.
- Устранить в обильном количестве картофель, перец, помидор и баклажан.
- Уменьшить количество кисломолочных продуктов.
Последствия и прогноз
Прежде всего, все действия должны быть направлены на устранение рецидива фибромиалгии, а также сохранение достигнутого результата по подвластности над болезнью.
Прежде всего, необходимо:
- Делать все то, что рекомендовал лечащий врач, лечиться по выбранной схеме.
- Препятствовать стрессовой ситуации.
- Получить качественную и исчерпывающую консультацию у психолога.
Инвалидность при фибромиалгии
Иностранная медицинская практика показывает, что пациенты, у которых найден такая болезнь как фибромиалгия, могут претендовать на получение инвалидности. Однако эта практика не применима в РФ.
Где лечат фибромиалгию в Москве и Санкт-Петербурге?
Лечением в Москве лечение фибромиалгии проводят в клиниках:
Лечением болезни фибромиалгия в Санкт-Петербурге занимаются такие представительства:

История
Этиология и патогенез
Таблица 1. Возможные факторы, запускающие развитие фибромиалгии
Однако сегодня убедительно показано, что ЦС, а также нарушение нисходящего (норадренергического и серотонинергического) ингибиторного контроля боли возникают при фибромиалгии не вследствие периферических изменений в мышцах, фасциях, связках или соединительной ткани, а в результате нейродинамических нарушений в ЦНС у лиц с генетической предрасположенностью под воздействием большого количества стрессовых (физических и психических) событий (Таблица 1).
Исследования фибромиалгии последних двух десятилетий показали, что болевой порог зависит от степени дистресса. Многие психологические факторы, такие как сверхнастороженность, мнительность, катастрофизация, внешний локус контроля боли могут играть важную роль в степени выраженности симптомов фибромиалгии. Специальные исследования показали, что у пациентов с фибромиалгией снижена серотонинергическая и норадренергическая активность. Так же было обнаружено, что у пациентов с фибромиалгией наблюдается снижение уровня сывороточного серотонина и его предшественника L-триптофана и снижение основного метаболита серотонина в ликворе – 5-гидроксииндол ацетат. В подтверждение этих данных говорит тот факт, что препараты, которые одновременно повышают уровни серотонина и норадреналина (трициклические антидепрессанты, дулоксетин, милнаципрам и трамадол) обладают эффективностью в лечении фибромиалгии. Нейробиологические доказательства того, что фибромиалгия является состоянием с повышенной болевой чувствительностью ( ЦС) и нарушениями процессов восприятия подтверждаются результатами аппаратных методов диагностики: однофотонной эмиссионной компьютерной томографией и функциональной магнитно-резонансной томографией.
Клиническая картина

Рис. 1
У пациентов с фибромиалгией при физикальном обследовании обнаруживается повышенная чувствительность или болезненность в определенных точках тела. Исследование болезненных точек требует опыта. Врач должен знать, где именно пальпировать и с какой силой. Согласно критериям АКР определено 9 пар болезненных точек (Рис. 1).
Давление, производимое в этих точках, должно составлять 4 кг/см – давление, при котором белеют ногтевые ложа исследователя. При выполнении пальпации 18 болезненных точек рекомендуется оказывать равномерное давление на парные точки и с тем же усилием пальпировать другие участки тела для сравнения чувствительности. У больных с фибромиалгией в болезненных точках наблюдается повышенная чувствительность по сравнению с другими участками тела. Болезненные точки отражают участки повышенной чувствительности к болевым стимулам, а не являются следствием локального воспаления или поражения тканей. Наличие положительной реакции более чем в 11 из 18 болезненных точек определено диагностическим критерием на основании анализа статистических данных больших популяций больных. Однако не обязательно у всех пациентов с фибромиалгией будет отмечаться повышенная чувствительность в более чем 11 точках. Тем не менее, обследование болезненных точек считается важной частью изучения функционирования скелетно-мышечной системы у больных с подозрением на ФМ.
Следует подчеркнуть, что фибромиалгия – это не только болевой синдром. Это состояние включает в себя целый комплекс беспокоящих больного других неболевых нарушений.
Наряду с хронической диффузной болью другим типичным симптомом фибромиалгии является повышенная утомляемость. Этот симптом наиболее ярко проявляется при пробуждении, но встречается и во второй половине дня. Незначительная физическая нагрузка способна резко усилить боль и усталость, хотя и длительный отдых и отсутствие активности также могут обострять симптоматику.
Диагностика
В 1990 году Американской коллегией ревматологии были разработаны методические рекомендации по диагностике фибромиалгии – критерии АКР. Хотя эти критерии не предназначены для использования в клинических условиях, а только в рамках исследований, тем не менее, они обеспечивают более 85% точность в дифференциальной диагностике пациентов с фибромиалгией от похожих заболеваний.
В 2010 г. Были предложены новые диагностические критерии ФМ (табл. 2). Для использования данных критериев необходимо использовать два параметра: болевой индекс (БИ) и шкалу тяжести симптомов (ШТС).
Таблица 2. Диагностические критерии ФМ (2010)
Для расчета БИ больному предлагается указать, в каких конкретно из 19 областей тела он испытывал боль за последнюю неделю. Для каждой области присваивается 1 балл, и общий счет БИ может колебаться от 0 до 19.
Кроме оценки БИ, в диагностике ФМ применяется общий счет по шкале тяжести симптомов (ШТС), который представляет собой сумму тяжести трех признаков (утомляемость, нарушение сна, когнитивные симптомы) + общая степень выраженности соматических симптомов. Финальная оценка колеблется от 0 до 12 баллов. Для каждого из этих 3 симптомов определяют выраженность его в течение последней недели по следующей шкале:
- 0 баллов — нет нарушений;
- 1 балл — легкие и незначительные нарушения, обычно малозаметные или преходящие;
- 2 балла — умеренной выраженности и значительные нарушения, много раз появляющиеся, и/или постоянные умеренной выраженности;
- 3 балла — тяжелые нарушения, постоянные, длительные, жизнеугрожающие. Суммарно этот раздел ШТС может быть оценен от 0 до 9 баллов.
Кроме того, для окончательного подсчета ШТС у больного необходимо оценить наличие следующих соматических симптомов: мышечная боль (миалгия), синдром раздраженной кишки, утомление/усталость, расстройства мышления или памяти, мышечная слабость, головная боль, боль/рези в животе, онемение/ покалывание, головокружение, нарушение сна, депрессия, запор, боль внизу живота, тошнота, нервозность, боль в грудной клетке, расплывчатое видение, лихорадка, сухость во рту, зуд, визинг (шумное дыхание), феномен Рейно, крапивница/рубцы, звон в ушах, рвота, изжога, язвы ротовой полости, утрата/изменение вкуса, сухость в глазах, одышка, утрата аппетита, сыпь, фоточувствительность, нарушение слуха, легкий ушиб, облысение, учащенное мочеиспускание, болезненное мочеиспускание.
Всего оценивают 40 симптомов. Предлагается следующая градация наличия этих признаков:
- 0 баллов — нет симптомов;
- 1 балл — мало симптомов;
- 2 балла — умеренное число симптомов;
- 3 балла — большое число симптомов. Суммарная оценка по ШТС с учетом соматической симптоматики может колебаться от 0 до 12 баллов.
Как видно, в новых критериях в меньшей степени делается акцент на наличие тендерных точек и в значительной мере уделяется внимание неболевым феноменам и коморбидности. Пока эти критерии являются предварительными, поскольку они не прошли проверку в широкой клинической практике.
Лечение
В 2010 были опубликованы международные рекомендации по лечению ФМ, основанные на принципах доказательной медицины. Немедикаментозное лечение Специально проведенный анализ различных немедикаментозных методов лечения фибромиалгии показал, что достоверной эффективностью обладают когнитивно-поведенческая терапия и различные виды физической активности (табл.5). На фоне проведения терапии с помощью этих методов лечения отмечалось стойкое улучшение симптомов фибромиалгии на протяжении одного года и более. Медикаментозное лечение фибромиалгии Согласно рекомендациям 2010 года наиболее эффективными и безопасными в терапии ФМ являются антидепрессанты, прегабалин, трамадол и циклобензаприн (не зарегестрирован в РФ). (табл. 6)
Антидепрессанты
Среди лекарственных препаратов одними из первых для лечения болевого синдрома при фибромиалгии были использованы трициклические антидепрессанты (ТЦА). Было показано, что амитриптилин способен купировать интенсивность болей, укреплять сон и снижать утомляемость больных с фибромиалгией. При этом, антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС) (флуоксетин, сертралин, циталопрам, пароксетин) показали низкую эффективность в ходе рандомизированных, плацебо контролируемых исследований при фибромиалгии.
Ингибиторы обратного захвата серотонина и норадреналина (ИОЗСН) (венлафаксин,дулоксетин,м илнаципран) оказались более эффективными, чем СИОЗС. Эти препараты, также, как и ТЦА ингибируют обратный захват серотонина, и норадреналина, однако, в отличие от ТЦА, практически не влияют на другие рецепторы. Такая избирательность приводит к снижению побочных эффектов и лучшей их переносимости. Данные по венлафаксину говорят о его успешном применении для лечения нейропатической боли и фибромиалгии.
В исследованиях с использованием дулоксетина отмечалось более выраженное снижение общего балла по шкале тяжести фибромиалгии (FIQ) и 30% снижение боли у 54% принимавших препарат по сравнению с 33% из группы плацебо. Дулоксетин утвержден FDA в качестве средства из группы ИОЗСН для лечения большого депрессивного расстройства, нейропатической боли при сахарном диабете и фибромиалгии.
Милнаципран, который широко используется в качестве антидепрессанта, утвержден FDA для лечения фибромиалгии. В ходе 12-ти недельного РКИ 125 пациентов с фибромиалгией получали либо милнаципран один или два раза в день (в дозах до 200 мг/сутки), либо плацебо. Всего у 37% пациентов с фибромиалгией удалось достичь 50% снижения боли на фоне двукратного приема, у 22% – на фоне однократного приема и у 14% – в группе плацебо. Несмотря на то, что многие хронические болевые синдромы, включая фибромиалгию, сопровождаются депрессиями, некоторые исследования показали, что анальгетическая активность антидепрессантов не зависит от их влияния на эмоциональный статус больных.
Недавний мета-анализ результатов 18 РКИ подтвердил то, что антидепрессанты могут снизить интенсивность боли при фибромиалгии, уменьшить депрессию, утомляемость, восстановить сон и повысить качество жизни.
Антиконвульсанты
Прегабалин Прегабалин, лиганд α2-δ кальциевых каналов, утвержден для лечения нейропатической боли и был первым препаратом, утвержденным FDA для лечения фибромиалгии.
Прегабалин (Лирика) является первым и пока единственным препаратом в России официально зарегистрированным для лечения фибромиалгии. Прегабалин связывается с α2-δ участком потенциалозависимых кальциевых каналов в ЦНС. Вследствие уменьшение притока кальция внутрь нейронов снижается высвобождение субстанции P, глутамата и норадреналина, обеспечивая анальгезирующее и анксиолитическое действие прегабалина. Активность этого препарата ограничена нейронами и не влияет на сосудистые кальциевые каналы.
В ходе крупного РКИ с участием 528 пациентов с фибромиалгией, прегабалин показал значительное снижение балла боли, повышал качество сна, снижал утомляемость и улучшал общее самочувствие. Участники исследования получали плацебо или одну из доз прегабалина (150, 300 или 450 мг/сутки) в течение 8 недель. У всех пациентов, принимавших препарат наблюдалось улучшение в течение 2 недель, которое сохранялось вплоть до окончания исследования. В последующем 6-месячном плацебо контролируемом исследовании участвовали 566 пациентов с фибромиалгией, завершивших 6-недельное открытое исследование и ответившие на лечение (респондеры). Проводилась монотерапия прегабалином 300, 450 или 600 мг/день (два раза в сутки). В результате показано, что ответная реакция на лечение прегабалином является протяженной во времени. В двух других крупных РКИ, где лечение продолжалось 13–14 недель показано, что монотерапия прегабалином была эффективна для уменьшения интенсивности боли при фибромиалгии в дозировках 300, 450, и 600 мг/ день. Эффективность прегабалина в лечении фибромиалгии оценивалась в ходе мета-анализа результатов шести РКИ, в которых приняло участие более 2000 пациентов с фибромиалгией. Показано, что прегабалин вызывал снижение боли при фибромиалгии, улучшал сон и повышал качество жизни, но не влиял на тяжесть депрессивного настроения. Кроме того, у пациентов с фибромиалгией, получавших прегабалин, отмечалось снижение утомляемости и тревожности.
Габапентин
Габапентин, чьи фармакологические свойства сходны с прегабалином, применяли в ходе 12-ти недельного РКИ с участием 150 пациентов с фибромиалгией. В группе габапентина отмечалось достоверное снижение среднего бала интенсивности боли, чем в группе плацебо. Кроме того, габапентин значительно улучшал балл по шкале тяжести фибромиалгии (FIQ), шкале самостоятельной оценки пациентом своего состояния (PGIC) и по шкале оценки качества сна. По сравнению с плацебо, габапентин приводил к значительному повышению частоты встречаемости седативного эффекта, дурноты и головокружения. Однако, по современным рекомендациям 2010 года эффективность габапентина для лечения ФМ не достигает уровня доказательности А.
Трамадол
Трамадол – это анальгетик центрального действия, который связывается с μ-опиоидными рецепторами и ингибирует обратный захват норадреналина и серотонина. Комбинация парацетамола (ацетаминофен) с трамадолом в отношении 8:1 показала синергизм обоих препаратов в условиях доклинических моделей боли. В ходе 13-ти недельного мультицентрового РКИ трамадол/парацетамол в дозах 37,5 мг/325 мг купировали боль при фибромиалгии более эффективно, чем плацебо. Все нежелательные явления, зарегистрированные в ходе этого исследования (транзиторные и несерьезные нежелательные явления) представляли собой хорошо известные осложнения трамадола: головокружение/ вертиго, тошнота, рвота, запор, сонливость, головная боль и слабость.
Бензодиазепины
Эффективность бензодиазепинов в лечении фибромиалгии до конца не изучена. Многие исследования дали противоречивые результаты. Например, бензодиазепины, включая алпразолам (0,5–3,0 мг перед сном), не показали преимущество перед плацебо для лечения боли при фибромиалгии, но клоназепам, достаточно эффективно купировал болевой синдром височно-нижнечелюстного сустава, который часто наблюдается при фибромиалгии. Кроме того, этот препарат достаточно эффективно купировал синдром беспокойных ног, который является частой причиной беспокойного и прерывистого сна у пациентов с фибромиалгией.
Местные анестетики Системное применение лидокаина применялось для лечения пациентов с фибромиалгией: однократные и курсовые инфузии лидокаина в дозах 5–7 мг/кг приводили к достаточно заметному снижению боли у пациентов с фибромиалгией. В ходе недавнего РКИ с участием пациентов с фибромиалгией выполняли инъекции лидокаина 50 мг в болевую точку в области трапециевидной мышцы. В результате было замечено не только локальное снижение боли в месте инъекции, но и общий анальгезирующий эффект. Это исследование показало важную роль периферических тканей в развитии гипералгезии при фибромиалгии и доказало возможность клинического применения локальных инъекций анестетиков для купирования боли при фибромиалгии.
Заключение
На сегодняшний день всеми специалистами подчеркивается необходимость комплексного мультимодального подхода в терапии фибромиалгии, основанного на принципах биопсихосоциального подхода, включающего как фармакологические, так и нелекарственные методы.

Спондилолистез: причины, классификация, симптомы, диагностика
Дегенеративные поражения позвоночника занимают первое место (41,1%) среди причин первичной инвалидности по заболеваниям опорно-двигательной системы. Одним из распространённых проявлений дегенеративных поражений позвоночника является спондилолистез (далее СЛ).
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


