Миелопатия или рассеянный склероз
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
- Факторы риска
- Симптомы
- Диагностика
- Методы лечения
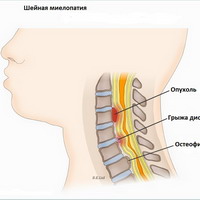
Миелопатия может быть вызвана травмой спинного мозга (перелом или вывих позвонков), грыжей межпозвоночного диска (межпозвонковый диск оказывает компрессионное воздействие на спинной мозг), остеоартрозом позвоночника (спондилез) или объемными поражениями, такими как опухоли. Миелопатия также может быть клиническим проявлением инфекционных или воспалительных процессов, а также нарушений кровообращения в сосудах спинного мозга о (спинальный инсульт). Синдром, который является результатом компрессии спинного мозга с одной стороны спинного мозга на уровне 10 грудного позвонка и сопровождающийся спастическим парезом на стороне повреждения спинного мозга и потерей проприорецепции и болевой и температурной чувствительности на противоположной стороне - называется Броун-Секаровским синдромом и тоже считается разновидностью миелопатии. Причинами миелопатии могут быть также вирусы, иммунные реакции, недостаточность кровообращения в сосудах спинного мозга. Кроме того миелопатия может развиться вследствие демиелинизации (потери нервным волокном защитной оболочки) или как реактивное осложнение на такие прививки как оспа, корь, ветрянка.
Факторы риска
Миелопатия вследствие травмы или заболевания может произойти в любом возрасте как у мужчин, так и у женщин. Степень нарушения функций зависит от уровня поражения спинного мозга.
Чаще всего первичные опухоли спинного мозга встречаются у людей в возрасте от 30 до 50 лет.
Травмы спинного мозга чаще встречаются у мужчин в возрасте от 15 до 35 лет.
Шейная спондилогенная миелопатия является наиболее распространенным повреждением спинного мозга в лиц в возрасте 55 лет и старше. Повышенный риск развития шейной спондилогенной миелопатии имеют люди, которые подвержены повторяющимся травмам - работа связана с переносом тяжестей или занятия такими видами спорта, как гимнастика. Пациенты с наличием сосудистых заболеваний подвержены большему риску закупорки спинальных артерий. Также у пациентов с рассеянным склерозом возможно развитие симптомов миелопатии.
Заболеваемость: Точной информации о частоте миелопатии на сегодняшний день нет. Тем не менее, информация о некоторых распространенных причинах миелопатии существует. К примеру, в США происходит от 12 до 15 000 травм спинного мозга ежегодно. Считается, что у 5% - 10% пациентов с раком велика вероятность роста опухолей в эпидуральное пространство, что приводит к более 25000 случаям миелопатии в год, из них 60% будет возникать в грудном отделе позвоночника, и 30% в пояснично-крестцовом отделе позвоночника.
Распространенность шейной спондилогенной миелопатии составляет 50% среди мужчин и 33% женщин в возрасте старше 60 лет.
Различные опухоли могут привести к компрессии спинного мозга, но первичные опухоли спинного мозга встречаются достаточно редко.
Симптомы и диагностика
История болезни: симптомы миелопатии варьируют в зависимости от причин, тяжести состояния, и является ли состояние являющейся причиной миелопатии острым или хроническим. В случае, когда причиной являются опухоли спинного мозга, компрессия или травмы могут быть боли (которые также могут иррадиировать в руки или ноги), нарушения чувствительности или движений, и / или контрактуры с одной, или с противоположной стороны тела. Если причиной является остеоартрит, могут быть жалобы на боли и болезненность, снижение амплитуды движений в позвоночнике, слабость, возможны деформации позвоночника. Миелопатия может также проявляться нарушением функции мочевого пузыря или кишечника или потерей чувствительности или онемением в области гениталий. Инфекции, вызывающие миелопатию, могут вызвать повышение температуры, покраснение, припухлость, повышенную болезненность. Если у человека синдром Броун-Секара, то может быть спастический паралич на стороне повреждения спинного мозга и потеря проприорецепции и боль, чувство жара на другой стороне тела.
Стандартный неврологический осмотр может выявить заболевания, связанные с компрессией корешков (например, шейная радикулопатия) или наличие спастичности в ногах. Клонусы мышц могут быть признаками расстройств верхнего двигательного нейрона в спинном мозге. Изучение рефлекторной активности позволяет отметить изменения рефлексов (которые могут быть повышенными или сниженными в зависимости от причины), а также потери или изменения чувствительности. Проверка сенсорной чувствительности (от нижних конечностей до лица) может быть необходима для определения уровня нарушений чувствительности. Кроме того, полезно определение активности брюшных рефлексов, что также позволяет уточнить уровень поражения. Также может быть паралич и / или уменьшение чувствительности в различных частях тела. Возможно также снижение объема произвольных движений. Оценка функции прямой кишки тоже имеет важную роль в диагностике миелопатии.
Диагностические методы зависят от истории заболевания и физикального обследования. Рентгенография, денситометрия, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) спинного мозга может обнаружить повреждения в пределах или вблизи спинного мозга. Лабораторные исследования могут быть назначены, чтобы исключить другие возможные причины (например, дефицит витамина В12 или отравления солями тяжелых металлов). Повышенное количества белых кровяных телец (лейкоцитов) предполагает наличие инфекции (менингит или остеомиелит позвоночника). Повышенная скорость оседания эритроцитов крови (СОЭ) может быть признаком воспаления, инфекции или опухоли. Спинномозговая пункция может быть проведена для получения спинномозговой жидкости (ликвора) для лабораторных исследований при подозрении на менингит или рассеянный склероз. Другие диагностические процедуры могут включать биопсию костной ткани или мягких тканей, а также посев культуры крови и цереброспинальной жидкости.
Лечение
Лечение зависит от причины миелопатии. Для перелома или вывиха позвонков - обезболивающие (анальгетики), тракция, иммобилизация в течение нескольких недель, и реабилитационная терапия (физиотерапия, ЛФК, массаж). Хирургическое лечение для исправления деформации позвоночника может включать в себя удаление части поломанного позвонка и / или фиксация отломков позвонков. Анальгетики, НПВС, (стероиды), и, возможно, физиотерапия может быть использована для лечения проблем связанных с артритом. Лекарственные препараты для лечения рассеянного склероза могут быть полезными, в том числе новые лекарственные препараты или стероиды. Инфекции требуют применения препаратов для устранения инфекции (антибиотики), для снижения температуры (жаропонижающие), и, возможно, противовоспалительные препараты (стероиды), чтобы минимизировать воспаление. Для лечения миелопатии в результате компрессии спинного мозга может потребоваться операция по удалению опухоли или грыжи межпозвонкового диска (ламинэктомия).
Прогноз зависит от причины миелопатии и наличия стойкого повреждения нервных структур. Тракция и иммобилизация могут привести к полному выздоровлению, если не было повреждения спинного мозга. Полное излечение возможно и при инфекциях. При хронических заболеваниях таких, как артрит или остеопороз, эффект от лечения может быть временным или если заболевание прогрессирует, то возможно стойкая потеря трудоспособности вплоть до инвалидной коляски Травма спинного мозга или компрессия может привести к необратимым изменениям в спинном мозге, включая потерю чувствительности в различных частях тела, а также потерю произвольных движений в конечностях. Восстановление после удаления опухоли зависит от остаточного повреждения и если это раковая опухоль, то от метастазирования. Восстановление после удаления грыжи диска (дискэктомия) дает хороший результат, но только если спинной мозг не подвергся необратимым изменениям в результате компрессии. Осложнениями миелопатии может быть зависимость от обезболивающих, постоянная нарушение чувствительности и / или произвольных движений, деформации позвоночника и нарушения функции мочевого пузыря и кишечника.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Миелопатия в широком смысле охватывает все заболевания спинного мозга.
Основными симптомами миелопатии являются следующие. Боль в спине при хронических миелопатиях (в отличие от острых) встречается редко и может сопровождать, например, спондилоз или сирингомиелию. Сенсорные расстройства встречаются чаще и могут отражать вовлечение задних корешков, задних рогов, задних столбов и спиноталамических путей в боковых столбах спинного мозга. Двигательные проявления, как правило, являются ведущими и медленно прогрессируют. Могут наблюдаться спастические монопарезы, парапарезы (чаще асимметричные), например, при рассеянном склерозе, шейном спондилёзе, грыже диска, миелопатии при СПИДе, фуникулярном миелозе, БАСе, радиационной миелопатии, спинальных формах спино-церебеллярных дегенерации. Прогрессирующая миелопатия с вовлечением клеток передних рогов (БАС, сирингомиелия, интраспинальная опухоль ) будет проявляться вялыми парезами с мышечной атрофией, фасцикуляциями и гипо- и арефлексией на уровне поражённых сегментов. Сухожильные рефлексы при хронических миелопатиях (в отличие от острых) чаще изменяются в сторону повышения, нередко имеет место симптом Бабинского, а также императивные позывы к мочеиспусканию и запоры.
В то же время существуют заболевания, при которых нет спинального поражения, но клинические проявления похожи на него и могут служить источником диагностических ошибок. Так двустороннее вовлечение верхне-медиальных отделов лобной доли (например, сагитальная менингиома) вызывает спастический парапарез и апраксию ходьбы. Таким образом нижняя параплегия (парапарез) ещё ничего не говорит об уровне поражения: она может быть результатом поражения на многих уровнях, начиная с парасагитальной опухоли и кончая нижне-грудным отделом спинного мозга. При лобных процессах важен поиск хотя бы слабо выраженной деменции, паратонии или хватательного рефлекса.
Нормотензивная гидроцефалия с характерными нарушениями походки (апраксия ходьбы) и недержанием мочи может напоминать миелопатию; но при этом не бывает ни парезов, ни спастичности, ни нарушений чувствительности; в то же время деменция является одним из ведущих проявлений.
Психогенная параплегия (псевдопараплегия, псевдопарапарез) может протекать хронически, но обычно развивается остро в эмоциогенной ситуации, сопровождается множественными двигательными расстройствами (припадки, псевдоатаксия псевдозаикание, мутизм), чувствительными и эмоционально-личностными особенностями с сохранными функциями мочевого пузыря и кишечника при отсутствии объективного (параклинического) подтверждения вовлечения спинного мозга.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Основные причины хронической миелопатии:
- Рассеянный склероз.
- Шейный спондилёз, протрузия диска.
- Другие болезни позвоночника и спинного мозга (хроническая ишемия, сосудистая мальформация).
- Подострая комбинированная дегенерация спинного мозга (фуникулярный миелоз).
- Наследственная спастическая параплегия Штрюмпеля.
- Сирингомиелия.
- Полиомиелит (последствия).
- Сифилис.
- Другие инфекциионные поражения спинного мозга (в том числе вакуольная миелопатия при СПИДе, болезнь Лайма).
- Цирроз печени и порто-кавальный шунт.
- Миелопатия неизвестной этиологии (до 25 % всех случаев хронических миелопатий).
Диагностические критерии рассеянного склероза:
По данным неврологического осмотра или анамнеза (при условии осмотра компетентным неврологом) должны быть выявлены признаки, по крайней мере, двух раздельно расположенных очагов.
Должны быть зафиксированы, как минимум, два эпизода функционально значимых симптомов продолжительностью свыше 24 часов, разделённых периодом не менее одного месяца. Ремиссия не является обязательным требованием. Имеющиеся неврологические нарушения не могут быть адекватно объяснены другим патологическим процессом.
II. Критерии Мак Альпина (McAlpin, 1972) предлагают выделять достоверный, вероятный и возможный рассеянный склероз:
Достоверный рассеянный склероз: в анамнезе должны быть указания на ретробульбарный неврит, двоение, парестезии, слабость в конечностях, которые со временем уменьшались или исчезали совсем; наличие одного или более обострений. При осмотре должны быть выявлены признаки поражения пирамидного тракта и другие симптомы, свидетельствующие о наличии нескольких очагов в ЦНС (постепенное развитие парапареза с периодами ухудшения и признаками поражения ствола мозга, мозжечка или зрительного нерва).
Вероятный рассеянный склероз: данные анамнеза о двух или более ретробульбарных невритах в сочетании с симптомами поражения пирамидного тракта. Во время данного обострения должны быть признаки многоочагового поражения ЦНС с хорошим восстановлением. При длительном наблюдении к симптомам поражения пирамидного тракта присоединяются нистагм, тремор, побледнение височных половин диска зрительного нерва. Может не быть чётких обострений.
Возможный рассеянный склероз: прогрессирующий парапарез в молодом возрасте без признаков обострения и ремиссии. При исключении других причин прогрессирующего парапареза.
Известны также критерии McDonald и Halliday (1977> и критерии Bauer (1980), которые сейчас используются реже и мы их здесь не приводим.
Дифференциальный диагноз рассеянного склероза включает такие болезни как аутоиммунные воспалительные заболевания (грануломатозный ангиит, системная красная волчанка, болезнь Шегрена, болезнь Бехчета, узелковый периартериит, паранепластические синдромы, острый диссеминированный энцефаломиелит, постинфекционный энцефаломиелит); инфекционные заболевания (боррелиоз, ВИЧ-инфекция, нейросифилис); саркоидоз; метахроматическая лейкодистрофия (ювенильный и взрослый типы); спино-церебеллярные дегенерации; мальформация Арнольда-Киари; недостаточность витамина В12.
Выделяют несколько клинических вариантов шейной миелопатии:
- Поражение спинного мозга с вовлечением кортикоспинальных (пирамидных), спино-таламических трактов и проводников в задних столбах спинного мозга (тетрапарез со слабостью преимущественно в ногах, со спастичностью, сенситивной атаксией, сфинктерными нарушениями и симптомом Лермитта).
- Преимущественное вовлечение клеток передних рогови кортикоспинальных трактов (синдром БАС без сенсорных расстройств).
- Синдром выраженных двигательных и чувствительных нарушений со слабостью в руках и спастичностью в ногах.
- Синдром Броун-Секара (типичный контралатеральный сенсорный дефицит и ипсилатеральный - моторный).
- Атрофии, выпадение рефлексов (поражение мотонейронов спинного мозга) и корешковые боли в руках. Слабость преимущественно в V и IV пальцах.
Гиперрефлексия выявляется примерно в 90 % случаев; симптом Бабинского - в 50 %; симптом Гофмана (на руках) - примерно в 20 %.
Другие болезни позвоночника и спинного мозга
Хроническая миелопатия может развиваться и при других заболеваниях позвоночника (ревматоидный артрит, анкилозирующий спондилит) и сосудистых заболеваниях спинного мозга. Медленно прогрессирующий парапарез (с сенсорными нарушениями или без них) у больного зрелого или пожилого возраста, страдающего сосудистым заболеванием (артериосклероз, артериальная гипертензия, васкулит), может быть связан с хронической недостаточностью спинального кровообращения; но сначала необходимо исключить другие возможные причины миелопатии: опухоли, дегенеративные болезни моторного нейрона, фуникулярный миелоз (подострая комбинированная дегенерация спинного мозга), шейный спондилоз и, иногда, рассеянный склероз. Сосудистая мальформация иногда проявляется картиной хронической миелопатии.
Подострая комбинированная дегенерация спинного мозга
Фуникулярный миелоз развивается при недостаточности витамина В12 или фолиевой кислоты, что приводит к поражению боковых и задних столбов спинного мозга на шейном и верхне-грудном уровне спинного мозга. Причины: ахилический гастрит, гастрэктомия, операции на кишечнике, СПИД, строгая вегетарианская диета, введение окиси азота. Заболевание начинается постепенно с парестезии в кистях и стопах, слабости, нарушений ходьбы. Выявляется сенситивная атаксия, спастический парапарез. Возможно снижение остроты зрения, симптомы вовлечения ствола мозга и мозжечка. Диагноз подтверждается исследованием уровня витамина В12 в сыворотке и позитивным тестом Шиллинга (он может быть анормальным даже при нормальном уровне В12 в сыворотке). Гомоцистеиновая и метилмалоновая кислота (прекурсоры витамина В12) повышены у 90 % больных с недостаточностью витамина В12. Типичны симптомы анемии.
Недостаточность фолиевой кислоты приводит к аналогичному синдрому и развивается при мальабсорбции, алкоголизме, у пожилых людей, заболеваниях кишечника, болезни Крона, язвенном колите и у больных, получающих антиконвульсанты. Некоторый риск развития недостаточности фолиевой кислоты есть у беременных женщин.
Наследственная спастическая параплегия Штрюмпеля
Сирингомиелия обычно проявляется полостью в центральном сером веществе, но последняя может распространяться в область передних или задних рогов. Самая частая локализация - шейный или верхне-грудной отдел спинного мозга (реже может наблюдаться и в поясничном отделе и в области ствола). У взрослых часто находят мальформацию Арнольда-Киари I типа; у детей - более грубую мальформацию. Постравматическая сирингомиелия выявляется у 1-3 % больных, перенесших тяжёлую травму спинного мозга. Опухоли спинного мозга и воспалительные процессы также могут вести к образованию сирингомиелических полостей. Боль, слабость и атрофия мышц чаще одной руки, сколиоз и диссоциированные нарушения чувствительности (снижение болевой и температурной при сохранности тактильной и глубокой чувствительности) относятся к кардинальным проявлениям сирингомиелии. При большой полости вовлекаются задние и боковые столбы (сенситивная атаксия в ногах и нижний спастический парапарез, нарушение тазовых функций), а также вегетативные проводники (синдром Горнера, ортостатическая гипотензия). Сирингобульбия проявляется такими типичными симптомами как односторонняя атрофия языка, тригеминальные боли или гипестезия в зонах Зельдера, паралич мышц мягкого нёба и гортани, головокружения и нистагм. В диагностике помогает МРТ.
Полиомиелит - вирусное заболевание, начинающееся остро после инкубационного периода длительностью 2-10 дней в виде общеинфекционных симптомов. Через 2-5 дней развиваются асимметричные прогрессирующие вялые параличи, чаще поражающие проксимальные отделы нижних конечностей. Примерно через неделю начинают появляться атрофии в парализованных мышцах. У 10-15 % больных вовлекаются мышцы глотки, гортани или мимические мышцы. Диагноз подтверждается высевом вируса полиомиелита из мазка (отделяемое из носоглотки, кал) и редко из ликвора или крови. Полезно учитывать также эпидемиологическую обстановку.
Среди других инфекций наиболее актуальной становится ВИЧ-инфекция, которая также может приводить к миелопатии. Вакуольная миелопатия наблюдается примерно у 20 % больных СПИДом и характеризуется поражением задних и боковых столбов спинного мозга преимущественно на шейном уровне. Клинические проявления развиваются медленно и вариируют от лёгкого нижнего парапареза с сенситивной атаксией до параплегии с грубыми тазовыми расстройствами. МРТ обнаруживает гиперинтенсивные сигналы в Т2-взвешенных изображениях в области кортикоспинальных трактов и задних столбов спинного мозга. Микроскопически (аутопсия) - картина вакуольной миелопатии.
Болезнь Лайма (боррелиоз) имеет три стадии течения. Первая проявляется характерной эритемой; вторая - спустя месяцы после первой протекает как менингит или менингоэнцефалит. Одна треть пациентов представлена полинейропатическим синдромом, который носит название синдрома Банварта (Banwarth) или синдрома Гарин-Буйадокса (Garin-Bujadoux). Третья стадия может проявиться спустя месяцы и даже годы после инфицирования и проявляется артритом и симптомами поражения головного мозга и спинного мозга, краниальных и периферических нервов. Миелит развивается примерно у 50% больных и проявляется прогрессирующим пара- или тетрапарезом с сенсорными расстройствами и нарушением функций тазовых органов. Поперечный миелит развивается на грудном и поясничном уровне спинного мозга. Остаётся не ясным, вызвана ли третья стадия прямым повреждающим действием спирохеты или связана с параинфек-ционными иммунными нарушениями. В ликворе плеоцитоз (200-300 клеток и выше), высокое содержание белка, нормальный или пониженный уровень сахара, повышенный синтез IgG. В крови и в ликворе - повышенное содержание антител. МРТ выявляет фокальное или диффузное нарастание интенсивности сигнала в шейном отделе спинного мозга у некоторых больных.
Цирроз печени, порто-кавальный шунт
Цирроз печени и порто-кавальтный шунт могут приводить не только к энцефалопатии, но и к миелопатии с медленно прогрессирующим нижним парапарезом. У некоторых больных (редко) это основной неврологический синдром печёночной недостаточности. Характерна гипераммониемия.
Миелопатия неизвестной этиологии
Диагностические исследования у больных с хронической миелопатией
Общее соматическое обследование (для исключения системных заболеваний, нейрофиброматоза, инфекции, злокачественной опухоли, заболеваний печени, желудка, аорты и т.д.), неврологическое исследование для исключения заболевания на церебральном уровне и уточнения уровня спиналь-ного поражения; КТ или МРТ для измерения ширины позвоночного канала, исключения интрамедуллярных процессов; миелография для исключения экстрамедуллярной компрессии спинного мозга; вызванные потенциалы для оценки афферентации от периферических нервов к спинному мозгу и далее к головному мозгу; люмбальная пункция (для исключения инфекционного миелита, карциноматозного менингита или рассеянного склероза); необходима и ЭМГ (например, для исключения мультифокальной моторной нейропатии или (энцефало) миелополинейропатии).

[14], [15], [16], [17], [18]
Общие сведения
Миелопатия спинного мозга — это тяжелый соматический синдром, обобщающий различные по этиологическому признаку поражения спинного мозга, сопутствующий многочисленным патологическим процессам и проявляющийся нейродегенеративными изменениями в отдельных спинномозговых сегментах имеющий, как правило, хроническое течение.
Миелопатия всегда возникает вследствие различных патологических нарушений в организме (осложнение дегенеративно-дистрофических заболеваний позвоночника, травм и опухолей позвоночного столба, патологий сосудистой системы, токсического воздействия, соматических заболеваний и инфекционных поражений).
В зависимости от этиологического фактора, т.е. от заболевания, ставшего предпосылкой развития миелопатии, при постановке диагноза указывается эта болезнь/патологический процесс, например, сосудистая, диабетическая, компрессионная, алкогольная, вертеброгенная, ВИЧ-ассоциированная миелопатия и др., то есть таким образом указывается на происхождение синдрома (природу поражения спинного мозга). Очевидно, что при разных формах миелопатии спинного мозга лечение будет существенно отличаться, поскольку необходимо воздействие на основную причину, которая вызвала соответствующие изменения. По МКБ-10 миелопатия кодируется G95.9 (Болезнь спинного мозга неуточненная).
Достоверно точной информации о частоте встречаемости в целом миелопатии нет. Существует лишь информация о некоторых наиболее распространенных причинах ее формирования. Так в США ежегодно происходит от 12 до 15 тысяч травм спинного мозга, а у 5%-10% пациентов со злокачественными опухолями существует высокая вероятность метастазов в эпидуральное пространство позвоночника, что является причиной более 25 тысяч случаев миелопатии в год.
Некоторые виды миелопатии являются относительно редкими (сосудистая миелопатия), другие (цервикальная спондилогенная миелопатия) встречается у почти 50% лиц мужского пола и 33% у женщин в возрасте после 60 лет, что обусловлено выраженностью дегенеративных изменений в структурах позвоночного столба и нарастание проблем со стороны сосудистой системы, характерных для людей пожилого возраста. Наиболее часто поражается шейный и поясничные отделы позвоночника и значительно реже встречается миелопатия грудного отдела позвоночника.
Патогенез
Патогенез развития миелопатии существенно различается в зависимости от заболевания, вызвавшего тот или иной вид миелопатии. Во множестве случаев патологические процессы, лежащие в основе развития заболевания, локализуются вне спинного мозга и рассмотреть их в пределах одной статьи не представляется возможным.
Классификация
В основу классификации положен этиологический признак, в соответствии с которым выделяются:
- Вертеброгенная (дискогенная, компрессионная, спондилогенная) — может быть обусловлена, как травмами позвоночника (посттравматическая), так дегенеративными изменениями в позвоночном столбе (смещение позвонков, остеохондроз, спондилез с выраженным разрастанием остеофитов, стеноз спинномозгового канала, грыжа межпозвоночного диска и др.).
- Дисциркуляторная (ишемическая) — сосудистая, атеросклеротическая, дисциркуляторная, развивается вследствие медленно прогрессирующей хронической недостаточности (ишемии) спинномозгового кровообращения.
- Инфекционная — развивается под воздействием патогенной микрофлоры (энтеровирусы, вирус герпеса, бледная трепонема) и часто является следствием септицемии, пиодермии, остеомиелита позвоночника, СПИДа, болезни Лайма и др.
- Миелопатии, вызванные различного рода интоксикациями и физическими воздействиями (токсические миелопатии; лучевая миелопатия).
- Метаболическая — обусловлена метаболическими расстройствами и осложнением эндокринных заболеваний.
- Демиелинизирующая. В ее основе лежат патологические процессы, вызывающие разрушение (демиелинизацию) миелиновой оболочки нейронов, что приводит к нарушению процессов передачи импульсов между нервными клетками спинного и головного мозга (рассеянный склероз, болезнь Бало, болезнь Канавана и др.).
По локализации патологического процесса выделяется:
- Миелопатии шейного отдела позвоночника (син. цервикальная миелопатия).
- Миелопатии грудного отдела позвоночника.
- Миелопатии поясничного отдела.
Причины
К основным причинам развития миелопатий относятся:
- Компрессия (сдавливание), возникающая в результате травм позвоночника со смещением позвоночных сегментов, спондилолистеза, спондилеза, первичной/метастатической опухоли спинного мозга, эпидурального абсцесса и гематомы, субдуральной эмпиемы, грыжи межпозвонкового диска, туберкулезного спондилита, подвывиха в атлантоаксиальном сочленении, вторичного спаечного процесса и др.
- Нарушение кровообращения в спинном мозге, обусловленное вышеперечисленными причинами, так и различного рода сосудистой патологией, которая формирует медленно прогрессирующую хроническую недостаточность кровоснабжения: атеросклероз, эмболии, тромбозы, аневризма, венозный застой, развивающимся вследствие сердечно-легочной/сердечной недостаточности, сдавление венозных сосудов на различных уровнях позвоночника.
- Воспалительные процессы с локализацией в спинном мозге, обусловленные патогенной микрофлорой, травмой или в силу других обстоятельств (спинальный арахноидит, туберкулез, болезнь Бехтерева, миелит и др.).
- Нарушение процессов метаболизма в организме (гипергликемия при сахарном диабете).
Несмотря на многообразие причин, основной предпосылкой формирования миелопатии принято считать прогрессирующий длительно протекающий остеохондроз (вертеброгенная, дискогенная, компрессионная, дегенеративная миелопатия).
Симптомы
Симптомы миелопатии варьируют в широком диапазоне в зависимости от причин заболевания, уровня поражения, тяжести состояния, характера патологического процесса (острый/хронический). К общим симптомам относятся:
- Постоянный/возникающий при движении интенсивный болевой синдром в спине ноющего/тупого характера.
- Онеменение верхних/нижних конечностях, слабость, нарушения мелкой моторики (при застегивании одежды, письме и др.).
- Снижение в различной степени температурной и болевой чувствительности, появление дисфункции тазовых органов (мочеиспускания).
- Развитие сочетанных спастических парезов и параличей, вызывающих нарушения походки.
Из всего многообразия видов миелопатий рассмотрим лишь несколько, наиболее часто встречающихся в тех или иных отделах позвоночника.
Шейная спондилогенная миелопатия относится к одной из частых причин дисфункции спинного мозга нетравматического характера у людей старшего возраста с развитием спастического тетра- и парапареза. Ведущим патофизиологическим механизмом этого заболевания является ишемия спинного мозга, обусловленная его компрессией с нарастающими дегенеративными процессами структур шейного отдела позвоночного столба (фото ниже).
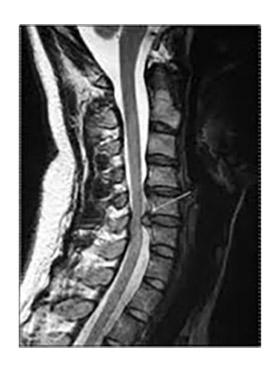
Симптомы отражают нарушения функции верхнего мотонейрона, поражение задних столбов спинного мозга и пирамидных трактов. Градация выраженности нарушения во многом определяется конкретным механизмом развития миелопатии. Так, при компрессионном характере поражении шейного отдела отмечается сочетанность нижнего спастического парапареза и спастико-атрофического пареза рук.
При этом, характерно их изолированное проявление или преобладание расстройств двигательных над чувствительными. Основными жалобами являются: боль в руках с латеральной/медиальной стороны, затруднения при выполнении тонких движений, парестезии в руках, слабость и неловкость в ногах, нарушение походки, развитие нейрогенного мочевого пузыря.
Пирамидный синдром характеризуется несимметричным спастическим тетрапарезом в руках, что обусловлено поражением глубоких пирамидных проводников, отвечающих за верхние конечности. Атрофический синдром проявляется слабостью в мышцах верхних конечностей, атрофиями и фибриллярными подергиваниями, низкими сухожильными рефлексами верхних конечностей.
Цервикальная миелопатия при сосудистом варианте развития миелопатии (сосудистая миелопатия шейного отдела) характеризуется более выраженными и распространенными по длиннику двигательными спинальными сегментарными расстройствами, сочетающихся с ишемией структур входящих в бассейн кровоснабжения передней спинальной артерии (фасцикуляция мышц, отсутствие/снижение рефлексов на руках, амиотрофии).
Наиболее часто встречается дискогенная миелопатия поясничного отдела напрямую обусловленная повреждением межпозвоночного диска, являющейся одним из осложнений остеохондроза позвоночника у пациентов в возрасте после 45 лет и характеризуется хроническим течением. Реже причиной дискогенной миелопатии являются травмы позвоночника и для такой патологии характерно крайне острое течение.
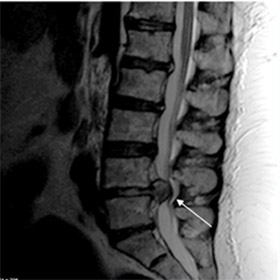
Развитие заболевания обусловлено дегенеративными изменениями в межпозвоночном диске, которые приводят к растяжению/разрыву фиброзного кольца диска и к отрыву его периферических волокон от тел позвонков. Как следствие происходит смещение диска в заднелатеральном направлении, что и приводит к компрессии спинного мозга и прилегающих кровеносных сосудов (фото ниже).
В симптоматике дискогенной поясничной миелопатии наиболее часто встречаются интенсивная радикулярная боль, парезы дистальных отделов ног, снижение мышечной силы ног, нарушение функции органов таза и снижение чувствительности в сакральных сегментах.
Дискогенная миелопатия может осложняется спинальным инсультом (острым расстройством кровообращения) с развитием синдрома трансверзального поражения спинного мозга, для которого характерны сочетание спинальных параличей нижних конечностей с тазовыми нарушениями и глубокой циркулярной гипестезией.
Анализы и диагностика
В основе диагностики миелопатий мануальный осмотр, проверка чувствительности/рефлексов в определенных точках и инструментальные методы исследования, включающие:
- Обзорную/прицельную рентгенографию позвоночного столба в нескольких проекциях.
- Электронейрограмму.
- Компьютерную томографию.
- Магнитно-резонансную томографию.
- Контрастные методы исследования (дискография, пневмомиелография, миелография, веноспондилография, эпидурография).
При необходимости (подозрение на отравление тяжелыми металлами, дефицит витамина В12) назначаются лабораторные исследования. При подозрении на инфицирование проводится спинномозговая пункция.
Лечение
Поскольку миелопатия является обобщенным термином универсальное (стандартизованое для всех случаев) лечение отсутствует, и лечебная тактика определяется в каждом конкретном случае в зависимости от причин, лежащих в основе развития миелопатии. Из общих при принципах лечения можно отметить:
- Для купирования болевого синдрома, уменьшения отека и снижения воспалительного процесса назначаются нестероидные противовоспалительные препараты (Индометацин, Ибупрофен, Ортофен, Диклофенак, Мелоксикам и др.). При сильно выраженной боли, обусловленной сдавлением нервных корешков, назначаются стероидные гормоны (Преднизолон, Дексаметазон и др.).
- Для снятия спазма мышц и уменьшения ощущений назначаются миорелаксанты (Мидокалм, Сирдалуд, Баклосан, Толперизон).
- С целью защиты тканей от гипоксии и нормализации метаболизма используются Актовегин, Церебролизин, Пирацетам и др.
- При наличии инфекции назначаются антибактериальные препараты с учетом чувствительности возбудителя заболевания.
- При необходимости — препараты, восстанавливающие хрящевую ткань (Глюкозамин с хондроитином, Алфлутоп, Артифлекс Хондро, Румалон и др.).
- При ишемической миелопатии назначаются сосудорасширяющие препараты (Папаверин, Кавинтон, Но-Шпа, и нейропротекторы (Глицин, Луцетам, Гамма-аминомасляная кислота, Ноотропил, Гаммалон и др. Для нормализации кровообращения в мелких сосудах и реологических свойств крови — Трентал, Танакан, Пентоксифиллин.
- Для укрепления иммунитета назначаются витаминно-минеральные комплексы или витамины В1 и В6.
Читайте также:



