Микроскоп для грыж диска
В нашем распоряжении недавно появился супер современный микроскоп и мы решили сравнить существующие методики.
Представляем вашему вниманию первое наблюдение.
Пациент поступил с левосторонней межпозвонковой грыжей диска L4-L5. Дискогенным радикулитом.
Томограммы. 

В операционной пациент уложен на живот и проведена разметка места доступа под рентгеном.

Игла в проекции нашего межпозвонкового промежутка.

Рассечены мягкие ткани и скелетирован межпозвонковый промежуток, визуализирована желтая связка.

Кроме того в нашем отделении появились специальные крайне удобные ранорасширители, позволяющие осуществить микродоступ.
Выполняется еще один рентген-контроль и верификация необходимого промежутка.

Видео. Этап интерламинэктомии.
Желтая связка удалена и вскрыт позвоночный канал.

Видео. Смещение корешкового нерва и обнаружение диска.
Перфорирована задняя продольная связка и проникновение в межпозвонковое пространство.

Бригада хирургов за работой.

Видео. Удаление диска ложками и конхотомами.
Диск удален в необходимом объеме.

Видео пульсации корешка и ТМО.
Окончательный вид невральных структур. Черным заштрихован корешок, а синим ТМО.

Итак, выводы, напрашивающиеся сами собой:
Оперировали: Воробьев А В, Хуштюк О Д.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.
Грыжа межпозвонкового диска — одна из частых причин болей в спине, а от периодических спинальных болей в пояснично-крестцовой области страдает от 60 до 80% взрослого населения Земли [1] . Лечение грыж межпозвонковых дисков чаще всего длительное и консервативное, но при отсутствии эффекта можно прибегнуть к хирургическому вмешательству.
Наиболее распространенной в настоящее время является операция с удалением пораженного диска — дискэктомия . Также в процессе операции могут быть удалены участки связок, остеофиты, фрагменты тел или дуги позвонков ( ламинэктомия ). Для уменьшения давления на нервные корешки производится укрепление соседних позвонков с помощью специальных вставок или стержней. Все эти операции выполняются при открытом доступе, то есть с разрезом кожи.
Более современная версия дискэктомии — микродискэктомия . Это операция, проводимая с помощью мощного микроскопа. Использование микроскопа позволяет проводить сложные высокоточные операции, меньше повреждать окружающие ткани и уменьшить выполняемый разрез.
Еще одним направлением развития спинальной хирургии являются малоинвазивные операции, без разрезов. В этом случае сокращается период восстановления после операции и достигается хороший эстетический эффект. Все виды операций по удалению грыжи позвоночника имеют свои показания и противопоказания. Но если раньше не было никаких альтернатив, кроме открытой операции, то теперь у пациента и нейрохирурга есть выбор.
Виды малоинвазивных операций по удалению грыжи позвоночника
Все подобные вмешательства можно разделить на две группы: эндоскопические операции по удалению грыжи межпозвонкового диска и нуклеопластика.
Эндоскопическая дискэктомия
В настоящее время это один из самых востребованных методов операции по удалению грыжи позвоночника.
Преимущества эндоскопических операций:
- визуальный контроль уменьшает вероятность повреждения нервного корешка;
- минимальное повреждение тканей — для операции нужен разрез около десяти миллиметров;
- отсутствует необходимость удалять участки позвонков или связок для облегчения доступа, а значит, сохраняется естественная стабилизация позвоночно-двигательного сегмента;
- уменьшается боль в период восстановления, пациент может быть выписан из клиники уже на следующий день.
- некоторые виды грыж анатомически не подходят для эндоскопии: например, медианные грыжи в шейном сегменте позвоночника чаще требуют операцию с открытым передним доступом.
Эндоскопическая дискэктомия выполняется с использованием эндоскопа, при помощи которого хирург видит область операции. Для введения эндоскопа нужен разрез около 10 мм — этого достаточно, чтобы специальными инструментами удалить то, что сдавливает нерв. Вмешательство проводится под общим наркозом, длительность операции — около часа.
Практикуется также микроэндоскопическая дискэктомия — сочетание эндоскопической техники и микрохирургических манипуляций. Разрез при этом составляет 12 мм.
Показания к эндоскопической операции по удалению грыжи позвоночника:
- грыжа межпозвонкового диска, подтвержденная МРТ;
- болевой синдром более 4 недель;
- отсутствие эффекта от консервативной терапии.
- нестабильность в позвоночно-двигательном сегменте;
- остеофиты, спондилолистез, сужение позвоночного канала;
- повторные грыжи межпозвонковых дисков.
Нуклеопластика
Это операция, при которой не требуется удалять диск целиком. Мишенью для нуклеопластики является только ядро межпозвонкового диска.
Цель нуклеопластики — уменьшить давление в пульпозном ядре межпозвонкового диска. При этом уменьшается выбухание фиброзного кольца, и в результате прекращается сдавление нервного корешка. Существуют различные виды нуклеопластики в зависимости от типа действующей силы:
- холодная плазма;
- гидропластика (жидкость под давлением);
- механическое воздействие;
- радиочастотная абляция;
- лазерное излучение.
Лазерное воздействие, или вапоризация, вызывает резкое повышение температуры, при этом происходит испарение ядра. Однако этот метод нередко приводит к осложнениям — ожогам окружающей ткани, что ухудшает заживление.
Наиболее распространенным методом является действие холодной плазмы, или коблация (сокращение от cold ablation, холодное разрушение). В отличие от лазерного или радиочастотного воздействия коблация не обжигает ткани. Применение холодной плазмы в медицине началось еще в 80-х годах, а первый прибор на основе холодной плазмы был предложен в 1995 году. С этого момента метод коблации активно развивался.
Процедура нуклеопластики проводится под местным обезболиванием. Точность обеспечивается постоянным рентгенологическим контролем. Через прокол 2–3 мм к ядру диска подводится игла с электродом, через который на ядро воздействует холодная плазма. В результате уменьшается размер пульпозного ядра, фиброзное кольцо больше не сдавливает нервный корешок. Вся операция занимает полчаса, госпитализация пациента не требуется.
Показания к нуклеопластике:
- наличие грыжи или протрузии межпозвонкового диска;
- выраженный болевой синдром;
- отсутствие эффекта от консервативного лечения в течение трех–четырех недель.
В 70–80% случаев применения нуклеопластики наблюдается положительный результат.
Однако не всегда расположение или строение грыжи позволяет применять малоинвазивные технологии. При некоторых видах грыж предпочтение отдается операциям открытого типа.
Грыжи межпозвонкового диска можно распределить по уровню их расположения в позвоночнике, по положению грыжи в диске, а также по особенностям строения самой грыжи.
По локализации , или уровню расположения, можно выделить:
- грыжи пояснично-крестцового отдела позвоночника, самые часто встречающиеся, более 80% случаев радикулита связаны именно с грыжей диска [2] ;
- грыжи шейного отдела встречаются гораздо реже, около 4% от всех дегенеративно-дистрофических поражений позвоночника [3] ;
- грыжи грудного отдела позвоночника являются самыми редкими.
По расположению грыжи относительно средней оси позвоночника можно выделить такие виды, как:
- срединные (медианные, центральные) — грыжи, которые расположены по центру относительно середины позвонка, могут сдавливать половину спинного мозга или полностью;
- парамедианные — грыжи, которые смещены от центральной оси; опасность данного вида грыжи — сдавление спинного мозга с одной из сторон;
- боковые (латеральные) — грыжи, которые растут вбок и прилежат к дужкам позвонков;
- фораминальные — грыжи, проникающие в межпозвонковое отверстие, в котором проходят нервные корешки; особенность этих грыж — сильная боль.
Грыжи межпозвонкового диска различаются также по стадиям образования :
- небольшое выпячивание диска — 2–3 мм;
- протрузия — выпячивание размером более 5 мм;
- экструзия — практически все ядро выступает за пределы межпозвонкового диска.
Заключительным этапом будет постепенное разрушение диска и срастание соседних позвонков между собой.
В отдельный тип выделена секвестрированная грыжа. Она возникает, когда от грыжевого выпячивания отделяется участок ядра и попадает в спинномозговой канал.
Независимо от выбранного метода удаления грыжи позвоночника, процесс лечения включает в себя три этапа:
- подготовку к операции (проведение обследования, консервативное лечение при необходимости);
- непосредственно хирургическое вмешательство;
- восстановительный период после операции.
Подробнее рассмотреть каждый из этапов можно на примере эндоскопического удаления грыжи диска позвоночника, так как эта операция широко применяется и хорошо себя зарекомендовала.
Подготовка к операции
Перед эндоскопической операцией врач проводит осмотр пациента, анализирует предыдущее лечение. Операция назначается только в том случае, если консервативная терапия проводилась в адекватном объеме в течение четырех месяцев и не принесла результата. Также перед операцией может потребоваться проведение МРТ позвоночника с продольными срезами. Врач оценивает результаты обследования, обсуждает с пациентом возможные исходы. Если операция проводится под общим наркозом, то пациент также встречается с анестезиологом.
Проведение операции
Операция проводится в положении пациента на боку или на животе. С помощью небольшого надреза хирург формирует канал для доступа к грыже. При этом ткани обычно не разрезаются, а аккуратно раздвигаются, в результате ускоряется восстановление после операции. В созданный канал вводится специальный эндоскоп, который позволяет хирургу увидеть область операции и аккуратно удалить все, что привело к сдавлению нервного корешка. После удаления хирург извлекает все инструменты и накладывает небольшой внутрикожный шов на место разреза. Процедура длится около часа.
Восстановление после операции
Обычно через два часа после эндоскопической операции пациенту разрешают вставать, а если все прошло хорошо, то уже через 12–24 часа выписывают домой. В некоторых случаях хирург может назначить прием нестероидных противовоспалительных средств. Также необходимо избегать нагрузок, в частности наклонов и поворотов, особенно в первые недели после процедуры.
Благодаря современным малоинвазивным операциям пациенты могут избавиться от проблем, вызванных грыжей диска, и быстрее вернуться к обычной жизни. К сожалению, даже самые современные методы не дают 100% гарантии излечения. Также бывают случаи рецидива грыж, особенно при несоблюдении рекомендаций специалиста. Поэтому для успешного лечения очень важно взвешенно выбирать врача и тип операции.

Не забывайте о простейшей профилактике: при сидячей работе каждые час–два вставайте с кресла и делайте небольшую разминку — хотя бы пройдитесь по офису. Следите за осанкой, сохраняйте правильное положение. Старайтесь больше двигаться.
Грыжи различают по локализации, размеру, давности возникновения, уровню позвоночника, на котором произошло образование грыжи.
Грыжа Шморля - это рентгенологический феномен пустоты в теле позвонка, с основанием, обращенным в сторону диска. Описан немецким врачом в начале XX столетия. Такие изменения в телах позвонков не играют никакой роли в опорной и динамической функции позвоночника, и не требуют специального лечения. Современные спинальные хирурги говорят так - "что-то вроде родинки на позвонке"
Передняя грыжа диска - благоприятный, но редко встречающийся тип грыжи. Выпадение грыжи кпереди от тела позвонка часто обнаруживается случайно, специального лечения не требует.
Задняя грыжа диска - общее название грыж диска, которые можно лечить хирургическим путем, иными словами - это грыжа, выпавшая назад, в просвет позвоночного канала. Наиболее часто встречающийся вариант грыжи межпозвонкового диска. При неэффективности консервативного лечения на протяжении 4-8 недель - показана операция на позвоночнике.
| Медианная грыжа межпозвонкового диска - редкое расположение грыжевого выпячивания, практически всегда - на уровне L5-S1. При большом размере грыжи диска операция выполняется обязательно - для предупреждения нарушения функции тазовых органов. | 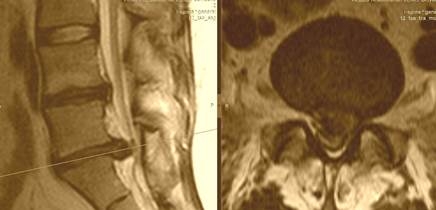 |
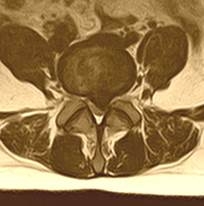 | Парамедианная грыжа диска - самый часто встречающийся тип грыжи диска, среди пациентов, попадающих к хирургу, когда грыжевой мешок выпячивается в проекции манжетки корешка (самое болезненное место у нерва), а также вызывает компрессию дурального мешка и проходящих в нем нескольких нервных корешков, что смазывает классическую неврологическую картину заболевания. Пациенты с такими грыжами могут достаточно долго - порой до полугода - с переменным успехом лечиться у невролога, пока не попадут на консультацию к нейрохирургу, и, испытав долгий период постоянной боли, - приходят к выводу о неизбежности операции. при этом в послеоперационном периоде многие сожалеют, что так долго терпели, и не знали о том, что операция на позвоночнике - это легкий и быстрый путь жить без боли |
| Латеральная грыжа межпозвонкового диска - второй по частоте вариант расположения грыжи диска, когда хрящ прорывает все связки позвоночника и занимает положение в латеральном кармане - наиболее узком месте у входа нервного корешка в просвет позвоночного канала. Как правило, обычные обезболивающие никогда не снимают полностью боли в ноге при таком расположении грыжи диска. Пациенты, быстро испробовав на себе различные варианты терапии, как только узнают об истинной причине болей - быстро соглашаются на операцию на позвоночнике. | 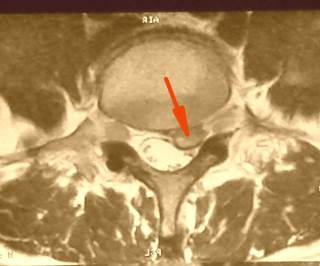 |
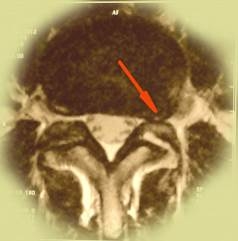 | Фораминальная грыжа диска - редкий тип грыж диска, может сочетаться с истмическим спондилолизом, который в свою очередь дагностируется при спиральной компьютерной томографии. Сложен в диагностике, так как в просвете позвоночного канала грыжи не находят, но боли очень сильные. В этом случае небольшая - 3-4мм грыжа диска располагается в самом узком месте - фораминальном отверстии, где совсем небольшой кусочек хряща может сильно зажать нервный корешок. Лечение исключительно хирургическое. |
Экстрафораминальная грыжа диска - также достаточно редкий и сложный в диагностике тип грыжи, его еще можно назвать как задне-боковая грыжа диска - в этом случае большой секвестр прорывает фиброзное кольцо по задне-боковой поверхности, попадает в область сосудисто-нервного пучка, раздвигает нервы и сосуды, и со всех сторон окутывает нервный корешок. При этом боль четко соответствует одному больному корешку, постоянна, не зависит от положения тела. Хирургическое лечение всегда приводит к быстрому снятию болевых симптомов.
Секвестрированная грыжа межпозвонкового диска - грыжа диска с отшнуровавшимся кусочком пульпозного ядра. 100% показания к операции.
Врачи по данной специализации:
ПРЕДСТАВЛЯЕМ ИННОВАЦИОННОЕ РЕШЕНИЕ В ОБЛАСТИ ЛЕЧЕНИЯ МЕЖПОЗВОНОЧНЫХ ГРЫЖ И ПРОТРУЗИЙ
Метод Disc-FX ® (диск эф-икс) – абсолютно новая технология малоинвазивной операции при грыже или протрузии межпозвонкового диска! В настоящее время операция выполняется только в российско-израильском Центре Ре-Клиник в Москве. Метод разрешен в России с декабря 2019 года. В мире применяется с 2000 года. Эффективность лечения сравнима с микродискэктомией (95%).
Краткая информация о методе DISС-FX
Малоинвазивная операционная система последнего поколения Disc-FX разработана компанией ELLIQUENCE (США) для лечения грыж и протрузий межпозвонковых дисков.

Благодаря эндоскопическому сопровождению, простоте и удобству инструментария, достигается точность выполнения процедуры. Это позволяет быстро и безопасно провести вмешательство на пораженном диске. Метод практически лишен рисков открытых операций.
По мнению основателя Ре-Клиник профессора Рувена Гепштейна, применение в России высокотехнологичной инновационной разработки Disc-FX позволит сделать серьезный прорыв в области малоинвазивного лечения таких дегенеративных заболеваний позвоночника, как протрузии и грыжи дисков. Этот прогноз основан на технической простоте метода и оценке его применения в клиниках Израиля, первыми взявшими Disc-FX на вооружение.
Полное название операции:нуклеотомия межпозвонкового диска с использованием системы Disc-FX
Биофизическая цель операции: декомпрессия межпозвонкового диска, устранение дефекта фиброзного кольца, прекращение механического давления протрузии или грыжи на нерв
Клиническая цель операции: устранение дискогенного болевого синдрома, восстановление функциональных свойств диска и нарушенной проводимости нервных корешков; профилактика прогрессирования неврологических осложнений
Метод Disc-FX признан израильскими нейрохирургами наиболее эффективной альтернативой микродискэктомии. Процессы сжатия и уплотнения, происходящие в оперированном диске после процедуры, препятствуют развитию в нём рецидива грыжевого процесса. При наличии показаний для удаления позвоночной грыжи методами Disc-FX или микродискэктомии, выбор делается в пользу наиболее щадящей и безопасной нуклеотомии Disc-FX.
СПРАВКА:
микродискэктомия – классический общепринятый хирургический способ
скальпельного удаления грыжи с использованием микроскопа; открытая
операция с доступом к диску посредством разреза прилежащих тканей;
проводится под эндотрахеальным общим наркозом длительностью 3-4 часа
и госпитализацией в стационар до 5-ти дней; к минусам микродискэктомии
относятся длительная нетрудоспособность - до 30 дней, разрез тканей
с наложением швов, вероятность рецидива грыжи, запрет сидячего положения
на 2 недели, необходимость реабилитации;
Этапы проведения Disc-FX:
- анестезия по типу медикаметозного сна
- введение в диск инструмента для нуклеотомии и холодноплазменной нуклеопластики
- радиоволновая аннулопластика с целью герметизации дефектов фиброзного кольца
- извлечение инструментов
- наложение повязки
Процедура нуклеотомии Disc-FX проводится под постоянным двойным рентген-эндоскопическим контролем. Это позволяет хирургу решать задачи точной навигации при движении инструмента в пораженном диске и на каждом этапе операции проводить визуальную оценку ее результатов.
При выполнении процедуры пациент находится в состоянии неглубокого медикаментозного сна. Время пребывания в стационаре - несколько часов, трудоспособность не нарушается, реабилитации не требуется.
В стоимость включены: предоперационное обследование и консультации специалистов, индивидуальные расходные материалы, стандартные медикаменты, пребывание в палате, операция, анестезиологическое обеспечение, выписные медицинские документы и справки
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ

Что такое грыжа диска
Дегенеративные заболевания позвоночника и боли в спине выходят на первое место по причинам временной нетрудоспособности во всем мире. Наиболее частая причина длительных болей в спине – это межпозвонковая грыжа.

Грыжей диска называют выпячивание студенистого ядра через разрывы хрящевого кольца диска. Разрыв фиброзного кольца может быть частичным или полным, может быть вообще отрыв части диска (секвестрация) и смещение его за пределы межпозвонкового пространства.
Выпячивание ядра и секвестры диска могут сдавливать спинной мозг (срединная грыжа) или же (чаще) грыжа сдавливает нервные корешки, выходящие из спинного мозга через межпозвонковые отверстия. Межпозвонковая грыжа наиболее часто встречается на поясничном уровне, реже – в шейном, и крайне редко – в грудном.
В результате сдавления нервных корешков пациент мучается от болей в спине и по ходу иннервации ущемленного нерва (может болеть вся нога или вся рука). Часто помимо болей развивается и нарушение функции конечностей – мышечная слабость вплоть до пареза. При сдавлении спинного мозга или конского хвоста может быть нарушение функционирования органов малого таза (недержание или задержка мочи и кала).
Актуальность проблемы
К сожалению, радикальных методов лечения дегенеративных изменений позвоночника и межпозвонковых грыж не существует. Есть различные способы консервативного лечения, которые направлены в основном на облегчение симптомов. В большинстве случаев они эффективны и могут привести к длительной ремиссии.
Однако примерно в 20% случаев консервативные методы не дают эффекта. Тогда встает вопрос: или оформлять инвалидность и всю жизнь принимать обезболивающие лекарства, или решиться на операцию.

Суть любой операции при грыже диска – это устранение симптомов сдавления. Нужно убрать грыжу с частью поврежденного диска или весь диск.
До недавнего времени самой распространенной операцией была открытая дискэктомия. Эта операция очень травматична: большой разрез, рассечение мышц и связок, скусывание остистых отростков, удаление дужек одного или нескольких позвонков, удаление диска. После операции очень длительный период восстановления. Кроме того, отдаленные результаты показали, что в 20-25% эффекта от нее нет. Такое обширное удаление важных для позвоночника структур приводит к повышенной нагрузке на соседние позвонки, грыжа рецидивирует.
В спинальной хирургии существует специальный термин – синдром неудачных операций на поясничном отделе позвоночника (Failed Back Surgery Syndrome – FBSS).
Пациенты, наслушавшись отзывов, боятся и отказываются от операций.
Поэтому так остро стоит вопрос о внедрении малоинвазивных операций, которые должны соответствовать следующим принципам:
- Операция должна эффективно устранить проблему не менее чем в 90% случаев.
- Травматизация окружающих тканей должна быть минимальной.
- Период реабилитации максимально короткий.
Суть операции микродискэктомии

Суть операции – через небольшой разрез кожи с помощью микроинсрументов под контролем микроскопа хирург проникает в межпозвонковое пространство, удаляет грыжу и части диска, сдавливающие нерв.
Костные структуры при этом почти не страдают, большая часть диска остается на месте, стабилизационная функция позвоночника не нарушается.
Травма тканей во время операции небольшая, осложнения возникают редко, период реабилитации короткий. При возникновении рецидива операцию можно повторить.
Показания к микродискэктомии
Подготовка к микродискэктомии
Для определения показаний к операции необходимо тщательно обследоваться. Обязательным обследованием при подозрении на грыжу диска является МРТ позвоночника. Если есть противопоказания к МРТ, проводится КТ (компьютерная томография).

Перед операцией проводится стандартное обследование:
- Анализы крови с определением количества гемоглобина, эритроцитов, лейкоцитов, тромбоцитов и свертываемости.
- Общий анализ мочи.
- Сахар крови.
- Биохимический анализ с определением креатинина, мочевины, билирубина, печеночных трансаминаз, общего белка.
- Коагулограмма крови.
- Исследование сыворотки на наличие антител к инфекционным заболеваниям (сифилис, гепатиты, ВИЧ).
- Электрокардиограмма.
- Флюорография органов грудной клетки.
- Осмотр терапевта.
- Осмотр гинеколога для женщин.
В некоторых случаях врач может назначить дополнительные обследования: ФГДС, ЭХОКГ, исследование функции легких, осмотры кардиолога, эндокринолога, пульмонолога.
Микродискэктомию отложат в случае:
- Острого заболевания (обычной простуды или другой инфекции до полного выздоровления),
- Декомпенсации хронического заболевания (болезни сердца, легких, сахарного диабета). Операция возможна после лечения и улучшения состояния,
- Тромбофлебите вен нижних конечностей,
- Нарушениях свертываемости крови,
- Инфекциях кожи спины.
Ход операции микродискэктомии поясничного отдела
Микрохирургическую дискэктомию проводят под общим внутривенным наркозом. Положение пациента – на боку или на животе на мягкой раме (ноги при этом опущены вниз и согнуты в тазобедренных и коленных суставах).
Перед самой операцией проводят рентгеноскопию для точного определения разреза.
Разрез кожи проводят по средней линии спины. Длина разреза – 3-4 см. С помощью коагулятора останавливают кровотечение из пересеченных сосудов.

В рану вставляется маленький ранорасширитель. Хирург осторожно отодвигает мышцу. Далее используется операционный микроскоп и микроинструменты. Находят ущемленный нерв, над ним удаляется небольшой участок желтой связки. При необходимости может быть удалена часть суставной поверхности фасеточного сустава.
Спинномозговой нерв отводится медиально в сторону. Находящаяся под ним грыжа удаляется микрокусачками. Проводят насколько возможно ревизию диска, удаляются его секвестры и нежизнеспособные участки. Объем резекции диска определяется непосредственно во время операции.
Длительность операции 20-30 минут.
Эндоскопическая микродискэктомия

Внедрение инновационной эндоскопической техники не оставило в стороне и спинальную хирургию. Наиболее известна операция видеоэндоскопической микродискэктомии по Дестандо.
При эндоскопическом методе используются специальные вставки, имеющие каналы для эндоскопа, отсоса и канал для одного инструмента.
Операция проводится с помощью эндоскопа. Он позволяет многократно увеличить картину операционного поля и выводит ее на экран монитора. Благодаря этому нейрохирург имеет возможность более тщательно и осторожно манипулировать в таком сложном отделе, как межпозвонковое пространство.
Этапы операции те же, что и при открытой микродискэктомии. Эффект и процент осложнений также мало отличается. Основное преимущество данной операции – еще меньшая инвазивность (размер разреза – 1,5-2 см, желтая связка в большинстве случаев не резецируется, а просто рассекается).
Особенности микродискэктомии шейного отдела
Микродискэктомию в области шейного отдела позвоночника проводят в основном передним шейным доступом. Пациент находится в положении на спине, голова повернута в сторону под углом 30 градусов.
Точный уровень разреза определяется интраоперационным рентгенологическим контролем. Ассистент руками отодвигает в сторону сосуды шеи, а гортань и трахею – медиально. Через небольшой разрез вводятся микроинструменты. Манипуляции также проводятся под контролем микроскопа.
Для точного определения поражения диска используется дискография – введение контрастного вещества в сам диск и рентгенография непосредственно на операционном столе.
Микродискэктомия шейного отдела часто сочетается со стабилизирующими операциями (соседние позвонки фиксируются между собой или на место удаленного диска помещается аутотрансплантат или протез диска).
После операции
После операции пациент переводится в обычную палату. Несколько часов он должен полежать на боку. Вставать разрешается через 5-6 часов. Можно ходить, сидеть не рекомендуется.

Первые дни возможны послеоперационные боли, которые требуют применения инъекционных или таблетированных обезболивающих препаратов.
Перевязка осуществляется ежедневно. Швы снимаются на 7-е сутки, в это же время пациент выписывается. В некоторых клиниках выписывают на следующий день, возможно даже амбулаторное проведение данной операции. Однако как показывает статистика, процент осложнений и рецидивов после амбулаторно проведенных операций выше. Так что безопаснее провести неделю в стационаре с гарантированным соблюдением лечебно-охранительного режима.
В течение 1,5 месяцев необходимо соблюдать некоторые ограничения:
- Не поднимать тяжести.
- Не наклонять спину.
- Долго не сидеть.
- Не управлять автомобилем.
- Носить поясничный корсет.
- После шейной дискэктомии – фиксирующий воротник.
У большинства прооперированных боль в ноге проходит сразу после операции, у части пациентов некоторое время сохраняются боли, чувство онемения в конечности.
Полное восстановление трудоспособности наступает через 6 недель. У лиц с тяжелой физической работой лист нетрудоспособности может быть продлен до 3-4 месяцев.
Послеоперационное лечение может быть дополнено физиотерапевтическими процедурами, ЛФК.
В дальнейшем после полного восстановления необходимо выполнять регулярно упражнения на укрепление мышечного корсета, рекомендуется избегать длительных статических нагрузок на позвоночник. Очень рекомендовано плавание.
Возможные осложнения микродискэктомии
По статистике осложнения после операции встречаются редко – в 1% случаев. Возможно:
- Кровотечение.
- Повреждение дурального мешка с истечением ликвора.
- Попадание в рану инфекции с последующим воспалением оболочек и спинного мозга.
- Повреждение нервного корешка.
- Тромбофлебит.
- Задержка мочеиспускания.
Основной риск связан с рецидивом грыжи в ближайший или отдаленный послеоперационный период (в 5 -10% случаев).
Основные выводы
Стоимость микрохирургической дискэктомии
Микродискэктомия относится к высокотехнологичной медицинской помощи. При наличии квот на лечение ее можно провести бесплатно.
В платных клиниках цена ее варьирует и зависит от многих факторов: ранга клиники, вида применяемого оборудования (эндоскопическая микродискэктомия обойдется дороже), вида наркоза, сроков пребывания в стационаре. В среднем стоимость такой операции от 80 до 120 тыс рублей.
Читайте также:


