Могут ли болеть мышцы при миастении
В медицинской среде под миастенией подразумевается состояние слабости и быстро наступающей усталости мышц. А провоцируется эта аутоиммунная болезнь, как доказали исследования, нарушением нормальной связи между нервной и мышечной тканью.
Заболевание, которому будет посвящена данная статья, нельзя назвать распространенным. По последним исследованиям, ему подвержено всего 5 человек из 100 000. Но, к сожалению, склонность к миастении растет. А это значит, что нам стоит знать подробнее симптомы и причины появления данной патологии.

Миастения: что это за болезнь?
У здорового человека ощущение усталости мышц наступает после какого-то продолжительного действия или серьезного физического усилия, а у больного миастенией подобное состояние провоцируется совершенно обыденными вещами: разговором, процессом еды, короткой прогулкой и т. п.
При диагнозе миастения симптомы в виде усталости мышц становятся особенно заметными при повторном их напряжении, а после отдыха, как правило, состояние пациента приходит в норму. Но, к сожалению, с течением времени симптомы описываемой патологии нарастают: усталость наступает во все более короткие сроки, а для восстановления требуется все большее количество времени.
Между прочим, в связи с тем, что в течение суток у больного усталость проявляется то в большей, то в меньшей степени, патологию в начальной стадии часто классифицируют как истерию, хотя при диагностировании отмечено, что для миастении характерно отсутствие нарушений чувствительности, а также вегетативных расстройств.

Какие признаки не характерны для миастении
Для определения заболевания нужно знать, что миастения симптомы имеет довольно симметричные. Для нее не характерно поражение мышц, например, одной руки или одной ноги. Правда, опущение одного века – это часто встречающееся проявление данной болезни.
А вот головные боли, головокружения, проблемы с мочеиспусканием, онемения рук или ног, а также боли в мышцах конечностей не имеют к признакам миастении никакого отношения.
При описываемой патологии, кстати, дистальные отделы мышц (кисти рук, стопы ног) сохраняют свою силу, а больному трудно, например, поднимать и удерживать в такой позе руки, подниматься с корточек или идти по ступенькам.
Миастения: глазная форма
У подавляющего числа больных с названным диагнозом первыми сигналами заболевания являются проблемы с органами зрения. Как правило, они выражаются таким симптомом, как птоз (самопроизвольное опущение одного или обоих век), а также двоением видимых предметов (в медицине это состояние определяется как диплопия). Эти отклонения проявляются сильнее при движении глазных яблок в сторону или при необходимости вглядываться в изображение. Пациенту становится трудно даже зажмуриться.

Особенностью глазной формы этой патологии является динамичность ее симптомов. Так, птоз может сильнее проявляться вечером, исчезая после ночного сна, а двойное зрение в течение дня способно менять степень выраженности.
Со временем времени миастения (глазная форма), как правило, распространяется и на другие группы мышц. Но в половине случаев описываемое заболевание не уходит дальше органов зрения.
Как проявляется поражение мышц лица и горла при миастении
Около 15% случаев заболевания проявляются симптомами, связанными с функционированием мышц лица и горла. В медицине такую патологию называют бульбарными нарушениями.
Часто миастения, симптомы которой мы рассматриваем, сопровождаются и затруднениями процесса глотания (особенно это заметно при употреблении горячей пищи): больной с трудом проглатывает еду, кашляет, жидкость может выливаться через нос. Еще задолго до окончания обеда человеку становится все труднее жевать, дело доходит до того, что у него может отвиснуть нижняя челюсть (больные миастенией часто помогают себе при жевании рукой).
Мимика человека заметно беднеет: пациенту с трудом удается надувать щеки, улыбаться одной стороной рта (насмешливое выражение) или оскаливать зубы. К перечисленному выше присоединяется и слюнотечение.
Как миастения затрагивает мышцы конечностей и шеи
При поражении миастенией мышц шеи больному довольно трудно держать голову ровно. Кстати, как правило, эти изменения больше всего характерны для пациентов пожилого возраста. Они при этом принимают согнутую позу, а голова свисает вперед (из-за ослабления затылочных мышц шеи).
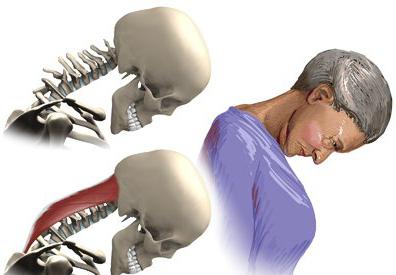
Причем, как заметили исследователи, при физической нагрузке изменяется общее состояние больного. Так, например, после десятикратного приседания, у пациента может появиться слабость не только в ногах, а и в мышцах рук, птоз и даже бульбарные нарушения.
Кстати, описываемая болезнь при любой локализации прогрессирует, но при этом глазная миастения может развиваться намного медленнее, чем другие формы заболевания, – в течение нескольких лет. Тем не менее подобные симптомы сильно осложняют жизнь пациента, а значит, ему требуется срочная врачебная консультация.
Как проявляется генерализованная миастения
Если у пациента одинаково затронуты все мышцы тела, то этот недуг определяется медиками как миастения генерализованная. Она поначалу не имеет конкретных симптомов, и больные жалуются на состояние постоянной усталости и слабости. Специалисты, опираясь на данные лабораторных исследований (а они не имеют каких-то значительных изменений), чаще всего ставят таким пациентам диагноз "невроз". И лишь спустя некоторое время, когда симптомы становятся явными, а рефлексы больного истощаются, диагноз пересматривается.
Опасностью данного вида заболевания является то, что при нем развивается слабость мышц грудной клетки и диафрагмы, приводящая к дыхательной недостаточности, что серьезно угрожает жизни больного.
Причины возникновения миастении
Исследователи предполагают, что в выработке антител активное участие принимает вилочковая железа. Она находится в грудной клетке (в ее верхней части), у основания грудины. Эта железа растет до 18 лет, а затем начинается ее инволюция, то есть угасание жизнедеятельности и уменьшение размеров. У больных миастенией, как замечено исследователями, тимус (как еще называют вилочковую железу) имеет аномально большие размеры. Довольно часто в ней при этом обнаруживается опухоль, но в основном доброкачественная.
Для усугубления течения миастении могут оказаться роковыми и другие факторы – это физические нагрузки, различные заболевания, стрессы, длительное пребывание на жаре, а также прием некоторых препаратов, например, антибиотиков.
Вызывает ли миастения осложнения
Миастения, симптомы которой рассматривались выше, может в силу разных причин осложниться тремя видами кризов: миастеническим, холинэргическим и смешанным. Кстати, чаще всего провоцирует их наступление бронхолегочная инфекция.
Для всех видов криза характерно резкое усугубление симптомов заболевания, нарушение глотания и расстройство функции дыхания.
Больному в таком случае срочно требуется срочная госпитализация в реанимационное отделение и подключение к аппарату искусственного дыхания.
Как ставится диагноз "миастения"
Как вы уже, наверное, поняли, чтобы был поставлен правильный диагноз, очень важно попасть к опытному специалисту. Для него даже знакомства с историей болезни будет достаточно для постановки диагноза "миастения".
Диагностика же при дополнительных методах исследования проводится в виде функциональной пробы для выявления синдрома патологической мышечной усталости, прозериновой пробы, декремент-теста (выявляющего блокирование нервно-мышечной передачи), анализа крови на антитела к титину и ацетилхолиновым рецепторам, а также компьютерной томографии тимуса.
В случаях сложной диагностики выполняются исследования проводящей функции нервов, электромиография мышечных волокон, а также биохимические исследования.
Все это позволяет уточнить характер течения болезни и подобрать соответствующее лечение.

Лечение миастении
А генерализованная форма требует удаления тимуса (вилочковой железы) уже в течение первого года от начала заболевания. Но при некоторых видах патологии тимэктомия (удаление тимуса) не показана, так как не является эффективной.
Прогноз
Так как миастения имеет хроническое течение, то полное излечение от нее невозможно. Но правильная терапия данного заболевания приводит к весьма впечатляющим результатам, вплоть до исчезновения всех симптомов патологии.
Правда, даже в том случае, если ремиссия будет длиться до конца жизни пациента, говорят именно о ремиссии, а не об излечении. Так как в любой момент прием лекарственных средств, противопоказанных при диагнозе "миастения", лечение гриппа без консультации у специалиста или сильный стресс могут привести к обострению.

Несколько слов напоследок
Как вы, наверное, уже убедились, миастения – серьезное, а часто и тяжело протекающее заболевание, требующее обязательного контроля специалиста и постоянного приема лекарств.
При диагнозе "миастения" инвалидность – это, к сожалению, самый частый удел заболевших. Однако дисциплинированные пациенты могут долгие годы жить без ухудшения состояния и полностью себя обслуживать. Необходимо лишь помнить о лекарственных средствах, которые нужно принимать по составленному врачом графику.
Главное, вовремя обратить внимание на состояние здоровья, на непривычную слабость в отдельных группах мышц и успеть обратиться к опытному врачу, тогда болезнь можно надолго приостановить. Будьте здоровы!
Миастения – аутоиммунное заболевание, которое проявляется слабостью мышц. Болезнь развивается вследствие нарушения передачи импульса между нейронами и мышечными волокнами. Патологический процесс развивается одновременно с гиперплазией вилочковой железы. Чаще заболевание диагностируют у женщин после двадцати лет, но в отдельных случаях оно встречается у детей, юношей и лиц престарелого возраста.
Неврологи Юсуповской больницы проводят диагностику миастении с помощью современных методов инструментальной диагностики. Для лечения используют новейшие лекарственные препараты и немедикаментозные методы терапии. Специалисты клиники физической реабилитации индивидуально составляют комплекс гимнастических упражнений, способствующих увеличению силы мышц.

Причины
Учёные выделяют две основные причины миастении: врождённую генную патологию и воздействие провоцирующих факторов. Врождённая форма заболевания связана с мутацией в геноме пациента, в результате которой по синапсам (специальным переходникам, которые доставляют импульс по назначению) прекращается передача информации.
Приобретенная форма заболевания возникает под воздействием следующих провоцирующих факторов:
- Доброкачественных или злокачественных новообразований;
- Аутоиммунных заболеваний (дерматомиозита, склеродермии);
- Неадекватных физических нагрузок;
- Постоянных стрессов;
- Вирусных заболеваний.
- Травм;
- Стресса;
- Острых инфекций;
- Некоторых лекарственных препаратов.

Врач-невролог, доктор медицинских наук
По последним данным, на долю миастении приходится 0,5-5% случаев на 100 тысяч населения. Миастения в 2-3 раза чаще поражает женщин. В большинстве случаев заболевание дебютирует в возрасте до 40 лет. Пациенты с миастенией становятся инвалидами 1 или 2 группы в 30% случаев. В России на долю болезни приходится 2,5% случаев. Точные причины развития миастении до сих пор неизвестны. Врачи выделяют предрасполагающие факторы, наличие которых повышает риск развития заболевания.
Диагностика миастении может затягиваться в связи с разнообразием клинических проявлений. В Юсуповской больнице для обследования пациентов используется новейшее оборудование: КТ, МРТ, ЭЭГ. Для уточнения диагноза проводится серологическое исследование крови в условиях современной лаборатории. Благодаря комплексному подходу опытные врачи выявляют миастению на любых этапах развития. Каждому пациенту разрабатывается индивидуальный план лечения. Такой подход позволяет добиться положительных результатов за минимальное количество времени.
Также в Юсуповской больнице доступно купирование миастенического криза в условиях реанимации и интенсивной терапии. Используемые препараты отвечают стандартам безопасности и качества.
Признаки заболевания у взрослых
Клинические признаки миастении могут проявляться эпизодически. В остальное время пациент находится в состоянии ремиссии (симптомы заболевания не выражены). Это характерно для глазной формы миастении.
Записаться на приём к неврологу Юсуповской больницы следует при наличии следующей неврологической симптоматики:
Быстрой утомляемости при пережёвывании пищи, ходьбе, работе за компьютером или чтении;
Нарушением мимики лица, речи, голоса;
Расстройства двигательной функции.
В дебюте заболевания клиническая картина настолько не выражена, что человек не обращает особого внимания на имеющиеся отклонения. Из-за постоянной занятости и сильной загруженности дома, на работе больные обращаются к врачу, когда проявления болезни становятся заметными.
Неврологи выделяют 3 группы симптомов миастении у взрослых:
К глазным проявлениям болезни относится птоз (опущение века), диплопия (двоение в глазах), отклонение в сторону глазных яблок при их движении. При увеличении нагрузки нервная симптоматика усугубляется, пациент ощущает головную боль, болезненность в глазах.
Мышечные признаки миастении проявляются слабостью в различных группах мышц:
Гипомимией – слабостью мимической мускулатуры, когда у пациента возникают проблемы с надуванием щёк, улыбкой, зажмуриванием;
Бульбарным синдромом – нарушением глотания, которое приводит к тому, что пациент закашливается во время приёма пищи, давится, гнусавит во время разговора, а его речь становится малопонятной;
Жевательной слабостью – у пациента возникают трудности с пережёвыванием пищи, он быстро устаёт, а нарушение процесса питания усугубляется при отвисании нижней челюсти;
Слабостью в шее и туловище – больному всё тяжелее становится удерживать голову, которая запрокидывается или свисает;
Слабостью в конечностях – в связи с тем, что преимущественно страдают разгибательные мышцы, у пациента возникает бессилие после сильных нагрузок.
Дыхательные нарушения проявляются ослаблением мышц диафрагмы, гортанной и межреберной мускулатуры. В этом случае возникает необходимость в подключении больного к аппарату искусственной вентиляции лёгких. Пациентов госпитализируют в отделение реанимации и интенсивной терапии круглосуточно независимо от дня недели.

Формы болезни
Неврологи выделяют следующие формы миастении у взрослых:
Глазная форма миастении проявляется поражением мышечных волокон, отвечающих за движения глазного яблока, поднятие и удерживание верхнего века. Эти функции нарушаются при возрастании физической нагрузки, стрессовой ситуации, после приёма антихолинэстеразных средств.
Для бульбарной формы миастении характерно нарушение процесса пережевывания пищи, глотания, речи. Голос пациента становится охриплым, гнусавым. Поскольку мимика выражена минимально, создаётся впечатление, что человек внешне выглядит значительно моложе своих лет. Его улыбка напоминает оскал.
При генерализованной форме миастении поражаются все мышцы. Они вовлекаются в патологический процесс постепенно. Сначала нарушаются движения глазными яблоками, затем функция мимических и шейных мышц. Спустя некоторое время в патологический процесс вовлекается мускулатура опорно-двигательного аппарата.
Миастенический криз может развиться независимо от формы заболевания и степени тяжести двигательных нарушений. У пациента внезапно возникает двоение в глазах, резкая слабость и нарушение активности гортани. Ему становится трудно говорить, дышать, глотать. Пульс учащается. Усиливается слюноотделение. В тяжёлых случаях расширяются зрачки, учащается сердцебиение, наступает паралич с сохранением чувствительности.
Редкая разновидность миастении – синдром Ламберта-Итона. Заболевание характеризуется нарушением нервно-мышечной передачи. Это приводит к утомляемости, миалгии (боли в мышцах), параличу глазодвигательной мышцы, вегетативным расстройствам. Этот синдром развивается у больных мелкоклеточным раком лёгких, другими злокачественными опухолями. У пациентов часто возникает затруднение при подъеме из сидячего или лежачего положения.
Миастения Гравис, или псевдопаралитическая миастения, развивается на фоне нарушения функции эндокринной системы и аутоиммунных заболеваний – волчанки, ревматоидного артрита. Она бывает следующих видов: врождённая, новорождённых, юношеская, генерализованная миастения взрослых.
Детская миастения
Симптомы миастении у детей отличаются от признаков заболевания у взрослых. Врождённую миастению определяют уже на этапе внутриутробного развития плода: он почти или совсем неактивен. После рождения вследствие того, что ребёнок не может дышать, он погибает. Миастения новорожденных проявляется следующими признаками:
Младенец быстро сосет молоко. Его ротик постоянно приоткрыт, взгляд неподвижный, глотание затруднено.
Ранняя детская миастения диагностируется у детей в возрасте до двух лет. Симптомы заболевания схожи с проявлениями миастении у взрослых:
При вовлечении в патологический процесс дыхательных мышц ребёнок становится пассивным. Если поражаются жевательные мышцы, он может полностью отказаться от еды.
Детская и юношеская миастения поражает детей в возрасте от двух до десяти лет. Заболевание чаще выявляют у девочек. Симптомы схожи с ранним детским типом болезни. Отличие заключается в диагностике: ребёнка старшего возраста проще расспросить о симптомах, что позволяет скорее начать терапию.

Методы диагностики
Чтобы установить точный диагноз и выяснить причины возникновения нарушений нервных функции, неврологи Юсуповской больницы проводят комплексное обследование пациента. Оно включает:
Общий и неврологический осмотр;
Пальпацию, перкуссию и аускультацию;
Врачи клиники неврологии назначают следующие лабораторные и инструментальные исследования:
Клинический и биохимический анализ крови;
Электромиографию, с помощью которой проводят оценку состояния мышц;
Генетический скрининг, позволяющий установить наличие мутационного гена в цепочке ДНК;
Электронейрографию, с помощью которой проверяют скорость передачи импульсов;
Магнитно-резонансную томографию, предоставляющую данные о наличии гиперплазии вилочковой железы, опухолевидных новообразований.
Также проводят тест на скорость утомляемости. Врач предлагает пациенту быстро выполнить жевательные движения челюстью, махать конечностями, сжимать и разжимать кисти на руках, быстро приседать. При выполнении протеиновой пробы пациенту под кожу вводят специальное вещество. В течение получаса человек ощущает значительный физический подъем. У него проходит усталость. Это состояние длится недолго. После действия препарата симптомы миастении возвращаются.
Декремент-тест представляет собой метод исследования процесса передачи нервно-мышечного импульса. Он направлен на изучение пяти групп мышц. На каждую из них воздействуют искусственным провокатором, вызывающим ритмическое сокращение мышечных волокон. При любой форме миастении частота ответов будет низкой.
Для проведения серологического теста пациент за 4 часа до приёма пищи сдаёт кровь для получения сыворотки. Лаборанты проводят иммуноферментный анализ. С помощью этого теста у 90% больных миастенией обнаруживают антитела к ацетилхолиновому рецептору.
К фармакологическим критериям диагностики относится прозериновая проба. Врачи для её проведения используют прозерин или калимин-форте. У 15% больных миастенией при проведении процедуры полностью компенсируются двигательные расстройства.
Комплексная терапия
Неврологи Юсуповской больницы проводят терапию миастении новейшими лекарственными препаратами, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов. Все медикаменты зарегистрированы в РФ. Благодаря сотрудничеству врачей Юсуповской больницы с научно-исследовательскими институтами пациенты клиники неврологии имеют уникальную возможность получать новейшие препараты, которые проходят последний этап клинического исследования.
Неврологи для лечения миастении применяют следующие фармакологические препараты:
В большинстве случаев врачи клики неврологии избирают трёхступенчатую тактику лечения миастении. Она включает компенсацию нервно-мышечной передачи, коррекцию аутоиммунных нарушений, воздействие на вилочковую железу. Компенсацию нервно-мышечной передачи осуществляют препаратами калия. Они усиливают синтез ацетилхолина. Лекарства этой фармакологической группы могут использоваться на всех этапах терапии. При длительных периодах ремиссии их назначают с целью профилактики обострения.
Пульс-терапию глюкокортикоидами неврологи проводят при неэффективности предыдущих лекарственных средств, в процессе подготовки к оперативному вмешательству и для борьбы с бульбарными осложнениями. Дозировку врач рассчитывает индивидуально каждому пациенту.
Для воздействия на вилочковую железу используют цитостатики. При кризах или дыхательной недостаточности в Юсуповской больнице больным миастенией проводят сеансы плазмафероза. Одной из новых методик терапии является криофероз. Использование низких температур позволяет очистить кровь и избавиться от вредных веществ.
Также для лечения миастении применяют иммуносорбцию (извлечение антител из крови), гамма-облучение тимуса (воздействие на вилочковую железу радиоактивным излучением), физиотерапевтические процедуры:
Стимуляцию мышц током;
При неэффективности консервативной терапии хирурги выполняют операцию тимэктомию – удаление вилочковой железы. Существуют три основных метода проведения данного хирургического вмешательства:
Транстернальный – вилочковую железу удаляют через разрез грудины;
Трансцервикальный – удаление тимуса выполняют через надрез у основания шеи;
Роботизированная хирургия – операция выполняется с использованием роботизированных манипуляторов.
У 75% пациентов после хирургического вмешательства отмечается значительное улучшение состояния здоровья.

Диетотерапия и коррекция образа жизни
Больным миастенией неврологи назначают специальную диетотерапию. Её цель – повышение защитной функции организма. Блюда должны содержать большое количество калия, фосфора, кальция и витаминов.
Из меню исключают жирные и жареные блюда, копчения, консервы. Пациентам рекомендуют отказаться от употребления спиртных напитков. Также пациентам следует выполнять следующие рекомендации врача:
Отказаться от вредных привычек;
Контролировать массу тела;
Уменьшить время пребывания под прямыми солнечными лучами;
Избегать физических и эмоциональных перегрузок;
Чередовать работу с отдыхом.
Без консультации с лечащим врачом больным миастенией не следует употреблять следующие лекарства: мочегонные препараты, фторхинолы, транквилизаторы, нейролептики, препараты, содержащие фтор, магний, хинин.
Профилактика и прогноз
Заболевание протекает хронически, но врачи клиники неврологии Юсуповской больницы проводят адекватную терапию, позволяющую предотвратить прогрессирование болезни и развитие осложнений:
Криза с остановкой дыхания;
Паралича отдельных мышц или их групп;
Расстройств речевой и зрительной функций;
Нарушений опорно-двигательного аппарата.
Миастения ухудшает качество жизни человека. У людей повышается раздражительность, может возникнуть апатия. Для того чтобы состояние было стабильным, пациенту следует находиться под наблюдением невролога, следить за своим состоянием, при появлении новых симптомов обращаться за консультацией. Ему нужно постоянно контролировать уровень артериального давления, глюкозы крови.
Физическая активность должна быть умеренной. Пациенту рекомендуют делать зарядку, осуществлять пешие прогулки на свежем воздухе. Важно придерживаться прописанной врачом схемы лечения, вовремя принимать лекарственные препараты, соблюдать рекомендованные неврологом дозы медикаментов.
Прогноз при глазной форме миастении наиболее благоприятный. Длительной ремиссии удаётся достичь с помощью тщательно подобранной терапии. Опорно-двигательные нарушения не приводят к летальному исходу, но нарушают качество жизни пациента. Самые опасные последствия отмечаются при нарушении дыхательной функции. Пациент может задохнуться или подавиться пищей. Врачи отделения реанимации и интенсивной терапии в тяжёлых случаях заболевания выполняют искусственную вентиляцию лёгких с помощью дыхательной аппаратуры экспертного класса.
Для того чтобы диагностировать миастению на ранней стадии заболевания, при появлении первых признаках нарушения функции мышц записывайтесь на приём к неврологу Юсуповской больницы онлайн или позвонив по телефону. Специалисты контакт-центра подберут удобное вам время консультации ведущего специалиста в области патологии нервно-мышечной системы.
Мышечная слабость является объективным симптомом множества заболеваний, так как изменения в мышечной клетке можно увидеть в электронный микроскоп.
При данном диагнозе изменения в мышечной клетке одинаковые, хотя этот симптом присутствует при различных заболеваниях: наследственных, неврологических, эндокринных, воспалительных.
При мышечной слабости пациенты жалуются на:
- Неспособность прилагать мышечные усилия.
- Отсутствие силы в мышцах.
- Быстрая утомляемость.
К мышечной слабости приводят различные мышечные нарушения. Утомление - это, лишь, ощущение самого человека. При утомлении органеллы мышечных клеток не меняются.
Первичная
Мышечная слабость (миастения) проявляется значительным снижением мышечной силы, из-за того, что мышцы не могут быстро, с силой сократиться. У человека не получаются полноценные движения, обеспечиваемые данной мышцей при миопатии, мышечной дистрофии и миастении. При миастении, мышечная сила является нормальной, когда человек ведет малоподвижный образ жизни. Но как только требуется физическая нагрузка (мытье посуды, поход в магазин и т.д.) возникает истинная слабость.
Неврологи считают, что мышечная слабость имеет различную этиологию.
- Системе верхнего и нижнего двигательного нейрона.
- Системе нейромышечных соединений.
- Самой мышце.
Неврологи считают, что основные причины рассматриваемого заболевания – это:
- Поражение шейного отдела спинного мозга, клеток передних рогов спинного мозга, нейромышечных соединений.
- Болезни мышц.

Мое мнение: изменение в мышечных клетках одинаковые при всех этих диагнозах - это отек в них. Отек в мышечных клетках отодвигает ядра клетки к периферии. Митохондрии (энергия мышечных волокон) следуют за ядром, как собачка на поводке за хозяином. В зависимости от того, где отекают мышцы, возникают поражения неврологического характера.
В системе верхнего двигательного нейрона поражение шейного отдела спинного мозга связано с давлением на него между позвонкового диска. На диск давят отекшие мышцы шеи. В системе нижнего двигательного нейрона поражаются клетки передних рогов спинного мозга, например, при диагнозе множественная радикулопатия, из-за давления со стороны между позвонковых дисков. Отекшие мышцы спины сдвигают межпозвоночные диски со своего места.
В системе нейромышечных соединений при диагнозе миастения отек в мышечных клетках выдавливает ядро с митохондриями на периферию клетки. Мышечная клетка остается без энергии. В системе собственно скелетной мышце - мышечный отек давит на ядро. Ядро вынуждено "отходит" к периферии клетки, захватив с собой митохондрии.
- Снижение силы мышц.
- Возникают сложности при выполнении ежедневных дел: ходьба, подъем по лестнице, удерживание кружки в руках, письмо ручкой, перенос пакетов средней тяжести.
- Опущение века.
- Нарушения глотания.
- Нарушения речи или жевания.
Неврологи: к основным известным причинам постоянной мышечной слабости в руках относят разного рода дегенеративно-дистрофические повреждения спинного мозга, которые связанные с его компрессией, т.е. сжатием.

Мое мнение: причина дегенеративно-дистрофических повреждений спинного мозга связанна с его компрессией, то есть с сжатием - это отекшие мышцы шеи, воротниковой зоны и спины, которые давят на между позвонковые диски и корешки спинного мозга.
- Длительное снижение мышечного тонуса.
- Быстрая утомляемость при небольших нагрузках.
- Ощущение скованности конечностей по утрам (при артрите).
- Парестезия (ощущение “мурашек”, покалывания кончиков пальцев).
- Эпизодические, либо регулярные боли в суставах или мышцах рук.
- Сокращение амплитуды движений в руках.
Устранение отека из мышц рук
- Снижение чувствительности пальцев, кисти, на передней или тыльной ее части.
- Нарушение кожной чувствительности рук и снижение температуры их кожных покровов.
- Тремор.
- Непроизвольные движения (при центральных параличах и травмах головного мозга).
- Частичная мышечная атрофия.
Неврологи любят приводить такой пример: вследствие компрессии нижних шейных спинномозговых нервов ощущается слабость в руках при остеохондрозе, при шейном спондилезе, шейной радикулопатии.

Мое мнение: остеохондроз вызывают отекшие мышцы шеи и спины, которые зажимают костные клетки позвонков. В результате этого сжатия, костные клетки не могут освободиться от своих отходов. Отходы костных клеток остаются внутри клетки. Костная клетка и межпозвоночные диски становятся сухими. Мышцы шеи не пропускают лимфу, которая двигается от пальцев рук. Мышечные клетки рук начинают отекать вторично. Результат: наступает первичная мышечная слабость рук.
Вследствие отека в клетках, первичная мышечная слабость развивается:
- При мышечной атрофии Арана-Дюшенна.
- На поздних этапах прогрессирующего миопатического синдрома Куршмана-Штейнерта.
- Миопатии Ландузи-Дежерина (лопаточно-плече-лицевая дистрофии), дистрофии Эмери-Дрейфуса.
- Рассеянном склерозе.
- Синдроме Гийена-Барре (или полиневропатии Ландри-Гийена-Барре), латеральном амиотрофическом склерозе (болезни Шарко).
- Ревматоидном артрите (болезнь соединительной ткани с поражением мелких суставов).
- Склеродермии (болезнь соединительной ткани с поражением кожи, суставов и т.д.).
- Системная красная (волчанка или болезнь Либмана).
- Узелковом периартериите - васкулите средних и мелких сосудов.
- Воспалении сосудов кистей рук (болезни Бюргера).
Слабость и холодные руки свойственны синдрому Рейно, когда у пациентов сильно повышена чувствительность пальцев рук к холоду. Боль и слабость в руке появляются при поражении суставов рук - артритах и артрозах (при артритах суставы болят в состоянии покоя, при артрозе – во время движения).

Мое мнение: синдром передней лестничной мышцы происходит из-за отека этой мышцы. Неврит вызывает отечность мышц воротниковой зоны. Отекшие мышцы предплечья вызывают заболевание синдрома запястного туннеля. Отекшие мышцы предплечья сдавливают медиальный нерв предплечья в запястном канале.
Клинические симптомы мышечной слабости в ногах
- Боли в суставах.
- Болевые ощущения в мышцах ног и тазового пояса.
- Сокращение амплитуды движений в ногах различной выраженности.
- Снижение чувствительности стопы на передней или тыльной ее части.
- Нарушение кожной чувствительности ног и снижение температуры их кожных покровов.
- Судороги.
- Непроизвольные движения.
- Частичная мышечная атрофия.
Неврологи: при остеохондрозе поясничного отдела ощущается слабость в ногах.

Мое мнение: первичная мышечная слабость в ногах связана не с проблемами в позвоночнике, а с отекшими мышцами спины, поясницы и ягодиц.
Отличие первичной мышечной слабости от астении (мышечная усталость, истощение)
Отличие первичной мышечной слабости от астении в том, что астения – это ощущение слабости и потери силы без патологических изменений в мышцах. Истощение может встречаться при ряде хронических заболеваний, при расстройствах сна, хронических заболеваниях сердечно-сосудистой, дыхательной, эндокринной.
Астения может быть ограничена определенными органами или системами органов. Например, заболевание астенопия. Астенопия вызывает зрительный дискомфорт или утомляемость, быстро наступающие во время зрительной работы. Особенно часто это чувство появляется во время работы глаз на близком расстоянии от предмета внимания.
Отличие первичной мышечной слабости от утомляемости мышц
Утомляемость мышц характерна для миастении. К миастении Всемирная организация здравоохранения относит астенический бульбарный паралич, астеническую офтальмоплегия, ложный бульбарный паралич, болезнь Эрба - Гольдфлама.
Основным клиническим проявлением миастении является синдром патологической мышечной утомляемости, который сопровождается болезненной слабостью в руках и ногах, без нарушения чувствительности. Проявления миастении усиливаются после физической нагрузки и уменьшаются после отдыха.
У людей, которые страдают миастенией, утомляемость проявляется не способностью завершать повторяющиеся движения, так как мышцы становятся “все слабее и слабее”. Слабость наблюдается при жевании, глотании, при разговоре, поэтому больным трудно долго говорить, кушать.
Изменения в мышечных клетках при мышечной слабости
Патоморфологические изменения при мышечной дистрофии характеризуются истончением мышц, заменой их жировой и соединительной тканью, отеком. В саркоплазме выявляются очаги фокального некроза, ядра мышечных волокон располагаются цепочками, мышечные волокна теряют поперечную исчерченность.
Когда я посмотрел в электронный микроскоп, то увидел изменения, произошедшие в мышечной клетке при первичной мышечной слабости:

А. Нормальная мышечная клетка. Состоит из плотно упакованных многоугольных волокон с небольшим количеством внеклеточного материала (5%).
В. Мышечная клетка с патологией при первичной мышечной слабости. В мышечной клетке внеклеточный материал увеличен до 20 %. Диаметры мышечных волокон разные. Часть мышечных волокон замещены соединительной и жировой тканью. В отдельных мышечных волокнах отмечается увеличение количества ядер, которые располагаются в виде цепочки. Наблюдается продольное расщепление мышечных волокон с образованием вакуолей.
Лечение мышечной слабости
Неврологи считают, что заболевание первичная мышечная слабость вылечить невозможно. Можно лишь замедлить развитие процесса, применяя комплексную терапию, включающую коррекцию метаболических нарушений, диету, лечебную гимнастику.

Мое мнение: в основе развития первичной мышечной слабости лежит белковый отек в мышечной ткани. Воздействием на мышцы методом Никонова отек из мышечных клеток выходит. Люди становятся сильные. Им легко даются физические нагрузки.
После третьей процедуры Эмине легко садиться и встает на корточках. У нее уже получается шесть раз присесть и встать без поддержки рук:
Фрагмент процедуры воздействия на мышцы методом Никонова. Видео не обучающее!
Успехи Эмине в процессе восстановления:
Благодарность Эмине Никонову Николаю за полное восстановление
Читайте также:


