Может болеть верхний удерживатель сухожилий мышц-разгибателей
Воспаление, растяжение, боль, разрыв и повреждение сухожилий
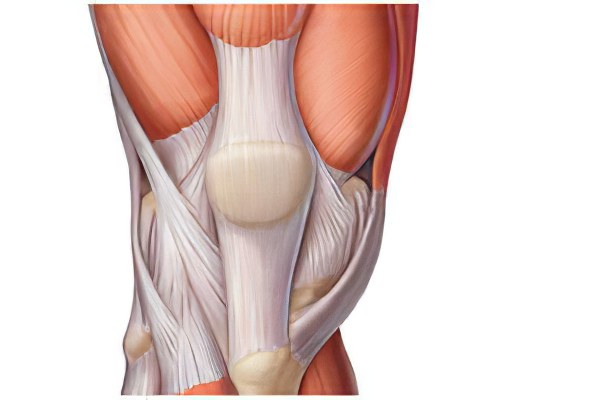
Сухожилия связывают мышцы с костями. Они бывают в виде перемычек, разделяющих мышцу на несколько участков. А также короткие, длинные, широкие, узкие. Могут быть шнуровидные, округлые, лентовидные и пластинчатые сухожилия. Двубрюшные мышцы имеют промежуточные сухожилия. Они проходят по боковой поверхности тела мышцы и проникают в её толщу.
Подобно мышце, сухожилия состоят из параллельных пучков. Пучки первого порядка, окружены прослойками рыхлой соединительной ткани и составляют пучок второго порядка. Группа пучков второго порядка образует пучок третьего порядка. Сухожилия состоят из плотной волокнистой соединительной ткани, в них больше волокнистых элементов, чем клеточных.
Благодаря этому их отличительным свойством является высокая прочность и низкая растяжимость. Сухожильная часть мышц растет с 15 до 25 лет быстрее, чем брюшко мышц. До 15 лет сухожилия развиты слабо, их рост имеет одну интенсивность с ростом мышц. В организме пожилых людей происходят изменения в тканях, нарушается эластичность сухожилий, что часто приводит к травме.
Защитой сухожилий от разрыва при резких движениях и перенапряжениях служит продольная эластичность сухожильной ткани. Поэтому чтобы предотвратить травмы сухожилий необходимо их активировать, развивать и укреплять, регулярные занятия спортом и выполнение определенных, специальных упражнений вернут им эластичность и силу.
Сухожилия должны быть эластичными, потеря этого свойства приводит к смещению внутренних органов, изменению природных форм, образованию узлов и уплотнений. О силе сухожилий было известно богатырю Зассу Александру Ивановичу, который создал свой метод тренировок.
Полководец Григорий Иванович Котовский, сидя в заточении, практиковал статические упражнения и славился небывалой силой и выносливостью.
Чтобы выявить патологию сухожилий используют методы – пальпацию, термографию, ультрасонографию, биопсию.
При поражении сухожилий внутри сустава эффективно применение артроскопии. Аномалии развития сухожилий являются последствием пороков развития опорно-двигательного аппарата, атипичного хода или необычного их крепления.
Существует несколько видов воспалительных заболеваний сухожилий, сопровождающихся нарушением работы опорно-двигательного аппарата.
1. Тендинит - воспалительный процесс, встречается довольно часто. Причины его возникновения всегда одни и те же и поэтому при диагностике выявить эту патологию достаточно просто. Тендинит возникает от длительного хронического перенапряжения, при котором развиваются дегенеративные изменения и надрывы сухожилия. Этот вид воспаления способствует снижению прочности сухожилия и повышает опасность его разрывов.
Тендиниты могут иметь и инфекционный характер течения. От дистрофического типа в основном страдают спортсмены, по причине больших физических нагрузок на мышцы, связки и сухожилия. Развитию такого воспаления также способствуют различные ревматические болезни суставов.
2. Паратенонит - асептическое воспаление околосухожильной клетчатки. Возникает он при повторной травме в области сустава. В данном случае в соединительной ткани, между фасцией и сухожилием, после точечных кровоизлияний и появления отечности, возникают отложения фиброзной ткани. Узловатые уплотнения приводят к болезненным ощущениям, движения ограничены, теряется активность.
Заболевание повреждает ахиллово сухожилие, разгибатели предплечья, нижнюю треть голени. Паратенониты могут иметь острое и хроническое течение. Лечением воспаления сухожилия является иммобилизация кисти или стопы. Также действенны традиционные физиотерапевтические процедуры.
Лечение острого воспаления сухожилия (тендинита) предусматривает противобактериальные и общеукрепляющие методы. В случае асептического тендинита применяют противовоспалительные средства нестероидного свойства.
Местное лечение заключается в фиксации больной конечности. После того как проходят острые проявления заболевания можно назначать физиотерапевтические процедуры. Прогревания необходимо выполнять после того как пройдут острые проявления заболевания.
В такой комплекс процедур входит УВЧ, микроволновая терапия, ультразвук, ультрафиолетовые лучи. Полезна специальная лечебная физкультура. Мягкое тепло и магнитные поля, улучшая кровообращение, снимают воспалительные явления, проходит отечность тканей, и восстанавливаются поврежденные части сухожилий.
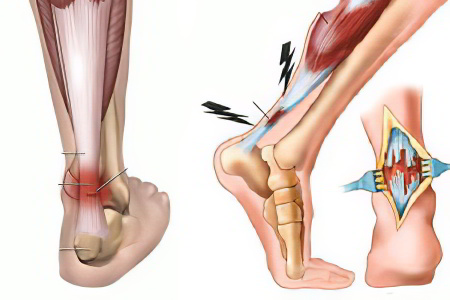
Растяжение - самый частый вид травмы, возникает обычно в голеностопном и коленном суставе от резкого движения, превышающего их амплитуду. Сухожилия соединяют мышцы с костями, а связки соединяют кости. Эти два определения часто путают. Растяжение связок на самом деле всегда представляет собой микроскопический разрыв при не большом растяжении, при средней степени травмы может возникнуть разрыв отдельных коллагеновых волокон, если травма сильная разрывается вся связка.
Имея высокую способность к регенерации, связки при любой степени травмы восстанавливаются. Самые сильные мышцы у человека имеются на нижних конечностях. Это также означает, что сухожилия, прикрепляющие мышцы к костям на ногах должны выдерживать огромные нагрузки. Но, к сожалению, случаются неудачные движения, падения, провоцирующие растяжение сухожилий на ноге.
Растяжение ахиллового сухожилия происходит при недостаточном разогреве мышц во время спортивных занятий, при ношении неудобной обуви, передвижении по неровной, каменистой поверхности. Растяжение сухожилий можно разделить на три степени сложности:
- Первая степень – незначительная боль после травмы, усиливающаяся при физическом воздействии.
- Вторая степень – сильная боль, отек кожи над поврежденным сухожилием. Обнаруживается слабость мышц и нарастающая боль при физической нагрузке.
- Третья степень – полный или частичный разрыв сухожилия, происходит сокращение мышцы. В момент разрыва возможно ощущение хлопка, резкая, сильная боль и отек.
Хроническое воспаление осложняется атрофическим процессом, влияющим на истончение волокон сухожилий, их можно легко разорвать при небольших нагрузках. При растяжении сухожилий на ноге первая помощь заключается в обездвиживании, фиксации в возвышенном положении. Затем необходимо наложить лед на 20-30 минут (повторять 4-5 раз в сутки), после чего каждый раз накладывать давящую повязку при помощи эластичного бинта, для ограничения распространения отечности.
Лед остановит кровотечение из поврежденных сосудов. Сильную боль снимают такие препараты как диклофенак, анальгин, кетанов. На вторые сутки, после снятия воспаления и отека, если нет развития гематомы, применяют следующий этап лечения, а именно тепловые процедуры. От воздействия тепла нормализуется кровоток, и повреждение заживает. Эффективно использование противовоспалительных мазей, среди которых популярными стали Финалгон, Эфкамон, Вольтарен.
Сухожилие быстрее восстанавливается в состоянии покоя, благодаря употреблению продуктов богатых животными и растительными белками. Через неделю, под наблюдением специалиста, при помощи комплекса упражнений постепенно дают нагрузку на больную мышцу. Механические повреждения возникают в результате прямого или непрямого действия травмирующего агента.
Прямое действие – удар тупым предметом. Непрямое действие – резкое сокращение мышц. Различают закрытые повреждения, среди которых встречаются разрывы и намного реже вывихи. К закрытым повреждениям относятся самопроизвольные разрывы, обычно они бывают при хронической травме и дистрофических изменениях в структуре сухожилий. Также причиной разрыва могут быть инфекционно-токсические и обменно-токсические факторы, к примеру, диабет, артриты, болезни инфекционного характера.
Существуют подкожные частичные или полные разрывы без повреждения кожного покрова. Вывих сухожилий в результате разрыва связок, заканчивается кровоизлиянием, припухлостью и болью при движении суставом. Смещение бывает настолько сильным, что дефекты видно при визуальном осмотре. Особенно, если это касается разгибателей пальцев кисти. Лечение вывиха – его вправление, иммобилизация при помощи гипсовой повязки на 3-4-ех недельный срок.
Оперативное вмешательство показано при застарелых и привычных вывихах, с постоянно напоминающим о повреждении болевым синдромом, с очевидным изменением функциональной активности. Разрыв сухожилий обычно оповещает о себе звучным треском, нестерпимой болью и нарушением двигательной функции разорвавшейся мышцы. Открытые повреждения наблюдаются при колотых, резаных, рубленых ранах, при тяжелых травмах. Уровни повреждений:
- Отрыв сухожилия от места прикрепления.
- Разрыв по всей длине сухожилий.
- Разрыв сухожилия в зоне перехода его в мышцу. Такие явления, скорее всего, возникают у пожилых людей, и у тех, чья профессия связана с перенапряжением мышц или у спортсменов.
Открытые повреждения (колотые, резаные, рубленые раны) наблюдаются при тяжелых травмах, например, после попадания кисти в работающие механизмы на производствах. В основном наблюдаются повреждения сухожилий мышц верхней конечности на уровне кисти и предплечья, чаще это сгибатели. Отмечаются как отдельные повреждения сухожилий, так и сочетание с повреждением расположенных рядом сосудов, нервов.
Когда рука оказывается между движущимися деталями агрегата, случается её раздробление, получаются рваные раны, мышцы сокращаются и расходятся концы сухожилий. В результате колотой раны в конечности полностью перерезаются сухожилия. Здесь требуется хирургическое восстановление операция достаточно сложная и продолжительная ведь необходимо сшить все поврежденные сухожилия, чтобы нормализовать функцию кисти. Ускоряет процесс заживления раны сухожилия наложение разгибательной динамической шины.

При разрыве сухожилий пальцев можно обнаружить отсутствие активного сгибания в дистальных межфаланговых суставах кисти. Это свидетельство того, что поврежден глубокий сгибатель. Если определяется отсутствие активных движений в межфаланговых суставах, то повреждены поверхностный и глубокий сгибатели пальцев кисти. Но функция червеобразных мышц, которая обеспечивает активное сгибание в пястно-фаланговых суставах, может сохраниться.
Исследуя чувствительность пальцев, выявляются повреждения нервов. Рентгенографический метод при ушибленных и раздробленных ранах обязательно покажет степень повреждения костей и суставов. Чаще встречаются открытые повреждения сухожилий сгибателей пальцев кисти. В случае наличия повреждения в зоне дистального межфалангового сустава возможно сгибание ногтевой фаланги на 60°, а разгибание неосуществимо.
При поражении сухожильно-апоневротического растяжения разгибателей пальцев кисти на уровне проксимального межфалангового сустава, даже если нарушена целость его центральной части, возможно, разгибание ногтевой фаланги, иногда средняя может находиться в положении сгибания. Довольно распространенное явление, когда ногтевая и средняя фаланги находятся в согнутом положении при затрагивании всех трех частей. Разгибатель пальца может быть поврежден в области основной фаланги, тогда активное разгибание в суставах между фаланг имеет место, а вот активности разгибания основной фаланги не наблюдается.
Лечить повреждения сгибателей и разгибателей пальцев кисти приходится хирургическим способом. Исключение – свежие разрывы в области дистального межфалангового сустава, здесь эффективно помогает фиксирование в положении гиперэкстензии ногтевой фаланги и сгибание средней фаланги под прямым углом на протяжении от 1 до 1.5 месяцев.
Что касается открытых повреждений, то первая помощь заключается в остановке кровотечения, после чего желательно рану прикрыть стерильной повязкой и наложить транспортную шину. В травматологическом пункте уточнят диагноз, обработают рану, сделают сухожильный шов, который, кстати, противопоказан при рвано-ушибленных ранах, переломах костей и суставных повреждениях. Современные хирурги при застарелых повреждениях сухожилий сгибателей и разгибателей пальцев кисти рекомендуют пластику.
Степени повреждения сухожилий стопы:
- Первая степень – небольшие болевые ощущения, незначительный отек голеностопа. На стопу можно наступать. Неприятные ощущения исчезают через несколько дней лечения специальными мазями и компрессами.
- Вторая степень – средних размеров опухоль сустава, резкая боль при движении стопой.
- Третья степень – разрыв сухожилия, сильная неутихающая боль, значительная опухоль сустава.
Разрыв и повреждение ахиллова или пяточного сухожилия (трехглавой мышцы голени), которое прикреплено к пяточному бугру и, является очень толстым, появляется в результате сильного напряжения. Обычно разрыв в этой зоне полный. К причинам повреждения можно отнести прямую травму после удара твердым предметом и непрямое воздействие, возникающее от резкого сокращения трехглавой мышцы голени.
В группу риска входят спортсмены, травма может произойти, например, у бегунов при внезапной нагрузке на сухожилие в момент отрыва стопы от поверхности на старте, у легкоатлетов при резком тыльном сгибании стопы во время падения с высоты. Частичное повреждение ахиллова сухожилия случается при прямой травме режущим предметом. У пострадавшего возникает острая боль, ощущение удара по сухожилию.
На задней поверхности нижней трети голени наблюдается кровоизлияние и отек. В зоне разрыва можно увидеть вмятину. Пациент не может встать на подушечки пальцев, невозможно подошвенное сгибание стопы. Оказание первой помощи заключается в обезболивании лекарственными средствами и доставке его в травматологическое отделение.
Лечение при свежих разрывах (не более двух недель) – закрытый чрезкожный шов. На область поражения накладывают гипсовую повязку на 4 недели, нога остается все время в одном положении. После удаления нити из шва ногу фиксируют на 4 недели в другом положении.
Если травма старая (более 2 недели) обычно на концах сухожилий уже успевает образоваться рубцовая ткань, её удаляют, производится над сухожилием разрез кожи, сшивают концы сухожилия специальным швом по методу доктора Ткаченко. Если существует дефект ткани, выполняют пластику с последующим наложением гипсовой повязки сроком на 6 недель. Полное выздоровление гарантировано при использовании специальных упражнений и физиотерапии.
Ахиллово сухожилие самое крепкое, оно при напряжении мышц натягивается и позволяет стать на носок или осуществить прыжок. Для диагностики используют рентгенографию голеностопного сустава в боковой проекции, магнитно-резонансную томографию ультразвуковую аппаратуру. Повреждение также можно определить при помощи традиционной пальпации.
На ногах бывает разрыв сухожилия четырехглавой мышцы бедра. Сухожилие четырехглавой мышцы бедра прикрепляется к поверхности и боковым частям надколенника и бугристости большеберцовой кости. Это очень прочное соединение, но мышца также обладает силой, поэтому от её резкого сокращения происходит разрыв сухожилия в поперечном направлении на участке чуть ниже крепления к надколеннику. В момент разрыва слышен треск и ощутима острая боль над коленом.
Образуется западение, возникает кровоизлияние, ткани отекают. Четырехглавая мышца теряет свой тонус, её напряжение приводит к полушаровидному выпячиванию. Попытки разгибания голени становится безуспешными. Первая помощь – наложение шины и доставка в больницу. Для лечения разрыва сухожилия четырехглавой мышцы бедра применяется обезболивающая терапия и сшивание концов сухожилия нитями из рассасывающего материала. Гипсовая повязка накладывается на 6 недель. Затем показана лечебная физкультура и физиопроцедуры.
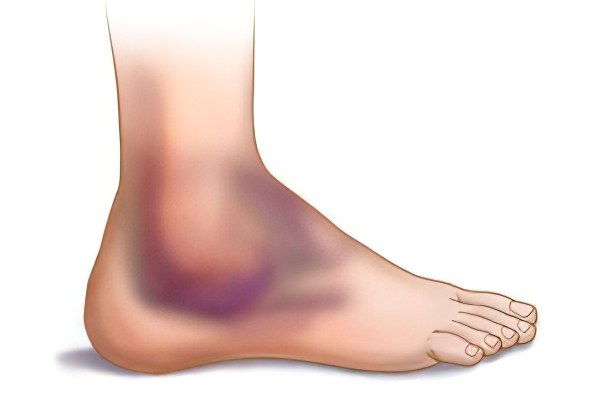
Болевые ощущения в сухожилиях ног, рук, испытывают многие люди. Врачи констатируют, что с таким жалобами им приходится сталкиваться в своей практике ежедневно.
Патогенные процессы в сухожилиях, такие как тендинит, тендиноз и теносиновит не редкость. Тендинит развивается при неправильной осанке, длительному сидению в неудобной позе, при отсутствии разогрева мышц во время занятий спортом. Инфекционные заболевания, артриты суставов и болезни костно-мышечного аппарата, разная длина конечностей увеличивают нагрузку на мускулы и сухожилия.
Если есть боль в сухожилиях, то она ощутима и в соседних тканях. Болезненность может возникать внезапно или постепенно нарастать. Нестерпимой болью характеризуется наличие кальциевых отложений, нарушение подвижности и капсулит плеча. Резкая боль наблюдается при тендинозе, потому как это сопряжено с разрывом сухожилия. Болят сухожилия и при теносиновите. Причиной болей в сухожилиях может быть превышенное усилие возможности органа. При продолжительных нагрузках, развивается дистрофия тканей, нарушается метаболизм.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Невропатия малоберцового нерва является заболеванием, развивающимся из-за повреждений или сдавливаний малоберцовых нервов. Патология встречается нечасто, но лечение и период восстановления длительный, с нарушением функции поврежденной ноги. Часто невропатия сопровождается с сопутствующими патологиями: разрыв связки, повреждение мышц. Как осложнение, страдает таранно-малоберцовая связка, участвующая в разгибании мышц, поражается удерживатель сухожилий, группы сосудов, нервов.
Причины и симптомы заболевания различны и зависят от обширности процесса, локализации поражения и как оказаны первая помощь и лечение. Повреждение нерва разделяют на несколько типов, один из которых — верхний туннельный синдром (невропатия малоберцового нерва).

Встречается верхний тип как с одной, так и с двух сторон и характерен лицам, занимающимся трудом в одной позе. Верхний синдром появляется у фермеров, садоводов, проводящих много времени с согнутыми ногами и спиной. Страдают строители, швеи, машинисты и люди с последствиями после долгого обездвиживания ноги. К примеру, человек получил разрыв мышц, сухожилий (включая таранно-малоберцовую связку, подколенный пучок) или перелом. Ему накладывается гипсовая лонгета, проводится вытяжение, вследствие чего получается атрофия мышц ноги и при нагрузке возникает нейропатия малоберцового нерва (верхний тип). Для профилактики после иммобилизации назначается массаж и гимнастика.
Для передней нейропатии свойственно воздействие нагрузкой или травматическими факторами на группу мышц, сухожилий в области голени. Нарушается кровоснабжение малоберцового нерва, страдают связки, и возникает начало передней нейропатии. Симптомы боли и дискомфорт характерны в области голени, поражаются удерживатель и разгибатель стопы. Если не проводить лечение, то последствия передней нейропатии угрожают ноге пациента, возникает парез малоберцового нерва, распространяющийся вплоть до таранно-малоберцовых связок.
Нижние синдромы свойственны при глубоком поражении нерва с наличием пораженных мышц, сухожилий. Страдают связки и нервы, вследствие чего симптомы патологии нарушают чувствительность, движения стопой и ногой в целом. Лечение и устранение боли включает введение специального раствора в область задней таранно-малоберцовой связки разгибателя.
Неврит малоберцового нерва в большинстве случаев связан с травматическими факторами или как осложнение в ситуациях, если лечение не окончено или не оказано. Страдает от травм верхний наружный отдел голени в том месте, где прохождение нерва максимально близко к малоберцовым костям. К патологии приводят переломы малоберцовых костей, трещины и сильные ушибы. Повреждение нерва может возникнуть на любом участке по его протяженности, поэтому появляется как верхний, так и нижний туннельный синдром.
Если верхний синдром связан с работой и образом жизни, то нижний возникает после иммобилизации стопы, от плоскостопия, ношения обуви на каблуке, неподходящего размера. Так как причины неврита связываются с травмами, то нередко возникают сопутствующие травмирования — разрыв мышц, сухожилий. Часто повреждается зона таранно-малоберцовой связки, сосудисто-нервные пучки. Передавливания регистрируются после падения на ногу тяжелого предмета, защемления стопы, голеностопа и голени.
Нередко причины патологии связывают с поражением самого малоберцового нерва.
Повреждение структуры нерва приводит к нарушенному кровоснабжению, а, как следствие, появляется нейропатия.
Лечение методом иммобилизации ноги приводит к атрофии, нарушению питания и кровоснабжения мышц, сухожилий. Такое возникает, если накладывается гипс, а удерживатель ноги в фиксируемом положении. Удерживатель может пережать как сам нерв, так и связки, поэтому, если не проводить массаж, занятия с пациентом, то возникает угроза неврита.
Одна из причин кроется в осложненной инъекции в область мышц ягодицы. Возникает повреждение нерва, раздражение его лекарствами и, как следствие, – неврит малоберцового нерва.
Иногда причины патологии кроются в сопутствующем процессе. Повреждения малоберцового нерва происходят при заболеваниях, влияющих на все нервные волокна, из-за интоксикации, при проблемах с обменом веществ. Злоупотребление алкоголем, курение и прием наркотиков отягощают анамнез человека. Онкологические процессы могут давать рост опухоли и передавливать связки, действовать на группу мышц, сухожилий, вызывая сдавливание, растяжение и разрыв. Опасно повреждение таранно-малоберцовой связки.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Нейропатия малоберцового нерва вызывает яркие симптомы, характер которых зависит от степени патологии. Выделяют симптомы острого начала, возникающие вследствие травмирования ноги. Разрыв мышц, связки, переломы провоцируют симптомы боли, ограничивают ногу в подвижности. Часто повреждение нерва случается в комплексе с травмированием таранно-малоберцовой связки (удерживатель голеностопа), поэтому затруднен подъем и опускание стопы.
При воздействии патологическими факторами (внутренние болезни, воспаления) симптомы появляются постепенно, и картина болезни характеризуется усилением и ослаблением боли. Симптомы воспаления возникают при таких факторах:
- ношение неудобной обуви;
- нагрузки на ноги;
- ушибы, падения или растяжения на ноге.

Разрыв мышц, связки (таранно-малоберцовой), повреждение сухожилий вызывают компрессию нерва, и это приводит к такой симптоматике:
- Нарушается чувствительность в зоне поражения – голень, стопа. Нога не реагирует на раздражение холодом, теплом. Помогает в этом случае лечение физиометодами – это электростимуляция.
- Возникают признаки боли в области поражения нерва. Усиливается боль во время подпрыгивания, приседания.
- Если серьезно повреждены связки, включая таранно-малоберцовые, то нарушаются сгибательные рефлексы пальцев ноги.
- Осложняются движения стопой, вплоть до невозможности ее подъема.
- Местно повышается температура, появляется гиперемия кожи в области невропатии.
Когда не проводится лечение и пострадавший терпит боли, возникает атрофия в мышцах, страдают связки, у человека изменяется походка, возникает хромота. Иногда оказывается лечение таких процессов, как перелом, разрыв связки, вывих, но не уделяется внимание нейропатии. Тогда возникает посттравматическая невропатия, беспокоящая человека длительный срок.
Диагностика выполняется в условиях больницы, включая сбор жалоб, выполнение пальпации, проверку чувствительности и двигательной активности. Важно лечение причины, вызвавшей нейропатию, поэтому такое состояние, как разрыв связки (в том числе таранно-малоберцовой), повреждение кости, сустава из-за вывихов, переломов, включает восстановление подвижности после иммобилизации ноги или смена варианта гипса.
Также необходимо подобрать подходящую обувь, изменить образ жизни и устранить негативные факты. Когда причинами нейропатии служат нарушения обмена веществ, онкологические процессы, то требуется подобрать лечение для основной патологии.
Лечение невропатии разделяется на медикаментозную терапию, курс реабилитации и лечение народными средствами. Осложненное повреждение вылечивается с помощью операции.
Курс медикаментов подбирается таким образом, чтобы избавить человека от боли, дискомфорта и вернуть работоспособность. Лечение в основе состоит из препаратов группы НПВС – Диклофенак, Кеторол, Нимесулид. Лечение НПВС ограничено по срокам и противопоказаниям, но эффективность средств доказана устранением боли, отечности и уменьшением воспалительного процесса.
Для нервов полезно принятие витаминов группы B как отдельно, так и комплексно, в инъекциях и таблетках. Улучшает проводимость нервов назначение Прозерина, Галантамина, Нейромидина. Если присутствует разрыв мышц, сухожилий, то необходимо улучшить кровоснабжение нерва с помощью Тренатала, Кавинтона и других препаратов.
Для восстановления подвижности назначают лечение физиотерапией, народными средствами. Рекомендован массаж, гимнастика, процедуры ФЗТ. Массаж необходим как после травм, так и для устранения атрофии мышц, недостаточности питания и кровоснабжения. Дополнительно назначается курс ФЗТ: магнитотерапия, амплипульс, ультразвук, электрофорез.
При вывихе, последствии перелома применяются методы иглорефлексотерапии, массаж, мануальная терапия. Разрыв связок и сухожилий эффективно лечить компрессами, примочками, парафинотерапией, грязелечением.
При сильных симптомах боли во время движений назначается ношение ортезов для фиксации стопы. Дополнительно проводится массаж, физиолечение и противовоспалительная терапия. Массаж полезен при любых типах повреждения и назначается в период реабилитации.
Если терапия не эффективна или возникли осложнения в процессе выздоровления, то прибегают к операции. Выполняется восстановление волокон нерва, кровообращения, питания и структуры.
2016-06-29
Какая мышца разгибает пальцы
Длинный разгибатель пальцев является частью передней группы мышц голени и располагается по латеральному ее краю. Начинается это анатомическое образование на уровне верхней трети большеберцовой кости, прикрепляясь к переднему краю малоберцовой.
Опускаясь по направлению к ступне, мышечная часть трансформируется в тонкое, но прочное сухожилие.
Именно оно впоследствии разделяется на четыре более тонких сухожильных пучка, по одному на каждый палец.
Длинный разгибатель имеет и дополнительное назначение. Вместе с мышцей-синергистом ( третья малоберцовая) он поднимает наружный край стопы, действие называется пронацией. Если же она прочно фиксирована, приближает к ней голень.
Какая мышца отвечает за сгибание пальцев
Длинный сгибатель пальцев позволяет правильно оттолкнуться от поверхности при ходьбе или беге. Также это мышечное образование участвует в поддержании баланса всего тела в положении стоя.
Эта мышца относится к задней группе голени и начинается от задней поверхности большеберцовой кости. Спускаясь к стопе через пяточную кость, она крепится снизу к дистальным фалангам 2, 3, 4 и 5 пальцев.
Но не стоит думать, что функция этой мышцы ограничивается только движением пальцев.
Она играет огромную роль в сгибании самой стопы и ее супинации.
При постановке на носочек и удержания равновесия в таком положении без нее не обойтись!
Правильное формирование мышечных волокон, их нормальный тонус позволяет своду ступни занимать правильное анатомическое положение. Это препятствует формирования плоскостопия.
Повреждения связок большого пальца стопы
При повреждениях первого плюсне-фалангового сустава или большого пальца боль и отек сначала могут быть выражены относительно незначительно, однако в течение первых суток они обычно усиливаются, и на следующий день спортсмен приходит на тренировку уже хромающим.
Для того, чтобы выбрать наиболее оптимальную тактику лечения и так или иначе оценить его прогноз, врачи пользуются специальной классификацией.
Повреждения 1 степени характеризуются перерастяжением капсулы и связок первого плюсне-фалангового сустава.
Пациенты предъявляют жалобы на боль по подошвенной и внутренней поверхности первого пальца, отек выражен минимально, кровоизлияния (синяки) отсутствуют.
Движения в суставе ограничены незначительно, и спортсмены обычно сохраняют возможность нагружать стопу и продолжать тренировки, хотя и с некоторыми болевыми ощущениями.
Повреждения 2 степени характеризуются частичным разрывом капсулы и связок первого пальца.
Болезненность более интенсивная, выражены отек и кровоизлияния. Болевые ощущения и защитные реакции приводят к некоторому ограничению движений в суставе.
Спортсмены жалуются на умеренно выраженную боль и хромоту. Тренироваться на нормальном уровне они не могут.
Повреждения 3 степени — это полные разрывы, приводящие к выраженному болевому синдрому, отеку и кровоизлияниям.
Локально отмечается выраженная болезненность как вдоль подошвенной, так и тыльной поверхности большого пальца и первого плюсне-фалангового сустава.
Повреждение третье степени приводит к разрыву подошвенной пластинки. Во многих случаях данный тип повреждения характеризуются вывихом большого пальца в первом плюсне-фаланговом суставе последующим самопроизвольным его вправлением.
Практически всегда развивается выраженное ограничение движений в суставе. Спортсмены в подобных ситуациях не могут нагружать внутреннюю поверхность стопы и конечно же не могут продолжать тренировки.
Рентгенограмма стопы в прямой проекции профессионального футболиста с признаками выраженной миграции сесамовидных костей.
Хроническое повреждение связок первого плюсне-фалангового сустава является следствием острого его повреждения, которое в свое время было пропущено или не получило должного внимания как со стороны врачей, так и самого спортсмена.
Это состояние характеризуется длительно сохраняющимся болевым синдромом в области плюсне-фалангового сустава и контрактурой большого пальца.
В связи отсутствием подошвенных стабилизаторов сустава развивается тыльный подвывих большого пальца.
На фоне рубцовых изменений первого плюсне-фалангового сустава может формировать hallux rigidus, проявляющийся выраженным ограничением подвижности большого пальца.
При тяжелых повреждениях связок первого пальца выполняется стандартная рентгенография для исключения возможных костных повреждений, будь то отрывы капсулы сустава с костными фрагментами, переломы сесамовидных костей, расхождение или миграция сесамовидных костей.
Мы в качестве наиболее информативного метода визуализации связочных и остеохондральных повреждений рассматриваем МРТ.
МРТ позволяют достаточно четко увидеть все типы повреждений и более точно локализовать возможные разрывы связок и капсулы и спланировать хирургическое вмешательство.
МРТ при тяжелом повреждении связок первого пальца. А, На МРТ видны признаки разрыва связок и смещение сесамовидной кости. В, На МРТ видны признаки полного разрыва медиальной коллатеральной связки при сохранении целостности аналогичной латеральной связки.
Как проверить работоспособность сгибателя
При различных заболеваниях сила сокращения мышц может ослабевать. Для того чтобы это выяснить, существует ряд простых тестов:
- Одной рукой тренер или врач удерживает плюсну в одном положении, а другой аккуратно, но жестко пытается согнуть пальцы ног. Пациент должен пытаться разогнуть их, максимально напрягая соответствующие мышцы. В случае успеха мышечная сила оценивается в 4 или 5 баллов (максимально возможная оценка).
- Пациент лежит на спине, под коленом у него размещен мягкий валик (можно скатать полотенце). При насильном удержании плюсны необходимо постараться разогнуть пальцы. (2 или 3 балла).
- Положение не отличается от предыдущего. Тренер или врач пальпирует сухожилия разгибателя. При успешной попытке разогнуть пальцы присваивается 1 балл.
В норме мышечная сила здорового человека оценивается в 5 баллов. При недостаточном питании или иннервации тканей она постепенно снижается.
Все упражнения нужно делать осторожно, чтобы не получить растяжение голеностопа.
Укрепление ступней с помощью ЛФК
Разгибатель большого пальца стопы можно укрепить, чтобы он при чрезмерной нагрузке или различных заболеваниях не повредился. Для этого выполняются различные физические лечебные упражнения. Такие меры считаются отличной профилактикой болей ноги.
Чтобы укрепить сухожилия и мышцы ступни, необходимо несколько раз в неделю выполнять лечебные упражнения. Плюс такой физкультуры в том, что ее может выполнить любой человек в домашних условиях. Ниже представлены некоторые из упражнений, способствующих укреплению связочного аппарата на ногах.
- Следует взять полотенце пальцами ног и протянуть по комнате несколько метров. Дальше с этого полотенца пальцами формируйте комок. Опять схватите полотенце и переместите его в обратную сторону. Повторите, используя другую нижнюю конечность.
- Рассыпьте на полу мелкие предметы – пуговицы, некрупные шарики и сядьте на стул. Теперь попробуйте собрать эти предметы ступней в какую-нибудь коробочку. Повторите другой ногой.
- Первые несколько раз это упражнение проводится в сидячем положении, затем стоя. Следует поставить на пол ступню, потом подтягивать к себе пальцы и в это же время ступней надо образовать дугу.
- Присядьте на пол, ноги вытянуты впереди в прямом положении. Теперь надо напрячь стопу и вытянуть ее таким образом, как будто вы стоите на каблуках. Положение зафиксируйте и попробуйте медленно развернуть стопу к себе. Повторите несколько раз.
Заметный результат можно отметить через несколько месяцев регулярных занятий. Мышцы постепенно укрепляются, поднимается свод стопы. Улучшается кровообращение, чувствительность стопы усиливается, восстанавливается устойчивость всего организма.
Как двигается большой палец
Механика его движений зависит сразу от нескольких мышц. Такая сложная анатомия объясняется тем, что именно этот палец во многом обеспечивает равновесие человека и делает его прямоходящим.
Длинный сгибатель большого пальца относится к задней группе мышц голени и, спускаясь на подошвенную часть, трансформируется в сухожилие.
Таким образом, эта мышца участвует в сгибании всех пальцев ног в большей или меньшей степени.
Длинный разгибатель большого пальца относится к противоположной, передней группе мышц голени. При этом он, спускаясь вниз, переходит в тонкое, но очень прочное сухожилие длинного разгибателя.
О мышцах, обеспечивающих подвижность конечностей
Латынь даёт этой мышце определение Musculus extensor hallucis brevis. Речь идёт о волокнах, благодаря которым большой палец может нормально функционировать.
Начинается короткий разгибатель большого пальца от пяточной кости, а затем идёт вперёд и, подвигаясь ближе к условно серединной линии тела, переходит в область сухожилия, которое крепится к основанию одной из фаланг. Затем эта мышца соединяется с другой, именуемой длинным разгибателем. В случае нарушения в этом отделе затрудняется движение не только большого пальца: человек не может подняться на цыпочки и просто поднять пальцы ноги вверх.
Однако для человека важно не просто поднимать или опускать пальцы на ноге, а и осуществлять боковые движения. За эту функцию отвечает короткий разгибатель пальцев. Речь идёт о плоской мышце, расположенной непосредственно на тыльной стороне стопы. Начинается она также от пяточной кости, а затем переходит в сухожилия, которые соединяется с волокнами длинной разгибательной мышцы и крепятся к основаниям фаланг. Короткий разгибатель пальцев отвечает также за отведение каждого из них в сторону, и без этого нога не могла бы нормально двигаться, а человек — ходить, бегать и заниматься различными видами спорта.
Движение рук также осуществляется благодаря действию мышц, и среди них занимает своё место короткий сгибатель большого пальца кисти, без функционирования которого было бы невозможно, к примеру, взяться за поручни в транспорте, держать за руку ребёнка. Начинаясь у костей запястья, эта мышца идёт в дальнем направлении и образует две головки: поверхностную, которая крепится к наружной сесамовидной косточке, и глубокую, соединённую с обеими сесамовидными костями. Короткий сгибатель большого пальца кисти в нормальном состоянии обеспечивает функционирование проксимальной фаланги и отчасти отвечает за отведение первого пальца. Причём, и эта мышца, и все звенья, с которыми она связана, должны быть здоровыми, чтобы человек мог осуществлять активные движения кистью.
Двигательная функция этого участка происходит с участием других мышц. Так, сбоку возвышения располагается короткая мышца, отводящая большой палец кисти.Начинается она от сухожилия длинных волокон, участвующих в его отведении, и в нормальном состоянии эта мышца прикреплена к боковой поверхности основания самой крупной фаланги, а в толще её сухожилия находится сесамовидная кость, обеспечивающая защиту сухожилия. Однако при поражении кости в результате травмы или иного заболевания, страдает и сухожилие. Взаимодействуя с другими звеньями, короткая мышца, отводящая большой палец кисти, при выполнении своей функции немного противопоставляет его, а также участвует в сгибании проксимальной фаланги.
Однако эти мышцы, предназначенные для сгибания, не будут находиться в тонусе без своих противоположностей, поэтому естественно, что необходим короткий разгибатель большого пальца кисти. Это одна из мышц предплечья, располагающаяся в нижней части отдела. Начинается она у лучевой кости, проходит вниз и заканчивается у сухожилия длинной мышцы, прикрепляясь к тыльной поверхности самой крупной фаланги, и её состояние, возможность взаимодействовать с другими звеньями, обеспечивает слаженность движения кисти. Во время движения все они взаимодействуют, и проблема одной области сразу влечёт за собой изменение состояния другой.
Речь идёт о таком заболевании, как синовит, поражающем суставы конечностей, затрагивающем мышцы, а по этой причине нарушается функционирование стопы или кисти, но чаще всего страдают нижние конечности. Когда травмируется сустав или в полость проникают болезнетворные микроорганизмы, возникает воспаление синовиальной мембраны или синовит. От него страдают разгибательные мышцы и расположенные рядом сухожилия, а в результате появляются характерные симптомы:
- затруднение движений;
- боль;
- отёк;
- нестабильность сустава.
Синовит можно распознать и по наличию таких признаков, как хромота, отсутствие переката с пятки на носок, а шаг при этом становится укороченным. Болезненность, отёк, ограничение и даже блокировка сустава, местное повышение температуры во время обострения заболевания наблюдаются при воспалении и в области кисти.
Лечение зависит от того, насколько поражена синовиальная мембрана. Как свидетельствует практика, на начальной стадии синовит может быстро исчезнуть, если уменьшить физические нагрузки. Начинается лечение с фиксации сустава, а затем назначается терапия с использованием нестероидных противовоспалительных препаратов. Если наблюдается синовит в несложной форме, врач может назначить Контрикал или Трасилол в форме инъекций, а также порекомендовать включить в лечение процедуры по рецептам народной медицины. На начальной стадии заболевания помогают уменьшить синовит ванночки с использованием ромашки, шалфея, листьев крапивы или коры дуба, и для проведения домашней процедуры нужно вначале 1 столовую сырья залить 1 л воды и прокипятить, а затем остудить до комфортной температуры.
Если синовит приобрёл более сложную форму, практикуется применение кортикостероидов в различных лекарственных формах. Так, лечение может включать в себя использование Преднизолона, Гидрокортизона или Дипроспана в инъекциях, Преднизолона, Целестона или Триамцинолона в таблетках, а также одного из топических препаратов, и это может быть мазь Гидрокортизон, крем Афлодерм или лосьон Лоринден.
Практикуется также применение магнитной терапии, но при плохой свёртываемости крови у пациента и при склонности к внезапным кровотечениям это противопоказано. Врач может назначить лазерное лечение или проведение электрофореза до 15 процедур, каждая из которых длится 20 минут. В тех случаях, когда консервативные методы не дали нужного результата, применяется хирургическое вмешательство.
Целью комплекса мероприятий является восстановление утраченных в результате заболевания функций. Однако следует учесть, что если причиной заболевания была травма и разрыв сухожилий, то даже при правильном лечении функции пальца могут быть ограничены из-за образования рубцовой ткани в месте травмы. Таким образом, лечение и его эффективность зависят от тяжести заболевания, а в запущенных случаях возможны такие последствия, как потеря способности двигаться и даже летальный исход при инфекционной форме заболевания. Чтобы предотвратить повреждение суставов, мышц и сухожилий, рекомендуется избегать чрезмерных нагрузок, а в рацион включить продукты с повышенным содержанием желатина, витамина С, фитонцидов.
Мы не будем описывать здесь плюснефаланговые и межфаланговые суставы, т.к. они идентичны суставам пальцев кисти за исключением некоторых функциональных отличий. Так, в пястно-фаланговых суставах амплитуда сгибания больше, чем разгибания, а в плюснефаланговых, наоборот, величина разгибания превышает величину сгибания:
- амплитуда активного разгибания в плюснефаланговых суставах составляет от 50° до 60°, а сгибания — только 30—40°;
- амплитуда пассивного разгибания (рис. 72), играющего существенную роль на последней фазе шага, достигает 90° и даже может превышать этот показатель, а пассивное сгибание остается в пределах 45-50°.
Короткий разгибатель большого пальца стопы
, m. extensor hallucis brevis, лежит кнутри от предыдущей мышцы. Начинается от верхней поверхности передней части пяточной кости и, направляясь вперед и медиально, переходит в сухожилие, прикрепляющееся к основанию проксимальной фаланги большого пальца. В дистальном отделе сухожилие срастается с сухожилием m. extensoris hallucis longi, принимая участие в образовании тыльной фасции стопы.
Функция: разгибает большой палец стопы.
Иннервация: n. peroneus profundus (LIV-LV, SI).
Кровоснабжение: a. tarsea lateralis, r. perforans a. peroneae.
- Большой медицинский словарь
- — m. extensor pollicis longus, имеет веретенообразное брюшко и длинное сухожилие. Лежит рядом с предыдущей мышцей…
Атлас анатомии человека - — m. extensor hallucis longus, залегает между двумя предыдущими мышцами, причем верхние две трети мышцы покрыты ими. Мышца берет начало от медиальной поверхности средней и нижней третей малоберцовой кости и межкостной…
Атлас анатомии человека - — m. flexor hallucis longus, занимает наиболее латеральное положение, располагаясь на задней поверхности и несколько прикрывая m. tibialis posterior…
Атлас анатомии человека - — m. extensor pollicis brevis, располагается в нижней части предплечья по латеральному краю его дорсальной поверхности…
Атлас анатомии человека - — m. flexor hallucis brevis, несколько короче предыдущей мышцы, частично прикрыт ею и располагается непосредственно на I плюсневой кости…
Атлас анатомии человека - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь - — см. Перечень анат. терминов…
Большой медицинский словарь
Читайте также:


