Может ли болеть кость при остеохондропатии

- Что такое остеохондропатия?
- Причины недуга
- Как развивается болезнь?
- Виды патологии
- Симптоматика
- Диагностика остеохондропатии
- Как лечится остеохондропатия?
- Профилактика
Провоцируют остеохондропатию чрезмерные нагрузки и частые травмы (занятия профессиональным спортом и пр.). Современные исследования также подтверждают генетический фактор в наследовании недуга. Сама остеохондропатия не имеет специфических симптомов, а ее проявления можно обнаружить лишь при развернутых стадиях некротического процесса. При этом недуг хорошо поддается консервативному лечению, в ходе которого пациенту назначается покой, физиотерапевтические процедуры и лечебная гимнастика.

Что такое остеохондропатия?
Остеохондропатия – это комплексный термин, который включает целую группу заболеваний, приводящих к нарушению питания костей и их последующему некрозу (омертвлению).
Статистических данных о встречаемости остеохондропатии мало. Однако многие исследователи отмечают, что недугу подвержены дети (в особенности мальчики) от 10-ти до 18-ти лет, что связано с врожденными нарушениями кровообращения в костной ткани.
Сегодня остеохондропатия относится к прогностически благоприятным. Однако диагностировать некротические нарушения на ранних этапах практически невозможно. Поэтому к лечению недуга приступают на поздних стадиях, когда наблюдается значительное ослабление костного скелета. Последнее чревато частыми переломами, вызывать которые могут перенапряжение мышц, масса собственного тела, судороги, рвота и даже кашель.
Причины недуга
Среди факторов риска остеохондропатии выделяют:
- генетическую предрасположенность (так, встречаемость остеохондропатии у детей больных родителей в несколько раз выше, чем в здоровых семьях);
- врожденные нарушения кровоснабжения костной ткани;
- расстройства обмена веществ (метаболический синдром Х с нарушениями углеводного, жирового и пуринового обменов);
- нерациональное питание с дефицитом витаминов и микроэлементов (кальция, фосфора, магния и пр.);
- длительные расстройства приема пищи (анорексия, булимия);
- алиментарное (пищевое) или гормональное ожирение;
- бактериальные и вирусные инфекции;
- профессиональная спортивная деятельность, связанная с постоянной травматизацией и нахождением в неанатомических позах (гимнастика, фигурное катание, цирковая акробатика, фехтование и пр.).

Как развивается болезнь?
Течение остеохондропатии хроническое и стадийное. Первым этапом является начальное негнойное омертвление кости (длится до полугода), вызванное указанными выше этиологическими факторами. Пациенты жалуются на постоянные болевые ощущения в зоне некроза, усиливающиеся при ощупывании; появляются нарушения подвижности конечностей. При этом на рентгеновском снимке нарушений в костной ткани не наблюдается.
О начале третьего этапа развития патологии (длится около трех лет) свидетельствует уменьшение плотности костей: отмечается фрагментация костной ткани, рассасывание некротических зон и замещение их новой (грануляционной) тканью. При рентгеновском исследование кость напоминает шахматную доску с бессистемным чередованием затемнений и просветлений.
Четвертая стадия является восстановительной и длится до полутора лет. Обычно наблюдается возобновление привычной формы кости с развитием остаточных деформаций (искривлений). К норме возвращается и структура костной ткани, что можно наблюдать на очередной рентгенограмме.
Как правило, общая длительность стадий не превышает 4-х лет. При этом течение недуга доброкачественное, однако при отсутствии лечения возможно появления не только остаточных искривлений костей, но и осложнений процесса в виде переломов и деформирующих артрозов.
Виды патологии
Современная классификация выделяет четыре категории остеохондропатий детского и пубертатного (подросткового) возрастов:
- Некротические процессы в эпифизарных частях – расширенных концевых отделах трубчатых костей. К этой группе относятся патологии головок бедра и плюсневых костей, грудной части ключицы, фаланг пальцев.
- Дистрофические нарушения трубчатых костей: ладьевидной стоп, полулунной и ладьевидной запястий, тел позвонков.
- Дегенеративные процессы в костных выростах – апофизах: буграх большеберцовой и пяточной костей, а также в апофизарных кольцах позвонков.
- Неполная остеохондропатия с повреждением суставных структур локтевых, коленных и голеностопных сочленений.
Симптоматика
Каждая из отмеченных остеохондропатий имеет свои характерные особенности локализации, проявления и течения.
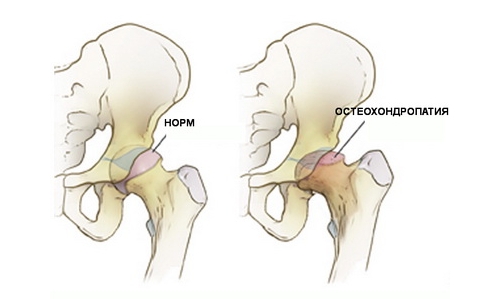
Болезнь Пертеса
Дистрофические нарушения происходят в головке бедра с частичным вовлечением в патологический процесс тазобедренного сустава. Манифестирует болезнь обычно в 5-7-ми летнем возрасте, обычно у мальчиков. Среди провоцирующих факторов выделяют травмы и дисплазии (нарушения развития) бедренных суставов.
Как правило, пациенты жалуются на появление хромоты и последующее присоединение болезненности в зоне бедренного сустава и колена. Со временем подвижность сочленений уменьшается: ограничивается отведение бедра и его вращение. Нередко появляется атрофия (истощение) мышц ягодиц, бедра и голени.
В некоторых случаях возможно осложнение недуга подвывихами бедра, что сопровождается укорочением конечности и затруднением опоры на нее.
Болезнь Шляттера
Патология возникает в возрасте 11-17 лет (чаще у парней) и поражает бугристость большой берцовой кости. Недугу подвержены спортсмены, особенно фехтовальщики, что связано с предельной нагрузкой на коленные сочленения.
Проявляется остеохондропатия болезненностью в верхней трети голени при стоянии на коленях, приседании и подъеме вверх по лестнице. Нередко наблюдается припухлость в области поражения. При этом амплитуда движений в колене не страдает.
Болезнь Келлера
Данная патология имеет два вида:
- Поражение ладьевидной кости стопы. Относительно редкий недуг, который наблюдается в основном у мальчиков 5-8-ми лет. На передневнутренней поверхности стопы появляется болезненность, усиливающаяся при ощупывании и ходьбе. Пораженная зона нередко опухает, из-за чего меняется походка ребенка, который старается наступать не на всю стопу, а на ее наружный край.
- Некроз 2-ой и 3-ей плюсневых костей. Проблема чаще возникает у девочек пубертатного возраста. Появляется боль у основания второго и третьего пальцев стопы. Болевые ощущения усиливаются при пальпации, подъеме на носки, беге и ходьбе. Пораженная область нередко отечная, иногда наблюдается укорочение второго и третьего пальцев нижней конечности.
Болезнь Шинца
Омертвление наблюдается на уровне апофиза (бугра) пяточной кости. Развитие болезни отмечается в основном у подростков, однако нередки случаи возникновения остеохондропатии пятки у детей раннего школьного возраста. Обычно пациенты жалуются на болезненность в области пяточной кости после бега или прыжков. Нередко возникает отечность без воспалительных признаков (покраснения и потепления кожи).
Характерным проявлением является изменение походки с опорой на пальцы с целью уменьшения давления на пятки. Отличительной особенностью недуга является исчезновение любого дискомфорта и болей в ночное время.
Болезнь Кальве
Патология характеризуется некротическим поражением тел позвонков – платиспондилией. Недуг манифестирует подъемом температуры до субфебрильных цифр; появляются болевые ощущения в позвоночнике, которые носят приступообразный характер. При этом болезненность склонна к распространению на нижние конечности в положении стоя и исчезновению во время ночного сна.
Болезнь Шейермана-Мау
Появляется недуг в период полового созревания у юношей. Обычно течение остеохондропатии апофизов позвонков бессимптомное. Тогда как причиной обращения к врачу становится искривление осанки – кифоз (сутулость). К периоду деформации позвоночного столба появляется дискомфорт в его грудном отделе, который усиливается при долгом нахождении в положении сидя.
Болезнь Кенига
Диагностика остеохондропатии
Диагноз остеохондропатии на ранних стадиях установить практически невозможно. В некоторых случаях недостаточно и явных клинических проявлений недуга, из-за чего требуются дополнительные методы диагностики:
- лабораторные (клинический анализ крови, биохимические и гормональные исследования);
- инструментальные (рентгенография, ультразвуковая диагностика и магнитно-резонансная томография).

Как лечится остеохондропатия?
Лечение остеохондропатии состоит в консервативном подходе: охранительном режиме с обеспечением покоя пораженной части тела и терапии основного заболевания (обменного или гормонального нарушения, инфекции или дефицита микроэлементов). Выписывать препараты может только лечащий врач.
Профилактика
Чтобы профилактировать развитие остеохондропатии необходимо:
- тщательно наблюдать за детьми с генетической предрасположенностью к появлению недуга (рожденные в семьях больных остеохондропатией);
- диагностировать наследственные нарушения кровоснабжения костной ткани и расстройства обмена веществ (метаболический синдром Х с неадекватным углеводным, жировым и пуриновым обменами);
- исправлять нерациональное питание с дефицитом витаминов и микроэлементов (кальция, фосфора, магния и пр.);
- лечить в условиях стационара длительные расстройства приема пищи (анорексию, булимию);
- контролировать и ликвидировать алиментарное (пищевое) или гормональное ожирение;
- проводить специфическую диагностику и лечение бактериальных и вирусных инфекций;
- по возможности исключать профессиональную спортивную деятельность, связанную с постоянными травмами и нахождением в неанатомических позах (гимнастика, фигурное катание, цирковая акробатика и пр.).
Помните! Учитывая преимущественно раннее развитие остеохондропатии (в школьном и подростковом возрасте), ответственность за профилактику недуга ложится на родителей ребенка.
Стоит отметить, что заболевание прогностически благоприятное. Однако запущенный асептический некроз может приводить к деформирующим артрозам и переломам. Последние при массивной дистрофии костей вызываются рвотой, мышечным спазмом и даже кашлем. Но подобные осложнения являются редкостью, тогда как смертельных случаев остеохондропатии на сегодняшний день не зафиксировано.
Дата обновления: 2015-10-22
В настоящее время такая патология, как остеохондропатия бугристости большеберцовой кости, встречается довольно часто. От данного недуга страдают молодые люди. Заболевание часто диагностируется у лиц, занимающихся определенным родом деятельности (футболистов, баскетболистов, легкоатлетов и других спортсменов).

Второе название подобной патологии — болезнь Шляттера. Заболевание опасно тем, что имеет хроническое прогрессирующее течение и при отсутствии должной терапии может стать причиной утраты человеком трудоспособности. Каковы этиология, клиника и лечение болезни Шляттера?
Особенности болезни Шляттера
Остеохондропатия бугристости большеберцовой кости — это заболевание невоспалительного генеза, характеризующееся разрушением (некрозом) бугристости кости. Большеберцовая кость формирует скелет нижних конечностей. Располагается она в области голени (между коленом и ступней). Это одна из самых крупных костей в теле человека. Рядом с ней располагается малоберцовая кость. Бугристость находится в верхней части переднего края кости. К ней крепится четырехглавая мышца бедра. Данное заболевание известно уже около века и входит в особую группу болезней, названных остеохондропатиями.

Болезнь Шляттера чаще всего диагностируется у людей в возрасте от 10 до 18 лет. Мальчики страдают от этого недуга значительно чаще девочек.
Связано это с более активным образом жизни лиц, пристрастием к спортивным играм, что нередко приводит к травматизации кости.
Процесс чаще всего затрагивает обе кости. Реже наблюдается одностороннее поражение. Нередко наблюдается сочетанное поражение большеберцовой кости и позвоночника. Заболевание протекает в хронической форме. При этом велик процент доброкачественного протекания болезни.
Остеохондропатия бугристости большеберцовой кости чаще всего развивается на фоне травмы. Последняя может быть обусловлена:
- занятиями спортом (футболом, волейболом, хоккеем, баскетболом);
- занятиями хореографией;
- регулярными ударами в область голени.
В группу риска входят дети и подростки, активно занимающиеся спортом. Около 20% от всех подростков-спортсменов страдают от этой патологии. Болезнь Шляттера может возникать и у детей, которые не ведут подобный образ жизни. Причиной в этом случае могут быть бытовые травмы.

За последние годы девушки все чаще увлекаются гимнастикой, фигурным катанием, хореографией, фитнесом. Поэтому они тоже подвергаются опасности.
Постоянные травмы приводят к тому, что происходит нарушение питания бугристости кости голени. Способствует этому сокращение четырехглавой мышцы. Во всех трубчатых костях имеются так называемые зоны роста. У детей наблюдается активный рост костей, еще не развитых до конца. Регулярные травмы могут провоцировать отрывные переломы. Эти переломы вскоре зарастают, а на этом месте формируется костный нарост. Со временем это вызывает характерные симптомы у детей и подростков.
Болезнь Шляттера имеет довольно скудную симптоматику. На ранних стадиях больные могут не предъявлять никаких жалоб. Наиболее частым симптомом является боль. Она имеет следующие особенности:
- локализуется в области большеберцовой кости ближе к колену;
- сперва слабая, но постепенно усиливается;
- становится интенсивнее при активных движениях;
- усиливается в положении стоя на коленях;
- стихает в состоянии покоя;
- нередко сочетается с припухлостью в области колена.

К объективным признакам заболевания относятся выраженный отек тканей в месте поражения, болезненность кости при пальпации. Заболевание является неинфекционным, поэтому общие симптомы в виде повышения температуры тела не отмечаются. В отличие от перелома или ушиба на месте повреждения кости не наблюдается выраженная гиперемия. У некоторых больных заболевание протекает волнообразно. При этом обострение в виде болевого синдрома может спровоцировать интенсивная физическая нагрузка (прыжки, бег, приседания).
Диагностические мероприятия
Остеохондропатию бугристости большеберцовой кости можно выявить на основании внешнего осмотра, характерных клинических данных и рентгенологической картины. Немаловажное значение в постановке диагноза имеют данные о пациенте. Во внимание берутся возраст и пол больного. Диагностика включает в себя:

- сбор анамнеза заболевания и жизни;
- осмотр нижних конечностей;
- пальпацию;
- рентгенологическое исследование;
- УЗИ;
- общее и биохимическое исследование крови.
В настоящее время все чаще для обнаружения патологии костной системы применяются компьютерная и магнитно-резонансная томографии. Инструментальное исследование целесообразно проводить несколько раз, чтобы определить, прогрессирует заболевание или нет. На ранних этапах с помощью рентгенологического исследования можно выявить уплощение мягкого покрова в области бугристости кости, а также признаки увеличения сумки коленного сустава. По мере развития болезни определяется шиповидный выступ.
Что же касается лабораторного исследования, то оно необходимо для исключения других заболеваний, в частности ревматоидного артрита. При последнем в крови обнаруживается ревматоидный фактор. В качестве диагностического исследования может проводиться ПЦР-исследование для исключения поражения сустава инфекционного генезе. Врач обязательно должен провести дифференциальную диагностику с другими заболеваниями (остеомиелитом, ревматоидным артритом, переломами, туберкулезом костей, сифилисом).
Лечение болезни Шляттера
Лечение остеохондропатии бугристости большеберцовой кости включает в себя обеспечение пораженных конечностей покоем, физиотерапию, ЛФК, санаторно-курортное лечение, применение лекарственных препаратов.
Консервативное лечение может проводиться амбулаторно. Лечение проводит травматолог, ортопед или хирург. Обеспечение покоя достигается следующими способами:
- исключением физической нагрузки на организм в целом;
- отказом от занятий активными видами спорта;
- наложением фиксирующей повязки или гипсовой манжеты.
Так как основным симптомом заболевания является боль, нередко требуется назначение обезболивающих средств из группы НПВС. Для скорейшего выздоровления показана физиотерапия. В данной ситуации могут проводиться УВЧ-терапия, магнитотерапия, лечение парафином. Для нормализации кровотока и уменьшения боли нередко проводится массаж нижних конечностей. Для улучшения состояния больных часто выполняется ударно-волновая терапия. Хороший терапевтический эффект дает электрофорез с кальцием. Огромное значение имеет лечебная физкультура. Она позволяет растянуть сухожилия в области колен и сами мышцы. После полного курса терапии больному рекомендуется санаторно-курортное лечение. Во время него проводятся гидротерапия, лечение грязью. В период реабилитации требуется ограничить нагрузку на коленные суставы.
В редких случаях при неэффективности консервативного лечения организуется хирургическое вмешательство. Оно показано при постоянных сильных болях и фрагментации (дроблении костных структур). Оперативное лечение проводится редко. Таким образом, болезнь Шляттера развивается преимущественно у молодых людей. Профилактика данной патологии включает в себя применение средств защиты (наколенников), исключение постоянных травм, укрепление связочного аппарата, рациональное питание.
К патологии опорно-двигательного аппарата относится остеохондропатия. Это собирательное понятие, которое объединяет различные по этиологии невоспалительные заболевания костей. При отсутствии должного лечения данная патология приводит к ограничению движений, остеоартрозу и другим осложнениям.
Стадии поражения костной ткани
Остеохондропатией называется хроническое неинфекционное заболевание, поражающее костную ткань. В процесс чаще всего вовлекаются нижние конечности. Поражаются преимущественно бедренная, большеберцовая, малоберцовая и тазовые кости. При остеохондропатии наблюдаются следующие изменения:
- некроз тканей;
- расширение суставной щели;
- уменьшение высоты эпифизов.
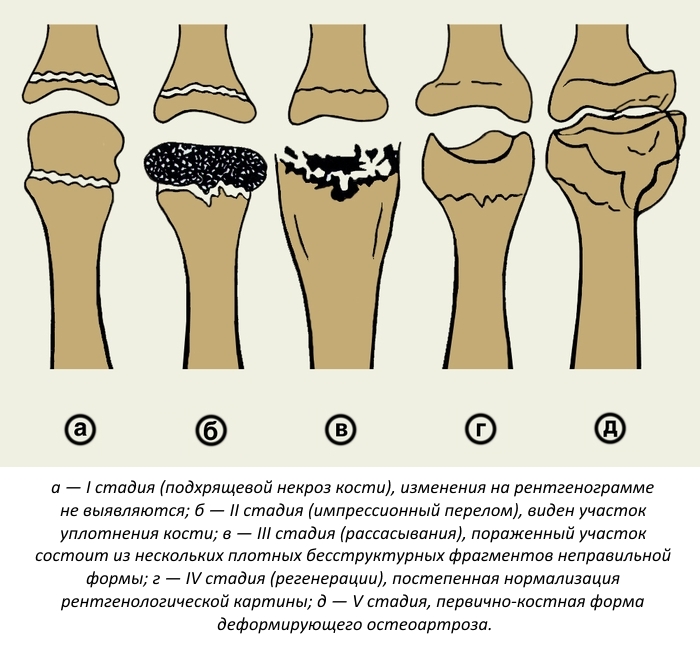
Эта патология протекает в 4 стадии:
- Вначале возникает некроз тканей. Появляется болевой синдром. Эта стадия продолжается несколько месяцев. На рентгенограмме изменения могут отсутствовать.
- На 2-й стадии у больных возникают частые переломы. Суставная щель расширяется, а высота эпифиза кости уменьшается. Эта стадия длится до полугода и более.
- При отсутствии должного лечения костная ткань замещается грануляционной. Высота кости уменьшается.
- На 4-й стадии форма и структура тканей восстанавливаются. Этот процесс затягивается на 1–1,5 года.
Данная патология протекает циклично. Общая продолжительность заболевания составляет 2–4 года.
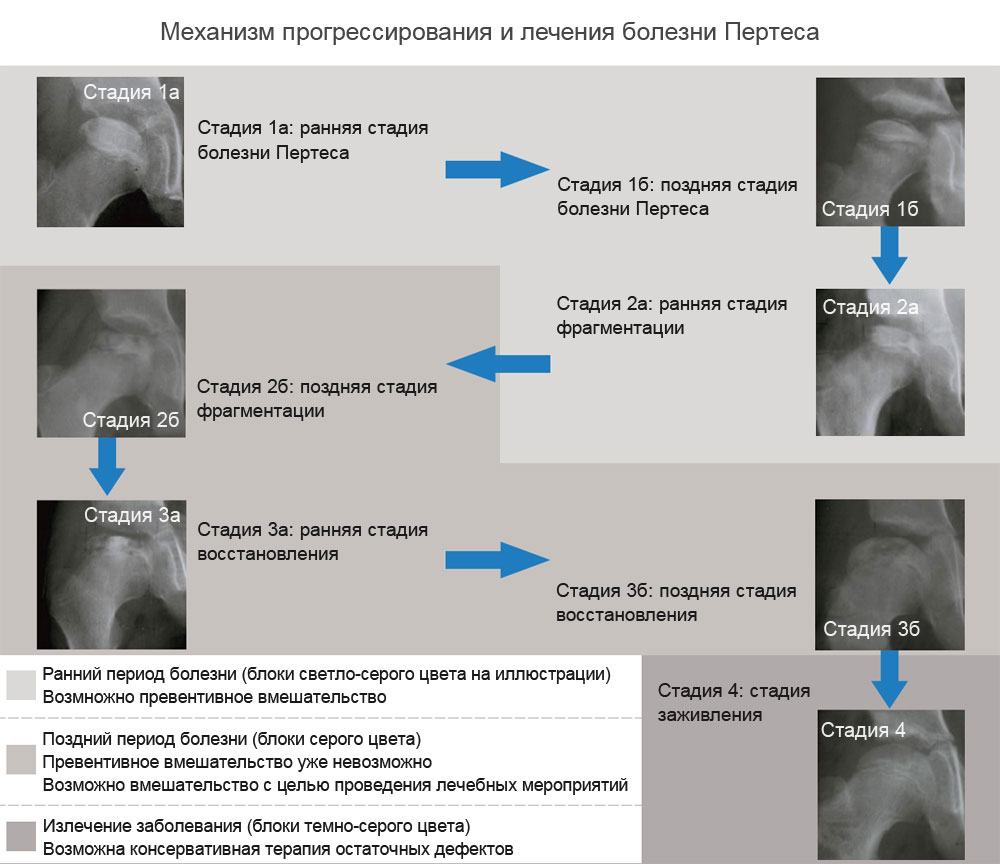
Виды патологии
Если лечение не проводится, то развивается деформирующий остеоартроз. Известны следующие разновидности остеохондропатий:
- болезнь Пертеса;
- болезнь Шейермана-Мау;
- болезнь Келлера-1;
- болезнь Келлера-2;
- болезнь Осгуда-Шлаттера;
- болезнь Кальве;
- болезнь Шинца.
Особенностями данной патологии является частичная обратимость изменений и восстановление структуры кости.
В группу остеохондропатий входит патология позвоночника. Часто развивается болезнь Шейермана-Мау. Иначе она называется юношеским патологическим кифозом. В норме позвоночник человека изгибается вперед и назад в нескольких местах. Различают 2 кифоза (грудной и крестцовый) и 2 лордоза (шейный и поясничный).
Данная патология диагностируется у девочек и мальчиков среднего и старшего школьного возраста. При этой форме остеохондропатии угол грудного изгиба составляет более 40º. Спина больных приобретает круглую форму. Если лечебные мероприятия не проводятся, то формируется грыжа Шморля.

Предрасполагающими факторами являются травмы позвоночника, некроз замыкательных пластин, остеопороз и неправильное развитие мышц спины. Различают грудную и смешанную (пояснично-грудную) формы данной патологии. При болезни Шейермана-Мау наблюдаются следующие симптомы:
- боль в покое и при нагрузке;
- уменьшение объема движений в позвоночнике;
- быстрая утомляемость спины;
- сутулость.
Первые жалобы появляются во время полового созревания. Это происходит в 10–14 лет. Следующая стадия развивается в возрасте 15–20 лет. Беспокоит боль внизу груди и пояснице. Нередко она ощущается между лопатками. Боль усиливается во второй половине дня и после работы. Формируется горб. Человек становится сутулым. В тяжелых случаях нарушается функция сердца и легких. Иногда возникает компрессионный синдром. Развиваются остеохондроз, грыжи Шморля и спондилез.
Очень часто диагностируется такая патология, как остеохондропатия бугристости большеберцовой кости. Первые симптомы наблюдаются в возрасте 12–15 лет. От данного недуга чаще страдают мальчики. В процесс вовлекаются одна или обе конечности. Основными факторами риска являются:
- переломы костей голени;
- повреждение связочного аппарата;
- вывихи;
- травмы надколенника.

Часто данная патология выявляется у спортсменов. Наиболее опасны занятия футболом, хоккеем, волейболом, фигурным катанием и гимнастикой. В основе развития остеохондропатии лежит нарушение кровообращения. Причина — сильное сокращение четырехглавой мышцы бедра.
На ранних стадиях симптомы выражены слабо. Для этой патологии характерны следующие признаки:
- умеренно выраженная боль в области колена при его сгибании и приседаниях;
- небольшая припухлость;
- сглаживание контуров кости;
- локальная болезненность.
По мере прогрессирования остеохондропатии боль усиливается. Такие симптомы, как гиперемия кожи и лихорадка, отсутствуют. Боль ощущается в зоне прикрепления сухожилия к бугристости. Данная патология продолжается 1–2 года и заканчивается выздоровлением. Периоды обострений сменяются ремиссиями. Функция сустава при этом не нарушается.
Часто диагностируется остеохондропатия ладьевидной кости. Последняя располагается в области стопы. Иначе данная патология называется болезнью Келлера-1. В процесс вовлекается тыльная сторона кости. В группу риска входят мальчики 3–7 лет. Точные причины развития этой патологии не установлены.
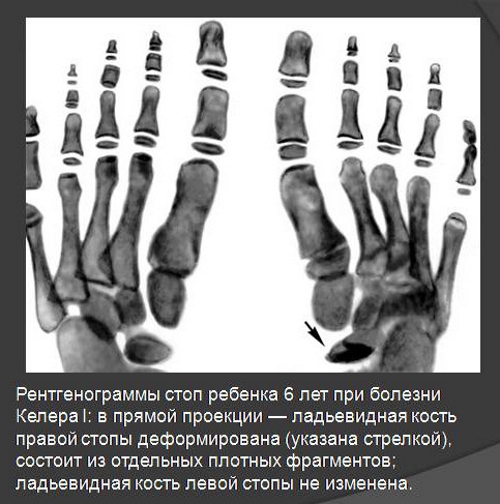
Возможными провоцирующими факторами являются плоскостопие, нарушение кровообращения, аномалии развития сосудов, вывихи, ушибы, подвывихи, эндокринные заболевания и переломы. При болезни Келлера отсутствуют признаки воспаления в виде повышения местной температуры и покраснения.
Основные симптомы— боль при ходьбе и быстрая утомляемость ног. Эта остеохондропатия продолжается около года и нередко приводит к деформации. Иногда наблюдается поражение таранной кости. Последняя образует голеностопный сустав. Наиболее тяжело протекает болезнь Пертеса. При ней поражается тазобедренный сустав.

В процесс вовлекается головка бедренной кости. Пик заболеваемости приходится на возраст 4–9 лет. Данная патология проявляется:
- хромотой;
- болью;
- затруднением отведения и ротации бедра;
- укорочением конечности;
- атрофией мышц и болезненностью.
Эта форма остеохондропатии длится до 5 лет. Возможна инвалидность. Очень редко развивается остеохондропатия коленного сустава.
Обследование
Перед тем как лечить больных, необходимо уточнить диагноз. Для этого понадобятся следующие исследования:
- рентгенография;
- КТ или МРТ;
- УЗИ;
- электромиография.
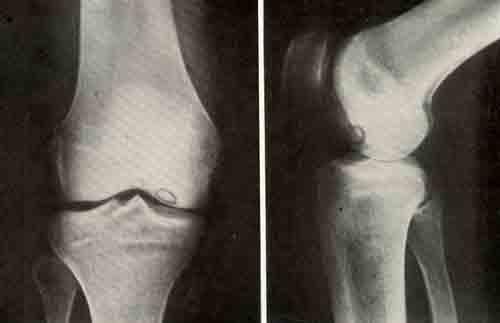
Проводится осмотр пораженной конечности и собирается подробный анамнез.
Лечебная тактика
При остеохондропатии больные люди могут быть госпитализированы. Лечением пациентов занимаются ортопеды. Основными методами терапии являются:
- гимнастические упражнения;
- массаж;
- физиопроцедуры.
При болезни Шейермана-Мау нужно укреплять мышцы груди и ягодиц. При этом поясницу и шею необходимо расслаблять. Нужно отказаться от поднятия тяжестей. Нельзя заниматься баскетболом, прыжками и волейболом. Полезно плавать в бассейне.
Важным аспектом терапии является профессиональный массаж. Дважды в год рекомендуется лечиться грязью.
Для больных подбирается оптимальная мебель. При выраженной деформации груди показаны препараты кальция. В тяжелых случаях прибегают к операции.
Может потребоваться ношение корсета. При остеохондропатии отлично помогают физиопроцедуры. При болезни Келлера-1 необходимо уменьшить нагрузки и произвести иммобилизацию стопы.

Накладывается гипсовая повязка. При сильной боли назначаются анальгетики или НПВС. Нужно избегать прыжков и бега. Дополнительными методами лечения являются массаж стопы, ножные ванны, ЛФК и рефлексотерапия. При болезни Шлаттера назначаются физиопроцедуры. Полезны ударно-волновая терапия, массаж конечности и магнитотерапия.
Иногда применяется фиксирующая повязка. Рекомендуется выполнять упражнения, укрепляющие мышцы бедра. Нельзя заниматься травматичными видами спорта. При сильной деструкции кости требуется операция. В ходе нее удаляют некротические ткани и используют костный трансплантат.
При болезни Пертеса лечение направлено на разгрузку тазобедренного сустава. Он должен долго находиться в покое.
Нередко требуется скелетное вытяжение. Дополнительно больным назначаются физиопроцедуры и витамины. При остеохондропатии Осгуда-Шлаттера лечение преимущественно консервативное. Нужно ограничить нагрузку на конечность. Применяется электрофорез с кальцием и фосфором. Может накладываться шина.
Наличие остеохондропатии не является приговором. Прогноз при данной патологии благоприятный.
Остеохондропатия – заболевание, при котором в губчатых костях протекает некротическо-деформационный процесс. В основном, болезнь начинает свое течение в детском и подростковым возрасте.
- 1 генетический фактор;
- 2 патологическое функционирование желез эндокринной системы;
- 3 нарушенный обмен полезных веществ в организме (в частности, плохой метаболизм витаминов и кальция);
- 4 частое травмирование;
- 5 различные расстройства кровообращения;
- 6 непосильное занятие спортом, из-за чего мышцы усиленно сокращаются;
- 7 наличие избыточного веса;
- 8 злоупотребление диетами;
- 9 исключение из рациона питания потребление какого-либо полезных продуктов (особенно содержащие кальций).
В травматологии остеохондропатию разделяют на 4 типа:
- длинных трубчатых костей (поражению подвергаются грудиночный конец ключицы, тазобедренный сустав, большеберцовая кость, фаланги пальцев, головки 2-ой и 3-ей плюсневых костей );
- коротких губчатых костей (к этой группе относят позвонки, полулунную косточку кисти, сесамовидную кость 1-го плюснефалангового сустава, ладьевидную кость стопы);
- эпифизов (поражаются эпифизарные диски позвонка, бугристость большеберцовой кости и бугор пяточной кости);
- частичная остеохондропатия (в эту группу входят поврежденные суставные поверхности локтя, колена и другие суставы).
Заболевание протекает в 4 фазы. Полный цикл остеохондропатии может длится от 2 до 4 лет.
На первом этапе начинается отмирание ткани кости. Продолжительность – несколько месяцев. В этот период у больного начинаются болевые ощущения в месте поражения, возникают нарушения в функционировании ноги или руки (в зависимости от места поражения). При этом увеличиваются лимфатические узлы. При касании до больного места возникает сильная, резкая боль. Рентгенологический снимок может и не показать никаких изменений.
На второй стадии возникает компрессионный перелом. Кость просела и повреждает костные балки, просто вклиниваясь в них. Рентген показывает пораженные отделы кости, исчезает четкий контур и структура рисунка. Если поражен эпифиз, то суставная щель становится расширенной. Этот период длится от 3 месяцев до полугода.
Третья фаза – фрагментация. Она длится от полугода до трех лет. В это время омертвевшие участки кожных покровов рассасываются, замещаясь на остеокласты и грануляционную ткань. Происходит уменьшение высоты кости.
Восстановление происходит на четвертом этапе течения болезни. Этот процесс может занять от пары месяцев до нескольких лет. Первым делом восстанавливается форма кости, а потом и возобновляется ее структура.
Если болезнь никак не лечить, то после восстановления, кость будет деформирована. Это в дальнейшем может привести к развитию другого серьезного заболевания – деформирующего артроза.
В основном, болезнь поражает растущий организм в подростковом возрасте, реже маленьких детей и младенцев, еще реже молодых людей.
Полезные продукты при остеохондропатии
В период когда организм развивается и растет крайне необходимо, чтобы он снабжался в достаточном количестве всеми полезными витаминами, минералами и микроэлементами. В этот период костям жизненно важно поступление витаминов A, В, D, С, коллагена, хондропротекторов, магния, фосфора, кальция. Полезны:
- продукты животного происхождения: кисломолочные продукты, мясо кролика, курицы, говядины, субпродукты, холодец, студень, яйца, рыба (особенно морская), морепродукты;
- продукты растительного происхождения: щавель, огурцы с помидорами, листья шпината, салата, редис, свекла, морковь, все виды капусты, сельдерей, синие, кабачки, тыква, артишоки, ягоды облепихи, шиповника, бобовые и злаковые культуры, каши, кукуруза, дыня, семечки и орехи, изюм и курага, бананы, оливки, персики, крапива, кунжут, авокадо;
- напитки: минеральные не газированные воды, зеленый чай, кисели, свежевыжатые соки из вышеперечисленных ягод, фруктов и овощей;
- сладости и хлебобулочные изделия: желе, не сладкое и не сдобное печенье, бисквит, серый, ржаной цельнозерновой хлеб, хлеб с высевками и отрубями.
Все блюда должны быть варенными или приготовленными на пару или в мультиварке.
При остеохондропатии больную конечность нужно держать в щадящем режиме и зафиксированной в шине. Больному может быть назначен даже постельный режим. Противопоказаны любые нагрузки. Назначаются сероводородные и радоновые ванны, лечебный массаж, соллюкс, прогревание парафином. Лечением не предусматривается никакая лечебная физкультура и гимнастика.
Разрешается делать согревательные компрессы из корня хрена, чесночной настойки, очищенного скипидара и порошка горчицы, разведенного в теплой воде.
Читайте также:


