Может ли от дисбактериоза пахнуть моча
Внутри кишечника живёт большое количество специальных бактерий, назначение которых – это переваривание пищи. Благодаря им организм способен успешно усваивать витамины и важные для жизнедеятельности микроэлементы. В противовес им выступают патогенные бактерии поглощающие производные брожения и отравляющие организм токсинами.
Изменение естественного баланса между полезной и патогенной флорой кишечника называется — дисбактериоз.
Эта проблема касается практически каждого взрослого человека. Существует ряд симптомов, помогающих выявить наличие дисбактериоза, это:
- Все проблемы, связанные с опорожнением кишечника – диареи и запор.
- Частые урчания в животе.
- Отрыжка и неприятный запах изо рта.
- Тошнота.
- Общая усталость, вялое состояние на протяжении длительных временных периодов.
Но каждый в состоянии помочь себе сам, не прибегая к дорогостоящим услугам многочисленных специалистов. Первое на что стоит обратить своё пристальное внимание – это питание. Для размножения и оптимального роста полезных микроорганизмов, необходимо ежедневное поступление растительных волокон, высоким содержанием которых могут похвастаться овощи, особенно свежие и фрукты. Продукты создающие благоприятную среду полезным бактериям, принято называть пребиотиками, особенно богаты ими отруби. Стоит включит в рацион:
- хлеба из цельнозерновой муки;
- свежие салаты;
- сельдерей;
- чеснок.
Пищевые волокна помимо прочего способствуют очищению стенок кишечника от шлаков и нормализации естественных биологических процессов освобождения. Недостаток благоприятной флоры прекрасно восполняется кефирами, йогуртами и ряженкой, творог так же крайне полезен. Эти продукты содержат в себе большое количество естественных пробиотиков, восполняющих погибшие полезные бактерии флоры.
Общий иммунитет человека, обеспечивают слизистые оболочки, именно они не дают болезням и вирусам проникать в глубь организма.
Кишечник в некотором роде, это важнейший иммунный орган человеческого тела. Поэтому лечение дисбактериоза не стоит откладывать на долго, подвергая организм опасности. И какими бы народными средствами вы не пользовались, не стоит забывать про врачей, в любом случае они как специалисты, смогут поставить вам более правильный диагноз, за более короткий срок, и назначить именно то лечение, которое будет способно в кратчайшие сроки привести вас в норму.
Эффективное лечение дисбактериоза

Дисбактериоз – это отклонение от нормы состава микрофлоры. Говоря простыми словами, дисбактериозом называется нехватка хороших бактерий. В организме человека есть много мест, где живёт огромное количество микроорганизмов. Например, кишечник, влагалище, нос, глаза, лёгкие, рот, пазухи и другие слизистые части организма. Поэтому, если нарушается количество либо качество бактерий, то появляется дисбактериоз в кишечнике, во влагалище или в другой части организма. Однако самый популярный вид дисбактериоза — это дисбиоз кишечника. Пожалуй, с этой проблемой сталкивался каждый человек. Поэтому полезно будет рассмотреть, какие методы можно использовать в борьбе с этим недугом.
Комплексное лечение дисбактериоза
- Уничтожение болезнетворных бактерий в кишечнике. Для этого можно использовать травы, которые имеют антибактериальные свойства и не поражают хорошую микрофлору: анис, зверобой обыкновенный, мать-и-мачеха, ежевика сизая.
- Освободить кишечник от токсинов. С этой задачей легко справятся семена льна, алтей аптечный, дягиль лесной или уголь активированный. Травянистые растения желательно залить тёплой водой и дать настояться.
- Привести в норму работу кишечника. Для этого используют горечи, которые есть в растениях, например, в сабельнике или тысячелистнике.
- Заселить кишечник хорошими бактериями. Травы тут не помогут, поэтому необходимо будет принимать лекарственные средства. По принципу воздействия различают несколько видов бактериальных препаратов: пребиотики, пробиотики и синбиотики.
Если на этом этапе лечения дисбактериоза есть проблемы в процессе дефекации, например, понос, то следует воспользоваться растениями, которые имеют свойство закреплять стул, и снимают воспаление. Например, дубовая кора, сабельник болотный или кожистый околоплодник граната.
Если же есть затруднения в опорожнении кишечника, то определите, что является причиной. Анис, укроп, ромашка, тмин помогут при спазмах и уберут болевые ощущения. Ну а, если мышцы кишечника настолько слабы, что не справляются со своей ролью, то стимулировать их работу помогут столетник, жостер, а также кассия. Во время лечения дисбактериоза в рацион полезно будет включить шиповник, рябину, чёрную смородину — ягоды, имеющие витаминные свойства.
Что касается четвёртого пункта из нашего списка, то тут можно отметить что задача пребиотиков состоит в том, чтобы стимулировать рост полезной микрофлоры в кишечнике. Пробиотики содержат живые микрокультуры. Источником живых бактерий также является кисломолочная продукция. Синбиотики содержат в себе как живые микроорганизмы, так и вещества, которые стимулируют их рост. Назначать препарат для лечения дисбактериоза должен врач. Лечение обычно длится от 2–6 недель.
Питание при лечении дисбактериоза
Существует огромное количество диет, которые отличаются по составу продуктов и по способу их приготовления. Однако рацион больного должен быть питательным и полноценным, соблюдая щадящий режим. При лечении и профилактике дисбактериоза полезно есть кисло-сладкие яблоки, сельдерей, петрушку.
Критика современных способов коррекции дисбактериоза
Диагностика дисбактериоза не даёт полного представления о состоянии кишечника. А как лечить эффективно при отсутствии точной информации? Ответ очевиден. Ещё одна причина, почему лечение врачей малоэффективно, потому что микрофлора, получаемая с препаратов, плохо приживается. Следует помнить, что нарушение состава микрофлоры не является заболеванием, а всего лишь следствием другой болезни. Поэтому правильно поставленный диагноз и его лечение приведёт к нормализации бактериального состава кишечника.
Дисбактериоз влагалища выражается в нарушении нормальной влагалищной микрофлоры. Данное заболевание встречается у большинства представительниц прекрасного пола. При этом в большинстве случаев эта болезнь проявляется в незначительной степени, однако может стать причиной развития ряда серьезных воспалительных заболеваний женской половой сферы инфекционного характера.
Стоит сразу оговориться, что для обозначения дисбактериоза влагалища может использоваться несколько терминов. Вагинальный дисбактериоз или дисбактериоз влагалища считается наиболее точным из существующих терминов, поскольку дословно в переводе обозначает нарушение микрофлоры влагалища. Но при всем при этом употребляется данный термин крайне редко. Как правило, данное заболевание называют бактериальным вагинозом, что также обозначает нарушение влагалищной микрофлоры. Между тем бактериальным вагинозом многие доктора определяют гарднереллез, являющийся частным случаем дисбактериоза влагалища. Вследствие чего, при употреблении данного термина не всегда можно быть уверенной, что именно вагинальный дисбактериоз имеется в виду.
Причины нарушения влагалищной микрофлоры.
Спровоцировать развитие дисбактериоза влагалища могут различные факторы. Назовем наиболее распространенные из них:
- Преобладание во влагалище грибов рода Кандида, при этом дисбактериоз будет называться молочницей.
- Это может быть как однократное сильное, так и частое переохлаждение женского организма, которое снижает общий и местный иммунитет, что, естественно, не может не сказаться на вагинальной микрофлоре.
- Любые гормональные изменения или сбои в организме, в частности: половое созревание, нерегулярная половая жизнь, период беременности и роды, нарушения менструального цикла, аборты, предклимактерический период, климакс и т.д.
- Смена климатической зоны.
- Постоянный стресс.
- Неразборчивые половые связи с разными партнерами, пренебрежение контрацептивными средствами.
- Любые заболевания органов малого таза инфекционно-воспалительного характера.
- Половые инфекции (уреаплазмоз, трихомониаз, хламидиоз).
- Длительное или частое лечение с использованием антибиотиков.
- Кишечные заболевания, постоянные проблемы со стулом, дисбактериоз кишечника.
- Неправильное использование тампонов при месячных. Не все знают, что во время менструальных кровотечений при использовании тампонов менять их следует каждые два часа, даже ночью. Это не только неудобно, но способствует развитию прекрасных условий во влагалище для роста различных инфекций. Использование гигиенических прокладок избавит от данной проблемы.
- Это могут быть гарднереллы. В данном случае болезнь будет называться гарднереллезом (бактериальным вагинозом). Этот вид заболевания имеет чаще всего бессимптомное развитие. Лишь изредка оно может проявить себя зудом и обильными влагалищными выделениями с неприятным рыбным запахом.
- Любые микроорганизмы с патогенной активностью.
Конечно, не всегда эти факторы могут сразу вызвать бактериальный вагиноз влагалища, поскольку иммунная система отвечает за поддержание микрофлоры в нормальном состоянии, помогая ей при восстановлении в случае незначительного нарушения. Но поскольку факторов, провоцирующих возникновение бактериального вагиноза, очень много и встречаются они достаточно часто, а иммунная система не всегда может справиться со своей задачей, то развитие болезни у женщин все-таки происходит.
Микроорганизмы-обитатели влагалища никогда не ведут себя враждебно по отношению к стенкам влагалища, они не допускают негативного изменения соотношения полезных организмов и возбудителей. При этом активную поддержку оказывает иммунная система. Именно иммунная система помогает восстановить нормальную микрофлору при несущественных ее нарушениях. Но это бывает не всегда, к сожалению.
Любой возбудитель, приведший к дисбактериозу, может спровоцировать серьезное осложнение в виде вагинита или кольпита (воспаления влагалища). Возникновение данного осложнения происходит в зависимости от количества и патогенности возбудителя, а также от того, насколько силен иммунитет стенок влагалища. Вначале защита справляется со своей задачей и препятствует прогрессированию заболевания и его осложнений. Однако, если не предпринять своевременного и грамотного лечения, то воспаление в этой ситуации просто неизбежно.
Вообще данное заболевание носит хронический характер, сопровождаясь периодами обострений и ремиссий. При отсутствии адекватной терапии постоянное инфицирование матки бактериями из влагалища может привести к развитию воспаления слизистой оболочки матки (эндометрита) и ее придатков (аднексита). Кроме того, длительное не лечение может способствовать развитию вагинита или кольпита, при которых выделения становятся гнойными, возникают болевые ощущения и резь в половых органах, а не редко и повышение температуры тела. Другим осложнением дисбактериоза может стать цервицит — воспаление шейки матки, при котором наблюдаются боли внизу живота, а интимная близость становится очень болезненной. Кроме того, при данном заболевании происходит постоянное инфицирование мочеиспускательного канала, что в конечном итоге приводит к развитию цистита, основными симптомами которого являются резь и жжение при мочеиспускании.
Бактериальный вагиноз влагалища при беременности.
Достаточно часто беременность становится причиной обострения бактериального вагиноза. Поскольку в этот период женский организм претерпевает огромные гормональные изменения, снижается иммунитет, меняется питание и образ жизни, то на этом фоне могут появиться или усилиться выделения, зуд или жжение в половых органах, боль во время сексуального контакта и т.д.
Так как во время беременности вообще противопоказана какая-либо лекарственная терапия, то полноценного лечения получить не возможно. Любое лечение данного заболевания, даже если без применения антибиотиков, всегда сопровождается иммунокоррекцией, что в период беременности недопустимо. Именно поэтому назначается местная терапия для устранения симптомов данного заболевания.
Прием антибиотиков после родов может спровоцировать дисбактериоз, который проявляется также в увеличении выделений, сухости, зуде и жжении, рези. Лечение этого заболевания у женщин в период грудного вскармливания нежелательно, поэтому назначается местная терапия, сводящая к симптоматическому лечению или, другими словами, устранению проявлений заболевания. К нему относится санации влагалища и антибактериальные свечи. Потом по окончании грудного вскармливания в случае необходимости лечение повторяется с использованием других препаратов.
Бактериальный вагиноз и половые инфекции.
Половые инфекции в любом случае имеют связь с нарушением микрофлоры влагалища. Появление половой инфекции во влагалище смещает pH, способствуя возникновению воспалительной реакции и еще большему прогрессированию заболевания.
Половая инфекция всегда ассоциируется с условно-патогенной микрофлорой, поэтому это необходимо учитывать при лечении ЗППП, поскольку может быть ситуация, когда лечение антибиотиками полностью убивает возбудителя ЗППП, при этом количество условно-патогенной инфекции только растет.
Окончательным этапом лечения ЗППП у женщин должно быть восстановление микрофлоры влагалища. При серьёзных инфекциях или наличии нескольких ЗППП, следует провести антибактериальную терапию и только потом заниматься восстановлением микрофлоры влагалища. В несложных случаях можно провести вначале комплексную диагностику всей урогенитальной микрофлоры, после чего заняться ее восстановлением с одновременным устранением половой инфекции.
Бактериальный вагиноз и кишечные заболевания.
При наличии выраженного дисбактериоза кишечника следует ожидать и бактериальный вагиноз. Это обусловлено тем, что стенка прямой кишки находится в плотном контакте со стенкой влагалища, в результате чего бактерии запросто проходят через нее. Как правило, из влагалища высевается одна из кишечных инфекций — кишечная палочка, энтерококки и др.
В данном случае лечение имеет сложный характер, поскольку существует высокая вероятность рецидива. В данном случае восстановление нормальной микрофлоры влагалища осуществляется при одновременном лечении заболеваний кишечника.
Бактериальный вагиноз влагалища у девушек.
Данное заболевание у девушек, которые пока не ведут активную половую жизнь, встречается очень часто, что обусловлено многими факторами: это и нестабильность гормонального фона, становление менструального цикла, анатомические особенности строения девственной плевы.
Лечение данного заболевания у девушек-девственниц затруднено строением девственной плевы, которое не дает возможности обрабатывать влагалище лекарством настолько, насколько это необходимо. Поэтому иногда врачи вынуждены прибегнуть к искусственному нарушению целостности девственной плевы (гименэктомии), чтобы провести оптимальное лечение.
Бактериальный вагиноз и половой партнер.
Нарушенная микрофлора женщины при интимной близости с мужчиной никак не сказывается на его здоровье, даже без использования контрацептивов. Очень редко в случаях выраженного дисбактериоза влагалища у мужчины может наблюдаться баланопостит и неспецифический уретрит. Однако это бывает, если у мужчины была явная предрасположенность к данным заболеваниям. Абсолютно здоровому мужскому организму эти воспалительные заболевания не страшны. В полностью здоровом организме они не разовьются.
Стоит отметить, что никакие болезни партнера не сказываются на микрофлоре влагалища женщины, кроме венерических заболеваний. Лечение нарушенной микрофлоры у женщины не требует обязательного лечения полового партнера, если только у него нет половой инфекции. Поэтому обследование необходимо пройти и половому партнеру.
Диагностика заболевания.
Для опытного специалиста диагностика бактериального вагиноза не предоставит сложности. Помимо визуального осмотра, диагностика данного заболевания включает в себя взятие общего маска на флору, ПЦР-диагностику половых инфекций и посев выделений из влагалища или специальное исследование микрофлоры влагалища. Мазок показывает состояние микрофлоры влагалища и вагинальной стенки, степень их нарушения и выраженность воспалительного процесса, а диагностика половых инфекций и посев дают возможность определить возбудителей, за счет которых произошло нарушение микрофлоры, и выявить чувствительность бактерий к антибиотикам. Правильный курс лечения не может быть составлен только по одному мазку.
Лечение бактериального вагиноза должно быть комплексным и включать в себя три направления:
Подавление бактерий.
Если нарушение микрофлоры связано с наличием половой инфекции, то вначале лечение должно быть направлено на полное устранение возбудителя инфекции. В данном случае лечение заключается в приеме антибиотиков с одновременным проведением других мероприятий. Если же половых инфекций нет, то терапия антибиотиками необязательна. В данной ситуации применяется либо короткий курс антибактериальной терапии, около трех-пяти дней, либо применяется местное применение антибиотиков и антисептиков. Их действие одновременно выполняет все задачи лечения (подавление патогенной флоры, население нормальных обитателей влагалища и местная иммунокоррекция). А использование антисептиков вообще исключает вероятность невосприимчивости бактерий к ним. Для подавления болезнетворных бактерий чаще всего назначаются антибиотики (Амоксиклав, Сумамед, Доксациклин, Трихопол и т.д.), местные антисептики (Мирамистин, Хлоргексидин), антибактериальные свечи (Тержинан, Гинопеварил т. п.).
Население нормальной микрофлоры влагалища.
Этот пункт является главным в лечении дисбактериоза. Остальные мероприятия направлены на создание условий для приживления и роста нормальной флоры. Однако на практике большинство врачей пренебрегают данным этапом лечения. Для населения нормальной микрофлоры влагалища применяются массивные дозы эубиотиков (препаратов с живыми бактериями) общего и местного действия. Но применение только эубиотиков для восстановления микрофлоры без подавления возбудителей просто бесполезно.
Восстановление иммунитета стенок влагалища.
Местная иммунокоррекция должна также быть одним из этапов лечения дисбактериоза, иначе другие проведенные мероприятия не окажут ожидаемого эффекта. В несложных ситуациях для иммунокоррекции, как правило, ограничиваются применением местных иммуномодуляторов (Полиоксидоний, Циклоферон, Генферон, Иммунал), а также приемом любых пробиотиков с лактобактериями (Лактобактерин, Линекс, Нарине, Нормофлорина-ъ и т.п. Кроме того, рекомендуется включать в свой рацион питания как можно больше кисломолочных продуктов. В случаях с запущенностью заболевания восстановление иммунитета стенок влагалища потребует реализации более сложных мер.
Согласно народной медицины, для лечения дисбактериоза эффективны спринцевания лимонным соком, разведенным водой, молочной кислотой, а также введение во влагалище тампонов, смоченных в кефире. Все это способствует созданию кислой среды во влагалище, без которой не может быть роста и жизнедеятельности хороших лактобактерий бактерий.
Профилактика нарушения микрофлоры влагалища.
Тем, кто прошел курс лечения данного заболевания, следует обследоваться каждые три месяца в течение года. На приеме пациентка рассказывает о своем состоянии, производится осмотр и при необходимости берутся анализы. Если выявляется тенденция к нарушению микрофлоры, то назначается небольшой профилактический курс лечения. Восстановление микрофлоры на начальном этапе ее нарушения очень легко.
Если в течение года никаких серьезных проблем не возникает, то на прием к врачу можно ходить раз в полгода. Это позволяет оценить и выявить наличие тенденции к рецидиву и не допустить заболевания развития вновь.
Нормальная человеческая моча прозрачна и имеет соломенно-желтый цвет. Свежая моча почти не пахнет, но через некоторое время в результате щелочного брожения на воздухе приобретает резковатый аммиачный запах. Внезапное изменение запаха мочи должно стать тревожным сигналом: в большинстве случаев это сигнализирует о проблемах со здоровьем.

Материал подготовлен Еленой Орловой
Жидкость, с которой выводятся отходы жизнедеятельности нашего организма, проходит через почки, мочеточники, мочевой пузырь и уретру. Мочевой пузырь — это мышечный мешок объемом 300—600 миллилитров, предназначенный для периодического сбрасывания мочи по мере ее накопления. Из мочевого пузыря жидкость выводится наружу через уретру – мочеиспускательный канал. Органы, участвующие в процессе вывода мочи, могут придавать ей несвойственный запах. Если вы чувствуете изменения, скорее всего, в работе органа случились какие-либо неполадки.
Пиелонефрит – воспалительное заболевание почек. Может развиваться в здоровых почках (первичный пиелонефрит) или как вторичная инфекция на фоне имеющегося заболевания. Иногда резкое изменение запаха мочи наряду с тянущими болями в пояснице служит своевременным сигналом о развитии пиелонефрита. При своевременном обращении к врачу можно вылечить болезнь на начальной стадии.
Уретрит – воспаление мочеиспускательного канала, вызванное поражением его стенок бактериями или вирусами. При уретрите, кроме боли при мочеиспускании, появляются гнойные или кровяные выделения в моче, что естественным образом отражается и на ее запахе. Причем запах может измениться раньше, чем появятся неприятные ощущения и боль.
Инфекции мочеполовых путей (ИМП) – из-за близости половых органов и органов выделения заболевания этой сферы в большинстве случаев взаимосвязаны. При инфекциях половых путей (хламидиоз, вагиноз, гарднереллез и другие) моча, как правило, мутнеет и приобретает резкий неприятный запах.

…И прочие неприятности
Обезвоживание – моча может приобрести ярко выраженный запах аммиака из-за обезвоживания, ведь водный дисбаланс делает ее более концентрированной. Обезвоживание может возникнуть даже на фоне полного здоровья, когда мы в силу своей занятости или по другим причинам пьем недостаточное количество жидкости. Пить нужно не менее 1,5 литров в течение дня!
Сахарный диабет – обезвоживание и сопровождающее его изменение запаха мочи может быть одним из симптомов диабета. При тяжелой форме сахарного диабета моча приобретает сладковатый запах яблок. Это связано с повышенным содержанием кетоновых тел. Когда уровень содержания кетоновых тел критически превышен, возникает ацидоз, и моча начинает резко пахнуть ацетоном. Это тревожный сигнал: диабет вышел из-под контроля, и если не принять неотложные меры, может наступить диабетическая кома.
Голодание – как и в случае с диабетом, голодание чревато ацидозом с непредсказуемыми последствиями. Организм нуждается в углеводах, пытается компенсировать их недостаток за счет жирных кислот, которые были припасены заранее. Из-за гипогликемии (пониженного содержания сахара) кровь становится слишком кислой, развивается ацидоз, и с мочой начинают выводиться кетоновые тела, придающие ей запах аммиака.
Печеночная недостаточность – серьезные нарушения функции печени, возникающие при остром вирусном гепатите, а также лекарственном, алкогольном и других токсических поражениях печени. Эффективность работы печени отражается на состоянии мочи. При желтухе моча приобретает зеленовато-бурый цвет или цвет темного пива, а также густой непривычный запах.
Будьте внимательны: если вы отмечаете изменение запаха мочи более трех дней, лучше проявите бдительность и сделайте анализ, а потом проконсультируйтесь с врачом.
Резкий запах урины обязан насторожить – свежие выделения сильно пахнуть не должны. Среди причин зловония продукты питания, несоблюдение личной гигиены, патологии внутренних органов, работа которых затрагивает мочевыделительную систему.
Почему моча сильно пахнет
Схематически работа мочевыделительной системы выглядит следующим образом:
- Кровь, которая содержит вредные и полезные вещества, попадает в почки, где проходит фильтрацию.
- Из плазмы выделяется первичная моча, которая содержит растворенные низкомолекулярные вещества белков и форменных элементов. Из этой жидкости полезные вещества удаляются и возвращаются в кровь, вредные образуют концентрированный остаток – вторичную мочу.
- Отходы переходят в мочеточники и заполняют мочевой пузырь, который способен вместить от 300 до 600 мл жидкости.
- Когда количество мочи достигает определенной отметки, человек ощущает позыв опорожниться. Сфинктер (мышца, исполняющая роль клапана) открывается, и урина уходит наружу по мочеиспускательному каналу.
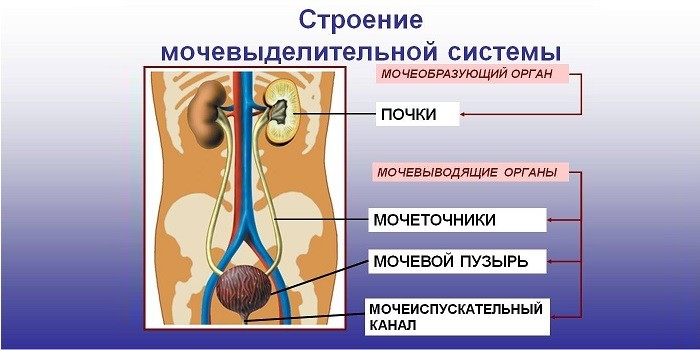
Запах мочи зависит от ее состава. Свежие выделения почти не пахнут. После контакта с кислородом начинаются процессы брожения. Это приводит к неприятному, часто тошнотворному зловонию, поэтому несоблюдение гигиены интимной зоны вызывает неприятный запах мочи.
Среди причин зловония – употребление в большом количестве:
- Лука, чеснока, хрена. Моча будет вонять копченостями или жареными семечками.
- Морепродуктов. Резкий запах рыбы могут спровоцировать мидии.
- Спаржи. От вони можно избавиться, добавив немного морской пищевой соли.

Результатом обезвоживание организма может быть специфический запах мочи. Дефицит воды возникает из-за недостаточного употребления жидкости (суточная норма для взрослого – 1,5 л в день), жары, физической нагрузки, тренировки. Нехватка жидкости увеличивает концентрацию урины, и появляется зловоние.
Запах урины может измениться из-за длительного приема лекарств. После отмены препаратов он исчезнет. Зловоние вызывают:
- антибиотики (амоксициллин, пенициллин, ципрофлоксацин, ампициллин);
- витамины группы В;
- лекарства железа или кальция (Профер, Кальцемин).
Моча с запахом
Если появился горький, аммиачный, сладкий запах мочи – велика вероятность патологий внутренних органов инфекционного или неинфекционного характера. Причину болезни можно предположить по типу зловония, а чтобы поставить точный диагноз, надо сдать анализы.
Нарушение метаболизма из-за болезней, обезвоживания, диет, сбоев в работе гормональной системы – основные причины рыбного запаха. В крови скапливается большое количество вредных веществ, которые после фильтрации попадают в урину и вызывают вонь.
Нормализовать обменные процессы, ускорить расщепление химических соединений поможет употребление большого количества воды (не менее 1,5 л в день), сбалансированный рацион.
Урина может отдавать протухшей рыбой из-за патологий, передающихся половым путем:
- Трихомониаз. По статистике, встречается у 10% жителей Земли Возбудитель заболевания – влагалищная трихомонада. Первые симптомы возникают через месяц после инфицирования – урина пенится, приобретает желтоватый или зеленоватый оттенок, появляется резкий запах мочи. Наблюдаются покраснение, зуд в промежности, боль при опорожнении, неприятные ощущения при сексе.
- Хламидиоз. По статистике, заболевание ежегодно поражает 100 млн. чел. Причина патологии – бактерия хламидия. Симптомы – дискомфорт внизу живота, усиливающийся при опорожнении, вонючая моча, у женщин неестественные выделения из влагалища, нередко с примесью крови.
- Уреаплазмоз. Воспаление развивается при дисбалансе микрофлоры. Уреаплазма может стать причиной камней в мочевыводящей системе, бесплодия у женщин, простатита у мужчин.
- Микоплазмоз. Патология характеризуется бессимптомным течением, возможны белые, желтые или прозрачные выделения. Микоплазмы вызывают уретрит, вагиноз, пиелонефрит.
- Гонорея. Возбудитель – гонококки. Бактерия поражает половые пути, переходит на слизистую прямой кишки, конъюнктиву, носоглотку. Симптомы острой гонореи проявляются через 3-7 дней после инфицирования – появляется слизь, гной, неприятное чувство щекотания, жжения, частые позывы к мочеиспусканию. При опорожнении возникает боль. Патология приводит к импотенции, бесплодию.
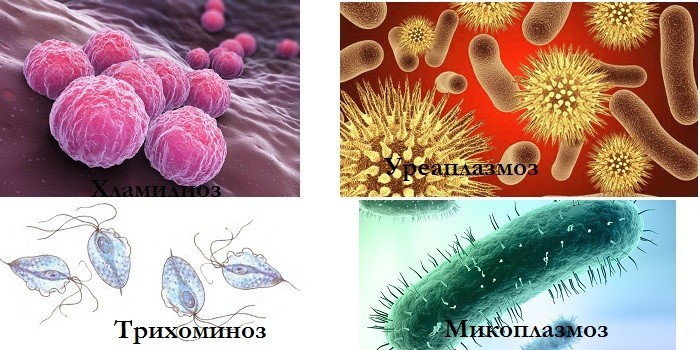
Уничтожить патогенную флору поможет курс антибиотиков. Параллельно женщинам назначают препараты, которые восстанавливают баланс микрофлоры влагалища.
Плохой запах мочи может спровоцировать триметиламинурия. При этой патологии от человека исходит вонь, напоминающая гниющую рыбу. Это генетическая патология, при которой нарушен синтез ферментов печени. Болезнь неизлечима. Убрать едкий запах мочи у женщин, детей, мужчин поможет прием адсорбентов, низкобелковая диета.
Во время метаболизма аминокислот вырабатывается аммиак (нитрид водорода). Он необходим для правильного поддержания кислотно-щелочного баланса в крови. После расщепления аммиак образует вещества, которые нейтрализуют действие кислот, поступающих с пищей. На одном из этапов печень преобразует нитрид водорода в мочевину, которая выходит из организма вместе с уриной. Часть аммиака переходит в мочу в неизмененном виде.
Если в печени происходят сбои (напр., цирроз), она теряет способность преобразовывать нитрид водорода в мочевину. Это вызывает повышение аммиака в крови (гипераммониемию), а вместе с ним и в моче.
Другие причины повышения аммиака:
- Врожденные генетические дефекты, связанные с ферментами, которые отвечают за расщепление аммиака.
- Болезни почек – цистит, уретрит, пиелонефрит, тяжелая почечная недостаточность. Уровень аммиака в крови растет из-за задержки вывода урины. Мочевина возвращается в кровь, где преобразуется в аммиак.
- Повышенный распад белков (при обширных ожогах).
- Гнойно-некротические процессы.
- Эндокринные нарушения (сахарный диабет, тяжелая форма тиреотоксикоза).
- Онкология.
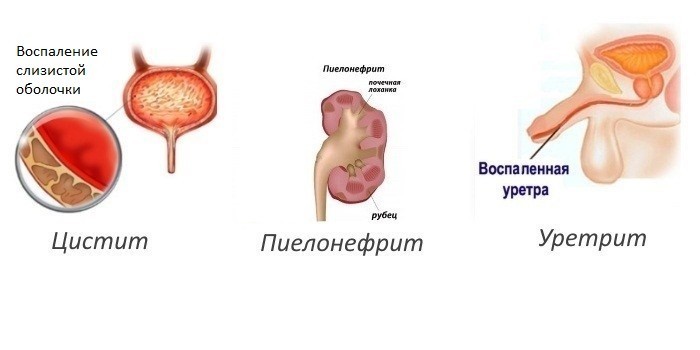
Болезни, из-за которых моча отдает аммиаком, могут спровоцировать серьезные осложнения, вплоть до смертельного исхода. Чтобы избежать подобных последствий, необходимо пройти диагностику и заняться лечением основного заболевания.
Появление зловония не всегда связано с болезнями. Причиной могут быть аптечные препараты, которые содержат большое количество железа и кальция. При отмене моча перестает отдавать лекарством.
Дрожжеподобный грибок из группы кандида – причина кислого зловония. При молочнице урина становится мутной, появляются зуд половых органов, творожистые выделения, слизистая влагалища покрывается белым налетом. Удалить неприятный запах поможет:
- Прием противогрибковых препаратов (Флуконазол, Клотримазол), витаминно-минеральных комплексов (Мульти-табс, Дуовит, Ревит).
- Восстановление микрофлоры кишечника путем приема лекарств, содержащих живые культуры лактобактерий (Линекс, Лактацид).
- Отказ от антибиотиков, гормональных препаратов, за исключением жизненно необходимых (инсулин).
- Соблюдение диеты. Полезны овощи, несладкие фрукты, морская капуста, укроп, зеленый лук. Нельзя употреблять пряности, грибы, жареные, жирные блюда, кондитерские изделия.
При тяжелой форме диабета появляется запах яблок. При этой патологии происходит обезвоживание организма, нарушается углеводный обмен. Результат – повышение глюкозы и кетоновых тел в крови. В критических ситуациях урина начинает отдавать уксусом или ацетоном. Если вовремя не уколоть инсулин и не вызывать скорую помощь, наступит диабетическая кома.
При лейциноз выделения пахнут сладковатым кленовым сиропом. Это генетическая патология, спровоцированная нарушением формирования ферментов, которые расщепляют аминокислоты – валин, лейцин, изолейцин. В результате концентрация этих веществ в крови повышается.
Среди симптомов – проблемы с координацией, спазмы, рвота. Терапия предусматривает употребление смесей аминокислот и белковых гидролизатов, диету с низким уровнем лейцина, изолейцина и валина.
?
Зловонная моча – результат гнойного воспаления органов мочеполовой системы (напр., свищи прямой кишки или мочевого пузыря). Гнилостный запах вызывают половые инфекции, простатит у мужчин, дисбаланс микрофлоры влагалища у женщин. Устранить неприятное зловоние поможет антибиотикотерапия, прием противовоспалительных средств.
Запах урины отличается от нормального после употребления большого количества спаржи, алкоголя, соли, острых приправ. Вонь исчезает через шесть часов после нормализации рациона. Среди патологических причин:
- болезни почек (напр., пиелонефрит), других органов желудочно-кишечного тракта;
- поражение мочевыводящей системы кишечной палочкой из-за несоблюдения гигиены интимной зоны или незащищенного секса с носителем инфекции;
- онкология.

Урина приобретает темный цвет, неприятный пивной запах при остром вирусном гепатите, алкогольном, лекарственном, токсическом поражении органа. При этих патологиях необходима срочная госпитализация. Лечение предусматривает прием гепатопротекторов, противовоспалительных препаратов, адсорбентов.
Еще одна причина зловония – нарушение метаболизма. Терапия назначается не раньше определения патологии. Стабилизировать состояние поможет диета – употребление зелени, овощей, фруктов, отказ от жареных, жирных, копченых, соленых, маринованных продуктов.
Мышиный, плесневелый запах появляется из-за неспособности печени перерабатывать аминокислоту фенилаланин. Она способствует созданию нейромедиаторов, положительно влияет на работу головного мозга, снижает депрессию, улучшает настроение, сон. Избыток вещества вреден, поскольку нарушает работу центральной нервной системы. Появляются судороги, снижение работоспособности, подавленность, ухудшение умственной деятельности.
Надо исключить рыбные, мясные, молочные продукты. Нежелательна пища, содержащая животный и растительный белок, дефицит которого восполняется специальными аминокислотными смесями без фенилаланина (Нутриген, Афенилак).
В здоровом организме продукты окисления органических кислот быстро удаляются из организма. Если они задерживаются, в урине появляются остатки ацетоуксусной кислоты и ацетона. Как следствие – неприятный запах мочи. Развивается ацидоз, который может стать причиной смертельного исхода. Запах ацетона в моче может быть спровоцирован:
- лихорадкой;
- беременностью;
- кишечными расстройствами;
- длительным голоданием;
- сахарным диабетом на поздних стадиях.

Неприятный запах мочи по утрам
Основная причина зловония по утрам – несвоевременное опорожнение. Это вызывает различные отклонения (развитие бактериальной инфекции, недержание мочи), поэтому при позывах не нужно терпеть до утра. Среди патологических факторов:
При этих заболеваниях запах утренней мочи усиливается, во время опорожнения появляется жжение, боль, дискомфорт.
Изменился запах мочи у ребенка
В детском возрасте запах урины меняется по таким причинам:
- употребление определенных продуктов питания;
- повышенная температура;
- генетические патологии, связанные с нарушением работы ферментов;
- болезни пищеварительного тракта, мочеполовой системы (проблемы с почками, печенью, воспалительные процессы);
- поражение мочевыделительной системы бактериями;
- обезвоживание.
Запах мочи при беременности
Когда женщина ждет ребенка, неприятный запах мочи появляется из-за гормональной перестройки организма. Среди причин зловония – недостаточное употребление жидкости или обезвоживание из-за токсикоза. Кроме того, при беременности обоняние женщины значительно улучшается, и она начинает улавливать аромат, который раньше был недоступен.
Среди патологических факторов можно выделить:
- диабет;
- дисбактериоз влагалища;
- инфекции мочеполовых путей;
- воспалительные процессы.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Читайте также:


