Может ли порваться связка после операции
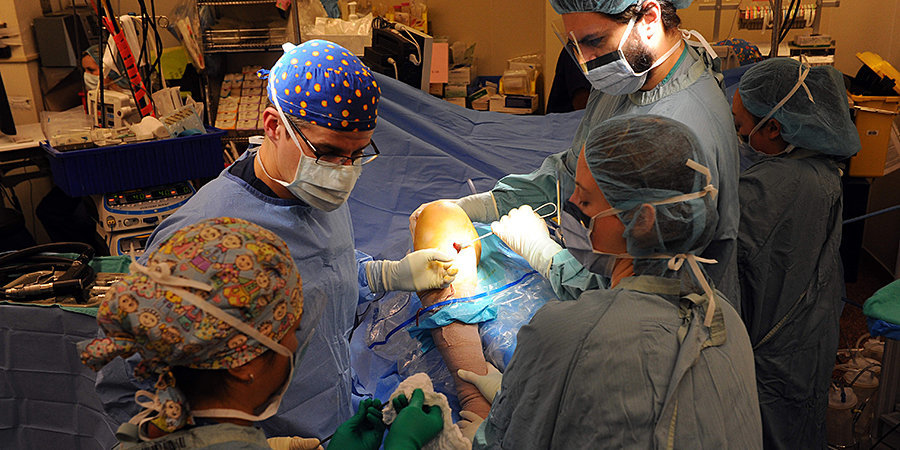
- 30 сентября 2018 года, играя в футбол, я порвал переднюю крестообразную связку левого колена
- 14 ноября 2018 года мне сделали операцию по реконструкции связки
- 25 июня 2019-го я пробежал первые семь километров (врач разрешил бегать и играть в футбол 23 мая)
Я не попал по мячу и не смог сохранить баланс. На мне были новые бутсы, поле было искусственным, это дало отличное сцепление подошвы, и получилось, что стопа намертво впилась в газон, а корпус закрутился против часовой стрелки и на колено выпала очень большая нагрузка. Колено подвернулось, как будто сложилось под тобой. Связка порвалась.
— К сожалению, очень часто это зависит просто от угла, который возникает между стопой, бедром и голенью — и все остальные факторы играют уже второстепенную роль. Упрощенно, если бедренная кость встает не под тем углом по отношению к большеберцовой, стопа зафиксирована жестко и вы приложили достаточно сил, напряжение и натяжение связки становится критическим, она может не выдержать и порваться. Часто это происходит при вращательном движении. Задний крест нередко повреждается при ДТП, — объясняет хирург Юрий Глазков, — Да, есть статистика, что, например, женщины получают такую травму чаще. В силу особенностей анатомии нижних конечностей им проще получить тот самый угол, при которым возрастает риск травмы, но в целом от этого практически невозможно застраховаться, особенно если вы ведете активный образ жизни. Спортсменам-любителям я обычно говорю, что это, в принципе, цена наших эмоций от спорта и нашего хорошего настроения.
По ощущениям это больно, но это точно не самая болезненная травма среди тех, которые вы можете получить на футболе. Ключевых особенностей три:
- В момент травмы можно услышать, как что-то щелкает
- Колено довольно быстро опухает
- Вы перестаете чувствовать стабильность коленного сустава
Дорого. Чтобы попасть на операцию, вам понадобиться сделать МРТ-исследование — от 4000 до 8000 рублей.
Первый набор лекарств, чтобы снять отек и болевые ощущения, — еще 4000-5000.
Если вы не можете обеспечить ноге покой, вам предложат какое-то время перемещаться в ортезе, — 4000.
Сделать пункцию (удалить кровь из сустава) у врача частной практики — еще 3000-5000.
После операции вам понадобятся:
— противовоспалительные и препараты для профилактики венозной тромбоэмболии (омез, аркоксия) — 3000 рублей;
— хондропротекторы, в моем случае Геладринк (бесполезен, по мнению одного из докторов) — 3000;
— ортез с регулируемым углом сгиба — от 12 000 (и до 45000);
— несколько процедур, самые популярные: инъекции обогащенной тромбоцитами плазмы (от 4000 до 10 000 за процедуру — не делал) и инъекции гиалуроновой кислоты, в моем случае — три укола по 6500 за один.
Еще можно посещать курсы электромиостимуляции мышц (или купить миостимулятор — от 15 000), магнитотерапии и заниматься восстановительными процедурами с тренером.
В моем случае травма крестообразной связки без стоимости операции обошлась мне в 58 000 рублей.
— Если бы у меня был безлимит по деньгам, как у футболиста, что бы еще можно было сделать?
Единственное светлое пятно во всей истории — пластику передней крестообразной связки могут сделать по полису обязательного медицинского страхования за 0 рублей. Или по полису ДМС, и тогда надо будет оплатить только стоимость имплантов. Штучек, с помощью которых новую связку прикрепят к костям, тех самых металлических винтов в прошлом. Сейчас они делаются из биоматериала, который может буквально прирастать к костям. Из минусов — это не самая простая операция, и существует теория, что не все врачи ее делают одинаково хорошо.
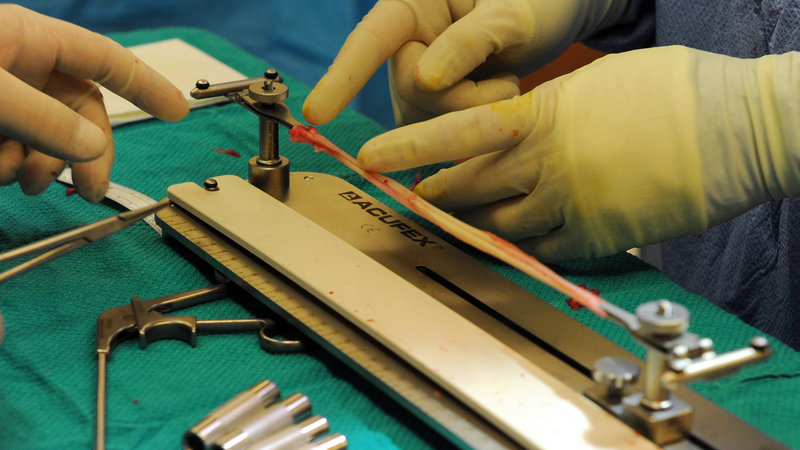
Мне делали по ОМС в Центре травматологии и ортопедии ГКБ им. Семашко. Нужно попасть на прием к хирургу, и он направляет на операцию. Получив направление на операцию, нужно сдать анализы крови и мочи, приехать в больницу. Вас положат в палату и на следующий день рано утром заберут оперировать.
Перед операцией дают успокоительное, феназепам; во время — с помощью капельницы вводят еще одно. Наркоз — спинальный, укол делается в район поясницы, и после этого вы перестаете чувствовать ноги. Скорее всего, успокоительное дается именно для этого, потому что ощущение, что ноги тебя больше не слушаются, внезапно абсолютно не пугает. При этом вы на руках перебираетесь с кушетки на операционный стол, а ваши ноги, как хвост рыбы, перекидывает медсестра. Да, это выглядит именно так.
Несмотря на то, что местный наркоз не используют, от успокоительного хочется спать и операцию почти не помнишь — я, например, так ни разу и не увидел самого хирурга, хотя несколько раз просыпался. Как объясняют, хирург в городской больнице делает 7-8 операций в день, как минимум одна из этих операций связана с повреждением крестообразных, и на специалисте только основная часть работы — забрать трансплантат, правильно поставить его на место порванной связки и закрепить.
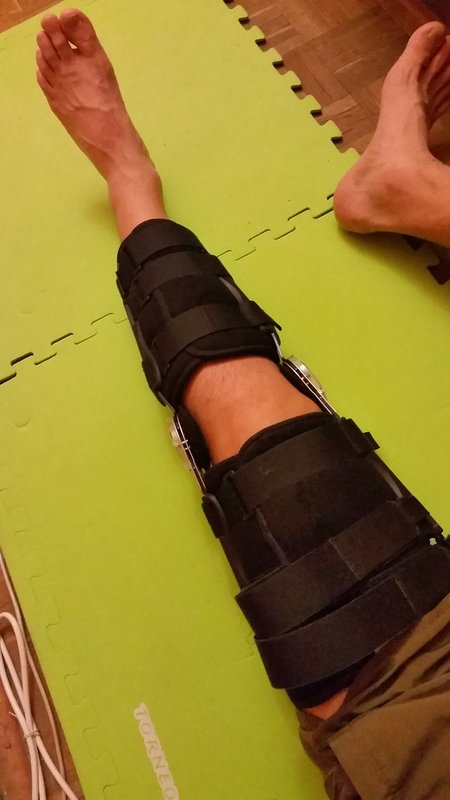
Важно! Споры о том, как быстро начинать ходить без костылей, точно такие же, как споры о Canon и Nikon или Samsung или Apple. Будьте к этому готовы. Два просвященнейших врача абсолютно одинаковой квалификации могут вам говорить абсолютно разное. Один — что нужно 1-2 недели ходить с помощью костылей и давать ноге максимальный покой. Другой — что можно почти сразу после операции опираться на ногу (мой случай) и начинать делать самые простые упражнения — лежа на спине поднимать и опускать выпрямленную ногу. В частной клинике, если вам попадется честный врач, вас могут отпустить домой уже на вторые сутки, указав необходимый набор обезболивающих. В государственной меня оставили на 5 дней. Сказали, что операция прошла почти идеально, поэтому из медикаментов только антибиотики и обезболивающие внутримышечно два раза в день. Одновременно с этим мой товарищ рассказывал, как еще два-три дня лежал с высокой температурой и об активном восстановлении даже не думал. У человека в палате после такой же операции еще три дня, не переставая, болела голова. Врачи говорили, что нужно было меньше лежать после операции.
Наступать на ногу страшно, кажется, что связка снова порвется. Говорят — это стандартное ощущение. Ходить в ортезе, в котором нога остается строго прямой, невероятно неудобно. Спускаться с лестницы тяжело, от ходьбы на прямой ноге быстро болит спина.
Через неделю угол ортеза можно поставить на 30 градусов, через две — на 60, через три — на 90. Через четыре недели ортез можно снять и начинать ходить.
Швы снимают через 10-14 дней. С этого момента можно нормально мыться. До этого мыться помогают только креатив и растяжка.
В первые 4 недели ваши упражнения — это подъемы прямой ноги в разных позициях, сгибания колена до боли. После этого становится веселее, можно крутить велосипед, плавать в бассейне, разрабатывать мышцы. На ютубе есть несколько курсов, где упражнения расписаны по неделям:
- Один (возможно, лучший)
- Два
- Три
- Четыре
Будьте готовы к тому, что чисто психологически неожиданно станет очень плохо. Четыре недели после операции вам максимально неудобно ходить, неудобно спать (ортез все-таки довольно громоздкий), неудобно мыться, любое переодевание вещей затягивается, а нога может поднывать. В какой-то момент может появиться полная апатия ко всему, и ты думаешь только о том, что люди справляются с куда более серьезными заболеваниями. Живешь точками отсчета: снять швы, снять ортез, добиться сгибания ноги до угла 90 градусов и полного безболезненного разгибания. В первые недели после операции сгибать ногу на 90 градусов не получается, кажется, что в колене надулся маленький шарик, который при сгибе давит на сустав изнутри и как будто распирает его.
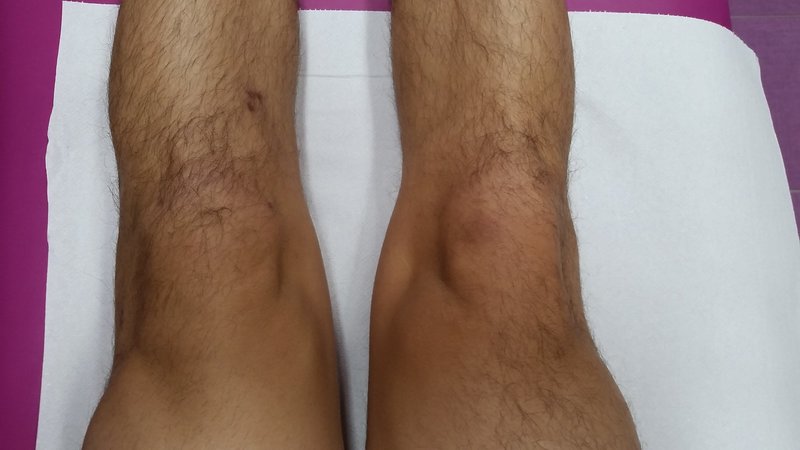
Второй-третий месяц после операции я плавал, крутил велосипед, закачивал икру с помощью резины, очень аккуратно приседал, зацепляя резину за турник, т. е. уменьшая нагрузку на ноги, делал все возможные подъемы ноги.
После третьего месяца начал заниматься на блочных тренажерах с маленьким весом и большим количеством повторений. Пугает, что за 4 недели в ортезе мышца сдувается и вы получаете две ноги разного объема выше колена. Врачи говорят про замкнутый круг: мышца в тонусе снимает нагрузку с сустава, но свежепрооперированный сустав не дает делать упражнения, которые привели бы в тонус мышцу.
Даже в домашних условиях можно делать очень много упражнений на восстановление координации, наклоны на одной ноге, приставные шаги с резиной, приседания с попеременным отрывом ног, балансировка на нестабильной поверхности. Тут важно, что крестообразная связка отвечает за стабильность коленного сустава, и ее приживление должно сопровождаться не просто силой мышц, но и нормальной координацией движений. Условно вам не придется заново учиться ходить, но учиться уверенно стоять на одной ноге — да, придется. Примерно через пять месяцев начинаешь чувствовать себя здоровым. Единственный нюанс: ради интереса я решил попробовать делать каждый день по тренировке на протяжении 42 дней. И это получилось. То есть через 4 месяца после операции я провел самые насыщенные тренировками полтора месяца в жизни. Через шесть месяцев я пришел на прием к хирургу, и он сказал, что колено для среднестатистического пациента выглядит очень хорошо.
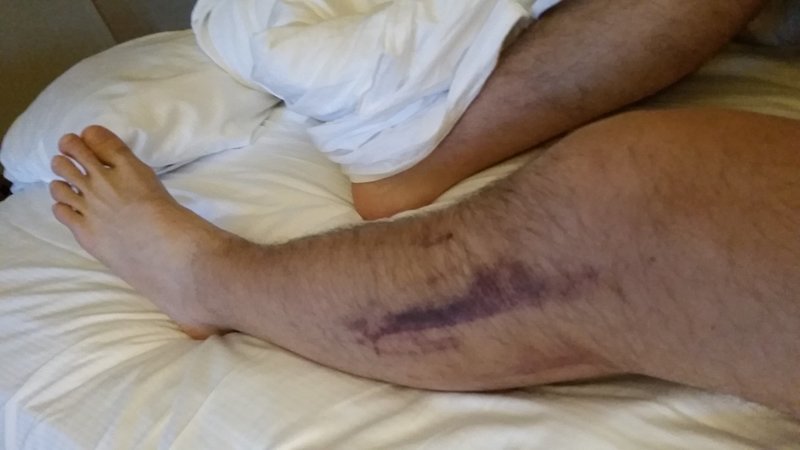
От травмы почти невозможно застраховаться: отсутствие лишнего веса и разминка идут на пользу, но решающей роли не сыграют.
Как и в случае с авиакатастрофами или квартирными аферами — только негативный опыт становится публичным. Условно, многие не пишут на форумах, если операция прошла хорошо. Из-за этого создается эффект, что осложнения возникают через одного. Я обзванивал очень много знакомых, у кого был разрыв крестообразных, и большинство нормально прооперировались и восстановились.
Я спрашивал совета у шести довольно серьезных врачей (из них трое не видели МРТ), и в какой-то момент был счет 2:2 в голосовании делать операцию или нет. Есть теория, что проникновение в сустав дает не меньшее количество осложнений, чем жизнь с порванной связкой. Мнение довольно авторитетного доктора — с порванной крестообразной можно жить обычной жизнью, если вы не занимаетесь спортом. Если закачать мышцы бедра и ходить на профилактические процедуры, можно даже тренироваться на любительском уровне. Другие, в ответ на это, очень эмоционально называли такой подход неправильным и говорили, что помогает только операция, особенно если тебе меньше 50 лет. В одной палате со мной лежал молодой человек, который откладывал пластику ПКС 10 лет. В итоге он пришел к хирургу с жалобой на то, что его колено периодически заклинивало в одном положении. Оно переставало сгибаться и разгибаться.
В восстановление можно вкладываться бесконечно и потратить несколько сотен тысяч рублей. Например, заниматься с реабилитоголгом. Моей главной тратой стала покупка миостимулятора (32 тысячи рублей) — он приводит мышцу в тонус, но позволяет делать это, не нагружая сустав.
С момента моей операции прошло 8 месяцев. При сильном сгибании колена есть ощущения, что оно ведет себя не так, как раньше. Пока не пробовал бегать спринты или делать прыжки со сменой направления. Бегать в умеренном темпе получается без боли. Мышцы бедра на левой и правой ноге почти одного размера. Говорят, что до сложнокоординационного спорта лучше дать себе 9-12 месяцев, если вы не профессионал. Примерно через год есть смысл сделать повторное МРТ и посмотреть на состояние колена. Хирург сказал, что я могу начинать играть в футбол, если есть желание. Желания пока нет. Пока хочется наслаждаться стабильностью коленного сустава во время бега и тренировок на улице.
Здравствуйте, всех уважаемых врачей с прошедшими праздинками :)
5 недель назад мне (27 лет) сделали пластику ПКС аутотрансплонтантом сухожилия полусухожильной и тонкой мышц (rigidfix, biointrafix) и заодно
немного "почикали" внутренний мениск (удалили 40%).
Операция и послеоперационный период прошел без осложнений. После 2-х недель после операции начались восстановительные процедуры:
- ЛФК;
- физиотерапия (электростимуляция и магниты);
- массаж бедра.
которые длилилсь неделю. Потом новый год с праздниками (занимался дома только ЛФК).
Колено берег - ходил немного: до 3,5 недель на двух костылях, после и до сих пор на одном, под здоровую ногу, и в коротком брейсе.
После окончания праздников возвобновил процедуры, обратился в физ.диспансер к ортопеду. Он "подергал" ногу. Сказал: "Болтанка. На данный момент состояние ноги соответствует тяжести перенесенной операции. Надо закачить ногу." И хотя это фраза заставляет насторожиться, можно было бы ее пропустить мимо ушей, если бы не одно обстоятельство:
если я делаю махи раслабленной ногой вбок(вправо - влево), то чувствую как с внутренней стороны сустава происходит легкий безболезнный стук ("кость об кость") и такое ощущение как будто голень продолжает движение, хотя бедро остановилось. Такие же ощущения если делать движения имитирующие пас щечкой раслабленой чуть согнутой ногой.
При напряженной ноге таких ощущений нет.
Очень волнуюсь по этому поводу, т.к. до операции у меня были подобные симптомы, но выраженные чуть более ярко.
Пожалуйста дайте ответ (нахожусь в другом городе и со своим хирургом поговорить не могу), это нормально или нет и дейстивительно ли закачака и восстановление мышц ноги позволит это победить. Как можно определить пациенту об успешности операции на столь раннем сроке.
Так же возникает вопрос: некоторые врачи говорят, что мышцы не спасут сустав если ПКС нет или она не функциональна, однако после операции говорят, что легкая нестабильность после операции - это нормально, закачка решит проблему и даже более важно чтобы связка обросла нервами. Здесь есть некоторое противоречие.
Пожалуйста дайте ответ (нахожусь в другом городе и со своим хирургом поговорить не могу), это нормально или нет и дейстивительно ли закачака и восстановление мышц ноги позволит это победить.
Померяйте окружность обоих бедер на одном и том же уровне и поймете, что имеется мышечный дефицит. Это нормально после таких операций. Внутренний стабилизатор (ПКС) восстановлен, внешние стабилизаторы (мышцы бедра пока не вернулись к норме. Укрепление мышц бедра возвращает устойчивость коленного сустава.
Длч того, чтобы узнать эфффективность операции уже сейчас, требуется перенестись на машине времени на полгода вперед. Если есть такая возможность - вперед :)
Так же возникает вопрос: некоторые врачи говорят, что мышцы не спасут сустав если ПКС нет или она не функциональна,
Во-первых, что значит "не спасут"? Много людей ходит без крестообразной связки и в бытовой жизни им ничего не мешает. У них нет высоких требований к суставу, нет больших нагрузок.
Во-вторых, откуда Вы взяли, что у Вас не функциональна связка?
однако после операции говорят, что легкая нестабильность после операции - это нормально, закачка решит проблему и даже более важно чтобы связка обросла нервами. Здесь есть некоторое противоречие.
Противоречие чего с чем? Из Вашей формулировки это непонятно. По-моему, Вы схватив поверхностную информацию, сами себя путаете. На основании того, что Вы описываете, не вижу повода для беспокойства. Занимайтесь укреплением мышц. Сейчас это Ваша основная задача.
После окончания праздников возвобновил процедуры, обратился в физ.диспансер к ортопеду. Он "подергал" ногу. Сказал: "Болтанка. На данный момент состояние ноги соответствует тяжести перенесенной операции. Надо закачить ногу."
Слово болтанка пугает пациента, заставляя его думать о фатальном результате операции. Между тем болтанка бывает разная. Большая и малая. Для точного описания болтанки требуются тесты: обычно даже после хорошей операции тест Лахман действительно ассиматеричен, но пайфот шифт тест отрицателен. Для более точного описания нестабильности можно использовать и артрометры - если передняя нестабильность по данным артрометра менее 3 мм, то можно говорить об успешной стабилизации. Для вас это звучит сложно, но в целом эти тесты, я уверен, будут выглядеть именно так у вас, так как:
Очень волнуюсь по этому поводу, т.к. до операции у меня были подобные симптомы, но выраженные чуть более ярко.
Т.е. вы сами отмечаете большую стабильность сустава.
если я делаю махи раслабленной ногой вбок(вправо - влево), то чувствую как с внутренней стороны сустава происходит легкий безболезнный стук ("кость об кость") и такое ощущение как будто голень продолжает движение, хотя бедро остановилось. Такие же ощущения если делать движения имитирующие пас щечкой раслабленой чуть согнутой ногой.
Одна из важных функций менисков и ПКС - проприоцепция. Т.е. эти структуры обеспечивают ощущение пространственного положения и движения. В процессе пластики мы не восстанавливаем эти функции - мы протезируем саму связку, т.е. только механический компонент. Нормализация нервной функции требует гораздо большего времени - ведь вы пару десятков лет ходили с одним положением внутрисуставных структур, и изменение даже на пару миллиметров будет вызывать "проприоцептивное удивление" сустава. Отсюда и эти ощущения.
Пожалуйста дайте ответ (нахожусь в другом городе и со своим хирургом поговорить не могу), это нормально или нет и дейстивительно ли закачака и восстановление мышц ноги позволит это победить.
Закачка мышц действительно необходима - за время, прошедшее после травмы и операции, мышцы бедра и голени ослабевают, что также не добавляет стабильности. Кроме того, в процессе занятий ЛФК вы подстегнете перестройку вашей проприоцепции на новый лад. Главное новую связку не порвать в процессе реабилитации.
При напряженной ноге таких ощущений нет.
Ото ж. Надо восстановить постуральный тонус мышц, и проблема будет решена. О чем я и говорю.
Как можно определить пациенту об успешности операции на столь раннем сроке.
Да вроде ничего катастрофичного не описываете, все в пределах нормы. Лишняя мнительность тоже не идет на пользу.
Так же возникает вопрос: некоторые врачи говорят, что мышцы не спасут сустав если ПКС нет или она не функциональна, однако после операции говорят, что легкая нестабильность после операции - это нормально, закачка решит проблему и даже более важно чтобы связка обросла нервами. Здесь есть некоторое противоречие.
Здесь нет никакого противоречия. Полное отсутствие ПКС характеризуется совсем иной нестабильностью, чем нестабильность ввиду слабости мышц на фоне имеющейся ПКС.
У меня была артроскопия реконструкция ПКС+резекция заднего рога медиального мениска. После операции уже 6-7 недель. Занимаюсь без реабилитолога, т.к. в моем городе их просто нету. Травматологи внятный ответ не дают, наверно сами не знают. Я занимаюсь дома, упражнения по рекомендациям+велотренажер. Вопрос можно ли ездить просто на хардтейл велосипеде по ровной дороге города?
пока нельзя, а вдруг какая-то неровность на дороге.
лучше в этом велосезоне не рисковать.
(мне на 5-м месяце купаться в море/озере/реке не рекомендовали - только бассейн)
У меня была артроскопия реконструкция ПКС+резекция заднего рога медиального мениска. После операции уже 6-7 недель. Занимаюсь без реабилитолога, т.к. в моем городе их просто нету. Травматологи внятный ответ не дают, наверно сами не знают. Я занимаюсь дома, упражнения по рекомендациям+велотренажер. Вопрос можно ли ездить просто на хардтейл велосипеде по ровной дороге
Лично мне не рекомендовали велик - только велотренажер, объясняя это тем, что может случиться какая-нибудь кочка, камень итд, что совершенно не нужно. Полные нагрузки - в среднем через год.
Народ, у меня вопрос по поводу тромбоза и его профилактики. Что кому рекомендовали после операции? Делали ли вы узи? или все забивают на это.
общественный модератор по "италии"

- Город: Sued Tirol, Dolomiti
УЗИ никакое никогда не велели делать, первый раз слышу.
В выписке с больницы прочитала, что уколы противотромбозные делать до тех пор пока вес тела на ногу оперированную не грузим. И т.к. я ходила на двух ногах довольно-таки рано и вес стала грузить в начале 2-ой недели, то отколола около 3 недель (кажется 18 ампул было в упаковке. ) (то что купила по рецепту и оно закончилось, а за новым рецептом лень было к врачу в очереди отсидеть) и чулок около 3-х недель относила, на ночь снимала начиная с 5 или 6-го дня послеоперационного. В итоге выжила, не тромбонуло меня)))
Удачи! Выздоравливайте все!
Народ, у меня вопрос по поводу тромбоза и его профилактики. Что кому рекомендовали после операции? Делали ли вы узи? или все забивают на это.
Mek, после выписки я еще принимал антикоагулянт (Ксарелто) по рекомендации врача и носил чулки, когда вставал. В больничной выписке было написано, что 2 месяца носить. Но я был на днях у врача своего и он как увидел меня в чулках, тут же сказал, что б я их снял подозреваю, что лишние неделю-две я их носил. На ночь я их снимал, разумеется.
про УЗИ не слышал. Сомневаюсь, что это нужно.
Народ, у меня вопрос по поводу тромбоза и его профилактики. Что кому рекомендовали после операции? Делали ли вы узи? или все забивают на это.
Меня этот вопрос тоже жутко волновал, пристала к врачу "А почему у меня не будет тромбоза?")
ответ был, потому что ношу компрессию и делаю упражнения. Хотя видела что некоторые врачи до операции всякте тромбо ассы и детралексы назначают и после че-то тоже там выписывают. Но мой врач сказал после операции, что ниче не выпишет, потому что тогда в колене будет то ли жидкость, то ли отек - плохо тогда поняла его.
Извините за вопрос Meк, а сколько вам лет, что вы переживаете по поводу тромбоза? Перед самой операцией, если у вас были проблемы с венами, тогда надо было делать узи вен и артерий нижних конечностей. А после операции уже носите чулки или бинты, кому как удобнее и мажете ногу мазью, которую рекомендовал хирург. Если есть какое-то вздутие вен на ногах, тогда срочно к врачу, а так нет смысла переживать.
общественный модератор по "италии"

- Город: Sued Tirol, Dolomiti
Извините за вопрос Meк, а сколько вам лет, что вы переживаете по поводу тромбоза? Перед самой операцией, если у вас были проблемы с венами, тогда надо было делать узи вен и артерий нижних конечностей. А после операции уже носите чулки или бинты, кому как удобнее и мажете ногу мазью, которую рекомендовал хирург. Если есть какое-то вздутие вен на ногах, тогда срочно к врачу, а так нет смысла переживать.
Просто решил поинтересоваться, как с этим дело обстоит и что кому рекомендовали.
Я чулки носил 3 недели 14 уколов фраксипарина и 2 недели детралекс пил) По совету хирурга.
Просто один товарищ - будущий хирург - практикуется в склифе - заявил что обязательно надо сделать узи ног. По его слова они в склифе всем делают при операциях на нижних конечностях. Вот я и призадумался.
Mek, может вы не так поняли? УЗИ сосудов нижних конечностей обязательно делается, но заранее, до операции. Вместе с остальными анализами/исследованиями врач смотрит и делает какие-то выводы. Безопасно или нет делать операцию.
Не слышал, что бы УЗИ сосудов ног делали после операции кому-либо.
Snow must go on!

- 1
- Город: Москва
Мне Узи сосудов делали после операции, когда подозревали развитие тромбоза на фоне послеоперационной иммобилизации. Вообще то это исследование делают в зависимости от показаний , а не в зависимости от сроков проведения операции.
Мне УЗИ сосудов делали до и после операции, потому что там где я пришивала ПКС так положено предрасположенности никакой - результат: можно запускать в космос ))) короче, зря деньги платила за УЗИ
Не, в этом мире зря ничего не происходит!)))
То что было "зря" для Вас оказалось полезно для того места где "так положено".
Мда, читаю форум про ПКС, и у всех все по-разному, кому-то что-то назначают/прописывают/прокалываюи, а др. спрашивают "а почему мне это не прописали/прокололи и т.п. У всех все индивидуально, и врач на осмотре каждому, под его конкретно ситуацию все назначит.
Mek, я ваша ровестница, делала в феврале пластику ПКС и резекцию мениска. До операции и после вены с артериями на узи не проверяла, у меня до операции вместе со всеми анализами брали кровь из вены и проверяли ее на сворачиваемость и чего то там еще (проверить возможность тромбоза впоследствии). Все оказалось впорядке, поэтому и узи не требовалось. Носила чулки два месяца, вместо одного. но только по причине боязни варикоза или чего-то еще (сугубо личные заморочки). А так повода делать лишнюю процедуру. если вам не назначал врач не вижу смысла, лучше ногу разрабатывайте активнее и не думайте о лишнем.

- Какие бывают разрывы связок?
- Боковые связки
- Крестообразные связки
- Связка надколенника
- Артротерапия для восстановления связок
Разрывы связок относятся к наиболее часто встречаемым типам повреждения коленного сустава травматического происхождения. По частоте эта травма на втором месте, после разрывов менисков. Приблизительно у 45% пациентов, которые обращаются к ортопеду или травматологу по поводу травмы колена, диагностируется разрыв связок колена. Значительно чаще повреждается передняя крестообразная связка (ПКС). Намного реже – задняя или боковые. Если нарушение целостности ПКС может происходить изолированно, то разрыв других связок обычно ассоциирован с другими повреждениями колена.
Какие бывают разрывы связок?

Большинство людей стремятся восстановиться без операции. Ведь хирургическое вмешательство всегда связано с определенным дискомфортом. Такое лечение дорого обходится, связано с необходимостью продолжительного восстановления. Тем не менее, большинство клинических случаев разрывов связок колена требуют именно хирургического лечения. Нужна ли операция, зависит от того, какие связки разорваны, полный это разрыв или частичный, насколько сохранена функция сустава. Если человек нуждается в операции, но не получает её, это чревато тяжелыми последствиями:
развитием посттравматического гонартроза;
Внутри колена есть несколько связок. Это передняя и задняя крестообразные, боковые, а также связка надколенника. Прогноз во многом зависит от того, какие именно связочные структуры повреждены.
При полном разрыве всегда развивается нестабильность сустава. Потому что связки больше не ограничивают его подвижности. Выделяют три формы нестабильности:
Компенсированная форма. Большинство показателей в норме. Атрофия мышц не выявляется клинически. Нарушения функции сустава можно выявить только при инструментальных исследованиях.
Субкомпенсированная форма. Появляется боль, хруст в суставе, атрофируются мышцы бедра. На пораженной стороне окружность бедра меньше на 3-4 см. Но клинически нестабильность проявляется только при сильной нагрузке: беге, приседаниях и т.д. На рентгенограмме выявляются признаки гонартроза 1 степени.
Декомпенсированная форма. Постоянная боль, неустойчивость при ходьбе, очевидные клинические признаки нестабильности сустава. Многие используют трость. Больной жалуется на патологическую подвижность сустава. На рентгене может определяться гонартроз 2-3 степени.
Боковые связки
Внутри колена есть две боковые связки: наружная или внутренняя. Если разорвана только одна из них, возможно проведение консервативного лечения. В остром периоде травмы больной может находиться в стационаре.

В ближайшие сроки после поступления пациента в больницу ему проводят пункцию сустава. Задача врача состоит в том, чтобы устранить гемартроз (скопление крови внутри колена), а также снять боль. Для уменьшения болевого синдрома после промывания сустава внутрь вводят местные анестетики (например, 0,5% прокаин).
На колено накладывают гипсовую лонгету. Её пациент носит около 1 недели. Снимают гипс после устранения отечности сустава. Затем её меняют на циркулярную повязку. Она идёт от паха до пальцев стопы. Фиксируют конечность в состоянии избыточного отклонения голени в сторону пораженной связки.
Иммобилизация конечности проводится на срок до 2 месяцев. После устранения острых воспалительных явлений врач назначает физиопроцедуры. Они позволяют улучшить кровообращение в суставе, нормализуют регенераторные процессы. Применяется лечебная физкультура. Она направлена на укрепление мышц бедра. К тому же, физические нагрузки тоже стимулируют кровоток, улучшая трофику тканей колена.
Крестообразные связки
Есть только две ситуации, когда операция не проводится:
частичный разрыв крестообразной связки (то есть, пострадала только часть волокон, этот вид травмы также называют растяжением);
медицинские противопоказания к проведению хирургической операции.
В ранний период после получения травмы сустав отёчен, боль сильно выражена. Поэтому клинически невозможно определить, разорваны ли связки полностью. Адекватное исследование возможно лишь после устранения гемартроза и обезболивания колена. Для этого проводят его пункцию. Суставную полость промывают. После удаления из неё крови и сгустков, проводят обезболивание раствором местных анестетиков. Может использоваться раствор прокаина с концентрацией 0,5% или 1%, который вводят в количестве 25-30 мл.
Обязательно требуется инструментальное исследование. Вполне вероятно, что повреждены не только связки. Как минимум врач делает рентген. С его помощью исключают отрывные переломы (когда фрагмент кости отрывается в месте прикрепления связки), повреждения мыщелков бедренной и большеберцовой кости.
После проведения необходимых лечебных и диагностических манипуляций, конечность иммобилизируют. Накладывают гипс на 2 месяца. Как правило, в первую неделю сильно выражен отёк. Он увеличивает объем конечности. На момент наложения гипса она всегда опухшая, поэтому после спадения отека повязка ослабевает. Её нужно сменить через 5-7 дней.
Далее начинается восстановительный процесс. Применяются обезболивающие препараты, лечебная физкультура, физиотерапия. Больному рекомендованы статические нагрузки на мышцы бедра. Может использоваться внутрисуставное введение гиалуроновой кислоты и богатой тромбоцитами плазмы, чтобы ускорить регенераторные процессы и предотвратить дистрофические изменения хрящей колена.
Связка надколенника
Её разрыв может быть полным или частичным. В подавляющем большинстве случаев требуется хирургическое лечение. Изредка используется консервативная терапия. Она возможна только при частичном разрыве. В таком случае требуется иммобилизация конечности. Проводится физиотерапия и лучевая терапия.
Артротерапия для восстановления связок
Артротерапия – безоперационный метод, который может быть использован:

при консервативном ведении пациентов;
после хирургического лечения.
Консервативный способ лечения иногда является основным для пациентов с травмами колена. Это происходит не только в случае растяжение связок. Некоторым пациентам противопоказана операция. Другие попросту от неё отказываются. Причины бывают разными: страх перед хирургическим вмешательством, ложная убежденность в возможности сращивания связок без операции, недооценка последствий травмы и т.д. В любом случае, если человек от операции отказывается, то заставить его нельзя. А вот помочь всеми доступными средствами – можно. Существуют методы, которые позволяют ускорить восстановления пациента. Хотя при полном разрыве связочных структур они не дают возможности устранения нестабильности коленного сустава.
Артротерапия – один из наиболее эффективных методов медикаментозного лечения. Суть методики состоит в том, что внутрь колена вводят два препарата:
2. Богатая тромбоцитами плазма. Если гиалуронат пациент покупает в аптеке, то приобретать второй препарат для артротерапии не нужно. Его готовят из крови пациента непосредственно перед введением в колено. Для этого врач берет кровь из локтевой вены. Из неё убирают форменные элементы крови, оставляют только тромбоциты. За счет удаления жидкости концентрация их в несколько раз больше, чем содержится в крови. Такая плазма вводится в колено.

Тромбоциты отвечают за формирование кровяного сгустка. Любое повреждение сопровождается образованием тромба. Первоочередная задача его состоит в том, чтобы закрыть поврежденное место, прекратить кровотечение, изолировать место травмы от болезнетворных бактерий и других неблагоприятных факторов. Кроме того, содержащиеся внутри тромба тромбоциты должны обеспечить заживление раны. Они выделяют факторы роста, стимулирующие регенераторные процессы. Аналогичный механизм мы используем в процессе консервативного лечения травм колена. Введение внутрь сустава богатой тромбоцитами плазмы стимулирует восстановление внутрисуставных структур.
Таким образом, при разрыве связок коленного сустава лечение без операции возможно только в ситуациях, когда она разорвана не полностью, либо имеет место полный разрыв одной боковой связки. Все прочие ситуации требуют хирургической операции. Она позволяет избежать нестабильности сустава в будущем и развития остеоартроза.
Читайте также:


