Можно ли делать пластическую операцию при артрите
Ревматоидный артрит – это тяжелое заболевание, которое может серьезно осложнить жизнь человека. Если больной обращается к врачу несвоевременно, если болезнь запущена, то медикаментозных мер уже недостаточно и приходится прибегать к хирургическим вмешательствам. В последнее время качество и количество инновационных хирургических технологий переживают бурный рост. Даже появилась в ортопедии такая специализация как ревмахирургия, которая занимается восстановлением разрушенных ревматизмом суставов. Пациенты после операции чувствуют себя значительно увереннее, разрушение сустава останавливается, качество жизни улучшается.

Показания к операции при ревматоидном артрите
- Деформации, значительно ограничивающие функцию сустава.
- Выраженные анкилозы.
- Боль.
- Синовиты, бурситы, которые не поддаются лечению лекарственными препаратами.
- Ревматические узелки, которые постоянно изъязвляются.
- Защемление нерва из-за синовита.
- Травматизация сухожилия.
- Асептический некроз.
В принципе для лечения артрита существуют разные возможности:
По мере увеличения износа кости и хряща следует учитывать возможность замены сустава или суставов. Цель состоит в том, чтобы позволить пациенту снова двигаться без боли и улучшить качество жизни. Ассортимент материалов для искусственных суставов разнообразен - титан, керамика, металл или полиэтилен. Иногда требуется полное эндопротезирование сустава, иногда достаточно заменить только один компонент.
Важно не пропустить подходящее время для эндопротезирования. Чем больше потеря функции до операции, тем больше вероятность того, что после нее не будет достигнута полная функциональность. Кроме того, ранее поврежденные и хрупкие кости могут не обеспечить качественную механическую поддержку протеза.
Эндопротезы имеют ограниченный срок годности. Возможны два хирургических вмешательства – цементная технология и бесцементная. Их главное отличие – в принципе фиксации искусственного сустава. По одному методу протез практически цементируется в кость, то есть фиксация имплантата происходит благодаря специальному медицинскому полимерному цементу. Нагрузка на соединение возможна через несколько дней. В бесцементном методе компоненты протеза благодаря своему уникальному покрытию буквально врастаются в здоровую кость, так что кость и протез становятся едины. Эти протезы обычно эксплуатируются более продолжительное время
Данное вмешательство происходит, когда замена суставов больше невозможна. Уничтоженные суставные поверхности удаляются, а кости фиксируются пластинами, винтами, проводами или гвоздями до тех пор, пока сустав станет неподвижен. На месте больного сустава образуется единая кость, которая сможет выдерживать серьезную нагрузку, так как ее положение будет закреплено в физиологически выгодной для тела позиции. Пациент избавится от боли, но будет вынужден передвигаться с помощью вспомогательных приспособлений. К данному способу прибегают редко, но в некоторых случаях – это единственный выход из сложившейся ситуации.
- Артропластика
В случае разрушенных суставных поверхностей, но все еще хорошо сохранившихся связочного аппарата, суставной капсулы и мышц, выбирается артропластика. После удаления разрушенных частей сустава суставные поверхности переставляются и заменяются собственной тканью тела (капсулярная ткань, жировая ткань, мышечная фасция) или искусственными гипоаллергенными прокладками.
- Коррекция суставной поверхности
В случае больших осевых отклонений цель коррекции поверхности сустава состоит в том, чтобы еще раз добиться равномерной нагрузки всех компонентов соединения или сдвинуть ограниченный хрящ из стрессовой зоны сустава. Затем кость отделяется и стабилизируется с помощью винтов, пластин, проводов и гвоздей в скорректированном положении. Процедура обычно проводится у более молодых пациентов и в сочетании с синовэктомией (удаление тонкой внутренней оболочки сустава).
Суставная синовэктомия или тендосиновэктомия могут рассматриваться, если суставные поверхности остаются неповрежденными, и болезнь продолжает прогрессировать более шести месяцев, несмотря на медикаментозную терапию. Воспаленная слизистая оболочка или воспаленная ткань оболочки сухожилия полностью удаляются хирургическим путем –синовэктомия и тендосиновэктомия соответственно. Процедура может быть открытой или выполняться с помощью артроскопии. Благодаря этому вмешательству воспаление и, следовательно, процесс разрушения хряща, разрушение кости, поражение сустава и перенапряжение связок уменьшаются, хоть сам артрит не излечивается.
Хирургическое вмешательство при ревматоидном артрите становится необходимым, если эффект от консервативных методов лечения уже недостаточен. Современные хирургические методы обычно гарантируют выздоровление пациента от артрита, но надо тщательно взвесить все плюсы и минусы последствий операции. Реабилитационный период после эндопротезирования очень сложный, и пациент должен настроиться на длительный процесс восстановления. Но, если операция – это единственный шанс на выздоровление, если пациент терпеливый и добросовестный, то не стоит сильно волноваться. Современное эндопротезирование, ревмахирургия достигли больших успехов и сегодня может гарантировать отличные результаты.
Метотрексат при ревматоидном артрите: насколько это эффективно?
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Артрит – термин, который обозначает воспаление в суставах. В случае воспаления сустава, в месте воспаления появляется покраснение, отечность, отмечается повышение температуры и боль в суставе. Для повышения эффективности лечения применяют метотрексат при ревматоидном артрите.
- Причины
- Симптомы
- Диагностика
- Лечение
Ревматоидный артрит – это один из видов хронического артрита, при котором происходит воспаление парных суставов (к примеру, коленных, локтевых или лучезапястных). Именно симметричность воспалений является отличительной чертой ревматоидного артрита.
При данном заболевании воспаление может коснуться не только суставов, но и кожи, глаз, крови, легких, нервной системы и даже сердца.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При ревматоидном артрите в основном поражаются суставы на руках, хотя воспаление может возникнуть в практически любых суставах. При воспалении суставов сохраняется симметричность.
Это заболевание у женщин наблюдается в 2-3 раза чаще, чем у мужчин, но у мужчин протекает тяжелее. От ревматоидного артрита чаще всего страдают люди среднего возраста, но болезнь может развиваться и у пожилых людей, и у детей.
Объяснить точные причины образования ревматоидного артрита пока еще никто не смог. Однако предполагается, что он может возникнуть при сочетании экологических, генетических и гормональных факторов. При этом заболевании иммунная система человека может атаковать собственные суставы, ткани, а в некоторых случаях – другие органы.
Некоторые специалисты предполагают, что заставить иммунитет атаковать собственные ткани могут какие-либо бактерии или вирусы. Также считается, что причиной ревматоидного артрита может быть курение.
Есть мнение, что ген, который увеличивает риск появления ревматоидного артрита, может быть унаследован от родителей.
Главным признаком ревматоидного артрита является воспаление суставов. Как правило, воспаление проявляется следующими симптомами:
- Уменьшение подвижности суставов. Ощущается скованность в суставах, диапазон движений сокращается. Пациенты жалуются на то, что скованность суставов ощущается, как правило, утром. Тугоподвижность и скованность сохраняется на несколько часов, после чего наступает облегчение.
- Отеки. В полости суставов накапливается жидкость. Из-за этого сустав раздувается. Этот фактор также способствует возникновению тугоподвижности.
- Боли. При артритах часто появляются боли, поскольку воспаление суставов может приводить к различным повреждениям внутренних структур.
- В месте воспаления кожа становится покрасневшей. Возможно местное повышение температуры в местах воспаления.
Из-за того, что при ревматоидном артрите от воспаления могут страдать и другие органы и ткани, симптомами ревматоидного артрита также считается усталость, потеря веса, отсутствие аппетита, боли в мышцах, ухудшение самочувствия.
Для сложных форм заболевания характерны множественные поражения организма:
- При ревматоидном артрите под кожей образуются шишки (конкреции). Они могут быть болезненными. Чаще всего такие уплотнения появляются на локтевых сгибах.
- Если при ревматоидном артрите страдают легкие, то происходит воспаление плеврального мешка. Это явление чаще всего протекает бессимптомно. Может возникнуть одышка.
- При ревматоидном артрите могут быть поражены суставы голосового аппарата, а это может повлечь за собой осиплость голоса.
- Ревматоидный артрит может стать причиной воспаления в перикарде (наружной оболочке сердца). Это явление также может протекать бессимптомно. Могут появляться боли в груди и затруднение дыхания. У таких пациентов повышается риск развития инфаркта миокарда.
- Ревматоидный артрит может стать причиной поражения глаз. Однако это случается довольно редко – менее чем у 5 % больных. При этом пациенты отмечают сухость в глазах, покраснение и болезненность.
При появлении первых симптомов ревматоидного артрита нужно посетить врача, чтобы провести диагностику и лечение.
При сбое в работе иммунной системы, иммунные клетки могут мигрировать в ткани и суставы из крови. Там эти клетки образуют вещества, способствующие воспалению. Увеличение таких клеток и выделяемых ими веществ разрушает сустав, вызывает раздражение и отек синовиальной оболочки (оболочки сустава). При воздействии этих факторов в суставе начинает накапливаться жидкость.
Хрящ постепенно изнашивается, а расстояние между костями сокращается. В тяжелой форме возможно трение костей между собой.
Если в суставе накапливается много жидкости, синовиальная оболочка растягивается и может отслоиться от кости. Это приводит к повреждению, которое называется эрозией кости. Суставы могут стать очень отечными, болезненными и горячими.
Пациенты с ревматоидным артритом жалуются на:
- скованность и тугоподвижность сустава в утренние часы;
- симметричность воспаления суставов;
- наличие под кожей ревматоидных узлов.
По результатам рентгенологического исследования можно выявить ревматические изменения в суставах.
Для диагностики ревматоидного артрита назначают исследование крови на ревматоидный фактор. Его можно выявить у большинства пациентов, которые страдают данным заболеванием. Хотя в некоторых случаях ревматоидный фактор может присутствовать у людей, не страдающих именно этой формой заболевания. Его наличие также может свидетельствовать о других заболеваниях в организме.
Для более точной диагностики можно провести исследование крови на цитрулиновые антитела. При положительном результате данного исследования говорят о большой вероятности ревматоидного артрита. Если при исследовании крови определяется наличие антител, то это говорит о том, что может развиться более тяжелая форма ревматоидного артрита.
У больных может быть увеличена скорость оседания эритроцитов (СОЭ). Повышение этого показателя свидетельствует о наличии воспаления в организме. Также может отмечаться снижение уровня гемоглобина в крови пациента.
Лечение может проводиться несколькими методами. Эти методы включают в себя медикаментозное лечение, в частности, метотрексатом, специальные физические упражнения, полноценный отдых, а также возможна коррекция поврежденного сустава хирургическим путем.
Метод лечения выбирает лечащий врач в зависимости от нескольких факторов, таких как возраст больного, тяжесть протекания болезни, анамнеза (медицинской истории пациента) и общего состояния здоровья.
При медикаментозном методе лечения назначаются лекарственные препараты, которые способны облегчить проявления ревматоидного артрита. Некоторые из препаратов способны снизить скорость прогрессирования болезни.
Облегчить боль, а также скованность в суставах могут такие средства:
- противовоспалительные лекарственные средства, снимающие боль (ибупрофен, напроксен, аспирин);
- обезболивающие средства для наружного применения;
- кортикостероиды (преднизолон);
- наркотические анальгетики. Применяются только при осложненных формах ревматоидного артрита или при недостаточной эффективности других обезболивающих.
Для лечения ревматоидного артрита часто применяют также противоревматические средства (ПРЛС).
Эти препараты способны подавлять агрессивность иммунной системы. Как правило, это иммунодепрессанты, которые подавляют интенсивную деятельность иммунной системы (метотрексат, имуран, цитоксан).
При лечении ревматоидного артрита назначают специальные физические упражнения, направленные на поддержание гибкости суставов и укрепление мышц. Такие упражнения нужно делать регулярно.
При обострениях болезни важен полноценный отдых и снижение нагрузки на поврежденные суставы.
Хирургическое вмешательство показано в тех случаях, когда процесс поражения суставов стал необратимым или когда лечение медикаментозными препаратами не приносит результата.
Полностью избавиться от ревматоидного артрита в настоящее время невозможно. С помощью современных препаратов можно лишь уменьшить воспаление и улучшить функцию суставов.
При ревматоидном артрите одним из самых эффективных лекарственных средств является метотрексат. Это базисный препарат, который применяется именно в целях защиты суставов, поскольку если их не защищать, ревматоидный артрит может перейти в хроническую форму и тогда может потребоваться хирургическое вмешательство. Метотрексат при этом заболевании применяется уже давно, но его эффективность была доказана учеными лишь несколько лет назад.
Применение метотрексата при ревматоидном артрите приобрело большую популярность, поскольку этот препарат имеет высокую эффективность и мало побочных эффектов. Тем не менее, при лечении болезни метотрексатом нужно регулярно сдавать кровь на анализ.
Несмотря на то, что вылечить это заболевание довольно сложно, применение метотрексата позволяет облегчить состояние пациента, а в некоторых случаях может позволить пациенту забыть о своем заболевании на несколько лет.
Метотрексат производят в виде концентрата, из которого можно готовить раствор для инъекций, а также в виде таблеток, покрытых оболочкой.
Назначают метотрексат внутрь, внутривенно или подкожно. Лучше всего препарат действует при пероральном применении. Внутривенное или подкожное введение препарата назначается пациентам, которые имеют проблемы с работой желудочно-кишечного тракта. Начальная доза определяется лечащим врачом.
Действие метотрексата заметно уже через 2-6 недель после начала курса. Лекарство показало свою эффективность у 80% от общего количества больных.
Данный лекарственный препарат обладает рядом противопоказаний. Его применение невозможно при повышенной чувствительности к препарату, злоупотреблении алкоголем, почечной и печеночной недостаточности, дискразии крови, язвенной болезни, при тяжелых хронических инфекциях, таких как гепатит, ВИЧ и туберкулез. Применение препарата противопоказано при беременности и в период лактации.
Перед применением этого метотрексата необходимо сделать анализ крови.
Для лечения ревматоидного артрита существует немало рецептов народной медицины. Однако нужно помнить, что перед применением любых народных методов лечения ревматоидного артрита необходима консультация врача.
- Для растираний можно приготовить состав. Для этого нужно смешать по 150 мл спирта (70%), скипидара и оливкового масла и добавить 3 мл камфары.
- Смешать 200 мл сока черной редьки, 100 мл водки, 150 гр. меда, 15 гр. соли. Все тщательно размешать и втирать в суставы.
- Для улучшения обмена веществ в организме нужно употреблять томатный сок.
- По 50 гр. камфары и горчичного порошка смешать со 100 мл 70 % спирта. Добавить 100 гр. хорошо взбитого яичного белка. Втирать в суставы.
Профилактика направлена на предотвращение обострений или на уменьшение скорости прогрессирования заболевания.
При артритах коленных, тазобедренных или голеностопных суставов рекомендуется использование трости. Она поможет поддерживать правильную походку. Трость необходимо выбирать в зависимости от роста.
Ревматоидный артрит часто приводит к поражению суставов стоп. Поэтому нужно обращать внимание на то, чтобы обувь была удобной, а нагрузка на суставы распределялась равномерно.
Если пациент курит, то ему рекомендуют бросить курить, чтобы не провоцировать развитие заболевания.
Для уменьшения воспаления при ревматоидном артрите важно соблюдать диету, в которую включен рыбий жир. Пища должна содержать в себе много кальция. Поэтому важно, чтобы в рацион входило много молочных продуктов.
Если у пациента повышена масса тела, то следует постараться ее снизить, чтобы уменьшить нагрузку на суставы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
По статистике, ревматоидным артритом (РА) страдает около 1% населения планеты, причем среди женщин заболеваемость в несколько раз выше, чем среди мужчин.
Каждому восьмому пациенту с РА через 13 лет с момента манифестации болезни требуется эндопротезирование. Причиной чаще всего является недостаточная эффективность консервативного лечения, позднее назначение базисных противовоспалительных (БПВП) и генно-инженерных биологических (ГИБП) препаратов. Необходимость делать операцию может возникать и в результате высокой активности самого заболевания.
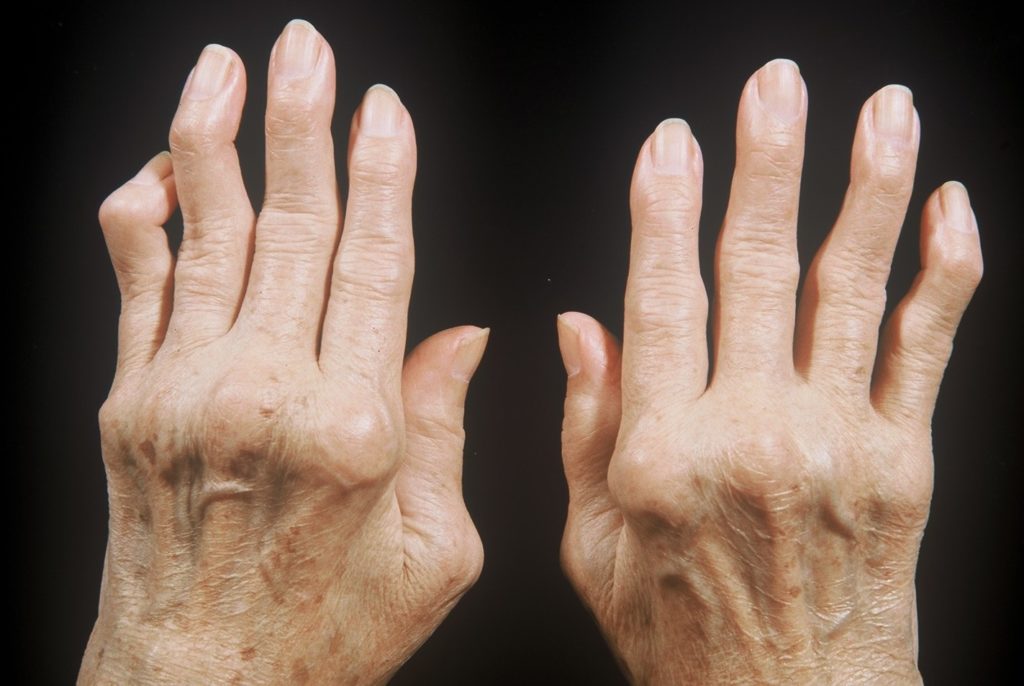
Ревматоидный артрит пальцев рук
Что такое ревматоидный артрит
Ревматоидный артрит — одно из распространенных системных заболеваний соединительной ткани. Для болезни характерно образование в организме аутоантител к синовиальным оболочкам суставов. При этом в крови пациентов обнаруживают IgM и IgG к измененному Fc участку IgG (ревматоидные факторы). Практически у всех больных выявляют повышенный уровень антител к циклическому цитруллин-содержащему пептиду — АЦЦП (anti-CCP).
Образовавшиеся антитела атакуют синовиальную оболочку суставов и вызывают развитие воспалительного процесса в ней. Со временем воспаление распространяется на периартикулярные ткани, хрящи и даже кости. Это приводит к их постепенному разрушению. Со временем пораженные суставы деформируются и перестают справляться со своими функциями. Человека начинают беспокоить сильные боли, которые тяжело поддаются лечению и со временем усиливаются.


На начальных стадиях РА проявляется такими симптомами:
- утренняя скованность в суставах, которая исчезает в течение дня;
- незначительное повышение температуры, периодическая бессонница и отсутствие аппетита;
- появление характерных ревматоидных узелков, чаще на разгибательной поверхности локтей;
- прогрессирующие боли и деформация пораженных суставов при отсутствии лечения.
Как правило, аутоиммунное воспаление сначала поражает мелкие суставы кистей. Позже воспаляться могут крупные суставы (коленные, тазобедренные) с развитием гонартроза и коксартроза. Их поражение в дальнейшем и приводит к необходимости в хирургическом вмешательстве.
Однако ревматоидный артрит не всегда является основанием для эндопротезирования. Потребность в замене суставов часто возникает у людей с асептическим некрозом, деформирующим артрозом и остеопорозом. Эти заболевания также могут стать причиной тяжелого повреждения колена/ТБС. РА в таком случае — только сопутствующая патология, которая затрудняет выполнение операции.
Установка эндопротеза при ревматоидном артрите
Ревматоидным артритом болеют в основном женщины старше 40-50 лет. Помимо массивного разрушения суставов у таких пациенток часто выявляют сопутствующий остеопороз, для которого характерно снижение плотности костной ткани. В таких условиях надежная фиксация эндопротеза возможна лишь при использовании костного цемента. Поэтому при РА в большинстве случаев устанавливают именно цементные эндопротезы. Установку бесцементных моделей выполняют только в молодом возрасте, при хорошем состоянии костной ткани.
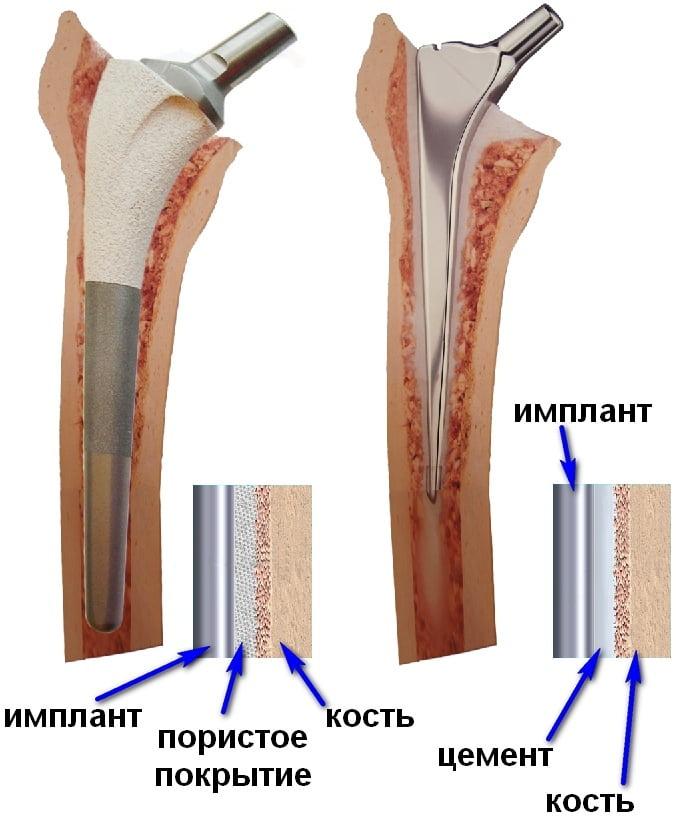
У пациентов с высокоактивным РА обычно выявляют массивное поражение синовиальных оболочек и разрушение костной ткани (значительное истончение стенок и дна вертлужной впадины ТБС). В таком случае в ходе операции врачам приходится выполнять тотальную синовэктомию, проводить реконструкцию вертлужной впадины и пластику костных дефектов.
На поздних стадиях РА практически у всех больных нарушается кровообращение и микроциркуляция в мягких тканях конечностей, а также повреждаются околосуставные ткани. На фоне приема лекарственных препаратов у многих пациентов наблюдается иммуносупрессия. Все это повышает риск развития инфекционных и тромбоэмболических осложнений. Поэтому при эндопротезировании у таких больных крайне важна малотравматичность операции, минимальное повреждение мягких тканей, усиленная профилактика тромбозов и инфекции.
Залогом успешного эндопротезирования при РА является снижение активности заболевания перед планируемым хирургическим вмешательством и профилактика остеопороза. Если больной не получал базисную противовоспалительную и генно-инженерную терапию, ему сначала рекомендуют пройти курс лечения. Операцию планируют лишь по достижении низкой активности болезни.
Отметим, что выполнение эндопротезирования не требует отмены базисных и гормональных препаратов перед операцией. Однако ГИБП должны быть отменены как минимум за 4-6 месяцев до хирургического вмешательства. В противном случае у больного повышается риск развития туберкулеза и других оппортунистических инфекций, в том числе антибактериальных. В какие сроки после операции возобновлять прием ГИБП — врачи определяют в индивидуальном порядке.
Степень риска при проведении операции
У пациентов с активным ревматоидным артритом риск осложнений выше, чем у тех, кто оперируется из-за деформирующего артроза или асептического некроза. Причина этого — сопутствующее РА массивное поражение синовиальных оболочек и периартикулярных тканей, грубые дефекты костей, нарушение микроциркуляции, снижение иммунитета.
Распространенные осложнения эндопротезирования при РА:
- перипротезная инфекция;
- нестабильность эндопротеза и связочного аппарата сустава;
- периостальные и перипротезные переломы;
- тромбофлебит и тромбоэмболия.
Больным с РА после операции чаще остальных требуется длительная госпитализация и сложные ревизионные операции. Примечательно, что у таких пациентов увеличиваются сроки заживления послеоперационной раны. Если в среднем после операции на колене швы снимают через 14-15 дней, то в случае с ревматоидным артритом — только спустя 16-17 дней.
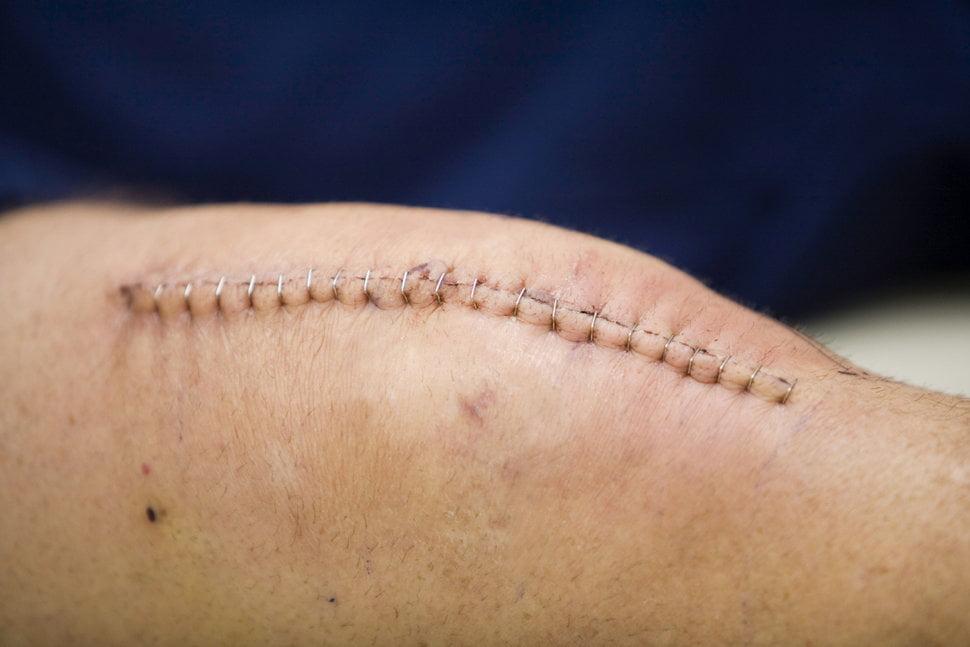
Шов на коленном суставе.
Долгосрочные перспективы
Тотальное эндопротезирование позволяет полностью устранить болевой синдром, улучшить функциональные способности сустава и повысить качество жизни пациента. При отсутствии осложнений после операции больной может вернуться к активному образу жизни. Вне зависимости от возраста, хирургическое вмешательство является эффективным методом как медицинской, так и социальной реабилитации.
После эндопротезирования всем пациентам требуется периодическое рентгенологическое обследование и КТ зоны оперированного сустава. Их выполняют с целью ранней диагностики нестабильности эндопротеза.
Замена колена/ТБС не является поводом для прекращения базисной противовоспалительной, гормональной и генно-инженерной терапии. Напротив, всем пациентам требуется дальнейшее консервативное лечение с назначением адекватных доз лекарственных препаратов. Это необходимо для подавления активности заболевания и предотвращения дальнейшей деструкции суставов.
Итоги
Потребность в замене крупных суставов у больных с РА возникает в двух случаях:
- при высокой активности болезни, которая привела к тяжелому поражению коленного/тазобедренного сустава;
- при сопутствующем асептическом некрозе, деформирующем остеоартрозе и остеопорозе.
Выполнение операции при ревматоидном артрите сопряжено с рядом трудностей. Чтобы добиться хороших результатов, врачам необходимо рационально комбинировать консервативные и оперативные методы лечения. Пациентам с РА требуется назначение гормональных, базисных противовоспалительных и генно-инженерных препаратов. Также им необходима усиленная профилактика тромбоэмболических и инфекционных осложнений.
Сегодня врачи стараются использовать рациональный подход к лечению ревматоидного артрита. Он заключается в раннем назначении адекватных доз БПВП, тщательном контроле ревматолога за эффективностью лечения, своевременном подключении к терапии ГИБП. С одной стороны, это позволяет уменьшить потребность в дальнейшем эндопротезировании, с другой — снизить активность заболевания и в целом улучшить результаты хирургического лечения.
Среди заболеваний особое место занимает ревматоидный артрит – системная патология соединительных тканей, при которой происходит воспаление суставов, а также поражаются внутренние органы.
Специалисты полагают, что ревматоидный артрит относится к числу аутоиммунных расстройств, обусловленных неправильной реакцией иммунной системы на собственные клетки. Эта тяжелая болезнь достаточно широко встречается в различных странах и среди разных слоев населения; по статистике, в лечении ревматоидного артрита нуждается порядка 1 % жителей планеты, а среди пожилых людей – до 5 %. Для данной патологии характерен высокий процент инвалидизации (7 случаев из 10).
Особенности ревматоидного артрита и симптомы заболевания
В латентном, то есть скрытом, периоде болезни, до того, как проявится выраженная симптоматика, больной может отмечать следующие явления:
- повышенная утомляемость;
- общая слабость;
- потеря аппетита и снижение веса;
- повышение температуры тела при отсутствии очевидных причин;
- боли в мышцах.
Обычно ревматоидный артрит сначала поражает мелкие суставы конечностей и запястья, при этом для заболевания характерна симметричность поражения (страдают суставы парных конечностей). На возможное развитие ревматоидного артрита указывают:
- скованность суставов по утрам;
- деформация кистей, стоп;
- наличие ревматоидных узелков под кожей;
- признаки интоксикации (бледность кожи, увеличение лимфоузлов, слабость, повышенная температура);
- нарушение функции слюнных и слезных желез;
- огрубение голоса и проблемы с глотанием;
- анемия;
- появление язв на коже голеней;
- воспалительное поражение артерий, глаз, сердца, легких и почек;
- остеопороз.
Примерно у четвертой части больных отмечается наличие характерных подкожных образований, которые имеют размеры от нескольких миллиметров до 2 см в диаметре и называются ревматоидными узелками. Хотя в случае ревматоидного артрита в первую очередь страдают суставы конечностей, заболевание может привести к воспалению других органов, в составе которых присутствует соединительная ткань. Обычно внесуставные признаки болезни проявляются спустя некоторое время в результате осложнения патологического процесса.
На первых этапах болезнь, как правило, протекает медленно, симптоматика постепенно проявляется на протяжении долгих месяцев, иногда даже нескольких лет. Иногда ревматоидный артрит сочетается с иными заболеваниями суставов.
Виды и стадии патологии
Заболевание может протекать различным образом. Так, по особенностям проявления и наличию определенных веществ в крови различают серонегативный и серопозитивный ревматодный артрит, а по характеру течения заболевания – острую и хроническую форму.
Кроме того, специалисты выделяют несколько клинических стадий болезни:
- 1 стадия, для которой характерен отек суставной сумки, сопровождающийся болью, повышением, местной температуры и опухолью в области пораженного сустава;
- 2 стадия – ткани суставной сумки уплотняются;
- 3 стадия – возникает стойкая деформация сустава, которая становится причиной частичной или полной утраты подвижности.
Кроме того, специалисты различают 4 рентгенологических стадии:
- ранние рентгенологические изменения – при диагностике выявляется уплотнение мягких тканей и признаки остеопороза;
- умеренные рентгенологические изменения – усугубление остеопороза и появление кистообразных полостей в трубчатых костях, сужение суставной щели;
- выраженные рентгенологические изменения – появляются деформации костей, подвывихи или вывихи суставов;
- анкилоз – в результате костных разрастаний суставы утрачивают подвижность (как правило, анкилозируют суставы запястий).
Диагностика ревматоидного артрита
Правильное обследование пациента всегда становится фундаментом успешного лечения. Диагностика ревматоидного артрита в Израиле основана на комплексе различных исследований, в том числе:
- общем анализе крови (на развитие патологии укажут пониженный уровень гемоглобина, лейкоцитоз, увеличение СОЭ);
- биохимических исследованиях крови (о заболевании свидетельствует, например, рост уровня фибриногена и С-реактивного белка, выявление ревматоидного фактора);
- исследования синовиальной жидкости;
- биопсии синовиальной оболочки;
- артроскопии;
- рентгенографии (сцинтиграфии);
- УЗИ суставов и внутренних органов;
- МРТ суставов.
Лечение ревматоидного артрита в Израиле
Как и при любой другой болезни, лечение при ревматоидном артрите желательно начать как можно раньше, то есть еще до того, как разовьются стойкие изменения в суставных тканях. Сегодня в клиниках Израиля распространено комплексное лечение различных аутоиммунных заболеваний, такой подход позволяет эффективно бороться с недугом. При этом все лечение ревматоидного артрита можно разделить на два относительно обособленных этапа: купирование заболевания в его острой фазе и поддерживающая терапия после снятия острого воспаления.
Для лечения патологии всегда применяется лекарственная терапия в сочетании с физиотерапией, лечебной физкультурой, коррекцией образа жизни и питания. Только в том случае, если консервативное лечение не помогло, назначается хирургическое вмешательство.
При артрите в острой фазе в первую очередь необходимо бороться с воспалительным процессом, для этого специалисты назначают нестероидные противовоспалительные средства (или НПВС). Кроме того, может быть показан прием базисных препаратов, глюкокортикостероидов, обезболивающих средств. Наряду с лекарствами в таблетках, капсулах или инъекциях используются местное лечение (кремы, мази). Такие средства могут включать как одно активное вещество, так и несколько.
Кроме того, немалое значение в борьбе с аутоиммунной патологией имеют физиотерапевтические процедуры:
- лечение гальваническими токами;
- ультразвуковая терапия;
- озокеритовые или парафиновые аппликации;
- лечение инфракрасными лучами.
При ревматоидном артрите рекомендуется отказаться от вредных привычек (например, от злоупотребления алкогольными напитками), а также назначается специальная диета, которая позволит уменьшить воспаление и благотворно действует на обмен веществ.

Протезирование суставов как способ лечения последствий ревматоидного артрита
Чтобы восстановить функции суставов, пораженных вследствие перенесенного ревматоидного артрита (вторичный артроз), в Израиле применяются современные хирургические методы, основным из которых является протезирование суставов. Такое хирургическое лечение назначается в случае выявления выраженных деформаций суставов.
Суть эндопротезирования состоит в хирургической замене разрушенных частей сустава или всего сустава целиком на имплантат, изготовленный из искусственных материалов (металлов, прочного пластика, керамики). Можно с уверенностью сказать, что достаточно сложные и требующие определенных условий операции протезирования суставов к настоящему моменту стали своего рода визитной карточкой израильской ортопедии.
Специалисты Ilyssa Medical Group, проводящие эндопротезирование на базе клиники Ассута, применяют при лечении последствий ревматоидного артрита качественные имплантаты последних поколений. Эти эндопротезы повторяют форму естественных человеческих суставов, полностью совместимы с живыми тканями, их размер может быть подобран для каждого пациента индивидуально.
После операции, длительность которой составляет 1-2 часа, пациент ненадолго помещается в послеоперационную палату для наблюдения, и уже на следующий день может самостоятельно вставать и ходить, пользуясь ходунками. Через 5-7 дней пациент покидает клинику, а через 1-1,5 месяца полностью восстанавливается. При этом искусственный сустав в плане функциональности ничем не отличается от здорового натурального сустава, позволяя вести активную жизнь и даже заниматься некоторыми видами спорта.
Читайте также:


