Можно ли грязи после операции грыжи
Послеоперационная грыжа (вентральная, рубцовая) – одно из частых осложнений операций на брюшной полости. Она может образоваться после удаления аппендикса, желчного пузыря, матки у женщин или при других оперативных вмешательствах. В большинстве случаев единственным симптомом является наличие выпячивания в области послеоперационного шва, реже развиваются другие проявления. Избавиться от выпячивания можно при помощи герниопластики.
Что это такое
Послеоперационная (вентральная) грыжа передней брюшной стенки – это состояние, при котором внутренние органы (кишечник, сальник) выходят за пределы брюшной полости в области послеоперационного рубца. На фото грыжа выглядит как опухолевидное выпячивание. Ее развитию всегда предшествует хирургическое вмешательство.
Почему возникает
Причиной формирования вентральной грыжи всегда является дефект передней брюшной стенки, образующийся вследствие проведенного ранее хирургического вмешательства. Однако патология формируется не после всех операций, на это могут влиять как общие факторы, так и особенности проведения операции.
Связанные с операцией
Влияет целый ряд факторов, связанных с оперативным вмешательством:
· послеоперационная раневая инфекция;
· избыточное натяжение тканей передней брюшной стенки;
· разрез большой длины;
· некачественное ушивание раны;
· аллергическая реакция на шовный материал.
Общие факторы, зависящие от пациентов
Риск повышают следующие факторы:
· сахарный диабет (при заболевании ухудшается кровоснабжение тканей);
· заболевания сердечно-сосудистой системы, нарушение гемокоагуляции;
· продолжительный кашель, хронический запор (повышается внутрибрюшное давление);
· пожилой возраст (с возрастом ухудшаются репаративные свойства).
Однозначного объяснения, почему в послеоперационном периоде формируется грыжа, не существует. На это может влиять как один фактор, так и сразу несколько. На некоторые факторы можно повлиять и уменьшить вероятность формирования патологии. Например, несоблюдение постельного режима, подъем тяжестей, ненадлежащий уход за послеоперационной раной – это те, которые пациент может устранить самостоятельно.
Все послеоперационные грыжи разделяют в зависимости от места возникновения на две большие группы – медиальные и боковые.
Располагаются по средней линии живота (от мечевидного отростка до лобковой кости).
Располагаются с правой или левой стороны от латерального края прямой мышцы живота.
Патология классифицируется и по другим признакам:
По размеру грыжевого отверстия: малые, средние, большие, гигантские.
По вправимости: вправимая, невправимая.
По наличию клинических проявлений: бессимптомная, симптоматическая.
Разновидность влияет на клиническую симптоматику и тактику лечения.
Симптомы послеоперационной грыжи брюшной полости
Основной признак патологии – наличие опухолевидного образования в области послеоперационного рубца. Локализация и размер могут быть разными, это зависит от выполняемого доступа при операции.
При грыже маленького размера (до 1 см) выпячивание визуально может не определяться.
Поначалу выпячивание никак не беспокоит пациента, любые дополнительные симптомы отсутствуют. Со временем в области выхода грыжевого содержимого появляется боль. Болевой синдром имеет следующие характеристики:
- локализуется в области рубца;
- усиливается при кашле, натуживании, физической нагрузке;
- уменьшается в покое.
При ущемлении кишечника в грыжевых воротах могут появляться симптомы острой кишечной непроходимости:
- интенсивная боль;
- тошнота, рвота;
- задержка стула и газов.
Методы диагностики
В большинстве случаев постановка диагноза не вызывает трудностей. Важными являются два момента – наличие выпячивания в области рубца и проведение операции на брюшной полости в анамнезе.
Далее врач проводит физикальное обследование – пальпацию грыжевого выпячивания, определяется симптом кашлевого толчка. Иногда для уточнения диагноза требуется использование дополнительных методов диагностики – ультразвукового исследования (УЗИ) или компьютерной томографии (КТ). При помощи УЗИ или КТ можно определить:
- параметры грыжевых ворот;
- содержимое грыжевого мешка;
- добавочные грыжевые отверстия.
Реже может назначаться обзорная рентгенография органов брюшной полости (при появлении симптомов острой кишечной непроходимости).
Перед проведением операции обычно назначается ряд общеклинических исследований – общий анализ крови и мочи, коагулограмма, электрокардиограмма. На постановку диагноза результаты анализов не влияют, проведение этих исследований необходимо для оценки общего состояния пациента перед операцией.
Как лечить
Единственный эффективный метод лечения – операция (герниопластика). Перед ее проведением может назначаться консервативная терапия, которая направлена на профилактику осложнений. Избавиться от выпячивания при помощи медикаментозных препаратов или народных средств невозможно.
Избавиться от выпячивания в домашних условиях невозможно. Однако соблюдение некоторых рекомендаций позволит избежать развития осложнений. Что можно делать дома:
- Носить специальный бандаж.
- Исключить тяжелую физическую нагрузку, особенно подъем тяжестей.
- Соблюдать диету, направленную на предотвращение запоров – есть больше клетчатки, злаковых, пить 1,5 л чистой воды ежедневно.
- Своевременно лечить заболевания дыхательной системы, которые проявляются кашлем.
Следует понимать, что соблюдение этих рекомендаций не отменяет проведение герниопластики.
Проведение герниопластики – единственный эффективный метод лечения. Обычно оперативное вмешательство проводят через 6–12 месяцев после появления выпячивания, операция в этом случае плановая. При развитии осложнений проводится экстренная операция.
Операция состоит из двух основных этапов – грыжесечения (иссечения грыжевого мешка) и пластики (закрытия дефекта). Различают два вида герниопластики:
- Пластика местными тканями. Дефект ушивается без использования протезов. Проведение такой операции возможно, если размер дефекта не превышает 5 см.
- Радикальная пластика (с использованием протезов). Дефект апоневроза укрывают синтетическим протезом. Операция используется при размере дефекта более 5 см.
В большинстве случаев операция проводится под наркозом, но при маленьком размере дефекта возможно выполнение хирургического вмешательства под местной анестезией.
Прогноз и осложнения
При своевременном проведении герниопластики прогноз благоприятный. Если используется радикальная пластика, рецидивы случаются крайне редко.
При развитии осложнений прогноз менее благоприятный. Чаще встречаются следующие осложнения:
- ущемление;
- воспаление;
- копростаз;
- невправимость.
При развитии осложнений требуется оказание экстренной медицинской помощи. Обычно лечение заключается в проведении ургентной операции.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Образование: Ростовский государственный медицинский университет, специальность "Лечебное дело".
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Человеческие кости крепче бетона в четыре раза.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Лечение в Израиле - это комплексный подход в диагностике заболевания, составление индивидуальных терапевтических схем, реабилитация и помощь в социальной адапта.
Сегодня проблемы с позвоночником связаны жалобы по этому поводу молодых людей. Распространенная патология опорно-двигательного аппарата – грыжа межпозвоночных дисков. Заболевание сопровождается сильным болевым синдромом и нарушением работы внутренних органов. Частой причиной грыжи становится неправильное распределение нагрузки на позвоночник.

Определить, можно ли греть межпозвоночную грыжу, способен только врач. Ориентируясь на полученные в ходе диагностики данные, он определит методику теплового воздействия для каждого отдельного случая. Самостоятельное принятие решения о лечении болезни посредством прогревания чревато развитием серьезных осложнений.
Способы температурного воздействия
Лечение грыжи позвоночника требует комплексного подхода. Наряду с медикаментозной терапией, назначаются массаж, лечебная гимнастика, рекомендуются разные методики прогревания.

Есть несколько способов теплового воздействия, используемых при межпозвоночных грыжах:
- посещение бани и сауны;
- применение лечебных мазей, горчичников и пластырей;
- прогревание электрической грелкой, нагретой солью или песком;
- инсоляция – прогрев под воздействием прямых солнечных лучей;
- обертывание с парафином, грязевые аппликации;
- согревающие ванны на основе соли.
Воздействие теплом при межпозвоночной грыже не может служить самостоятельным лечением, оно должно применяться только в совокупности с основными методами лечения болезни. Прогревание не способно устранить болевые ощущения, однако может улучшить качество жизни больного. Подобные манипуляции дают временный эффект, достигающийся за счет улучшения кровообращения и оттока лимфы.
Когда прогревание запрещено
Категорически не рекомендуется греть грыжу межпозвоночных дисков в случае:
- секвестрации грыжи диска (выпадение пульпозного ядра в спинномозговой канал);
- выраженных признаков воспалительного процесса;
- болезненных состояний и болевых ощущений неизвестного происхождения;
- защемления нервных корешков спинного мозга;
- болевого синдрома, связанного с опухолью;
- повышенной температуры тела.
Прогревание грыжи делается только после предварительных диагностических мероприятий, исходя из результатов которых врач определяет, можно ли делать пациенту согревающие процедуры.
Недостатки
При грыже позвоночника во многих случаях показано прогревание . Подобные мероприятия улучшают кровообращение. Кроме того, тепло поможет на некоторое время избавиться от болезненных ощущений. Однако тепловое воздействие имеет и ряд недостатков:
- Методика не всегда дает действенные результаты. В том случае, если грыжевое выпячивание образовалось в шейном отделе, появляются трудности с прогреванием.
- Риск увеличения отечности. Спустя определенное время после теплового воздействия может увеличиться отек, что усугубит ситуацию.
- Нейрохирурги категорически запрещают прибегать к воздействию высоких температур при грыжевом выпячивании, размер которого составляет 6 мм и более.
Применение лечебных грязей
Грязелечение – старейший метод физиотерапии, который используется при лечении заболеваний опорно-двигательного аппарата. При грыже позвоночника процедура предусматривает использование иловой грязи. Грязелечение при данной патологии проводится в два этапа.
На первом этапе терапевтических мероприятий не используются лечебный массаж и мануальная терапия. Такое условие соблюдается, чтобы восстановить гибкость мышц позвонков и уменьшить воспаление.
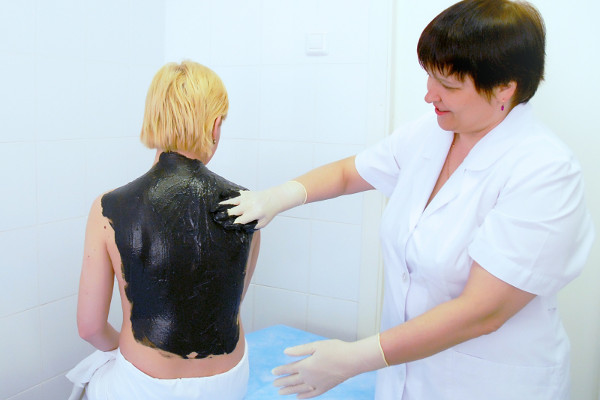
Для лечения межпозвоночной грыжи посредством грязелечения потребуется помощник. Для достижения максимального терапевтического результата такие процедуры желательно выполнять в санаторных условиях. Метод лечения лечебными грязями недорогой и в то же время высокоэффективный.
Грязелечение помогает восстановить костную ткань и повысить эластичность суставов. Такой эффект обусловлен противовоспалительным и обезболивающим действием лечебных грязей. Также подобная лечебная методика применяет для профилактики заболеваний позвоночника. Но стоит отметить, что один из главных моментов успешного грязелечения – это предварительная консультация с врачом.
Прежде чем приступать к лечению посредством прогревания, следует предварительно проконсультироваться с доктором. Без врачебного осмотра пациентам, страдающим патологиями позвоночника, при отсутствии обострения болезни и болей можно заниматься специальной лечебной гимнастикой.
Всем привет, сегодня хочу немного поделиться своей проблемой и обсудить ее. После операции у меня появилась послеоперационная грыжа. Приятного мало, хочу вам сказать. И, как правило, такая проблема снова требует операционного лечения. Давайте разберемся, отчего появляются такие грыжи и можно ли их изначально предотвратить.
Почему появляются грыжи?
Согласно статистике, послеоперационная грыжа — это достаточно распространенное последствие проведенной операции. Она располагается под кожей, на месте послеоперационного рубца. Можно сказать, что вероятность появления такого образования после той или иной операции зависит от нескольких факторов.
Прежде всего, это вид и объем самой операции. Понятно, что чем шире оперативное вмешательство, тем больше вероятность дальнейшей патологии. Также немаловажную роль играет квалификация хирурга.
А есть ли причины, которые могут зависеть от самого пациента? Конечно же, это соблюдение всех рекомендаций врача в период реабилитации. Но вот не всегда врачи говорят о том, что необходимо избегать повышения внутрибрюшного давления, а этот фактор играет немаловажную роль в появлении выпячиваний.
Так, сильный кашель после операции, приводящий к напряжению брюшной стенки, может стать причиной грыжи. Кроме того, нужно следить за питанием в реабилитационный период. Плохая работа кишечника, его вздутие, также не принесут ничего хорошего.

Кроме того, вероятность появления подобный образований увеличивается при незапланированной операции, когда нет времени проводить некоторые манипуляции и готовить пациента к операции, прежде всего, не проводится в таком случае очистка кишечника, что очень плохо.
Поэтому всем советую, если есть показания к проведению операции, то не оттягивайте это на потом, как мы обычно любим делать. Иначе может быть вероятность внезапной операции. Особенно это касается тех недугов, с которыми можно жить без особых симптомов. Есть камешек в желчном, подождем, может пройдет. Есть киста яичников, подождем, вроде потягивает немного бок, и ладно. Но на самом деле это все очень серьезно!
В группе риска находятся и те люди, кто страдает ожирением, сахарным диабетом или системными заболеваниями тканей. При скором наступлении беременности после операции также может возникнуть грыжа, посколько увеличивающаяся матка давит на брюшную стенку в месте рубца.
Послеоперационная грыжа: симптомы и диагностика
Боль при образовании грыжи может появиться тогда, когда грыжа еще не видна, но уже образовываются грыжевые ворота. Со временем появляется выпячивание, которое сначала вправляется самостоятельно в положении лежа, но со временем становится больше и видно в любом положении.
Рост выпячиваний провоцирует кашель, натуживание, подъем тяжестей. Ранняя диагностика возможна на приеме у квалифицированного хирурга, который попросит вас покашлять, удерживая болящее место. Если патология есть, то доктор это почувствует.
Еще один простой метод диагностики — это УЗИ. При этом обследовании можно диагностировать грыжу на стадии образования грыжевых ворот, но не всегда. Много зависит от качества оборудования и того, насколько опытен специалист функциональной диагностики.
Наиболее информативно место образования грыжи можно рассмотреть при помощи рентгена брюшной полости, а также рентгена при прохождении бария по кишечнику.
Что касается дополнительных симптомов, то они выражены вздутием живота и запорами, периодической тошнотой, отрыжкой, иногда нарушением отхождения мочи и воспалениями кожи в месте образования грыжи.
Осложнения также могут быть серьезны, например, ущемление или кишечная непроходимость. Чаще всего грыжу лечат только путем операции, но есть специальные упражнения, которые могут помочь проблеме и даже решить ее. В Сети полно комплексов, позволяющих устранить грыжи, но не всем они помогают, к сожалению.
При невозможности оперировать по каким-либо причинам названачают консервативное лечение и обязательно диету!
Вот так мне удалось коротко обобщить информацию о грыжах. Если у вас была такая проблема и получилось справиться без операции, то, дайте, пожалуйста, об этом знать, что делали и что помогло. Буду всем очень благодарна за любую информацию.
Лечение паховой грыжи может быть только хирургическое, а любая операция может стать причиной развития осложнений.
Осложнения можно разделить на несколько групп:
- Связанные непосредственно с операционной раной.
- Связанные с сопутствующей патологий самого пациента.
- Связанных непосредственно с данным методом оперативного лечения.
- открытая методика (классическая)
- открытая с использованием полипропиленовой сетки
- эндоскопическая методика (где априори используется сетчатый имплантат)
- Связанных с анестезией.
Остановимся подробно по каждому из пунктов:
1. Операционная рана
К любой ране кожных покровов, в том числе и операционной, может присоединиться инфекция. Рана нагнаивается и требует больше время для лечения (антибиотикотерапия, ежедневные перевязки), косметический эффект гораздо хуже.
Расхождение швов, краёв раны – снижает косметический эффект
Формирование келоидного рубца
Формирование лигатурного свища (отторжение шовного материала) Часто требует повторной операции для иссечения свища, и удаления используемого ранее шовного материала.
2. Патология у пациента
Оперируемые пациенты могут быть разных возрастных групп и с разным набором хронических заболеваний. Операция это стресс для организма, которое может спровоцировать обострение хронических заболеваний или стать причиной развития острой патологии
Все представленные осложнения несут непосредственную угрозу жизни пациента и требуют комплексного квалифицированного стационарного лечения.
3. Особенности операции
Многое зависит от выбора метода оперативного лечения. При использовании для пластики грыжевого дефекта исключительно ниток и собственных тканей исключены осложнения со стороны полипропиленовой сетки. При использовании эндоскопических методов снижается вероятность осложнений со стороны послеоперационной раны, т.к. разрезы не 6-7 см, а один 1 см и два по 0,5 см, но тем самым увеличена вероятность повреждения крупных сосудов. Каждый способ имеет свои преимущества и недостатки, и выбор метода операции остается за лечащим врачом.
Рецидивы (повторное появление грыжи на месте операции) является одним из главных осложнений после операции, то есть требуется повторная операция, и мы возвращаемся к тому с чего начали – требуется оперативное лечение по поводу рецидивной паховой грыжи.
Классическая открытая методика с пластикой собственными тканями имеет шанс рецидива до 20%
Открытая методика с использованием полипропиленовой сетки позволило снизить рецидивы до 5%
Эндоскопические методы (ТАРР, ТЕР) занимают лидирующее место и имеют шанс рецидива менее 1%
Так же стоит отметить тот факт, что каждое последующие оперативное вмешательство (при рецидивах, а их может быть и 2 и 3 и более) становится гораздо сложней, в области операции формируется рубец, анатомические ориентиры смещены и определяются с трудом. Выполнения операция при рецидивной паховой грыжи требует большого опыта в лечении данной патологии.
В лечении грыжевых дефектов большое внимание уделяется купированию болевых синдромов. Одним из самых неприятных осложнений связанных с болью является хронический болевой синдром, который проявляется дискомфортом и болью (разной степени интенсивности) в области послеоперационной раны до 6 месяце и более.
Связан этот синдром чаще всего из-за попадания одного из нервных окончаний в рубец и ущемлен затянутой ниткой (иногда требуется повторная операции для ревизии проблемного участка и ликвидации ущемления).
В норме боль становится умеренной уже на 3е сутки после операции, к моменту снятия швов, а это 10е сутки незначительная болезненность появляется лишь при резких движениях и пальпации зоны операции. Иногда болевые ощущение могут сохраняться до 1го месяца, и это не является редкостью, а просто требует адекватного обезболивания, выполнения комплекса физиотерапевтического лечения.
4. Наркоз
Есть несколько вариантов анестезии используемых для лечения данной патологии
Общий наркоз – используется при всех эндоскопических методах.
Спинальная анестезия – может применяться во всех случаях, кроме эндоскопических.
Местная анестезия – используется при грыжах не большого размера и у возрастных пациентов.
Именно с анестезией связано еще один не совсем приятный момент. После общего наркоза и спинальной анестезии очень важно проследить момент первого самостоятельного мочеиспускания, потому что пациент может просто не чувствовать позыва к мочеиспусканию, а будет жаловаться на сильные боли внизу живота, встречается не часто, но помнить об этом стоит (при невозможности самостоятельно справить нужду, больному, однократно выпускают мочу уретральным катетером)
Опираясь на мировую статистику частота осложнений связанных с оперативным лечением паховых грыж составляет примерно 3%, сюда входят все встречаемые осложнения от самых безобидных до самых фатальных. В большой хирургии, проблемы, вызванные самой операцией неизбежны, и встречаются во всех клиниках мира, где то реже, где то чаще. Если медицинский центр заявляет цифру близкую к нулю стоит задуматься о правдивости данной информации. Нет проблем только у тех, кто не работает.
- Потеря мужской силы после операции – данная проблема встречается крайне редко, и скорее всего, является банальным совпадением и ее можно смело отнести к казуистике.
- Бесплодие – может встречаться после операции, но есть ряд серьёзных оговорок. Во время операции технически невозможно сохранить яичко (например, рецидивная пахово-мошоночная грыжа больших размеров с ущемлением), и по каким либо причинам (аномалия развития, серьёзная травма и тд.) у пациента не выполняет свою функцию второе яичко, тогда пациент будет бесплодным. Совпадение такого количества переменных встречается, мягко говоря, не часто. Следовательно, о репродуктивной функции после плановой операции, беспокоиться не стоит.
Вся реабилитация и восстановление после операции по поводу паховой грыжи сводится к ограничению физической нагрузки и уходу за послеоперационной раной.
Открытые методики - до 2-х месяцев ограничение физических нагрузок (запрещаются любые физические упражнения, связанные с напряжением брюшного пресса, резкий подъём вещей от 1 кг и выше). Поднятие тяжестей свыше 5 кг стоит отложить на 6 месяцев.
Эндоскопические методы – физических нагрузок стоит избегать в течении 14 дней (тоже что и для открытых методик), в первую неделю рекомендовано стоять, ходить или лежать, а не сидеть (рекомендация не обязательна, выполняется по возможности), воздерживаться от подъёма тяжестей свыше 5 кг. в течении 1-го месяца.
Не зависимо от способа оперативного лечения перевязки выполняют каждые 2 дня (при отсутствии осложнений), швы снимают на 10е послеоперационные сутки.
В раннем послеоперационном периоде стоит избегать простудных заболеваний (во время кашля внутрибрюшное давление резко возрастает, что может привезти к рецидиву в раннем п/о периоде). Нарушение стула, а в частности запоры, так же могут стать фактором, способствующим раннему рецидиву.
Потеря трудоспособности в среднем до 30 дней при открытых методах, и 15 дней после эндоскопических.
Поскольку грыжесечение ни является операцией на желудочно-кишечном тракте, специальной диеты не требуется. Однако сразу после операции прием пищи ограничен (питьевая вода, овсяный отвар), так как есть вероятность развития ранних послеоперационных осложнение которые могут требовать повторной операции, при этом необходим наркоз, а наркоз настоятельно рекомендуют проводить на тощак. После общей анестезии часто беспокоит тошнота и рвота (первые 4-6 часов), данный факт так же объясняет ограничение прима пищи в раннем послеоперационном периоде. При выполнении операции под спинальной или местной анестезией снимают любые ограничение по приему пищи.
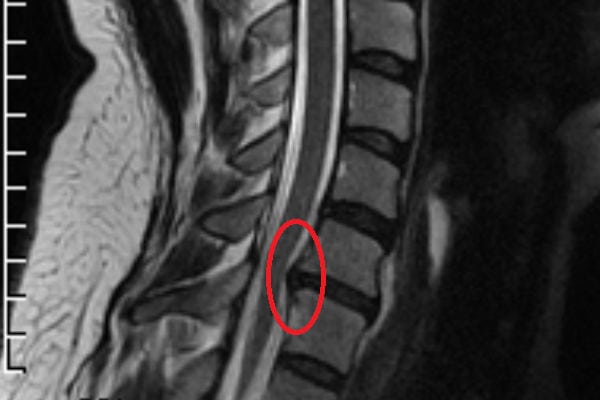
При неэффективности консервативного лечения в течение 1,5 месяцев проводится хирургическая операция для удаления межпозвоночной грыжи. При выборе методики хирургического вмешательства учитывают форму патологии, ее локализацию, стадию течения. Может быть устранено не только само выпячивание, но и поврежденный межпозвонковый диск. Даже при удалении межпозвоночной грыжи квалифицированным врачом есть вероятность послеоперационных нежелательных последствий.
Общие сведения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Показания к удалению межпозвоночной грыжи любой локализации — корешковый синдром, дискогенная миелопатия, синдром позвоночной артерии с транзиторными ишемическими атаками, быстрое прогрессирование патологии. Такие тяжелые осложнения диагностируются примерно у 10-15% пациентов. Во всех остальных случаях смещение межпозвонковых дисков удается ликвидировать консервативными способами. Неврологи, вертебрологи рекомендуют больным хирургическое вмешательство только при полной неэффективности таблеток, физиотерапевтических процедур, ЛФК. Основная причина — вероятность послеоперационных осложнений:
- инфицирования спинного мозга;
- серозного воспаления паутинной оболочки спинного мозга;
- травмирования спинномозгового корешка.
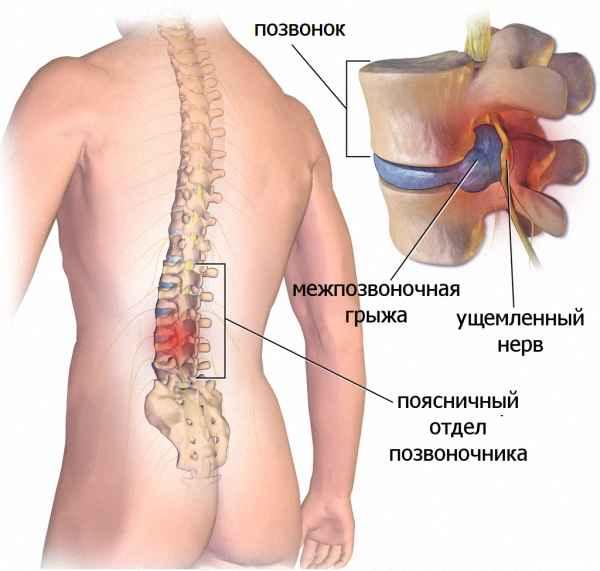
Осложнения возникают не только из-за погрешностей хирургического вмешательства. Нередко их развитие провоцируют сами больные. Они считают себя выздоровевшими, поэтому не соблюдают рекомендации врачей по реабилитационному периоду. К нежелательным последствиям приводят подъем тяжестей, отказ от приема лекарственных средств, ношения ортопедических приспособлений, совершение резких движений (скручиваний, наклонов, поворотов), травмирующих еще не восстановившиеся позвоночные структуры.
Возможные последствия
Осложнения после удаления позвоночной грыжи могут возникать сразу после проведения операции или спустя некоторое время. Формирующиеся в отдаленный период чаще связаны с нежеланием пациента корректировать свой образ жизни, который в большинстве случаев становится причиной выбухания дисков в спинномозговой канал. Операционные осложнения обычно возникают из-за врачебных ошибок или неправильного выбора лекарственного средства для наркоза.
Многие последствия удается быстро устранить при их своевременном обнаружении. Иногда развиваются необратимые осложнения, приводящие к инвалидности.
| Последствия удаления межпозвоночной грыжи | |
| Ранние | Поздние |
| Местные и общие гнойно-септические процессы — эпидурит, остеомиелит, сепсис, пневмония | Рецидив межпозвоночной грыжи у 5-30% прооперированных пациентов |
| Тромбоэмболические осложнения в виде тромбоэмболии легочной артерии, тромбоза вен ног | Рубцово-спаечный процесс в позвоночном канале, сопровождающийся острыми болями при сдавливании фиброзной тканью нервных окончаний |
Примерно 50% прооперированных пациентов обращаются к неврологу в реабилитационный период с жалобами на сильные боли в области спины, шеи, грудного отдела позвоночника. В этом случае врач не ограничивается назначением анальгетиков. Проводится ряд инструментальных исследований для установления причины болезненного рецидива. Спровоцировать его могут следующие патологические состояния:
- разрастание рубцовой ткани в области удаленного грыжевого выпячивания и (или) межпозвонкового диска;
- выпадение грыжи на ниже- или вышележащих от места хирургического вмешательства уровнях;
- прогрессирование остеохондроза, провоцирующее сужение (стеноз) спинномозгового канала.
Возобновление болей нередко происходит по вине самого больного. Спустя несколько недель после проведения операции под руководством врача ЛФК начинаются занятия лечебной гимнастикой. Их цель — укрепление мышечного корсета спины для стабилизации дисков и тел позвонков.
Если пациент не посещает тренировки, то любая незначительная физическая нагрузка приводит к микротравмированию мягких тканей, появлению болей.
Спондилолистез — смещение вышележащего позвонка по отношению к нижележащему. Такое осложнение возникает после удаления грыжи из-за иссечения в процессе операции как мягких тканей, так и костных структур, например, дужек позвонков. Они удаляются для обеспечения доступа к операционному полю. Так как дужки позвонков являются местом крепления мышц и связок, то производится и их иссечение. Развивается спондилолистез, или нестабильность позвоночника, с характерными множественными клиническими проявлениями:
- боли в спине, усиливающиеся при движении, возникающие в дневные и ночные часы;
- неврологические нарушения, обусловленные ущемлением спинномозговых корешков или (и) сужением позвоночного канала.
Нарушение целостности позвонка приводит к снижению жесткости позвоночного столба, расстройству механики. При спондилолистезе изменяется осанка, походка человека. Нередко нестабильность позвоночника становится причиной формирования нового грыжевого выпячивания.
После хирургического вмешательства два соседних позвонка утрачивают способность смещаться относительно друг друга. Нарушается трофика — прекращается поступление питательных веществ в костные структуры, запускается процесс их сращения с развитием артроза. Ситуация осложняется формированием спаек и рубцов, поэтому примерно через 3 месяца большая часть пациентов обращается к невропатологу с жалобами на дискомфорт в прооперированной зоне позвоночника.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Так как пораженный двигательный сегмент не может выполнять прежние функции, то нагрузка ложится на рядом расположенные диски и позвонки. Они изнашиваются, уплотняются, истончаются, утрачивают стабильность. Итогом становится протрузия, а после смещения фиброзного кольца формируется новая грыжа.
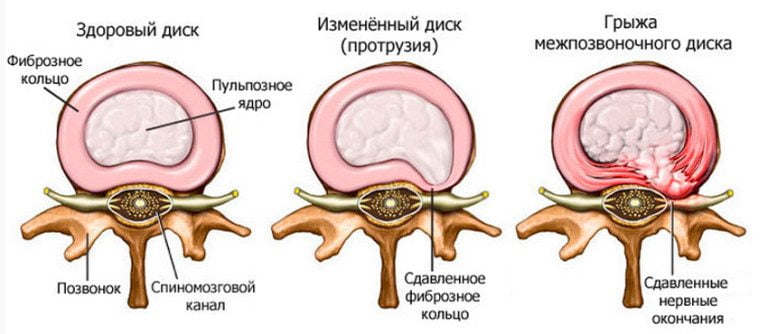
- сужению позвоночного канала;
- ущемлению спинномозговых оболочек.
Результатом рубцового и спаечного процесса становится расстройство циркуляции ликвора и развитие многочисленных неврологических нарушений. Сужается пространство, в котором располагается спинномозговой корешок, изменяя или полностью прекращая передачу нервных импульсов. А это уже провоцирует нарушение функционирования не только позвоночных структур, но и внутренних органов.
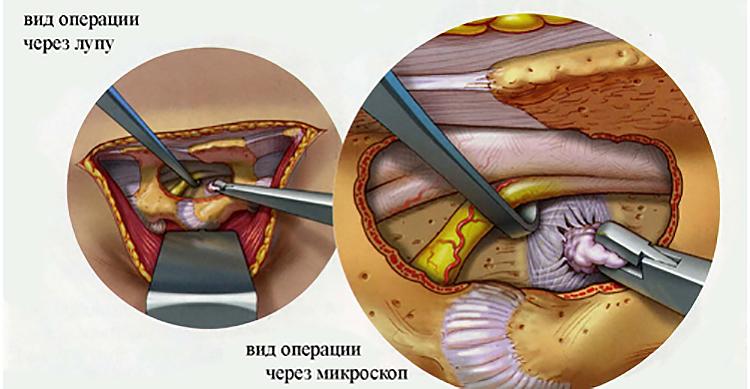
Самые серьезные осложнения, возникающие после удаления грыжи, развиваются при повреждении нервных тканей. Обычно это происходит в результате врачебной ошибки, когда скопление большого количества крови и воспалительный отек ухудшают видимость в области операционного поля. При травмировании спинномозгового корешка, расположенного в зоне смещения дисков, возможны следующие осложнения:
- парезы — неврологические синдромы, для которых характерно ослабление мышц и подвижности конечностей;
- параличи — полное, нередко необратимое обездвиживание.
Повреждение спинного мозга расстраивает работу внутренних органов, особенно малого таза. А при травмировании крупных кровеносных сосудов нарушается трофика нижней части спинного мозга, что становится причиной необратимого острого паралича нижних конечностей.
Поражение спинного мозга провоцирует развитие воспалительного процесса в его оболочке. Возникает арахноидит, быстро принимающий хроническую форму течения. Он плохо поддается терапии, поэтому пациент будет часто страдать от головных болей, головокружений, ухудшения памяти, а иногда и от парезов.
Постоперационный артроз очень часто возникает после удаления грыжи на фоне нестабильности позвоночных сегментов и сращения костных тканей. Он сопровождается асептическим воспалением, отечностью мягких тканей, нарушением иннервации. На участке, где было проведено хирургическое вмешательство, происходит смещение позвонков, их подвывихи и вывихи.
В особо тяжелых случаях развивается остеомиелит – воспаление костного мозга. Патология поражает все элементы кости: надкостницу, губчатое и компактное вещество. Костные ткани утрачивают прочность и способность быстро восстанавливаться, поэтому у пациента возникают переломы даже после незначительного механического воздействия, например, при падении с небольшой высоты или после ушиба позвоночника.
Жизнь без последствий
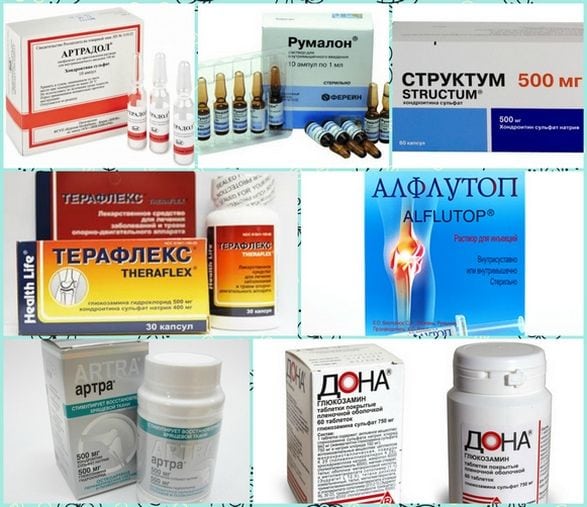
При соблюдении всех рекомендаций врача все функции поясничного отдела восстанавливаются примерно через год. В первые недели пациентам показан щадящий режим, прием анальгетиков, препаратов для улучшения кровообращения. Затем назначаются физиопроцедуры, массаж, санаторно-курортное лечение. Для профилактики повреждения здоровых межпозвонковых дисков и формирования грыжевого выпячивания используются хондропротекторы (Артра, Терафлекс, Структум).
Но самый эффективный способ быстрого восстановления после операции — ежедневные занятия лечебной физкультурой, гимнастикой. Врач ЛФК составит индивидуальный график тренировок, подберет упражнения, проконтролирует их выполнение. Основная цель лечебной физкультуры — укрепление мышечного корсета спины, стабилизирующего диски и позвонки при движении.
Читайте также:


