Мрт костей скелета что показывает
МРТ костей – это высокочувствительный, неинвазивный способ диагностики, позволяющий получить четкое изображение тех костей, в которых есть подозрение на наличие патологий. Благодаря данному методу врачу удается получить высокоточные срезы, которые недоступны при других методах исследований. При этом большинство рисков, которые имеют место при методиках, использующих рентгеновское излучение, отсутствует.
Показания
МРТ костей нередко проводится в качестве дополнительного метода обследования в том случае, когда другие способы визуализации показали какие-либо отклонения в нормальном состоянии скелета человека, причем дифференцировать эти отклонения не представляется возможным на основе полученных данных. Также данное обследование показано при серьезных травмах, так как позволяет подтвердить/исключить не только переломы, но и трещины, а также деформации костных структур.
Другими показаниями для проведения МРТ костей являются:
- подозрение на наличие новообразований в костях;
- необходимость определить объем развития метастазов при наличии злокачественных новообразований;
- необходимость оценить степень поражения костей после перенесенного остеомиелита;
- травмы позвонков, позвоночных дисков;
- дегенеративные и дистрофические изменения позвоночника.
- диагностика пяточной шпоры
Противопоказания
Как и при других разновидностях МРТ, исследование костей на томографе не проводится в нескольких случаях. В первую очередь, оно противопоказано лицам, чей вес превышает 130 кг, поскольку сам аппарат не рассчитан на большую нагрузку. Кроме того, рекомендовано отказаться от проведения МРТ у детей, исключительно из-за низкой вероятности получения четких снимков (всю процедуру следует сохранять неподвижность).
Категорически запрещено делать МРТ пациентам, в теле которых находятся имплантаты из металлов, реагирующих на магнит, а также электронные устройства, которые нельзя удалить на время проведения процедуры (это относится к инсулиновым помпам, кардиостимуляторам, сосудистым клипсам).
Несмотря на то, что прямого указания на вред МРТ для развивающегося плода не зафиксировано, беременным женщинам МРТ проводят исключительно по строгим назначениям, когда другой возможности диагностики нет.
Подготовка
Особой подготовки данная процедура не требует, поэтому, если врач сочтет необходимым, пациент может отправиться на МРТ костей непосредственно из его кабинета. Как правило, для обследования костей не важен режим питания или питья. Единственный момент, требующий предварительной подготовки – это наличие у пациента клаустрофобии (или схожих с ней приступов). В этом случае показано введение седативных препаратов за полчаса до обследования.
Как делают?
Перед проведением диагностики пациенту необходимо переодеться в свободную одежду, не имеющую металлических частей. Если он не уверен, что сможет сохранять неподвижность в течение получаса или более (в зависимости от конкретного случая), то врач может дополнительно зафиксировать конечности пациента специальными ремнями. Во время процедуры пациент находится в сознании и при необходимости отвечает на вопросы диагноста.
Использование контраста
Если у пациента присутствуют симптомы, указывающие на возможное наличие новообразований, но при этом традиционные обследования не подтверждают этого, может быть назначена процедура с использованием контраста – это позволяет выявить заболевание в самом начале его развития.
Данное обследование имеет больше противопоказаний, чем бесконтрастная МРТ, так как существует вероятность возникновения аллергической реакции (хотя и незначительная), а кроме того – контрастное вещество выводится через почки, поэтому людям с любыми патологиями этого органа данная процедура противопоказана.
Преимущества
МРТ костей позволяет получить снимки, информативность которых не может сравниться ни с каким другим типом обследования. Это наиболее четкий способ визуализации проблем, позволяющий обнаружить отклонения еще на том этапе, когда их внешние проявления отсутствуют.
Никаких рисков при соблюдении всех указанных рекомендаций данная процедура не несет. Метод не использует рентгеновское излучение и не причиняет вреду организму, вне зависимости от частоты обследований.
Возможные риски
МРТ, тем не менее, может сопровождаться рисками для пациента. В первую очередь следует отметить не до конца изученное влияние томографии на плод – поэтому беременным женщинам процедуру проводят исключительно по жизненным показаниям, поскольку сохраняется риск формирования отклонений в развитии плода. Другие риски связаны с возможностью развития аллергической реакции на контрастное вещество, однако в современных клиниках врачи имеют все необходимые средства для купирования таких реакций.
Альтернативы
МРТ – не единственный, однако самый информативный способ обследования костей. Его применяют в тех случаях, когда другие методы не дают полной картины. К примеру, рентген или КТ может показать наличие перелома, однако для отслеживания наличия осколков кости и их направления потребуется дополнительно провести УЗИ, тогда как при МРТ достаточно одной процедуры. ПЭТ-КТ позволяет определить наличие злокачественного образования, но, опять-таки, для точной оценки метастазирования ее данных недостаточно. МСКТ достаточно информативна и в свое время занимала лидирующие позиции рейтинга методов по обследованию костей, но она предполагает облучение, чего при МРТ удается избежать.
Стоимость
Цена МРТ костей может изменяться в зависимости от того, какую именно кость и на предмет какой проблемы требуется исследовать. Стоимость, как правило, несколько выше, чем цена других методов диагностики – УЗИ, МСКТ, КТ или ПЭТ-КТ, однако если врач понимает, что ни один другой метод не даст ему полной картины, он назначает именно исследование МРТ, цена которого по Москве составляет от 5000 рублей и выше.
Сцинтиграфия костей скелета является разновидностью лучевой диагностики, ее называют также остеосцинтиграфией или сканированием костей. Этот современный и информативный метод обследования основан на способности костной ткани поглощать радионуклиды, причем скорость и степень их абсорбции зависит от характера имеющихся патологических очагов.
Преимущества и недостатки сцинтиграфии
В отличие от рентгенографии, МРТ и КТ, применение сцинтиграфии позволяет оценить наличие в костях очагов с измененной активностью клеток даже при сохранении внешней целостности скелета. Это могут быть участки воспаления, метастазы, переломы .

Причем они могут быть настолько малы, что ни один из вышеперечисленных методов еще не сможет их визуализировать. А сцинтиграфия покажет все имеющиеся в костях аномальные области независимо от их размера, причины и давности появления.
Сцинтиграфия – высокоточное исследование. С ее помощью можно оценить, какая именно кость поражена на кисти или стопе, какой участок позвонка вовлечен в патологический процесс. Это позволяет составлять клинические прогнозы и определять план паллиативного лечения в онкологии.

Основным недостатком остеосцинтиграфии является необходимость введения в организм вещества с короткоживущими радиоактивными изотопами. Это может стать причиной аллергических реакций вплоть до развития анафилактического шока. Кроме того, наличие лучевой нагрузки в период исследования и в последующие 2–3 дня после него ограничивает использование сцинтиграфии костей у кормящих женщин. А период беременности является противопоказанием для такого радионуклидного сканирования костей.
Для проведения такого исследования требуется особое дорогостоящее оборудование. Поэтому далеко не все медицинские центры имеют возможность самостоятельного проведения сцинтиграфии, чаще всего врач дает направление в другое учреждение. При наличии показаний к исследованию следует заранее уточнить, где его можно сделать.
Когда показана сцинтиграфия и что она выявляет
Показаниями для проведения сцинтиграфии являются:
- диагностика причин болевого синдрома с вовлечением костей конечностей, позвоночника, таза, ребер, грудины;
- недостаточное качество визуализации при рентгенографии при подозрениях на наличие перелома (травматического, патологического, стрессового);
- диагностика остеомиелита и других инфекционно-воспалительных состояний с поражением костной ткани;
- обнаружение отдаленных метастазов рака молочных желез, легких, прямой кишки, а у мужчин – простаты;
- динамическое наблюдение в онкологии для оценки эффективности проводимой терапии и выявления признаков метастазирования;
- уточнение характера и степени активности новообразований, выявленных с помощью других методов диагностики, дифференциальный диагноз злокачественных и доброкачественных опухолей (в программе комплексного обследования);
- диагностика болезни Педжета и дегенеративно-дистрофических поражений костно-суставной системы;
- контроль за активностью воспалительного процесса в зоне протезирования костей и суставов.
Кроме того, сцинтиграфия позволяет проводить динамический контроль за размером и активностью остеобластических очагов метастазов на фоне химиотерапии, тогда как результаты обзорной рентгенографии и даже МРТ в этом случае бывают непоказательными и недостаточно достоверными.
Остеосцинтиграфия – что это такое: как ее проводят?
Получив направление на сцинтиграфию, пациент начинает искать информацию, как делают это исследование, болезненно ли оно и представляет ли опасность для здоровья. Пугающим моментом обычно являются сведения о необходимости введения в организм радиоактивных соединений.

На самом деле сцинтиграфию костей при наличии показаний разрешено проводить ежемесячно, ведь используемые при этом радиофармпрепараты быстро выводятся из организма. А содержащиеся в них радионуклиды имеют малый период полураспада и не способны надолго задерживаться в костной ткани. В течение нескольких дней организм активно выводит радиоактивные изотопы и метаболиты препарата с желчью, потом, мочой и другими естественными жидкостями.
Для проведения остеосцинтиграфии требуется гамма-камера для фиксации радиоактивного излучения от тканей и компьютер со специальной программой. Предварительно пациенту внутривенно вводят специальный препарат, содержащий короткоживущие радионуклиды. Чаще всего для этого используются меченные фосфатные соединения, которые обладают способностью быстро адсорбироваться из крови и накапливаться в костной ткани. В очагах с остеобластической активностью аккумуляция радионуклидов повышена, а в остеолитических участках, наоборот, снижена.

Спустя 2–4 часа после введения радиофармацевтического препарата проводят регистрацию радиоактивного излучения, испускаемого телом обследуемого человека. Полное сканирование может длиться до 60 минут. Специальная программа воссоздает изображение скелета и мягких тканей, при этом участки повышенного или сниженного накопления радионуклидов будут видны в виде зон с иной интенсивностью окраски.
Специалист проводит анализ картины зарегистрированного радиоактивного излучения. При этом учитывается симметричность очагов в костях и степень накопления в них радионуклидов. В некоторых случаях врач также обращает внимание на интенсивность излучения от ткани почек, сравнивая ее с окраской зон накопления в костях. Это помогает оценить характер множественных очагов, которые иногда имитируют нормальную активность остеобластов в зонах роста.
Рекомендации при прохождении сцинтиграфии

Сцинтиграфия костей скелета не требует особой подготовки или госпитализации обследуемого. Не нужно соблюдать особой диеты или принимать препараты для улучшения качества визуализации, как это требуется при рентгенографии.
Но необходимо соблюдать несколько правил:
Где сделать сцинтиграфию
Сцинтиграфия проводится лишь в оборудованных специальной аппаратурой медицинских учреждениях. При этом достоверность результата исследования во многом зависит от квалификации врача, проводящего расшифровку и анализ полученных данных.
Поэтому не стоит отказываться от рекомендуемой врачом сцинтиграфии костей и упускать возможность своевременной постановки правильного диагноза.
МРТ скелета является чувствительным неинвазивным методом исследования, который позволяет получить четкое изображение костей и мягких тканей. МР-томограф обеспечивает большую контрастность изображения тканей и возможность получения изображений сагиттальных и фронтальных срезов тех областей тела, которые труднодоступны визуализации с помощью обычного рентгенологического исследования или КТ. МРТ исключает риск, связанный с рентгеновским облучением тела, и не вызывает повреждения живых клеток.
МР-томограммы проще всего получить, используя протоны атомов водорода. Каждая молекула воды содержит два атома водорода, но распределение молекул воды зависит от вида ткани. Например, костная ткань считается сухой, так как она содержит мало водорода, поэтому кость вызывает слабый сигнал и не может быть визуализирована. Но неизмененный костный мозг дает наиболее яркий сигнал и хорошо виден.
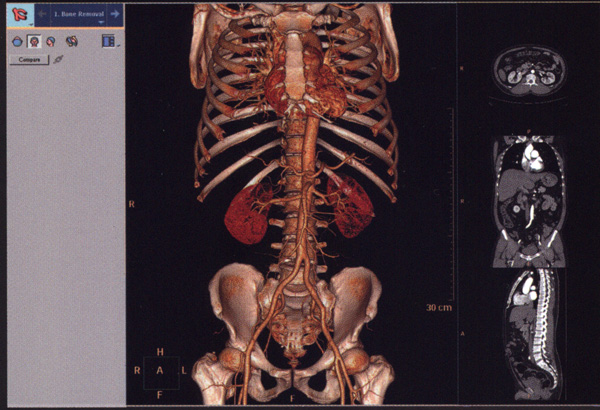
- Диагностика опухолей костей и мягких тканей.
- Выявление изменений в костном мозге.
- Диагностика поражений позвоночника и спинного мозга.
Подготовка
- Если пациент страдает ожирением, следует убедиться, что он поместится в тесном пространстве сканера.
- Следует объяснить пациенту, что исследование предпринимается для оценки состояния костей и мягких тканей, и сообщить ему, кто и где будет проводить исследование.
- Следует предупредить пациента, что, хотя МРТ - безопасное исследование и не связано с обучением, при его проведении может потребоваться введение контрастного вещества в зависимости от исследуемых тканей.
- Если у пациента отмечается клаустрофобия или исследование предполагается длительным, ему назначают седативные препараты для уменьшения тревоги. Созданы специальные модели томографов с открытым сканером, предназначенные для пациентов, страдающих клаустрофобией и тяжелыми формами ожирения, однако исследование с помощью таких томографов длится дольше.
- Следует объяснить пациенту суть процедуры и подчеркнуть необходимость лежать неподвижно во время ее проведения.
- Следует предупредить пациента, что сканер издает неприятные звуки, напоминающие щелканье, глухие удары, жужжание, когда стол с пациентом продвигается через его тесное пространство.
- Следует успокоить пациента, заверив, что он сможет общаться с врачом в течение всей процедуры.
- Пациенту перед исследованием необходимо снять с себя все металлические предметы и украшения, шпильки для волос, часы.
- Следует выяснить, имеются ли в теле пациента металлические предметы, которые могут переместиться под влиянием сильного магнитного поля томографа (протезы суставов, спицы, клипсы, протезы клапанов сердца, венозный насос, электрокардиостимулятор). Если такие предметы имеются, то от выполнения МРТ следует воздержаться.
- Необходимо проследить за тем, чтобы пациент или его родные дали письменное согласие на исследование.
Процедура и последующий уход
- Перед тем как уложить пациента на стол, следует еще раз убедиться, что на нем нет металлических предметов.
- Пациента укладывают на узкий неметаллический стол, продвигающийся в цилиндрическое пространство сканера, которое проветривается с помощью вентиляторов; у пациента есть кнопка вызова на случай, если понадобится помощь медперсонала, а также двусторонняя оперативная связь, обеспечивающая возможность вербального общения.
- Следует напомнить пациенту о необходимости лежать неподвижно.
- При нахождении пациента в зоне действия сильного магнитного поля исследуемую область тела стимулируют радиоволнами.
- Если исследование длится долго и пациент все это время находится в горизонтальном положении, следует принять меры для предупреждения ор-тостатической гипотензии.
- Следует принять меры по устранению дискомфорта, связанного с длительным пребыванием пациента в неподвижном состоянии, и при необходимости назначить анальгетики.
- После завершения исследования пациент может перейти к обычной для него деятельности.
- Пациенты с клаустрофобией и тревогой особенно нуждаются в психологической поддержке.
Меры предосторожности
МРТ противопоказана пациентам, которым имплантированы электрокардиостимулятор, металлические клипсы по поводу аневризм артерий головного мозга и другие металлические предметы. Венозные инфузионные насосы, кислородные баллоны и другие металлические или компьютеризированные приборы следует оставить вне помещения, где находится МР-томограф.
- Если у пациента нестабильная гемодинамика, следует убедиться, что система для внутривенных вливаний не содержит металлических частей, функционирует исправно и не препятствует МРТ. При необходимости налаживают мониторинг насыщения крови кислородом, ритма сердца, частоты дыхательных движений. Для наблюдения за пациентами с выраженной седацией может понадобиться помощь анестезиолога.
- Врач, проводящий исследование, должен поддерживать вербальный контакт с пациентом.
Нормальная картина
В норме при МРТ патологические изменения в костях, мышцах и суставах отсутствуют.
Отклонение от нормы
МРТ является высокоэффективным методом визуализационной диагностики поражений позвоночника, спинного мозга, первичных и метастатических опухолей костей. Он позволяет четко установить границы между костью, мышцами и связками, обеспечивает высокую контрастность разных тканей, благодаря чему можно легко дифференцировать здоровые ткани от доброкачественных и злокачественных опухолей.
МРТ — это магнитно-резонансная томография, чувствительный способ исследования с получением четких фотографий костных и мягких тканей. Применяется в травматологии и ортопедии с целью постановки правильного диагноза и терапии.
Проведение МРТ
МРТ костей делается с использованием магнитных полей, имеющих импульсы высокой частоты. Мощное магнитное поле выстраивает атомы водорода в клетках человека определенным образом. Затем посылаются импульсы в перпендикулярном направлении. Резонанс водородных атомов улавливается аппаратом. Здесь нет рентгеновского ионизирующего излучения.
Применяется компьютерная система для подробного рассмотрения костей, мышц, абсолютно всех структур организма. Повреждения костей, вызванные травмами, не всегда выявляются при обычном обследовании с помощью рентгена. Например, костная контузия может быть диагностирована только при МРТ. Но лучше всего МРТ видит мягкие ткани. Поэтому в дополнение к ней или вместо нее применяют КТ костей таза, КТ бедренной кости и других сложных участков.

Аппарат для проведения МРТ представлен трубой большого размера, окруженной магнитом. Внутри находится выдвижной стол. Больному необходимо прилечь на него. Медсестра поможет зафиксировать предназначенную для обследования часть тела.
По рекомендации врача в локтевую вену может быть введено специальное контрастное вещество. Затем стол задвигается внутрь и производится сканирование. Если шум от работы сканера мешает, то можно воспользоваться берушами. Следует оставаться неподвижным, так как это важно для четкости снимков.
МРТ — безболезненная процедура. Недалеко от сканера, в кабинете, находится компьютерная система, занимающаяся обработкой фотографий. Создаваемые сканером сигналы преобразуются в серию снимков с изображением тончайших слоев тканей. Врач-радиолог изучает полученные фотографии и может заметить патологические изменения в костной ткани. Обычно спустя 40 минут снимки бывают готовы.
Показаниями к данной процедуре служат: трещины и переломы костей таза, подготовка к операции, повреждение окружающих суставы мягких тканей, контроль над проводимым лечением, подозрение на опухоли и образование метастазов, сомнительные результаты предыдущих исследований.
Противопоказанием к проведению МРТ является наличие в теле металлических предметов, притягивающихся магнитом. Беременность, почечная недостаточность, аллергия на препарат внутреннего усиления также не позволяют проводить этот тип томографии. Но если противопоказаний нет, то МРТ — безопасный метод. Применяемые электромагнитные волны имеют оптимальную частоту, большую длину волны, поэтому никакого вредного воздействия нет.
Альтернатива — КТ
Существует и другой вариант обследования — КТ. Компьютерная томография работает с применением низкодозированного рентгеновского излучения. Сканер вращается вокруг больного и создает несколько снимков с разных ракурсов. Получившаяся серия черно-белых снимков проходит обработку компьютером, который в итоге выдает трехмерное изображение органа или части тела.
КТ хороша для исследования костной ткани и постановки точного диагноза. Снимки показывают ткани и патологии с высокой степенью детализации и позволяют увидеть даже незначительные отклонения от нормы. Основное противопоказание касается беременности, грудного вскармливания. Существует спиральная и мультиспиральная томография.
Никакой предварительной подготовки нет. Только при необходимости проведения процедуры с применением контраста придется подождать небольшое время после введения препарата. Для проведения процедуры пациент ложится на стол с помощью медперсонала, который подскажет правильное положение тела. При необходимости в вену будет введен контраст. Стол задвинется обратно в тоннель, где быстро и безболезненно будет выполнена процедура томографии.
Диагностика повреждения костей таза

Травмы тазовых костей признаются одними из тяжелейших повреждений. Методы компьютерной томографии являются современным и неинвазивными. КТ костей таза помогает изучить состояние костей тазового кольца, подвздошных, седалищных и лобковых. Кроме того, хорошо показывает илеосакральные суставы и тазобедренные соединения. Назначают КТ после рентгенографии, используя ее для анализа:
- переломов, трещин, других видов повреждений тазовых костей, смежных суставов.
- целостности костей;
- патологии костной ткани;
- повреждения околокостных тканей;
- опухолевых образований тазовых костей, тканей вокруг них;
- стадии роста и метастазирования опухоли.
Томография костей таза проводится способом контрастного усиления. Для улучшения качества анализа водится специальное парамагнитное вещество. КТ костей таза с контрастом дает получение наиболее верной информации. Проводится для подтверждения диагноза и дифференциации заболеваний костей.
Чтобы получить полноценную информацию о состоянии костной ткани, применяется КТ костей таза, так как этот аппарат точнее видит именно плотные ткани.
Противопоказаниями к КТ костей таза являются такие факторы, как беременность, возраст до четырнадцати лет, вес пациента свыше 150 килограмм. При использовании контраста к этим противопоказаниям добавляется еще и аллергия на контраст, соматические патологии в виде заболеваний почек, сердца, печени.
КТ подвздошной кости
Если по ночам беспокоят судороги в ногах, болят суставы, а при движении боль отзывается в ягодице, то это признаки проблем подвздошных костей, поясницы и крестца. Наиболее крупные парные кости верхнего отдела таза называются подвздошными. Соединяясь с крестцом, они образуют крестцово-подвздошные соединения.
Когда рентгенограмма не может показать полную картину проблемы, следует сделать КТ. Она позволяет определить дегенеративные изменения костной и суставной ткани. Томография покажет переломы и трещины тазовых костей, повреждения костей крестцово-подвздошного соединения, воспалительные, аномальные процессы в суставах, костно-хрящевые опухоли.
КТ применяют при возможном поражении тканей подвздошных костей, костей таза и суставов. При подозрении на новообразования выполняется компьютерная томография с применением контраста. Нужно в течение шести часов ничего не есть перед процедурой.
Рентгенография и КТ — это традиционные методы диагностики, которые иногда могут быть недостаточно информативными, поэтому применяется МРТ. Пациента укладывают на столик томографа. Исследование начинается после задвигания столика с пациентом внутрь тоннеля. Процедура требует полной неподвижности больного.
Кольцо томографа производит вращения вокруг стола, и аппарат издает звук. Обычное исследование занимает не более 20 минут. Применение контрастирования, например, при выявлении опухолей, займет около 40 минут. Потребуется время на проникновение препарата в клетки, накопление его в тканях. Перед процедурой пациент должен убрать все металлические предметы с тела и одежды.
Асептический некроз головки бедренной кости (АНГБК)

Среди случаев поражения опорно-двигательного аппарата у детей асептический некроз головки бедренной кости — очень часто встречающееся явление. АНГБК с трудом поддается диагностированию и лечению. Наиболее эффективными способами исследования признаются компьютерная томография и магнитно-резонансная.
Применение МРТ позволяет сделать раннюю диагностику. Во время таких обследований у пациентов выявляются начальные проявления патологии: отек костного мозга, жидкость в суставной сумке, отечность периартикулярных мягких тканей.
У пациентов со второй стадией АНГБК, приводящей к некрозу, МРТ выявляет отдельные некротические фокусы, очаги с низкой интенсивностью, виднеющиеся в субхондральном слое головки бедренной кости.
Поздняя стадия заболевания выглядит на снимках МРТ как деформация головки, субхондрально расположенный фрагмент, отделенный от головки бедра в виде высоко- и низкоинтенсивной линии. Это указывает на коксартроз, свидетельствующий о большом количестве вторичных дегенеративных изменений в тазобедренных суставах.
Эти данные позволяют говорить о стопроцентной чувствительности МРТ при исследованиях ранних стадий АНГБК. Это помогает начать своевременную терапию.
КТ бедренной кости
Бедренная кость — крупнейшая в организме и имеет довольно сложное строение. Верхняя ее часть изогнута под углом в 130 градусов и образует головку тазобедренного сустава. В нижней части кости расположены выступы — мыщелки. Эти участки более всего подвержены различным травмам.
Процедура КТ бедренной кости позволяет выявить анатомические отклонения в развитии, повреждения, остеопороз, остеохондропатию, остеомиелит, опухоли. Как всегда, первым делом проводится рентгенография. В случае недостаточной информации проводится КТ бедренной кости. Только метод компьютерной томографии позволяет выявить межмыщелковый перелом бедра.
МРТ и КТ костей являются дополняющими друг друга процедурами, успешно применяются в травматологии и многих других областях медицины. Они позволяют получить полную картину в мельчайших деталях, увидеть суть проблем со здоровьем в той или иной части тела. Применение этих методов стало прорывом в области диагностики, позволив получать информацию в полном объеме.
Сцинтиграфия костей скелета (остеосцинтиграфия) – это исследование метаболизма (обмена веществ) костной ткани с помощью радиофармацевтических препаратов (РФП), которые накапливаются в костях скелета. Радиофармпрепарат вводится внутривенно и накапливается в костной ткани, затем излучение от накопившегося препарата улавливается детекторами регистрирующего прибора (гамма-камеры).
Что показывает?
С помощью сцинтиграфического обследования, в основе которого лежит лучевая диагностика, врачи выявляют различные патологии, недоступные другим диагностическим методам, в том числе на ранних стадиях развития:
- Причины необъяснимой боли в кости;
- Скрытый перелом, который не виден на рентгеновском снимке;
- Остеомиелит;
- Рак костей;
- Метастазирование в костях при раке других органов.
Если речь идет сцинтиграфии при онкологии, важно понимать, что данный метод позволяет выявлять динамику лечения, а значит, подтверждает его эффективность или свидетельствует о необходимости смены назначений.
Подготовка к сцинтиграфии костей скелета: не требуется.
В течение часа после введения РФП Вас попросят выпить 1 литра питьевой воды, так как это необходимо для улучшения накопления препарата в костях скелета и снижения лучевой нагрузки. Непосредственно перед исследованием необходимо опорожнить мочевой пузырь.
Показания к проведению сцинтиграфии костей скелета:
- Подозрение на метастатическое поражение костей скелета
- Оценка результатов химиотерапии, гормональной или лучевой терапии
- Воспалительные заболевания костей и суставов
- Определение нестабильности компонентов протезов, воспалительных изменений в костях при протезировании суставов и позвоночника
- Травматические переломы костей скелета, в том числе стресс-переломы
- Метаболические заболевания костей
Противопоказания:
беременность. Грудное вскармливание необходимо прервать на 48 часов от момента введения РФП.
Особенности проведения сцинтиграфии костей скелета:
Исследование проводится через 3 часа после введения РФП. Занимает от 10 до 30 минут. Заключение выдается в день исследования.
Пациентам, приходя на исследование, необходимо с собой иметь выписки из историй болезни или амбулаторную карту, заключения (если имеются) по результатам рентгенологических исследований, КТ, МРТ, а также результаты предыдущих сцинтиграфических исследований.
Используемые радиофармацевтические препараты (РФП): диагностику заболеваний костей скелета проводят с меченными фосфатными комплексами, которые прочно связываются с кристаллами гидроксиапатита и незрелым коллагеном. В качестве метки используется 99мТс, который имеет короткий период полураспада – всего 6 ч. Гамма-кванты покидают организм и регистрируются детекторами прибора, в результате после компьютерной обработки получается изображение.
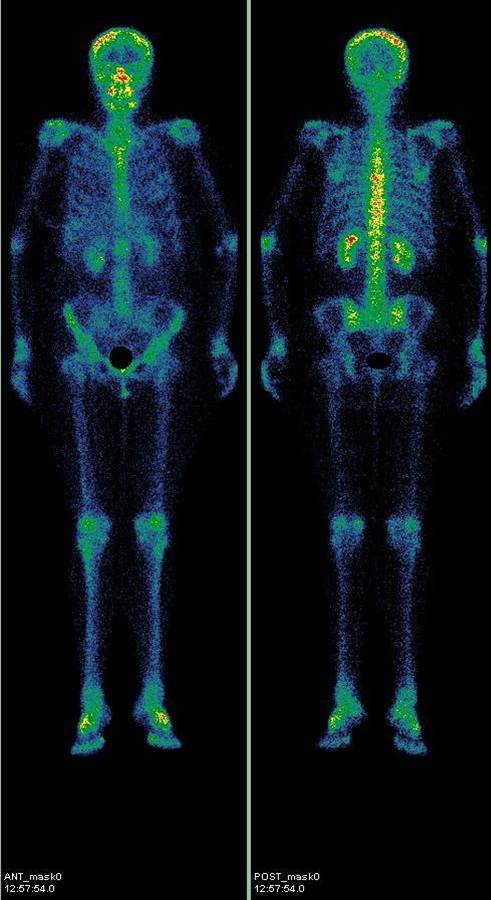
Нормальная сцинтиграмма костей скелета в передней и задней проекции:
Метастазы различных опухолей в кости
Многие опухоли метастазируют в кости. В первую очередь подозрение на метастатическое поражение скелета возникает при раке молочной и предстательной желез, раке легкого, почек и некоторых других. Особую настороженность следует проявлять при увеличении уровня онкомаркеров, например: ПСА (простатспецифический антиген), СА 15-3 и некоторых других. После консервативного лечения или хирургического удаления опухоли рекомендуется динамическое наблюдение за состоянием костной ткани. Сцинтиграфию следует проводить первые 2 раза с промежутком 6-8 месяцев, затем, при нормальном результате исследования, через 1–2 года. Уточнять необходимость проведения повторных исследований нужно у специалиста-радиолога или Вашего лечащего врача.
К достоинствам радионуклидной диагностики следует отнести возможность выявления патологии костной ткани до развития клинических и рентгенологических признаков поражения костей.
Воспалительные и травматические изменений костной ткани
Одним из показаний к проведению радионуклидных исследований костной системы (сцинтиграфии костей) являются воспалительные изменения костной ткани. Метод позволяет определить распространенность процесса, выявив очаги воспаления в костях и суставах во всем скелете, даже на ранних стадиях заболевания. На рентгенограммах при остеомиелитах, как правило, определяется меньшая распространенность процесса, чем на самом деле. Сцинтиграфия же показывает истинные размеры воспалительного очага.
Кроме того, с помощью этого метода можно выявлять переломы и оценивать, насколько хорошо происходит их заживление. Часто переломы костей являются случайной находкой, например переломы ребер у пациентов с распространенным остеопорозом. В ряде случаев удается выявить нарушение целостности костей на ранних стадиях, когда рентгенологическое исследование не позволяет этого сделать, например переломы ладьевидной кости, ребер.
Остеосцинтиграфия в ортопедии и вертебрологии
При протезировании суставов или установке металлоконструкций в позвоночник сцинтиграфия костей скелета позволяет выявить механическую нестабильность компонентов протеза (расшатывание) либо воспалительный процесс вокруг протеза или металлоконструкции. В отличие от других методов исследования (рентген, КТ, МРТ) сцинтиграфия костей скелета позволяет определить интенсивность протекания воспалительного процесса в различных участках кости.
Дополнительное проведение ОФЭКТ/КТ с возможностью посрезового анализа изображения, позволяет более точно локализовать область повреждения, что дает возможность своевременно провести необходимое лечение. Преимущества ОФЭКТ/КТ по сравнению с планарной сцинтиграфией: отсутствие суммации (посрезовый анализ накопления радиофармпрепарата), и точная локализация благодаря совмещению радионуклидного и КТ-изображений.
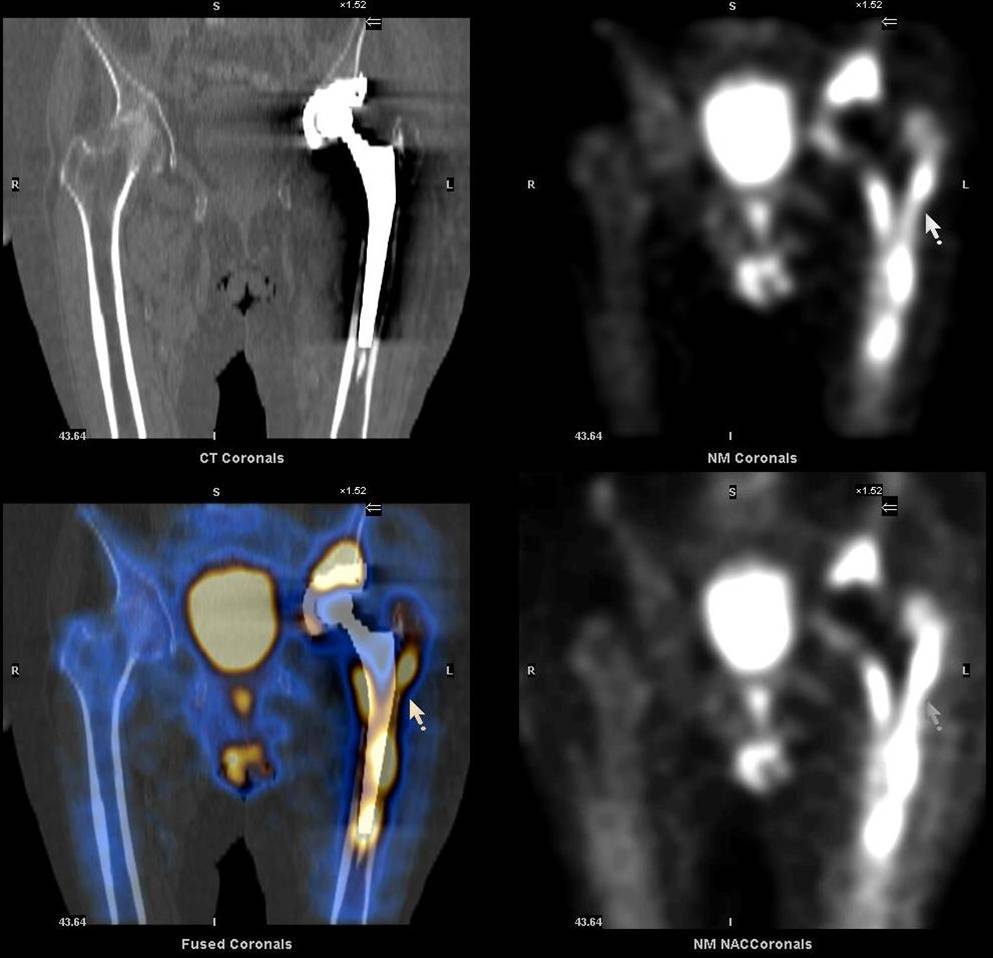
Как проходит восстановление после процедуры?
Обследование проводится в гамма-камере, которая радиоактивными лучами просвечивает организм человека, выявляя радиофармпрепарат в костях и суставах. Несмотря на кажущуюся сложность, процедура не дает никаких вредных последствий и сразу после диагностики пациент может вернуться к привычному образу жизни. Из рекомендаций на реабилитационный период можно выделить контроль достаточного употребления жидкости в первые сутки (чем больше – тем лучше), а также соблюдение мер качественной личной гигиены – тщательное купание, стирка всех вещей.
Где сделать сканирование скелета?
Выбирая место, где сделать сцинтиграфию, важно доверить процедуру опытным профессионалам, которые максимально корректно проведут дорогостоящее обследование и гарантируют информативность результатов. Еще одним фактором в пользу выбора ЦКБ РАН в Москве является наличие современного оборудования, которое воздействует на пациентов минимально возможной для информативного обследования дозой облучения.
Вредна ли сцинтиграфия костей скелета?
Во время обследования пациент получает минимальную дозу облучения, говоря о том, как часто можно делать сцинтиграфию, большинство специалистов сходятся во мнении – хоть каждый месяц. Абсолютным противопоказанием является беременность пациентки, если же она кормит ребенка грудью, а обследование не терпит отлагательств, после сцинтиграфии рекомендуется в течение суток сцеживать молоко, и лишь потом возвращаться к обычному кормлению.
Читайте также:


