Мышечно тонический синдром лечение народными средствами
На данный момент мышечно-тонический синдром диагностируется у большого количества людей, которые страдают заболеваниями в области позвоночного столба. Такая неприятная симптоматика является достаточно устойчивым и долгим мышечным напряжением, способствующим образованию особых уплотнений, крайне болезненно реагирующих на нажатие, прикосновение. В определенных ситуациях состояние будет нормой, и сопряжено с интенсивными нагрузками на мышцы, однако иногда дискомфорт свидетельствует о серьезных патологиях, требующих соответствующего лечения.

Что представляет собой
Мышечно-тонический синдром представляет собой рефлекторное мышечное спазмирование, сопряженное с болезнями позвоночного столба, преимущественно остеохондрозом. Когда в позвоночнике диагностируется кривизна и изменения дегенеративного характера, пережимаются нервные волокна, что провоцирует непроизвольное мышечное сокращение, они станут напряженными и болезненными.
Состояние возникает при наличии сложностей с позвоночником, а также при существенной перегрузке. К примеру, когда человек проводит занятия в спортзале, не учитывая свою подготовку и перегружая мышцы. Подобное происходит во время ношения тяжестей на протяжении продолжительного периода времени. В данной ситуации нарушается кровоток вследствие постоянного мышечного напряжения и возникает отечность, ухудшающая самочувствие.
Когда спазмирование в мышцах проявится вновь, состояние перейдет в опасную патологию, так как ткани не будут получать необходимого питания, наступит атрофия.

Причины
До того, как начать лечить мышечно-тонический синдром, следует выявить провоцирующие факторы его возникновения. Нужно учитывать, что патология (к примеру, вследствие депрессии, стрессовых ситуаций) внутри организма нарушит регуляцию мышечного тонуса в шейном отделе, лицевых и головных мышцах. Потому формируются болезненные ощущения в голове напряжения. Неприятная симптоматика появляется при следующих болезнях:
- остеохондроз;
- спондилез (шиповидное разрастание костной ткани в позвонках);
- протрузия либо межпозвоночная грыжа;
- артроз суставов;
- анкилозирующий спондилит либо заболевание Бехтерева;
- сбои в функционировании дугоотросчатых суставов;
- миофасцеральный синдром;
- травматизм шейных позвонков;
- остеомиелит, менингит, кровоизлияние, абсцесс.
Зачастую подобное состояние проявляется после интенсивной нагрузки, в частности при продолжительном статическом мышечном напряжении. Ненадлежащее расположение тела в результате кривизны позвоночного столба либо мышечной слабости в спине ведет к переутомлению. Мышцы напрягаются, не могут расслабиться, потому будет нарушен отток венозной крови.
Виды синдрома
С учетом места концентрации болей выделяют следующие разновидности мышечно-тонического синдрома:
- Передней стенки грудной клетки. Отмечается симуляцией болезненных ощущений во время стенокардии. Отличием от самой стенокардии станет отсутствие изменений на кардиограмме. Во время движения дискомфорт снижается.
- Передней лестничной мышцы. Отмечается увеличением тонуса лестничной мышцы, иногда формируется туннельный синдром. При таком состоянии раздражается сосудисто-нервный пучок и нарушается иннервация в локтевом нерве. Болезненные ощущения усиливаются во время поворотов и разгибания головы. Часто поражается одна сторона.
- Нижней косой мышцы головы. Отмечается неприятными ощущениями в затылке со стороны спазмированной мышцы. Усиливаются в процессе поворота головы.
- Малой грудной мышцы. Отмечается чрезмерным отведением плеча и смещением в сторону ребер. В результате этого будут сдавлены сплетение плеча и артерия, что спровоцирует сбои в кровотоке и иннервации руки.
- Синдром грушевидной мышцы. Для него характерна компрессия седалищного нерва ротирующей бедро мышцей. Дискомфорт при таком состоянии схож с болезненными ощущениями во время радикулита. В некоторых случаях формируется онемение в ноге.
- Подвздошно-поясничной мышцы. Отмечается присутствием изменений дегенеративного характера в поясничном отделе позвоночного столба и мышечных блоков в грудном и поясничном участках. Иногда сопряжен с болезнями, которые поражают брюшную полость и малый таз.
- Лопаточно-реберный синдром. Для него характерны болезненные ощущения в верхней части лопаточной зоны, хруст и снижение двигательной активности. Формируется вследствие изменений дегенеративного характера в шейном отделе позвоночного столба.
- Синдром мышцы, которая натягивает широкую фасцию бедра. Отмечается присутствием дегенеративных нарушений в пояснице. Возникает рефлекторно, как результат болезней в тазобедренном суставе либо изменений в крестцово-подвздошных соединениях.
- Судорожное спазмирование в икроножных мышцах. Продолжается 5-10 секунд либо 5 минут. Спровоцировать состояние может быстрое сгибание ступни.
- Судорожное спазмирование в спине. Отмечается концентрацией в основном в середине спины. Может быть разной продолжительности. В спинных мышцах-разгибателях зачастую выявляют триггерные точки.
Читайте также — Что провоцирует развитие вертебрального синдрома и как его лечить?
- Люмбалгия с мышечно-тоническим синдромом. Отмечается подострыми либо хроническим болезненными ощущениями в поясничном отделе. Формируется в результате защемления нервных окончаний в спинном мозге в процессе осуществления наклона, подъема тяжести, при травматизме и пр. Проявляется, как с правой стороны, так и с левой.
- Цервикалгия с мышечно-тоническим синдромом. Отмечается дискомфортом в области шейного отдела позвоночного столба, сопряжен с ограниченной подвижностью в шее, болезненными ощущениями и мышечным спазмированием. В некоторых случаях появляются головокружение и зрительные расстройства. Часто болезнь формируется внезапно. В детском возрасте синдром практические не наблюдается.
Каждый из вышеуказанных видов нарушения имеет собственные характерные особенности, однако в большей части ситуаций патология сопряжена с дискомфортом ноющего характера, распространяющимся на обширные участки.

Симптомы
Мышечно-тонический синдром отмечается ноющими болями, которые проявляются в различных отделах позвоночного столба. Спинные мышцы обладают большим размером, потому дискомфорт растекается на обширные зоны. Наблюдается нарушение сна, так как спазмирование в мышцах препятствует расслаблению. Крайне редко больной в состоянии самостоятельно установить место появления дискомфорта. Он настолько изнуряющий, что в ночное время препятствует сну. Кроме того, мышечно-тонический синдром обладает следующими проявлениями:
- Ноющие болезненные ощущения охватывают фактически всю спину, иррадиируют до руки и бедра. Дискомфорт нарастает в процессе осуществления каждодневных движений. В результате формируется большое количество нарушений: бессонница, утрата аппетита, онемение в конечностях и общее недомогание. Продолжительные болезненные ощущения изматывают пациента, возникает раздражимость и апатия.
- Нарушается кровоток и появляется гипоксия в органах, которые находятся рядом.
- Немеет затылочная часть.
- Холодеют руки.
- Появляется боль в голове.
- Звенит в ушах.
- Появляется слабость в конечностях.
Тоническое мышечное напряжение также проявляется укорочением и уплотнением мышц. Триггерные точки начинают скопление солей кальция – функционирование в мышцах нарушится и ограничится двигательная активность в спине.

Диагностика
Обнаружение мышечно-тонического синдрома предполагает установление основной патологии, которая стала первопричиной формирования спастических болей, участка повреждения и глубины нарушений. Проводятся следующие исследования:
- Изучается анамнез болезни, жалобы больного (продолжительность болей, их выраженность, характер дискомфорта, взаимосвязь с подвижностью либо прочими провоцирующими факторами).
- Оценивается неврологический статус. Изучается мышечное состояние, присутствие спазмированных участков либо болевых точек, двигательная активность сегментов позвоночного столба.
- Рентгенограмма позвоночника. Дает возможность установить выраженные изменения дегенеративного характера (в ткани костей).
- МРТ и КТ. Данные диагностические методы требуются, чтобы визуализировать дегенеративные изменения в мягких тканях (дисковая грыжа, протрузия, компрессия в невральных структурах)
- ЭМГ. Диагностика дает возможность установить тяжесть нарушения нервной и мышечной проводимости.
При вовремя проведенном обследовании и установлении первопричины патологического процесса возможно в кратчайшее время купировать боли.

Лечение
Терапия во время мышечно-тонического синдрома преимущественно нацелена на устранение основной патологии, которая вызвала спазмирование в мышцах. Однако часто устранение спазма ведет к положительной динамике и самой болезни. Помимо этого, продолжительное спазмирование ведет к образованию замкнутого патологического круга. В связи с этим задачей больного станет в кратчайшее время проконсультироваться со специалистом и избавиться от спазма в мышцах. Рекомендованы такие терапевтические меры:
- Использование ортопедических изделий. Ношение корсета (в области поясницы) либо воротника Шанца, чтобы разгрузить соответствующие участки позвоночного столба.
- Медикаментозная терапия. Чтобы уменьшить спазмирование в мышцах можно использовать медикаментозные препараты, способствующие снижению болей и снятию воспалительного процесса.
- Массаж и мануальная терапия. Такие терапевтические методики дают возможность привести в норму мышечный тонус и подвижность сегментов позвоночника. Благодаря этому устраняется причина дискомфорта.
- Иглорефлексотерапия. Отлично зарекомендовавшая себя методика терапии рассматриваемого патологического процесса. Способствует уменьшению количества употребляемых лекарств, приводит в норму нервную проводимость и устраняет боли.
- Физиотерапевтические процедуры. Данные процедуры дают возможность снизить отечность в тканях и улучшить кровоток, снизить дискомфорт.
- ЛФК. После снижения болей лечебная гимнастика поможет привести в норму мышечный тонус и станет профилактическим средством спазмирования.
Крайне важно при терапии кардинально изменить привычный образ жизни. Необходимо добавить к ежедневным статическим нагрузкам больше динамики.
В определенных ситуациях, когда мышечно-тонический синдром спровоцирован сложными болезнями позвоночного столба, к примеру, межпозовночными грыжами, больному могут предложить провести оперативное вмешательство. Корректировка проводится посредством лазерной пластики дисков.
До того, как начать терапию, следует проконсультироваться со специалистом, который, отталкиваясь от данных диагностики, подберет соответствующее лечение.

Первоначальной помощью, когда присутствует мышечно-тонический синдром, станет обезболивание в стационарных условиях посредством НПВС: уколы, таблетки, мази, гели. В тяжелых ситуациях используют кортикостероиды в индивидуальном порядке. Медикаментозная терапия проводится следующими кислотами:
- салицилаты (Аспирин);
- пиразолидины (Фенилбутазон);
- производные фенилуксусной кислоты (Диклофенак);
- производные индолуксусной кислоты (Индометацин);
- оксикамы (Мелоксикам, Пироксикам);
- производные пролионовой кислоты (Кетопрофен либо Ибупрофен).
С помощью Флурбипрофена устраняется жар, воспалительные процессы, болезненные ощущения. Мидокалм, Сирдалуд, Вольтарен противодействуют мышечному спазмированию и дискомфорту. Такие медикаментозные средства широко распространены, однако они обладают серьезными побочными эффектами.
Наибольший потенциал безопасности имеют Мовалис, Теноктил, Ксефокам.

Для облегчения самочувствия пациента, в комплексе с приемом лекарственных средств, для немедленного устранения болей используют вспомогательные методы. Их подбирают с учетом самочувствия больного, нахождением спазмирования и факторами, которые спровоцировали патологию.
Предотвратить болезненные ощущения во время движении поможет использование разного рода ортопедических устройств (воротник Шанца, чтобы иммобилизировать шейный отдел, корсеты и ортезы). В период сна рекомендовано применять специальные матрасы и подушки. Это способствует устранению мышечной нагрузки, снижая дискомфорт.
Действенными будут физиопроцедуры. Иглоукалывание способствует улучшению нервной проводимости, в результате чего неприятные ощущения станут менее выраженными. Иногда назначаются процедуры в целях улучшения кровотока и приведения в норму оттока венозной крови (электрофорез, магнитотерапия, ударно-волновая терапия, УЗИ).
Когда дискомфорт стал меньше, назначают массаж либо мануальное лечение. Они способствуют улучшению мышечного функционирования и возвращению двигательной активности больному. На заключительной стадии терапии после окончательного устранения дискомфорта требуется поддерживать тонус мышц. В этих целях проводят лечебные гимнастические упражнения. Специальный тренинг позволяет предупредить повторное спазмирование.

Средства народной медицины, используемые для устранения болезни, способствуют купированию болей, однако первопричину патологии не убирают. Для улучшения самочувствия больного возможно воспользоваться следующими рецептами:
- Растирание соком алоэ. Пораженный участок растирается трижды в сутки.
- Аппликации с листьями хрена. Свежие листья моют, подсушивают, затем несильно обдают кипящей водой. Накладываются в область поясничного отдела и укутываются с помощью шерстяного платка либо шарфа. Подобные аппликации целесообразно делать перед сном.
- Растирания свиным жиром. Характеризуются разогревающим действием. После растирки рекомендовано обернуть поясничный отдел посредством шерстяного платка.
- Аппликации из озокерита. Подогретый, однако негорячий воск накладывается на поясницу и укутывается в одеяло до окончательного остывания. Подобная процедура делается 1 раз в сутки на протяжении 10 дней. Но тепловые процедуры запрещены к проведению пациентам, имеющим воспалительные болезни и злокачественные новообразования, локализующиеся в малом тазу либо брюшной полости.
В независимости от средства, которое выбирают для лечения, использовать его следует лишь в комплексной терапии после согласования со специалистом. Нужно учитывать, что народная медицина зачастую не дает ожидаемого эффекта. Дискомфорт пройдет, а патология останется, деформация позвоночного столба продолжится. Непосредственно из-за этого следует без промедлений обращаться к врачам.

Профилактика
Важную роль при предупреждении рассматриваемого патологического процесса играют профилактические меры. Пациент, у которого по меньшей мере 1 раз отмечалась подобная патология, должен проходить ежегодно курсы массажа. Благоприятными будут плавание, гимнастические упражнения, которые соответствуют возрастным показателям. Необходимо исключить травматизм и переохлаждение.
Кроме того, необходимо пересмотреть распорядок дня, при работе в офисе делаются регулярные перерывы. Спать рекомендовано на специальных матрасе и подушке (не должна быть сильно высокой). Помимо этого, в течение дня в обязательном порядке необходимо контролировать собственную осанку.
Мышечно-тонический синдром в любой ситуации проще предотвратить, чем затем длительное время лечить. В этих целях больному нужно быть внимательным к своему здоровью, своевременно устранять проблемы позвоночного столба и не оттягивать посещение врачей. Благоприятное воздействие на самочувствие окажет массаж, который расслабляет мышцы, увеличение физической активности, пересмотр рациона питания.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
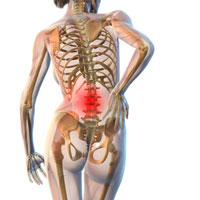
Мышечно-тонический синдром - частое проявление остеохондроза позвоночника. Подчас боли в позвоночнике связаны не с грыжей диска или протрузией, а именно с мышечно-тоническим синдромом. Мышечно-тонический синдром – болезненный мышечный спазм, возникающий рефлекторно, и, как правило, при дегенеративных заболеваниях позвоночника, что связано с раздражением нерва иннервирующего внешнюю часть фиброзной капсулы межпозвонкового нерва (нерв Люшка) Кроме того, мышечно-тонический синдром может возникать из-за избыточной нагрузки на спину или длительной статической нагрузки (нарушение осанки и позы). Мышцы при длительной статической нагрузке находятся в постоянном напряжении, что приводит к нарушению венозного оттока и формированию отеков тканей, окружающих мышцы. Отек является следствием мышечного спазма. Плотные напряженные мышцы оказывают воздействие на нервные рецепторы и сосуды в самих мышцах, что приводит к развитию стойкого болевого синдрома. Боль в свою очередь рефлекторным путем вызывает увеличение мышечного спазма и, таким образом, еще больше ограничивает объем движений. Формируется замкнутый круг – спазм – отек тканей – болевые проявления – спазм. Но иногда мышечный спазм рефлекторного характера является защитной реакцией организма на внешнее воздействие на кости скелета (защита нервов, сосудов и внутренних органов) при различных заболеваниях. Но длительный мышечный спазм из защитной реакции превращается в патологический, и поэтому необходимо снять это состояние, так как длительный спазм может привести к изменениям в мышцах и нарушению их функций. Для мышечно-тонического синдрома характерно напряжение мышцы, уплотнение и укорочение и как следствие сокращение объема движений в опорных структурах. Повышенный тонус мышц может быть локальным с вовлечением участка мышцы и диффузным (тонус всей мышцы). Кроме того, бывает и региональный и генерализованный – спазм мышц как сгибателей, так и разгибателей. Интенсивность повышенного тонуса может быть как умеренной, так и выраженной. При умеренном гипертонусе отмечается болезненность мышцы при пальпации и отмечается наличие уплотнений в мышце. При выраженном гипертонусе вся мышца становится очень плотной, болезненной, а массаж или тепло только усиливают боль. Различают осложненный и неосложненный гипертонус мышц. При неосложненном тонусе боль локализуется только в мышце, а при осложненном боль может иррадиировать в соседние области. Механизм болей при осложненном гипертонусе связан с ишемическими проявлениями в спазмированной мышце (нарушение микроциркуляции, компрессия сосудисто-нервных образований). Нередко при мышечно-тоническом синдроме происходит формирование триггерных точек, которые являются признаком образования миофасциального болевого синдрома. Наиболее распространенными мышечно-тоническими синдромами являются следующие синдромы:
- Синдром передней лестничной мышцы. Этот синдром обусловлен повышенным тонусом этой мышцы. При гипертонусе этой мышцы возникают условия для формирования туннельного синдрома (между первым ребром и лестничной мышцей) с раздражением сосудисто-нервного пучка с нарушением по проводниковому типу в зоне иннервации локтевого нерва. При повороте и разгибании головы болезненные проявления усиливаются. Как правило, синдром встречается с одной стороны.
- Синдром нижней косой мышцы головы. Для этого синдрома характерны боли в затылке на стороне спазмированной мышцы и их усиление при повороте головы. Нередко этот синдром сопровождается ирритацией затылочного нерва и спазмом вертебральной артерии.
- Синдром передней стенки грудной клетки. Болевые проявления при этом синдроме симулируют картину стенокардии, но в отличие от истинной кардиалгии не бывает изменений на ЭКГ. Кроме того для этого синдрома характерно уменьшение болей при движении. Диагностика этого синдрома достаточно затруднительна и возможна только после точного исключения заболеваний сердца.
- Синдром малой грудной мышцы. Этот синдром проявляется при избыточном отведении плеча и смещении его к ребрам. При этом происходит сдавление плечевого сплетения и в подключичной части, и артерии, что приводит к нарушению кровоснабжения в конечности и нарушению иннервации. Как результат – онемение, парестезии и мышечная слабость в дистальных отделах верхней конечности.
- Лопаточно-реберный синдром. Для него характерны боли в верхнем углу лопатки, хруст при движении лопатки уменьшение объема движений. Причиной синдрома являются дегенеративные изменения в шейном отделе позвоночника (С3-С4 и С7). Кроме того причина этого синдрома может быть связана в синовитах мышц лопатки.
- Синдром грушевидной мышцы. Причиной этого синдрома является компрессия седалищного нерва мышцей, ротирующей бедро кнаружи в области нижнеягодичного отверстия (там проходит седалищный нерв и ягодичная артерия). Боль при синдроме грушевидной мышцы напоминает боль при радикулите. Кроме того, возможно наличие онемения нижней конечности.
- Синдром мышцы, натягивающей широкую фасцию бедра. Возникновение этого синдрома связано с дегенеративными изменениями в поясничном отделе позвоночника, а также может быть рефлекторного характера при заболеваниях тазобедренного сустава или изменениях в крестцово-подвздошных сочленениях.
- Синдром подвздошно-поясничной мышцы. Формирование этого синдрома связано как с дегенеративными изменениями в поясничном отделе позвоночника, так и в связи с мышечными блоками в грудопоясничном сегменте или с заболеваниями брюшной полости и органов малого таза.
- Крампи (судорожные спазмы) икроножной мышцы. Продолжительность крампи может быть от секунд до минут. Провоцирующим фактором может быть резкое сгибание стопы. Причиной крампи считаются перенесенные травмы головы. Иногда крампи могут быть при наличии венозной или артериальной недостаточности нижних конечностей.
- Крампи разгибателей спины. Как правило, это спазмы в какой-либо части мышцы, чаще всего в области середины спины. Такие спазмы бывают длительностью до нескольких минут и боли иногда требуют необходимости дифференцировать с болями кардиального генеза (стенокардии). В мышцах разгибателях спины нередко обнаруживаются триггерные точки.
Диагностика
- История заболевания, жалобы пациента (длительность болевого синдрома, интенсивность болей, характер болей, связь с движением или другими провоцирующими факторами.
- Оценка неврологического статуса. Состояние мышц наличие участков спазма или болевых точек (триггеров), подвижность сегментов позвоночника, движения, вызывающие усиление болей.
- Рентгенография позвоночника (при исследовании шейного отдела возможно проведение с функциональными пробами. Рентгенография позволяет обнаружить выраженные дегенеративные изменения (в костной ткани).
- МРТ и КТ. Эти исследования необходимы для визуализации дегенеративных изменений в мягких тканях (грыжа диска, протрузия наличие компрессии невральных структур)
- ЭМГ – исследование позволяет определить степень нарушения проводимости по нервам и мышцам.
Лечение
Лечение при мышечно-тонических синдромах в основном направлено на лечение основного заболевания, послужившего причиной мышечного спазма. Но нередко снятие мышечного спазма приводит к положительной динамике и самого заболевания. Кроме того, длительный спазм мышц приводит к формированию замкнутого патологического круга. И поэтому задача пациента максимально быстрее обратиться к врачу и устранить мышечный спазм. Рекомендуются следующие лечебные мероприятия:
- Ортопедические изделия. Ношение корсета (поясничный отдел) или воротника Шанца для разгрузки соответствующих отделов позвоночника. Использование ортопедических подушек.
- Медикаментозное лечение. Для уменьшения мышечного спазма возможно применение миорелаксантов, таких, как мидокалм, сирдалуд, баклофен. НПВС (мовалис, вольтарен, ибупрофен и т. д.) помогают уменьшить болевые проявления и снять воспаление.
- Местные инъекции анестетиков иногда вместе с кортикостероидами помогают прервать патологическую импульсацию триггерных точек.
- Массаж и мануальная терапия достаточно эффективны при мышечно-тоническом синдроме. Эти методы позволяют нормализовать тонус мышц, мобильность двигательных сегментов и таким образом устранить причину болевого синдрома.
- Иглорефлексотерапия – хорошо зарекомендовавший себя метод лечения мышечно-тонических синдромов. Метод, прежде всего, помогает минимизировать прием медикаментов, нормализует проводимость по нервным волокнам и снимает боль.
- Физиотерапия. Такие процедуры как электрофорез, магнитотерапия, ДДТ, СМТ позволяют уменьшить отек тканей, улучшить кровообращение и уменьшить болевые проявления.
- ЛФК. После уменьшения болевого синдрома комплекс упражнений помогает нормализовать мышечный корсет, тонус мышц и является профилактикой мышечных спазмов
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

В основе терапии мышечно-тонического синдрома лежит возвращение тонуса мышцам. В первую очередь, это поддержание определенного уровня физической активности. Это следует делать при помощи лечебной физкультуры, активно-пассивной гимнастики, изотонической гимнастики. Также важно чередовать расслабление с тонической нагрузкой, включать в режим тренировок дыхательные упражнения и релаксационные практики.
Вместе с этим необходимо проходить сеансы массажа и мануальной терапии, физиопроцедуры. Положительно сказываются водные процедуры, такие, как аквааэробика, душ Шарко, контрастный душ, лечебные ванны. При этом не стоит забывать о медикаментозном лечении, народных средствах, фитотерапии, гомеопатических средствах, витаминах.
Лекарственное лечение
Применяют лекарства строго по назначению врача, поскольку самолечение может быть чревато серьезными побочными эффектами и осложнениями. В качестве основных осложнений рассматривают ухудшение состояния, распространения атонии на другие участки. Именно консультация с врачом является главной мерой предосторожности, которая позволит обезопасить лечение, сделать его максимально эффективным, избежать побочных эффектов.
Если снижение мышечного тонуса сопровождается выраженным болевым синдромом, следует принимать обезболивающие средства. Довольно хорошо себя зарекомендовал парацетамол, который принимают по таблетке трижды в день.
Детям до 7 лет при появлении боли рекомендуется принимать панадол, по 1 чайной (мерной) ложке 4-5 в день.
Также для лечения болевого синдрома в комплексе со спазмами и судорогами, рекомендуется применять кабразепам в дозе 3-5 мг/кг массы тела 2-3 раза в сутки.
При сильной боли рекомендуют кетонал – 50 мг 1-2 раза в сутки, максимальная суточная доза 100-150 мг.
Представляет собой лекарственный препарат, который назначают преимущественно для нормализации мышечного тонуса. Характерной чертой является то, что он оптимизирует тонус. При гипертонусе способствует снижению тонуса напряженных участков, при атонии, наоборот, приводит мышцу в тонус. Также назначают при радикулите, артрите, спондилоартрите, люмбалгии, остеохондрозе. Нормализует обменные процессы в мышечной ткани, суставах. Хорошо снимает боль, устраняет спазм, способствует протеканию восстановительных процессов. Назначают для восстановления после различных операций, в особенности, при восстановлении опорно-двигательного аппарата. Также эффективен при лечении язв, эрозий, рожистых воспалений, используется для заживления ран.
Выпускается в виде таблеток и раствора для инъекций. Применяют внутримышечно в виде уколов по 100 мг 2 укола в сутки. Если препарат назначают в таблетках, рекомендуется 150-450 мг в сутки (для взрослых).
Витамины
Обязательно принимать витамины. Они нормализуют обменные процессы в организме, повышают тонус мышц. Рекомендованная дозировка в сутки представлена ниже:
- В – 2-3 мг
- РР – 30 мг
- Н – 7-8 мкг
- С – 250 мг
- Д – 20 мкг
- Е – 20 мг.
Народное лечение мышечно-тонического синдрома
- Рецепт №1.
В качестве основы для приготовления отвара для лечебных ванн берется кукурузное масло, или любая другая жирная основа. Нагревается до теплого состояния. Лучше использовать водяную баню. В полученное масло вливают по 2 мл концентрированных экстрактов следующих растительных компонентов: сирень обыкновенная, кора крушины, листья мелиссы, корень валерианы, трава лапчатки гусиной. Используют для массажа, растираний.
Берут любой крем для тела. Лучше брать натуральный крем, без добавления примесей, ароматизаторов, красителей. Подойдет даже детский крем. В него добавляют по столовой ложке водных или спиртовых настоев корицы, гвоздики, цветков ромашки аптечной, цветков календулы. Можно добавить 1 мл водного настоя жгучего красного перца. Все это перемешивают до однородного состояния, используют для массажа и растираний. Также можно смазывать этим кремом болезненные участки перед сном.
Для общего укрепления организма применяют бальзам. Его готовят на основе коньяка. Для приготовления берут по 2 столовой ложки травы валерианы, корневищ аралии маньчжурской, корневища аира, плодов тмина, ромашки лекарственной и столовую ложку меда. Заливают коньяком, настаивают не менее суток. Пьют по 10 грамм в сутки.
Рассмотрим некоторые рецепты, которые широко применяют для лечения поясничного отдела позвоночника.
Для приготовления берут по столовой ложке концентрированного экстракта травы грыжника, тополя черного, 50 мл настойки коры чилибухи, чайную ложку масла эвкалипта, 10 мл свежего эктерицида. Все это настаивают минимум 3-4 дня, пьют по 50 мл в сутки.
Берут в равных долях омелу белую, листья буквицы, ветки полыни, листья трифоля, цветки бузины черной (из расчета одна десертная ложка на 500 мл спирта или коньяка). Настаивают не менее 5 суток, пьют в небольших количествах дважды в день, 28 дней.
В качестве основы берут водку или чистый спирт. Затем добавляют примерно по столовой ложке следующих компонентов: спирт муравьиный, спиртовая настойка плодов каштана, 5 капель спиртовой настойки белены, чайная ложка камфорного масла. Добавляют столовую ложку плодов шиповника, чайную ложку цитварного семени. Перемешивают до образования однородной консистенции, после чего отставляют и дают возможность застыть.
В обычный спирт (500 мл) добавляют по столовой ложке полыни обыкновенной, цветков розы дамасской, пижмы обыкновенной. Затем вносят 2-3 капли эфирного масла туи и можжевельника. Пьют по столовой ложке дважды в день.
Хорошо зарекомендовали себя укрепляющие и стимулирующие бальзамы, приготовленные на основе растительных средств, а также компонентов животного происхождения. Рассмотрим некоторые рецепты, применяемые в лечении шейного мышечно-тонического синдрома.
Для приготовления берут по столовой ложке меда, корней клевера, корней и травы одуванчика, листьев крапивы и гречихи. Все это настаивают минимум 3-4 дня, пьют по 50 мл в сутки. Курс лечения – минимум 28 дней (полный биохимический цикл).
Берут в равных долях лист кипрея, цветки тысячелистника, 10 мл сока хрена, 2 столовые ложки уксуса, 2 капли йода. Настаивают не менее 5 суток, пьют в небольших количествах дважды в день, 28 дней.
В качестве основы берут водку или чистый спирт. Затем добавляют примерно по столовой ложке следующих компонентов: аир болотный, одуванчик лекарственный, полынь горькая, василек синий. Добавляют столовую ложку свежего сока редьки черной, столовую ложку пюре хрена столового, 10-20 зерен горчицы. Перемешивают до образования однородной консистенции, после чего отставляют и дают возможность застыть.
В обычный спирт (500 мл) добавляют по столовой ложке наземной части растения волчец кудрявый, сок половины апельсина, чайная ложка сока чистотела, 50 мл спиртовой 96% настойки березовых почек и 5-6 сушеных цветков каштана. Затем вносят 2-3 капли эфирного масла кориандра и лимонника. Пьют по столовой ложке дважды в день.
Для устранения тораколюмбалгии с мышечно-тоническим синдромом нужно комплексное воздействие. Для этого нужно обратиться за консультацией к врачу. Но для того чтобы быстро снять боль, можно попробовать растереть болезненный участок с нанесением мази.
Для приготовления мази в качестве основы берут смалец, растапливают его на водяной бане, или на слабом огне до растворения, при постоянном помешивании. В полученную массу добавляют по 2 столовые ложки цветков колокольчика, веток березы, корень левзея, корень подорожника, 25-30 капель настоя элеутерококка. Все это перемешивают, до образования однородной консистенции. Снимают огня, дают возможность застыть. Применяют для растираний, в качестве массажного масла при проведении массажа. Наносят тонким слоем, стирают до полного впитывания. Хранить в условиях холодильника (на нижней полке).
В качестве основы для приготовления массажного масла берут примерно 100 мл смеси репейного, касторового и оливкового масел. Заранее готовят в огнеупорной посуде смесь следующих растительных компонентов: тмин обыкновенный, плоды рябины сибирской, мед, плоды шиповника, листья земляники (из расчета примерно по 2 столовые ложки каждого компоненты на 100 мл масла). Масло нагревают на слабом огне (не доводя до кипения). Как только масло разогрелось достаточно сильно, но еще не закипело, снимает его с огня, и заливаем заранее подготовленные травы.
В качестве основы берут смесь массажных базовых масел: масло персиковых косточек, масло проростков пшеницы в соотношении 1:2, добавляют по 2-3 капли масла касторового и облепихового. Перемешивают. В полученную смесь добавляют по 2 капли следующих эфирных масел: крапивы, березы, апельсина. Также добавляют 50 мл сока алоэ, 50 мл кагора и 5 грамм желатина. Тщательно перемешивают, используют во время массажа.
В качестве основы для приготовления массажного масла берется ланолиновый крем. В него вливают по 2 мл концентрированных экстрактов следующих растительных компонентов: корень петрушки, высушенная морская капуста, ядра лесного орешка, освобожденные от чешуи. Используют для массажа, растираний.
Берут любой крем для тела. Лучше брать натуральный крем, без добавления примесей, ароматизаторов, красителей. Подойдет даже детский крем. В него добавляют 150 мл сока алоэ, 150 грамм меда, 10 грамм сухого желатина, одно сырое яйцо. Все это перемешивают до однородного состояния, можно смазывать этим кремом болезненные участки перед сном.

[1], [2], [3], [4], [5], [6], [7]
Лечение травами
Семя льна позволяет вернуть тонус, нормализовать обменные процессы, повысить эластичность, проводимость и сопротивляемость мышечной ткани и нервных волокон. Отвар семени полезно пить вместо воды. Предварительно семя следует прожарить на сковороде до образования коричневого оттенка, затем перемолоть на кофемолке и заваривать как кофе. Можно добавлять по вкусу мед и лимон.
Внутрь при атонии рекомендуется принимать отвар из почек березы. Быстро снимает спазмы, устраняет боль и восстанавливает тонус.
Корень руты лекарственной в виде отвара (чайная ложка на стакан воды) принимают в течение 28 дней для восстановления мышечного тонуса.
Гомеопатия
Гомеопатические средства следует принимать с соблюдением мер предосторожности. Основной мерой является внимательное изучение состава, а также предварительная консультация врача. Это позволит избежать побочных эффектов, таких как прогрессирование атонии, аллергические реакции, нежелательные эффекты со стороны желудочно-кишечного тракта. Рассмотрим рецепты основных мазей, которые рекомендуется применять при проведении сеансов массажа и мануальной терапии, для растираний болезненных участков.
Для приготовления мази в качестве основы берут рыбий жир, растапливают его на водяной бане, или на слабом огне до растворения, при постоянном помешивании. В полученную массу добавляют по 2 столовые ложки хвоща полевого, полыни обыкновенной, отвара водяного перца. Все это перемешивают, до образования однородной консистенции. Снимают огня, дают возможность застыть. Применяют для растираний, в качестве массажного масла при проведении массажа. Наносят тонким слоем, втирают до полного впитывания. Хранить в условиях холодильника (на нижней полке).
В качестве основы для приготовления массажного масла берут примерно 100 грамм жира нутрии и 30 грамм смальца. Все это растапливают до образования масла. Заранее готовят в огнеупорной посуде смесь следующих растительных компонентов: горечавка крестовидная, калужница болотная, лапчатка гусиная (из расчета примерно по 2 столовые ложки каждой травы на 130 мл масла). Масло нагревают на слабом огне (не доводя до кипения). Как только масло разогрелось достаточно сильно, но еще не закипело, снимает его с огня, и заливаем заранее подготовленные травы. Перемешиваем, накрываем сверху крышкой, настаиваем в темном месте сутки (при комнатной температуре). После этого масло готово к применению в качестве массажного масла. Также применяется для растираний болезненных участков, под компресс, для обертываний и промасливания.
В качестве основы берут смесь массажных базовых масел: масло персиковых косточек, масло авокадо и масло проростков пшеницы в соотношении 1:1:2, добавляют по 2-3 капли касторового и облепихового масла. Перемешивают. В полученную смесь добавляют по 2 капли следующих эфирных масел: масло девясила, сирени обыкновенной, эвкалипта. Тщательно перемешивают, используют во время массажа.
Также при снижении мышечного тонуса рекомендуется принимать теплые ножные ванны с отваром ромашки лекарственной (столовая ложка), морской солью (2 столовые ложки) и горчицей сухой (1столовая ложка). Быстро снимает усталость, приводит мышцы в тонус, снимает боль, спазмы.
Физиотерапевтическое лечение
Основные методы воздействия - лечение ультразвуком, микротоками, волнами различной длины. Применяется электрофорез, при помощи которого вводят лекарственные препараты непосредственно в поврежденную ткань. Довольно эффективным методом является акупунктура, также известная, как иглоукалывание.
ЛФК при мышечно-тоническом синдроме
Довольно хорошо зарекомендовал себя комплекс упражнений дл позвоночника.
Исходное положение. Следует принять максимально удобную позу, сидя на полу. Следует расслабиться, почувствовать все мышцы. Глаза лучше прикрыть. Вы должны почувствовать, как мышцы ягодиц соприкасаются с полом, расслабляясь при этом еще сильнее. Затем следует выровнять позвоночник, и сесть таким образом, чтобы нагрузка максимально равномерно распределялась по обеим ягодицам. Позвоночник при этом следует максимально выровнять.
Плавно переходим к выполнению следующего упражнения. Руки медленно заводим за спину. Прижимаем руки к спине плотно. Наклоняем голову вниз. При этом плавно сгибаем позвоночник, начиная с шейного отдела, затем – грудной отдел, затем – поясничный, по возможности сгибаем и кобчик, крестец. Стараемся расслабиться, в таком положении стараемся почувствовать каждый участок тела. В такой позиции рекомендуется пробыть не менее 5 минут.
Помещаем ноги на колени, ладонями вниз. Стараемся максимально подтянуть поясничный отдел позвоночника вперед, затем прогибаемся (грудина вперед, поясница, кобчик – назад). Сидим в таком прогибе не менее 5 минут. Стараемся максимально расслабиться и прочувствовать каждый участок тела. Возвращается в исходное положение.
Переходим к выполнению следующего упражнения. Руки помещаем на колени. Правую руку помещаем на левое колено. Левую руку помещаем перед собой в вертикальном положении. Постепенно начинаем выводить левую руку вверх, а позвоночник сгибаем в правую сторону, опускаем вниз. Рука уходит вслед за позвоночником. Если получается, опускаемся настолько низко, чтобы рука касалась пола. Задерживаемся в такой позиции 5-6 минут. Затем медленно выходим в исходное положение.
Повторяем упражнение в той же последовательности, только в зеркальном отображении.
Затем опустите руки на колени, сядьте в удобное положение. Постарайтесь максимально расслабиться так, чтобы почувствовать все изменения, произошедшие в организме. Посидите примерно 5-10 минут с закрытыми глазами, в состоянии максимальной расслабленности. При этом сохраняйте внимание к происходящим изменениям, созерцайте ощущения.
Хирургическое лечение
К радикальным методам можно прибегать исключительно в том случае, если точно известна причина заболевания. Также сначала пробуют традиционные, медикаментозные методы, физиотерапию, и только в том случае, если эти методы оказались неэффективными, можно говорить об операции. Но есть случаи, когда операция является единственно возможным способом лечения. Иногда без операции не обойтись.
Читайте также:


