Мышиная лихорадка можно ли быть донором крови
В связи с ограничительными мерами, введенными для борьбы с распространением коронавируса, отделения переливания крови практически опустели. Специалисты начинают бить тревогу — очень скоро больницы начнут испытывать дефицит крови. Наш корреспондент рассказал, почему стоит стать донором, а врач дал рекомендации, кому это особенно полезно.
Любой здоровый человек в возрасте от 18 до 60 лет, весящий больше 50 кг, может стать в России донором крови. Существует масса мифов, почему не стоит или сложно стать донором, но вот 5 причин, почему сдавать кровь полезно. Причем помочь донор может не только другим людям, но и самому себе.
1. Несмотря на прогресс медицины, искусственной крови пока не изобрели. Во время тяжелых операций, при травмах или родах с большой кровопотерей именно переливание крови может спасти жизнь человека. Причем всего 15 минут личного времени донора и здоровая доза отданной крови (450 мл) могут помочь сразу трем пациентам.
2. Для лечения целого ряда заболеваний незаменима не только цельная кровь, но и ее компоненты. Из крови получают концентрат эритроцитов, плазмапрепараты или препараты тромбоцитов, которые идут на поддержание жизни больных гемофилией, лечение онокозаболеваний или гемолитической болезни у новорожденных. Процедуры по забору компонентов крови, например плазмаферез, длятся, как правило, дольше обычной сдачи крови.
3. Донорство крови абсолютно безопасно. После забора кровь в первую очередь отправляется на проверку вирусов и инфекций. В случае их наличия донор сразу информируется об этом. Заразиться же в процессе сдачи крови просто невозможно, потому что стерильность — один из важнейших моментов в процессе забора и переработки крови.
4. Сдача крови — это полезно и для самого донора. Только врач может допустить или не допустить к донации, поэтому перед сдачей крови обязательна врачебная проверка, а регулярная сдача крови означает и регулярный врачебный контроль. При достаточном количестве жидкости организм способен восстановиться в течение нескольких часов, и уже на следующий день донор может вернуться к активному образу жизни. Сдача крови способствует процессам самообновления в организме и может стать профилактикой сердечно-сосудистых заболеваний. Не случайно же раньше многие болезни лечили кровопусканием.
5. Донорство крови — это просто отличная возможность безвозмездно помочь людям из своего региона. Если же вы становитесь почетным донором (это как минимум 40 сдач крови), в России можно получить денежную компенсацию, льготный проезд и обязательное ощущение гордости за то, что вы являетесь спасителем чей-то жизни.
Многие доктора и ученые утверждают, что польза донорства для организма неопровержима. Во многих цивилизованных странах это стало неотъемлемым атрибутом здорового образа жизни наряду с правильным питанием, занятиями физкультурой и так далее. Такого мнения придерживаются специалисты в области медицины, врачи, профессура, кандидаты медицинских наук, кто занимался этой проблемой. Регулярная сдача донорской крови обеспечивает человеку профилактику заболеваний иммунной системы. Здесь больше идет речь о хронических заболеваниях, вызванных расстройством обмена веществ, к которым относится подагра, атеросклероз, поджелудочная железа, желудок, печень. Исследователи также доказали, что систематическая сдача крови для переливания больным способна уменьшить вероятность возникновения сердечно-сосудистой патологии, поскольку периодически, грубо говоря, излишек крови и ее компонентов постепенно дают большую нагрузку на сосуды сердца.
Донорство может стать хорошей профилактикой внезапного кровотечения. Организм, привыкший активно вырабатывать новые клетки крови поможет быстрее восстановить силы.
Мужчинам рекомендовано сдавать кровь на благие дела до пяти раз в год, женщинам — до четырех раз в год. Донором может стать здоровый человек от 18 до 60 лет. Вес донора должен быть 50 и более килограммов. Постоянная температура тела не должна превышать 37 градусов. Допустимые показатели систолического давления 90—140, диастолического — 60—90, частота пульса — 50—100 ударов в минуту. Перед сдачей крови берутся анализы на гепатит, ВИЧ и сифилис. Противопоказаниями являются ОРВИ, обострение хронической патологии, гепатит, ВИЧ, сифилис. К процессу сдачи донорской крови допускаются строго после консультации терапевта и сдачи анализов.
Различают абсолютные и временные противопоказания к допуску человека в ряды доноров в зависимости от заболевания. Абсолютные противопоказания: ВИЧ, СПИД, сифилис, вирусный гепатит, туберкулез, бруцеллез, сыпной тиф, лепра, эхинококкоз, онкология, заболевания нервной и сердечно-сосудистых систем, эмфизема легких, бронхиальная астма в обострении, обструктивный бронхит, обострение хронических заболеваний печени, калькулезный холецистит, цирроз печени, цирроз печени, язва желудка и двенадцатиперстной кишки, мочекаменная болезнь, обострение диффузное и очаговое поражение почек, патология эндокринной системы с выраженным расстройством обмена веществ, высокая степень миопии, то есть близорукость, полная слепота, острые хронические тяжелые гнойно-воспалительные заболевания лор-органов, псориаз, эритродермия, экзема, пиодермия, сикоз, красная волчанка, пузырчатый дерматоз, грибковые поражения внутренних органов и кожного покрова, острый хронический остеомиелит, гнойничковые заболевания кожи, оперативное вмешательство в случае резекции органа или, наоборот, трансплантации органа.
Временные противопоказания — это трансфузия крови или ее составляющих, оперативное вмешательство, в том числе абортивное прерывание беременности, татуировки, иглотерапия донора, пребывание в загранкомандировках более двух месяцев подряд, пребывание в эндемичных по малярии странах субтропического и тропического климата более трех месяцев, малярия при отсутствии симптомов и отрицательных результатов, острые патологии ОРВИ, грипп, ангина, вегето-сосудистая дистония в стадии активации, острый хронический воспалительный процесс в состоянии обострения, период менструации, беременности, лактации, аллергия в состоянии обострения, недавно сделанные прививки, прием лекарственных препаратов или спиртосодержащих продуктов. По каждой из этих причин люди временно не допускаются к донорству.
Донорство, бесспорно, дело необходимое и благородное, но любое вмешательство в человеческий организм, особенно на таком уровне, далеко не простое, как кажется многим. Как бы там не было, каждый из видов донорства — крови, кожи, внутренних органов, таит определенные риски как для донора, так и для получателя. Следует отметить, что при соблюдении сдачи крови возможные отрицательные последствия для здоровья донора минимальны, их практически нет. Больший риск может быть для получателя. Но если учесть все вышесказанное, риски минимальные.
Донорское движение РНИМУ им. Н.И. Пирогова совместно с отделением переливания крови РДКБ РНИМУ им. Н.И. Пирогова, Центром крови О.К. Гаврилова и отделением переливания крови НМИЦ ДГОИ им.Д.Рогачева запустили акцию в социальных сетях под хэштегом #ямыдоноры.
1. Немногие знают, но для лечения коронавирусной пневмонии тоже используется кровь и плазма, так как в основном поступают люди старшего возраста с хроническими заболеваниями, с уровнем гемоглобина до 60 г/л, ну и с различными нарушениями обмена веществ, системы свертывания крови и снижением иммунитета.
2. Гематологические и онкологические пациенты, в т.ч. дети, продолжают лечение. Пациенты с травмами продолжают поступать, идут роды, которые тоже требуют переливания. Все они получают адекватное лечение, но в условиях дефицита крови и компонентов их жизнь под угрозой.
Организаторы акции призывают доноров не поддаваться всеобщей панике и не забывать о том, что каждый день в сотнях больниц нужна кровь.
Помочь человеку может только человек!
Ниже приводим контакты Центра крови О.К. Гаврилова, который берет кровь на выездах и обеспечивает кровью всю Москву и отделений переливания крови РДКБ РНИМУ им. Н.И. Пирогова и НМИЦ ДГОИ им. Д.Рогачева, где лечатся маленькие пациенты.
Очень просим вас, воспользоваться дистанционным образованием и мобильностью и сходить сдать кровь, плазму и тромбоциты (в зависимости от потребности центров крови).
· Центр крови им. О.К.Гаврилова ДЗМ — работает 7 дней в неделю 8:00-13:00, без записи
- Метро. Беговая, Поликарпова ул., дом 14
- Метро Царицыно, Бакинская ул., дом 31
· ОПК РДКБ РНИМУ — работает пн-пт 8:30-12:00, без записи
- Метро Коньково, Тропарево, Юго-западная, Ленинский пр-т, дом 117
· ОПК НМИЦ ДГОИ им.Д.Рогачева @nmic_dgoi — работает пн-пт 9:00-14:00, без записи
- Метро Коньково, Тропарево, Юго-западная, Саморы Машела ул., дом 1
При себе необходимо иметь паспорт.
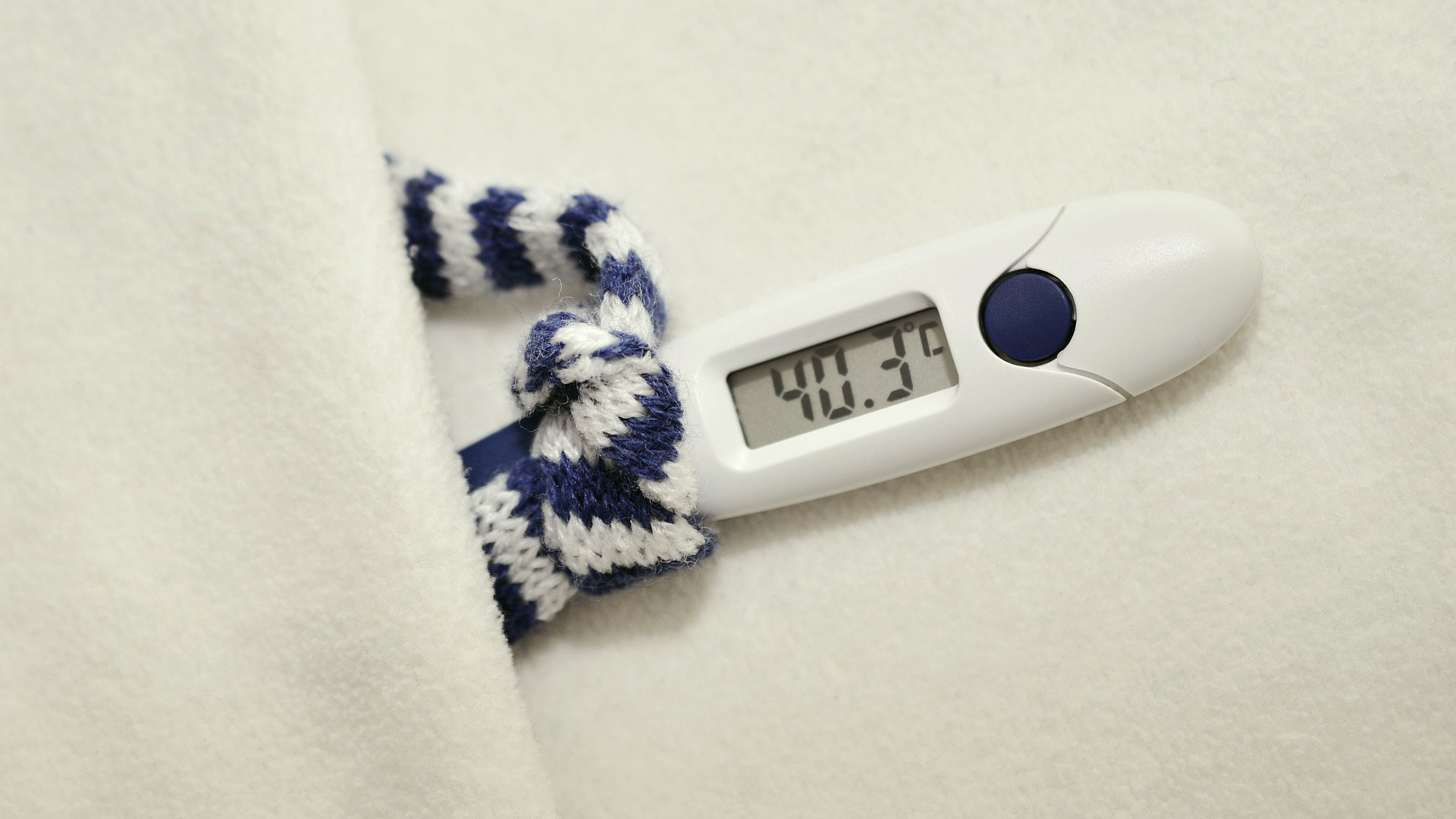
Важно: нельзя посещать отделения переливания, если у вас высокая температура, а также если вы вернулись из-за границы менее месяца назад.1.
Грызуны могут заразить организм человека опасной инфекцией. Мышиная лихорадка – как раз такой пример, который на начальных стадиях трудно определить даже специалисту. У больного появляются острые признаки ОРЗ, такие как повышенная температура, ухудшение состояния почек, интоксикация организма и внутрисосудистые свертывания в виде сгустков, блокирующих нормальную регуляцию всех систем. Если от мышиной лихорадки вовремя не начать лечение, то чрезмерный удар по пораженным органам приведет к плачевным последствиям. Так в Саратове скончалась первая в этом году жертва геморрагической лихорадки с почечным синдромом.38-летняя женщина умерла 18 мая, вскоре после госпитализации в критическом состоянии в одну из больниц Саратова.Вся необходимая помощь ей была оказана, но, несмотря на это, женщина скончалась через несколько часов после госпитализации. Проведённые исследования подтвердили диагноз — ГЛПС. Массовое поступление в Саратовские больницы пациентов с подозрением на мышиную лихорадку началось с 13 мая. К 23 мая с симптомами ГПЛС были госпитализированы уже более 250 пациентов. Резкий скачок заболеваемости специалисты связывают с циклическим ростом популяции грызунов.
Заболевание мышиная лихорадка вызывается вирусом, который провоцирует боли в пояснице, голове и мышцах, повышение температуры. Передача болезни происходит только при прямом или косвенном контактировании с грызуном-носителем. Повышенному риску подвергаются люди, проживающие или отдыхающие в сельской местности. Последствия болезни могут стать для человека очень опасными, поэтому при обнаружении симптомов важно обратиться к врачу, пройти необходимые анализы. Своевременное посещение клиники поможет начать адекватное лечение и избежать осложнений.
Что такое мышиная лихорадка
Представители грызунов часто становятся переносчиками инфекций. Мышиная лихорадка – это болезнь острого течения, вызванная вирусом, природно-очагового происхождения. По проявлениям недуг напоминает простудные заболевания с повышенной температурой, ломотой и ознобом. Однако мышиная болезнь у человека ведет к интоксикации организма, проблемам с почками и тромбогеморрагическому синдрому. Установлено, что мужчины переносят такую лихорадку тяжелее женщин. Летальный исход возможен при почечных осложнениях и несвоевременно начатом лечении мышиной болезни.
Как можно заразиться мышиной лихорадкой
Механизм передачи мышиной лихорадки основан на распространении вируса от животного к человеку. При этом грызуны являются только носителями, но не испытывают на себе симптомы болезни. Между людьми вирус не передается. Специалистам известно несколько путей, как заразиться мышиной лихорадкой:
Воздушно-пылевой – происходит вдыхание человеком мелких частичек мышиных фекалий.
Контактный – вирус попадает в небольшие повреждения на коже при соприкосновении с инфицированными предметами.
Алиментарный – человек употребляет воду или пищу, которые заражены мышиными экскрементами.
Инкубационный период
После того как пациент получил заражение, первые признаки болезни могут проявиться через 4-46 дней. В среднем инкубационный период мышиной лихорадки составляет около 1 месяца. Во время этой стадии вирус в организме человека начинает размножаться, распространяясь на большие территории. Накопление патогенныхклеток лихорадки происходит в тканях различных органов и лимфоузлах. Показатель, как скоро мышиный грипп проявит себя, зависит от работы и состояния иммунной системы человека.
Симптомы мышиной лихорадки
Клинические симптомы мышиной лихорадки зависят от стадии заболевания. Доктора выделяют 3 периода:
Начальный – имеет продолжительность менее 3 суток. На этой стадии диагностика мышиной болезни затруднена, поскольку проявления носят неспецифический характер. Симптоматика напоминает грипп. Температура телаповышается до 40 градусов, возникает озноб. Пациент жалуется на интенсивныеголовные боли, сухость во рту и общую слабость. При осмотре врач может обнаружить гиперемию кожи шеи, верхней части груди, лица, конъюнктивит. Часто одним из признаков лихорадки является появление сыпи.
Олигурический период – длится 5-11 суток. Для этой стадии так же характерна высокая температура. Ее снижение не способствует улучшению общего состояния больного. Для этого периода мышиного гриппа типично возникновение болей в поясничном отделе, которые могут иметь разную степень выраженности. У пациента начинается тошнота и рвота, возникающая несколько раз за сутки. Эти проявления не связаны с употреблением пищи или лекарств. Сопровождается состояние болями в животе, вздутиями. На этом этапе мышиный вирус поражает почки, что приводит к отекам лица, век.
Полиурический – заключается в постепенном выздоровлении: прекращении рвоты и болей, нормализации сна и аппетита, увеличении количества жидкости при мочеиспускании. При этом у пациента сохраняется ощущение сухости во рту и общей слабости, которые начинают исчезать спустя несколько дней.
Симптомы мышиной лихорадки у взрослого:
- температура около 40 градусов;
- интенсивные головные боли;
- снижение артериального давления;
- боли в глазах, расплывчатость зрения, светочувствительность;
- редкий пульс;
- появление покраснений на коже в зоне лица, шеи;
- образование мелкой сыпи на боках, подмышках;
- тошнота, рвота;
- носовые кровотечения;
- кровоизлияния глаз.
Симптомы мышиной лихорадки у детей:
- высокая температура тела (до 40 градусов);
- сильные боли в мышцах, суставах;
- частая тошнота, рвота;
- нарушение зрения;
- озноб, общая слабость;
- мигрени;
- обильные кровотечения из носа, десен.
Первые признаки мышиной лихорадки
Многие пациенты не обращают внимания на первые признаки мышиной лихорадки, поскольку они напоминают обыкновенную простуду или острое респираторное заболевание. Начало заболевания характеризуется резким повышением температуры, возникновением озноба, головных болей и общей слабости в теле. Помимо этого, может образоваться конъюнктивит, сыпь и покраснение кожи. Пациент на начальной стадии недуга, вызванного вирусом мышиной лихорадки, начинает чувствовать постоянную сухость во рту.
Часто первые проявления болезни носят менее острый характер, напоминая по симптомам небольшую простуду. В этом случае периодически возникает легкий кашель, общее недомогание, появляется сонливость. Если не обратиться к врачу за лечением, когда лихорадка только начинает развиваться, то она перейдет в более тяжелую форму, начиная стремительно прогрессировать.
Как определить мышиную лихорадку
Специалистам бывает очень сложно определить мышиную лихорадку у человека. Первым этапом диагностики является тщательный сбор анамнеза. При этом устанавливается:
Øпроисходил ли контакт с зараженным животным, имел ли место укус;
Øфакт нахождения больного в местах, где распространен вирус: поле, дача, лес;
Øсмена стадий, которыми характеризуется мышиная инфекция;
Øпризнаки геморрагической лихорадки, нарушение работы почек, интоксикационный синдром.
К лабораторным методам, которые могут помочь в диагностировании, относят:
vобщий анализ крови – помогает выявить некоторое снижение количестватромбоцитов;
vПЦР (Полимеразная Цепная Реакция) – при таком исследовании специалисты могут обнаружить в крови пациента генетические структуры, характерные для возбудителя, вызывающего мышиный тиф;
vпри олигоанурической стадии в общем анализе мочи выявятся эритроциты, белок;
vбиохимический анализ крови покажет изменения в показателях ферментов (креатина, мочевины), которые отвечают за функции почек;
vпри тяжелом течении заболевания медики производят забор крови для определения степени ее свертываемости.
Последствия мышиной лихорадки
Инфекция, вызванная вирусом лихорадки, переносчиками которой выступают крысы, мыши и другие грызуны, способна к интенсивному поражению мочевыделительной системы человека. Часто она провоцирует нарушения работы почек. Последствия мышиной лихорадки могут выражаться в следующих заболеваниях:
В период мышиной лихорадки возможно присоединение вторичных инфекций бактериальной природы, которые могут стать причиной развития тяжелых недугов:
§ кровоизлияния в мозг;
§ почечной недостаточности в хронической форме.
Прогноз заболевания будет благоприятным, если зараженный человек вовремя обратится в больницу. После проведенных обследований врач сможет установить правильный диагноз. Соответствующее лечение должно назначаться по полученным данным. Важно правильно соблюдать все предписания доктора, поскольку осложнения инфекции могут быть тяжелыми и привести к летальному исходу.
Профилактика
Снизить риск заражения вирусом поможет профилактика мышиной лихорадки. Поскольку передается недуг исключительно от животных, следует постараться избегать контакта с ними и продуктами их жизнедеятельности:
§ сделайте пищу и воду недоступными для проникновения грызунов;
§ перед каждой трапезой тщательно мойте руки;
§ если продукты повреждены мышами, ни в коем случае не употребляйте их;
§ проводите термическую обработку употребляемой пищи;
§ избегайте посещения мест скопления грызунов;
§ проверяйте жилые и нежилые помещения на наличие грызунов, если места их пребывания обнаружены, ликвидируйте их;
§ проводите дератизацию (комплексные меры по уничтожению грызунов).
Для эффективности дератизации истребительные мероприятия принято сочетать с профилактическими, направленными на создание неблагоприятных условий для гнездования и размножения грызунов, а также на их возможность проникновения в помещения. Для этого вентиляционные ходы заделывают металлической сеткой, окна подвалов и чердаков остекляют, в подвальных помещениях устанавливают электрический барьер, а придомовая территория и кормовые базы в виде мусорных станций обрабатываются ядами, если храните продукты в погребе или подвале, то тщательно проверяйте их.
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Алтай, 2006—2015 г.
Сейчас 732 гостей онлайн
Адрес: 649002, Республика Алтай, г. Горно-Алтайск, проспект Коммунистический, 173
Тел.: +7 (38822) 6-43-84
Эл. почта: 

С начала года в России почти 1,5 тысячи человек заразились геморрагической лихорадкой с почечным синдромом. Заболеваемость по сравнению с таким же периодом прошлого года выросла на 32%. Такие данные приводят в Роспотребнадзоре.
Последние новости из разных регионов нашей страны подтверждают: эта болезнь, которую в простонародье называют мышиной лихорадкой (потому что основные переносчики — грызуны), атакует всё больше россиян. Например, в Самарской области с начала года заболело уже 111 человек. В Уфе определяют самые опасные районы, чтобы население по возможности их избегало. А в Коми подсчитывают смертельные случаи за прошлый год и готовятся к нашествию болезни в этом году.
Геморрагическая лихорадка с почечным синдромом — это острая инфекция, которая поражает преимущественно почки человека. По статистике, примерно 7–10% заболевших умирают от осложнений — почечной недостаточности, внутреннего кровотечения, отёка лёгких и так далее.
По словам специалистов, лето — самый опасный период, когда люди заражаются чаще всего. Ведь встретиться с маленькими пушистыми переносчиками страшной болезни в это время года можно повсюду — в лесу, на даче, просто на улице. Причём заразиться можно не только играя с заражёнными грызунами, но даже дыша с ними одним воздухом.

Геморрагическая лихорадка с почечным синдромом — это острая инфекция, которая поражает кровеносные сосуды, а страдает от этого прежде всего работа почек. Впервые с этим заболеванием на территории России медики столкнулись в 30-х годах ХХ века. Тогда считалось, что эта лихорадка "обитает" преимущественно на Дальнем Востоке, но спустя несколько десятилетий можно констатировать, что это заболевание встречается почти по всей стране. В 2017 году более 8 тысяч россиян заболели мышиной лихорадкой.
— Геморрагическая лихорадка с почечным синдромом является заболеванием природно-очагового характера и по числу случаев среди этой категории болезней занимает первое место на территории России. Основная территория с повышенным риском заболевания — Волго-Вятский и Поволжский регионы. В мире геморрагическая лихорадка с почечным синдромом распространена в Скандинавии, Болгарии, Чехии, Франции, Корее, — рассказала терапевт сервиса OK'Doctor Роза Сердюк.
Возбудители болезни — так называемые хантавирусы. Они достаточно живучие при разной температуре — даже когда за окном "минус". Эти вирусы отличаются особой способностью из всех прочих органов поражать почки, лёгкие и слизистые оболочки (чаще всего — глаз).
А переносят эту крайне неприятную болезнь грызуны — в основном мыши и крысы. Причём не только уличные или обитающие в дикой природе — даже домашние породы могут заразиться, достаточно, чтобы их укусили инфицированные блохи или клещи.
Грызуны — латентные носители этого вируса, то есть сами они не болеют, а только заражают. Они выделяют возбудителей со слюной, фекалиями, мочой. Человеку, чтобы заразиться, не обязательно держать грызуна в руках или стать жертвой случайного нападения мыши или крысы — эта лихорадка передаётся даже воздушным путём, то есть если вдохнуть частички возбудителей. Становятся заразными еда и вода, в которой мышки оставили инфекцию — это особенно опасно, если вы обычно оставляете какие-то продукты на даче на долгое время, например, или решили напиться из непроверенного колодца.
Считается, что больше всех рискуют заразиться геморрагической лихорадкой с почечным синдромом сельхозработники, лесники — в общем, те, кто часто контактирует с природой и, возможно, непосредственно с грызунами. Но летом рискуют и дачники, особенно те, кто увлекается садоводством. Ведь возбудители болезни остаются в траве, почве и других местах, где побывали заражённые животные. Так что посадка помидоров или клубники легко может обернуться крайне неприятными последствиями.
Итак, представим, что вас укусила инфицированная мышка. Дальше болезнь будет развиваться примерно так.
Инкубационный период (то есть время, в течение которого болезнь будет развиваться в организме) в среднем длится 2–7 дней (в редких случаях может и месяц). Затем у вас резко поднимется температура до очень высоких значений (39–41°С), появится озноб, сильные головные боли, тошнота и рвота. Самый яркий признак заболевания на первых порах — воспаление глаз. Слабеет зрение, всё может видеться в красном цвете, начнётся мелькание "мушек". Затем на теле (преимущественно на груди и шее) появится красная мелкая сыпь. Всё это будет продолжаться примерно 2–3 дня.
А потом болезнь начнёт развиваться с большей интенсивностью. Температура начнёт спадать, но все остальные симптомы останутся. Кроме того, следующая стадия развития болезни принесёт самое страшное последствие — поражение почек. Появятся боли в пояснице, могут начаться носовые, желудочные, маточные (если вы — девочка) кровотечения. Кстати, неожиданные кровоизлияния, в том числе и в головной мозг, часто становятся причиной летального исхода. Этот "почечный" этап развития болезни продолжается несколько дней.
Дальше болезнь пойдёт на спад. Нормализуется сон и аппетит, исчезнут адские боли в пояснице. Вы начнёте нормально ходить в туалет (восстановится работа почек), прекратится регулярная интенсивная рвота.
Казалось бы, основные симптомы уходят и про страшные пару недель, в течение которых атаковала болезнь, можно забыть. Но на самом деле мышиная лихорадка будет держать организм в страхе ещё долгое время — вплоть до нескольких лет может сохраняться слабость, быстрая утомляемость, бессонница и повышенная потливость.
Так болезнь протекает, если инфицированный вовремя попадает в больницу, где над ним колдуют врачи при помощи необходимых лекарств и процедур (геморрагическая лихорадка лечится только в больнице!). Если же пропустить начало лихорадки или спутать её с чем-то другим (всякое бывает) и лечиться неправильно, то больного ждут очень тяжёлые осложнения: возможно развитие пневмонии, заражение крови, отёк лёгких, внутренние кровотечения и нарушение работы сердца. От всего этого, разумеется, можно умереть.
После выздоровления у человека появляется пожизненный иммунитет к геморрагической лихорадке с почечным синдромом — то есть следующая встреча с больным грызуном будет чуть безопаснее.

От геморрагической лихорадки с почечным синдромом вакцины не существует, поэтому застрахуют от болезни только элементарные методы предосторожности.
Даже если вам очень жалко мышек и крыс, с ними нужно бороться — слишком много опасных заболеваний они переносят. Поэтому, перед тем как отдыхать на даче, стоит тщательно исследовать дом и участок на наличие маленьких нежданных гостей. Если грызуны заполонили всё вокруг, разумно будет вызвать специалистов санэпидемстанции.
На совести Роспотребнадзора следить за водоёмами — чтобы там не было источников инфекции. Производители зерна должны тщательно проверять склады, чтобы максимально защитить продукты от нашествия грызунов с загрязнёнными выделениями.
И, разумеется, стоит абсолютно ограничить любые контакты с грызунами на улице — кроме геморрагической лихорадки с почечным синдромом эти пушистые создания переносят такие заболевания, как чума, бешенство и туберкулёз. Так что пускай любовь к этим животным у вас будет на расстоянии или с разрешения ветеринара или санинспектора.

Донорская кровь – продукт весьма востребованный. Переливания крови или ее компонентов требуются большинству пациентов с травмами, ожогами, во время восстановления после операции, особенно пересадку органов и кесарево сечение.
Кроме того, есть ряд заболеваний, при которых необходимо переливание крови, плазмы или определенных клеток крови.
Ситуация осложняется рядом факторов:
- В России катастрофически не хватает доноров. При норме ВОЗ в 40 доноров на каждую тысячу населения, в России этот показатель составляет всего 14 человек.
- При первой сдаче кровь находится на карантине несколько месяцев. Только в том случае, если при повторном анализе в ней не обнаружат ВИЧ и другие опасные инфекции, донорскую кровь можно будет переливать пациентам. По этой причине всплеск донорства после масштабных аварий ситуацию кардинально не меняет.
- Не всегда в наличии есть кровь нужной группы. Например, четвертую отрицательную найти весьма проблематично: в мире проживает всего 13% людей с IV группой, из них люди с отрицательным резусом составляют от силы пару процентов.
Для чего используется донорская кровь?
В чистом виде ее переливают довольно редко. В основном пациентам требуются отдельные компоненты и препараты на основе человеческой крови. Поэтому после забора ее разделяют на компоненты.
| Компонент | Когда и как используется? |
| Цельная кровь | Востребована при большой кровопотере в результате травм или оперативный вмешательств |
| Плазма | Необходима пациентам с ожогами, ослабленным и людям со сниженным иммунитетом. Плазма содержит много питательных компонентов и антител, поэтому фактически может стать заменой иммунной системы для тех, кто длительное время принимал иммуносупрессоры, или у кого ослаблен иммунитет после серьезного лечения. |
| Эритроциты | Красные кровяные клетки. Необходимы пациентам с анемией, онкологическими заболеваниями крови и костного мозга. Эритроциты можно сдавать как отдельный компонент. Обычно для донации красных кровяных клеток выбирают доноров-мужчин с крепким телосложением. |
| Тромбоциты | Клетки, ответственные за свертываемость крови. Их переливают пациентам с гемофилией, а также прошедшим курс химиотерапии. |
| Гранулоциты | Разновидность лейкоцитов – белых кровяных клеток. Переливают пациентам с тяжелыми инфекциями и инфекционными осложнениями. Гранулоциты не хранятся долго: их можно перелить только в течение нескольких часов после донации. |
Кто такие доноры?

Это люди, которые добровольно жертвуют свою кровь кровь или ее компоненты для переливания другим людям.
Существует также понятие аутодонорства – компоненты отбираются у самого человека перед курсом лечения или плановой операцией.
После вмешательства организм ослаблен, чужие клетки – большой стресс для него. Поэтому доктора настаивают на переливании собственного донорского материала пациента в тех случаях, это возможно.
Доноры бывают разовыми и постоянными. Первые сдают кровь однократно – помощь необходима родственнику, знакомому или в качестве помощи пострадавшим в масштабной аварии. Постоянное донорство предполагает несколько сдач в год.
В среднем в организме человека находится от 4,5 до 5,5 литров крови. Ее объем увеличивается и уменьшается при колебании массы тела. За одну процедуру можно взять не более 12%. Обычно порция составляет 450 мл.
Преимущества донорства:
- Регулярные бесплатные обследования – донорам они проводятся в обязательном порядке,
- Социальные привилегии и льготы,
- Возможность получить внеочередную медицинскую помощь,
- Польза для здоровья. Кровь регулярно обновляется, при этом организм сжигает калории, сосуды поддерживаются в тонусе,
- Возможность помочь другим людям и спасти чью-то жизнь.
Но в жизни донора есть и ограничения: им необходимо вести здоровый образ жизни, отказаться от вредных привычек, правильно и полноценно питаться, заниматься спортом, тщательно следить за здоровьем, не принимать медикаменты без надобности.
Кто может стать донором и с какого возраста можно сдавать кровь?
Обычно для сдачи на донорство допускаются люди старше 18 лет. В России присутствует возрастной ценз плюс требование, чтобы человек был гражданином страны. В других странах разрешено сдавать кровь и компоненты с 16-17 лет.
Требования к донору:
- Возраст более 18 лет,
- Наличие паспорта гражданина России,
- Минимальный вес – 50 кг,
- Отсутствие заболеваний крови, перенесенных опасных инфекций, онкологии,
- Отсутствие необходимости постоянного приема медпрепаратов,
- Женщине необходимо пройти обследование гинеколога, чтобы исключить беременность и наличие инфекций. В дальнейшем женщине-донору нужно регулярно проходить профилактические осмотры,
- Общий уровень здоровья.
При первой сдаче проводится комплексный анализ. Контрольный забор производится через 6 месяцев. Если оба раза показатели в норме, человек пригоден для донорства.
Женщины могут сдавать кровь не более 4 раз в год, мужчины – не более 5.
Максимальный возраст донора 60 лет. В сильно преклонном возрасте абсолютное здоровье – большая редкость. Гипертония, которая диагностируется у большинства российских пенсионеров, является одним из противопоказаний к сдаче донорской крови.
Кому нельзя быть донором?
Список противопоказаний довольно большой. Люди с серьезными заболеваниями крови, онкологией, инфекциями не могут сдавать кровь для донорства вообще. Кроме того, бывают ситуации, когда человек имеет временный отвод от донорства (сроком от месяца до трех лет) – по причине перенесенных заболеваний и других вмешательств.
В некоторых случаях противопоказания могут быть условными. Например, если идет речь о неотложном спасении жизни близкого родственника, с которым имеется полная совместимость – но у потенциального донора есть временный отвод. При отсутствии альтернативы врач может взвесить все за и против и сделать исключение, если потенциальный риск не высок.

Низкий или очень высокий рост не является противопоказанием – за исключением случаев, если он обусловлен заболеванием, при котором человек регулярно принимает гормональные препараты.
Вес менее 50 кг является противопоказанием. Такие люди тяжелее переносят потерю крови, даже незначительную. Избыточный вес тоже накладывает ограничения: обычно он связан с неправильным образом жизни или гормональным дисбалансом, которые отражаются на состоянии и составе кровяных клеток.
Временные противопоказания

Они действуют в том случае, если в жизни потенциального донора были ситуации, которые могли вызвать негативные изменения в составе крови.
После определенного отрезка времени и дополнительного обследования они снимаются, и человек может сдавать кровь.
К временным ограничениям относятся:
- Перенесенные неопасные инфекции без осложнений,
- Плановые и внеплановые операции,
- Татуировки, пирсинг, иглоукалывание,
- Отравления и интоксикации,
- Обострение хронических заболеваний, которые в стадии ремиссии не являются противопоказанием,
- Прививки,
- Женщинам в России нельзя сдавать кровь в период менструации. Во многих странах это ограничение не действует,
- Ухудшение показателей крови – до стабилизации состояния здоровья.
Временные противопоказания к сдаче крови для постоянных доноров
| Причина | Срок отвода |
| ОРВИ, грипп | 1 месяц после полного выздоровления |
| Татуировки и пирсинг | 1 год, допуск после контрольного анализа |
| Удаление зуба (без осложнений и присоединенной инфекции) | 10 дней |
| Роды | 1 год после родов, 3 месяца после остановки лактации |
| Прививки | От 10 дней до года |
| Посещение стран с неблагоприятной инфекционной ситуацией | От 1 до 3 лет с периодическим контролем показателей крови |
| Снижение уровня гемоглобина | 6 месяцев |
В день сдачи крови донора могут отстранить, если:
- Он явился на процедуру в состоянии алкогольного или наркотического опьянения,
- У него температура и симптомы лихорадки,
- Накануне он принимал медикаменты,
- Употреблял жирную или острую пищу,
- Не завтракал перед процедурой.
При каких заболеваниях никогда нельзя быть донором?
Ограничения распространяются на:
- Активные заболевания, острые и хронические.
- Перенесенные в прошлом, но в крови содержатся компоненты, которые могут привести к заражению реципиента.
Полным противопоказанием к донорству является наличие:
- ВИЧ и СПИДА,
- Туберкулеза в любой форме,
- Инфекционных кожных заболеваний, в т.ч. нельзя сдавать кровь при псориазе,
- Болезней сердца и сосудов,
- Нарушений свертываемости крови, заболевания органов кроветворения,
- Онкопроцессов (в том числе перенесенных),
- Астмы,
- Алкоголизма, наркомании,
- Психических заболеваний,
- Язвенной болезни,
- Заболеваний печени, в т. к. цирроза,
- Гепатитов,
- Заболеваний почек,
- Перенесенных операций по удалению жизненно важных органов,
- Необходимости постоянный прием гормональных препаратов,
- Гнойных воспалительных процессов,
- Паразитарных заболеваний,
- Инфекций, передающихся половым путем.
Появление этих заболеваний у постоянного донора – причина для пожизненного прекращения сдачи крови, независимо от донорского стажа.
Ограничения для мужчин
Не разрешено сдавать кровь мужчинам, которые:
- Ведут нездоровый образ жизни,
- Регулярно курят или употребляют алкоголь,
- Перенесли венерические болезни,
- Имели гомосексуальные контакты. Это связано с риском инфицирования и без того ослабленного организма пациента вирусами иммунодефицита и гепатита С, которые распространены среди гомосексуальных мужчин.
Недостаточная или избыточная масса тела, прием стероидов также ограничивают возможность мужчины выступить в качестве донора.
Противопоказания у женщин
Женщины могут быть донорами наравне с мужчинами, но физиологических противопоказаний у них намного больше. В первую очередь ограничения касаются тех, чей вес менее 50 кг, артериальное давление ниже 90/60.
Перенесенные операции по удалению матки или яичников вследствие воспаления, новообразований, являются полным противопоказанием.
Нельзя сдавать кровь женщинам, в анамнезе которых числится эндометриоз. Анемия может являться временным ограничением: при нормализации уровня гемоглобина сдавать кровь можно.
| Причина | Срок отвода |
| Менструация | 5 дней от начала цикла |
| Беременность | На весь период |
| Роды | 1 год |
| Лактация | 3 месяца после прекращения |
| Аборт | полгода |
Могу я сдать кровь после удаления зуба?
Если удаление зуба не сопровождается продолжительным нагноением, сдавать кровь можно через 10 дней после операции. Эта процедура является хирургической операцией, которая сопровождается потерей крови и риску инфицирования.
Видео
Читайте также:


