На трапециевидной мышце шишка слева что это может быть
Миозит – это заболевание, поражающее мышечные ткани, при котором образуются в них болезненные узелки. Существует несколько причин, по которым возникают такие твердые образования. Заболевание охватывает разные группы мышечной ткани. Но при этом симптомы у недуга одни и те же: локальная боль в пораженной области, с постепенным ее усилением.

Причины
Воспалительный процесс в мышечной ткани может начаться по разным причинам. Различают острую и хроническую форму заболевания. В первом случае инфекционные агенты или токсины попадают в мышечную ткань либо воспаление начинается из-за перенапряжения, переохлаждения или травмы. Хроническая форма может возникнуть на фоне острой при отсутствии лечения.
В некоторых случаях хронический тип недуга образуется сразу после перенесенного инфекционного заболевания.
Формы заболевания

Из-за причин возникновения воспаления выделяют несколько видов. В зависимости от типа заболевания будут проявляться соответствующие симптомы.
Такая форма воспаления возникает в результате перенесенного гриппа, энтеровируса. Также недуг может быть спровоцирован бруцеллезом, сифилисом, туберкулезом.
Пациент испытывает выраженную мышечную боль и общую слабость.
Если у больного воспаление возникло на фоне перенесенного лептоспироза, то оно имеет достаточно специфические симптомы.
Локализация болевых ощущений происходит в голенях, точнее, в икроножных мышцах. При движении боль усиливается. Но обычно всего неделя понадобится, чтобы боль в голенях прошла.
Это причины возникновения негнойного миозита. Если же в мышцах образуются гнойно-некротические очаги, то, скорее всего, воспаление вызвано хроническими гнойными процессами в организме. В этом случае миозит симптомы имеет более выраженные: боль проявляется сильнее, отек в месте воспаления, общее состояние пациента плохое, с лихорадкой и ознобом.
Такая форма заболевания возникает в результате жизнедеятельности паразитов в мышцах. Продукты, выделяемые гельминтами, обуславливают токсико-аллергическую реакцию, которая реализуется в виде воспалений.
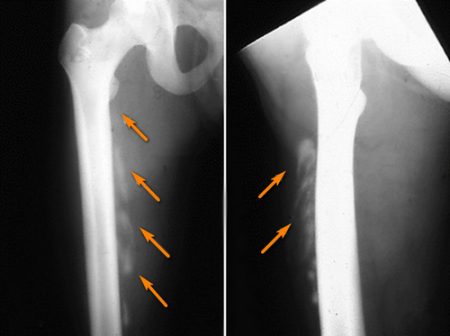
Такой вид болезни встречается не часто, но представляет собой серьезную болезнь. Оссифицирующий миозит – это особая форма заболевания. При этой патологии соли калия откладываются в мышечной ткани.
Возникнуть оссифицирующий миозит может по разным причинам, в зависимости от них выделяют несколько видов недуга.
После полученной травмы мышечная ткань может окостенеть. Острые повреждения, вызывающие травматический оссифицирующий миозит, включают:
- перелом;
- вывих;
- ушиб;
- растяжение.
Помимо вышеперечисленных повреждений, нередко вызывают травматический миозит и незначительные повреждения, которые носит регулярный характер. Риску подвержены спортсмены и люди некоторых профессий (машинистки, пианисты).
Эта форма заболевания передается по наследству и обычно приводит к серьезным нарушениям в работе опорно-двигательного аппарата. Первые симптомы возникают в младенчестве и постепенно развиваются. Миозит у детей и подростков приводит к инвалидности. В конечной стадии такой оссифицирующий миозит становится причиной окостенения глотательных и дыхательных мышц, приводящих к смерти пациента.
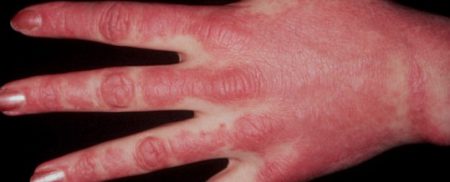
Точные причины такой формы недуга неизвестны. В качестве версии врачи выдвигают вирусные заболевания или же генетическую предрасположенность. При этом есть ряд факторов, которые играют роль пускового механизма. К ним относят: простуда, переохлаждение, стрессовые ситуации, инфекционные заболевания, продолжительное пребывание под солнечными лучами.
При дерматомиозите поражаются не только мышечные ткани, но и кожные покровы.
Появляется красная или фиолетовая сыпь, локализующаяся на руках, лице, верхней части туловища. Помимо этого у пациента наблюдается субфебрильная температура, слабость, боль в мышцах.
Это заболевание поражает несколько групп мышц, затрудняя движение пациента. Мышечные ткани постепенно атрофируются.
Недуг может поражать разные группы мышц.
В зависимости от места расположения различают несколько видов этого заболевания. Среди всех известных форм чаще всего встречается миозит шейных мышц, а реже всего возникает воспаление в мышцах голени.
Достаточно многих людей поражает такая форма недуга. Миозит шейных мышц не только самое распространенное заболевание такого рода, но и достаточно опасное. Шейный миозит затрагивает и височную часть, область головы и шейные позвонки, многие пациенты ощущают боль в этих зонах.
Шейный миозит может распространиться на мышцы пищевода и нарушить способность глотания пищи, а также затруднить дыхание.
Если шейный миозит не лечить, то пациенту становится трудно удержать голову, она будет постоянно падать на грудь.
Миозит шеи нередко возникает по причине переохлаждения. Еще такое воспаление могут спровоцировать простуды, чрезмерное напряжение мышц или неудобное положение тела. Самый обычный сквозняк может вызвать миозит мышц шеи.

Такая форма недуга встречается нечасто. Образуются болезненные узелки в основном при переутомлении мышц. Например, работа стоматолога, вынуждающая его стоять в неудобной позе. В результате возникает слабость, несильные боли, спазмы, чувство онемения в утренние часы. Если работу, вызвавшую миозит грудной клетки не прекратить, то симптомы усилятся.
Миозит грудной клетки может распространяться на руки, плечи и шею.
Воспаление, поражающее мышечные ткани голени, возникает очень редко. Его появление может стать серьезной проблемой для пациента, ведь в голенях возникает сильная слабость, в некоторых случаях даже влекущая невозможность передвижения. Дело в том, что мышца, расположенная в задней части голени, стабилизирует тело при ходьбе и беге.
Болезненность в голени может возникнуть после полученной травмы, перенапряжения или простуды.
Если в мышцу голени попала инфекция, то это чревато гнойным миозитом, для которого характерно повышение температуры, озноб и напряжение в пораженных участках.
На ранних стадиях недуг легко лечится физиотерапией и массажем голени. Кроме того, важно выявить первопричину, которая вызвала такое воспаление в голени, и проводить соответствующую терапию.
Несложно догадаться по названию, что локализация воспалений проходит в мышцах спины. Болезненные узелки могут возникнуть по множеству причин, начиная от травмы и заканчивая паразитами. Нередко миозит спины становится результатом профессиональной деятельности у операторов ПК или водителей, вынужденных продолжительный период находиться в неудобном положении.
Спровоцировать миозит мышц спины способны и другие заболевания, такие как остеохондроз или сколиоз.
Миозит мышц спины – достаточно распространенное заболевание у беременных, ведь нагрузка эту часть их тела существенно увеличивается при ежедневном росте плода.
В зависимости от конкретной мышцы, в которой возник миозит спины, можно выделить:
В том случае заболевание проявляется сильной болью в мышечных тканях поясничного отдела, которая усиливается в положении стоя или при наклонах. Поясничный миозит вызывает уплотнение мышц и их болезненность при пальпации.
Поясничный миозит – это одна из наиболее частых причин, вызывающих болевые ощущения в этой области.
Трапециевидная мышца – это одна из мышц спины, которая нередко поражается болезненными узелками.
Также иногда воспаляются околопозвоночные или надлопаточные мышцы.
Лечение
Если болезнь вызвана аутоиммунной реакцией организма, то врач должен назначить глюкокортикоиды и иммуносупрессоры. Такая терапия может продолжаться достаточно долго.
Для непосредственного лечения воспалительного процесса в мышечных тканях используются различные методы и средства.

Само воспаление снимается нестероидными противовоспалительными препаратами. Они же позволяют снизить болевые ощущения. Эти препараты могут быть выписаны врачом в форме таблеток или уколов: диклофенак, ибупрофен, нурофен. А также по назначению врача могут быть совмещены с уколом витаминов группы B.
Это одна из наиболее эффективных мер для снятия боли – новокаиновая блокада. Укол или несколько инъекций вводятся в самые болезненные участки пораженных мышц. Результат от укола новокаина с кортикостероидным гормоном заметен мгновенно – снижается воспаление и исчезает боль.
Для местного применения часто используется мазь или гель. Согревающая мазь способствует снижению боли и мышечного спазма. Легкий самомассаж в домашних условиях, с помощью которого наносится мазь, имеет дополнительный эффект улучшения кровотока в пораженной области.
Среди мазей наиболее популярны Вольтарен, Фастум-гель, Диклофит и другие. Также для местного применения используют специальные пластыри.

Для пациента, страдающего от такого воспаления мышц, массаж может стать эффективным методом избавления от спазма и воспаления. Ускорение кровотока способствует быстрому выводу токсинов, скопившихся в воспаленном отделе.
Однако, следует помнить, что в случае гнойной формы заболевания массаж делать нельзя. Поэтому обязательна консультация врача для назначения таких процедур.
При некоторых видах недуга, например, при воспалении каких-либо мышц ноги (голени или бедра), часто назначается лечебная физкультура. Как правило, на 3–0 день после начала терапии врач назначает выполнение легких упражнений, интенсивность которых возрастает постепенно.
При этом важно разогреть мышцы до начала тренировки и не допускать резких движений, поэтому лучше проводить лечебную гимнастику не в домашних условиях, а под руководством инструктора.
Для внедрения анестезирующего препарата непосредственно в поврежденные ткани достаточно часто используют физиотерапию. Достичь желаемого эффекта можно с помощью воздействия магнитного поля или электрических импульсов.
В домашних условиях особенно при острой форме заболевания важно обеспечить больному постельный режим. Как минимум необходимо обездвижить поврежденную область. Также для скорейшего выздоровления пациента врач может посоветовать соблюдение диеты. Она включает в себя отказ от алкоголя, острой, жирной и соленой пищи. При этом стоит увеличить в рационе продукты, содержащие большое количество витаминов E и B:
- бобовые;
- листья салата;
- кукуруза;
- облепиховое и подсолнечное масло;
- сельдерей.
Миозит при неправильной или несвоевременной терапии может трансформироваться в хроническую форму, вызывая регулярные новые приступы. Важно при боли, возникающей в мышцах, обратиться к врачу для выявления первопричины и определения формы недуга. В зависимости от проявляющихся симптомов и проведенных исследований врач назначает лечение, это может быть медикаментозная терапия, массаж или другие назначения.
При нетяжелых формах и раннем обращении в больницу пациент может избавиться от болезненных узелков в мышцах всего за несколько дней.
Медицинский эксперт статьи

Боль в трапециевидной мышце – это один из самых распространенных болевых синдромов, именно в этой зоне чаще всего возникают точки перенапряжения. Трапециевидную мышцу не случайно называют одной из самых уязвимых, по статистике миалгия в этой зоне занимает второе место, уступая первенство болям в пояснично-крестцовом отделе позвоночника.
Мышца состоит из разных по структуре волокон и слоев, из которых верхний формирует плечо, управляет его движениями, средний слой несет ответственность за подвижность лопатки так же, как и нижние мышечные волокна. Перенапряжение, спазм или напротив, слабость в этих структурах провоцируют болевое ощущение в трапециевидной мышце.

[1], [2], [3]
Причины боли в трапециевидной мышце
Чаще всего причины болевого симптома в воротниковой зоне связаны с перенапряжением мышц, реже с их растяжением в результате интенсивных тренировок. Не секрет, что накачать трапециевидную мышцу и создать впечатляющий шейно-плечевой рельеф стремятся многие представители сильного пола. Порой, не рассчитав свои ресурсы, мышца подвергается излишней нагрузке, ее волокна травмируются, возникает боль.
В целом, причины боли в трапециевидной мышце мало чем отличаются от типичных факторов, провоцирующих миалгию, и могут быть такими:
Фактор, причина, вызывающая боль
Перерастяжение трапециевидной мышцы
Недостаточный разогрев перед тренировкой, резкие движения головой, шеей, подъем тяжести в рывке, в том числе в спорте (штанга). Болевой симптом четко связан с провоцирующим фактором
Контузия мышцы (ушиб)
Типичная травма спортсменов. Боль в мышцах возникает после сформировавшейся гематомы, которая активизирует миофасицальную триггерную точку
Тендинит сухожилия, мигелоз (болезненные уплотнения)
Дегенеративный процесс в сухожильных, хрящевых тканях в месте крепления трапециевидной, ромбовидной мышц к остистом отросткам позвонков (шейный отдел). Заболевание чаще всего провоцируют спортивные перегрузки
Постоянная травматизация трапециевидной мышцы
Выполнение монотонных движений – поворотов головы, движения шеи, плечевого пояса, лопаток. Стереотипное хроническое перенапряжение свойственно некоторым профессиям, видам искусства (танцоры, гимнасты). Также травматизация возможна при постоянном ношении тяжелых сумок, рюкзаков (туристы, путешественники)
Статическое напряжение, позное перенапряжение
Постоянное положение тела в антифизиологической позе, чаще сидя, вытянувшись вперед (водители, офисные работники) или наклонив голову (телефонисты). Также причиной может быть аномалия анатомического строения скелета, нарушение осанки, сколиоз
Воздействие температурного фактора, чаще переохлаждения
Переохлаждение не только провоцирует спастическое напряжение трапециевидной мышцы, но также может провоцировать миозит – воспаление мышечной ткани
Тревожное, депрессивное состояние, стресс вызывают общее перенапряжение мышц, чаще мышц шеи и сопровождаются ГБН – головной болью напряжения. Боль в мышце может сохраняться даже после устранения провоцирующего тревожного фактора
Кроме того, причины боли в трапециевидной мышце могут быть связаны с вертебральными патологиями, травмами – протрузией, грыжей межпозвоночных дисков, ушибом позвоночника, фасеточным синдромом.

[4], [5], [6], [7], [8], [9]
Симптомы боли в трапециевидной мышце
Признаки и симптомы боли в трапециевидной мышце – это описание типичных миофасциальных болей.
- Боль ноющего характера, вызывает ощущение давления на плечи.
- Боль носит постоянный характер, стихает только после адекватного лечения, расслабления мышц.
- Боль в трапециевидной мышце часто отражается в плечи, вверх – в шею, основание черепа, может спровоцировать ГБН – головную боль напряжения.
- Боль в трапециевидной мышце может ограничивать объем движений головы, повороты шеи, реже движения рук.
- При пальпации напряженной мышцы боль усиливается, но потом быстро стихает.
Следует отметить, что musculus trapezius (трапециевидная мышца) – это наиболее типичная зона локализации триггерных точек при миофарсциальном синдроме, а ощущения и болевые проявления зависят от вида мышечных волокон мышцы.
Как проявляются симптомы боли в трапециевидной мышце?
- ТТ – триггерные точки в верхнем слое мышцы проявляются болевыми ощущениями в шее, у самого основания черепа. Боль может ощущаться как головная, часто она отражается в висках, в зоне уха. У больного формируется характерная поза – поднятые вверх плечи с наклоном шеи в сторону напряжения. Человек невольно стремится расслабить мышцы, постоянно их растирает рукой, совершает типичные вращательные движения головой.
- ТТ в среднем слое мышечных волокон как боль проявляется реже, она провоцирует ноющую, жгучую боль в области между лопатками. Боль усиливается при движении рук вперед, особенно при необходимости удерживать предметы на вытянутых руках (официанты, водители). Человек приобретает характерную для повреждения трапециевидной мышцы сутулую осанку.
- Триггерные точки в нижнем слое трапециевидной мышцы проявляются стягивающей, давящей болью внизу шеи, ближе к плечам, часто одно плечо выше другого.
Кроме того симптоматика мышечных болей в трапециевидной мышце может маскироваться под признаки лицевой невралгии, особенно когда МФБС – миофасциальный болевой синдром локализуется в верхних пучках мышцы.
Диагностика боли в трапециевидной мышце
Диагностика синдромов мышечной боли, прежде всего, должна исключать воспалительные и угрожающие жизни патологии, а также компрессионные корешковые синдромы, вертеброгенные факторы и спинальную патологию. Кроме того боль в трапециевидной мышце довольно часто похожа на симптомы мигрени, сосудистых заболеваний головы, невралгии лицевых нервов, которые также следует дифференцировать при обследовании.
Наиболее значимыми считаются критерии воспроизводимости боли и определение триггерных точек, которые в 70% подтверждают миофасциальный характер симптома в трапециевидной мышце.
Также для выявления первопричины болевого симптома используются специфические мышечные тесты:
- Тест на выявление сопротивления, силы верхних пучков трапециевидной мышцы. Больного просят поднять плечи вверх, при этом врач давит на них вниз, одновременно пальпируя напряженную мышечную ткань.
- Тест, выявляющий уровень силы средних пучков мышцы. Больной двигает плечами назад, врач оказывает сопротивляющее давление, пальпируя мышцу.
- Тест на выявление уровня тонуса в нижней части мышцы. Больной поднимает руку и выполняет ею движение назад. Доктор пальпирует мышцы, оказывая тестовое сопротивление движению руки.
Диагностика болевых мышечных синдромов напрямую связана с тщательным клиническим анализом полученных при тестах и пальпации сведений.

[10], [11], [12], [13], [14]
Лечение боли в трапециевидной мышце
Как правило, лечение боли в мышцах – это мануальные методики, которыми часто пользуются ортопеды, вертебрологи. В последних исследованиях, касающихся миогенных болей, отмечено, что мануальные техники воздействуют в большей степени только на укороченные, сокращенные мышцы. Это действительно купирует симптом, но не устраняет этиологический фактор. Таким образом, аномалии биомеханики плечевого отдела сохраняются и со временем провоцируют рецидив боли за счет нового компенсаторного перенапряжения мышц. Особенно это касается воздействия на дельтовидную мышцу, расслабление которой провоцирует функциональную перегрузку трапециевидной мышцы. Именно по этой причине врачи пытаются найти новые, более результативные алгоритмы, предполагающие стойкий результат при лечении боли в трапециевидной мышце.
Предлагаем один из вариантов комплексной терапии болевого симптома с учетом взаимосвязи плечевого пояса с другими частями тела через рефлексы (сухожильные, дыхательные, рефлекс походки и другие), а также с учетом неизбежного психоэмоционального фактора. Лечение боли в трапециевидной мышце не случайно начинается с восстановления эмоциональной сферы, так как по статистике в 85% случаев миалгия сопровождается угнетенным, депрессивным состоянием.
- Психоэмоциональная коррекция. Великолепный релаксирующий результат дает ароматерапия при условии, что у пациента отсутствует аллергия. Эффективны дыхательные техники, метод аутогенной тренировки.
- Коррекция дыхательной функции, дыхательной диафрагмы. Установлено, что одновременное форсированное диафрагмальное дыхание и массаж плечевого пояса снимают боль значительно быстрее и намного результативнее, чем прогревания, компрессы, растирание наружными противовоспалительными препаратами.
- Коррекция сосудистых нарушений головного мозга. Чаще всего назначаются ноотропные препараты растительного происхождения, комплекс аминокислот.
- Проведение щадящей висцеральной мануальной терапии.
- Мануальная терапия функциональных блоков позвоночного столба.
- Мануальная терапия пояснично-крестцовой зоны, как взаимосвязанного участка (рефлекс походки).
- Коррекция аккупунктурного дисбаланса, иглорефлексотерапия.
- Обучение пациента самостоятельному выполнению упражнения на расслабление, растяжение мышц (постизометрическая релаксация).
При миофасциальном синдроме лечение должно быть направлено на разрушение патологической зоны напряжения в триггерной точке. Исключаются все провоцирующие статичную перегрузку позы, проводится коррекция осанки, рекомендуется использование специальных выпрямляющих корсетов. При сильном болевом симптоме назначается механическое разрушение ТТ с помощью инъекций (лидокаин, новокаин).
Медикаментозное лечение назначают только по показаниям, применяются миелорелаксанты, разрушающие патологическую связь спазма с болью.
Результативность терапии зависит от своевременного обращения больного человека к врачу, а также от его ответственного выполнения всех назначений.
Как предотвратить боль в трапециевидной мышце?
Кроме того, превентивными мерами, предупреждающими миалгию в плечевом поясе, могут быть такие действия:
- Систематическая поддержка физической активности, занятия спортом, фитнесом.
- Регулярные разминки при работе, связанной с однообразным положением тела.
- Массаж воротниковой зоны, в том числе самомассаж.
- Периодические диспансерные осмотры, прохождение комплексных обследований не реже, чем раз в год.
- Коррекция осанки и походки, избавление от сутулости либо самостоятельно, либо с помощью массажиста, специального корсета.
- Подбор эргономичной, удобной мебели – стол, стул.
- Просмотр телепередач, работа за компьютером на расстоянии, не напрягающем ни глаза, ни мышцы плечевого пояса.
В целом боль в трапециевидной мышце, несмотря на свою распространенность, не является угрожающим жизни синдромом. Однако постоянное, хроническое перенапряжение мышечной ткани может привести к головной боли, депрессивному состоянию, снижению продуктивности труда. Поэтому чем раньше напряженные мышцы воротниковой зоны получат адекватную помощь, тем быстрее восстановится нормальный ритм и качество жизни.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Уплотнение в мышце может являться триггерной точкой, которая вызывает боль при миофасциальном синдроме. Эти места трудно поддаются расслаблению и могут доставлять огромные страдания человеку. Болезненные уплотнения в мышцах могут быть результатом неправильно поставленной инъекции, введения раздражающего вещества, образования внутренней гематомы, несогласованной работы миоцитов.
При появлении боли и уплотнений в мышцах необходимо как можно быстрее обратиться к врачу. При длительном нарушении иннервации и микроциркуляции лимфатической жидкости и крови могут наблюдаться различные нарушения, в том числе и трофические. Последствия могут быть очень тяжелыми. Напрмиер, если уплотнение возникло после тяжёлой физической нагрузки, то не исключено травматическое нарушение целостности мышечных волокон в толще мускула. Это состояние чревато образованием гематомы. Скопление капиллярной крови спровоцирует воспалительную реакцию и оседание большого количества фибрина. Этот белок является природным клеем – он восстанавливает целостность ткани. Но при его оседании образуется грубая келоидная ткань в виде рубцов. Именно такой келоидный рубец в толще мышцы может быть уплотнений.
При его появлении нарушается функция мышцы: любые сократительные движения приводят к возникновению выраженного болевого синдрома. По мере нарастания физической нагрузки место, деформированное рубцом, может подвергаться дальнейшим разрывам. В результате этого патологического процесса может произойти полный разрыв мышцы.
Правильно проводимая реабилитация после травмы может предупредить риск подобного патологического изменения мышечной ткани. Поэтому важно при наличии любого уплотнения в мышцах своевременно обращаться за медицинской помощью. В нашей клинике мануальной терапии для каждого пациента предлагается первичная бесплатная консультация. В ходе приема доктор проведет осмотр и установит причину образования болезненного уплотнения в толще мышцы. Затем будет разработан курс лечения, который позволит воздействовать на заболевание, а не на его симптомы.
Причины уплотнений в мышцах
Основные причины уплотнений в мышцах связаны с нарушением целостности тканей. Любая мышца состоит из миоцитов. Эти клетки богато иннервированы сенсорными и моторными типами аксонов. С помощью этого нервного волокна проводится импульс. Сенсорные волокна собирают информацию о воздействии на мышцы и передают её в структуры головного мозга. После анализа и обработки двигательный церебральный центр передает по моторным типам аксонов сигнал в миоциты о том, какое движение необходимо осуществить. Так осуществляют все движения человеческого тела.
Кровоснабжение миоцитов осуществляется с помощью разветвленной капиллярной сети. К каждому миоциту подходит отдельный капилляр. Также миоциты обладают уникальной способностью – они накапливают гликоген и таким образом участвуют в углеводном обмене человеческого организма. В случае выраженной физической нагрузки гликоген высвобождается из клеток мышц и расходуется как дополнительный источник энергии. При недостаточно высоком уровне сахара крови гликоген высвобождается и поступает в кровь, выравнивая гликемический баланс.
Потенциальные причины уплотнений в мышцах могут негативно воздействовать не только на миоциты, капилляры и нервные окончания аксонов. Мышца покрыта соединительной тканью (фасцией, которая на концах переходит в сухожилие. Оно отвечает за крепление мышцы к костной ткани. Поражения могут возникать в фасции и сухожилии. Самостоятельно определить локализацию уплотнения достаточно трудно. Для этого нужно отлично знать анатомию опорно-двигательного аппарата человека.
Причины возникновения уплотнений и болезненности в мышцах могут включать в себя:
- нарушение иннервации – при неправильном проведении нервного импульса часть миоцитов не успевает вовремя отреагировать;
- нарушение кровоснабжения – на фоне ишемии возникает изолированный очаг асептического воспаления;
- скопление капиллярной крови или лимфатической жидкости в скрытой полости, образовавшейся на фоне ушиба, разрыва тканей;
- образование рубцовой ткани после травмы или воспалительного процесса;
- гельминтоз;
- инородное тело, попавшее в мягкие ткани во время ранения.
При некоторых заболеваниях уплотнения в мышцах могут быть признаками их повышенного напряжения. Так, остеохондроз позвоночника при обострении и ущемлении корешкового нерва всегда сопровождается синдромом натяжения мышечных волокон. Таким образом организм пытается компенсировать недостаточную амортизационную способность поврежденных межпозвоночных дисков.
Другими потенциальными причинами возникновения уплотнений в мышцах могут быть рубцовые деформации окружающих их соединительных тканей (фасции, сухожилия, связки и т.д.). Для диагностики применяются методы рентгенографического, ультразвукового и магнитно-резонансного топографического исследования.
Уплотнение на мышце шеи сзади
Уплотнение мышцы на шее может быть связано с её перенапряжением, травмой, развитием внутренней гематомы. Напряжение задних мышц шеи также характерно для некоторых форм энцефалита и других опасных инфекций, поражающих структуры головного мозга.
При диагностике следует исключать следующие опасные заболевания:
- лимфаденопатию, возникающую на фоне онкологических и инфекционных процессов в организме человека;
- краснуху и эпидемический паротит;
- опухоли мышечной ткани и расположенной рядом с ней соединительной;
- смещение тела позвонка с его разворотом (в этом случае в качестве уплотнения прощупывается расположенный не на своем месте остистый отросток;
- осткольчатый перелом дугообразного отростка позвонка;
- разрыв мышечной ткани с образованием полостной гематомы;
- расширение кровеносного сосуда в виде аневризмы
Болезненное уплотнение на мышце шеи сзади может быть клиническим признаком развития острого миозита. Это заболевание характеризуется кратковременной ишемией отдельных участков миоцитов. Нарушение кровоснабжения возникает в ответ на воздействие низких температур (переохлаждения). В участках ишемии запускается воспалительный процесс с целью устранения и замещения погибших миоцитов. Этот очаг может некоторое время ощущаться как болезненное уплотнение.
Уплотнения в мышцах руки
Внезапно появившееся уплотнение в мышцах руки может быть признаком сильного перенапряжения и растяжения отдельных волокон сухожильной, связочной или фасциальной ткани. При уплотнении расположенном в толще мышцы, как правило, возникает слабость, невозможность выполнения определённых действий. Требуется помощь врача.
Для диагностики заболевания, при котором возникает уплотнение в мышцах руки, применяются различные подходы. Рентгенографический снимок позволяет оценить состояние костной ткани, исключить оскольчатые переломы, трещины костей, деформирующий остеоартроз, которые не редко провоцирует избыточное напряжение расположенной рядом мускулатуры. Ультразвуковое исследование мягких тканей позволяет своевременно обнаружить опухолевые процесс, участки скопления лимфатической жидкости и капиллярной крови. Для оценки состояния кровеносных сосудов проводится ангиография и дуплексное сканирование. Работоспособность мышечного волокна определяется с помощью электромиографии.
Уплотнение в мышцах верхней конечности может быть спровоцировано поражениями нервного волокна:
- шейный остеохондроз с корешковым синдромом может провоцировать болезненность в любой части руки;
- плечевой плексит характеризуется поражением одной из ветвей иннервации;
- кубитальный туннельный синдром поражает локтевой нерв;
- туннельный синдром запястного канала или карпального клапана обуславливает болезненность и нарушение подвижности в кисти и пальцах руки.
Для постановки правильного диагноза необходимо обратиться за медицинской помощью. В Москве вы можете записаться на бесплатный прием ортопеда и невролога в нашей клинике мануальной терапии. Здесь вам будет предложено первичное обследование, постановка точного диагноза и предоставление исчерпывающей информации о возможностях и перспективах лечения.
Уплотнения в мышцах ноги
Уплотнения в мышцах ноги практически всегда говорят о том, что у человека имеются проблемы с пояснично-крестцовым отделом позвоночника. Болезненный точки возникают на фоне нарушения процесса иннервации. Поражение корешковых нервов на начальных стадиях провоцирует развитие клонических и тонических судорог. После них остаются характерные уплотнения в икроножной мышце – это так называемые триггерные точки. Если они не проходят самостоятельно в течение нескольких дней, то пациенту ставится диагноз миофасциального болевого синдрома. Для лечения этого заболевания применяются методы мануальной терапии. Эффективных фармакологических препаратов не существует.
В ряде случаев уплотнение в мышце бедра может быть связано с сосудистой патологией:
- варикозное расширение вен нижних конечностей часто провоцирует образование тромбов и формирование клинической картины тромбофлебита, а при поражении глубоких вен возникает зона быстро увеличивающегося в размерах уплотнения в мышцах бедра;
- атеросклероз при быстром росте холестериновой бляшки может полностью перекрывать просвет кровеносного сосуда и приводит к развитию некроза мышечной ткани;
- облитерирующий эндартериит провоцирует появление многочисленных очагов трофических нарушений в тканях мускулатуры;
- сердечно-сосудистая недостаточность провоцирует застой жидкости, образование отеков и формирования уплотнений.
Сформировавшееся уплотнение в мышце после ушиба – это тревожный признак нарушения целостности кровеносных сосудов. Внутренняя гематома может рассасываться достаточно долго. Её опасность заключается в том, что образовавшаяся полость будет заполнена не новыми миоцитами, а грубой рубцовой тканью. Фиброзное перерождение мышечной ткани приводит к частичной утрате её функциональности. Повышается риск развития повторной травмы с еще большей площадью поражения.
Травматическое уплотнение внутри мышцы требует проведения полноценного лечения и комплексной реабилитации с применением массажа, физиотерапии, остеопатии, лечебной гимнастики и других методик, которые позволяют быстро восстановить функцию поврежденной мышцы.
Уплотнения в мышцах спины вдоль позвоночника
Чаще всего уплотнение мышц вдоль позвоночника является типичным клиническим симптомом развивающегося дегенеративного дистрофического заболевания хрящевой ткани межпозвоночных дисков (остеохондроза). При нем возникает первичное обезвоживание фиброзного кольца, в результате чего диск утрачивает свою амортизационную способность. Происходит сокращение расстояния между двумя соседними телами позвонков, что провоцирует сдавливание корешковых нервов. С целью компенсировать это организм провоцирует напряжение мышечного каркаса спины. Постоянное статическое напряжение приводит к тому, что возникает уплотнение в мышце спины и оно может быть довольно болезненным.
В официальной медицине для купирования подобного напряжения мышц на фоне остеохондроза используются специальные фармакологические препараты – миорелаксанты. Они действительно эффективно расслабляют мышечную ткань. Но при этом возникает повторное травмирование нервного волокна.
Лечение уплотнений в мышцах
Начинать лечение уплотнений в мышцах необходимо с проведения качественной дифференциальной диагностики. Если уплотнение – это растущая опухоль, то обязательно нужна консультация онколога. Только с помощью гистологии можно определить доброкачественное или злокачественное это новообразование. Затем исключается вероятность воспаления лимфатических узлов и расширение сосудов.
При истинном поражении мышечной, сухожильной, связочной и фасциальной ткани лечение может проводиться с помощью методов мануальной терапии и физиотерапии. При заболеваниях, которые сопровождаются синдромом натяжения мышечных волокон лечение в первую очередь направляется на устранение причин, вызвавших данные болезни.
В нашей клинике мануальной терапии мы используем следующие методы воздействия:
- лазерное лечение направлено на устранение застоя лимфатической жидкости и крови;
- остеопатия и массаж – ускоряющие процессы микроциркуляции в очаге поражения;
- рефлексотерапия – воздействие на биологически активные точки на теле человека;
- лечебная гимнастика и кинезиотерапия;
- тракционное вытяжение позвоночного столба;
- физиотерапия и т.д.
Вы можете записаться на первичный бесплатный прием в нашу клинику мануальной терапии. В ходе консультации доктор выяснит, почему возникло уплотнение в мышцах. Даст рекомендации по лечению основного заболевания.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Читайте также:


