Нарушение функции ходьбы при артрозе

Ходьба – это полезно!
Ходьба при артрозе рекомендуется большинством врачей, а также специалистов по суставам. Объясняется польза пешей прогулки следующим образом. Движение полезно для организма, причем, для всех его систем, процессов. Ходьба улучшает сердечно-сосудистую систему, пищеварительную, эндокринную. А как дело обстоит с больными суставами при артрозе? Ходьба, естественно, оказывает нагрузку на коленные, тазобедренные, голеностопные суставы, на позвоночник приходится большее давление, чем положении тела в горизонтальном положении. Однако отсутствие двигательной активности не исправит проблему артроза: мышцы потеряют эластику, силу, связки станут слабыми, а человек вовсе не сможет передвигаться и совершать обычные бытовые операции.

Ходьба является не только отличным профилактическим методом против остеоартроза, но и помогает бороться с самим недугом. Усиливающиеся кровообращение во время пешей прогулки позволяет быстрее доставлять полезные питательные элементы к больным суставам, стимуляция питания окажет оздоровительное воздействие на гиалиновый хрящ и суставную жидкость. А как мы знаем, именно нарушение функциональности хрящевой ткани и синовита ведет к развитию артроза.
Бег и остеоартроз
Бег при артрозе на второй степени противопоказан – однозначное мнение подавляющего большинства врачей. На начальной стадии остеоартроза пробежки могут быть допустимы, но всё-таки нежелательны. Причина кроется в пятикратной нагрузке на коленные и тазобедренные суставы во время бега. То есть колено испытывает перегрузку при беге в 5 раз: если вес человека 75 килограмм, то коленные суставы будут получать давление 375 кг. После такого стресса хрящевая ткань разрушается быстрее. И те положительные моменты, которые дает бег (активизация обменных процессов в организме, стимулирование циркуляции крови, ускоренная доставка питательных веществ к костям и околосуставным тканям), нивелируются.
Кроме бега, вредны и другие активные виды спорта:
- Футбол;
- Хоккей;
- Теннис;
- Горные лыжи;
- Бадминтон.
На 1 и 2 степени артроза могут быть уместны лыжи, настольный теннис, гольф, академическая гребля, если заниматься с большой осторожностью и следить, чтобы не было резких толчков, ударов ног о поверхность. Легкий бег можно допустить на начальной и средней стадии артроза, если он не продолжителен, не вызывает перенапряжения мышц, не происходит прыжков по пересеченной местности. Желательно, проконсультироваться с лечащим врачом, если имеется такая возможность. А лучший советник – это ваша внимательность: следите, как действует бег при артрозе на ваши суставы, не приносит ли дискомфорта. Не стоит терпеть и превозмогать боль!
Плавание и артроз

Плавание при артрозе – замечательное средство снять стресс не только психологического характера, но и снять напряжение в суставах. Плавание в бассейне, водоемах, на море несет значительную разгрузку спазмированным мышцам, делая их более выносливыми, упругими. А сильные мышцы берут бόльшую нагрузку, облегчая жизнь страдающим суставам, связками и хрящам.
Особенно полезным считается плавание при артрозе в морской соленой воде и прием специальных грязевых или минеральных ванн. Помимо разгрузки мышц, происходит впитывание нужных для суставов и всей опорно-двигательной системы элементов. Такое лечение относится к методам физиотерапии, являясь общепринятым во врачебной практике.
Золотая середина
Резюмируя, можно сделать следующие выводы. Ходьба при артрозе и плавание – очень полезное занятие для больных суставов. С бегом имеются много противоречий и противопоказаний. Наше мнение: на ранних стадиях остеоартроза бег может быть допустим, но следует к этому относиться очень осторожно. Комбинируя двигательную активность с нормами правильного питания, методами физиотерапии и мануальной терапии, используя массажную технику, средства народной медицины, рецепты фитотерапии, артроз обязательно будет побежден.
Войти через uID
Деформирующий артроз — самое распространенное хроническое заболевание суставов, характеризующееся дегенерацией суставного хряща, дистрофическими нарушениями в эпифизах сочленяющихся костей, компенсаторным краевым новообразованием костной ткани и изменением суставных поверхностей костей со снижением или утратой функции пораженного сустава. В процесс вовлекаются и окружающие сустав ткани.
Артрозы разделяют на первичные и вторичные . Первичный, или генуинный, деформирующий артроз возникает вследствие чрезмерной механической или функциональной перегрузки здорового хряща с последующей его дегенерацией и деструкцией. К первичному остеоартрозу относится идиопатический остеоартроз у лиц молодого возраста, инволютивный остеоартроз у пожилых людей. Вторичный артроз развивается в результате дегенеративного поражения уже предварительно измененного суставного хряща под влиянием внешних или внутренних факторов, способствующих изменению физико-химических свойств хряща или нарушающих нормальное соотношение суставных поверхностей, что приводит к неправильному распределению нагрузки на них. Вторичные артрозы развиваются при нарушении обмена, при травмах, на фоне врожденной дисплазии, после воспалительных процессов в суставе. Таким образом, по этиологии различают идиопатический, диспластический, посттравматический и воспалительный деформирующий артроз.
Из указанных этиологических форм особого внимания заслуживает прогностически наиболее неблагоприятная группа больных с деформирующим артрозом посттравматической этиологии. Развитие клинических проявлений и морфологических изменений, характерных для деформирующего артроза, отмечается уже в первый год после травмы, а у значительного большинство больных в срок до 3 лет эти изменения достигают выраженной степени. В связи с быстрым прогрессированием дегенеративно-дистрофического процесса компенсаторно-приспособительные реакции у больных этой группы не успевают в достаточной мере развиться и менее устойчивы. Недостаточная эффективность компенсаторных механизмов приводит у больных с посттравматическим артрозом к более выраженным нарушениям статико-динамической функции.
Больные, страдающие остеоартрозом, предъявляют жалобы на ноющие или грызущие боли в пораженном суставе, усиливающиеся при переходе от покоя к движениям, после нагрузки, при падении атмосферного давления, а также при пребывании в условиях пониженной температуры и повышенной влажности. По мере развития патологического процесса функция сустава снижается, появляется гипотрофия и снижение силы мышц бедра, формируется сгибательно-приводящая контрактура (при коксартрозе), в связи с этим возможно опорное укорочение конечности. Ограничение функции определяется анатомическими особенностями каждого сустава, локализацией и выраженностью костных краевых разрастаний и степенью дегенерации суставного хряща.
Для характеристики нарушения функции сустава уточняют следующие показатели: ограничение амплитуды движений, тип (сгибательная, разгибательная, приводящая) и степень выраженности контрактуры (незначительная, умеренная, выраженная и значительно выраженная), опорное укорочение конечности, гипотрофию мышц бедра и голени, рентгенологическую стадию процесса.
РЕНТГЕНОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ (по Н.С.Косинской) - только она используется в практике МСЭ.
I – незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, легкое заострение краев суставных поверхностей (начальные остеофиты); незначительные - ограничения подвижности в суставе и гипотрофия мышц конечности (иногда вообще без гипотрофии).
II – общее ограничение подвижности в суставе,более выраженное в определённых направлениях, грубый хруст при движениях, умеренная амиотрофия, выраженное сужение суставной щели в 2-3 раза по сравнению с нормой, значительные остеофиты, субхондральный остеосклероз и кистовидные просветления в эпифизах;умеренно выраженные гипотрофия мышц конечности и ограничение движений в суставе.
При костном анкилозе сустава - должен указываться диагноз не ДОА, а:"анкилоз сустава".
Иногда в случае анкилоза в суставе может выставляться диагноз ДОА IV ст. - но, строго говоря, это неправильно, если пользоваться классификацией экспертов МСЭ по Косинской (поскольку она 3-х-стадийная).
Нарушение функций суставов.
I степень — для плечевого и тазобедренного ограничение амплитуды движения не превышает 20-30°; длялоктевого,лучезапястного,коленного,голеностопного амплитуда сохраняется в пределах не менее 50° от функционально выгодного положения, для кисти в пределах 110-170°.
II степень — для плечевого и тазобедренного амплитуда движений не превышает 50°, для локтевого, лучезапястного, коленного, голеностопного — уменьшается до 45-20°.
III степень: сохранение амплитуды движений в пределах 15°, либо неподвижность суставов, анкилоз в функционально выгодном положении.
IV степень: суставы фиксированы в функционально невыгодном (подтянутом) положении.
Функциональные возможности больного (функциональные классы — ФК). I ФК — возможность выполнения всех повседневных обязанностей полностью, без посторонней помощи. II ФК — адекватная нормальная активность, невзирая на затруднения вследствие дискомфорта или ограниченной подвижности в одном или более суставах. III ФК — невозможность выполнения малого числа или ни одной из обычных обязанностей и самообслуживания. IV ФК — значительная или полная
нетрудоспособность, прикованность к постели или коляске, малое или полное отсутствие самообслуживания.
Понятие статико-динамической функции включает в себя оценку функции пораженного сустава и состояние компенсаторных процессов.
Механизмы компенсации при поражении нижних конечностей направлены на устранение укорочения конечности и улучшение се опорности, вызванных наличием различной степени выраженности контрактуры пораженного сустава, анатомическим или опорным укорочением конечности.
Клиническими показателями состояния компенсации является перекос и наклон таза, состояние поясничного отдела позвоночника, увеличение амплитуды подвижности в контралатеральном суставе и смежных суставах пораженной конечности, перенос нагрузки на здоровую конечность, формирование эквинусной установки стопы, гипотрофия мышц бедра и голени.
Рентгенологические показатели компенсации выражаются в склерозе костной ткани наиболее нагружаемых отделов сустава, в увеличении площади опорной поверхности, различной степени выраженности остеопороза сочленяющих костей и кистевидной перестройке, наличии дегенеративно-дистрофических поражений смежных суставов, поясничного отдела позвоночника и суставов контралатеральной конечности.
Выделяют 4 степени нарушения стато-динамической функции (СДФ) при ДОА.
1.Незначительное нарушение статико-динамической функции сопровождается незначительным нарушением функции пораженного сустава (амплитуда движений в суставе уменьшена не более чем на 10% от нормы). Боли ноющего характера в области пораженного сустава появляются после длительной ходьбы (3—5 км) или значительной становой нагрузки, исчезают после кратковременного отдыха, темп ходьбы более 90 шаг/мин. Рентгенологически определяется I стадия процесса. Срыва компенсаторных механизмов локомоторного аппарата нет.
2.Умеренное нарушение статико-динамической функции (СДФ) находится в пределах от (начальный этап умеренных нарушений):
жалобы на ноющие боли в области пораженного сустава, появляющиеся при ходьбе на расстояние 2 км и проходящие после отдыха, хромоту при ходьбе. Больные периодически пользуются при ходьбе дополнительной опорой—тростью. Количество шагов не превышает 150 при 100-метровой функциональной пробе, темп ходьбы 70—90 шаг/мин. Определяются умеренная артрогенная контрактура, опорное укорочение конечности не более 4 см; гипотрофия мышц бедра с уменьшением длины его окружности на 2 см; снижение мышечной силы на 40%. Рентгенологически выявляется I или II стадия деформирующего артроза пораженного сустава. Компенсаторные механизмы функции опоры и движения соответствуют стадии относительной компенсации.
Умереное нарушение СДФ (прогрессирующий этап умеренных нарушений) характеризуется жалобами на постоянные боли в пораженном суставе, выраженную хромоту при движении, стартовые боли. Без отдыха больной может пройти расстояние до 1 км, постоянно пользуясь дополнительной опорой — тростью. Количество шагов при 100-метровой функциональной пробе не превышает 180, темп ходьбы — 45—55 шаг/мин. Выявляются выраженная артрогенная контрактура, опорное укорочение — 4—6 см; гипотрофия мышц бедра с уменьшением длины его окружности на 3—5 см, голени — на 1—2 см; снижение мышечной силы от 40 до 70%. Рентгенологически выявляют II и III стадию процесса. Имеют место анатомо-функциональные изменения в крупных суставах нижних конечностей и поясничного отдела позвоночника без вторичных неврологических расстройств. Компенсаторные механизмы функции опоры и движения соответствуют стадии субкомпенсации.
3.Выраженное нарушение СДФ характеризуется постоянными интенсивными болями не только в пораженном суставе, но и в области контралатерального сустава и поясничного отдела позвоночника. Выявляется выраженная хромота при ходьбе на расстояние не более 0,5 км без отдыха. При ходьбе постоянно пользуются дополнительной опорой — тростью + костыль или два костыля. Количество шагов при 100-метровой функциональной пробе превышает 200, темп ходьбы составляет 25—35 шаг/мин. Артрогенная контрактура выражена значительно, опорное укорочение составляет 7 см и более, гипотрофия мышц бедра с уменьшением длины его окружности на 6 см и больше, голени — на 3 см и больше; снижение мышечной силы более 70%. Рентгенологически выявляется II-III,III стадия деформирующего артроза пораженного сустава, выраженное дегенеративно-дистрофическое поражение крупных суставов и позвоночника с вторичным стойким болевым и корешковым синдромом. Компенсаторные механизмы функции опоры и движения соответствуют стадии декомпенсации.
4.Значительно выраженное нарушение СДФ.
Практическая неспособность к самостоятельному передвижению (лежачие, постельные больные или способные с громадным трудом с посторонней помощью встать у кровати и сделать несколько считанных шагов - в пределах нескольких метров от кровати - с ходунками И помощью другого лица).
Выделяют три варианта течения заболевания , включая частоту и тяжесть обострения. При медленно прогрессирующем типе течения выраженные анатомо-функциональные изменения в суставе развиваются в срок 9 лет и более после возникновения патологического процесса — компенсированный тип без реактивного синовиита с редкими его обострениями; при прогрессирующем типе течения такие изменения развиваются в срок от 3 до 8 лет — субкомпенсированный тип с признаками вторичного реактивного синовиита и в сочетании с поражением сердечно-сосудистой системы (атеросклероз, гипертоническая болезнь). К быстро прогрессирующему типу течения остеоартроза относят такое течение, при котором выраженные анатомо-функциональные изменения развиваются в срок до 3 лет после возникновения заболевания — декомпенсированный тип с частым реактивным синовиитом в сочетании с сопутствующей патологией.
Обострение вызывается чаще провоцирующим фактором (переутомление, перегрузка сустава, переохлаждение, иногда в результате воздействия токсичных веществ или инфекции). Обострение синовиита клинически проявляется усилением болей, небольшой припухлостью, появлением выпота в суставе, повышением температуры кожи без изменения ее цвета. При пальпации обнаруживают болезненность по ходу щели сустава, в местах прикрепления сухожилий в области сустава, ограничение подвижности. Может быть увеличена СОЭ до 20—25 мм/ч. При пункции сустава получают прозрачную синовиальную жидкость, типичную для артроза с реактивным синовиитом.
При частоте обострения 1 раз в 1—2 года синовииты считают редкими, 2 раза в год — средней частоты и 3 раза и более в год — частыми. При длительности до 2 нед реактивный синовиит характеризуется как кратковременный, от 2 до 4 нед - средней продолжительности, при обострениях более 1 мес — как длительный.
Лечение деформирующего артроза . Хроническое и неуклонно прогрессирующее течение болезни обусловливает необходимость длительного, комплексного и систематического лечения. Целью лечения являются стабилизация процесса, предотвращение прогрессирования болезни, уменьшение боли и явлений вторичного реактивного синовиита, улучшение функции суставов. Преобладающее большинство больных нуждаются в консервативном лечении. Медикаментозное лечение остеоартроза направлено на улучшение метаболизма (биологические стимуляторы и хондропротекторы) и гемодинамики в суставных тканях. Физиотерапевтическое лечение включает УЗ, фонофорез, электрофорез, лазеротерапию, иглорефлексотерапию, массаж, ЛФК, рентгенотерапию. Показано ежегодное санаторно-курортное лечение (сероводородные, радоновые ванны, грязи).
При выраженном и значительно выраженном нарушении функции сустава (II-III,III стадия процесса), выраженном некупирующемся болевом синдроме определяют показания к оперативной коррекции имеющихся нарушений. К операциям, применяемым в настоящее время, относятся остеотомия (межвертельная, подвертельная), артропластика, эндопротезирование, артродез.
Критерии ВУТ. Средние сроки ВУТ при реактивном синовиите составляют 3 нед, при прорыве кисты и развитии реактивного артрита эти сроки могут удлиняться до 4—6 нед. При остеотомии бедра сроки ВУТ составляют 6—8 мес; при двустороннем тотальном эндопротезировании длительность ВУТ не должна превышать 2—3 мес с последующим направлением на МСЭ; листок нетрудоспособности выдают на период санаторно-курортного лечения как этапа комплексного лечения.
Показанные виды и условия труда: больным с остеоартрозом противопоказана работа, связанная со значительным и средней тяжести физическим напряжением (каменщик, бетонщик, лесоруб и др.), вынужденным положением тела или заданный темп работы (арматурщик, электрогазосварщик, рабочий конвейера и др.),тряской, вибрацией, пребыванием на высоте, длительной ходьбой, в неблагоприятных метеоусловиях (кузнец, литейщик, рыбак, рабочий зверобойных промыслов и др.), с постоянным пребыванием на ногах (штукатур-маляр, асфальтировщик, продавец, официант, парикмахер и др.), а также профессии с локальными нагрузками на нижние конечности в виде педалирования (водители, экскаваторщики, крановщики и т. п.).
Показания к направлению на МСЭ:
-быстро прогрессирующий тип течения остеоартроза (коксартроза, гонартроза),
-после радикального хирургического лечения - при условии сохранения не менее, чем умеренных функциональных нарушений, ведущих к ОЖД,
-при выраженном нарушении статико-динамической функции, -необходимость рационального трудоустройства со снижением квалификации или объема производственной деятельности, или при значительном ограничении возможности трудоустройства в связи с умеренным нарушением статико-динамической функции с признаками стойкого ОЖД.
Необходимый минимум обследования при направлении больных в бюро МСЭ:
клинический анализ крови, мочи;
флюорография органов грудной клетки; рентгенологическое исследование суставов;
консультация ортопеда-травматолога.
Критерии оценки ОЖД. Ограничение способности к самостоятельному передвижению и трудовой деятельности.
Стойкое незначительное нарушение статико-динамической функции при остеоартрозе I, II стадии одного сустава не приводит к ОЖД и не дает основания для установления группы инвалидности.
Стойкое умеренное нарушение статико-динамической функции:
-при коксартрозе III стадии с выраженным нарушением функции сустава или II стадии двух тазобедренных или коленных суставов с умеренным нарушением функции суставов
приводит к ограничению способности к передвижению и трудовой деятельности I степени, что обусловливает социальную недостаточность и дает основание для установления III группы инвалидности.
Стойкое выраженное нарушение статико-динамической функции: -при двустороннем коксартрозе II-IIIст. с выраженными контрактурами в них;
-при анкилозе тазобедренного, коленного или голеностопного сустава в функционально невыгодном положении;
-при коксартрозе или гонартрозе II-III,III стадии с укорочением конечности более 7 см (не компенсирующимся ортопедическими средствами) или хроническим рецидивирующим остеомиелитом костей другой конечности, или культей на любом уровне другой конечности;
-при деформирующем артрозе II-III,III стадии нескольких крупных суставов обеих конечностей;
-при двустороннем эндопротезировании - при условии выраженного нарушением СДФ;
приводит к ограничению способности к передвижению II степени, трудовой деятельности II степени и дает основание для установления II группы инвалидности.
Стойкое значительно выраженное нарушение статико-динамической функции:
- при двустороннем коксартрозе III стадии со значительно выраженной сгибательно-приводяшей контрактурой (симптом связанных, скрещенных ног); - двусторонних эндопротезах с резким нарушением функции и срывом компенсаторных механизмов локомоторного аппарата;
приводят к ОЖД III степени вследствие ограничения способности к передвижению III степени и нуждаемости в постоянной посторонней помощи.
Критерии групп инвалидности
Трудоспособными признают больных с коксартрозом с незначительным или умеренным нарушением статико-динамической функции при относительно благоприятном течении заболеваний (медленно прогрессирующее), занятых в профессиях умственного или физического труда, связанного с легким или умеренным физическим напряжением.
Инвалидами III группы следует признавать больных с умеренным нарушением статико-динамической функции, выполняющих работу, связанную со значительным физическим напряжением, постоянным пребыванием на ногах; больных с выраженным нарушением статико-динамической функции, работа которых связана с умеренным или значительным физическим напряжением, длительным пребыванием на ногах.
Инвалидами II группы следует признать больных со значительно выраженным нарушением статико-динамической функции в стадии декомпенсации; больных с неблагоприятным типом течения заболевания (быстро прогрессирующий тип с частыми, длительными или затянувшимися обострениями). Возможны рекомендации работ в специально созданных условиях с легким физическим напряжением, при котором энерготраты не превышают 9,24 кДж/мин (1-я категория труда), время нахождения в одной позе не более 25% рабочего времени, ходьба — не более 10% рабочего времени.
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все в 1 день - осмотр врача, диагностика и лечение
- Прием врача 0 руб! до 30 июня! при лечении у нас
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Причины и факторы риска
- Симптомы заболевания
- Стадии развития болезни
- Методы диагностики
- Методы лечения
- Мнение эксперта
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Заболевание известно также как гонартроз (от лат. genu - колено), остеоартроз и остеоартрит (отражает механизм развития и современное представление о болезни). Деформирующий остеоартроз коленного сустава имеет хроническое течение и развивается на протяжении нескольких лет. Преобладают пациенты в возрасте старше 50 лет. В 2\3 случаев обращений преобладают женщины.
Механизм развития
Под воздействием внешних и внутренних факторов происходит нарушение кровоснабжения и питания тканей, развивается дегенеративно-дистрофическое поражение суставного хряща, с последующим вовлечением в воспалительный процесс подлежащей кости. Разрушение суставных поверхностей ведет к утрате функции сустава, ограничивает движения и нарушает качество жизни пациента.
Причины и факторы риска
Основные причины развития остеоартрита:
Тяжелый физический труд. Постоянные нагрузки на ноги приводят к микротравмам хряща, развитию воспалительного процесса. В группе риска находятся грузчики, монтажники, шахтеры, работники карьеров. Часто деформирующий остеоартроз поражает профессиональных спортсменов (штангисты, велогонщики, теннисисты, футболисты, баскетболисты, хоккеисты и др.).
Травмы. Повреждение связок, сухожилий, менисков, ушибы и переломы приводят к нарушению биомеханики сустава. При неправильном лечении это ведет к развитию посттравматического артроза.
Операции. Хирургические вмешательства на колене, тяжело переносятся организмом, поэтому следует соблюдать все рекомендации (принимать лекарства, обеспечивать покой, выполнять назначенные процедуры) иначе это приведет к развитию патологии.
Избыточный вес. Ожирение связано с постоянными нагрузками на ноги. До 80% всех остеоартритов вызвано этой причиной.
Пожилой возраст. У людей старше 50-60 лет замедляются регенеративные процессы, уменьшается выработка коллагена, страдает гормональный фон. Что приводит к развитию патологии.
Гормональные изменения у женщин. В период менопаузы уменьшается выработка эстрогенов, что нарушает процесс усвоения кальция, ведет к ослаблению опорно-двигательного аппарата, делает кости хрупкими. Возрастает риск развития остеопороза.
Проблемы с щитовидной железой. Гормоны щитовидной железы участвуют в обменных процессах кальция и фосфора в организме. Их недостаток или избыток может спровоцировать артроз коленки.
Генетическая предрасположенность. Мутация коллагена может вызвать нарушения в элементах соединительной ткани, что приводит к ухудшению амортизационной функции суставного хряща.
Наследственность. Высокая вероятность развития болезни, если в семье пациента имеются родственники с диагнозом гонартроз, преимущественно по женской линии.
Воспалительные заболевания. При прогрессировании инфекционных артритов, бурситов, синовитов вызванных бактериальным или вирусным поражением, всегда есть риски осложнения и перехода в гонартроз.
Заболевания сосудов.Ткани не получают должного питания, кровоснабжение нарушено, что приводит к развитию ишемии и дегенеративно-дистрофическим изменениям суставного хряща.
Неправильное питание и нарушения обмена веществ. Употребление еды с большим содержанием пуринов (белков) способствует отложению солей в колене, например - подагрический артрит.
Специфические болезни гонорея, туберкулез, сифилис, хламидиоз, грипп способны вызывать серьезные поражения сустава.
Интоксикация организма различными химическими веществами, в том числе и некоторыми лекарственными препаратами.
Аутоиммунные нарушения связаны с нарушением иммунной защиты организма, когда антитела вырабатываются против своих же клеток.
Симптомы
Основные симптомы гонартроза:
Боль в суставе, ноющего характера, иногда ночная, в случае обострения сильная колющая;
Хруст и щелчки при движении вызваны нарушением конгруэнтности суставных поверхностей, наличием остеофитов и дефектов хряща;
Отечность и припухлость связаны с развитием воспалительного процесса в суставе и окружающих мягких тканях;
Деформация суставной щели и оси конечности свидетельствует о прогрессировании заболевания;
Атрофия и слабость мышц бедра, в первую очередь в объеме теряет четырехглавая и двуглавая мышцы;
Ограничение подвижности в суставе вызвано болью, развитием спаечного процесса, появлению остеофитов (костных шипов).
Первые признаки остеоартрита, на которые следует обратить внимание - боли при нагрузке или после нее. Боли проходит после отдыха и не требуют приема лекарств. Утренняя скованность в колене, стартовые боли, прежде чем встать и пойти после сна, требуется некоторое время для разработки сустава.
Признаки обострения
С развитием патологии симптомы артроза становятся ярче: колени болят в покое и в ночное время, во время сгибания и разгибания сустава появляются посторонние звуки – треск, хруст, щелчки. Развивается хромота, скованность движений, появляется отек мягких тканей.
О прогрессировании болезни говорят следующие факты:
появление деформации оси конечности в виде О-образных ног,
постоянный характер боли, ночные боли и при смене погоды (метеочувствительность)
дальнейшее ухудшение подвижности сустава, с развитием сгибательной контрактуры
слабость и атрофия мышц бедра.
Виды и формы заболевания
Первичный. Развивается как самостоятельная болезнь. Чаще такой гонартроз колена связывают с возрастными изменениями и наследственностью.
Вторичный. Возникает на фоне некоторых заболеваний или травм, например постравматический остеоартрит.
В зависимости от причин, различают следующие виды артроза:
Ишемический, связан с проблемами кровоснабжения тканей и сосудистыми нарушениями;
Постинфекционный обусловлен инфекциями, вирусами, аутоиммунными процессами;
Идиопатический природа развития патологии остается невыясненной;
Метаболический связан с нарушением обмена веществ - подагра, гемохроматоз, хондрокальциноз;
Инволюционный, как результат возрастных изменений организма;
Посттравматический, перенесенные травмы в анамнезе;
Дисгормональный - следствие гормональных сбоев в организме.
Стадии развития
I. Артроз 1 степени , начальная стадия связана с ухудшением качества и количества синовиальной жидкости (суставная жидкость, обеспечивает питание хрящей, обладает амортизирующими свойствами, способствует скольжению суставных поверхностей). Нарушение питания ведет к износу и деградации хрящевой ткани, появлению первых признаков воспаления. На начальной стадии движения не нарушены. Пациенты испытывают небольшую боль, покалывание, иногда суставы могут хрустеть при движении. Симптомы беспокоят при физической нагрузке и после нее. Внешне колено выглядит вполне здоровым.
II. Остеоартроз 2 степени приводит к истончению хряща до 1,5 -2,0 мм (норма 2,5-3,0 мм), наблюдается сужение суставной щели, появляются небольшие единичные костные наросты (остеофиты). Воспалительный процесс носит волнообразный характер, чередуется фазами ремиссии и обострения. Гонартроз 1-2 степени сопровождается отеком и слабостью мышц бедра. Боль беспокоит в покое, при смене погоды, после ходьбы чувствуется усталость. Движения становятся более жесткими, появляется утренняя скованность, хруст в суставе. Именно на этой стадии пациенты чаще всего обращаются к врачу.
III. Гонартроз 3 степени проявляется внешней деформацией сустава, искривлением оси конечности. Хрящевая ткань сильно повреждена, истончена до 1-1,5 мм, в некоторых местах видна обнаженная кость. Костные наросты легко прощупываются под кожей, амплитуда движения существенно снижена. На 2-3 степени остеоартроза происходит сужение суставной щели, суставы не могут сгибаться и разгибаться, все движения сопровождаются болью и хрустом, утренняя скованность усиливается. Развивается характерная контрактура сустава. Беспокоят резкие боли в колене, даже в состоянии покоя. Пациенты часто страдают бессонницей из-за того, что не могут принять удобную позу, которая бы не вызывала боли, чувствуют погодные изменения.
IV. 4 степень гонартроза характеризуется полным разрушением суставных поверхностей, видна обнаженная кость, хрящ представлен редкими "островками". Суставная щель почти не прослеживается. Заметна выраженная О-образная деформация нижних конечностей, отечность. Подвижность практически полностью утрачена. Лечение безоперационными методами на этой стадии малоэффективно, показана замена сустава эндопротезом.
Диагностика
- УЗИ-диагностика
Поможет определить заболевание на ранней стадии. Позволяет измерить толщину хрящевого слоя, рельеф сустава, наличие суставной жидкости, размер остеофитов и оссификатов.
Рентгенография
Проводят для оценки степени поражения, состояния костной и хрящевой ткани. Покажет наличие остеофитов, сужение суставной щели, деформацию сустава. На начальных стадиях болезни обследование не информативно.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях. Позволяют оценить общее состояние организма, определить причины вызвавшие заболевание гонартроз, исключить патологию со схожей симптоматикой.
МРТ
Магнитно-резонансная томография Высокоточный метод диагностики, помогает визуализировать самые незначительные изменения. Поможет в постановке диагноза как на ранней стадии, так и в сложных случаях перед хирургическим лечением.
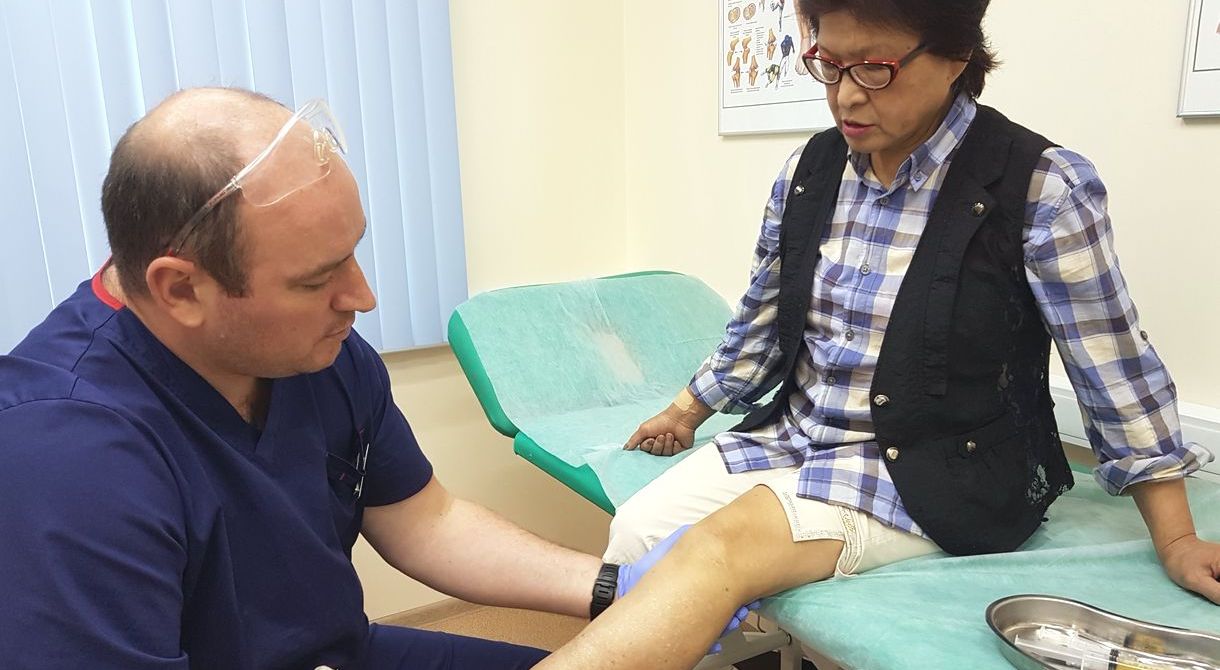
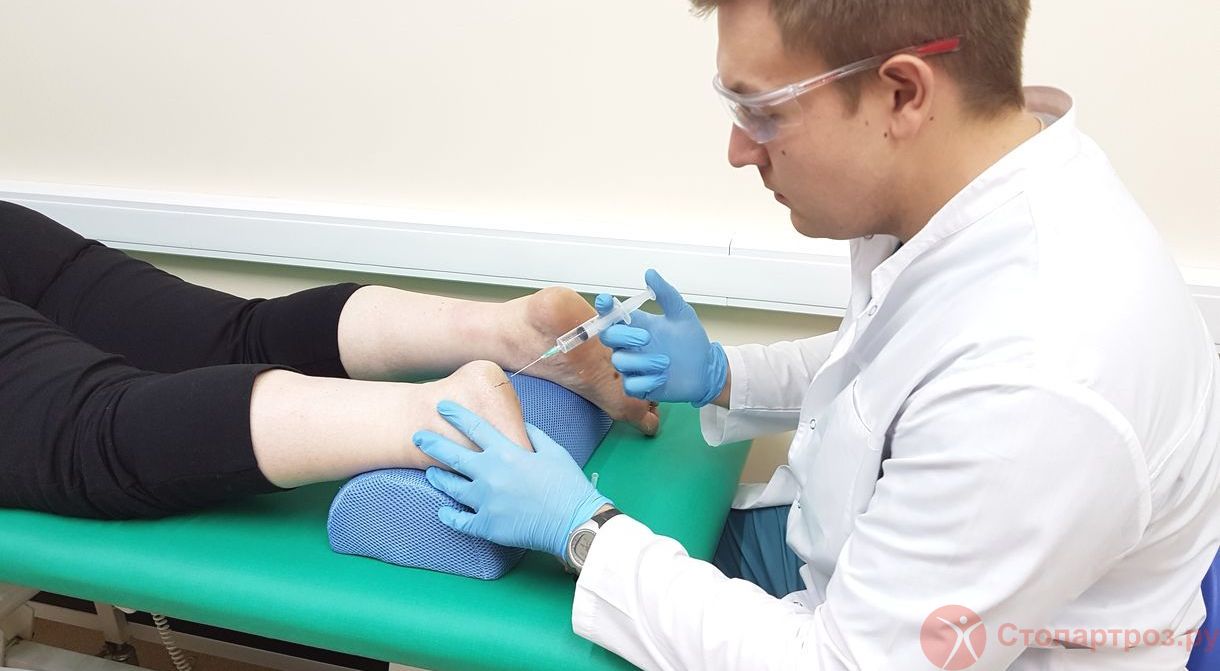
 |
| Врач ортопед делает внутрисуставной укол в коленный сустав при остеоартрите |
Какой врач лечит?
Лечением гонартроза колена занимается следующие специалисты:
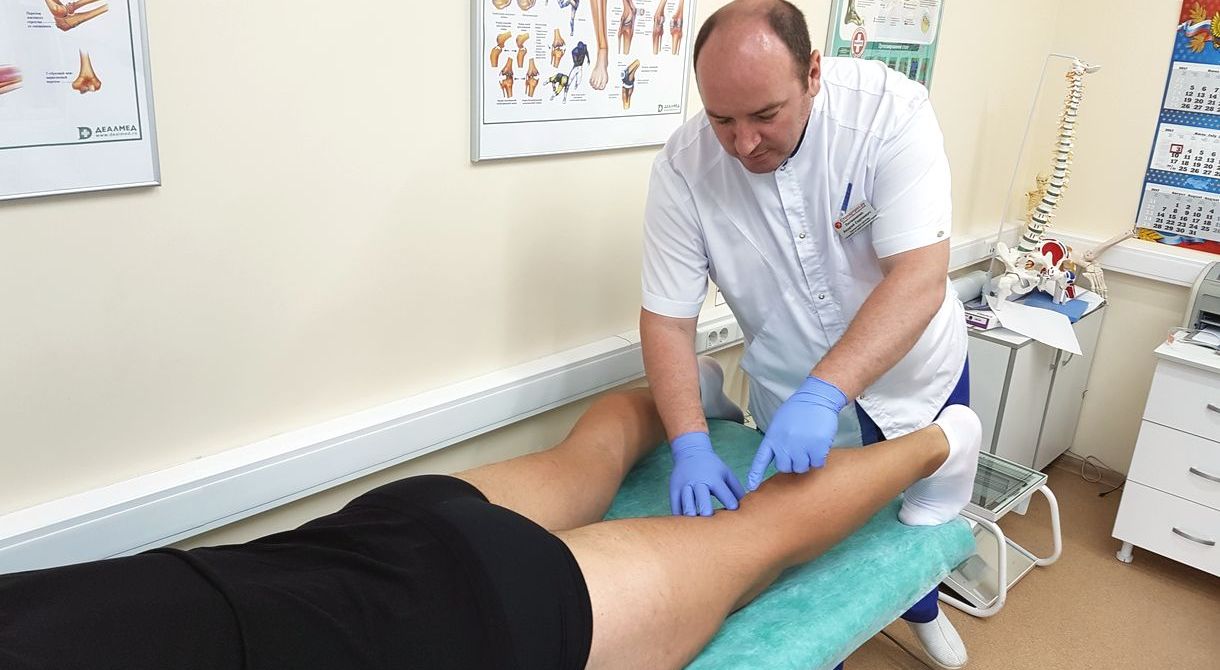
Врач ортопед - проводит диагностику заболевания, внутрисуставные уколы, плазмотерапию , оказывает высокотехнологичную помощь, хирургическое лечение.
Физиотерапевт - отвечает за аппаратное физиотерапевтическое лечение.
Ревматолог - поможет если болезнь связана с аутоиммунными нарушениями.
Спортивный врач - потребуется в случае спортивного анамнеза болезни.
Диетолог - нужен при наличии избыточного веса у пациента.
На восстановительном этапе, лечащий врач может привлекать и других специалистов:
Массажист - проводит массаж нижних конечностей, восстанавливает мышечный тонус, тем самым стимулирует кровоснабжение и помогает вернуть подвижность сустава.
Врач лечебной физкультуры - занимается подбором специальных упражнений, контролирует их выполнение.
Реабилитолог - помогает с социальной адаптацией пациента, особенно специалист востребован после тяжелых реконструктивных операция на колене.
Какое лечение артроза коленей назначают?
Чем раньше выявлено заболевание и начато лечение симптомов остеоартроза тем больше шансов на восстановление. В противном случае болезнь может привести к необратимым последствиям и существенно ухудшить качество жизни.
Так лечение артроза коленного сустава 1-2 степени имеет хорошие шансы на полное восстановление функции коленного сустава. К сожалению, не всегда пациенты обращаются за медицинской помощью на начальных стадиях.

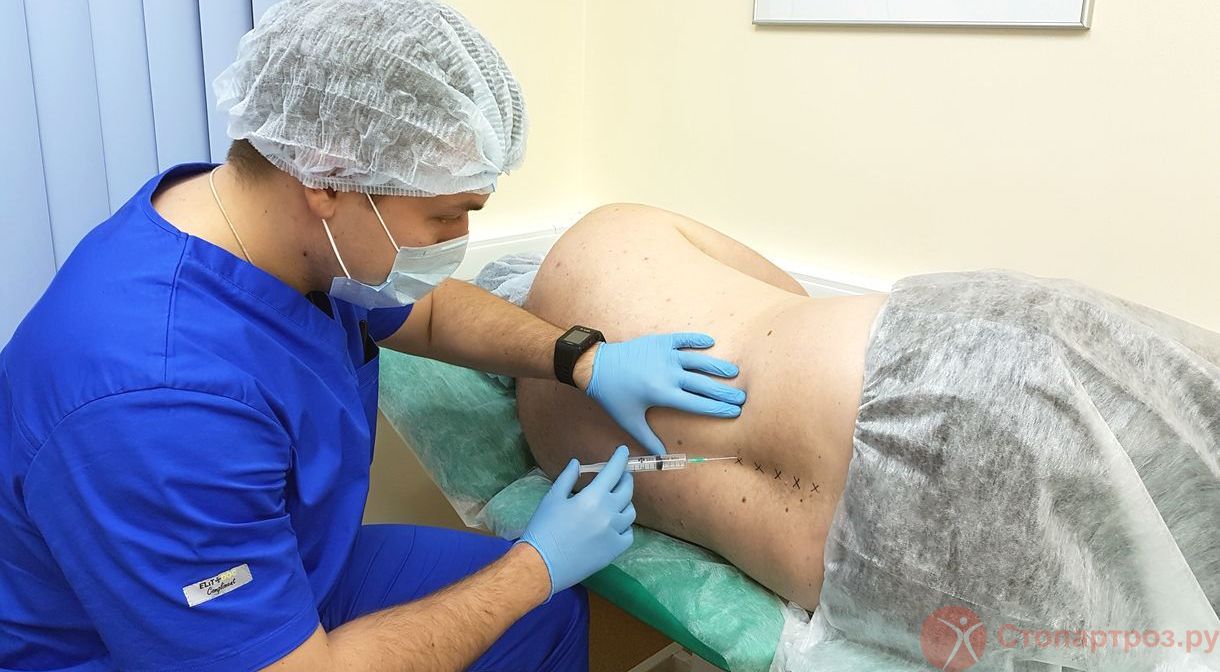
Забор жировой ткани для SVF-терапии остеоартрита коленного сустава
Чем снять боль и чем лечить?
В первую очередь необходимо устранить боль и воспаление. Назначают:
Нестероидные противовоспалительные средства (НПВС) и обезболивающие. Препараты позволяют достаточно оперативно убрать воспаление при артрозе, способствуют уменьшению болей и отека.
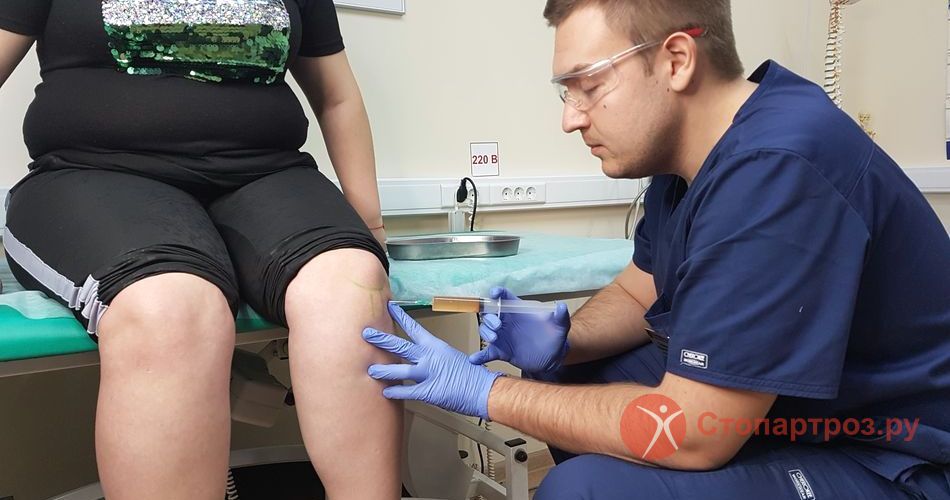
Кортикостероиды используют, когда НПВС и анальгетики не помогают, например при лечении артроза коленного сустава 3-4 степени. Пациенту делают медикаментозную блокаду - препараты вводят непосредственно в полость сустава. это помогает снять боль и добиться облегчения уже через несколько минут после укола.
Специальные мази и обезболивающие пластыри.
Препараты укрепляющие костную и хрящевую ткань:
Хондропротекторы на основе хондроитина и глюкозамина, являются питательной основой хондроцитов.
Производные гиалуроновой кислоты, служат аналогами синовиальной жидкости.
Препараты улучшающие микроциркуляцию и кровоснабжение суставного хряща.
Препараты кальция и витамина Д укрепляют кости образующие коленный сустав.
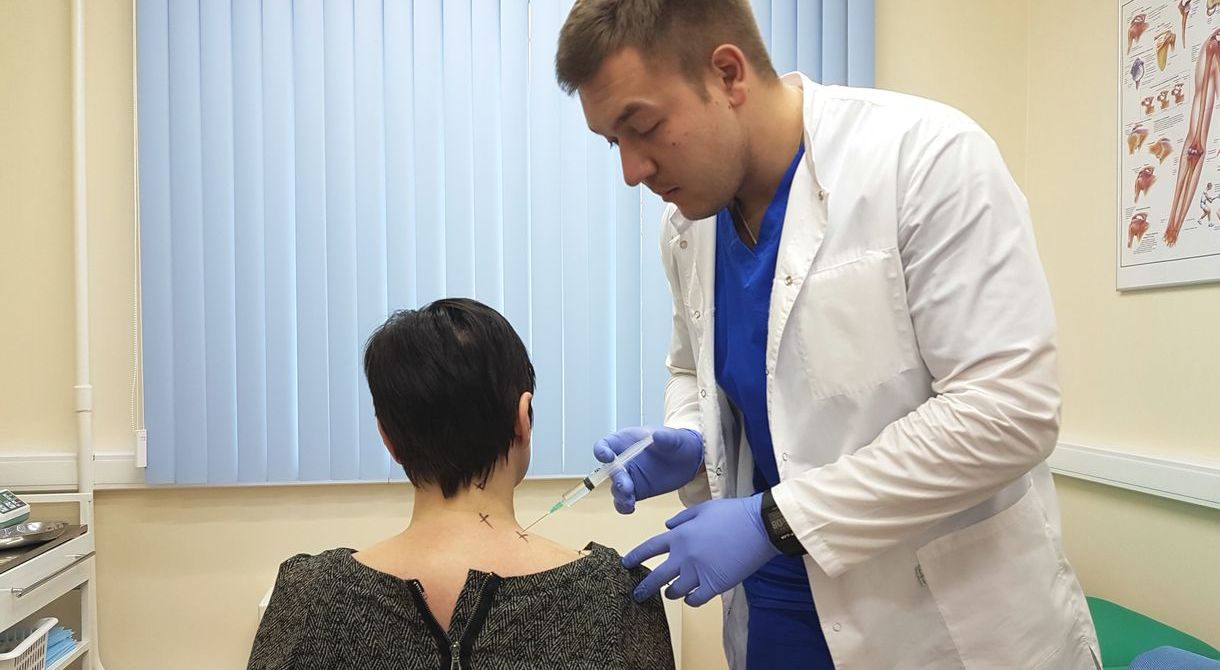
Внутрисуставные инъекции препаратов гиалуроновой кислоты, представляет искусственный аналог синовиальной жидкости, помогает смазать суставные поверхности.
Лекарственные блокады помогают быстро снять отек, боль и воспаление. Как правило, эффект заметен уже на следующий день.
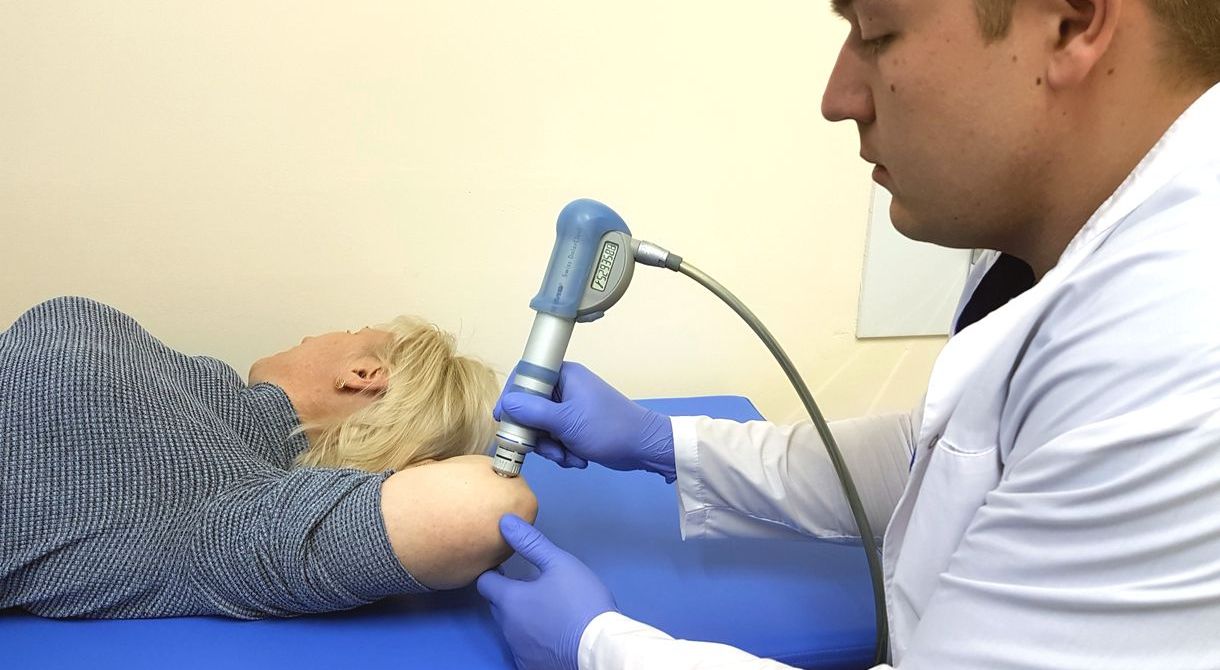
Лечение остеоартроза коленного сустава также включает физиопроцедуры:
Электрофорез. С помощью электрического тока лекарство проникает к пораженному участку. Электрофорез используют для лечения боли в колене при гонартрозе.
Фонофорез. Лекарство поступает в зону воспаления под воздействием звуковых волн. Дополнительное преимущество метода при лечении деформирующего гонартроза, это тепловой эффект.
Ударно-волновая терапия. Процедура позволяет улучшить кровообращение, стимулирует питание тканей, используют для разрушения остеофитов и рубцовой ткани.
Тракционная терапия (вытяжение сустава) - помогает разгрузить суставную щель, растянуть ее на несколько миллиметров, тем самым уменьшить взаимодавление суставных поверхностей.
Электромиостимуляция - стимулирует кровоток и работу мышц с помощью электрического тока, восстанавливает мышечный тонус.
Механотерапия - помогает разрабатывать движения в суставе, бороться с контрактурой на специальных роботизированных тренажерах.
Лазеротерапия, создает глубокий нагрев тканей, уменьшает воспалительную реакцию.
Магнитотерапия. Лечебный эффект основан на свойствах магнитного поля уменьшать болевой синдром, воспалительный процесс, отечность тканей.
Методы ортобиологии направлены на стимулирование регенерации и замещение дефектов хрящевой ткани:
Плазмолифтинг - препарат на основе плазмы, изготавливают из собственной крови пациента, запускает процессы регенерации, содержит факторы роста.
PRP-терапия - в качестве препарата используют плазму получаемую из крови пациента. Обогащенная тромбоцитами плазма стимулирует регенерацию хондроцитов, увешает воспалительный процесс.
SVF-терапия - основана на применении клеток стромально-васкулярной фракции, получаемых из собственной жировой ткани пациента.
SVF-терапия + PRP-терапия - одновременное применение концентрированной плазмы и клеток-предшественников позволяет достичь наилучших результатов.
Лечение стволовыми клетками. Метод основан на применении клеток костного мозга, в настоящее время находится в разработке.
Каждый случай индивидуален и требует разработки отдельной реабилитационной программы лечения заболевания артроза коленного сустава.
Читайте также: