Нейровирусных инфекций что это такое
Причины развития инфекционных поражений
Поражение ЦНС при нейроинфекциях связано с проникновением в ее структуры инфекционных агентов. Ими могут быть отдельные бактерии, вирусные микроорганизмы, грибки или простейшие. Заражение происходит от больного человека или носителя, у которого могут отсутствовать симптомы заболевания. Известны следующие пути инфицирования:
- Контактно-бытовой — свойственен для ряда вирусных инфекций, например, герпетическим или полиомиелиту.
- Воздушно-капельный. Передача инфекционных агентов происходит при разговоре с больным, его чихании или кашле. Данный механизм характерен для вирусных и бактериальных инфекций.
- Половой путь — специфичен для сифилиса и ВИЧ-инфекции. Заражение связано с сексуальным контактом, когда микроорганизмы могут проходить через слизистые оболочки половых органов.
- Фекально-оральный механизм – инфицирование происходит через продукты питания или воду. Подобный путь может приводить к заражению кишечными вирусами, ботулизмом, полиомиелитом и пр.
Помимо путей передачи микроорганизмов, в возникновении инфекций головного мозга большое значение имеют предрасполагающие факторы. В неврологии к ним относят: перенесенные черепно-мозговые травмы, иммунодефицит, тяжелая патология внутренних органов, частый контакт с инфекционными больными и др.
Каждый тип возбудителя имеет свои особенности развития. Однако клинические синдромы вне зависимости от первопричины заболевания, связаны со специфическими изменениями в организме. Менингеальные признаки возникают на фоне воспаления оболочек головного мозга и повышения внутричерепного давления. Если инфекционные агенты поражают центры вегетативной нервной системы, возникают вегетативные расстройства различной степени выраженности. Очаговая неврологическая симптоматика характерна для поражения участков головного мозга в результате развития воспалительной реакции и некротических процессов. Бактериальные и вирусные нейроинфекции характеризуются интоксикационными явлениями, обусловленными развитием воспаления и иммунным ответом.
Виды нейроинфекций
Классификация необходима для назначения пациентам стандартного и эффективного лечения. Существует несколько подходов к разделению заболевания. Основным является классификация по локализации поражения:
- Энцефалит — поражение нервной ткани структур ЦНС. Преобладает очаговая неврологическая симптоматика и признаки интоксикации. Часто выявляют клещевой энцефалит, а также связанный с вирусом герпеса, ветрянки и краснухи.
- Менингит – проявляется воспалительными изменениями в мозговых оболочках. У пациентов наблюдается общемозговые и менингеальные симптомы на фоне выраженных интоксикационных явлениях. Если заболевание вызвано вирусами или возбудителем туберкулеза, менингит имеет серозный характер. При бактериальном или грибковом поражении, отмечается гнойный тип менингита.
Также выделяют специфические формы нейроинфекций: полиомиелит, абсцессы, нейросифилис, опоясывающий лишай, ботулизм и нейроСПИД. Они характеризуются развитием патологических изменений в определенных структурах ЦНС на фоне инфицирования конкретным микроорганизмом.
В зависимости от течения болезни, ставится диагноз острой, подострой или хронической нейроинфекции. Типы заболевания различаются характером возникновения симптомов, длительностью их сохранения у пациента и последствиями для его организма.
Клинические проявления
Симптомы разнообразны и определяются конкретным видом заболевания. В клинической картине выделяют несколько синдромов:
- интоксикационный;
- менингеальный;
- очаговый неврологический;
- ликвородинамический;
- вегетососудистый.
Интоксикационный синдром
Возникает при гнойном процессе, но может сопровождать и серозный менингит. Он проявляется резким повышением температуры до 39,5°С и более при острой форме и до 38°С при хронической, головной болью, общей слабостью, а также диспепсическими явлениями в виде нарушений стула. Из-за лихорадки возникает тахикардия и колебания в уровне артериального давления. В детском возрасте отмечается судорожная готовность и возможны фебрильные судороги.
Менингеальное поражение
Клинические проявления связаны с поражением оболочек головного мозга, что приводит к триаде симптомов: корешковых, мышечно-тонических и общемозговых расстройств. Общемозговая симптоматика проявляется головной болью без четкой локализации распирающего характера. Пациенты не переносят громкие звуки и яркий свет, постепенно развивается фотофобия. Характерный признак общемозговых нарушений — рвота, которая не сопровождается тошнотой. В результате диффузного поражения мозга, возможны изменения сознания, вплоть до комы.

Психические нарушения при нейроинфекциях проявляются бредом, галлюцинациями и другими расстройствами. При вовлечении в воспаление корешков спинного мозга, развиваются менингеальные симптомы — напряженность мышц шеи в области затылка, признаки Брудзинского, Кернига и пр. Все они связаны с нарушениями тонуса мышечных групп организма.
Ликвородинамический синдром
Нарушения оттока спинномозговой жидкости приводит к повышению внутричерепного давления. У пациента возникает чувство оглушения и сопор, а также судорожные припадки. При нарастающей внутричерепной гипертензии может развиться дислокация головного мозга с его заклиниванием в отверстиях черепа. Подобное состояние требует немедленной нейрохирургической помощи, так как сопровождается высокой летальностью.
Вегетативно-сосудистые нарушения
Их делят на 3 основных типа:
- Вагоинсулярные – отмечается урежение сердечного ритма, снижение уровня артериального давление и усиление диуреза.
- Симпатоадреналовые – проявляются гипертензией, тахикардией, потливостью и жаждой.
- Смешанные – сочетают в себе симптомы предыдущих двух форм.
Очаговые неврологические признаки нейроинфекции
Зависят от локализации очага поражения в головном мозге. При воспалительных изменениях в области затылочной коры отмечаются нарушения зрения: снижение его остроты, появление двоения в глазах, выпадение отдельных зрительных полей и др. Если микроорганизмы преимущественно поражают задние отделы лобной коры, могут возникнуть парезы и параличи, характеризующиеся снижением или полным исчезновением мышечной силы, соответственно.
Хронические или медленные нейроинфекции характеризуются стертой симптоматикой. Больные могут отмечать постоянную слабость, быструю утомляемость, когнитивные нарушения (снижение памяти, способности к концентрации внимания). Это может стать причиной постановки неправильного диагноза и неправильной терапии. При обострении хронических патологий симптомы схожи с острым поражением.
Осложнения заболевания
Прогрессирование патологии на фоне отсутствия или неправильного подбора терапии может привести к возникновению негативных последствий:
- отек головного мозга и его дислокация на фоне увеличения внутричерепного давления (подобное состояние представляет угрозу для жизни пациента, так как при смещении мозга структуры ЦНС могут повредиться);
- неврологический дефицит, связанный с поражением отдельных участков коры больших полушарий или подкорковых структур (это может стать причиной инвалидности больного в связи с параличом и пр.).
При быстром развитии инфекционного поражения или вовлечении в процесс структур ствола головного мозга, возможно нарушение жизненно важных функций — дыхания и сердечной деятельности. В этом случае больной нуждается в проведении интенсивной терапии.
Диагностические мероприятия
Правильный диагноз при нейроинфекциях необходим для подбора эффективного лечения и предупреждения их осложнений. С этой целью обследование больных с поражениями ЦНС проводят по следующему алгоритму:
- Выяснение всех жалоб, а также давности их возникновения. Это необходимо для определения характера течения заболевания, а также проведения дифференциальной диагностики между патологиями. Важно уточнить у больного наличие факторов риска — черепно-мозговых травм, посещения районов эндемичных по какой-либо инфекции, контакт с пациентами инфекционных больниц и пр.
- Внешний осмотр позволяет оценить сознание, степень его нарушения, а также изменения кожи и слизистых оболочек. При менингококковой инфекции на кожных покровах может присутствовать геморрагическая сыпь. Специфические высыпания имеются и при других заболеваниях — опоясывающем герпесе, краснухе и пр. У каждого пациента оценивается уровень артериального давления и частота сердечных сокращений. Во время неврологического осмотра возможно выявление пареза, параличей, нарушений чувствительности, ригидности затылочных мышц и т. д.
- Лабораторные исследования состоят из общеклинических анализов. При клиническом анализе крови на фоне воспаления возможно выявление лейкоцитоза при бактериальном поражении и лимфоцитоза при вирусной нейроинфекции. При ВИЧ-инфекции выявляется снижение уровня лейкоцитов. В биохимии крови отмечается рост острофазных белков — фибриногена и С-реактивного белка.
- Изучение спинномозговой жидкости после люмбальной пункции проводится в тяжелых диагностических случаях. Врачи выделяют два специфических типа ликвора при заболевании — серозный и гнойный. Гнойные изменения характеризуются резким увеличением количества клеток, повышением уровня белка свыше 1 г/л и изменением цвета спинномозговой жидкости на мутный. Серозная форма характеризуется прозрачным ликвором, незначительным ростом числа клеточных элементов и белка.
- Для выявления конкретной инфекции, поражающей головной мозг, проводятся молекулярные методы диагностики. При проведении полимеразной цепной реакции (ПЦР), специалист может выявить в крови или в ликворе нуклеиновые кислоты (ДНК или РНК) возбудителя. Второй метод — иммуноферментный анализ (ИФА), направлен на поиск антител против белков инфекционных агентов. Если в крови выявляются антитела класса IgM, то инфекция носит острый характер, а если IgG – хронический. Помимо указанных анализов, возможна постановка реакции гемагглютинации, исследование способности комплемента к связыванию и др.
- Для определения чувствительности возбудителя к лекарственным средствам проводятся микробиологические исследования. Полученные при гнойном поражении бактерии помещаются на специальные среды, что позволяет оценить эффективность антибиотиков до их назначения.
- Магнитная и компьютерная томография позволяют оценить состояние структур головного мозга и выявить их нарушения. На МРТ хорошо прослеживаются абсцессы головного мозга и его отек.

Проводить интерпретацию полученных результатов должен только лечащий врач. Пациенты с инфекционным поражением ЦНС нуждаются в госпитализации и в назначении комплексной терапии. Попытки самолечения приводят к прогрессированию патологии и развитию осложнений.
Подходы к лечению
Терапию проводят в условиях лечебного учреждения. При тяжелом течении нейроинфекции, пациентов помещают в отделение интенсивной терапии, где за ними устанавливается постоянное медицинское наблюдением с контролем жизненно важных функций. Лечение основывается на использовании лекарственных средств и включает 3 подхода: этиотропный, патогенетический и симптоматический.
Для ряда вирусных инфекций также имеется одобренная этиотропная терапия. При герпетических поражениях высокой эффективностью обладает Ацикловир и Ганцикловир. Препараты блокируют размножение вирусных частиц и предупреждают их проникновение в здоровые клетки. Если поражение ЦНС возникает после гриппа, в лечении используется Озельтамивир и его аналоги.
При выявлении грибковой инфекции необходимо системное применение противогрибковых средств — Метронидазола и др. Важно отметить, что любые лекарственные препараты назначаются в виде курса. Прерывать его при исчезновении симптомов нельзя, так как это может привести к переходу заболевания в хроническую форму и появлению не чувствительных к препаратам возбудителей.
Для предупреждения прогрессирования нейроинфекций и их осложнений используют различные группы медикаментов:
- инфузионная терапия с применением растворов кристаллоидов (изотонический раствор хлорида натрия, Дисоль и др.) необходимы для снижения выраженности интоксикационного синдрома;
- мочегонные препараты (Фуросемид) и глюкокортикостероиды (Дексаметазон) применяются для предупреждения и устранения отека головного мозга;
- антигистаминные средства (Эриус, Лоратадин) снижают степень сенсибилизации организма к микроорганизмам;
- для улучшения микроциркуляции и предупреждения тромбоза в мозговых сосудах применяют Клопидогрел, Аспирин и другие антиагреганты.
При вирусных инфекциях и выявлении простейших назначаются иммуномодуляторы — интерферон и его индукторы (Амиксин, Полиоксидоний и пр.). Лекарственные средства стимулируют активность иммунной системы и предупреждают прогрессирование поражения ЦНС.
Важная часть лечения — устранение клинических проявлений. Чаще всего больным назначают обезболивающие средства: Кеторол, Нимесулид и др. Это препараты, относящиеся к нестероидным противовоспалительным медикаментам, которые уменьшают боль и снижают выраженность воспаления. При повышении температуры выше 38,5°С используются жаропонижающие медикаменты — Парацетамол и др.
При рвоте, связанной с интоксикацией организма или повышением внутричерепного давления, используются противорвотные средства: Метоклопрамид, Ондансетрон и Церукал. Антиконвульсанты, в первую очередь препараты вальпроевой кислоты, используются при появлении фебрильных или других судорог.
Если у пациента выявляется выраженный некроз отдельных участков головного мозга, его компрессия или абсцессы, показано хирургическое лечение.
Прогноз
Прогноз зависит от типа патологии, состояния иммунной системы, своевременности выявления заболевания и полноценности проводимого лечения. Если болезнь выявлена на начальных этапах развития и пациент госпитализирован в лечебное учреждение, в большинстве случаев удается добиться выздоровления при минимальных рисках развития осложнений.
Может ли нейроинфекция пройти сама?
К сожалению, нет. Уменьшение выраженности симптомов связано с переходом заболевания в хроническую форму.
При попытках самостоятельного лечения или неправильно подобранной терапии, инфекционные поражения головного мозга быстро прогрессируют. В этих случаях возможно развитие осложнений, вплоть до инвалидности или смерти пациента.
Профилактические мероприятия
Существует два типа профилактики — специфическая, направленная на предупреждение инфицирования организма конкретным возбудителем, и неспецифическая. Для некоторых видов нейроинфекций разработаны конкретные профилактические меры, например, вакцинация против клещевого энцефалита, полиомиелита и герпетических вирусов.
Неспецифическая профилактика включает в себя избегание контактов с инфицированными людьми, лечение сопутствующих болезней, использование иммуномодуляторов и др.

К поражениям структур центральной нервной системы могут привести нейроинфекции – что это такое, как именно они проявляются и какую терапию выбрать для борьбы с ними, рассмотрим подробно. Под нейроинфекциями специалисты подразумевают довольно широкую группу неврологических заболеваний, которые могут развиваться у людей любого пола и возраста.
В большей степени им подвержены дети и пожилые люди, поскольку болезнь протекает у них тяжелее, а последствия появляются чаще. При раннем обращении за медицинской помощью вероятность полного излечения существует. Поэтому затягивать с консультацией специалиста при подозрениях на такую патологию не рекомендуется.
Классификация
Поскольку нейроинфекцию головного мозга затруднительно описать с какой-то одной стороны, невропатологи традиционно придерживаются следующей классификации заболевания:

По срокам проникновения возбудителя в головной мозг и возникновению основной симптоматики:
- стремительная нейроинфекция – клинические проявления замены через 3-8 часов от момента инфицирования;
- острое течение болезни – признаки воспаления наблюдаются ближе к концу вторых суток;
- плавная нейроинфекция – такое заболевание характеризует появление симптомов в течение 2-7 суток от момента проникновения инфекции;
- хронические нейроинфекции, для которых свойственен продолжительный процесс, обычно, они встречаются у людей, чей организм уже ослаблен тяжелыми заболеваниями (ВИЧ, туберкулез).
По появлению очага воспаления:
- первичная нейроинфекция – при попадании возбудителя патологии извне непосредственно в центральную нервную систему;
- вторичный вариант – осложнение уже имеющегося в организме человека очага инфекции.

По виду возбудителя болезни: бактериальная нейроинфекция, вирусный вариант, грибковая форма, паразитарная атака.
Как передается нейроинфекция
Для вирусной нейроинфекции характерен воздушно-капельный путь передачи – от одного человека к другому при тесном общении, длительном пребывании в одном помещении, кашле, чихании. Оседая на слизистой оболочке, особенно если она повреждена, капельки жидкости из воздуха, с множеством вирусных частиц, становятся источником инфекции. Затем болезнетворные микроорганизмы поступают в кровяное русло и достигают оболочек мозга.
Гематогенный путь будет присущ бактериальной форме нейроинфекции, когда из уже имеющегося первичного очага возбудители перемещаются по лимфопутям и сосудам с кровью к структурам центральной нервной системы. Предрасполагающие к этому патологии: абсцессы, гаймориты, отиты, фронтиты.

Однако случаи контактно-бытового инфицирования крайне редки. Поэтому опасаться того, что нейроинфекция головного мозга появится из-за использования общих полотен или посуды, не стоит.
Причины нейроинфекции
Головной мозг человека прочно защищен от внешних агрессивных факторов костями черепа, а изнутри – тканевыми оболочками. Однако, несмотря на подобную защиту, патогенные микроорганизмы, все же, иногда имеют возможность проникнуть к нервным клеткам и спровоцировать в них воспаление.
Причинами нейроинфекции головного мозга могут стать:
- перенесенные черепно-мозговые травмы, что особенно опасно – с длительной компрессией тканей мозга;
- переохлаждение – общее и непосредственно головы;
- проведение оперативных вмешательств в районе черепа с использованием некачественно обработанного инструментария или без хирургических перчаток – такое абсолютно недопустимо;
- стоматологические услуги низкого качества – нестерильный инструментарий.

Нейроинфекция может появляться, как последствие уже имеющегося в организме заболевания, которое ослабляет защитные барьеры мозговых тканей. Провоцирующими факторами врачи указывают:
- состояние иммунодефицита – ВИЧ-инфекция, туберкулез;
- хронический очаг гнойной инфекции – тонзиллиты, отиты, кариес;
- черепно-мозговые травмы без контрольного обследования.
Симптомы и признаки менингита
При поражении воспалительным процессом оболочек головного мозга, специалисты говорят о возникновении менингита. Если возбудителем является вирусные микроорганизмы – это вирусная нейроинфекция. Тогда как бактериальные агенты будут провоцировать бактериальный менингит.
Выставить диагноз помогают следующие симптомы:
- напряжение мышц плечевого пояса и затылка – больному затруднительно наклонять голову к грудине;
- головная боль – интенсивная, разлитая, не поддается лечению стандартными препаратами-анальгетиками;
- рвота – частая, обильная, не приносит человеку облегчения;
- температура – высокая с первых же часов инфицирования.

Неспецифические признаки – бледность покровных тканей, потливость, снижение аппетита, нарастающая слабость, колебание артериального давления.
Диагностика основывается на тщательном сборе анамнеза. Потребуется информация о контакте с уже заболевшим лицом, пребывание в очаге инфекции, а также проведении лабораторного и инструментального исследования – анализы крови, спинномозговой жидкости, томография головного мозга. Столь подробное обследование позволяет разграничить нейроинфекцию у детей и у взрослых, а также в последующем подобрать оптимальную схему терапии.
Симптомы и признаки энцефалита
В случае появления воспалительного очага непосредственно в тканях головного мозга, речь идет уже об энцефалите. Такая инфекция крайне опасна для жизни людей – при отсутствии быстрого и комплексного лечения возможен летальный исход.
Для энцефалита, как нейроинфекции, симптомами будут являться:
- боль – по всей поверхности головы, интенсивная, изматывающая, не поддающаяся анальгетикам;
- сбой в деятельности головного мозга – потеря сознания, кома;
- тошнота, приступы рвоты – эти признаки не специфичны, но при энцефалите рвота не облегчает самочувствие больного;
- температура – болезнь начинается с ее резкого подъема, цифры остаются высокими на всем протяжении болезни;
- появление параличей/парезов – с той стороны, где сформировался очаг воспаления;
- расстройства органов чувств – ухудшение зрения, слуха, обоняния.

Из общих проявлений, больного беспокоят выраженная слабость, отсутствие аппетита, нарушение сна, учащение пульса, невозможность полноценного самообслуживания.
Диагностика энцефалита основывается не только на сборе жалоб и осмотре больного, но и на информации от современных методов исследования головного мозга – энцефалографии, компьютерной либо магнитно-резонансной томографии.
Лечение обязательно должно проходить в условиях стационара, препараты подбираются врачом с учетом выявленного возбудителя энцефалита, возраста больного, а также выраженности негативных симптомов.
Проявления арахноидита
Появление воспалительного процесса в паутинной оболочке головного мозга свидетельствует о такой нейроинфекции, как арахноидит. Ее развитию могут предшествовать: черепно-мозговые травмы, своевременно плохо пролеченные ЛОР-заболевания, ревматизм.

Усиление воспаления в паутинной оболочке мозга провоцирует у человека интенсивную, стойкую головную боль. Она лишает больного возможности ухаживать за собой, выполнять трудовые обязанности. Иные симптомы арахноидита:
- зрение – значительно ухудшается от мелькания мушек перед глазами до резкого снижения;
- слабость – появляется с первого же дня инфицирования и постоянно усиливается;
- тошнота – практически всегда заканчивается рвотой;
- температура – достигает высоких цифр в первые дни заболевания, может удерживаться в пределах 37.2–37.5 градусов при хронической нейроинфекции.
При тяжелом течении болезни страдает высшая нервная деятельность – память, интеллект, мышление. Сознание или ухудшено, или вовсе отсутствует.
Тактика лечения направлена на подавление воспалительного процесса, восстановление полноценного кровообращения, общее укрепление организма больного.
Тактика лечения
Проанализировав всю информацию от диагностических обследований, врач подбирает оптимальные схемы борьбы с проявлениями нейроинфекции, что далеко не всегда удается сделать быстро из-за тяжести состояния больного.

Основная задача специалистов – выбрать такие препараты, которые помогут быстро восстановить полноценное функционирование головного мозга:
- противовоспалительные средства – антибактериальные медикаменты, способные проникнуть в нервные клетки;
- анальгетики – мощные, вплоть до наркотических средств;
- лекарства, улучшающие кровообращение в структурах мозга;
- гормональные препараты – для повышения защитных сил организма, подавления активности возбудителя в кровяном русле;
- для повышения иммунитета – витаминные комплексы;
- для уменьшения температуры – антипиретики, средства для борьбы с температурой.
Если человек несвоевременно обратился за медицинской помощью или же не полностью выполняет назначение врача, острая стадия болезни сопровождается появлением осложнений. Последствия нейроинфекции трагические: инвалидизация – грубые нарушения деятельности головного мозга не позволяют человеку ухаживать за собой и летальный исход.
Для удобства составим краткую классификацию инфекций нервной системы:
- менингиты;
- энцефалиты;
- внутриутробные нейроинфекции;
- специфические инфекционные заболевания.
Специфические нейроинфекции
Начнем с самого интересного!
Есть ряд заболеваний, о которых стоило бы сказать отдельно, поскольку внести их в общую классификацию довольно-таки проблематично. В частности, вот о чем пойдет речь:
- нейросифилис;
- бешенство;
- ВИЧ-инфекция;
- полиомиелит;
- прионные нейроинфекции.
Спинная сухотка – относительно известный и распространенный вид нейросифилиса. В отличие от предыдущей формы, при сухотке поражается исключительно спинной мозг, что приводит к нарушениям чувствительности, движений, расстройству тазовых функций и т.д.

Бешенство, пожалуй, можно назвать самой опасной из перечисленных нейроинфекций. Нужно помнить одну важную вещь: если у человека уже появились симптомы бешенства (любые), то спасти больного не удастся. Все лечебные мероприятия эффективны только в период времени от заражения до того момента, когда разовьются первые симптомы.
Лечение бешенства заключается исключительно во временной помощи больному, в облегчении его состояния. Есть недостоверные свидетельства о двух случаях выздоровления от бешенства, но они походят скорее на мифы, чем на факты. Официальная медицина отрицает возможность этого и утверждает, что терапия и реабилитация после бешенства невозможна.
ВИЧ-инфекция, казалось бы, не имеет никакого отношения к мозгу. Однако нет – ВИЧ абсолютно правомерно можно назвать классической нейроинфекцией. 90% всех больных страдают от нейро-СПИДа, причем, более чем у 30% из них признаки поражения центральной нервной системы занимают в клинической картине центральное место.
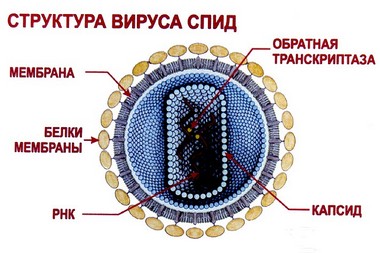
Причины развития СПИД-ассоциированных заболеваний ЦНС могут быть разнообразными:
Если наш вопрос – нейроинфекции у детей, то о полиомиелите должен быть особый разговор. Полиомиелит – вирусная инфекция, которая передается от больного или носителя здоровому человеку.
Наиболее восприимчивы к вирусу дети в возрасте до 7 лет. Полиомиелит теперь уже не считается угрозой педиатрии, хотя лечение его все еще далеко не полноценно. Причина такого отношения – всеобщая обязательная вакцинация, которая проводилась на протяжении многих лет. Эта мера позволила практически полностью избавиться от полиомиелита на определенное время, но сейчас, по данным некоторых эпидемиологических лабораторий, полиомиелит возвращается.
Полиомиелит может протекать в двух формах: паралитической и непаралитической. Первая значительно опаснее второй, ее лечение сложнее, а прогноз – хуже. Если после непаралитического полиомиелита практически все больные полностью выздоравливают, то паралитическая форма не оставляет осложнений только в 20-40% случаев.
Прионные нейроинфекции – это, скажем прямо, что-то совершенно невообразимое. Многие не слышали об этих заболеваниях, и это, в какой-то степени, к лучшему. Добавим в сухую информацию немного юмора: чтобы не заболеть прионной инфекцией, нужно всего-лишь избегать поедания человеческого мозга. Самая выполняемая пациентами мера профилактики, которую только знает медицина!
Все-таки, несколько слов о прионах сказать стоит. Прионы представляют собой просто белки, и эти инфекции много загадочнее, чем вирусы (а о них тоже известно печально мало!). Вирусный энцефалит по сравнению с прионной инфекцией проще, чем перелом ребра по сравнению с болезнью Альцгеймера.
Эти белки имеют структуру, которая несколько отличается от структуры нормальных человеческих белков. При попадании в организм они проникают в нервные клетки и встраиваются во все белковые соединения, которые подходят им по строению. После этого запускается патологический процесс.
Лечение прионных инфекций, что логично – сейчас пока только мечты.
Внутриутробные инфекции нервной системы
Множество анализов, которые выполняются в генетических центрах во время планирования беременности, придуманы не просто так. Для того, чтобы предупредить возникновение врожденных инфекционных заболеваний, нужно не много, а вот их лечение – сложный и совершенно неблагодарный процесс.
Реабилитация детей с внутриутробными нейроинфекциями почти всегда затягивается если не на всю жизнь, то на несколько лет – точно. Некоторые из них смертельны, некоторые – относительно безопасны, некоторые во всех случаях оставляют ребенка инвалидом, но объединяет их одно: нужно пытаться не допустить их всеми силами.
Среди наиболее распространенных инфекций, последствия которых особенно актуальны, выделяют:
- герпес;
- цитомегаловирусную инфекцию;
- краснуху;
- ВИЧ;
- туберкулез;
- сифилис;
- листериоз;
- токсоплазмоз;
- микоплазмоз;
- хламидиоз.
Инфекции, поражающие мозговые оболочки

Менингит – это вовсе не следствие прогулки по улице без шапки, а классическое инфекционное заболевание, которое возникает либо при попадании микроорганизмов в мозговые оболочки, либо при активации иммунитета в результате перенесенного заболевания.
Мозговых оболочек три (мягкая, твердая и паутинная), и, соответственно, видов менингита тоже три:
- Собственно менингит (воспаление мягкой мозговой оболочки).
- Пахименингит, при котором поражается твердая мозговая оболочка (форма, при которой течение болезни самое легкое, лечение – простое, а последствия минимальны).
- Арахноидит – воспаление паутинной оболочки мозга. Эта оболочка представляет собой густую сеть кровеносных сосудов, участвующих в кровоснабжении мозга и обновлении ликвора.
Менингит встречается чаще всего (после него по распространенности стоит арахноидит, а последним – пахименингит). Это заболевание представлено в двух формах, различающихся видом воспаления: в гнойной и серозной.
Симптомы менингита (так называемый менингеальный симптомокомплекс) включают: резкое повышение температуры тела, сильную разлитую головную боль, часто – рвоту, нарушения чувствительности и движений. Есть группа специфических для менингита признаков, рефлексов, которые проверяются каждым неврологом при каждом осмотре любого пациента. Причем не важно, какие жалобы, анамнез и внешние проявления болезни присутствуют, – проверка менингиальных симптомов обязательна всегда.
Инфекционные заболевания вещества головного мозга

Поражение вещества мозга инфекционной природы называется энцефалитом. Существуют первичные и вторичные энцефалиты. Первые связаны с прямым действием инфекции на мозг, вторые представляют собой последствия какого-либо заболевания.
Протекать энцефалиты могут как в острой, так и в хронической форме. В первом случае характерно внезапное, быстрое развитие симптомов. Появляется высокая температура, после – спутанность сознания, бред, галлюцинации, судороги. Разумеется, совершенно не обязательно, что присутствовать будут все симптомы и именно в такой комбинации, но эти проявления считаются классическими.
Помимо перечисленных выше нарушений могут возникать расстройства движений: параличи, парезы и, напротив, избыточные движения.
Среди первичных энцефалитов наибольшее значение имеют:
- клещевой;
- эпидемический (он же летаргический);
- японский;
- энтеровирусный;
- герпетический.
Вторичные энцефалиты, которые, как уже говорилось, возникают в результате перенесенной инфекции, встречаются достаточно часто. Это, в первую очередь, коревой, краснушный и ветряночный энцефалиты.
Лечатся больные с энцефалитами только в стационаре, причем реабилитация, по большей части, тоже проходит в больнице.
Читайте также:


