Некроз желудка при грыже пищевода

Грыжа пищевода (прохода, ведущего от горла к желудку) или грыжа пищеводного отверстия диафрагмы представляет собой состояние, при котором желудочно-пищеводное соединение (место перехода) или часть желудка перемещается через пищеводное отверстие диафрагмы в грудную полость, приводит к критическому состоянию больного, требующему быстрого диагноза и лечения. Пищевод может быть разорван при сильной рвоте, попадании химических веществ, травме или другой болезни пищевода, например раке пищевода. Боль в груди от большого разрыва в пищеводе может напоминать симптомы сердечного приступа.
У здорового человека пищеводное отверстие диафрагмы своим краем плотно охватывает пищевод, надежно разделяя грудную и брюшную полости. Расслабление мышцы диафрагмы способствует появлению свободного пространства между наружной стенкой пищевода и краем пищеводного отверстия диафрагмы. В основе этого процесса могут лежать врожденная слабость мышцы диафрагмы, воспалительные заболевания ее, нарушения нервной регуляции тонуса мышцы, последствия травм грудной клетки или живота, другие причины. В образовавшееся пространство (щель) в условиях повышения давления в брюшной полости или переполнения желудка может проникать стенка желудочно-пищеводного соединения (скользящая грыжа), а в более тяжелых случаях — стенка желудка (свертывающаяся грыжа).
Наиболее часто грыжа пищеводного отверстия диафрагмы возникает у пожилых людей; старение организма сопровождается постепенным расслаблением тонуса тканей. Нередко это состояние отмечается у лиц с опущением внутренних органов (спланхноптоз); у людей, длительное время выполнявших тяжелую физическую работу; у больных с резким и значительным исхуданием и мышечной-дистрофией.
Утечка содержимого пищевода, например, слюны, пищи или рвотных масс в окружающие ткани, может привести к развитию бактериальной инфекции и абсцесса. Лечение обычно включает операцию по восстановлению разрыва и удалению содержимого пищевода из окружающих тканей; при операции используют антибиотики, чтобы предотвратить бактериальную инфекцию или бороться с ней. Если пищевод был сильно поврежден, может быть необходимо хирургическое удаление части или всего пищевода.
На практике очень часто врачам приходится сталкиваться с болями, которые принято диагностировать как грыжу пищеводного отверстия диафрагмы. При этом верхняя часть желудка смещается в грудную полость через пищеводное отверстие диафрагмы. Такое положение для желудка неестественно, так как при этом процесс переваривания пищи становится болезненным. Кроме того, содержащаяся в желудке кислота проникает в пищевод и, соприкасаясь с его стенкой, вызывает сильную изжогу.
Если желудок расположен нормально, кислота не имеет доступа к пищеводу: во-первых, перистальтика кишечника направлена в сторону прямой кишки, а во-вторых, у человека есть 2 клапана, которые перекрывают доступ перевариваемой пищи обратно в пищевод. Первый из этих клапанов находится внутри, между желудком и пищеводом, а второй — снаружи, в диафрагме, в том месте, где желудок соединяется с пищеводом. Описанные клапаны синхронно расслабляются в тот момент, когда мимо них пища проходит в желудок, а в остальное время они плотно закрыты, что предупреждает регургитацию пищи (ее перемещение в направлении, противном физиологическому).
Желудочно-кишечный тракт схематично можно представить в виде длинной полой трубки, начинающейся во рту и заканчивающейся отверстием прямой кишки. Различные органы этой сложной системы обладают особыми функциональными характеристиками, что превращает переваривание пищи и утилизацию отходов в один хорошо отлаженный физиологический процесс. Данный процесс управляется так называемыми местными гормонами, которые распределяют время каждого этапа переваривания, выделение нужных энзимов и т. д.
На начальной стадии переваривания пищи выделяется желудочный сок, содержащий кислоту и активные энзимы, что способствует расщеплению белков и другой трудно перевариваемой пищи. После этого жидкое, но достаточно активное содержимое желудка поступает в верхний отдел кишечника. Здесь находится так называемый пилорический клапан, регулирующий взаимодействие обоих концов желудочно-кишечного тракта.
Поджелудочная железа, вырабатывающая инсулин, также выделяет в кишечник несколько видов энзимов, однако самой важной ее функцией является выделение особой щелочи, нейтрализующей желудочную кислоту. Для производства этой щелочи поджелудочной железе нужно достаточно много воды, которую она извлекает из кровеносного русла. При хроническом недостатке воды этот процесс малоэффективен, поэтому пилорический клапан, не получая от нервной системы четких сигналов, раскрывается лишь частично, так как главная его функция — не допустить проникновения в кишечник активной желудочной среды. Описанное состояние вызывает характерные боли, причиной которых является испытываемая организмом хроническая жажда.
В зависимости от количества выпиваемой воды в нашем организме вырабатывается соответствующее количество особого вещества, называемого мотилином. Чем больше воды мы пьем, тем больше мотилина поступает в желудочно-кишечный тракт. Действие этого вещества заключается в стимулировании перистальтики, что вызывает своевременное закрытие или открытие клапанов по всему желудочно-кишечному тракту.
Если в организм поступает необходимое для процесса пищеварения количество воды, поджелудочная железа выделяет достаточно щелочного раствора, чтобы подготовить верхний отдел кишечника к принятию кислотного содержимого желудка. В нормальных условиях вовремя открывается пилорический клапан, чтобы кишечник мог принять переваренную в желудке пищу, а вырабатываемый в нужном количестве мотилин четко координирует эти действия.
Проблемы с пищеварением возникают, если организму хронически не хватает воды для переваривания пищи. В этом случае система не позволяет кислотному содержимому желудка попасть в кишечник, да и механизм нейтрализации кислоты функционирует неэффективно. И первое, что происходит в результате, — это изменение интенсивности сокращения клапанов, расположенных рядом с желудком. В частности, пилорический клапан начинает сильно сжиматься, а внешний и внутренний клапаны, находящиеся между желудком и кишечником, наоборот, расслабляются. В этом случае часть кислоты из желудка попадает в пищевод и вызывает болезненные ощущения, которые мы называем изжогой.
В отдельных случаях вялость диафрагмального клапана настолько существенна, что верхняя часть желудка может пройти сквозь него в грудную клетку, что и называется грыжей пищеводного отверстия диафрагмы. Кроме того, пища не может пребывать в желудке постоянно, а при невозможности попасть в кишечник у нее остается единственный выход — через рот. В результате изменений в направлении перистальтики возникает неприятнейшее явление — рвота.
Симптомы заболевания при небольших размерах грыжевого отверстия длительное время могут отсутствовать (стадия бессимптомного течения грыжи пищеводного отверстия диафрагмы). По мере увеличения грыжевого отверстия и проникновения через него в грудную полость все больших по объему тканей стенки желудочно-пищеводного соединения или стенки желудка прогрессирующе развиваются признаки заболевания. Наиболее характерные жалобы — боли за грудиной или в верхней части живота (под ложечкой). Причиной развития болей являются механические факторы: растяжение пищевода, натяжение тканей в результате втяжения стенки органа в грыжевое отверстие, давления грыжевого мешка на окружающие ткани.
Боли могут распространяться (отдавать, иррадиировать) вверх, вниз или в спину. Очень часто болевые ощущения напоминают (симулируют) загрудинные боли при стенокардии. Как правило, возникновение болей у больных с грыжей пищеводного отверстия диафрагмы связано с едой и наступает после обильного приема пищи, особенно если вслед за этим больной отдыхает лежа.
Наиболее сильные, мучительные боли появляются, если грыжа пищеводного отверстия сопровождается воспалительными процессами слизистой оболочки пищевода (эзофагит). Это происходит в результате частого или постоянного заброса кислого желудочного содержимого в нижний отдел пищевода и химического раздражения его слизистой оболочки соляной кислотой. Эзофагит способствует возникновению у больных изжоги, отрыжки, срыгиванию пищи, жжению или затруднению прохождения пищи при глотании.
Длительные и нестерпимые боли при грыже пищеводного отверстия диафрагмы могут свидетельствовать о наиболее частом осложнении заболевания — ущемлении, сдавлении грыжи в грыжевых воротах. Нарушение кровообращения в ущемленных тканях в результате сдавления способно привести к тяжелым последствиям омертвления (некроза) стенки желудка или пищевода.
Необходимо обследование у гастроэнтеролога (или терапевта) и хирурга. Надежными методами диагностики грыжи пищеводного отверстия диафрагмы являются рентгеноскопия желудка и фиброгастроскопия.
• Рентген груди. От вас может потребоваться, чтобы вы приняли контрастное вещество перед рентгеном, так чтобы участок разрыва пищевода мог быть четко идентифицирован.
Лечение, как правило, консервативное, лишь в тяжелых случаях течения заболевания показано хирургическое вмешательство. Выполняя рекомендации врача, следует помнить, что соблюдением режима питания, физической активностью, отказом от вредных привычек можно в значительной степени добиться профилактики прогрессирования заболевания, существенно облегчить течение патологического процесса. В этой связи рекомендуется частое дробное питание небольшими порциями пищи. В случаях сочетания грыжи пищеводного отверстия диафрагмы и эзофагита следует придерживаться диеты № 1. У остальных больных из рациона питания необходимо исключить острые, кислые, соленые блюда, шипучие напитки, продукты, вызывающие вздутие кишечника (бобовые, ржаной хлеб, капуста и др.)
Путем ограничения калорийности пищи следует попытаться уменьшить массу тела, что поможет существенно сократить имеющиеся симптомы, связанные с грыжей пищевого отверстия диафрагмы и эзофагита. Прием алкоголя и курение противопоказаны. Необходимо воздерживаться от употребления черного кофе и крепкого чая. После еды нельзя ложиться или заниматься тяжелой работой, физическими нагрузками, связанными с наклонами туловища вперед. Кроме того, желательно, чтобы во время сна голова больного лежала на 10—15 см выше туловища, что будет препятствовать затеканию и забросу кислого желудочного содержимого в пищевод, предотвращать возникновение симптомов грыжи пищеводного отверстия диафрагмы. Больные, перенесшие хирургическое лечение рассматриваемого заболевания, после операции должны выполнять все указанные выше рекомендации.
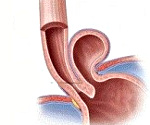
Ущемленная диафрагмальная грыжа – неотложное состояние, возникающее при сдавлении узким кольцом грыжевых ворот анатомических структур, расположенных в области диафрагмы. Патология сопровождается выраженной болью, чаще в левой половине груди и живота, многократной рвотой, запором, метеоризмом. По мере нарастания симптомов развивается гипотония, тахикардия, одышка, нарушение сознания. Диагностируется на основании хирургического осмотра, данных рентгенографии органов грудной и брюшной полости. Лечение – хирургическое: выполняют рассечение грыжевых ворот, освобождение пережатого органа и герниопластику.
- Причины ущемленной диафрагмальной грыжи
- Патогенез
- Классификация
- Симптомы ущемленной диафрагмальной грыжи
- Осложнения
- Диагностика
- Лечение ущемленной диафрагмальной грыжи
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ущемленная диафрагмальная грыжа возникает при сдавлении грыжевого мешка с его содержимым в грыжевых воротах. В результате нарушается кровообращение пережатого органа, развивается ишемия, а затем и некроз ущемленных тканей. В состав грыжевой сумки может входить абдоминальный отрезок пищевода, петли тонкого и толстого кишечника, желудок, большой сальник. Ущемлению подвергаются до 20% всех диафрагмальных грыж, чаще – грыжи травматического и врожденного генеза. Наибольшую опасность ввиду выраженных кардиореспираторных нарушений представляет ущемление ложных врожденных грыж диафрагмы, не имеющих грыжевого мешка.

Причины ущемленной диафрагмальной грыжи
Вероятность ущемления не зависит от размеров грыжи и диаметра грыжевого кольца. Все виды диафрагмальных грыж (параэзофагеальные, врожденные и др.), за исключением аксиальной грыжи пищеводного отверстия, обладают склонностью к сдавлению. Существуют факторы, в результате воздействия которых увеличивается риск развития патологии:
- Травмы. Ущемленная грыжа возникает вследствие открытой или закрытой торакоабдоминальной травмы (ножевых ранений живота и груди, падений с высоты, тяжелых ДТП). В момент физического воздействия появляется дефект диафрагмы, через который органы (желудок, кишка др.) перемещаются в грудную полость и при напряжении мышц брюшного пресса (например, в результате боли) ущемляются.
- Операции. Сдавление органов может возникать после хирургических вмешательств на пищеводе (эзофагэктомии), диафрагме (удаление опухоли, резекция купола диафрагмы) в результате хирургической ошибки и оставления мышечного дефекта диафрагмы. Впоследствии через образовавшееся отверстие выходят и ущемляются близлежащие анатомические структуры.
- Повышение внутрибрюшного давления. Ущемление может спровоцировать резкий скачок давления внутри брюшной полости в результате кашля, тяжелых физических нагрузок, тяжелых родов, многократной рвоты, хронических запоров. При повышении давления происходит растяжение дефекта диафрагмы и выход грыжевого содержимого в плевральную полость. После возвращения давления на исходный уровень грыжевое кольцо сужается – возникает пережатие грыжевого мешка.
Патогенез
При ущемлении грыжевого содержимого в грыжевой сумке формируется замкнутая полость, которая может содержать различные анатомические структуры (пищевод, часть сальника, желудка, кишки). Сдавление сопровождается недостаточным кровоснабжением в ущемлённом участке органа и образованием на месте пережатия странгуляционной борозды. В результате нарушения питания развивается застой венозной крови и лимфы, который способствует появлению отека стенки сдавленного органа. Ишемизация приводит к постепенному отмиранию ущемленной структуры и образованию некроза. Происходит пропотевание плазмы и диапедез лейкоцитов, эритроцитов в грыжевую сумку, что сопровождается появлением вначале прозрачного, а затем розового или бурого транссудата. При ущемлении органов ЖКТ возникает постепенное разложение и гниение содержимого желудка или кишечника. Стенка пораженного органа истончается, токсические продукты распада диффундируют в грыжевой мешок, вследствие чего транссудат грыжевой сумки инфицируется и приобретает гнойный характер.
Классификация
Сдавление диафрагмальной грыжи может быть первичным и вторичным. Первичное возникает при одномоментной физической сверхнагрузке или травме. В результате образуется и странгулируется ранее не существовавшая грыжа. Вторичное ущемление возникает на фоне уже сформировавшейся диафрагмальной грыжи. По степени перекрытия просвета полого органа в гастроэнтерологии выделяют полные и неполные странгуляции. Исходя из механизмов развития патологии, различают два вида ущемления:
- Эластическое. Формируется вследствие выхода наиболее подвижных органов (кишка, желудок) через дефект диафрагмы под воздействием повышенного внутрибрюшного давления или в результате травмы. Внутренние органы, расположенные в грыжевом мешке, самостоятельно не вправляются, а при сужении грыжевого кольца, ущемляются. Данный вид сопровождается яркой клинической картиной и быстрым омертвлением тканей.
- Каловое. Образуется при чрезмерном наполнении и растяжении приводящей части кишки, расположенной в грыжевой сумке. Отводящая область кишечника при этом сдавливается в грыжевых воротах. Некроз формируется медленнее, чем при эластическом ущемлении, преобладающими являются симптомы непроходимости кишечника. Чаще возникает при длительном течении грыжи пищеводного отверстия.
Симптомы ущемленной диафрагмальной грыжи
У многих больных развивается типичная картина кишечной непроходимости: запор, вздутие живота, сухой язык, обложенный коричневым налетом. Ухудшается общее состояние пациента, нарастают симптомы интоксикации: возникает выраженная одышка, тахикардия, снижение АД, появляется вначале акроцианоз, а затем диффузный цианоз, холодный пот. Сознание угнетается до уровня оглушения и сопора.
Осложнения
Ущемление кишки сопровождается кишечной непроходимостью, которая при отсутствии экстренного лечения может привести к инфекционно-токсическому шоку. При перфорации ущемленной части кишки, переходе воспаления на брюшину или плевру возникает перитонит либо плеврит соответственно. Особую опасность представляет образование и прободение флегмоны грыжевого мешка, которое может сопровождаться проникновением инфекции в кровь и развитием сепсиса. Летальный исход при ущемленной грыже встречается в 20-40% случаев в зависимости от этиологии болезни, характера осложнений и сроков оказания неотложной помощи.
Диагностика
Ошибки во время диагностического поиска связаны не столько с трудностью диагностики, сколько с редкостью патологии и слабым знакомством торакальных и абдоминальных хирургов с клиникой ущемленной грыжи диафрагмы. Для верификации диагноза выполняют следующие обследования:
В тяжелых или сомнительных случаях проводят МСКТ органов грудной, брюшной полости. При подозрении на ущемление кишки выполняют эндоскопическое исследование кишечника (интестиноскопию, колоноскопию). Дифференциальную диагностику следует проводить с различными заболеваниями, имеющими сходную клиническую картину и интенсивный болевой синдром:
- острая патология поджелудочной железы (панкреонекроз, панкреатит);
- мезентериальный тромбоз;
- непроходимость кишечника;
- острый коронарный синдром;
- заворот желудка, который может встречаться при диафрагмальных грыжах крупных размеров и релаксации диафрагмы.
Лечение ущемленной диафрагмальной грыжи
Данное заболевание относится к экстренной патологии и требует неотложного хирургического вмешательства, которое может осуществляться трансторакальным и чрезбрюшинным доступом. Во время операции рассекают грыжевое кольцо и аккуратно освобождают грыжевое содержимое. Проводят оценку жизнеспособности ущемленных тканей. При некрозе производят резекцию пораженного органа (части желудка, кишечника, сальника). Грыжевую сумку перевязывают в области шейки и иссекают, затем выполняют ушивание дефекта диафрагмы с пластикой грыжевых ворот. При нагноениях герниопластику проводят без использования аллопластических методов. На заключительном этапе операции устанавливают дренажи в грудную и брюшную полость. На протяжении всего периода лечения больному показана дезинтоксикационная, антибактериальная, противовоспалительная, обезболивающая терапия.
Прогноз и профилактика
Прогноз заболевания зависит от объема поражения ущемленного органа, времени диагностического поиска и сроков начала лечения. При своевременном обращении пациентов, вовремя проведенном оперативном вмешательстве и тщательном наблюдении в реабилитационном периоде прогноз благоприятный. Запущенные случаи с развитием обширного некроза, кишечной непроходимости и осложнений (перитонита, сепсиса) значительно ухудшают течение болезни и могут привести к летальному исходу. Основу профилактики составляет вовремя проведенное плановое лечение диафрагмальной грыжи и исключение факторов риска, способных спровоцировать ущемление.

Грыжа пищевода (ГПОД) – выпячивание нижнего отдела пищеводного отверстия диафрагмы, через которое начинают сдвигаться и пищевод, и верхний отдел желудка.
Это провоцирует рефлюкс (обратное перемещение желудочного или кишечного содержимого), воспаление тканей ЖКТ, пептическую язву и рубцовый стеноз (сужение просветов). Все перечисленные осложнения опасны, поэтому самостоятельным лечением в домашних условиях заниматься нельзя.
При появлении симптомов грыжи надо пойти к гастроэнтерологу, который составит план медикаментозной терапии или направит к хирургу.
Классификация
Если у человека наблюдается грыжа пищевода, симптомы и лечение нужно определять как можно скорее. Но заболевание невозможно выявить без помощи специалиста, так как оно бывает нескольких видов.
В медицине выделяют три основных формы пищеводной грыжи в виде:
- аксиальной или скользящей формы. Диагностируется в 90% от всех случаев. В данной ситуации кардия находится выше того места, где она должна располагаться;
- укороченного пищевода. Причина кроется во врожденной аномалии. Зачастую сочетается со скользящим типом грыжи. Может возникать и в результате воспалительного процесса или травмирования стенок пищевода;
- параэзафагельной формы. Диагностируется в 5% от всех случаев с ГПОД. Кардия не изменяет свое первоначального положения. При нарушении возникает расширение пищеводного отверстия. Через него проходит желудок.
Определить тип болезни можно только тщательного обследования.
Причины развития грыжи
Диафрагмальная грыжа пищевода может быть диагностирована как у взрослого, так и у совсем маленького ребенка. У новорожденного может быть выявлена врожденная грыжа пищевода, которая обусловлена короткой пищеводной трубкой и рядом других дефектов внутриутробного развития желудочно-кишечного тракта.
Возможность развития грыжи пищевода у человека взрослого обуславливает действие следующих групп факторов:
- изменение (уменьшение) эластичности и прочности мышечной и соединительнотканной структуры диафрагмы;
- продолжительное и значительное увеличение давления внутри брюшной полости;
- изменение моторной функции пищеводной трубки.
Изменения главной дыхательной мышцы, точнее соединительнотканного кольца, окружающего пищевод и обеспечивающего герметичность грудной и брюшной полости, человеческого организма связаны с возрастными особенностями (уменьшение эластичности связочного аппарата и снижение мышечной силы отмечается у большинства людей среднего и пожилого возраста); рядом заболеваний, наследственным фактором.
У человека может присутствовать патология нервной системы, определяющая нарушения иннервации диафрагмы и, соответственно, повышающая вероятность развития грыжи пищевода. Подобные процессы отмечаются также у ослабленных астенизированных людей, пациентов с определенными наследственными заболеваниями (синдром Марфана).
В нормальных условиях давление внутри брюшной полости превышает таковое в грудной. При определенных условиях давление еще больше повышается и органы внутри брюшной полости оказывают существенное давление на диафрагму. В месте наименьшего сопротивления – соединительнотканное кольцо в области пищеводного отверстия – формируются ворота для грыжи пищевода. Значительное увеличение давления внутри брюшной полости отмечается при:
- повторяющихся эпизодах рвоты;
- непрекращающемся кашле (ХОЗЛ, астма, рецидивирующий бронхит);
- асците;
- патологической и физиологической беременности;
- значительных физических нагрузках (поднятии тяжестей);
- ожирении 3-4 степени.
Изменение моторики пищевода – одна из весомых составляющих грыжи пищевода. Наибольшее значение имеют дискинезия по гипермоторному типу, то есть сопровождающиеся избыточными движениями пищевода в верхних его отделах. В этом случае пищевод как будто подтягивается вверх – формируется грыжа пищевода. Такая ситуация может быть как самостоятельным заболеванием, так и проявлением сочетанной патологии ЖКТ. К таким ситуациям относится, например, триада Сайнта (дивертикулез толстой кишки, холецистит, грыжа пищевода) и триада Кастена (та же грыжа пищевода, язвенная болезнь, холецистит).
Выше указанные возможные причины грыжи пищевода не обязательно приводят к формированию этого заболевания, но значительно повышают риск его развития.
Симптомы
На первой степени недуг обычно себя никак не проявляет. Болеть грудная область начинает только тогда, когда формируется большое отверстие и через него проходит часть желудка.
Постепенно грыжа пищевода дает о себе знать и проявляется следующими симптомами в виде:
У некоторых заболевших может внезапно повышаться давление, появиться осиплость голоса.
Признаки ущемления
Одним из опасных осложнений считается ущемление грыжи. Этот процесс возникает не только при длительном течении заболевания, но и при появлении первых признаков.
На защемление грыжи указывают:
- внезапные резкие или стреляющие боли в нижнем участке груди;
- болезненные ощущения, распространяющиеся на лопатку или ключицу. Их усиление наблюдается при повышенной перистальтике кишечного тракта. Болевой синдром проявляется достаточно сильно, что нередко приводит к шоковому состоянию;
- рвотные позывы, которые не прекращаются в течение длительного времени;
- сильное вздутие живота и повышенное газообразование.
При возникновении такой симптоматической картины необходимо в срочном порядке вызывать Скорую помощь и госпитализировать больного в больницу.
Осложнения
В числе основных осложнений, которые провоцируют грыжи ПОД, выделяют следующие состояния:
- гастрит, а также язва в области той части желудка, в которой расположена грыжа (порядка 8% случаев);
- анемии, кровотечения (до 20% случаев);
- инвагинация пищевода либо внедрение в грыжевой мешок его нижней части;
- укорочение пищевода (при кардиаэзофагеальных грыжах);
- пролапс (т.е. ретроградное выпадение) в пищевод слизистой желудка (осложнение, отмечаемое в очень редких случаях);
- ущемление грыжи (самое серьезное осложнение, провоцируемое данным образованием).
Диагностика
Характерная для грыжи пищевода скрытность и неспицифичность некоторых симптомов, часто приводит к тому, что пациенты теряют время и безуспешно лечатся от других заболеваний. Это может быть опасным, всё, что связано с диагностированием внутренних органов требует не только участия профессионалов, но и специального медицинского оборудования. Диагностика грыжи пищевода достаточна проста. Врач назначает ряд исследований и на основе полученных результатов подтверждает либо исключает наличие патологии.
Из инструментальных исследований для точности диагноза могут понадобиться данные:
- Рентгенологического исследования. Без этой процедуры подтверждение диагноза почти невозможно. Обследование назначают всем больным с подозрениями на грыжу. Исследование позволяет оценить состояние внутренних органов. При проведении могут выявиться язвы, сужения и воспалительные процессы в пищеводе. Этот метод диагностики считается достаточно эффективным. Неинформативным он становится только в случаях фиксированных патологий, когда грыжа локализуется около пищевода. В таких случаях проводят РН–метрию.
- Фиброгастродуоденоскопии (ФГДС). С помощью фиброгастроскопа врач исследует пищевод, желудок, двенадцатиперстную кишку. Диагностическая процедура назначается практически всем, кто страдает болезнями кишечника и желудка. Если при опросе пациент указал хотя бы один из характерных симптомов, прохождение ФГДС становится обязательным при диагностике.
- РН–метрия пищевода и желудка. Исследование назначают с целью определения регулярности заброса в пищевод содержимого желудка. Для определения кислотообразующей желудочной функции исследуют желудочный сок. Процедуру проводят на специальном оборудовании. Через нос пациенту вводят зонд и устанавливают накожный электрод. Все изменения регистрируются на блоке, закреплённом на ремне. Данные обрабатываются с помощью компьютера и специальных программ.
Все диагностические исследования проводят натощак. Больному рекомендуют отказаться от курения и перестать принимать лекарственные препараты, которые могут отразиться на результатах.
Лечение
Как лечить грыжу пищевода, может сказать только врач. Не стоит доводить до появления серьезных осложнений. Если человек ощущает дискомфорт в грудной клетке, то нужно посетить доктора, иначе начнутся необратимые процессы.
На начальных стадиях лечение осуществляется в домашних условиях и подразумевает:
- прием лекарственных препаратов;
- выполнение лечебной гимнастики;
- соблюдение строгой диеты;
- применение народных способов.
Начинают лечение грыжи пищевода всегда с консервативных мероприятий. Пациенту рекомендуют нормализовать вес, отказаться от использования тесных поясов и ремней. Спать следует с приподнятым головным концом. Питаться нужно часто, небольшими порциями, включать в рацион достаточное количество клетчатки.
Медикаментозная терапия направлена на предупреждение и лечение главного осложнения – ГЭРБ. Для этого используются ингибиторы протонной помпы в постепенно снижающихся дозировках курсом до двух месяцев, с последующим переходом на кратковременный курс антацидов. В лечение обязательно включают прокинетики (домперидон).
Оперативное лечение грыжи пищевода показано при развитии тяжелых форм гастроэзофагеальной рефлюксной болезни; торпидного рефлюкс-эзофагита, не поддающегося консервативному лечению; пищевода Баррета (предраковое состояние, появляющееся на фоне ГЭРБ).
Лечение в домашних условиях и образ жизни
Выше были описаны механизмы возникновения грыжи пищеводного отверстия диафрагмы. С учетом их можно представить рекомендации, соблюдение которых помогает уменьшить риски обострений:
- После любого приема пищи следует минимум 1,5-2 часов не ложиться. Исключается и полулежачее положение на креслах.
- Стоит избегать наклонов. По возможности, обуваться лучше с использованием табурета и подставки для ног. Мытье полов – с применением швабры, исключающей глубокие наклоны.
- Слишком большие тяжести должны быть исключены. В период ремиссии допустимо переносить небольшой вес, но обязательно перед едой или спустя 40-60 минут после приема пищи.
- Сон рекомендуется на кровати с приподнятым изголовьем. При необходимости можно воспользоваться второй подушкой, но лучше, если это будут подставки под ножки кровати. Так удастся полностью приподнять головной конец кровати, а не только голову.
- Избыточный вес, метеоризм, постоянные запоры, упорный кашель – все те болезни, при наличии которых не получится эффективно лечить грыжу пищевода. Избавление от заболеваний, повышающих внутрибрюшное давление позволит снизить частоту обострений грыжи.
- Некоторые лекарственные препараты способствуют расслаблению сфинктера и усугублению симптомов. Их использование при грыже пищевода следует ограничить: Нифедипин, Дилтиазем, Аспирин, Диклофенак.
Медикаменты
Лечение грыжи пищевода без операции включает прием следующих препаратов:
- Лечение Н-2-блокаторами гистаминовых рецепторов (Низатидин, Циметидин, Роксатидин, Фамотидин). Они уменьшают выделение кислоты, что защищает пищевод от повреждения.
- Прием антацидных лекарств (Ренни, Топалкан, Маалокс, Гастал, Релцер, Альмагель) или ингибиторы протонной помпы (Омез, Эманера, Рабепразол, Дексрабепразол, Омепразол, Эзомепразол). Связывают кислоту из желудка, уменьшают ее раздражающий эффект, устраняют симптомы грыжи (в том числе изжогу и боли).
- Лечение прокинетическими препаратами (Цизаприд, Мотилиум, Эглонил, Метоклопрамид). Они не допускают рефлюкса, нормализуют моторику пищевода.
В случае развития сопутствующих осложнений желудочно-кишечного тракта пациенту могут назначаться дополнительные методы лечения. Например, если осложненная грыжа пищеводного отдела сопровождается внутренним кровотечением, то назначаются кровоостанавливающие и антианемические лекарства.
Питание и диета
Повышение внутрибрюшного давления могут спровоцировать механические повреждения пищевода. Всё это сопровождается непроходимостью кишечника и хроническими запорами. Корректировать эти состояния можно с помощью правильного питания. Диета при грыже пищевода — очень важная составляющая консервативного лечения. Её назначают и в тех в случаях, когда пациента готовят к операции. Цель диеты — снизить кислотность желудочного сока и защитить слизистые желудка и пищевода.
Питание должно быть дробным. Лучше всего принимать пищу маленькими порциями в течение всего дня. Последний приём за 3 часа до сна.
Продукты не должны раздражать стенки пищевода и вызывать изжогу. Запрещается употребление очень горячей и, наоборот, слишком холодной пищи. Из рациона исключаются продукты, вызывающие расстройства желудка и вздутие живота.
Лечебный рацион и следование диете положительно сказывается на самочувствие и состояние больного. Риск развития осложнений, опасных для здоровья, значительно снижается.
Народные средства
Методы нетрадиционной медицины облегчают симптомы грыжи и предотвращают возникновение её осложнений.
- Самое простое средство — чай из ромашки или мяты, устраняющий жжение в горле. Неприятные ощущения исчезнут, если выпивать по чашке напитка после еды.
- Избавит от дискомфорта и раствор яблочного уксуса. Его готовят из 100 мл воды и 2 ч. л. фруктового компонента. Липовый мёд усилит эффективность полученного состава.
- Слизистая успокоится под действием настоя из 300 мл воды и 1 ч. л. морковных семян. Смесь необходимо довести до кипения, но не варить. Пить в тёплом виде 1 раз в день после завтрака. Курс лечения — месяц.
- При обострении болезни можно съесть горсточку миндаля.
- Изжога пройдёт под воздействием имбиря.
Народные средства помогают вылечить болезнь, но только лёгкой степени и на начальной стадии. Их приём необходимо согласовывать с лечащим врачом.
Операция
Операция при грыже пищевода может быть проведена как открытым, так и лапароскопическим доступом. Среди хирургических методов лечения наибольшее распространение получили оперативные вмешательства, которые направлены на ушивание грыжевых ворот и укрепление диафрагмально-эзофагеальной связки (крурорафия), фиксацию желудка в брюшной полости (гастропексия), ликвидацию гастроэзофагеального рефлюкса (фундопликация), восстановление острого угла Гиса.
Противопоказаниями к хирургическому лечению грыж пищевода являются сопутствующие патологии, которые способны стать причиной тяжелых осложнений в послеоперационном периоде (например, хронические сердечно-сосудистые болезни в стадии декомпенсации).
Поскольку параэзофагеальные грыжи пищевода встречаются сравнительно редко, тактика лечения данной формы заболевания отработана меньше. В целом отдается предпочтение хирургическому лечению таких грыж (в первую очередь у пациентов молодого и среднего возраста). Лицам преклонного возраста, особенно при наличии осложнений, рекомендуется коррекция образа жизни (в частности, ограничение некоторых видов физической активности) и соблюдение диеты (исключение из рациона продуктов, способствующих развитию метеоризма) с целью уменьшения риска ущемления грыжи.
Профилактика
В целях предотвращения развития грыжи пищевода рекомендуется:
- своевременное лечение заболеваний, способствующих развитию данной патологии;
- регулярные профилактические обследования лиц, относящихся к группе риска;
- отказ от вредных привычек;
- рациональное питание;
- укрепление мышц передней брюшной стенки;
- избегание чрезмерных физических нагрузок.
Прогноз
При своевременной диагностике и правильно подобранном лечении прогноз для жизни благоприятный. После проведенного хирургического лечения грыжи пищевода рецидивы случаются крайне редко.
Читайте также:


