Неравномерное сужение суставной щели лучезапястного сустава
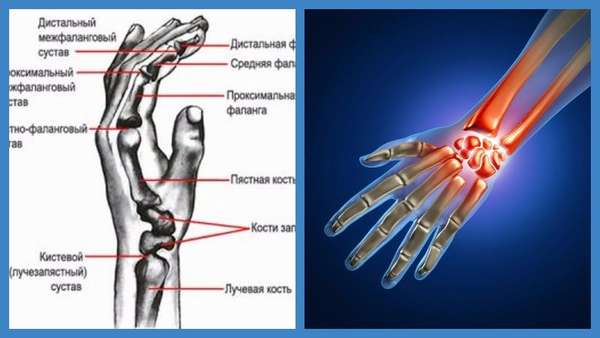
Лучезапястный сустав принадлежит к числу сложных и имеет больше двух суставных поверхностей. Он отличается от большинства других сочленений, ведь в нем участвует 5 костей (а не 2-3, как, например, в коленном или межфаланговых суставах). Кроме того, лучезапястный сустав имеет две оси вращения, а не одну. Это позволяет двигать кистью во всех направлениях и даже вращать ею по кругу.
Такой сложный механизм идеально приспосабливает руки человека к труду и жизни, связанной с множеством мелких манипуляций. Поэтому выход из строя этого сочленения часто приводит к инвалидности и потере трудоспособности. Каковы же симптомы и лечение артроза лучезапястного сустава?
Специфика дегенеративного процесса в лучезапястном суставе
Хрупкий лучезапястный сустав находится между кистью и предплечьем и, в силу расположения, подвержен травмам (например, при падении). В повседневной жизни он испытывает меньшую функциональную нагрузку, чем, скажем, коленный сустав, но и суставная капсула у него тоньше. А потому сочленение уязвимо даже перед незначительными повреждениями.
Случаи артроза лучезапястного сустава из-за естественного истирания хряща крайне редки. А потому, при отсутствии травм или трудовых нагрузок, вероятность заболеть им невысока.
Причины артроза запястья руки
Артроз лучезапястного сустава бывает как первичным (идиопатическим), так и вторичным заболеванием. В первом случае мы имеем здоровый сустав, который изменяется вследствие неблагоприятного внешнего воздействия - травмы или профессиональной нагрузки. Во втором - основное заболевание (подагра, сахарный диабет, ревматоидный артрит и другие), которое приводит к дегенеративно-дистрофическим изменениям в хряще.
Среди факторов, которые влияют на развитие артроза лучезапястного сустава, стоит упомянуть:
- избыточная нагрузка и травмы - спортивные, бытовые, профессиональные (например, при работе с вибрирующим инструментом);
- переохлаждение;
- запущенные воспалительные патологии в суставе или околосуставных тканях;
- эндокринные и метаболические нарушения и аутоиммунные заболевания;
- перенесенные инфекции (реактивный артрит, туберкулез, остеомиелит и другие);
- женский пол;
- наследственность (влияет на синтез коллагена, плотность хряща, анатомические особенности строения).
Травма - самая распространенная причина заболевания. При этом симптомы разрушения хряща могут возникнуть не сразу, а спустя несколько лет.
Остеоартроз запястья нередко начинается на почве артрита лучезапястного сустава и протекает параллельно с ним. Возрастные факторы мало влияют на развитие артроза запястий. Хотя климактерические гормональные изменения у женщин могут сказываться на прочности хрящевой ткани.
Чаще всего остеоартроз лучезапястного сустава наблюдается у строителей, мастеров, работающих на заводе и в отделке помещений, офисных сотрудников, а также профессиональных спортсменов (особенно при наличии вывихов и подвывихов, переломов, разрывов и растяжений связок или мышц).
Признаки артроза лучезапястного сустава
На ранних стадиях артроз редко дает о себе знать. Ключевые признаки артроза лучезапястного сустава наблюдаются уже при остеоартрозе - когда в деструктивный процесс переходит на головки костей. Болезнь начинается с дискомфорта в области запястий, чувства сдавленности, несильной боли. Ощущения чем-то напоминают крепатуру.
Характерно, что признаки артроза лучезапястного сустава наблюдаются только в этом сочленении, в то время как другие ревматические заболевания как бы “перебираются” с одного сустава на другой, затрагивая одновременно несколько.
При появлении следующих симптомов необходимо как можно скорее обратиться к ревматологу:
- боль в суставе, особенно, после физической нагрузки на запястье, стресса, обезвоживания;
- затрудненность в движениях, которая нарастает по мере прогрессирования болезни (ощущение, будто что-то мешает свободно двигать рукой);
- опоясывающая припухлость запястий, отечность кисти (необязательный, но характерный симптом);
- грубый хруст в суставе (вместо нормального легкого щелчка появляется глухой звук, который сопровождается напряжением).
Боль усиливается при ношении тяжелых предметов, даже кратковременном удержании их на весу, попытках опереться на ладонь, размять кисть. Характерно, что она ощущается в крайних для сустава позициях (изгиб кисти) или при конкретных движениях. Если после травмы воспалительная симптоматика в суставе наблюдается больше 2-3 недель, это также может быть симптомом начала заболевания.
На первых порах скованность движений может уходить после теплых ванночек и разминки. Со временем подвижность снижается на 30-50%. Когда хрящ стирается и обнажается поверхность субхондральных костей, появляются остеофиты. Они ощутимо препятствуют движению в запястье - в особенности, при попытке вращать кистью. Мелкие отломки остеофитов иногда вызывают у больных острую боль и сильный воспалительный процесс.
Определить наличие остеофитов, как правило, можно только на рентгенограмме. Но пациент может распознать его по следующим проявлениям:
- ограниченная амплитуда движений в суставе;
- частые неконтролируемые спазмы, в особенность, при движении кистью;
- при пальпации обнаруживаются твердые подкожные бугры.
Боли при остеоартрозе запястья следует отличать от артритных. При артрите болевой синдром усиливается в состоянии покоя, ближе к ночи, с утра. При остеоартрозе, напротив, в дневное время - при повседневной активности.
Деформация лучезапястного сустава при заболевании, как правило, отсутствует, как и сильные отеки. Характерное “истончение” конечности из-за мышечной атрофии тоже свойственно, скорее, артриту запястья, чем артрозу.
Степени и стадии артроза лучезапястного сустава
Прогрессирование запястного артроза идет медленно - до того, как лечить артроз запястья, пациент может десяток лет не подозревать о болезни. В ходе заболевания хрящ становится мягким, нарушается процесс его регенерации, а синовиальная жидкость теряет вязкость и вырабатывается все в меньших количествах. В зависимости от тяжести поражений, выделяют следующие этапы заболевания.
Деструктивный процесс начинается со слабых болей в запястье, которые периодически беспокоят пациента - в основном, после сильных нагрузок. Они не настолько интенсивны, чтобы больные придавали им значение. Ощущения при артрозе лучезапястного сустава 1 степени напоминают ноющую боль - как “на погоду”. Наблюдается легкая отечность и другие симптомы ухудшения трофики тканей, изредка слышен негромкий хруст.
На этом этапе симптомы и лечение артроза запястья руки переносятся достаточно легко.
На этом этапе хрящ почти полностью разрушен на опорных поверхностях. Появляются первые костные наросты, хорошо заметные на рентгеновских снимках, и явное сужение суставной щели. Иногда остеофиты можно прощупать самостоятельно. Боль становится хорошо ощутимой, практически ежедневной. При движениях больной слышит отчетливый хруст. Руки устают быстрее, чем раньше. Полное выздоровление при артрозе лучезапястного сустава 2 степени уже невозможно, но лечение сильно улучшает качество жизни пациента, поддерживает мобильность в суставе.
Скованность движений в запястье налагает на больных существенные ограничения в повседневной жизни. В конечном итоге развивается анкилоз - полная неподвижность сустава, фактически его сращение, поскольку края остеофитов смыкаются. Боли при запущенном остеоартрозе лучезапястного сустава беспокоят пациента даже в покое, после отдыха. Изгиб руки может выглядеть неестественным. На третьей стадии возможно только хирургическое лечение. Полностью восстановить подвижность не удается даже после операции.
Обратите внимание: чем хуже развиты мышцы вокруг пораженного сустава, тем скорее прогрессирует болезнь. Здоровый мышечный аппарат поддерживает естественное положение сустава, обеспечивает его питание, защищает от повреждений.
Диагностика артроза лучезапястного сустава
Симптомы остеоартроза запястья схожи с другими ревматическими заболеваниями. А потому для точной постановки диагноза врачу требуются такие исследования:
- устный опрос пациента, пальпация и осмотр пораженного сустава на первичном приеме;
- рентген (2 или 3 проекции);
- общий анализ крови и, по надобности, мочи;
- биохимическое исследование крови по показаниям;
- анализ на ревмофактор;
- УЗИ, компьютерная или магнитно-резонансная томография по показаниям;
- изредка может понадобиться пункция для оценки синовиальной жидкости.
Лечение остеоартроза лучезапястного сустава
Лечебная стратегия подбирается врачом индивидуально для каждого случая, с учетом причин болезни, ее стадии, общего состояния здоровья пациента и прочего.
Стандартный подход к лечению артроза лучезапястного сустава 1-2 стадии включает:
- фармакотерапию;
- физиотерапию;
- лечебную гимнастику;
- здоровую диету и распорядок дня;
- соблюдение ортопедического режима.
На 3-й стадии обычно принимается решение об операции.
Лечение артроза лучезапястного сустава проходит постадийно. На первом этапе “гасится” острая симптоматика болезни - боль и воспаление. На втором требуется комплексное лечение. И третий подразумевает реабилитацию пациента для закрепления эффекта после основного курса.
Из-за трудностей в повседневных делах, вызванных дисфункцией сустава, физическому дискомфорту сопутствует психологический. Он может быть одним факторов развития депрессии, поэтому пациентам рекомендован визит к психологу и реабилитологу.
Примите к сведению, что остеоартроз лучезапястного сустава - хроническая болезнь, которая требует пожизненного соблюдения рекомендаций врача.
В лечении артроза лучезапястного сустава применяются следующие фармакологические группы:
- негормональные противовоспалительные средства (НПВП, НПВС) - курсами до 21 дня;
- глюкокортикостероиды;
- хондропротекторы;
- сосудорасширяющие;
- миорелаксанты;
- витаминно-минеральные комплексы;
- при инфекционной природе заболевания - антибиотики
Они используются в виде таблеток и капсул, мазей, гелей, компрессов и внутрисуставных инъекций.
Самолечение артроза запястья руки может привести к ухудшению состояния и проблемам с ЖКТ. Перед использованием всех препаратов (кроме мазей и гелей для местного применения) необходима консультация врача.
Для снятия воспаления, боли и жара при артрозе запястий рекомендованы такие таблетированные НПВП: диклофенак, целекоксиб, ибупрофен, пироксикам, кетопрофен, индометацин, мелоксикам, нимесулид, бутадион и другие.
Чтобы предотвратить дальнейшую дегенерацию хряща врач может назначить хондропротекторы: артракам, терафлекс, структум и другие.
В период реабилитации используют препараты для улучшения трофики тканей (пентоксифиллин, трентал) и расслабления мышц (мидокалм, тизалуд).
Если устранить боль при помощи таблеток не удается, к назначению присоединяют инъекции: метилпреднизолон, дипроспан, гидрокортизон.
В качестве вспомогательных средств в лечении остеоартроза лучезапястного сустава широко применяются нестероидные мази и кремы для наружного применения. Например, фастум гель, долгит, вольтарен, диклак гель, кетопрофен. В этих лекарственных формах выпускают и хондропротекторы - артракам, структум, румалон.
Оперативное лечение артроза запястья руки показано при 3-й стадии болезни и в тех случаях, когда другие методы оказываются неэффективны.
Предпочтение отдается плазмолифтингу и эндопротезированию синовиальной жидкости - малоинвазивным манипуляциям. Они подразумевает инъекцию плазмы крови пациента или гипоаллергенных полимеров, выполняющих роль смазки, непосредственно в суставную сумку. Это помогает снять боль и воспаление, предупредить эрозию на срок до 24 месяцев.
Если этот подход не дает результата, возможно вживление пирокарбонового протеза, который имитирует хрящ. Он не крепится к проксимальным костям, а потому не расшатывается и может быть использован даже при сильном повреждении суставных поверхностей.
Если сохранить или протезировать сустав не представляется возможным, врачи прибегают к последнему средству ортопедической хирургии - парциальному артродезу с вживлением титановой пластины. При этой операции разрушенный сустав полностью обездвиживают. Так что пациента хотя бы не будут беспокоить постоянные боли и воспаление.
Для снятия боли, улучшения микроциркуляции и подвижности при артрозе запястья применяются следующие методики:
-
иглорефлексотерапия;
- мануальная терапия;
- лечебный, в т.ч. точечный массаж;
- постизометрическая релаксация;
- гирудотерапия;
- инфракрасная лазерная терапия;
- магнитотерапия;
- криотерапия;
- электрофорез;
- ультразвуковая терапия;
- электромиостимуляция;
- парафинотерапия;
- бальнеотерапия (лечебный грязи);
- другие.
Физиотерапевтическое лечение артроза лучезапястного сустава проводится курсами.
Лечебная гимнастика (ЛФК) при остеоартрозе запястья
Лечебная физкультура при остеоартрозе запястья призвана закрепить результаты терапии, предотвратить дальнейшую эрозию и помочь пациенту вести полноценный образ жизни.
Объем и виды упражнений определяются инструктором ЛФК в индивидуальном порядке. Упражнения (например, сведение-разведение обозначенных пальцев, вращение предплечьем при фиксации запястья здоровой рукой) выполняются 2-3 раза в день в качестве разминки и не требуют специальных снарядов. Желательны упражнения с мячом.
Питание при остеоартрозе запястья
Здоровое питание при лечении остеоартроза лучезапястного сустава поддерживать несложно. Нужно исключить из рациона соленые продукты, ведущие к обезвоживанию, а также включить в рацион блюда, богатые витамином А (антиоксидант, рост хондроцитов), С (защита клеток, синтез коллагена), Е (защищает хрящ от свободных радикалов и старения), В5 и В6 (регенерация, снимают воспаление), медью (улучшает клеточное “дыхание” хряща), селеном (для выработки синовиальных ферментов), а также коллагеном, хондроитином и глюкозамином (строительный материал для хрящевой ткани).
Для этого ешьте рыбу, мясо и костные бульоны, холодец, фруктовые желе, хрящи животного происхождения, пророщенную пшеницу и другие полезные продукты.
Профилактика артроза лучезапястного сустава
Профилактические меры при артрозе запястья показаны и в том случае, если болезнь уже была диагностирована. Соблюдение рекомендаций позволяет сберечь проксимальные кости и избежать инвалидности.
Помимо здорового питания, насыщенного витаминами и коллагеном, важно поддерживать водно-солевой баланс за счет поступления в организм достаточного количества воды (2-3 литра в сутки) и электролитов. Это способствует выработке синовиальной жидкости и поддержанию эластичности клеток хрящевой ткани.
Также рекомендовано ношение бандажей, эластичных повязок и напульсников.
Не пренебрегайте самомассажем, прогреванием рук в теплой воде. Обязательно включите в рацион хондропротекторы с глюкозамином и хондроитином.
По возможности избегайте травм и переохлаждения, своевременно лечите гормональные сбои. Ежедневно уделяйте хотя бы 5 минут 2 раза в день лечебной гимнастике. Ограничьте упражнения с гантелями.
Ваша трудоспособность - в Ваших руках. Будьте здоровы!
Сужение суставной щели — это постепенное нарушение нормального функционирования костного сочленения. Начинается оно с износа и истончения хряща, а закончиться может полной неподвижностью сустава из-за деформации костей. Это состояние не является отдельной болезнью: скорее, это одно из возможных осложнений целого ряда других заболеваний: артрозов, артритов, ревматизма и т.д.

Причины недуга
В норме соприкасающиеся между собой поверхности суставов покрыты хрящевой тканью, которая обеспечивает беспрепятственное сгибание и разгибание костного сочленения. Иногда под влиянием внешних или внутренних факторов хрящевая ткань начинает истираться. Прогрессирующая деградация хряща приводит к оголению костей, нарастанию остеофитов на костной ткани и постепенному снижению подвижности сустава.

Опасность заключается главным образом в отсутствии симптоматики на ранних стадиях патологии: первые признаки человек начинает ощущать, когда хрящ уже деформирован, а сустав начинает болеть и похрустывать при попытке согнуть или разогнуть его. На этом этапе уже диагностируется гонартроз, а сужение межкостной щели, просматриваемое на рентгеновском снимке, — его неизменный симптом.
Выделяют несколько факторов, способных привести к данной суставной патологии:
- Врожденные или наследственные болезни. Если в семейном анамнезе имеются дегенеративные заболевания суставов, риск развития артроза повышается. То же происходит при генетически обусловленных дефектах суставов или сниженной выработке синовиальной жидкости.
- Приобретенные болезни, в частности аутоиммунные, при которых защитная система перестает нормально распознавать клетки собственного организма. Хрящевая ткань при этом страдает одной из первых.
- Пожилой возраст. После 50–60 лет в организме замедляются процессы метаболизма, выработки гормонов и др. Питание хрящевой ткани ухудшается, из-за чего она может начать деформироваться и истираться.
- Избыточный вес. Повышает вероятность сужения суставных щелей главным образом в нижних конечностях, т.к. несоизмеримо вырастает приходящаяся на них нагрузка. Кроме того, лишний вес может спровоцировать некоторые системные заболевания (в т.ч. и гормональной, и аутоиммунной природы), которые отражаются на состоянии хрящей и суставов.
- Тяжелые физические нагрузки. Им подвергаются люди, занятые на сложных физических работах и неспособные выбрать адекватную нагрузку при занятиях спортом.

Чаще всего болезнь затрагивает ноги: коленные, тазобедренные, голеностопные суставы. Это обусловлено интенсивностью нагрузки на ноги по сравнению со всем остальным телом. Однако если причина кроется в каком-то первичном заболевании, то могут пострадать и локти, и пальцы, и другие костные сочленения.
Разновидности патологии
По происхождению различают два вида артроза, сопровождающихся опасным сближением костей:
- первичный, когда заболевание развивается под влиянием внутренних факторов: нарушения обмена веществ, гормонального сбоя или проблем с венозным кровотоком в нижних конечностях;
- вторичный, когда причиной становятся экзогенные факторы: травмы, избыточные физические нагрузки и т.д.
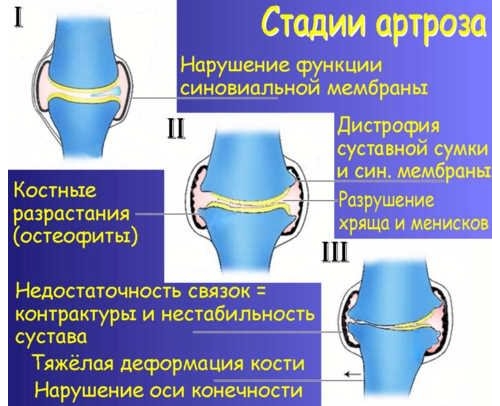
Различают несколько стадий развития данной патологии:
- Начальная стадия характеризуется умеренной симптоматикой: повышение утомляемости сустава, еле ощутимый хруст при попытке согнуть или разогнуть. Существенного сужения на этом этапе еще нет, кости не деформируются.
- Вторая стадия — это появление костных наростов и скопление жидкости в суставе. Проявляется болевыми ощущениями при движении колена (или другого пораженного участка), усиливающимися во время ходьбы или при нагрузке, даже незначительной. Облегчение наступает только в покое, после долгой неподвижности. На снимке в этот период можно увидеть неравномерное сужение щели, хрящ почти полностью деформирован, кости начинают соприкасаться, т.к. расширены в местах образования остеофитов.
- Гонартроз третьей степени — это почти постоянная сильная боль, даже в состоянии покоя, постоянный несознательный поиск удобной позы, чтобы немного облегчить состояние. На рентгене суставная щель практически не просматривается, видна выраженная деформация костей.
- При отсутствии адекватного лечения описанных стадий болезни наблюдается также и четвертая степень. Она характеризуется полной неподвижностью сустава с сильной его деформацией и отчетливым хрустом при любой попытке движения. Из-за двигательной блокады атрофируются близлежащие мышцы, пострадавший участок конечности сильно увеличивается в ширину из-за скопления жидкости и разрастания остеофитов.
Диагностика и лечение
При обращении с жалобой на неприятные ощущения в суставах самая распространенная диагностическая процедура — рентгеновский снимок. Технология позволяет оценить состояние сустава и принять решение о необходимости лечения. Если рентген по какой-то причине не дал полной картины (например, неудачное положение, как часто бывает с тазобедренным суставом), назначают МРТ пораженной области.
По снимку можно оценить размеры суставной щели по отношению к норме. Зависимость прямая: чем больше отклонение, тем сильнее запущена болезнь.

Артроз коленных и других суставов ног почти никогда не начинается симметрично: развитие болезни на одной ноге не означает, что обязательно пострадает и вторая. Но когда речь заходит о пальцах рук, это правило не действует: артроз фаланговых и плюсневых суставов часто бывает симметричным, поэтому в процессе постановки диагноза нужно проверять и вторую руку.

Лечение будет зависеть от окончательного диагноза и определения истоков болезни. Если причиной стали чрезмерные нагрузки или неполноценное питание, больному нужно будет пересмотреть свой образ жизни с учетом состояния здоровья. Если сбор анамнеза подтвердил, что суставная патология спровоцирована каким-то системным нарушением состояния здоровья, усилия в первую очередь следует направить на лечение первичной болезни.
Симптоматическое лечение уже существующей проблемы будет заключаться в следующем:
- прием противовоспалительных и анальгезирующих препаратов для снятия боли и предупреждения скопления жидкости в суставе;
- прием хондропротекторов для улучшения состояния хрящевой ткани;
- коррекция рациона с учетом увеличенной потребности организма в питательных веществах, необходимых для костной и хрящевой ткани;
- физиотерапия: лечебная физкультура, массаж, различные прогревания и другие процедуры, направленные на облегчение боли и возвращение подвижности поврежденному костному сочленению.
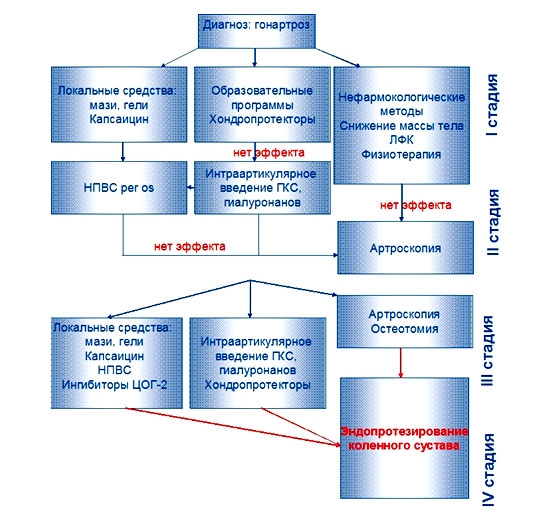
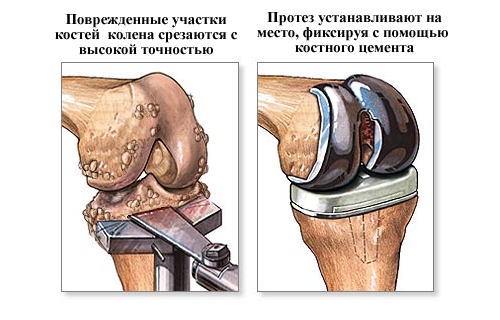
В критических случаях, когда болезнь запущена до полной неподвижности, показано хирургическое вмешательство с заменой поврежденного тазобедренного или коленного сустава протезом после операции.
Заключение
Как и прочие болезни, артриты и артрозы намного легче предупредить, чем вылечить. Чтобы избежать сужения промежутка между костями, опасного возможными последствиями, рекомендуется следить за своим здоровьем и не запускать любые обнаруженные болезни.
Кроме того, среди профилактических методов важную роль играют правильное питание, физическая активность с адекватными нагрузками, отказ от вредных привычек, насыщающих организм токсичными веществами.
Организм человека —, сложная саморегулируемая система, способная быстро адаптироваться и восстанавливаться. Однако иногда этот биомеханизм дает сбой, тогда могут возникать нарушения различного характера. В связи с этим рассмотрим симптомы и лечение деформирующего артроза.
Причины
Артроз лучезапястного сустава (см. фото ниже) —, суставная болезнь деструктивно-дистрофического характера, характеризующаяся поражением структурных элементов сустава.
Поражению подвергается лучезапястный сустав, который располагается на стыке костей запястья и предплечья (лучевой, локтевой). Данное суставное сочленение имеет форму эллипса и выполняет несколько функций: отведение —, приведение и сгибание —, разгибание кисти.
Справка. Данная разновидность заболевания диагностируется в редких случаях.
Механизм развития недуга прост. Из-за негативного влияния происходит перерождение тканей сустава. Наблюдается высыхание, истончение, потеря подвижности хрящей, что в свою очередь вызывает развитие дегенеративных изменений в структуре сочленения.
Причины развития патологического явления условно разделены на несколько групп:
- Посттравматические —, недуг развивается из-за микротравм и постоянных нагрузок на запястья.
- Воспалительные —, спровоцировать патологию могут различные хронические заболевания, поражающие соединительные ткани.
- Возрастные —, патология может быть спровоцирована признаками старения организма (проблемы с обменом веществ, износ хряща).
- Смешанные —, на фоне несросшихся переломов, врожденных аномалий развития и др.
Также стоит отметить, что посттравматический артроз лучезапястного сустава диагностируется в подавляющем большинстве случаев и связан с профессиональной деятельностью.
Примерно 75% всех пациентов —, спортсмены, музыканты, компьютерные работники и прочие представители профессий, связанных с систематической нагрузкой на руки.
Классификация
В медицине артроз классифицирован на несколько видов в соответствии с определенными факторами:
- В зависимости от происхождения —, разделяется на 2 вида:
- первичный (идиопатический) —, развивается на здоровом суставе из-за большой физической нагрузки, превышающей предел прочности хряща,
- вторичный —, возникают на фоне различных суставных заболеваний, травм и пр.
- От причины развития —, форма заболевания зависит от провоцирующего фактора:
- неспецифический —, вызывается различными инфекционными возбудителями,
- специфический —, может быть спровоцирован такими заболеваниями как туберкулез, гонорея, сифилис,
- системный —, возникает как осложнение системных недугов соединительных тканей,
- обменный —, результат разных нарушений процессов обмена в организме (подагра),
- инфекционно-аллергический —, осложнение инфекционных заболевания (корь, дизентерия).
- По характеру течения —, в процесс развития патология проходит несколько стадий, каждой из которых характерны свои особенности:
- 1 стадия —, несущественное ограничение подвижности и болевой синдром. На рентгеновском снимке —, сужение суставной щели, заострение краев сочленения,
- 2 стадия —, умеренная боль, ощутимое ограничение подвижности. На рентгене —, выраженное сужение щели сустава, формирование остеофитов,
- 3 стадия —, значительное ограничение подвижности, сопровождаемое интенсивным болевым синдромом. На рентгене —, суставная щель отсутствует, костные разрастания, деформация сустава.

Такая подробная классификация артрита лучезапястного сустава (собирательное обозначение любых суставных заболеваний, к которым также относится и артроз) позволяет с высокой точностью диагностировать заболевание, определить его причину и подобрать эффективное лечение.
Симптоматика
Артроз запястного сустава имеет характерные симптомы, а также ряд дополнительных проявлений.
Справка. Выраженность симптоматики зависит стадии развития заболевания.
Клинической картине заболевания характерны следующие признаки:
- болевой синдром,
- хруст при движениях кистью,
- ограничение подвижности, скованность,
- воспаление,
- отечность, покраснение кожи,
- деформация костного сочленения и формирование плотных подкожных узелков.
Также еще одна характерная особенность недуга —, снижение выраженности болезненности после выполнения активных движений рукой с пораженным суставом.
Диагностика
Диагностирование остеоартроза лучезапястного сустава осуществляется при помощи таких методик:
- Опрос больного, выяснение жалоб, сбор анамнеза.
- Внешний осмотр пациента и пальпация пораженного места.
- Лабораторные тесты: анализ крови, ревмопробы.
- Рентгенография в 2 проекциях.
- МРТ.
Последний метод используется только в тех случаях, когда у специалиста остались сомнения по поводу предполагаемого диагноза.
По результатам обследования врач в индивидуальном порядке подбирает схему лечения, учитывая индивидуальные особенности организма больного.
Лечение
Лечение артроза запястья кисти руки проводится комплексно с применением консервативных и оперативных методов.

Консервативная терапия включает в себя несколько способов, обладающих разнонаправленным действием на организм (представлены ниже в таблице).
Хирургическое лечение назначается при неэффективности консервативной терапии либо при наличии других повреждений кисти.
Самым эффективным лечением артроза лучезапястных суставов 1 и 2 степени является то, которое дополнено комплексом специальных упражнений:

Также благотворное влияние на состояние суставов окажут занятия по лепке из глины, пластилина, рисование, аппликации и пр.
Официальную терапию можно дополнить лечением народными средствами, которые помогут уменьшить выраженность симптоматики и улучшить общее состояние.

Справка. Предварительно следует проконсультировать с врачом.
В схематичном виде представлены эффективные народные рецепты для лечения данного недуга.
Приложить к суставу, зафиксировать бинтом и оставить на всю ночь.
Готовой смесью растирать больной участок ежедневно на ночь.
Длительность лечения —, 14 дней.
Готовое средство втирать в проблемную область на ночь.
Кипяток —, 2 стакана.
Смесь запарить горячей водой и настаивать 2 часа.
Пить по полстакана 3 раза в день перед приемом пищи в течение 1,5 месяца.
При приготовлении и применении средств следует строго соблюдать рецептуры и дозировку. Это обеспечит максимальный эффект от принимаемого лечения.
Профилактика
Для предотвращения данного заболевания следует выполнять некоторые профилактические мероприятия:

- избегать травмирований,
- не перегружать кисти рук,
- по возможности не поднимать и не носить тяжести,
- делать зарядку,
- делать перерывы при длительной монотонной работе.
- полноценно питаться, восполняя запасы организма минералами и витаминами.
Также при появлении болезненности и другой симптоматики следует незамедлительно посетить больницу.
Заключение
Любое поражение суставов при отсутствии терапии может спровоцировать развитие серьезных осложнений. Чтобы избежать нежелательных последствий, следует своевременно обращаться к врачу и ответственно подходить к лечебному процессу.
Читайте также:


