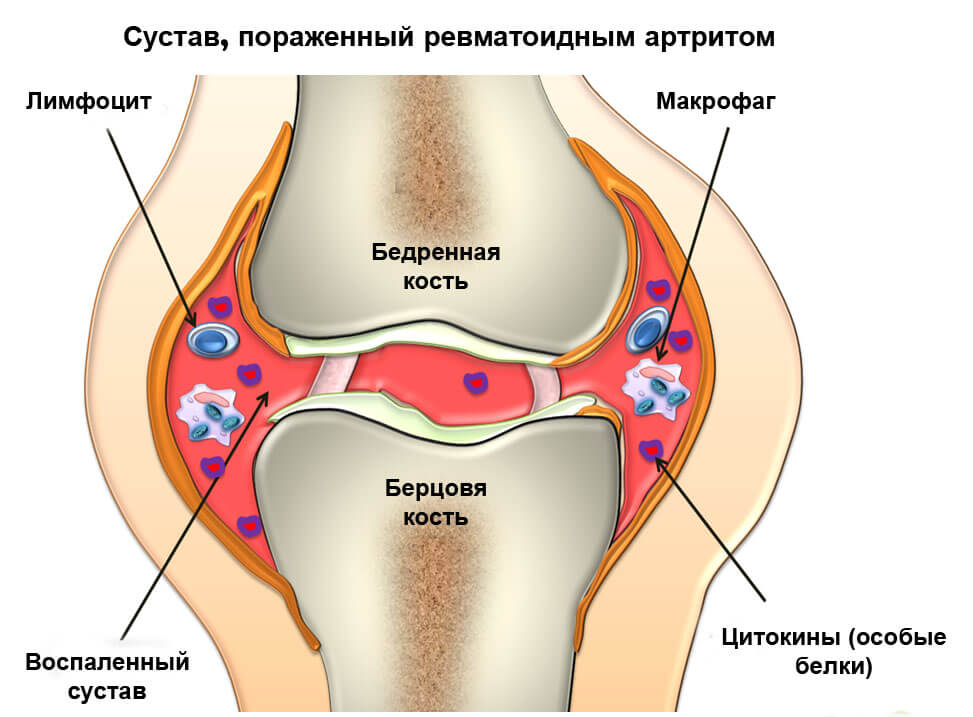
Нпвп свечи при ревматоидном артрите

Сегодня хочу поговорить о применении нестероидных противовоспалительных препаратов (НПВП) в практике врача-ревматолога. Безусловно, именно НПВП являются одними из наиболее популярных и назначаемых препаратов, и не только ревматологами. Чтобы убедиться в этом, стоит хотя бы раз взглянуть на полку с этими препаратами в аптеке: тут уж на любой вкус и цвет, на любой кошелек… Постараюсь в общих чертах рассказать об особенностях применения этой группы препаратов в ревматологической практике (тезисно — для удобства читателей).
Итак, нестероидные противовоспалительные препараты (НПВП) – это разнородная по химической структуре группа лекарственных препаратов, которых объединяет общий механизм фармакологического действия — блокада фермента циклооксигеназы (ЦОГ) -2. Именно блокада циклооксигеназы ослабляет симптомы воспаления и боли. НПВП разделяются на 2 группы по селективности (выборности действия) в отношении ЦОГ-2 – неселективные и селективные. Различные НПВП не различаются по своей эффективности. Основным фактором, ограничивающим использование того или иного НПВП, являются побочные эффекты со стороны желудочно-кишечного тракта и сердечно-сосудистой системы, которые в бОльшей или меньшей степени характерны для всех (!) представителей этой группы препаратов.
Общие рекомендации при применению и назначению НПВП
(на основе рекомендаций экспертов Ассоциации ревматологов России)
- Назначение НПВП показано больным с умеренными и выраженными болями, связанными с поражением суставов, позвоночника и околосуставных мягких тканей. НПВП являются более эффективным средством для купирования боли, связанной с поражением суставов и позвоночника, чем парацетамол в дозе 3-4 гр/сутки и не уступают по эффективности трамадолу 200-400 мг/сутки. Применение НПВП позволяет добиться значимого уменьшения боли, улучшения функционального статуса и показателей качества жизни у больных ревматоидным артритом, системной красной волчанкой, анкилозирующим спондилитом.
- НПВП при всех ревматических заболеваниях следует назначать в минимально эффективных дозах, учитывая возможный риск развития побочных эффектов. Длительность использования НПВП определяется необходимостью контроля симптомов заболевания. Не следует применять НПВП без основного показания – наличия боли. Наибольшая эффективность НПВП показана при использовании этих препаратов в средних и максимальных терапевтических дозах. Прием НПВП НЕ влияет на прогрессирование ревматоидного артрита, однако позволяет лучше контролировать симптомы заболевания на фоне проводимой основной терапии. Длительный непрерывный прием НПВП позволяет замедлить прогрессирование рентгенологических изменений позвоночника при анкилозирующем спондилите. НПВП относятся к числу наиболее эффективных средств, которые используются для купирования острого подагрического артрита, при этом их назначают в максимальных (!) терапевтических дозах.
- Предпочтительным способом использования НПВП является пероральный прием (таблетки и капсулы). Применение инъекционных форм НПВП показано для кратковременного (1-2 дня) купирования острой боли или при невозможности перорального приема. Ректальные свечи с НПВП следует рекомендовать при невозможности их перорального приема. Эффективность НПВП при пероральном приеме, внутримышечном введении и использовании ректальных свечей не различается. По данным клинических исследований, использование НПВП в виде ректальных свечей НЕ снижает риск развития осложнений со стороны верхних отделов желудочно-кишечного тракта (вопреки распространенному мнению).
- Локальные формы НПВП (мази и гели) показаны при моно- и олигоартикулярном поражении, при местной патологии околосуставных мягких тканей (тендиниты, тендовагиниты, бурситы), а также как дополнение при системном использовании этих лекарств. Локальные формы НПВП могут быть использованы у пациентов с высоким риском осложнений при наличии ограничений в отношении системного применения этих лекарств. Локальные формы НПВП являются эффективным самостоятельным симптоматическим средством при остеоартрите коленных суставов и мелких суставов кистей.
- Для профилактики специфических осложнений перед назначением НПВП следует определить наличие факторов риска (см. таблицу ниже). Выбор НПВП должен базироваться на оценке безопасности применения конкретного препарата в зависимости от вероятности развития побочных эффектов у конкретного пациента. Наиболее безопасным в плане развития любой патологии желудочно-кишечного тракта является целекоксиб (Целебрекс). Эторикоксиб (Аркоксиа) при кратковременном приеме более безопасен в отношении развития патологии верхних отделов желудочно-кишечного тракта (желудок и 12-перстная кишка). Среди неселективных НПВП наименьший риск кровотечений у ацеклофенака . Наиболее безопасным НПВП в отношении риска кардиоваскулярных катастроф является напроксен . Меньший риск осложнений со стороны сердечно-сосудистой системы доказан для кетопрофена и низких доз ибупрофена .
- При наличии риска осложнений со стороны желудочно-кишечного тракта следует использовать селективные НПВП ( коксибы ) или неселективные НПВП в комбинации с ингибиторами протонной помпы (ИПП). При высоком и максимальном риске осложнений со стороны желудочно-кишечного тракта показано назначение селективных НПВП в комбинации с ингибиторами протонной помпы (например, омепразол). Применение ингибиторов протонной помпы снижает риск диспепсии, развития язв желудка и 12-перстной кишки, а также кровотечения.
- При умеренном сердечно-сосудистом риске следует использовать селективные НПВП ( коксибы ) в комбинации с низкими дозами аспирина или неселективные НПВП ( напроксен, ацеклофенак, кетопрофен, ибупрофен ); при высоком риске – напроксен или целекоксиб + низкие дозы аспирина. При максимальном риске осложнений со стороны сердечно-сосудистой системы применение любых НПВП противопоказано. В этой ситуации в качестве анальгетиков следует назначить парацетамол (до 3 гр/сутки), опиоиды (трамадол) и локальные формы НПВП. Препаратами выбора для антигипертензивной терапии на фоне приема НПВП считаются блокаторы Ca 2+ каналов, такие как амлодипин.
- При сочетании факторов риска со стороны желудочно-кишечной и сердечно-сосудистой систем более целесообразно использовать комбинации напроксена +ингибиторы протонной помпы или целекоксиб +низкие дозы аспирина+ингибиторы протонной помпы.
- Больные, принимающие НПВП, должны быть информированы о возможных осложнениях и необходимости контроля собственного состояния. Им следует отказаться от курения, четко соблюдать предписания врача, избегать бесконтрольного увеличения дозы НПВП и их комбинированного приема. Доказано, что курение, бесконтрольный прием НПВП, а также несоблюдение всех рекомендаций врача являются важнейшими причинами развития осложнений со стороны желудочно-кишечного тракта. Как видите, многое зависит от пациента…
- На фоне длительного приема НПВП не реже, чем 1 раз в 3 месяца следует контролировать общий и биохимический анализы крови. ЭГДС и суточное мониторирование артериального давления следует провести через 1-3 месяца после начала приема НПВП всем больным, имеющим факторы риска со стороны сердечно-сосудистой системы и желудочно-кишечного тракта. В дальнейшем эти исследования следует проводить не реже, чем 1 раз в год.

Осложнения, связанные с приемом НПВП
· Курение и прием алкоголя
· Часто рецидивирующие язвы (особенно НПВП — индуцированные)
Дополнительные осложнения на фоне приема НПВП:
- Поражение пищевода: гастро-эзофагеальная рефлюксная болезнь (ГЭРБ)
- Гепатопатия: наличие заболеваний печени, сопровождающихся нарушением функции; хронический алкоголизм; сопутствующий прием гепатотоксичных препаратов (например, высоких доз парацетамола)
- НПВП – нефропатия: заболевания почек, сопровождающаяся снижением клубочковой фильтрации или протеинурий, гиповолемия и существенное снижение артериального давления
- Патология тонкой и толстой кишки: хронические воспалительные заболевания кишечника; дивертикулы; клинически выраженное нарушение микробного равновесия.

Сегодня хочу поговорить о применении нестероидных противовоспалительных препаратов (НПВП) в практике врача-ревматолога. Безусловно, именно НПВП являются одними из наиболее популярных и назначаемых препаратов, и не только ревматологами. Чтобы убедиться в этом, стоит хотя бы раз взглянуть на полку с этими препаратами в аптеке: тут уж на любой вкус и цвет, на любой кошелек… Постараюсь в общих чертах рассказать об особенностях применения этой группы препаратов в ревматологической практике (тезисно — для удобства читателей).
Итак, нестероидные противовоспалительные препараты (НПВП) – это разнородная по химической структуре группа лекарственных препаратов, которых объединяет общий механизм фармакологического действия — блокада фермента циклооксигеназы (ЦОГ) -2. Именно блокада циклооксигеназы ослабляет симптомы воспаления и боли. НПВП разделяются на 2 группы по селективности (выборности действия) в отношении ЦОГ-2 – неселективные и селективные. Различные НПВП не различаются по своей эффективности. Основным фактором, ограничивающим использование того или иного НПВП, являются побочные эффекты со стороны желудочно-кишечного тракта и сердечно-сосудистой системы, которые в бОльшей или меньшей степени характерны для всех (!) представителей этой группы препаратов.
Общие рекомендации при применению и назначению НПВП
(на основе рекомендаций экспертов Ассоциации ревматологов России)
- Назначение НПВП показано больным с умеренными и выраженными болями, связанными с поражением суставов, позвоночника и околосуставных мягких тканей. НПВП являются более эффективным средством для купирования боли, связанной с поражением суставов и позвоночника, чем парацетамол в дозе 3-4 гр/сутки и не уступают по эффективности трамадолу 200-400 мг/сутки. Применение НПВП позволяет добиться значимого уменьшения боли, улучшения функционального статуса и показателей качества жизни у больных ревматоидным артритом, системной красной волчанкой, анкилозирующим спондилитом.
- НПВП при всех ревматических заболеваниях следует назначать в минимально эффективных дозах, учитывая возможный риск развития побочных эффектов. Длительность использования НПВП определяется необходимостью контроля симптомов заболевания. Не следует применять НПВП без основного показания – наличия боли. Наибольшая эффективность НПВП показана при использовании этих препаратов в средних и максимальных терапевтических дозах. Прием НПВП НЕ влияет на прогрессирование ревматоидного артрита, однако позволяет лучше контролировать симптомы заболевания на фоне проводимой основной терапии. Длительный непрерывный прием НПВП позволяет замедлить прогрессирование рентгенологических изменений позвоночника при анкилозирующем спондилите. НПВП относятся к числу наиболее эффективных средств, которые используются для купирования острого подагрического артрита, при этом их назначают в максимальных (!) терапевтических дозах.
- Предпочтительным способом использования НПВП является пероральный прием (таблетки и капсулы). Применение инъекционных форм НПВП показано для кратковременного (1-2 дня) купирования острой боли или при невозможности перорального приема. Ректальные свечи с НПВП следует рекомендовать при невозможности их перорального приема. Эффективность НПВП при пероральном приеме, внутримышечном введении и использовании ректальных свечей не различается. По данным клинических исследований, использование НПВП в виде ректальных свечей НЕ снижает риск развития осложнений со стороны верхних отделов желудочно-кишечного тракта (вопреки распространенному мнению).
- Локальные формы НПВП (мази и гели) показаны при моно- и олигоартикулярном поражении, при местной патологии околосуставных мягких тканей (тендиниты, тендовагиниты, бурситы), а также как дополнение при системном использовании этих лекарств. Локальные формы НПВП могут быть использованы у пациентов с высоким риском осложнений при наличии ограничений в отношении системного применения этих лекарств. Локальные формы НПВП являются эффективным самостоятельным симптоматическим средством при остеоартрите коленных суставов и мелких суставов кистей.
- Для профилактики специфических осложнений перед назначением НПВП следует определить наличие факторов риска (см. таблицу ниже). Выбор НПВП должен базироваться на оценке безопасности применения конкретного препарата в зависимости от вероятности развития побочных эффектов у конкретного пациента. Наиболее безопасным в плане развития любой патологии желудочно-кишечного тракта является целекоксиб (Целебрекс). Эторикоксиб (Аркоксиа) при кратковременном приеме более безопасен в отношении развития патологии верхних отделов желудочно-кишечного тракта (желудок и 12-перстная кишка). Среди неселективных НПВП наименьший риск кровотечений у ацеклофенака. Наиболее безопасным НПВП в отношении риска кардиоваскулярных катастроф является напроксен. Меньший риск осложнений со стороны сердечно-сосудистой системы доказан для кетопрофена и низких доз ибупрофена.
- При наличии риска осложнений со стороны желудочно-кишечного тракта следует использовать селективные НПВП (коксибы) или неселективные НПВП в комбинации с ингибиторами протонной помпы (ИПП). При высоком и максимальном риске осложнений со стороны желудочно-кишечного тракта показано назначение селективных НПВП в комбинации с ингибиторами протонной помпы (например, омепразол). Применение ингибиторов протонной помпы снижает риск диспепсии, развития язв желудка и 12-перстной кишки, а также кровотечения.
- При умеренном сердечно-сосудистом риске следует использовать селективные НПВП (коксибы) в комбинации с низкими дозами аспирина или неселективные НПВП (напроксен, ацеклофенак, кетопрофен, ибупрофен); при высоком риске – напроксен или целекоксиб + низкие дозы аспирина. При максимальном риске осложнений со стороны сердечно-сосудистой системы применение любых НПВП противопоказано. В этой ситуации в качестве анальгетиков следует назначить парацетамол (до 3 гр/сутки), опиоиды (трамадол) и локальные формы НПВП. Препаратами выбора для антигипертензивной терапии на фоне приема НПВП считаются блокаторы Ca2+ каналов, такие как амлодипин.
- При сочетании факторов риска со стороны желудочно-кишечной и сердечно-сосудистой систем более целесообразно использовать комбинации напроксена+ингибиторы протонной помпы или целекоксиб+низкие дозы аспирина+ингибиторы протонной помпы.
- Больные, принимающие НПВП, должны быть информированы о возможных осложнениях и необходимости контроля собственного состояния. Им следует отказаться от курения, четко соблюдать предписания врача, избегать бесконтрольного увеличения дозы НПВП и их комбинированного приема. Доказано, что курение, бесконтрольный прием НПВП, а также несоблюдение всех рекомендаций врача являются важнейшими причинами развития осложнений со стороны желудочно-кишечного тракта. Как видите, многое зависит от пациента…
- На фоне длительного приема НПВП не реже, чем 1 раз в 3 месяца следует контролировать общий и биохимический анализы крови. ЭГДС и суточное мониторирование артериального давления следует провести через 1-3 месяца после начала приема НПВП всем больным, имеющим факторы риска со стороны сердечно-сосудистой системы и желудочно-кишечного тракта. В дальнейшем эти исследования следует проводить не реже, чем 1 раз в год.

Осложнения, связанные с приемом НПВП

Ведущие симптомы практически всех форм артрита — боль, утренняя скованность движений, отечность мягких тканей в области пораженных суставов. Для устранения этих клинических проявлений воспалительной патологии используются препараты различных клинико-фармакологических групп. Это нестероидные противовоспалительные средства, глюкокортикостероиды, анальгетики, миорелаксанты. Снизить выраженность слабых болей можно с помощью средств для наружного применения: мазей, гелей, бальзамов. А избавиться от интенсивных болезненных ощущений позволит прием таблеток или введение инъекционных растворов.
Но основная врачебная задача — выявление причины развития артрита и ее устранение. Так как существует несколько видов патологии, то в их терапии используются разные лекарственные средства.
Системные препараты
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Симптоматическое лечение подагрического, ревматоидного артрита не имеет какой-либо принципиальной разницы. Применяются лекарственные средства в виде таблеток, капсул, драже для купирования воспаления, ослабления болей. Но препараты от артрита, предназначенные для устранения причины их развития, разнятся существенно. При подагре пациент длительно принимает таблетки для ускоренного выведения солей мочевой кислоты из организма. А терапия ревматоидного заболевания направлена на коррекцию иммунного ответа, предупреждения атаки на собственные клетки. Лечение артрита таблетками проводится по согласованию с врачом, под его контролем.
Ранее для купирования воспаления использовались только неселективные НПВС, ингибирующие циклооксигеназу 1 и 2 типа. К таким препаратам для лечения артрита относятся средства со следующими активными ингредиентами:
- ацетилсалициловой кислотой;
- ибупрофеном;
- диклофенаком;
- кетопрофеном;
- индометацином.
После приема препаратов данной группы в желудочно-кишечном тракте повышается выработка железами слизистой едкой соляной кислоты. Через несколько десятков лет были синтезированы НПВС, блокирующие только циклооксигеназу 2 типа — Нимесулид, Мелоксикам, Целекоксиб, Эторикоксиб. Эти препараты более безопасны, не оказывают повреждающего воздействия на ЖКТ, печень, почечные структуры.
Гормональные средства обычно назначаются пациентам при неэффективности НПВС для купирования сильного асептического воспаления или устранения острого болевого синдрома. Только в редких случаях больным рекомендован пероральный прием таблеток или драже. Практикуется внутримышечное введение инъекционных растворов в течение не более чем трех дней. Но намного чаще осуществляются медикаментозные блокады глюкокортикостероидов в сочетании с анестетиками Лидокаином или Новокаином — периартикулярные, интраартикулярные, параартикулярные. Наиболее высокая противовоспалительная, анальгетическая эффективность характерна для таких лекарств от артроза и артрита:
- Преднизолон;
- Дипроспан;
- Кеналог;
- Гидрокортизон;
- Метилпреднизолон;
- Триамцинолон;
- Бетаметазон;
- Дексаметазон.
У глюкокортикостероидов широкий перечень противопоказаний. Их не используют в терапии артритов при беременности, лактации, в детском возрасте из-за выраженных системных побочных проявлений. Гормональные средства повышают артериальное давление, истончают костные ткани, разрушают клетки печени, почек, слизистые желудка или кишечника. Но иногда не обходится без их использования — например, когда пациент страдает от сильных суставных болей.
Миорелаксанты — инъекционные растворы или таблетки от артрита, блокирующие H-холинорецепторы в синапсах. Это приводит к прекращению подачи нервных импульсов к скелетным мышцам. При артрите развивается иногда сильнейший воспалительный процесс, сопровождающийся накоплением экссудата. Сформировавшийся отек давит не только на кровеносные сосуды, но и на чувствительные нервные окончания, провоцируя острые боли, усиливающиеся при сгибании или разгибании сустава.
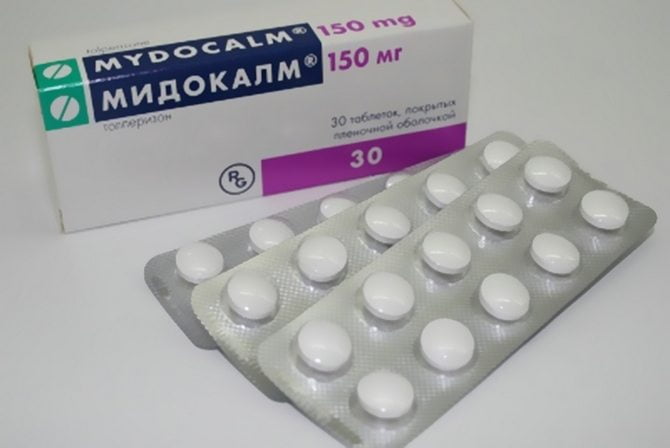
Своеобразной защитной реакцией становится мышечный спазм — за счет ограничения подвижности организм стремится устранить болезненные ощущения. Но спазмированные мышцы еще больше ущемляют нервные корешки, усиливая боль. Чтобы разорвать этот замкнутый круг, врачи включают в лечебные схемы миорелаксанты:
- Мидокалм;
- Сирдалуд;
- Баклосан;
- Толперизон.
Их пероральный прием или внутримышечное введение приводят к прекращению мышечных сокращений. Скелетная мускулатура расслабляется, исчезают спазмы, а вместе с ними боли. У миорелаксантов также много противопоказаний, а некоторые известны своими весьма специфическими побочными проявлениями. Например, прием Баклосана (Баклофена) дольше недели может стать причиной формирования психической и физической зависимости.

Это единственная клинико-фармакологическая группа препаратов от артроза и артрита, способных стимулировать восстановление гиалиновых хрящей. Именно эти суставные структуры быстрее всего разрушаются под воздействием деструктивно-дегенеративного или воспалительного процесса. А так как хрящи служат своеобразным амортизатором при смещении костных поверхностей, то вскоре клиническая картина пополняется симптомами артрита или артроза. Пациенты жалуются на боли, щелчки при сгибании или разгибании сустава, ограничение подвижности. С помощью курсового приема хондропротекторов удается повернуть вспять процесс деструкции хрящевых тканей. Эти препараты комплексно воздействуют на проблему:
- стимулируют биосинтез глюкозаминогликанов, ускоряют выработку в организме протеогликанов, коллагена, гиалуроновой кислоты;
- снижают активность ферментов, разрушающих хрящевые, костные и мягкие ткани, связки и сухожилия.
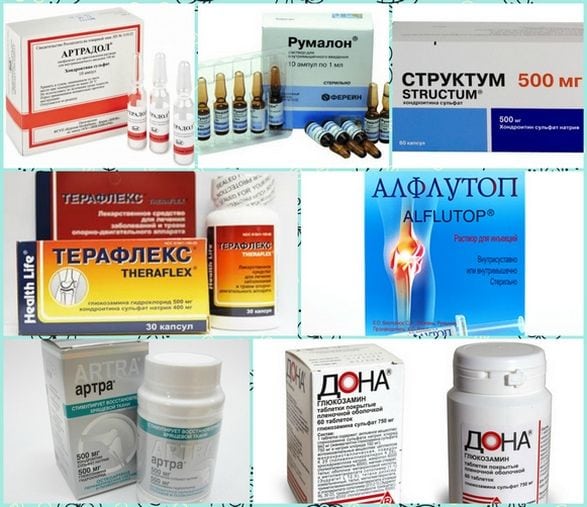
Терапия хондропротекторами длится от нескольких месяцев до 1-2 лет. Нецелесообразно выбирать препараты по количеству ингредиентов — следует доверить это врачу. Наиболее часто они рекомендуют больным хондропротекторы с глюкозамином и (или) хондроитином. Регенерирующая способность этих веществ подтверждена клиническими исследованиями.

После нескольких недель курсового приема хондропротекторов пациенты отмечают снижение выраженности болей и утренней припухлости суставов. Это объясняется способностью хондроитина и глюкозамина накапливаться в суставных структурах и при создании определенной концентрации проявлять анальгетическое и противовоспалительное действие.
| Группа хондропротекторов | Наименование лекарственных средств | Фармакологические свойства и терапевтическое действие препаратов |
| Производные хондроитинсерной кислоты | Структум, Хондроксид, Мукосат | Купирование деструктивно-дегенеративных процессов, стимуляция выработки собственных хондроцитов организмом, снижение выраженности болевого синдрома |
| Производные глюкозаминогликанов | Дона, Глюкозамин, Артифлекс | Оказание противовоспалительного и анальгезирующего действия, ускорение выработки хондроцитов и синовиальной жидкости — основного источника питательных веществ для хрящей |
| Экстракты хрящевой ткани рыб и животных | Алфлутоп, Румалон | Повышение содержания в суставных структурах протеогликанов, оказывающих трофическое действие, повышающих упругость и эластичность хрящевых тканей |
| Препараты с ингредиентами растительного происхождения | Пиаскледин | Регуляция обменных процессов, устранение утренней припухлости суставов и скованности движений. Проявляет противовоспалительную и обезболивающую активность |
Нередко в терапевтические схемы врачи включают антибактериальные и (или) лекарства от артрита суставов. Это происходит при диагностировании инфекционной патологии или при осложнении основного заболевания инфекционным синовитом или бурситом. Перед назначением антибиотиков проводятся исследования для установления видовой принадлежности патогенных микроорганизмов и их чувствительности к препаратам.
Ревматологи, не дожидаясь результатов, при подозрении на инфекционный артрит могут сразу назначить пациентам лекарственные средства широкого спектра воздействия:
- макролиды;
- цефалоспорины;
- полусинтетические пенициллины, в том числе защищенные клавулановой кислотой.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Курсовой прием антибиотиков приводит к купированию инфекционно-воспалительного процесса за счет уничтожения болезнетворных бактерий. Если артрит спровоцирован развившейся кишечной, респираторной урогенитальной инфекцией, то требуется дополнительный прием специфических препаратов, например, Метронидазола.

Практически всегда лечебные схемы дополняются препаратами от артрита и артроза, содержащими комплекс витаминов группы B — цианкобаламин, фолиевую кислоту, пиридоксин, тиамин, а иногда и рибофлавин. Эти препараты предназначены для улучшения иннервации в тканях, пораженных деструктивными или воспалительными процессами. Витамины группы B входят в состав следующих лекарственных средств:
- Винавит;
- Мильгамма;
- Витагамма;
- Комбилипен;
- Пентовит;
- Нейробион;
- Витаксон;
- Комплигам B;
- Тригамма.
Использование препаратов оказывает положительное влияние на метаболические процессы, ускоряет обмен веществ и регенерацию поврежденных нервных окончаний за счет восстановления их миелиновых оболочек и повышения выработки фолиевой кислоты в нервных клетках. Длительность терапевтического курса — от 10 дней до нескольких дней. Сначала растворы витаминов вводятся парентерально, а затем клинический эффект закрепляется курсовым приемом таблеток или драже. Ревматологи и ортопеды назначают витамины группы B пациентам с частыми мышечными спазмами или судорогами, артритами или артрозами, осложненными невритами и невралгиями.
Препараты для наружного применения
Лекарства от артрита и артроза в форме мазей, гелей, кремов, бальзамов используются для купирования слабого воспалительного процесса, устранения невыраженных болей. Их применение целесообразно на этапе ремиссии, когда дискомфорт в суставах ощущается при резкой смене погоды или физических нагрузках. Но иногда врачи назначают мази и при рецидивах для уменьшения дозировок системных препаратов. Это позволяет снизить фармакологическую нагрузку на организм больного, принимающего большое количество препаратов.
Мази с нестероидными противовоспалительными ингредиентами купируют воспаление, способствуют рассасыванию отеков, сдавливающих нервные корешки и кровеносные сосуды. Во время рецидивов эти лекарства от артрита и артроза снижают местную температуру, избавляют больного от боли и ощущения жжения. Наиболее часто в лечебные схемы включаются наружные средства со следующими ингредиентами:
- кетопрофеном — Артрозилен, Кетонал, Феброфид, Фастум, Быструм;
- нимесулидом — Найз, Нимулид, Немулекс;
- диклофенаком — Ортофен, Диклак, Диклофенак, Вольтарен, Диклоген, Дикловит;
- ибупрофеном — Нурофен, Долгит.

Терапевтический эффект после нанесения мазей или гелей на область воспаления наступает через несколько минут и длится 6-12 часов.
К комбинированным средствам относится мазь Долобене, активный состав которой представлен диметилсульфоксидом, гепарином натрия, декспантенолом. В препарате мало жирных компонентов, поэтому она быстро абсорбируется эпидермисом. Долобене назначается пациентам с хроническими суставными патологиями, осложненными заболеваниями кровеносных сосудов — венозной недостаточностью, тромбофлебитом. Целесообразно его использование при повреждении капилляров воспалительным отеком при обострении артрита или артроза.
С этими целями применяется и Индовазин — комбинированное средство с НПВС индометацином и венотоником троксерутином.
Основные представители клинико-фармакологической группы наружных средств с согревающим действием — Капсикам, Випросал, Апизартрон, Наятокс, Финалгон. Их активными ингредиентами являются вещества синтетического и природного происхождения: змеиный или пчелиный яд, экстракт жгучего стручкового перца, камфора, живичный скипидар, эфирные масла.
При контакте с кожей они раздражают рецепторы подкожной клетчатки, стимулируя приток крови. В нервную систему поступают 2 группы импульсов — от эпидермиса и суставов, но интенсивность первых значительно выше. Пациент ощущает только тепло, отвлекаясь от боли в колене, бедре или голеностопе.
Несколько лет назад гомеопатия в нашей стране признана лженаукой. Лечебный эффект таких средств представители официальной медицины объясняют самовнушением и верой больного в их терапевтическое действие.
В аптечном ассортименте довольно мало мазей с хондропротекторами (Хондроксид, Терафлекс). А вот биологически активных добавок очень много — Софья, Акулий жир, Артроцин, бальзамы Дикуля, Диклозан, Артро-Актив из синей линейки. Помимо глюкозамина и хондроитина, в их состав могут входить коллаген, желатин, гиалуроновая кислота, природный стимулятор регенерации хрящей экстракт босвелии.

Независимо от того, является ли мазь препаратом или биоактивной добавкой, опытные врачи предпочитают не включать их в терапевтические схемы. Основная причина — отсутствие доказательной базы их клинической эффективности. Хондропротекторы лучше принимать в виде таблеток от артрита суставов или использовать инъекционные растворы, например, Дону, Алфлутоп, Хондролон.
Применение любых лекарственных средств должно быть согласовано с врачом. Ревматолог, ортопед или вертебролог составит терапевтическую схему, рассчитает суточные и разовые дозировки, определит длительность приема всех препаратов.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Читайте также:


