Нужно ли двигаться когда болят суставы

Последние несколько десятилетий на боль в суставах жалуются не только люди пожилого возраста, но и та категория людей, чей возраст едва достиг 35 лет. Отчего это происходит, точных сведений нет, однако, проблема с каждым годом становится все актуальнее и озадачивает все большее количество людей.
Введение
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Если болят суставы, то не стоит списывать возникшую проблему на такие факторы, как изменение погоды, магнитные бури, переохлаждение, тяжелый физический труд. Проблема эта носит совершенно другие причины.

Итак, почему болят суставы, какие причины боли в суставах могут быть, как лечить больные суставы – обо всем этом данная статья.
Больные суставы могут по-разному заявлять о себе: сначала это могут быть просто неприятные ощущения, затем треск (хруст), после онемение и затекание, и только потом боль начинает проявлять себя разными способами: прострелами, потягиванием, жжением. Боль в суставах – далеко не безобидное явление, и причины ее могут быть самыми различными.
Причины болей
Отчего может быть боль в суставе, судят по характеру боли и месту ее локализации.
- При инфекционных заболеваниях (ангина, бронхит) боль в суставе тянущая, ноющая, как правило, страдает не один сустав, а сразу несколько.
- Во время интоксикации организма (например, при отравлениях грибами, алкоголем) ноющие боли поражают сразу несколько сочленений.
- При обострении хронических заболеваний (холецистит, тонзиллит) боли в суставах носят перетекающий характер, то есть могут возникать в одном месте и переходить в другое.
- При воспалениях боль в суставах имеет острый характер, она простреливает и пронзает. Как правило, болит один сустав, в редких случаях – несколько.
Таким образом, причины боли в суставах могут быть разными: инфекционными, воспалительными, интоксикационными и хроническими. При этом, если причина не носит травматологический, ревматологический, ортопедический характер, то боли в суставах – далеко не единственный симптом, который будет беспокоить. К ним будут примешиваться и другие признаки нездоровья человека:
- Повышение температуры тела;
- Лихорадка;
- Насморк;
- Слезоточивость;
- Потеря аппетита;
- Хрипы в груди;
- Тошнота и рвота;
- Диарея;
- Белый налет на гландах и языке;
- Потеря голоса;
Это далеко не полный список всех тех признаков, которые могут возникать.
Боли при опорно-двигательных проблемах
Когда причиной того, что суставы болят, становятся различные заболевания опорно-двигательного аппарата, самое время разобраться в том, какое именно сочленение нездорово и что с этим делать.
Боль в суставах при травматологических (и близких им) причинах совершенно отлична от других. Как правило, симптомы в таких случаях могут быть следующими:
- Отек и покраснение больного места.
- Больное место болезненно на ощупь, горячее.
- Боль в каком-либо конкретном сочленении.

- Лихорадка.
- Онемение и скованность в движениях.
- Острая пронзающая боль при движениях, а иногда и в состоянии покоя.
- Деформация сустава.
Итак, ортопедическими причинами того, что возникла боль в суставах, могут быть следующие заболевания:
- Ревматизм суставов;
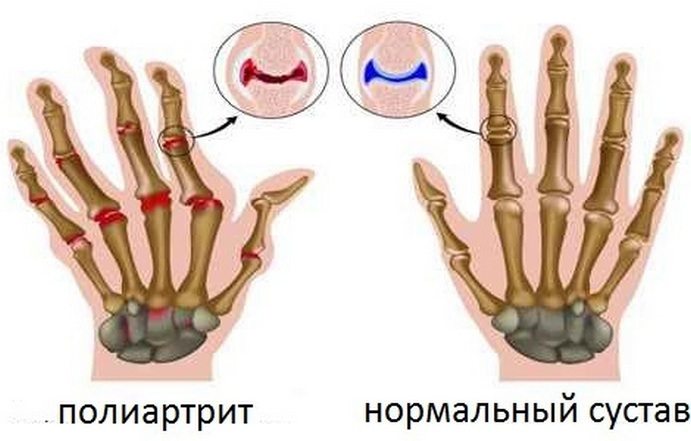
- Артрит (полиартрит);
- Артроз (полиартроз);
- Ревматический полиартрит;
- Подагра;
- Разрыв мениска;
- Разрыв заднего рога медального мениска;
- Функциональные суставные боли;
Краткие сведения о заболеваниях
Боль в суставах возникает по разным причинам, иногда она может быть симптомом не ревматологического (травматологического) заболевания, когда вызвана инфекциями. В таких случаях лечить сочленения без устранения источника инфицирования бессмысленно. Болеть перестанет, но потом все симптомы вновь вернутся. Как правило, боль в суставах проходит тогда, когда инфекционный процесс подавлен.
Еще одной, самой распространенной, причиной, почему болят суставы, являются патологические процессы, происходящие внутри них, или перенесенные травмы.
- Ревматический артрит (полиартрит) – заболевание, катализатором которого становятся тяжелые инфекционные заболевания: ангина, краснуха, грипп, бруцеллез. Поражены обычно крупные суставы, при этом поражение симметрично: два локтевых или коленных сочленения сразу. Суставные боли сопровождаются высокой температурой и лихорадкой в период обострения, чего практически не бывает при других болезнях сочленений.
![]()
- Артроз (полиартроз) – патологические процессы, приводящие к частичному или полному (при запущенных формах болезни) разрушению хряща. Боль в суставах сопровождается нарушениями двигательной активности сочленения. Симптомы артроза и артрита схожи, но есть одно отличие: больное место при артрозе болит при попытках движения, чего не скажешь об артрите (при нем сочленение болит даже в состоянии покоя).
- Артрит – дегенеративные процессы, происходящие в сочленении, связанные с воспалением ткани сустава и его деформацией.
- Подагра – нарушение кальциевого и солевого обмена в организме, за счет чего на сочленении появляются наросты, которые воспаляются и болят. Характерные особенности – боль в ночное время суток.
- Разрыв мениска – травма колена (или лопатки), связанная с нарушением целостности мениска. Боль в таких случаях возникает в колене и отдает сзади него, при движении можно услышать хруст в суставах.
- Функциональные суставные боли возникают при нарушениях работы нервной системы, что-либо делать именно с сочленением нет смысла, поскольку проблему надо искать в другом месте. Когда она будет устранена, неприятные ощущения пройдут.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Это, разумеется, неполный список того, почему болят суставы, однако, эти причины – наиболее распространенные. Что делать в таких ситуациях должен решить только врач после тщательного обследования и постановки диагноза.
Лечение
Лечение боли в суставах – скорее второстепенная задача, первой целью обычно стоит устранение воспаления и причин его возникновения.
Пациенту важно понимать, что самолечение никак ему не поможет и только затянет процесс лечения, усугубив создавшееся положение. Все, что должен делать страдающий болью человек – обратиться к врачу. Если случилось так, что чувство скованности и ломота в суставах возникла ночью и не дает уснуть, то можно выпить обезболивающее и делать растирания согревающей мазью по мере необходимости.

Лечение боли в суставах доктор начинает только после тщательного осмотра, получения результатов обследования и постановки диагноза.
Большинство ортопедических заболеваний лечится традиционными способами, и использование оперативных методов осуществляется только в самом крайнем случае, когда длительный курс медикаментозного лечения оказался бессильным.
Консервативные методы – самые популярные в данном случае.
Ни одно лечение подобных заболеваний не обходилось без назначения:
- Нестероидных противовоспалительных препаратов, которые применяются в различных лекарственных формах: мазях, инъекциях, таблетках, пластырях, суппозиториях. При этом нередки случаи, когда врач решает делать назначения НПВС сразу в нескольких формах: инъекции и мази, таблетки и суппозитории с мазями. Курс приема очень длительный, сроки лечения определяются с учетом индивидуальных особенностей человека: возрастных, физических. При назначении должны учитываться и наличие других заболеваний, противопоказания, возможные побочные эффекты.
- Обезболивающих препаратов, используемых в разных лекарственных формах. При сильно выраженном болевом синдроме назначаются сильнодействующие уколы, если болит не сильно, то вполне можно обойтись таблетками, согревающими мазями, пластырями.
Если НПВП не помогли, то прибегают к:
- Кортикостероидам, которые имеют как достоинства, так и недостатки. Достоинства лечения этими препаратами в том, что эффекта можно достичь намного быстрее, чем нестероидными противовоспалительными препаратами, а недостаток в содержании гормонов, которые не совсем благоприятно влияют на организм в целом и приводят к неприятным последствиям в виде нарушения гормонального фона, увеличения массы тела. Поэтому делать назначения кортикостероидов врачи не торопятся.
- Хондропротекторам, которые вводятся вовнутрь пораженного места для того, чтобы оптимизировать уровень синовиальной жидкости, нормализовать трение, давление и движение сустава.
После окончания курса медикаментозного лечения, продолжать его можно народными средствами.
Хорошо закрепляют лечение:
- Лечебный массаж;
- Гимнастика, плавание;
- Физиопроцедуры.
Большую роль играет профилактика рецидива заболевания, для этого дважды в год проводят курсовое профилактическое лечение в виде приема витаминов и НПВП.
Если консервативное лечение оказалось бессильным и сустав по-прежнему болит, то назначается оперативное вмешательство, какую именно будут делать операцию, зависит от степени повреждения ткани и диагноза. Если это артроз в третьей стадии, то стоит делать протезирование, то есть замену сочленения на искусственный. Если речь идет о разрыве мениска, то при помощи специальных проколов производят его сшивание. В любом случае врачи сделают все возможное, чтобы избежать операции, а болеть перестало несмотря ни на что.

Заключение
Таким образом, сустав болеть может по разным причинам, это могут быть и инфекционные проблемы, и неврологические. Болезни сочленений – основная причина боли. Не стоит игнорировать боли, пытаясь вылечиться самостоятельно или глуша боль обезболивающими препаратами.
Существует два основных способа лечения тканей:
- Консервативный метод.
- Оперативный метод лечения.
Довольно редки случаи, когда оперативными способами начинают лечение сразу, не прибегая к консервативным способам. Однако и такие случаи бывают, например, если человек обездвижен, а процессы дегенерации находятся на той стадии, что лечить препаратами бесполезно. В таких случаях болит так, что человек может терять сознание от интенсивности боли.
Уважаемые читатели на этом все, поделитесь своим мнением о сегодняшней статье в комментариях.
По статистике, с жалобами на боль в суставах — артралгию — обращается примерно 50% людей старше 40 лет, а после 70 лет симптом проявляется уже в 90% случаев [1] . И это только официальные цифры, а ведь многие больные предпочитают заниматься самолечением и избегают посещения врачей. Но если больной уже перепробовал все методы европейской медицины без видимого прогресса, возможность избавиться от боли в суставах по-прежнему остается. Вот об этой возможности мы и расскажем.
Почему болят суставы?
Боль в суставах возникает из-за раздражения нервных окончаний, идущих от синовиальной суставной сумки. Особенность структуры суставной ткани такова, что из-за большого количества этих окончаний и хорошего кровоснабжения сустав способен быстро отвечать болевой реакцией на прямые и опосредованные раздражители. В роли раздражителей могут выступать токсины, продукты аутоиммунных процессов, кристаллы солей и прочие воспалительные компоненты.
Благоприятным фоном для появления артралгии являются многие факторы, такие как возраст, естественным образом способствующий дегенеративно-дистрофическим изменениям в суставах, раздражение синовиальной оболочки костными разрастаниями (остеофитами), врожденные пороки и патологии, следствием которых стало неправильное формирование суставов, например, тазобедренная дисплазия, а также генетика, лишний вес, чрезмерные занятия спортом или, наоборот, малоподвижный образ жизни. Отдельную роль в возникновении боли играют травма сустава, растяжение сухожильно-связочного аппарата. Боль в суставе может вызываться сосудистыми расстройствами в результате смены метеоусловий или длительного мышечного спазма.
Причиной боли в суставах могут стать неврологические заболевания позвоночника, а также диффузные заболевания соединительной ткани, вызванные системными болезнями аутоиммунного характера — красной волчанкой, ревматоидным артритом.
Учитывая многообразие возможных причин, при появлении болей в суставах необходимо немедленно обращаться к врачу, чтобы квалифицированно провести комплексную диагностику и вовремя начать лечение.
Современная медицина разделяет боли в суставах по нескольким признакам в зависимости от времени их проявления, характера повреждения, обширности прогрессирования и локализации. Для разных заболеваний характерны разные типы суставных болей.
По времени проявления боли делятся на четыре типа:
- Ночные, или застойные, боли. Неприятные ощущения усиливаются в ночное время, когда организм отдыхает. Это вызвано тем, что из-за отсутствия движений возникает застой синовиальной жидкости в суставе, замедляется его кровоснабжение. Кроме того, мышцы, поддерживающие нормальное положение деформированной головки костей в суставе, переходят в расслабленное состояние, и боль усиливается.
- Механические боли. Они вызываются физическими нагрузками в течение дня или давлением на сустав. Обостряются такие боли обычно вечером, после ночного отдыха они проходят.
- Стартовые боли. С этим типом боли сталкивается большинство людей, но обычно их появлению просто не придают значения. Стартовые боли в суставах возникают при начале какого-либо движения, когда сустав до этого времени находился в состоянии покоя. При разогреве сустава боль стихает или проходит полностью.
- Отраженные боли. Возникают при болезнях внутренних органов или после родов у женщин.
По характеру повреждения сустава выделяют два типа болей: воспалительные и невоспалительные. Причиной возникновения первых служит реакция на инфекцию, аллергический или аутоиммунный процесс. Обычно такие боли сопровождаются припухлостью сустава, покраснением кожных покровов и повышением температуры тела. Отсутствие этих признаков, даже при наличии сильной боли в суставе, свидетельствует о ее невоспалительном характере.
По обширности прогрессирования суставные боли делятся на моно- олиго- и полиартикулярный тип. Моноартикулярные боли поражают только один сустав, олигоартикулярные — от двух до четырех, а полиартикулярной считается та боль, которая поражает более 5 суставов.
По локализации — общие и локализованные боли. Общая боль, также называемая диффузной, поражает несколько разных суставов одновременно и способна менять локализацию. Локализованная боль возникает в конкретном суставе, не меняя своего местоположения.
При дегенеративно-дистрофических заболеваниях суставов, то есть при деформирующем остеоартрозе (ДОА), боли носят механический характер, иногда появляются стартовые боли в первой половине ночи.
Для болей, вызванных инфекциями, характерен полиартикулярный характер, при этом боль может затрагивать то один сустав, то другой.
Установить истинную причину возникновения суставной боли можно только в процессе полноценного обследования. Прежде всего, нужно обратиться к терапевту, который, при необходимости направит к кардиологу, ревматологу, травматологу, хирургу-ортопеду и др. Диагностика состоит из нескольких этапов:
- изучение данных анамнеза для выявления связей с травмой, инфекцией, погрешностями в питании, гормональными сбоями и т.д.
- визуальное обследование, в ходе которого изучается внешнее состояние сустава, кожных покровов, измеряется температура тела;
- определение выраженности боли и их характера;
- исследование крови — общее и биохимическое — на наличие воспалительного процесса и других патологий;
- рентгенограмма суставов, с помощью которой устанавливается изменение рельефа поверхности сустава, наличие подвывихов, остеопороза, изменения высоты суставной щели, краевых костных разрастаний или дефектов и т.д.;
- денситометрия — определение плотности костной и хрящевой ткани с помощью УЗИ, МРТ и КТ;
- эндоскопия, или артроскопия, суставной полости;
- диагностическая пункция сустава или забор синовиальной жидкости для последующего лабораторного исследования.
Кроме этого, врач может назначить иммунологические исследования, пробы на определение антистрептолизина, анализ крови на систему HLA. Лечение назначается исключительно по результатам анализов.
Важная группа лекарственных средств в лечении артралгии — хондропротекторы, обычно содержащие хондроитина сульфат и глюкозамин, входящий в состав синовиальной жидкости сустава. Они участвуют в процессе выработки новой костной и хрящевой ткани, способствуют исчезновению симптомов артрозов и других заболеваний.
Помимо инъекций и таблеток, врач может порекомендовать еще и лечебные кремы, и мази с активными действующими веществами. Однако следует помнить, что к больному суставу через кожу проникает не более одной десятой части лекарства, так что заменить таблетки и уколы мазями по определению невозможно.
Хирургические методы лечения артралгии — это серьезное вмешательство в работу организма и назначается оно в крайних случаях. К таким методам относится пункция сустава, в ходе которой врач с помощью специальной иглы удаляет воспалительную жидкость или вводит медикаменты в суставную полость.
- Артроскопический дебридмент методом эндоскопии позволяет через небольшие отверстия удалить из полости сустава омертвевшие ткани и промыть ее лечебными растворами.
- Околосуставная остеотомия относится к травматичным операциям. Показана тем больным, которым по тем или иным причинам невозможно провести протезирование сустава. Заключается она в надпиливании костей и последующем их сращивании под другим углом для уменьшения нагрузки на сустав.
- Эндопротезирование — это радикальный метод в лечении крупных суставов. В ходе операции пациенту устанавливают специальный биосовместимый протез сустава.
Физиотерапевтические методы. К ним относится ударно-волновая терапия, основанная на эффекте кавитации, при котором динамические импульсы стимулируют кровообращение, усиливают синтез костной ткани, разрушают отложения солей.
- Миостимуляция одновременно тренирует и расслабляет мышцы, которые окружают сустав, и способствует уменьшению боли, снятию нагрузки, сжиганию жировых отложений.
- Фонофорез — введение лекарственных препаратов местного действия в сочетании с ультразвуковой терапией для повышения эффекта их применения.
К основным реабилитационным методам лечения боли в суставах относятся кинезитерапия (лечение движением), массаж, механотерапия, тракционное лечение, рефлексотерапия, трудотерапия, психотерапия [3] .
Кроме того, если боли в суставах являются отраженными, то есть вызваны заболеваниями внутренних органов, то необходимо успешное лечение основного заболевания.
К сожалению, часто встречаются такие ситуации, когда испробованы многие методы лечения, а пациента по-прежнему мучают боли в суставах. Это приводит к снижению качества жизни, человек становится неспособным выполнять привычные для него функции, страдает не только физически, но и морально, чувствуя себя практически инвалидом. В этом случае способно помочь обращение к традиционной китайской медицине. Китайские врачи имеют богатый опыт лечения подобных заболеваний, знания и умения накапливались на протяжении тысячелетий, а сегодня они еще и сочетаются с современными методами терапии.
Основная заповедь китайской медицины — сугубо индивидуальный подход. Пациенту будут назначены не просто те лекарства, которые предписаны диагнозом. Врач учтет все особенности организма, течения болезни и еще множество разных факторов вплоть до места проживания.
Сегодня китайские врачи успешно лечат артроз, остеоартроз, остеопороз, подагрический артрит, остеоартрит, ревматическую полимиалгию, спондилоартроз, дерматомиозит, полимиозит. Прежде чем приступить к лечению, пациент проходит комплексную диагностику — по пульсу, роговице глаза, состоянию кожи, локализации и степени боли и пр.
После получения точной картины развития болезни и других данных о пациенте, врачи приступают к терапии. Характерной чертой лечения у китайских специалистов является то, что при необходимости тактика лечения может быть изменена в любой момент — это главное отличие восточной медицины от западной.
Совместно с иглоукалыванием применяется методика фитокомпрессов, для которых используются нагретые до определенной температуры концентрированные отвары лекарственных трав. Смоченные в них лоскуты ткани также прикладываются к биологически активным точкам на определенное время, способствуя их стимуляции. Фитотерапия предполагает, что состав препаратов подбирается индивидуально и может включать до 40 видов лекарственных трав.
Возможно назначение моксотерапии — прогревания активных точек полынными сигарами. Ее действие сродни действию иглоукалывания, при этом моксотерапия имеет также общеукрепляющий и успокаивающий эффект.
Что касается массажа, то при артрозе он назначается в обязательном порядке. Лечебный массаж туйна — второй базовый метод при устранении патологий суставов. Китайской медицине известно 7 способов проведения этого массажа, и доктор выбирает технику для каждого конкретного случая. Баночный массаж, или вакуум-терапия, производит воздействие на сустав на нескольких уровнях — обеспечивается приток крови, усиливается питание сустава, прогревание останавливает воспалительный процесс, а вакуум обеспечивает лимфодренаж, выводит из сустава соли, увеличивая его подвижность. Массаж наиболее эффективен в комплексе с иглоукалыванием.
Наряду с массажем могут быть рекомендованы занятия китайской гимнастикой тайцзицюань или цигун, чьи упражнения направлены именно на улучшение состояния суставов, увеличение их подвижности, укрепление и профилактику возникновения артралгии. Под наблюдением китайских специалистов заниматься этой гимнастикой могут люди даже с хроническими заболеваниями суставов.
Конечно, поездка в Китай для того, чтобы пройти курс лечения, может быть довольно затратной. Но сегодня в этом нет необходимости — во многих крупных городах открыты клиники традиционной китайской медицины, в которых работают квалифицированные специалисты в области болезни суставов.


Услуги специалистов клиники китайской традиционной медицины могут помочь при таких заболеваниях опорно-двигательного аппарата, как:
- артрит;
- oстеохондроз;
- подагра;
- радикулит.
В зависимости от заболевания и индивидуальных особенностей пациента специалист клиники китайской традиционной медицины может предложить такие услуги, как:
- массаж;
- иглорефлексотерапия;
- фитотерапия и др.

Сэкономить на лечении можно с помощью акций и спецпредложений.

Получить представление о клинике традиционной китайской медицины, узнать стоимость лечения и задать интересующие вопросы можно на консультации.

Стоимость лечения в клинике традиционной китайской медицины может зависеть от продолжительности курса, квалификации врача, ценовой политики клиники.

Выбирая клинику китайской медицины, стоит внимательно ознакомиться с лицензиями и сертификатами, а также репутацией клиники.
Традиционным вопросом больных с поражением суставов является выяснение степени двигательной активности: больше или меньше ходить, усиленно разрабатывать суставы или щадить их? Зачастую больные истязают себя, терпя мучительную боль при усиленной разработке пораженных суставов, другие, наоборот, щадят себя, стараются мало двигаться и даже при небольшом обострении приковывают себя к постели.
При заболеваниях суставов и позвоночника действительно важным является определение степени физической подвижности, двигательного режима. Однако крайности вредны. Необходимо учитывать характер поражения суставов, их локализацию, степень активности воспалительного процесса.
И. П. Павлов писал, что первой лечебной мерой при заболевании того или иного органа является покой. Эта мера направлена на разгрузку пораженного органа или системы, чтобы они восстановили свою нарушенную функцию в условиях наименьшей отягощенности. В дальнейшем, по мере стихания болезненного процесса, нагрузка на орган или систему увеличивается и это также является необходимым условием лечебного процесса. Для опорно-двигательного аппарата такой функциональной нагрузкой являются движение, физическая нагрузка, специальные упражнения.
Целенаправленные физические упражнения играют большую роль в восстановлении здоровья. Уже древняя наука заложила основы двигательных лечебных упражнений при различных заболеваниях. Выдающийся таджикский врач Авиценна (Абу-Али Ибн-Сина) подчеркивал, что при лечении больных необходимо правильно организовывать и режим их движений. Древние индусы применяли' телесные упражнения, сочетая их нередко с ритуальными танцами, считая, что танцы являются хорошим средством укрепления мышц и суставов.
Охарактеризуем наиболее простой вид физических упражнений — ходьбу и бег.
Научившись ходить в раннем детстве, человек пользуется этой нехитрой, но крайне необходимой двигательной функцией всю жизнь. Ходьба в то же время является самым простым и доступным видом тренировки организма. Она укрепляет связки и мышцы, способствует сохранению хорошей подвижности суставов, увеличивает обмен веществ (даже спокойная ходьба повышает его вдвое, а быстрая в 5—10 раз), улучшает работу сердца и легких, периодическое сокращение мышц ведет к облегчению циркуляции в организме крови и лимфы.
Ходьба не предъявляет к организму больших требований, она является мягким и щадящим видом тренировки. Однако перед началом систематических занятий следует посоветоваться с врачом, а затем регулярно проходить у него медицинский контроль. Начинать ходьбу надо с небольшой дистанции (один-два километра), по ровной местности, спокойно (около 50 метров в минуту). В дальнейшем необходимо удлинять дистанцию (до 10 километров и более), темп можно периодически ускорять (до 100 метров в минуту и более), выбирать неровный профиль дороги с различным углом наклона.Непосредственное положительное воздействие дозированной ходьбы проявляется приятной усталостью, ровным, легким дыханием, ощущением удовольствия от полученной нагрузки. Полезно ходить по утрам, рекомендуются и облегченные прогулки вечером, перед сном.
Ходьба обычно ведет к учащению пульса, но небольшому (на 10—20 ударов в минуту), может удвоиться частота дыхания (до 20—30 в минуту), но это закономерно. Важно, чтобы через 10—15 минут после отдыха частота сердечных сокращений и дыханий приблизилась к норме (к исходному состоянию), а еще лучше, когда пульс становится даже реже исходного, замедляется, что служит показателем тренированности сердца.
Походка при прогулке будет правильной, если придерживаться перекрестной координации: одновременно выносить вперед правую ногу и левую руку, затем левую ногу и правую руку (шаг широкий, уверенный). Однако эти движения должны совершаться без напряжения. Естественно, голову следует держать прямо, не сутулиться. Дышать надо через нос, производя вдох через два — четыре шага, вдох и выдох через четыре — шесть шагов. Когда такие сочетания движения и дыхания будут доведены до автоматизма (чаще всего это происходит на третий-четвертый день прогулок), можно дышать и свободно, не связывая дыхание со счетом шагов.
Обувь и одежда при прогулках должны быть удобными и свободными, не стеснять движений, соответствовать погоде. Не следует одевать обувь без задников или, наоборот, на высоком каблуке. Специалисты считают, что здоровый человек должен делать 10—15 тысяч шагов в сутки, конечно, с определенной коррекцией на возраст, в чем может помочь совет врача.
И все же наиболее действенным видом двигательного лечебного воздействия является лечебная гимнастика — применение специально подобранных физических упражнений.
Лечебная гимнастика оказывает на больных с поражением опорно-двигательного аппарата многостороннее воздействие: улучшает общее состояние, работу нервной, сердечнососудистой и дыхательной систем, усиливает обмен веществ, нормализует реактивность организма. Под влиянием адекватных двигательных упражнений улучшается кровоснабжение суставов, уменьшаются болевые ощущения, увеличивается объем движений в суставах и позвоночнике, усиливается опорная функция конечностей, разрабатываются компенсаторные движения, обеспечивающие больному лучшее самообслуживание или выполнение определенных трудовых навыков.
Физические упражнения даже у здоровых людей могут вызывать одышку и учащенное сердцебиение. Наблюдения показали, что при больших и длительных нагрузках число дыханий у спортсменов может доходить до 60—75 в минуту (при норме 14—16), а сердечных сокращений— до 180—200 в минуту (при норме 66—72). У больных и малотренированных людей даже небольшая нагрузка вызывает функциональные нарушения со стороны сердечной и дыхательной системы.
Следует использовать возможность волевого управления актом дыхания. При выполнении физических упражнений дыхание должно быть глубоким, с полным развертыванием грудной клетки и выпячиванием живота при вдохе.
Необходимо начинать и оканчивать лечебную гимнастику более легкими упражнениями (принцип постепенности повышения и снижения физической нагрузки). Лечебная гимнастика хорошо переносится, когда регулярно чередуются упражнения для ног, рук, туловища и периодически включаются дыхательные упражнения. Для предупреждения перегрузки необходимо учитывать, что чем больше мышц участвует в упражнении, чем крупнее эти мышцы, тем меньшее число повторений должно проводиться: при участии в движении мелких мышечных групп, например, при разработке кисти, число повторений может доходить до 12—15, а при движении туловища — только до 3—4 раз.
В лечебной гимнастике санаторного типа наиболее часто прибегают к групповому методу занятий. С больными, которые имеют значительные нарушения функции опорно-двигательного аппарата и нуждаются в особом подходе, проводят индивидуальные занятия. В домашних условиях больной выполняет лечебные комплексы сам, получив соответствующий инструктаж (рис. 11,12, 13, 14).

Рис.11 Примерные комплексы лечебной гимнастики при полиартритах. Выполняются сидя (А) и стоя (Б)

Рис.12 Примерные комплексы упражнений для разработки суставов кистей (А) и стоп (Б) при полиартритах

Рис. 13. Примерные комплексы лечебной гимнастики для разработки движений в тазобедренных суставах

Рис. 14. Примерные упражнения лечебной гимнастики при остеохондрозе позвоночника (А) и сколиозе (Б)
Продолжительность занятий зависит от характера заболевания, состояния опорно-двигательного аппарата, сердечнососудистой и других систем, возраста и обычно проводится от 15. до 30 минут.
Специалисты, проводящие лечебную гимнастику, выделяют в ней три периода. Первый является как бы вводной частью, подготовкой к основному разделу, разминкой. Во втором применяются специальные упражнения, предназначенные для получения определенной лечебной цели, и упражнения общеукрепляющего характера. В заключительном периоде нагрузка постепенно снижается.
Ученый В. Н. Мошков величину физической нагрузки подразделяет на три степени: нагрузка без ограничения физической активности (в упражнения включаются бег, прыжки, элементы спортивных игр), средняя загрузка (из комплекса упражнений исключаются бег, прыжки, спортивные игры, сложные упражнения с большими усилиями) и слабая нагрузка (проведение простых упражнений в облегченных исходных положениях — сидя, лежа). Темп упражнений при всех степенях нагрузки средний или замедленный, без рывков, чрезмерных напряжений; следует равномерно чередовать нагрузку и отдых.
Лечебная гимнастика может, если разрешит врач, выполняться со спортивными снарядами или предметами палки, гантели, мяч), на гимнастической стенке, скамейке и т. д.
Контроль за результатом воздействия физической нагрузки на организм человека осуществляется, как правило, путем определения состояния сердечнососудистой системы (подсчетом пульса) в тот или иной период проведения лечебной гимнастики.
Результат воздействия физических упражнений на организм во многом зависит от того, в каком эмоциональном состоянии находится человек, выполняющий их. Большую роль при выполнении лечебной гимнастики, особенно у детей, играют положительные эмоции, выработка которых достигается путем включения игровых элементов, подбадривания тех, у кого в силу каких-то обстоятельств упражнения не получаются.
Однако вышеприведенные положения — лишь общие принципы проведения лечебной гимнастики. При различных заболеваниях опорно-двигательного аппарата применяются специально подобранные комплексы физических упражнений.
Лечебная гимнастика, по существу, показана во всех стадиях и при любой активности заболеваний суставов: в периоде обострения проводится лечение положением пассивное изменение положения конечностей и тела) с постепенным включением комплекса пассивных и активных движений в суставах, в поздней стадии (даже при развитии анкилоза) — разработка компенсаторных движений. Конкретные назначения и контроль за переносимостью больными лечебной гимнастики осуществляет врач.
При невоспалительных, дистрофических (дегенеративных) изменениях в суставах — артрозах комплексы лечебной гимнастики строятся с учетом облегчения нагрузки на пораженный сустав. Это достигается при поражении суставов нижних конечностей проведением упражнений лежа и сидя. Если же боли возникают во время ходьбы, больному следует пользоваться палкой или костылем. Физическая перегрузка сустава, пораженного артрозом, ведет к дальнейшему прогрессированию патологических изменений. Противопоказаны упражнения с приседаниями на корточки, тем более с гантелями.
При воспалительных заболеваниях позвоночника (анкилозирующий спондилоартрит), как и при артритах, рекомендуется как можно раньше начать активные двигательные упражнения, чтобы предупредить значительное ограничение подвижности в межпозвонковых сочленениях. В дополнение проводится специальный комплекс дыхательных упражнений, препятствующих снижению экскурсии грудной клетки.
Дегенеративные изменения в позвоночнике (остеохондроз) при больших физических нагрузках, как и при артрозе, могут прогрессировать. Поэтому применяются упражнения в медленном темпе, с частыми паузами для отдыха. Выполнять упражнения легче, если лежать на спине или стоять на четвереньках. Тогда позвоночник в определенной мере разгружается от веса тела. Полезны вытяжения позвоночника — так называемые висы и полувисы.
В дошкольном и школьном возрасте лечебная гимнастика приобретает особое значение, поскольку именно в этом периоде начинают формироваться нарушение осанки, сколиоз, плоскостопие.
Изменение осанки (сутулость, плоская или круглая спина) требует применения общеукрепляющих упражнений, усиливающих силу мышц спины и грудной клетки, увеличивающих подвижность позвоночника. Врачи в таких случаях рекомендуют широко использовать такие виды спорта, как плавание, элементы художественной гимнастики, игры (волейбол, теннис, бадминтон).
Большую известность за рубежом при лечении заболеваний позвоночника и нарушенной осанки получила гимнастика Клаппа. В основе ее лежат упражнения, выполняемые на четвереньках. В этом положении как бы выключается мощная тяга мышц туловища, а позвоночник поддерживается не только ногами, но и руками. Имеются данные, что при проведении гимнастики Клаппа у детей можно исправить искривление позвоночника даже в тяжелых случаях.
При плоскостопии полезно ходить босым по песку, перекатывать подошвами круглую палку, ходить на носках, совершать круговые движения в голеностопных суставах. Все это укрепляет мышцы и связки и формирует естественный свод стопы.
Необходимо подчеркнуть, что для детей очень важны систематические занятия лечебной физкультурой. Организовать их вполне возможно, поскольку ребенок постоянно находится в поле зрения родителей, медицинских работников, педагогов. Лечебная физкультура имеет не только узколечебную цель, она — мощный фактор оздоровления и укрепления растущего организма, мера профилактики заболеваний опорно-двигательного аппарата и других систем.
Эффективным методом является применение ритмичных движений и танцев под музыкальное сопровождение. Дети особенно охотно идут на этот вид лечебного воздействия.
Противопоказания к проведению лечебной гимнастики ограничены: высокая температура тела, опасность возникновения кровотечения, злокачественные новообразования.
Широко применяются при заболеваниях суставов и позвоночника и другие виды лечебной физкультуры.
Одним из эффективных методов воздействия на опорно-двигательный аппарат является механотерапия — специальный набор лечебных приспособлений. Механотерапевтические аппараты обеспечивают разработку (пассивными или пассивно-активными движениями) суставов.
Механотерапия способствует также растяжению уплотненных (склеротическим или Рубцовым процессом) тканей, укрепляет скелетные мышцы (рис. 15).
Противопоказаниями для механотерапии являются: активный воспалительный процесс в суставе, подлежащем разработке, выраженный болевой синдром, признаки разрушения костной ткани, анкилоз, что выявляется рентгеновским исследованием.

Рис. 15. Механотерапия.
Среди средств восстановительного лечения при поражении опорно-двигательного аппарата одно из ведущих мест занимает массаж — система определенных приемов механического воздействия на поверхность тела.
Массаж оказывает на организм многостороннее действие, улучшая кожное кровообращение, окислительные
Разработка движений в пораженном коленном суставе и обменные процессы, усиливая выделительные процессы сальных и потовых желез, удаляя с поверхности отторженные клетки. Массаж делает кожу мягкой и эластичной, нормализует многогранную функцию ее в жизнедеятельности всего организма. Под влиянием массажа улучшается отток венозной крови и лимфы, ускоряется артериальное кровообращение в массируемом участке. Массаж укрепляет и делает более подвижным суставный аппарат, повышает работоспособность и выносливость мышц, способствует рассасыванию болезненных элементов в тканях и суставах.
Кроме местного воздействия массаж оказывает общее влияние на функции ряда органов и систем и всего организма в целом: способствует улучшению дыхания, кровообращения, функции пищеварительных желез, кроветворных органов, улучшению тканевого обмена, реактивности организма, функции нервной системы.
При массаже применяются различные приемы, удельный вес которых в сеансе массажа может меняться в зависимости от клинического варианта заболевания, характера местных изменений, их динамики в процессе курса лечения, локализации массируемого участка.
Поглаживание — наиболее щадящий прием, оказывающий успокаивающее действие, улучшающий ток крови и лимфы. Применяется при массировании суставов, а также в начале и в конце сеансов массажа.
Растирание может быть глубоким и поверхностным, оно является более энергичным приемом, чем поглаживание, с его помощью массируют суставы, сухожилия, фасции. Растирание применяют при спайках и рубцовых изменениях в тканях. Разминание оказывает большое влияние на мышцы и рефлекторно на весь организм.
Поколачивание - энергичный прием, вызывающий сокращение мышц, значительную гиперемию, рефлекторное возбуждение всего организма.
Вибрация — прием, осуществляющий мелкие сотрясения ткани, нередко проводится с помощью аппаратов.
Кроме лечебного массажа различают гигиенический массаж и спортивный. Массаж может применяться с профилактической целью.

Рис. 16. Направление массажных движений (указано стрелками) с учетом лимфотока и расположения основных мышц. А — спереди: 1 — грудинно-ключично-сосковая мышца; 2 — дельтовидная мышца; 3— большая грудная мышца; 4 — наружное брюшко трехглавой мышцы; 5 — передняя зубчатая мышца; 6 — разгибатели кисти и пальцев; 7 — прямые мышцы живота; 8 — четырехглавая мышца бедра; 9 — передние мышцы голени. Б — сзади: 1 — трапециевидная мышца; 2 — дельтовидная мышца; 3 — трехглавая мышца плеча; 4 — широкая мышца спины; 5 — разгибатели кисти и пальцев; 6 — сгибатели кисти и пальцев; 7 — ягодичные мышцы; 8 — двуглавая мышца бедра; 9 — икроножная мышца
Необходимо отметить, что можно самому себе делать массаж с использованием основных приемов — поглаживания, растирания, разминания и поколачивания. Такой самомассаж проводится с профилактической и лечебной целью. Он очень полезен больным с хроническими заболеваниями органов опоры и движения, поскольку может проводиться систематически.
Для правильного выполнения приемов массажа необходимо иметь представление о расположении мышц (рис. 16), а также кровеносных и лимфатических сосудов.
Проводить самомассаж следует так, чтобы избегать касания воспаленных суставов.
Массаж противопоказан: в период лихорадочных состояний, при острых воспалительных процессах, гнойничковых и некоторых других заболеваниях кожи, при кровотечениях и кровоточивости, злокачественных опухолях, психозах. При наличии у больного грыжи, желчнокаменной или почечнокаменной болезни, а также у женщин в период менструаций необходимо избегать массирования области живота.
Читайте также: