О м лесняк что делать если вам поставили диагноз остеоартрит остеоартроз
Остеоартрит – это общее название разнообразных заболеваний суставов, при которых в них развивается воспаление, происходит деформация и нарушение подвижности. Заболевание может протекать как в острой, так и в хронической форме. В Юсуповской больнице созданы все условия для лечения пациентов с остеоартритами:
- Комфортные условия в палатах;
- Обследование с помощью новейшей аппаратуры ведущих мировых производителей и современных лабораторных исследований;
- Лечение препаратами, зарегистрированными в РФ, которые обладают высокой эффективностью и минимальным спектром побочных эффектов;
- Индивидуальный подход к выбору тактики ведения пациентов в зависимости от причины заболевания и выраженности симптомов заболевания.
Тяжёлые случаи остеоартритов обсуждают на заседании Экспертного Совета с участием кандидатов и докторов медицинских наук, врачей высшей категории. Медицинский персонал уважительно относится к пациентам и их родственникам.
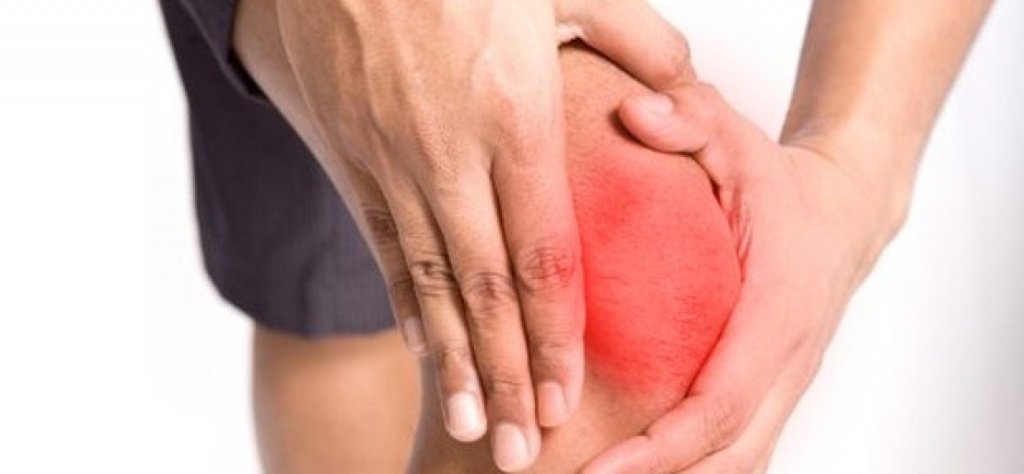
Остеоартрит и остеоартроз
Отличия между остеоартритом и остеоартрозом существенные. Суставы человека являются подвижными соединениями, которые позволяют сочленяющимся костям совершать движения относительно друг друга. В местах соприкосновения костные поверхности покрыты хрящевой тканью, что делает процесс скольжения лёгким и безболезненным. Изнутри сустав выстилает синовиальная оболочка, Она вырабатывает жидкость, или смазку, облегчающую движение суставных поверхностей.
Остеоартрит представляет собой воспаление суставов. Различают следующие виды остеоартритов:
- Реактивный – развивается под воздействием инфекционных агентов;
- Ревматоидный – системная патология соединительной ткани;
- Подагрический – возникает при нарушении обмене веществ;
- Псориатический – хроническое прогрессирующее заболевание суставов, которое возникает у больных псориазом.
При остеоартрите воспалительный процесс затрагивает преимущественно только синовиальную оболочку сустава. В ней находится много кровеносных сосудов, которые являются важными соучастниками воспалительной реакции. Причиной появления классических симптомов остеоартрита (боли, припухлости, нарушения функции сустава) является синовиальный выпот – жидкость, которую при воспалении в большом количестве продуцирует синовиальная оболочка.
Остеоартроз – дистрофическое заболевание, которое связано с постепенным и медленным разрушением хряща. Воспаление сустава вызывают элементы разрушающейся хрящевой пластинки. Различают следующие причины остеоартроза:
- Травмы;
- Частые остеоартриты;
- Нарушение обмена веществ;
- Дегенеративные возрастные изменения.
В начале развития деформирующего артроза количество внутрисуставной жидкости снижается. Затем хрящ теряет эластичность, покрывается трещинами, и, если не принимать никаких мер, полностью разрушается. Ревматологи Юсуповской больницы проводят дифференциальный диагноз (определяют отличия между остеоартритом и остеоартрозом) с помощью анализа клинической картины и истории болезни, данных лабораторных исследований, рентгенографии и магнитно-резонансной томографии. Пациентов консультирует травматолог-ортопед, фтизиатр, инфекционист, кардиолог. Только, убедившись в правильности диагноза, ведущие специалисты в области ревматологии составляют индивидуальный план лечения. Мультидисциплинарный подход позволяет добиться существенных результатов лечения пациентов.
Клинические рекомендации по лечению остеоартрита
Остеоартрит занимает ведущее место по распространенности среди ревматических заболеваний. Жалобы на боль и припухание крупных суставов в 54% случаев обусловлены остеоартритом. При поражении крупных суставов снижается работоспособность пациента, его жизненная активность.
Остеоартрит характеризуется хроническим воспалением, при котором в патологический процесс вовлечены все компоненты сустава:
- Синовиальная оболочка;
- Хрящ;
- Суставная капсула;
- Сухожилия;
- Связки;
- Субхондральную кость.
При наличии этих изменений симптомы заболевания отсутствуют, хрящ не имеет нервных окончаний. Клинические признаки остеоартрита начинают проявляться при вовлечении в процесс иннервируемых тканей. Это одна из причин поздней диагностики.
В дальнейшем развивается воспаление синовиальной оболочки сустава, происходит повреждение субхондральной кости, нарушается процесс костного восстановления, образуются остеофиты, возникает субхондральный склероз. Европейской антиревматической лигой и Международным обществом по изучению остеоартрита разработаны рекомендации по лечению заболевания.
Они включают нефармакологические, фармакологические и хирургические методы. На ранней стадии болезни доминируют боль и припухание коленного сустава, поэтому лечение направлено на их купирование с помощью нестероидных противовоспалительных препаратов или парацетамола. Основными в лечении остеоартроза являются медленнодействующие симптоматические средства. Они уменьшают выраженность боли и в то же время оказывают хондропротективное действие.
У больных остеоартритом коленного сустава установлены низкие показатели качества жизни. Это связано с прогрессирующим хроническим течением заболевания. В связи с пожилым возрастом больных, прогрессирующим поражением коленных суставов, болезнь оказывает отрицательное влияние на важнейшие функции пациента — физическое, психологическое, социальное функционирование.
Симптомы и диагностика остеоартрита
Проявлением остеоартрита могут быть следующие симптомы:
- Боль при движении и после длительного состояния покоя;
- Скованность суставов после долгой неподвижности;
- Припухлость суставов.
Остеоартрит не является системным заболеванием. Наиболее часто патологический процесс развивается в мелких суставах пальцев рук, стоп, коленных, тазобедренных суставах, а также суставах позвоночника. Нехарактерным для остеоартрита является поражение суставов кистей, плечевого, локтевого и височно-челюстного суставов.
Как проявляется остеоартрит колена? Наиболее частыми симптомами заболевания являются ноющие боли в одном коленном суставе, онемение и нарушение подвижности. Онемение нижней конечности чаще возникает при длительном отсутствии физической активности (долгом сидении, ночном сне) и облегчается после физической разминки. Боль обостряется в период повышенной влажности, после интенсивной нагрузки, чаще проявляются ночью. По мере прогрессирования заболевания больной жалуется на боль даже в покое, что вызывает нарушение качества сна. Признаком остеоартрита колена может крепитация (хруст) в коленном суставе во время движения.
Остеоартрит голеностопного сустава возникает на фоне системной волчанки, подагры, болезни Бехтерева, ревматизма. Развитию воспалительного процесса зачастую сопутствует инфекция, которая попадает в сустав с кровью и лимфой. Для острой формы заболевания характерно стремительное начало болезни с яркой симптоматикой. Которая выражается в быстром развитии отёка в области голеностопа с местным повышением температуры. При острой гнойной форме остеоартрита кожный покров над голеностопным суставом приобретает красноватый оттенок, температура тела повышается до высоких цифр.
Хронический остеоартрит голеностопного сустава проявляется болевыми ощущениями и ощущением скованности в суставе. При разрушении суставного хряща область голеностопного сустава заметно утолщается, человек испытывает значительные затруднения при ходьбе, пассивные движения голеностопом становятся крайне затруднительными. Симптомы остеоартрита стопы аналогичны признакам воспаления других суставов.
Остеоартрит плечевого сустава проявляется сильной болью, которая становится причиной постоянного дискомфорта. Нарастающая боль препятствует движению верхней конечности. Отмечается местное повышение температуры над поражённым плечевым суставом, нарушение подвижности руки, хруст при лёгком движении. При ревматоидном остеоартрите возникает припухлость над суставом.
Остеоартрит пальцев рук поражает каждого седьмого жителя планеты. В большинстве случаев страдают женщины в связи с тем, что они чаще занимаются мелким ручным трудом, чем мужчины. Обычно остеоартрит локализуется в пястно-фаланговых и межфаланговых суставах.
Это вторичное заболевание, которое является следствием уже имеющейся болезни. Остеоартрит пальцев рук наблюдается при ревматических, инфекционных и метаболических нарушениях. Следствием заболевания является утрата пациентом способности к труду и самообслуживанию. Человек при несвоевременном и неадекватном лечении может стать инвалидом.
Основным симптомом заболевания является боль, которую человек испытывает при совершении любых действий руками. На начальной стадии заболевания она может быть слабо выраженной. По мере прогрессирования патологического процесса неприятные ощущения становятся сильнее. Иногда боль сопровождается чувством жжения и покалывания. Суставы рук реагируют на смену погоды и перепады атмосферного давления. Если имеются симптомы остеоартрита, пальцы на фото напоминают сосиски.
При обострении воспалительного процесса кожа вокруг поражённых болезнью суставов становится красной, горячей на ощупь, натягивается. Мягкие ткани вокруг суставов рук отекают, что делает руки похожими на подушки. Пальцы утолщаются. В месте поражённого сустава повышается температура. При инфекционном или ревматоидном остеоартрите может повышаться общая температура тела, часто наблюдается лихорадка. Во время движения пальцами может быть слышна крепитация – характерный суставный скрип.
Диагностика и лечение остеоартрита
Врачи Юсуповской больницы устанавливают диагноз остеоартрит на основании жалоб пациента, сведений о развитии заболевания, данных инструментальных и лабораторных методов исследования. Рентгенологические признаки остеоартрита зависят от причины и вида воспаления суставов. Для визуализации изменений в крупных суставах проводят артроскопию – осмотр суставной полости с помощью эндоскопа. Воспалительные изменения выявляют с помощью лабораторных исследований. Для идентификации возбудителя инфекционного процесса применяют микроскопические с серологические методы диагностики.
Лечение остеоартрита в Юсуповской больнице проводят с помощью новейших препаратов. Лекарственное средство, дозу и длительность курса терапии врачи подбирают индивидуально каждому пациенту. Иглорефлексотерапия оказывает болеутоляющее, седативное и антидепрессивное действие, улучшает микроциркуляцию в суставах. Специалисты клиники реабилитации обладают достаточными знаниями и опытом, поэтому процедура является абсолютно безопасной, позволяет снизить применение лекарственных препаратов в процессе лечения, дает долгосрочный эффект.
Озонотерапия – внутривенное введение озонированного физиологического раствора и введение озонокислородной смеси в биологически активные точки вокруг суставов. Озон обезболивает, снимает воспаление, улучшает микроциркуляцию. У пациента быстро устраняется боль.
Под влиянием местного применения лечебных грязей улучшается состояние костно-мышечной системы, усиливаются защитные процессы в организме. У пациентов снижается мышечная контрактура, успокаивается боль. Ванны и компрессы уменьшают воспаление в суставах. Внутривенное лазерное облучение крови является методом фотобиологического воздействия на форменные элементы крови, в результате которого все системы организма активизируются для коррекции имеющихся нарушений. Электрофорез с использованием лекарственных препаратов оказывает обезболивающее, противовоспалительное, противоотёчное действие. Все процедуры в клинике реабилитации проводятся под контролем лечащего врача. Независимо от того, какие симптомы остеоартрита присутствуют, записывайтесь по телефону на приём к ревматологу Юсуповской больницы.
Медицинский эксперт статьи

Остеоартроз (син: дегенеративное заболевание суставов, остеоартроз гипертрофический остеоартрит, остеоартрит) имеет непосредственное отношение к боли в шее и спине. Остеоартрит - это хроническая патология сустава, характеризующаяся разрушением и потенциальной потерей суставного хряща в соответствии с другими изменениями сустава, включающими гипертрофию кости (образование остеофитов). Симптомы включают постепенное развитие боли, усиливающейся или запускающейся активностью, скованность, уменьшающуюся менее чем через 30 минут после начала активности, и редко - припухлость сустава. Диагноз подтверждается рентгенографией. Лечение включает физические меры (включая реабилитацию), лекарства и хирургию.
Остеоартрит - наиболее частое заболевание суставов, симптомы которого появляются на 4 - 5 десятилетии жизни и почти глобальны в возрасте 180 лет. Только у половины из тех, кто имеет остеоартрит, выявляются симптомы заболевания. До 40 летнего возраста остеоартрит встречается у мужчин вследствие травмы. Женщины преобладают в возрасте от 40 до 70 лет, после чего соотношение мужчин и женщин выравнивается.

[1], [2], [3], [4], [5], [6]
Патофизиология остеоартрита
Нормальные суставы обладают небольшим трением при движениях и не изнашиваются при обычной нагрузке, перегрузке или травме. Гиалиновый хрящ не имеет кровеносных сосудов, нервов и лимфатических сосудов. На 95% он состоит из воды и экстрацеллюлярного матрикса и только на 5% хондроцитов. Хондроциты имеют наиболее длинный клеточный цикл (аналогично клеткам ЦНС и мышечным клеткам). Состояние хряща и его функция зависят от чередований давления и его снижения при нагрузке на ноги и использования (давление выдавливает воду из хряща в суставную полость и в капилляры и венулы, тогда как освобождение позволяет хрящу расправиться, набрать воду и абсорбировать необходимые нутриенты).
Остеоартрит начинается с повреждения тканей вследствие механической травмы (например, разрыв мениска), поступлению медиаторов воспаления из синовиальной жидкости в хрящ, или нарушения хряшевого метаболизма. Повреждение ткани стимулирует хондрошп ы к репарации, которая увеличивает синтез протеогликанов и коллагена Однако, продукция энзимов, вызывающих повреждение хряща, таких как воспалительные цитокины, которые в норме содержатся в небольших количествах, также возрастает. Медиаторы воспаления запускают воспалительный цикл, который в дальнейшем стимулирует хондроциты и внутренние синовиальные клетки, что в конечном итоге приводит к разрушению хряща. Хондроциты повергаются апоптозу. Поскольку хрящ разрушен, незащищенная кость становится уплотненной и склерозируется.
При остеоартрите вовлекаются все ткани сустава. Субхондральная кость уплотняется, подвергается инфаркту, становится остеопоретичной, возникают субхондральные кисты. Тенденция к восстановлению кости вызывает субхондральный склероз и развитие остеофитов по краю сустава. Синовия воспаляется, утолщается, продуцирует синовиальную жидкость меньшей вязкости и в большем объеме. Периартикулярные сухожилия и связки становятся напряженными, развивается тендинит и контрактуры. Поскольку сустав становится гипомобильным, окружающие мышцы слабеют и хуже выполняют стабилизирующую функцию. Мениски трескаются и могут фрагментироваться.
Остеоартрит позвоночника может на уровне диска вызывать выраженное уплотнение и пролиферацию задней продольной связки, приводящее к вентральной компрессии спинного мозга; гипертрофия и гиперплазия желтой связки часто вызывает заднюю компрессию спинного мозга. В противоположность этому, передние и задние спинномозговые корешки ганглии и общий спинномозговой нерв относительно хорошо защищены в межпозвонковом отверстии, где они занимают только 25% свободного и хорошо защищенного места.
Симптомы остеоартрита
Остеоартрит начинается постепенно с одного или нескольких суставов. Боль является ранним симптомом, иногда описывается как глубинная боль. Боль обычно усиливается при давлении массы тела (вертикальное положение) и уменьшается в покое, но со временем становится постоянной. Скованность ощущается при пробуждении или после двигательного покоя, но длится менее 30 минут и уменьшается при движениях. Если остеоартрит прогрессирует, движения в суставе ограничиваются и появляются болезненность и крепитация или скрип в суставе. Пролиферация хряща, кости, связок, сухожилий, капсулы, синовиальной оболочки в сочетании с различной степени суставным выпотом, в конце концов приводят к увеличению сустава, характерному для остеоартрита. В итоге может развиться сгибательная контрактура. Редко может развиться острый тяжелый синовит.
Наиболее часто при генерализованном остеоартрите поражаются дистальные межфаланговые суставы, и проксимальные межфаланговые суставы (развиваются узелки Гебердена и Бушара), первый карпо-метакарпальный суств, межпозвонковые диски и зигоапофизеальные суставы шейных и поясничных позвонков, первый метакарпофаланговый сустав, бедро и колено.
Остеоартрит шейного и поясничного отделов позвоночника может приводить к миелопатии или радикулопатии. Клинические симптомы миелопатии обычно мягкие. Радикулопатия может быть клинически выраженной, но она нечаста, поскольку нервные корешки и ганглии хорошо защищены. Недостаточность позвоночных артерий, инфаркт спинного мозга и компрессия пищевода остеофитами могут встречаться, но нечасто. Симптомы остеоартрита могут также происходить из субхондральной кости, связочных структур, синовиальной оболочки, периартикулярных сумок, капсул, мышц, сухожилий, дисков, периоста, так как все они имеют ноцицепторы. Повышение венозного давления под субхондральной костью в костном мозге может вызывать боль (иногда называемую "костная жаба").
Остеоартрит бедра вызывает постепенное уменьшение объема движений.
Боль может ощущаться в паховой области, в области большого вертела и отражаться в колено. При потере хряща коленного сустава (медиальный хрящ теряется в 70% случаев), связки становятся слабыми, и сустав теряет стабильность, локальная боль возникает из связок и сухожилий.
Болезненность при пальпации и боль при пассивных движениях являются относительно поздними симптомами. Мышечный спазм и контрактуры поддерживают боль. Механическая блокада из-за наличия в полости сустава свободных тел или аномально расположенного мениска может приводить к блокаде (запиранию) сустава или нестабильности его. Также может развиваться сублюксация и деформации.
Эрозивный остеоартрит кисти может вызывать синовит и образование кист.
Первично он поражает дистальные и проксимальные межфаланговые суставы. Первый карпо-метакарпальный сустав вовлекается в 20% случаев остеоартрита кисти, но метакарпофаланговые суставы и лучезапястный обычно не поражаются.
Как классифицируется остеоартрит?
Остеоартрит классифицируется на первичный (идиопатический) и вторичный при известных причинах. Первичный остеоартрит может локализоваться в определенном суставе (например, хондромаляция надколенника это мягкая форма остеоартрита, который случается у молодых людей). Если первичный остеоартрит вовлекает несколько суставов, он классифицируется как первичный генерализованный остеоартрит. Первичный остеоартрит обычно подразделяется в зависимости от локализации поражения (например, кисти, стопы, колена, бедра). Вторичный остеоартрит развивается в результате состояний, которые изменяют микросреду хряща. Это значимые травмы, врожденные аномалии хряща, метаболические дефекты (например, гемохроматоз, болезнь Вильсона), постинфекционный артрит, эндокринопатии, нейропатические изменения, заболевания, которые повреждают нормальную структуру и функцию гиалинового хряща (например, ревматоидный артрит, подагра, хондрокальциноз).
Диагностика остеоартрита
Остеоартрит должен быть заподозрен у пациентов с постепенным развитием симптомов и знаков, особенно у взрослых. При подозрении на остеоартрит необходимо провести рентгенографию наиболее симптомных суставов. Рентгенография обычно обнаруживает краевые остеофиты, сужение суставной щели, увеличение плотности субхондральной кости, субхондральные кисты, ремоделирование кости и увеличение суставной жидкости. Рентгенография коленного сустава в положении стоя наиболее чувствительна для выявления сужения суставной щели.
Лабораторные исследования при остеоартрите нормальные, но могут быть необходимы для исключения других заболеваний (например, ревматоидного артрита), или диагностики заболеваний, вызывающих вторичный остеоартрит. Если при остеоартрите возникает увеличение количества синовиальной жидкости, ее исследование может помочь дифференцированию остеоартрита от воспалительных артритов; при остеоартрите синовиальная жидкость чистая, вязкая и содержит не более 2000 лейкоцитов в 1 мкл. Остеоартрит, поражающий суставы необычной для него локализации, должен вызывать подозрение на его вторичность, исследования в данной ситуации, должны быть направлены на выявление первичного заболевания (например, эндокринного, метаболического, неопластического, биомеханического).

[7], [8], [9], [10], [11], [12], [13], [14]
Лечение остеоартрита
Остеоартрит обычно периодически прогрессирует, но изредка, без явной причины останавливается или регрессирует. Целью лечения является уменьшение боли, поддержание составной подвижности и оптимизация суставной и общей функции. Первичное лечение остеоартрита включает физические мероприятия феабилитация), поддерживающие устройства, силовые упражнения, гибкость, выносливость; модификация дневной активности. Адьювантное лечение остеоартрита включает НПВС (например, диклофенак, лорноксикам), тизанидин и хирургию.
Реабилитационное лечение остеоартрита целесообразно начинать до появления признаков инвалидизации. Упражнения (различные движения, изометрические, изотонические, изокинетические, постуральные, силовые) поддерживают здоровье хряща и повышают устойчивость сухожилий и мышц к двигательным нагрузкам. Упражнения могут иногда остановить или даже способствовать обратному развитию остеоартрита бедра и колена. Упражнения на растяжение должны выполняться ежедневно. Иммобилизация на более или менее длительный период времени может способствовать контрактурам и утяжелению клинического течения. Однако, некоторое время отдыха (4-6 часов в день) могут быть полезны для сохранения баланса активности и отдыха.
Может быть полезна модификация дневной активности. Например, пациент с остеоартритом поясничного отдела позвоночника, бедра или колена должен избегать глубоких мягких кресел и положений, связанных с позными перегрузками и сопровождающихся трудностями при л вставании. Регулярное использование подколенной подушки способствует развитию контрактур и должно быть исключено. Пациент должен сидеть с прямой спиной без сползания на стуле, спать на жесткой кровати и использовать приспособления для комфортной регулировки водительского сиденья с наклоном вперед, делать постуральную гимнастику, носить удобную хорошо поддерживающую ногу обувь или обувь для атлетов, продолжать работу и физическую активность.
Фармакотерапия является дополнением к физической программе. Ацетаминофен в дозе свыше 1г в сутки может уменьшать боль и быть безопасным. Но может потребоваться и более мощное анальгетическое лечение.
НПВП могут рассматриваться, если у пациента имеет место рефрактерная боль или признаки воспаления (гиперемия, локальная гипертермия). НПВП могут быть использованы одновременно с другими анальгетиками (например, тизанидином, трамадолом, опиоидами) для достижения лучшего контроля над болью и симптомами.
Мышечные релаксанты (обычно в низких дозах) редко способствуют уменьшению боли из спазмированных мышц, поддерживающих сустав с остеоартритом. У пожилых, однако, они могут имеют тенденцию к боль шим побочным эффектам, нежели к пользе.
Оральные кортикостероиды не играют роли. Однако, внутрисуставное введение депо-кортикостероидов помогает уменьшить боль и увеличить объем движений в суставе, при наличии синовиального выпота или воспаления. Эти препараты не должны использоваться более 4 раз в год в любой пораженный сустав.
Синтетическая гиалуронидаза (аналог гиалуроновой кислоты, нормального компонента сустава) может быть инъецирована в коленный сустав для уменьшения боли на длительное время (свыше года). Лечение остеоартрита проводится серией от 3 до 5 еженедельных инъекций.
При остеоартрите позвоночника, коленного сустава или первого карпо-метакарпального сустава могут быть использованы различные варианты уменьшения боли и восстановления функции, но сохранение подвижности, должно включать специфические программы физических упражнений. При эрозивном остеоартрите упражнения для увеличения объема движений могут проводиться в теплой воде, что помогает избежать контрактур. Другие способы уменьшения боли включают акупунктуру, чрезкожную электростимуляцию нерва, локальную терапию капсаицином. Ламинэктомия, остеотомия и тотальная замена сустава должны рассматриваться только при отсутствии эффекта от нехирургического лечения.
Глюкозамина сульфат 1500 мг в день, вероятно, уменьшает боль и изнашивание сустава, хондроитина сульфат 1200 мг в день, гакже возможно уменьшает боль. Их эффективность еще должна быть доказана. В экспериментальных исследованиях оценивается возможность пересадки хондроцитов.
Остеоартрит (деформирующий остеоартроз) — является наиболее распространенным видом артрита, и представляет собой хроническое заболевание, поражающий сустав, суставной хрящ, суставную сумку, кости, мышцы и связки. При этом хрящ твердеет, теряет свою эластичность, в результате чего он разрушается, а скольжение суставных поверхностей ухудшается. Хрящи могут истончаться, что приводит к нарушению их амортизационных функций во время ударов.
Заболевание чаще всего развивается на крупных суставах человеческого организма — коленных, тазобедренных, суставах позвоночника и мелких суставах кистей рук, особенно на больших пальцах. Во время болезни сустав может деформироваться.
Остеоартриту подвержены мужчины и женщины, причем тазобедренные суставы чаще поражаются у мужчин, а кистевые и коленные – у женщин. Это заболевание прогрессирует с годами и может привести к потере работоспособности.
Болезнь обычно проявляется в двух формах. Наиболее распространен первичный остеоартрит, который развивается после 45 лет и неуклонно прогрессирует с годами. Первичный артрит поражает в первую очередь тазобедренные и коленные суставы. Причинами его выступают чрезмерные нагрузки на суставы.
Вторичный остеоартрит чаще всего поражает молодых людей, имеющих повторяющиеся травмы или повреждения суставов, а также инфицирование сустава, врожденный порок суставов, нарушения обмена веществ, ожирение.
Остеоартрит развивается в результате того, что в хрящевой ткани нарушается обмен веществ, что приводит к постепенному ее разрушению. В результате первоначального повреждения сустава начинается разрушение хряща. Он теряет эластичность, на нем образуются микротрещины, которые приводят к отделению хрящевых фрагментов, вплоть до полного разрушения хряща. Это может привести к тому, что кости могут начать соприкасаться друг с другом при ходьбе.
К причинам развития остеоартрита медики также относят:
- возраст, т.к. с возрастом хрящ имеет тенденцию к потере эластичности;
- избыточный вес, который способствует ускорению процесса разрушения хряща;
- повреждение хряща чрезмерными нагрузками, а именно – травмы, переломы, вывихи, растяжение связочного аппарата сустава, а также постоянные микротравмы сустава – вывихи, подвывихи, например, у профессиональных спортсменов и у представителей определенных профессий;
- интоксикация организма, т.к. алкоголь, курение, вирусные инфекции приводят к тому, что токсины накапливаются в хрящевой ткани;
- сосудистые нарушения – атеросклероз. Например, если стенки артерии, питающей головку и сустав тазобедренной кости, поражены атеросклерозом, то это приводит к нарушению питания головки и развитию остеоартроза;
- эндокринные нарушения – сахарный диабет, гипотиреоз, климактерический период;
- варикозное расширение вен голени, что приводит к венозному застою и гипоксии тканей, что способствует нарушению обменных процессов в суставах;
- наследственная слабость хряща, в результате чего некоторые формы остеоартрита проявляются в семьях.
Симптомы остеоартрита
Если остеоартритом поражены коленные суставы, то боль возникает при сгибании колена, например, при спуске с лестницы. При остеоартрите тазобедренных суставов чаще всего наблюдается боль в бедре, но также могут беспокоить и болезненные ощущения в паху, ягодицах.
Могут также наблюдаться такие симптомы остеоартрита как скованность суставов и усиление боли при их сгибе, длящиеся обычно до 15 минут, особенно после периода неподвижности, например, по утрам после сна, долгого сидения, или после периода повышенной активности. Облегчение наступает после физической разминки.
Также сустав может изменить внешний вид – увеличиться в объеме, может наблюдаться повышение температуры сустава, его покраснение. В суставах может скапливаться жидкость из-за постоянного раздражения синовиальной оболочки (внутреннего слоя суставной сумки).
Одним и сложнейших осложнений остеоартрита является появление костных выростов в суставах кистей, чаще встречающееся у женщин в возрасте после 40 лет. Эти выросты могут быть болезненными, а могут не сопровождаться болезненными ощущениями, и тогда люди продолжают вести активный образ жизни.
Часто вторичный остеоартрит может протекать бессимптомно, даже тогда, когда рентген показывает изменения сустава.
Диагностика остеоартрита
Диагноз может ставиться на основании данных опроса и осмотра пациента, а также результатах лабораторных исследований. Кроме того, больному обычно назначают рентгенографию и ультразвуковое исследование сустава.
Доктор будет интересоваться повреждениями, которые вызвали симптомы остеоартрита в суставе, об образе жизни. Осмотр будет направлен на внимательное изучение внешнего вида беспокоящих суставов.
Также назначается рентгенологическое исследование суставов, т.к. с его помощью можно увидеть изменения, сопровождающие остеоартрит, например, краевые разрастания кости, сужение суставной щели. Рентген показывает, насколько серьезно повреждены суставы. Для оценки толщины суставного хряща, состояния суставной сумки и тканей возле сустава и выявления в них воспаления, проводится ультразвуковое исследование суставов. Как дополнительная диагностика остеоартрита, для подтверждения диагноза, могут проводиться артроцентез – пункция сустава, или же магнитно-резонансная томография.
Специальных лабораторных исследований для выявления остеоартрита не существует. Из-за отсутствия воспалительных изменений, анализ крови проводится обычно для того, чтоб исключить другие формы артрита, например, ревматоидный артрит, подагра.
Лечение остеоартрита
В основе лечения остеоартрита лежат мероприятия по защите суставов от воздействия факторов, которые способствуют прогрессированию заболевания. К сожалению, в настоящее время пока не существует лекарств, которые могли бы восстановить суставной хрящ.
Целями лечения являются:
- уменьшение боли в суставе;
- улучшение функционирования сустава, увеличение его подвижности;
- уменьшения рисков прогрессирования заболевания;
- работа с больным для того, чтоб он научился справляться с заболеванием, избегать длительного стояния на ногах, длительной ходьбы, подъема и переноса тяжестей, занятий спортом, способствующих повышенным нагрузкам на суставы.
Целью медикаментозной терапии является устранение симптомов болезни, а именно: уменьшение болезненных ощущений в суставах и улучшение состояния хрящевой ткани. Для снижения боли врачи назначают обезболивающие препараты и нестероидные противовоспалительные средства.

Если боли сильные то назначают диклофенак (диклонат). При их применении нужно быть осторожными, так как эти лекарства обладают побочными эффектами, например, длительный прием парацетамола может привести к повышению артериального давления. Нестероидные противовоспалительные средства отрицательно действуют на желудочно-кишечный тракт, и могут привести к воспалению слизистой оболочки желудка, к развитию язвы желудка, нарушению функций почек. Для улучшения кровоснабжения элементов сустава также назначаются сосудистые препараты, например, агапурин, трентал, ксантинола никотинат.
На начальной стадии остеоартрита применяются также препараты, способствующие улучшению состояния хряща – хондропротекторы, например, хондроитина сульфат и глюкозамина сульфат, диацереин, гиалуроновая кислота. При их постоянном приеме, у больных может наблюдаться улучшение подвижности суставов, т.к. в организм вводится материал для восстановления хряща. Эти препараты действуют медленно, поэтому принимать их нужно длительно.
Для улучшения скольжения в суставе и для снятия воспаления, врач может назначать и внутрисуставное введение глюкокортикоида, кеналога, дипроспана, раствора гиалуроната натрия. Одновременно вводятся обезболивающие лекарства – например, лидокаин. Этот метод лечения действует очень быстро, что приводит к тому, что больные начинают активно его применять, однако этот метод не лечит заболевание, а лишь убирает симптомы остеоартрита. Также частое применение этого метода может привести к повреждениям хряща и костей. Поэтому часто использовать этот метод нельзя.
При высокой степени поражения сустава, которое сопровождается резким ограничением подвижности, при выраженном болевом синдроме, который не поддается медикаментозному лечению, назначают эндопротезирование суставов – замена сустава механическим протезом. Чаще всего эта операция проводится на тазобедренных и коленных суставах. После этой операции больной может увеличить свою физическую активность. Также может проводиться артропластика – пластическая операция на суставе для восстановления или исправление функций сустава, путем замены поверхностей сустава искусственными материалами.
При вторичном остеоартрите назначается также санитарно-курортное лечение остеоартрита. В санатории можно проводить комплексную реабилитацию, в которую входят лечебные грязи, физиотерапевтические процедуры, лечебная физкультура, ванны, массаж. К физиотерапевтическим процедурам относятся ультрафиолетовое облучение, электрофорез, переменные магнитные поля. Полезны также различные тепловые процедуры, аппликации озокерита, торфяной и иловой грязей. Благоприятное воздействие оказывают лечебные ванны, а именно морские, сульфидные и йодобромные.
Для укрепления мышц вокруг суставов применяют электростимуляцию. Позитивно влияют на течение болезни постоянное пребывание на свежем воздухе и отсутствие стрессовых ситуаций. Однако такое лечение показано вне периодов обострения заболевания.
Очень важно при этом изменить свой стиль жизни, регулировать массу тела и обязательно давать себе физические нагрузки. Специальные физические упражнения помогут сформировать вокруг сустава крепкий мышечный корсет и достаточное кровообращение во всей конечности. В домашних условиях перед занятиями спортом можно прикладывать к больному суставу грелку или специальную согревающую лампу. Очень важно не переохлаждать суставы.
Читайте также:


