Образования на проксимальном конце большеберцовой кости
Доброкачественные новообразования костей — это различные опухолевые или опухолевидные массы, которые практически никогда не метастазируют и поражаю костную ткань, а также хрящи. Некоторые из этих новообразований можно классифицировать как агрессивные, поскольку после резекции они появляются снова.
В процессе диагностики опухоль должна подвергнуться биопсии, чтобы избежать развития рака, если эта опухоль злокачественная.
Виды доброкачественных опухолей костей и суставных хрящей
Остеоидная остеома
Доброкачественная опухоль кости, для которой характерны небольшие болезненные поражения. Основные симптомы остеомы: хромота конечности или пораженного участка и отек.
Места появления: тазовые кости, кости черепа, копчик, крестец, грудина, ключицы, берцовые и бедренные кости. В целом может появиться практически в любой кости в теле человека. Боль острая и глубокая, как правило, больше ощущается в ночное время суток. Очаг опухоли имеет круглую или овальную форму.
Лечение состоит только в удалении пораженного участка кости, причем, тщательном удалении, поскольку риск рецидива довольно большой.
Возникают остеоидные остеомы у детей и молодых людей (с 10 до 20 лет, реже ближе к 30-ти). Кроме радикальной резекции существует более современный метод удаления — тепловая абляция. Заключается она в размещении в поврежденном участке кости электрода, который проводит ток и нагревает опухоль, в результате чего её можно легко удалить. При хирургическом удалении требуется пребывание в стационаре в течение 2-4 дней.
Остеобластома
Встречается гораздо реже, чем остеоидная остеома. Иногда ошибочно диагностируется как злокачественная опухоль из-за активности и агрессивного роста. Встречается в любых костях, в том числе в тазовых, костях черепа, копчике, крестце, грудине, ключицах, но наиболее привычное место образования — это позвоночный столб и длинные и короткие кости нижних и верхних конечностей.
Основные остеобластомы: ограниченность движений, боль, отек, повышенная чувствительность. На обычном рентгеновском снимке хорошо видно такое новообразование. Лечение заключается в выскабливании опухолевой массы с прививкой кости или удалении части кости (в зависимости от места и потенциальной опасности проблемы).
Энхондрома
Доброкачественное поражение суставного хряща. В основном располагается в центральной части коротких, длинных или плоских костей, преимущественно появляется на руках. Может образоваться в любом возрасте. Новообразование бессимптомное, если не повреждено изнутри (обломком кости, сильным давлением, ударом и т.д). Опухоль хорошо видна на рентгеновском снимке. Если больного не беспокоит энхондрома, удалять ее не обязательно. Однако необходимо контролировать её рост или деформацию, а также целостность. При нарушении оболочки энхондрома может начать расти быстрее.
Множественный энхондроматоз
Обычно появляется в раннем возрасте и влечет за собой деформации костей - от умеренных до тяжелых. Один из примеров множественного энхондроматоза: образование крупных костных масс (наростов) на костях верхних конечностей, а также укорочение или искривление рук.
Лечение заключается в исправлении или предотвращении деформации путем шунтирования (установки металлических стержней в длинных костях рук для стабилизации деформированных или треснувших костей). Эти новообразования могут стать злокачественными, но происходит такое в редких случаях. После лечения множественного энхондроматоза пациенты должны наблюдаться и периодически проходить рентгеновское обследование, чтобы установить, не растет ли опухоль снова.
Хондробластома
Очень редкая доброкачественная опухоль. Место появления: плечевая кости (проксимальный отдел), бедренная кость (проксимальный и дистальный отдел), большеберцовая кость. Если заболевание не лечить, рост костей, пораженных опухолью, может быть остановлен, что влечет за собой деформации костей, задержку роста и другие дефекты. Внешне поражение имеет овальную или круглую форму.
Лечение: кюретаж, наложение пластин. Вероятность повторного роста новообразования после удаления составляет 20%.
Хондромиксоидная фиброма
Доброкачественная опухоль, состоящая из волокнистых миксоидных элементов. Возраст появления: между 20 и 30 годами. Самые популярные места появления: голень, дистальный отдел бедренной кости. Внешне представляет собой область, расширяющуюся к внешней границе кости, а внутри имеющую зубчатую структуру.
Лечение: кюретаж с прививкой кости или удаление при доступности. Эти опухоли имеют самый высокий процент рецидива (40%) , и особенно важно следить за состоянием больного в течение первых нескольких лет после операции.
Одиночный костно-хрящевой экзостоз, или остеохондрома
Наиболее распространенная доброкачественная опухоль кости, вызванная генетическим дефектом хряща эмбриона. Появляется на концах костей в любом возрасте. На снимке опухоли выглядят как костные врастания в боковую часть кости, выступающие над суставом. Ткань опухоли по своей структуре очень похожа на нормальную кость, и процесс ее роста практически идентичен. Остеохондрома безболезненна, однако при разрушении или сдавливании нервов и сосудов причиняет боль. Рецидив маловероятен. Наследственная форма множественного костно-хрящевого экзостоза приводит к появлению нескольких остеохондром. Они могут искривить скелет и вызвать проблемы с передвижением. Общие симптомы остеохондром: низкорослость, сгорбленность, деформации коленей и кистей, плохая функция суставов.
Лечение заключается в коррекции уродств в детстве и мониторинге их в зрелом возрасте. Это необходимо для отслеживания статуса опухоли.
Фиброзно-кортикальный дефект и неостеогенная фиброма
Наиболее распространенная доброкачественная опухоль костей у детей. Оба типа расположены в валах длинных костей, особенно дистальной части бедренной кости, проксимальной и дистальной большеберцовой кости, а также в верхних конечностях (плечевой кости, проксимальной трети лучевой и локтевой костей). Большинство из этих опухолей исчезают после подросткового возраста. Они, как правило, не вызывают симптомов, если не нарушены переломом. Фиброзно-кортикальный дефект выражается в небольшом выпячивании боковой части длинной кости. В зрелом возрасте поражение исчезает. Причина их появления не ясна, но вероятно связана с дефектом формирования и роста костной пластины. Спонтанный регресс происходит в зрелом возрасте, но если новообразование необходимо удалить, применяется костная пластика и кюретаж.
Фиброзная дисплазия
Солитарная костная киста
Чаще обнаруживаются у детей. Причина неизвестна, но одним из сопутствующих факторов является аномалия костной пластины. У взрослых место появления костной кисты: пятка, плоские кости. Полость кисты обычно заполнена жидкостью, удаляется она под общим наркозом, после чего проводится инъекционное лечение (три и более укола).
Аневризма костной кисты
Доброкачественное повреждение кости неизвестного происхождения. Место локализации: позвоночник, длинные кости верхних и нижних конечностей. Типичные жалобы: отек и боль, которая, как правило, следует за травмой. На снимке новообразование выпуклое, четко очерченное. Киста обычно состоит из губчатого пространства, заполненного инфильтратом.
Лечение: выскабливание или костная пластика. Частота рецидивов после выскабливания около 30%, и это — одна из причин полного удаления пораженного участка.
Доброкачественные сосудистые опухоли костей (гемангиомы)
Одиночные, но могут затронуть две и более кости. Место локализации: череп, тазовые кости, позвоночный столб. Приводят к литическим дефектам, выглядят как скопление сосудов.
Лечение: резекция или выскабливание (если это возможно).
Гистиоцитоз кости, или эозинофильная гранулема
Симптомы: боль, отек. Появляются обычно у молодых людей и детей. Лечение: инъекции стероидов, лучевая терапия (уменьшение размеров опухоли), костная пластика.
Гигантоклеточная опухоль кости
Основные симптомы: боль, отеки, затрудненное движение, тугоподвижность суставов. Причина появления не установлена. Возраст появления: 20-40 лет. Локализация: вокруг коленей, дистальный отдел бедренной кости, большеберцовая кость, крестец, голень. Темпы роста опухолевых клеток ускоряются во время беременности из-за увеличения уровня гормонов. Может произойти патологический перелом, а также скопление жидкости в суставе. На снимке можно увидеть истончение и расширение поверхности кости, эрозию и возможные перфорации, а также присоединение массы мягких тканей.
Коронавирус станет более заразным из-за новой мутации?
Переломы проксимального конца большеберцовой кости
Переломы большеберцовой кости тотчас ниже уровня коленного сустава называются переломами проксимального конца большеберцовой кости. Проксимальный конец большеберцовой кости – это ее верхняя расширенная часть, участвующая в образовании коленного сустава.
В дополнение к перелому возможно одновременное повреждение окружающих мягких тканей – кожи, мышц, нервов, кровеносных сосудов и связок. Лечение всех этих повреждений должно выполняться одновременно. Во многих случаях для восстановления прочности, подвижности и стабильности голени, а также снижения риска развития посттравматического остеоартрита лечение таких повреждений хирургическое.
Коленный сустав – это самый крупный несущий нагрузку сустав человеческого тела. Он образован тремя костями: бедренной, большеберцовой и надколенником. Связки и сухожилия как прочные веревки удерживают эти кости вместе. Они же работают и как некие сдерживающие структуры, обеспечивающие возможность одних движений и препятствующие другим. Дополнительную стабильность коленному сустава обеспечивает также форма сочленяющихся суставных поверхностей костей.
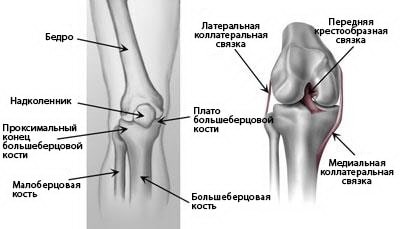
(Слева) Проксимальный конец большеберцовой кости – это верхняя часть кости, участвующая в образовании коленного сустава. (Справа) Связки соединяют бедренную кость с большеберцовой и малоберцовой костями.
Выделяют несколько типов переломов проксимального конца большеберцовой кости. Это могут быть поперечные переломы или переломы с образованием нескольких костных фрагментов (оскольчатые переломы).
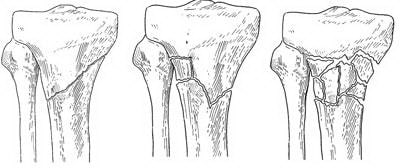
Примеры различных типов переломов проксимального конца большеберцовой кости.
Иногда эти переломы распространяются в коленный сустав, разделяя суставную поверхность большеберцовой кости на несколько отдельных фрагментов. Такие переломы называются внутрисуставными или переломами плато большеберцовой кости.
Верхняя поверхность большеберцовой кости (плато) образована губчатой костью, напоминающей по виду пчелиные соты и более мягкой, чем кость нижележащих отделов большеберцовой кости. Переломы плато большеберцовой кости возникают вследствие давления нижнего конца бедренной кости на более мягкую кость плато наподобие пресса. В результате такого воздействия губчатая кость сминается и поверхность плато погружается вглубь.
Подобное повреждение суставной поверхности может вести к изменению нормальной оси конечности и со временем – развитию остеоартрита, нестабильности и ограничения движений в коленном суставе.
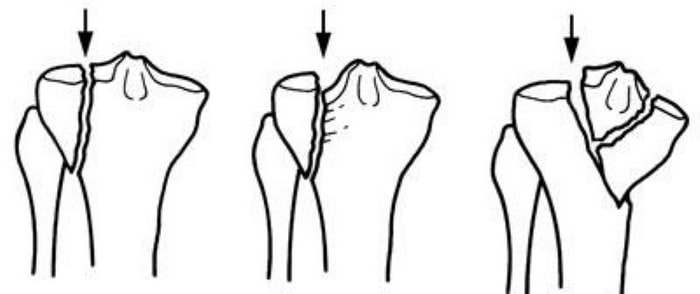
Варианты переломов большеберцовой кости, проникающие в коленный сустав и затрагивающие плато.
Переломы проксимального конца большеберцовой кости могут быть закрытыми, т.е. без повреждения кожных покровов, и открытыми. При открытых переломах костные фрагменты перфорируют кожу либо имеется рана, сообщающаяся с местом перелома. Открытые переломы сопровождаются более значительным повреждением окружающих мышц, сухожилий и связок. Они характеризуются более высоким риском инфекционных осложнений и заживают дольше закрытых.
Переломы проксимального конца большеберцовой кости могут быть результатом стрессовых нагрузок (постепенно формирующийся перелом на фоне необычных и интенсивных физических нагрузок) или патологических изменений самой кости (рак или инфекция). Однако чаще всего эти переломы возникают в результате травмы.
У лиц молодого возраста эти переломы часто являются результатом высокоэнергетической травмы, например, падения со значительной высоты, спортивной травмы или автомобильной аварии.
У лиц пожилого возраста с низким качеством костной ткани такие переломы могут возникать в результате низкоэнергетической травмы (например, падения с высоты собственного роста).
- Боль, усиливающаяся при нагрузке на ногу
- Отек коленного сустава и ограничение движений
- Деформация – коленный сустав может выглядеть не так, как обычно
- Бледность, похолодание стопы – основание подозревать нарушение кровоснабжения
- Онемение стопы или ощущение покалывания – позволяет заподозрить повреждение нервов или слишком сильный отек мягких тканей голени
Если после травмы у вас появились названные симптомы, немедленно обратитесь в ближайшее экстренное приемное отделение.
Доктор расспросит вас о обстоятельствах полученной вами травмы, об имеющихся у вас жалобах и других возможных проблемах со здоровьем, например, нет ли у вас сахарного диабета.
Доктор осмотрит мягкие ткани в области коленного сустава на предмет кровоизлияний, отека, открытых ран, оценит чувствительность и кровообращение голени и стопы.
Дополнительные методы исследования
- Рентгенография. Это наиболее распространенный метод диагностики переломов, который позволяет в т.ч. оценить характер имеющегося перелома.
- Компьютерная томография (КТ). КТ позволяет более точно оценить характер перелома, дает доктору ценную информацию, касающуюся тяжести перелома, и помогает ему выбрать наиболее оптимальную тактику лечения.
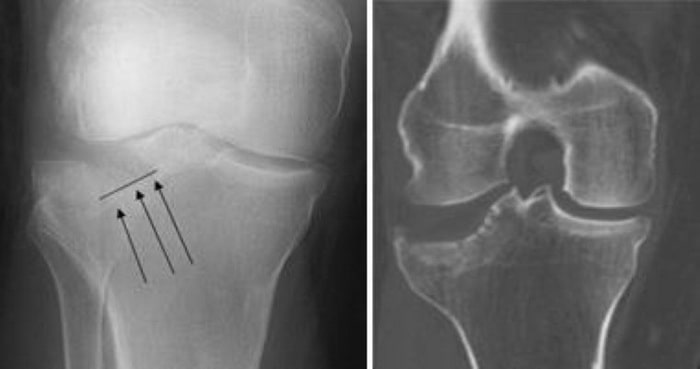
Рентгенографию (слева) и КТ (справа) нередко назначают для оценки локализации перелома и характера смещения костных фрагментов.
- Магнитно-резонансная томография (МРТ). Этот метод исследования используется для визуализации мягких тканей, например, сухожилий и связок. В рутинной диагностике переломов большеберцовой кости этот метод не применяется, однако он позволяет выявить сопутствующие повреждения мягких тканей в области коленного сустава. Кроме того, если у вас есть все признаки перелома плато большеберцовой кости, однако на рентгенограммах его не видно, может быть назначена МРТ. При переломах обычно бывает реакция со стороны окружающего перелом костного мозга, что хорошо видно на МРТ и что означает, что перелом все же есть.
- Другие исследования. Доктор может назначить вам исследования других областей тела, чтобы исключить повреждения и там (голова, грудь, живот, таз, позвоночник, руки, другая нога). Иногда назначаются специальные исследования, помогающие оценить состояние кровообращения конечности.
Лечение переломов проксимального конца большеберцовой кости может быть консервативным и хирургическим. Каждый из этих методов имеет свои преимущества и недостатки.
Решение об оперативном лечении должно приниматься совместно пациентом, членами его семьи и лечащим врачом. Предпочтительный метод лечения выбирается исходя из типа перелома и индивидуальных запросов пациента.
Составляя план лечения, доктор учитывает несколько вопросов, в т.ч. ваши ожидания, образ жизни и состояние вашего здоровья.
У физически активных пациентов хирургическое восстановление сустава обычно является оптимальным методом лечения, позволяющим максимально полно восстановить стабильность и подвижность сустава и минимизировать риск развития посттравматического остеоартрита.
У других пациентов, однако, преимущества хирургического лечения могут быть не так очевидны. Некоторые сопутствующие заболевания или исходные проблемы с нижней конечностью могут свести на нет возможные преимущества операции. В таких случаях операция лишь увеличивает возможные риски для пациента (риски анестезии или инфекции, например).
Открытые переломы. При повреждении кожных покровов в области перелома возможна контаминация перелома бактериальной флорой и развитие инфекции. В таких случаях показано максимально раннее хирургическое лечение, направленное в т.ч. на очищение загрязненных мягких тканей и снижение риска инфекции.
Наружная фиксация. При значительном повреждении мягких тканей (кожи и мышц) в области перелома или если состояние вашего здоровья внушает опасения относительного того, как вы перенесете обширную операцию, доктор может временно наложить вам наружный фиксатор. При этой операции в кости выше и ниже уровня перелома вводятся металлические спицы или стержни, которые фиксируются к аппарату наружной фиксации. Последний представляет собой рамку, удерживающую кости в правильном положении до тех пор, пока вы не будете готовы к операции.

В ранние сроки после травмы и без того поврежденные кожа и мягкие ткани в области перелома могут подвергнуться еще более значительному повреждению в результате операции. В таких случаях с целью временной стабилизации перелома и создания условий для заживления мягких тканей может быть наложен наружный фиксатор.
Компартмент-синдром. В небольшом числе случаев отек мягких тканей голени может быть выраженным настолько, что начинает угрожать кровоснабжению мышц и нервов голени и стопы. Это состояние называется компартмент-синдромом, и оно требуют немедленного хирургического лечения. Во время операции, называемой фасциотомией, выполняются вертикальные разрезы стенок мышечных футляров голени. Эти разрезы оставляются открытыми и закрываются только через несколько дней или недель после операции, когда отек купируется. В некоторых случаях для закрытия таких разрезов необходима кожная пластика.
Консервативное лечение включает иммобилизацию гипсом или брейсом, а также ограничение движений и нагрузки на ногу. В процессе такого лечения доктор периодически будет назначать вам контрольную рентгенографию для оценки сращения костей. Движения в коленном суставе и нагрузка на ногу будут зависеть от типа перелома и особенностей выбранного метода лечения.
Существует несколько методов, позволяющих хирургу добиться восстановления правильного положения костных фрагментов и удержания их в этом положении до наступления сращения.
Внутренняя фиксация. Во время этой операции костные фрагменты сначала возвращаются в свое нормальное положение. В этом положении они удерживаются специальными фиксаторами – интрамедуллярными стержнями или пластинами и винтами.
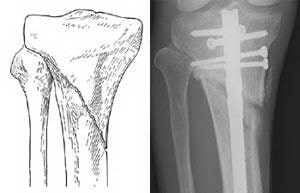
(Слева) Перелом проксимального конца большеберцовой кости. (Справа) Такой же тип перелома, фиксированный интрамедуллярным стержнем.
При переломах проксимальной четверти большеберцовой кости, если линия перелома не проникает в сустав, возможная фиксация как стержнем, так и пластиной. Стержень вводится в костномозговой канал в центре кости, а пластина фиксируется винтами к наружной поверхности кости.
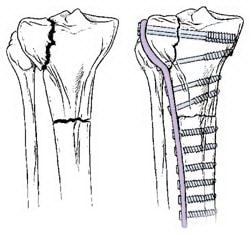
Переломы, проникающие в сустав, обычно требуют стабилизации пластиной. Пластина фиксируется к наружной поверхности кости.
Пластины и винты обычно используются при переломах, проникающих в сустав. Если перелом сопровождается вдавлением суставной поверхности, для восстановления нормальной анатомии и функции сустава необходимо восстановить эту суставную поверхность. После этого обычно образуется дефект кости в области перелома. Такие дефекты заполняются костным материалом, взятым у самого пациента или из костного банка. Также возможно использование синтетических или естественных продуктов, стимулирующих регенерацию кости.
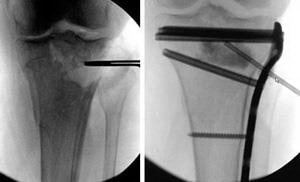
При вдавленных переломах для восстановления сустава необходимо вернуть вдавленный фрагмент не место. Это уменьшает риск развития остеоартрита и нестабильности. После этого в области перелома обычно образуется дефект (слева), который заполняется костью, синтетическими или естественными материалами (справа).
Наружные фиксаторы. В некоторых случаях мягкие ткани в области перелома могут быть повреждены настолько, что использование внутренних методов фиксации не представляется возможным. В таких случаях описанный выше наружный фиксатор может использоваться в качестве окончательного метода лечения и снимается только после сращения перелома.
После операции вы будете испытывать в той или иной мере выраженные болевые ощущения. Это неотъемлемая часть процесса заживления. Врач и медицинские сестры сделают все необходимое, чтобы уменьшить выраженность болевого синдрома и тем самым ускорить процесс вашего восстановления.
С целью обезболивания в послеоперационном периоде применяются различные типы препаратов: опиоиды, нестероидные противовоспалительные препараты и местные анестетики. С тем, чтобы оптимизировать их эффект и снизить потребность в опиоидных анальгетиках препараты могут назначаться в различных комбинациях друг с другом.
Помните, что хотя опиоиды и позволяют эффективно купировать послеоперационный болевой синдром, они являются наркотиками и к ним возможно развитие привыкания. Наркотическая зависимость и передозировка наркотиков давно уже стали социально значимыми проблемами в большинстве развитых стран. Применение опиоидов возможно только по назначению врача. Как только болевой синдром становится менее выраженным, от них лучше отказаться. Если этого не происходит в течение нескольких дней после операции, проблему следует обсудить с лечащим врачом.
Доктор расскажет вам, когда лучше всего начать восстановление движений в коленном суставе для предотвращения его контрактуры. Это зависит от того, как хорошо заживают мягкие ткани в области перелома и насколько прочно фиксированы костные фрагменты.
Раннее восстановление движений иногда начинается с пассивной мобилизации коленного сустава, когда физиотерапевт без вашего участия аккуратно осуществляет движения в суставе либо для этого используется специальный аппарат.
При многооскольчатых переломах или низком качество костной ткани переломы могут срастаться медленней, в связи с чем разрешить мобилизацию суставов доктор может разрешить позже.
Что касается нагрузки на ногу, то чтобы избежать проблем, необходимо четко соблюдать все рекомендации доктора, касающиеся этого вопроса.
Вне зависимости от выбранного метода лечения, консервативного или хирургического, доктор скорее всего запретит вам наступать на ногу до появления первых признаков сращения перелома. Безопасно опираться на ногу можно будет только через 3 месяца или даже позже. В этот период вам придется пользоваться костылями или ходунками. Также для дополнительной стабилизации перелома вам, возможно, придется использовать брейс для фиксации коленного сустава.
Доктор будет регулярно назначать вам контрольную рентгенографию для оценки темпов сращения перелома. При консервативном лечении эти рентгенограммы назначаются в т.ч. для исключения вторичного смещения фрагментов. Когда доктор решит, что перелом уже достаточно стабилен, вы сможете нагружать ногу, однако и в этом случае вы все равно еще будете периодически пользоваться костылями или ходунками.
Когда вы только начнете нагружать ногу, у вас будет чувство, что нога слабая, не держит вас и плохо вас слушается. Это нормально, однако мы все же рекомендуем вам поделиться этой информацией с вашим доктором. Для вас будет подобран план реабилитационных мероприятий, который позволит восстановить нормальную силу мышц и движения в суставах.
Ваш физиотерапевт как тренер будет сопровождать вас на протяжении всего реабилитационного периода. Строго соблюдая все рекомендации и отказавшись от вредных привычек, вы быстро поймете, как на самом деле все хорошо и быстро у вас получается. Например, если вы курите, доктор или физиотерапевт могут порекомендовать вам отказаться от этой привычки. Некоторые врачи считают, что курение мешает нормальному сращению переломов и могут даже порекомендовать профессионалов, которые помогут вам бросить курить.
Поскольку переломы проксимального конца большеберцовой кости могут проникать в коленный сустав, в отдаленным периоде после перелома у пациента могут возникнуть проблемы с этим суставом, связанные с ограничением движений, нарушением стабильности, а также выраженные в виде посттравматического остеоартрита.
Доктор обсудит с вами все вопросы, касающиеся ваших личных проблем, рисков и ожиданий. Также доктор расскажет вам, как ваша травма может повлиять на вашу повседневную жизнь, работу и т.д. в будущем.
Кости голени: большеберцовая и малоберцовая кости. Анатомия костей голени. Строение большеберцовой кости. Анатомия малоберцовой кости. Интересные факты.
В данной статье будет рассмотрена анатомия голени (большеберцовая и малоберцовая кости). Большеберцовая кость располагается медиально, а малоберцовая – латерально.
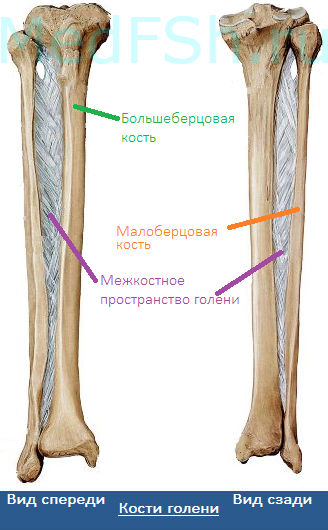
Между данными костями располагается межкостное пространство голени (spatium interosseum cruris). И большеберцовая, и малоберцовая кости – длинные трубчатые кости.
Строение большеберцовой кости
Проксимальный конец имеет:
- Медиальный и латеральный мыщелки (condylus medialis et lateralis) — образуют утолщения.
- Верхнюю суставную поверхность (facies articularis superior) — располагается в верхнем отделе обоих мыщелков, служит для соединения с бедренной костью.
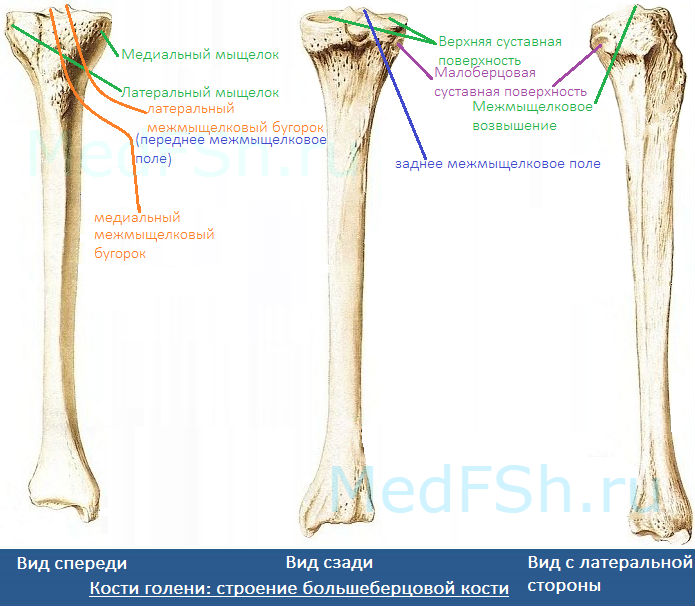
- Межмыщелковое возвышение (eminentia intercondylaris) — располагается сверху на мыщелках. Возвышение, в свою очередь, имеет:
- медиальный межмыщелковый бугорок (tuberculum intercondylare mediale),
- а также латеральный межмыщелковый бугорок (tuberculum intercondylare laterale). Данные бугорки служат для прикрепления крестообразных связок.
- Заднее межмыщелковое поле (area intercondylaris posterior) — находится сзади от медиального межмыщелкового бугорка.
- Переднее межмыщелковое поле (area intercondylare anterior) — располагается впереди латерального межмыщелкового бугорка.
- Малоберцовую суставную поверхность (facies articularis fibularis) – находится ниже латерального мыщелка.
- Медиальную (facies medialis)
- Латеральную (facies lateralis)
- Заднюю (facies posterior)
А также три края:
- Передний край (margo anterior) – самый острый относительно других краев. Верхний отдел данного края утолщается и образуется бугристость большеберцовой кости (tuberositas tibiae).
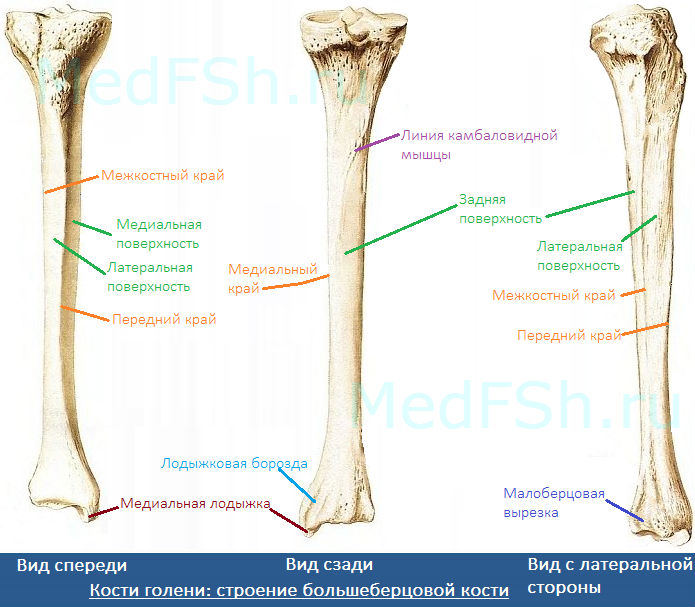
- Межкостный край (margo interosseus) — направляется латерально и ограничивает межкостное пространство.
- Медиальный край (margo medialis) – имеет закруглённую форму.
Тело большеберцовой кости также имеет:
- Линию камбаловидной мышцы (linea m. solei) – располагается в верхней части тела, на задней поверхности, располагается косо.
- Малоберцовую вырезку (incisura fibularis) – находится на латеральной стороне. К ней прилежит дистальный конец малоберцовой кости.
- Лодыжковую борозду (sulcus malleolaris) – располагается на задней поверхности в нижней части кости.
- Медиальную лодыжку (malleolus medialis) – уплощённой формы отросток. На ней можно увидеть суставную поверхность (facies articularis malleoli medialis).
Анатомия малоберцовой кости
Малоберцовая кость – тонкая, тело имеет три поверхности:
- Латеральную поверхность (facies posterior),
- Медиальную поверхность (facies medialis),
- Заднюю поверхность (facies lateralis).
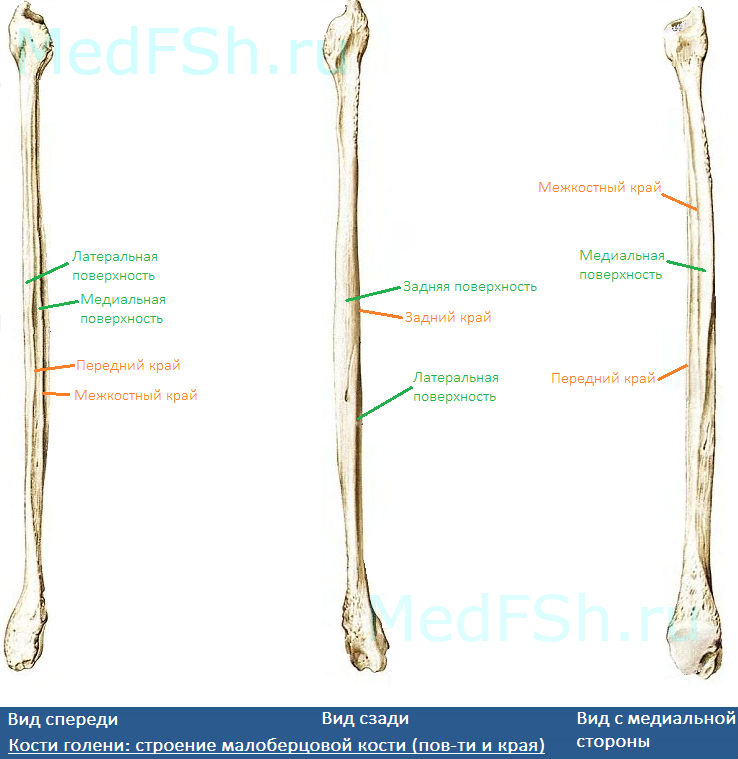
Данные поверхности отграничиваются друг от друга краями:
- Передним краем – самый острый,
- Межкостным краем,
- А также задним краем.
Проксимальный конец имеет:
- Головку малоберцовой кости (caput fibularis).
- Суставную поверхность малоберцовой кости (facies articularis capitis fibulae) – располагается на головке с медиальной стороны.
- Верхушку головки малоберцовой кости (apex capitis fibulae) – суженый конец головки.
- Шейку малоберцовой кости (collum fibulae) – продолжается в тело кости.
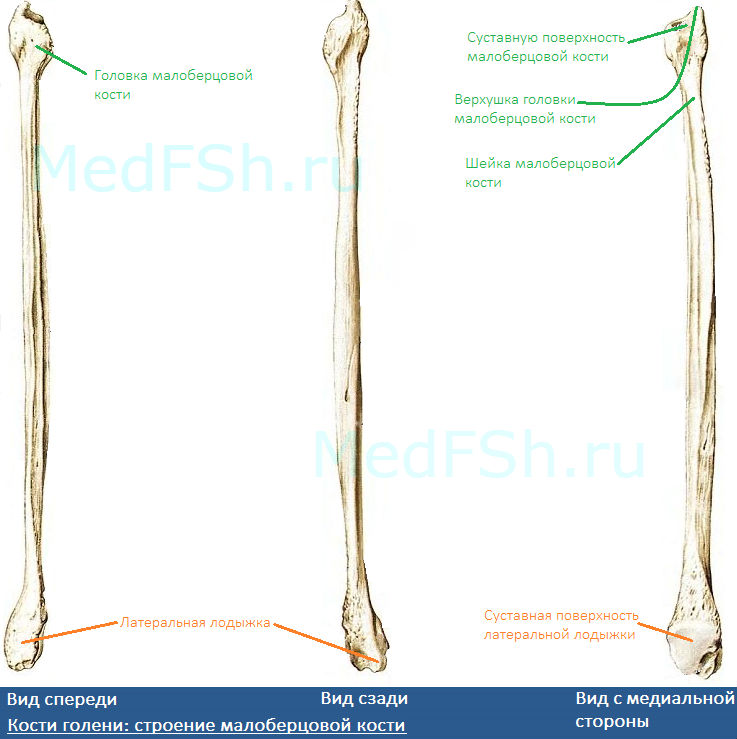
Дистальный конец имеет латеральную лодыжку (malleolus lateralis). На внутренней поверхности лодыжки находится суставная поверхность латеральной лодыжки (facies articularis malleoli lateralis) для соединения с костями стопы.
Интересные факты
Кости голени: малоберцовая и большеберцовая кости имеют интересные особенности:
Большеберцовая кость — самая прочная кость. Она может раздробится при нагрузке на данную кость в 4 тыс. кг! На втором месте находится бедренная кость. Малоберцовая не менее прочная, по некоторым данным может выдержать около 800 кг!
Читайте также:


