Общие принципы лечения больных с гнойной хирургической инфекцией
В стадии инфильтрации при остром процессе местно показаны влажно-высыхающие повязки с антисептическими растворами (20% раствор димексида, 10% раствор натрия хлорида, 25% раствор магния сульфата), иммобилизация конечности. При уменьшении гиперемии и отека – сухие и влажные согревающие компрессы (спиртовые растворы, 10% раствор камфорного масла), физиопроцедуры (УВЧ, электрофорез, ультразвук с лекарственными препаратами).
В стадии нагноения обязательная госпитализация в гнойно-септическое отделение хирургического стационара, вскрытие гнойника с дренированием и наложением влажно-высыхающих повязок для улучшения оттока гноя из очага воспаления (10% раствор хлорида натрия, 25% раствор магния сульфата, 0,5% водный раствор хлоргексидина биглюконата и др.). Через несколько дней после очищения послеоперационной раны от гноя – мазевые повязки для улучшения заживления раны. Рана заживает вторичным натяжением (без наложения швов). В отдельных случаях при радикальном иссечении гнойника могут быть наложены первичные швы с обязательным дренированием раны.
Основные элементы местного лечения:
Создание функционального покоя пораженной области.
Своевременное вскрытие гнойника.
Вскрытый гнойник должен быть надежно дренирован.
Лечение гнойной раны после вскрытия гнойника зависит от фазы нагноительного процесса.
При лечении гнойно-воспалительных заболеваний важное значение имеют общее лечение, проведение мер, направленных на профилактику сепсиса:
· Дезинтоксикационная терапия – используются инфузии солевых растворов, форсированный диурез, переливание растворов дезинтоксикационного действия;
· Средства, повышающие иммунные свойства организма – применяются средства активной и пассивной иммунизации или иммуномодуляторов;
· Симптоматическая терапия включает в себя купирование болевого синдрома, коррекцию нарушений органов и систем, коррекцию нарушений гомеостаза.
Виды местных гнойных заболеваний.
Фурункул.
Фурункул – это острое гнойно-некротическое воспаление волосяной луковицы и окружающей ткани. Локализация в местах роста волос и постоянной травматизации: задняя поверхность шеи, лицо, предплечье, тыл кисти, ягодицах, спина. Вызывается преимущественно стафилококком. Предрасполагают к заболеванию нарушения личной гигиены, микротравмы, а также хронические заболевания, снижающие защитные силы организма, особенно сахарный диабет.
При фурункуле образуется вокруг волоса конусовидный узелок с гиперемией и отеком вокруг. Через 1-2 дня на верхушке появляется гнойное образование – стержень. После самостоятельного отторжения стержня или после его удаления остается небольших размеров рана кратерообразной формы, которая заживает путем рубцевания через 4-5 дней. Появление нескольких фурункулов одновременно или последовательно носит название фурункулеза. Общее состояние страдает незначительно.
Лечение. Лечение фурункула проводится амбулаторно. Лечение фурункулеза проводится в гнойном хирургическом отделении стационара. Необходимо создать функциональный покой пораженной области. Местное лечение может быть консервативным и оперативным в зависимости от стадии развития заболевания (наличия или отсутствия абсцедирования). В начальных стадиях процесса кожу вокруг фурункула обрабатывают спиртом, эфиром, 2% салициловым спиртом. Показаны сухое тепло, УВЧ, УФО. В некоторых случаях применяют новокаиновую блокаду 0,25% раствором в виде инфильтрации вокруг очага и под ним.
При своевременном и правильном лечении оперативного вмешательства не требуется. Оно показано при абсцедировании фурункула. Фурункул вскрывают, удаляют гнойный стержень и накладывают влажно-высыхающую повязку с антисептическим раствором до уменьшения отека и очищения раны от гноя.
При рецидивирующем фурункуле или фурункулезе необходимо общее лечение: витаминотерапия (А, В и С), аутовакцины, аутогемотерапия, физиотерапевтические процедуры.
Карбункул.
Это острое гнойно-некротическое воспаление нескольких волосяных луковиц и прилегающих к ним сальных желез, распространяющееся на всю толщу кожи и подлежащие ткани. Это заболевание может развиваться первично и вторично (вследствие нерационального лечения фурункула). При карбункуле воспалительный процесс распространяется на лимфатические сосуды и узлы.
В отличие от фурункула при карбункуле всегда выражены общие симптомы интоксикации. Состояние пациента обычно тяжелое: температура тела повышается до 39С, головная боль, слабость, озноб. В области карбункула болезненность, отек, гиперемия, плотный болезненный инфильтрат, на верхушке которого через 1-2 дня появляется отслойка эпидермиса и несколько гнойных образований (стержней). После прорыва гнойника и отторжения некротических масс состояние больных быстро улучшается.
Лечение. Опасность осложнений и тяжелое общее состояние пациента требует госпитализации его в хирургическое гнойное отделение стационара. Обязательно включают антибиотикотерапию, сульфаниламиды с учетом чувствительности микрофлоры, новокаиновые блокады, болеутоляющие препараты, применение протеолитических ферментов (трипсин, химопсин), которые ускоряют расплавление некротических масс. При прогрессирующем некрозе, появлении гнойного расплавления, нарастании интоксикации, необходимо оперативное лечение, заключающееся в крестообразном или линейном рассечении тканей с удалением всех омертвевших участков. Рана дренируется.
Это гнойное воспаление апокриновых потовых желез. Обычно заболевание вызывается стафилококком. Инфекция проникает через выводные протоки потовых желез. Чаще процесс локализуется в подмышечной впадине, паховых складках, реже в области молочных желез и перианально. Причиной может быть повышенная потливость, нарушение личной гигиены, дерматиты.
Заболевание начинается с появления плотного болезненного конусовидного образования вначале красноватого, а затем багрового цвета размером 1-3 см, выступающего над кожей. На 2-3 сутки наступает расплавление потовой железы и образуется абсцесс. Постепенно он увеличивается, кожа над ним истончается, становится серого оттенка. Иногда может возникнуть несколько уплотнений (гнойников), которые могут соединяться между собой. Тогда может развиться явление интоксикации. После самопроизвольного вскрытия почти во всех случаях вследствие обсеменения микробами окружающей кожи образуются новые уплотнения, и процесс может принять затяжной характер.
Лечение. Местное – сочетание гигиенических и лечебных мероприятий. Осторожно выбривают волосы, тщательно антисептическими растворами обрабатывают область поражения. Применяют УФО, УВЧ. Местно накладывают повязки с левомеколем. При наличии расплавления тканей, появлении абсцедирования показано вскрытие линейным разрезом гнойника по ходу кожных складок. После вскрытия применяют повязки с левомеколем до появления грануляции, а затем повязки с индифферентными мазями. Для предупреждения развития новых очагов кожу в этой области обрабатывают спиртом (салициловым, левомицетиновым, борным).
При общем лечении применяют антибиотики и сульфаниламиды, при хроническом течении проводят иммунотерапию аутовакциной.
Абсцесс.
Абсцесс – это отграниченная форма гнойного воспаления, для которой характерно образование полости, заполненной гноем. Причины: осложнения гнойно-воспалительный заболеваний, микротравмы, инородные тела. Особого внимания заслуживают пост инъекционные абсцессы, проведенные без соблюдения правил асептики и антисептики, либо при введении лекарственных веществ без учета анатомических показаний. Абсцессы по этиологии могут быть неспецифическими гнойными, гнилостными, специфическими и анаэробными.
При локализации абсцесса в поверхностных тканях всегда имеются все пять классических симптомов воспаления: покраснение, припухание, повышение температуры, болезненность, расстройство функций. Основным признаком абсцесса является симптом флюктуации. Когда же абсцесс располагается в глублежащих тканях, эти симптомы проявляются не всегда, однако имеется ремитирующая температура тела с размахом в 1,5 – 2 градуса, озноб, боль, при тщательной пальпации определяются отграниченное уплотнение в тканях, болезненность, отек.
Точный анатомический диагноз абсцесса поставить трудно, поэтому используют диагностическую пункцию. Если при пункции получен гной, иглу оставляют на месте, и она служит ориентиром для разреза. Для уточнения диагноза по игле можно ввести воздух либо рентгеноконтрастное вещество, которые позволяют определить локализацию, формы, распространенность гнойника, что значительно облегчает выбор оперативного вмешательства. Серьезную опасность представляют гнойники, расположенные во внутренних органах и вблизи крупных сосудов. При этом возможен прорыв абсцесса в полость и ухудшение состояния пациента.
Лечение. Только оперативное. Гнойник вскрывают, иссекают его или проводят пункционное дренирование, дренирование с промыванием полости лекарственными препаратами. В послеоперационный период проводят антибактериальную терапию с учетом чувствительность к антибиотикам.
Флегмона.
Это острое неограниченное, разлитое воспаление в межклеточном пространстве (подкожной, межмышечной, забрющинной и другой клетчатки). По локализации оно может быть поверхностной и глубокой. Могут быть и флегмоны органов – червеобразного отростка, желчного пузыря и т.д.
Заболевание всегда протекает остро, с выраженными местными и общими симптомами гнойного воспаления. При поверхностном расположении характерны быстро нарастающая болезненная припухлость тканей, гиперемия кожи, высокая температура тела, озноб, нарушение функций пораженной области. При пальпации на месте припухлости определяется плотный болезненный инфильтрат. Расплавление тканей может приводить к появлению симптома флюктуации. В анализах крови всегда обнаруживают выраженные изменения – лейкоцитоз со сдвигом влево.
Лечение. Немедленная госпитализация больного в стационар. Срочная операция. Операцию проводят под наркозом с широким вскрытием полостей и затеков и дренированием для обеспечения хорошего оттока гноя. Консервативные мероприятия: создание функционального покоя пораженной области, физиотерапевтические процедуры, антибиотико - и сульфаниламидотерапией, инфузионной терапией.
Рожа.
Это острое серозно-гнойное воспаление собственно кожи, иногда слизистых оболочек. Возбудитель – стрептококк. Инфекция может передаваться контактно от одного больного к другому. Входными воротами инфекции могут быть любые нарушения целостности кожи (ссадины, потертости, опрелости, царапины, раны). Контактная передача инфекции возможна с помощью рук, инструментов, материала. Рожа может быть вторичной, распространяясь лимфогенно и гематогенно из гнойного очага, т.е. является осложнением уже имеющейся стрептококковой инфекции в организме. Наиболее часто рожа локализуется на нижних конечностях, лице, реже на туловище, волосистой части головы.
Заболевание начинается с продромальных явлений: недомогания, слабости, головной боли. Затем внезапно резко повышается температура тела до 38-40 градусов, и становятся более выраженными явления интоксикации. На фоне этих явлений отмечается резко отграниченное покраснение кожи в виде языков пламени с отечными краями. При этом отек кожи к центру участка покраснения уменьшается. При пальпации этого участка определяются уплотнение кожи и болезненность.
Выделяют 4 формы рожи: эритематозная, буллезная, некротическая и флегмонозная. Эритематозная рожа характеризуется картиной, описанной выше. Для буллезной рожи важным элементом является появление на фоне покрасневшей кожи пузырьков различного размера, заполненных серозным или серозно-геморрагическим экссудатом. Некротическая рожа характеризуется на фоне измененной кожи участков омертвения. Флегмонозная рожа характеризуется неограниченной формой гнойного воспаления кожи и подкожной жировой клетчатки.
Лечение только стационарное. Необходим постельный режим. Местно кожу 2-3 раза в сутки обрабатывают антисептическим раствором, хороший эффект достигается применением смеси 96% этилового спирта с 20% нашатырным спиртом. Влажные повязки, в том числе и мазевые, противопоказаны. Очень эффективно применение антибиотиков (пенициллин, бициллин, стрептомицин) и сульфаниламидов (стрептоцид, сульфацил, этазол), в тяжелых случаях внутривенное. При флегмонозной роже показано вскрытие гнойника, а при некротической – иссечение участков омертвевшей кожи – некрэктомия. При этих формах применяются антисептические мазевые повязки с гипертоническим 10% раствором хлорида натрия, левомеколем. Обязательно ультрафиолетовое облучение раны.
Дата добавления: 2019-02-07 ; просмотров: 436 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
[youtube.player]Что такое гнойная хирургия
Понятие "гнойная хирургия" является собирательным термином, который включает в себя лечение заболеваний и осложнений, протекающих с участием патогенных микроорганизмов и требующих хирургического вмешательства. Присоединение инфекции может осложнить течение широкого круга заболеваний и хирургических операций.
Трудно найти область медицины, в которой не работают специалисты по хирургической инфекции:
Травматология: инфицированные посттравматические и ожоговые раны, посттравматический остеомиелит, гнойные осложнения металлоостеосинтеза
Ортопедия: гнойные артриты, гнойные осложнения протезирования суставов и других ортопедических вмешательств
Абдоминальная хирургия: осложненные варианты интраабдоминальной инфекции, инфицированный панкреонекроз, гнойные осложнения после "открытых" и лапароскопических операций на органах брюшной полости
Ревматология: инфицированные трофические язвы на фоне системных васкулитов и заболеваний соединительной ткани.
Эндокринология: инфицированные формы синдрома диабетической стопы
Ангиология: гангрены на фоне критической ишемии конечностей
Флебология: трофические язвы нижних конечностей на фоне хронической венозной недостаточности
Дерматология: инфекции кожи, осложненные абсцедированием
Онкология: осложнения после хирургического и лучевого лечения опухолей различной локализации
Пластическая и эстетическая хирургия: гнойные осложнения после использования медицинских имплантатов, а также применение методов пластической хирургии для закрытия обширных ран.
Инфекционные болезни: заболевания, протекающие с некрозом и воспалением мягких тканей
Неврология: пролежни различной локализации
Формы заболеваний
Острые гнойные заболевания мягких тканей:
- абсцесс - ограниченный очаг воспаления с образованием гнойной полости;
- флегмона - разлитое гнойное воспаление мягких тканей, не имеющее сформированной капсулы. Наиболее грозным вариантом флегмоны является некротизирующая инфекция мягких тканей, которая стремительно, в течение нескольких часов поражает обширные участки соединительной ткани, мышц или подкожной клетчатки. В этих случаях жизнь пациента напрямую зависит от скорости и радикальности выполненной хирургической операции, а также от грамотно проведенной интенсивной терапии в условиях специализированного учреждения. Раньше эти заболевания называли газовой гангреной или анаэробной инфекцией.
Хронические гнойные заболевания:
- трофические язвы, инфицированные раны, гнойные свищи, гангрены - являются, по сути, не самостоятельными нозологическими формами, а осложнениями самых разных заболеваний. Успех в их лечении в первую очередь зависит от правильно установленного диагноза и от возможности воздействовать на причину образования раны и нарушения ее заживления.
При генерализации инфекции (переход местного процесса в общий, развитие вторичных очагов) развивается сепсис, который сопровождается дисфункцией внутренних органов и систем и при неблагоприятном течении может привести к смерти пациента.
Симптомы заболеваний
- Боль в пораженном участке - главный симптом острых гнойных заболеваний мягких тканей.
- Нарушение целостности кожных покровов – характерные, но не обязательный симптом, так называемые "входные ворота" инфекции.
- Болезненная припухлость.
- Кожа над очагом гнойного воспаления часто бывает горячей, покрасневшей, иногда с багровым оттенком.
- Повышение температуры тела, нарастание признаков интоксикации.
Следует отметить, что яркая клиническая картина наблюдается не всегда, и иногда обширные гнойные процессы протекают со скудными местными проявлениями. Особенно это характерно для пожилых и ослабленных пациентов.
Симптомы хронических гнойных заболеваний: образование незаживающих ран, язв, свищей или некроза кожи и мягких тканей.
Причины заболеваний
Комплекс причин, вызывающих образование и длительное существование гнойных очагов, включает в себя:
- Инфекцию, то есть локальную и системную воспалительную реакцию организма на патогенную микрофлору. Инфицирование, как правило происходит:
- при нарушении целостности кожных покровов (при травмах, хирургических операциях, инъекциях),
- контактно (через неповрежденный кожный покров или слизистые оболочки),
- гематогенно (с током крови).
Особенно упорно протекает инфекция при наличии эндопротезов, имплантов и других инородных материалов.
- Ишемию, или нарушение питания тканей вследствие нарушенного кровоснабжения. Некротизированные ткани становятся идеальной питательной средой для раневой микрофлоры, что делает патологический процесс неконтролируемым. Добиться купирования гнойного процесса без восстановления кровоснабжения бывает чрезвычайно трудно.
- Венозную недостаточность, которая приводит к формированию длительно незаживающих трофических язв.
- Сахарный диабет, сопровождающийся нарушением кровоснабжения, иннервации и иммунного ответа. Хирургическая инфекция, протекающая на фоне сахарного диабета, отличается упорным течением и требует комплексного подхода с участием различных специалистов.
Наиболее распространенные возбудители раневых инфекций - грам-положительные (стафилококки, стрептококки и др.) и грам-отрицательные (синегнойная палочка, протей, клебсиелла) микроорганизмы.
Следует отметить, что в последние годы отмечается возрастание числа устойчивых к антибиотикам штамммов возбудителей раневой инфекции. Это делает чрезвычайно ответственным назначение стартовой антибактериальной терапии и определяет необходимость бактериологического контроля за микрофлорой раны.
Диагностика
Современные методы диагностики основаны на определении состояния тканей, обнаружении очагов деструкции (разрушения тканей), скоплений патологического содержимого, наличия воспалительных изменений.
Для оценки распространенности гнойного процесса используется ультразвуковое исследование мягких тканей, компьютерная томография (КТ), магнито-резонансная томография (МРТ), радиоизотопное сканирование с использованием меченых аутолейкоцитов. Обязательным является исследование клеточного состава крови для выявления общей реакции на воспаление, бактериологическое исследование для установления характера микрофлоры и определения чувствительности возбудителей к антибиотикам.
Особенности лечения
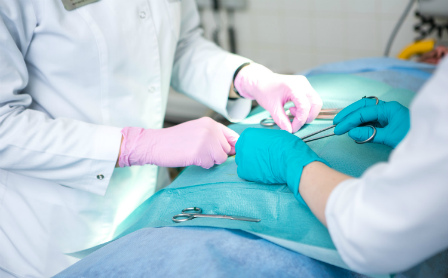
Основа лечения всех вариантов хирургической инфекции - радикальная хирургическая обработка гнойного очага, включающая удаление некротизированных тканей и адекватную санацию раны. В послеоперационном периоде проводят антибактериальную терапию, местное лечение раны с применением современных мазей, раневых покрытий и перевязочных материалов. После купирования воспаления и перехода раны в стадию регенерации решают вопрос о хирургическом закрытии раны (швами, перемещенными полнослойными лоскутами, либо свободными кожными лоскутами). Возможно и самостоятельное заживление небольших ран под повязкой, хотя это удлиняет сроки лечения и приводит к формированию более грубого рубца.
Профилактика
Профилактика хирургической инфекции заключается, прежде всего, в контроле над "входными воротами" инфекции, применении методов антисептики для обработки случайных ран. Важным является своевременное лечение заболеваний, усугубляющих течение инфекции, в первую очередь сахарного диабета, заболеваний артерий и вен нижних конечностей.
Новые технологии диагностики и лечения ран
В последние годы разрабатываются и входят в практику новые методы лечения ран.
К методикам, позволяющим существенно улучшить результаты лечения, можно отнести применение лечения ран локальным отрицательным давлением (NPWT – negative pressure wound treatment, V.A.C. - vacuum assisted clossure). Применение этого метода позволяет оптимизировать течение всех фаз раневого процесса, добиться быстрого купирования воспаления, снизить бактериальную обсемененность раны и способствует быстрому сокращению глубины и размеров раны. Данный метод лечения не требует частых болезненных перевязок, смена повязки производится 1 раз в 3 – 7 дней в зависимости от фазы раневого процесса.
Кардинально улучшить результаты лечения пациентов с синдромом диабетической стопы удается с помощью эндоваскулярных методов восстановления магистрального артериального кровотока в нижних конечностях. Применение баллонной ангиопластики и стентирования позволяет сохранить конечность даже при начинающейся гангрене.
Преимущества гнойной хирургии в ЕМС
Клиника ЕМС является современным лечебным учреждением, обладающим всеми современными возможностями диагностики и лечения. Круглосуточная работа лечебно-диагностического комплекса позволяет комплексно решать проблемы, возникающие при тяжелой хирургической инфекции мягких тканей, в кратчайшие сроки выполнить полноценное обследование и предоперационную подготовку. Радикальное хирургическое лечение производится в кратчайшие сроки в современных операционных, оборудованных лучшей хирургической и анестезиологической аппаратурой.
Перевязки ран выполняются с применением обезболивания. Используются раневые покрытия, препараты для местного лечения ран и перевязочные материалы ведущих производителей.
Использование вакуум-ассистированных повязок позволяет максимально ускорить заживление ран и снизить число перевязок. Возможно амбулаторное лечение локальным отрицательным давлением с редкими (1 раз в 3 – 7 дней) визитами в клинику.
Доступность в стенах одной клиники современных методов обследования и лечения, а также ведущих специалистов позволяет оперативно производить восстановление кровоснабжения, купировать фоновые и сопутствующие заболевания одновременно с контролем за состоянием очага инфекции и комплексным лечением ран.
Хирургическое закрытие ран производится с применение методов пластической хирургии для достижения максимально функционального и эстетического результата.
[youtube.player]Местное лечение
Основные принципы местного лечения:
• вскрытие гнойного очага;
• адекватное дренирование гнойника;
• местное антисептическое воздействие;
Вскрытие гнойного очага
Вскрытие гнойника обычно выполняют под проводниковой или общей анестезией.
Разрез проводят на всю длину воспалительного инфильтрата. После вскрытия очага определяют наличие некротизированных тканей, затем их иссекают, определяют наличие гнойных затёков и дополнительно вскрывают, разделяют перемычки, определяют состояние соседних органов, ставших причиной или вовлечённых вторично в гнойный процесс.
Осмотр гнойной полости не всегда возможен. В таких случаях обязательно выполняют обследование полости пальцем.
Важный элемент интраоперационной санации - использование химических антисептиков для обильного промывания гнойной полости, образовавшейся при воспалении. Полость промывают раствором одного из антисептиков (пероксидом водорода, нитрофуралом, хлоргексидином), механическую некрэктомию можно дополнить одним из средств физической некрэктомии (ультразвуковой кавитацией, воздействием лучами углекислого лазера).
Всегда проводят посев полученного гнойного экссудата на питательные среды для его бактериологического исследования и определения чувствительности к антибиотикам, что позволяет выбрать оптимальный вариант антибактериальной терапии.
Любую операцию по вскрытию гнойника завершают его дренированием.
Адекватное дренирование гнойника
Для адекватного дренирования применяют все возможные способы, относимые к физической антисептике: пассивное дренирование (используют перчаточную резину, дренажные трубки и др.), активную аспирацию и проточное дренирование
Важно правильно выполнять разрезы при вскрытии гнойника. Определённые направление и глубина разреза способствуют тому, чтобы края раны зияли и гнойный экссудат свободно оттекал наружу.
Местное антисептическое воздействие
Местное антисептическое воздействие заключается в ежедневной обработке ран 3% раствором перекиси водорода, применении влажновысыхающих повязок с 2-3% раствором борной кислоты, водным раствором хлоргексидина, нитрофурала и др.
Кроме того, необходимо использовать протеолитические ферменты, а также вспомогательные физиотерапевтические процедуры (УФО, УВЧ, электрофорез с антибиотиками и др.).
На время острого периода течения гнойного процесса необходимо создать покой поражённому сегменту, особенно в случае локализации гнойного процесса на конечностях, в зоне суставов.Для иммобилизации обычно применяют гипсовые лонгеты.
Общее лечение
Антибактериальную терапию проводят с учётом вида и чувствительности микрофлоры. Кроме антибиотиков, для общей антибактериальной терапии применяют бактериофаги, антисептики (гидроксиметилхиноксилиндиоксид, сульфаниламидные препараты, нитрофураны) и др.
Существует поверхностная антибиотикотерапия (промывание ран), внутриполостная (введение в грудную, брюшную полости, полость сустава) и глубокая антибиотикотерапия (внутримышечное, внутривенное, внутриартериальное и эндолимфатическое введение), а также пероральный способ. Поверхностную и внутриполостную терапию относят к средствам местного лечения.
Пероральный способ введения: лечение заболеваний внутренних органов и нетяжёлых инфекционных хирургических процессов.
Внутримышечный способ введения:- основной (стандартный) способ введения антибиотиков при лечении гнойных заболеваний.
Внутривенный способ введения:используют при сепсисе как способ введения одного из двух антибиотиков. Применяют также как единственно возможный способ для введения антисептических средств (гидроксиметилхиноксилиндиоксида, метронидазола), а также некоторых видов антибиотиков (имипинем + целастатин натрия, пефлоксацина).
Внутривенное введение антибиотиков под жгутом: воспалительные процессы на пальце, кисти. Методика заключается в наложении на плечо манжетки от аппарата для измерения АД (создают давление 60-80 мм рт.ст), после чего пунктируют вену в области локтевого сгиба и вводят антибиотик. Манжетку снимают через 30 мин. При выборе антибиотика следует помнить об их тромбогенном эффекте. В связи с этим применение пенициллинов и цефалоспоринов нецелесообразно.
Внутриартериалъный способ введения: метод показан при тяжёлых воспалительных заболеваниях органов грудной и брюшной полостей (внутриаортальная терапия) и воспалительных процессах на нижних конечностях (введение антибиотиков в бедренную артерию).
Эндолимфатическая терапия
• прямая - введение препаратов непосредственно в лимфатическое сосуды или узлы (собственно ЭЛТ);
• непрямая - лимфотропная терапия - введение препаратов в различные клетчаточные пространства с последующей преимущественной резорбцией в лимфатическую систему.
ЭЛТможет быть антеградной и ретроградной. Ретроградная ЭЛТ через грудной лимфатический проток не нашла практического применения в связи со сложностью и травматичностью. Антеградную ЭЛТ обычно выполняют через лимфатические сосуды конечностей или лимфатические узлы.
Лимфотропная терапия: однократное введение антибиотика в зону максимального расположения лимфатических капилляров (например, межпальцевой промежуток стопы или кисти), дозированное медленное введение (в том числе автоматическим инъектором со скоростью введения 10 мл/ч), предварительное введение ферментов (гиалуронидазы, террилитина, химотрипсина).
Наиболее простые способы - обильное питьё, инфузионная терапия, форсированный диурез.
Значительно более сложными технически, более серьёзными для пациента, но в то же время более эффективными считают методы экстракорпоральной детоксикации, применяемые в самых тяжёлых и сложных случаях.
Инфузионная терапия:Переливание кристаллоидных кровезаменителей (физиологического раствора, раствора Рингера, 5% раствора глюкозы и др.) вызывает эффект гемодилюции и также увеличивает диурез. Дополнительное использование кровезаменителей дезинтоксикационного действия, адсорбирующих на себе токсины и способствующих их выделению с мочой (гемодеза и пр.), существенно повышает эффективность метода. Возможно введение альбумина и плазмы, также обладающих мощным детоксикационным эффектом.
Форсированный диурез: форсированный диурез представляет собой управляемую гемодилюцию. В течение 2-3 ч быстро вводят до 4-5 л кристаллоидных растворов под контролем гематокрита и концентрации гемоглобина. Скорость переливания 80-100 капель в минуту. Дополнительно диурез инициируют 40-200 мг фуросемида или 10% маннитолом (1 г/кг). Необходим тщательный контроль водно-электролитного баланса. Минимально эффективным считают диурез 100 мл/ч, возможно его увеличение до 600-800 мл/ч.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.


Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
[youtube.player]Читайте также:


