Обызвествление в мягких тканях при переломе
Обызвествление - это (синоним: петрификация, кальциноз) отложение известковых камней в тканях, что находятся в глубоком истощении либо омертвевших. Развивается данное явление вследствие многообразных причин: инфекций, травм, нарушений обмена и так далее.
Механизм развития
Данный процесс местный, то есть затрагивает определенную область. Основная причина обызвествления - это тканевые изменения, что провоцируют усиленное всасывание кальция (извести) из тканевой жидкости и крови. Основным фактором в развитии данного процесса является ощелачивание среды, а также повышение активности ферментов, что высвобождаются из мертвых тканей. При дистрофическом типе обызвествления в ткани происходит формирование петрификатов (скоплений извести различных размеров и имеющих каменную плотность).
Возникают петрификаты в:
- хронических воспалительных очагах;
- туберкулезных некротических очагах;
- местах гибели клеток;
- гуммах;
- инфарктах.
В случае появления петрификатов на плевре набюдаются "панцирные легкие", на перикарде - "панцирное сердце".
Классификация
1. В соответствии с этиологией:
- травматические;
- дегенеративные;
- воспалительные.
2. По локализации:
- обызвествление мозга;
- петрификаты суставов, связок;
- обызвествление сосудов и так далее.
3. В соответствии с расположением петрификатов в той либо иной системе (части) тела:
- обызвествления в тканях/органов системы сердца и сосудов (кровеносных и лимфатических);
- петрификаты в органах/тканях нервной системы;
- органах дыхания;
- опорно-двигательном аппарате;
- мочеполовой системе;
- ЖКТ и железах;
- системе кроветворения и внутрисекреторных органах;
- прочие обызвествления.
4. В соответствии с рентгенологической картиной:
- в виде массивных регионарных образований, что чаще занимают часть органа (обызвествления перикарда либо плевры) либо (реже) множественных петрификатов (при оссифицирующем прогрессирующем миозите);
- отдельные очаги, что могут быть множественными либо единичными, крупными либо мелкими (обызвествленные легочные туберкулезные очаги, обызвествленые лимфоузлы и так далее);
- петрификаты в виде камней (панкреатических, желчных, слюнных и др.)
Стоит отметить, что и регионарные, и очаговые обызвествления могут быть органными (то есть располагаться в одном органе) либо системными (то есть присутсвовать во всей системе).
5. Кроме того, кальциноз может быть:
- физиологическим, то есть развивающимся вследствие старения (инволюции);
- патологическим, развивающимся в местах различных новообразований.
Причины возникновения
Дистрофическое обызвествление развивается как следствие:

Кальциноз эпифиза
Обызвествления - это (как упоминалось выше) формирование скоплений из нерастворенных кальцинатов в разнообразных органах либо тканях, в которых подобные соли не должны содержаться в норме.
Причиной возникновения кальциноза шишковидного тела могут стать врожденные патологии, различные инфекции и расстройства метаболизма. Физиологическое обызвествление шишковидной железы наиболее часто (40%) обнаруживается у пациентов до 20 лет. В этом случае в органе формируются компактные новообразования диаметром до 1 см.
В случае, когда кальцинаты имеют значительные размеры, стоит детально изучить их, так как они могут стать основой для злокачественных новообразований. Дистрофическое (патологическое) обызвествление в эпифизе возникает вследствие травм, химиотерапии, ишемии и так далее, и характеризуется отложением холестерина и извести в новообразованиях.
Обызвествление эпифиза сопровождается дисфункцией последнего, что может спровоцировать развитие рака, рассеянного склероза и шизофрении, вследствие блокады синтеза мелатонина. Заполнение шишковидной железы (обызвествление) кальцинатами повышает вероятность развития нервного истощения, тревожности, депрессий и патологий ЖКТ.
Кальциноз связок
Обызвествление связок - достаточно частое явление, связанное с возрастными изменениями в организме, травмами и воспалением. Кальциноз связок часто протекает бессимптомно и обнаруживается случайно при рентгенологических исследованиях.
Подобные инволютивные процессы в хрящах и связках при обызвествлении суставов сопровождаются потерей амортизирующих свойств, пластичности и эластичности в суставах.
Наиболее часто обызвествление сухожилий развивается в позвоночнике (спондилоз деформирующий шейного/поясничного отделов), вследствие надрывов в районе присоединения фиброзного кольца и продольной позвоночной связки к краю позвонка, в результате чего межпозвоночный диск смещается, отрывая связку от позвонка. В этом месте и развиваются обызвествления/окостенения.
Кроме того, подобные процессы часто обнаруживаются и в позвоночно-реберных сочленениях (9-10 ребро), тазобедренном и фаланговых суставах (узлы Эбердена и Бушара), являясь локальной демонстрацией старения организма.
Шпоры
Обывествление сухожилий в местах их присоединения к костям, имеющих вид шипов и заострений, именуют шпорами. Возникают подобные образования в тазовых, локтевых, затылочных, пяточных костях.
Причиной кальциноза в этом случае являются воспалительные процессы, физические нагрузки и возрастные изменения. Наиболее часто диагностируется пяточная шпора (в месте присоединения ахиллова сухожилия).
Формирование шпор часто сопровождается болью и ограничением движения, на рентгенограммах видны деформации стопы, замещения мягких тканей жировыми и превращение сухожилий в костную ткань.
Кальциноз клапанов сердца
- Обызвествление аортального клапана. Причиной данного недуга является ревматический вальвулит, приводящий к дегенеративным изменениям в тканях. Створки клапана при этом деформируются и спаиваются меж собой. При этом на них происходит образование кальцинатов, что перекрывают аортальное устье. В некоторых случаях процесс распространяется на межжелудочковую перегородку, створку митрального клапана и стенку желудочка (левого). В итоге развивается аортальная недостаточность.
Кальциноз сосудов
- Обызвествление аорты. Развивается у пациентов старше 60 лет. Клиника заболевания зависит от уровня поражения сосуда.
- Кальциноз мозговых сосудов. Обызвествление - это в данном случае синоним атеросклероза. Вследствие скопления липидов на стенках возникает недостаточность кровообращения головного мозга, чреватого развитием инсультов, деменции и так далее.
- Обызвествление коронарных артерий. В этом случае на стенках данных сосудов оседают холестерин и жиры, то есть формируются атеросклеротические бляшки, что приводит к потере эластичности и изменению формы сосуда, в результате чего нарушается кровоснабжение миокарда, а в случае полного перекрытия просвета - некрозу тканей.
Обызвествление мозга
Кальциноз может затрагивать различные структуры головного мозга:
- кору бльших полушарий;
- мозговые сосуды;
- твердую оболочку.
Подобные изменения развиваются вследствие разнообразных причин, основными из которых являются:
- Перенесенные либо имеющиеся инфекции (туберкулез, цистицеркоз, ВИЧ).
- Внутриутробные (врожденные) инфекции (TORCH).
- Травмы.
- Атеросклероз.
- Воспаление.
- Опухоли.
- Метаболические, эндокринные нарушения.
Клиника
Симтоматика обызвествления зависит от локализации и распространенности процесса.
Так, кальциноз эпифиза протекает бессимптомно, а отложение извести в других структурах мозга характеризуется выраженной неврологической симптоматикой, повреждения же мозговых сосудов приводят к инсультам и другим опасным последствиям.
Обызвествление: лечение
Терапия обызвествления зависит от локализации и распространенности процесса, а также выраженности симптоматики и возраста пациента.
- Для нормализации обмена кальция рекомендуется восстановление баланса кальция и магния в крови. Магний контролирует поступление кальция и растворяет кальцинаты, а также способствует выведению излишков микроэлемента и его правильному усвоению. А потому больному, кроме мочегонных средств, рекомендуется прием препаратов магния.
- Соблюдение диеты. Пациенту необходимо избегать продуктов, что обогащены кальцием (овощи, молоко и так далее) и витамином Д.
- В случае массивных очагов обызвествления (в частности на коже и подкожной клетчатке) рекомендуется их хирургическое лечение.
Профилактика
Профилактические меры сводятся к выявлению (диагностике), адекватному и своевременному лечению инфекций, опухолей и травм, коррекции метаболических и эндокринных нарушений; правильному питанию; регулярной сдаче крови для определения количества кальция, а при его избытке - выяснению причины данного состояния и назначению соответствующего лечения.
В настоящее время самым оперативным из инструментальных средств диагностики являются исследования с использованием рентгеновского излучения.
Что же такое рентгеновский аппарат? В первую очередь - это генератор ионизирующего излучения (ионизирующее излучение — потоки фотонов, элементарных частиц или осколков деления атомов, способные ионизировать вещество).
Компьютерные технологии достигли того уровня, что большую часть работ по здравоохранению можно найти именно на электронных носителях. Количество подобного программного обеспечения постоянно растет и требует введения инновационных разработок, которые пригодятся для младшего медицинского персонала и врачей. Основной задачей является оптимизация ресурсов и времени медицинского работника. Благодаря этому станет возможно максимально комфортное и эффективное обслуживание пациентов, а также удастся существенно облегчить работу докторов.
Остеопойкилия (или остеопойкилоз, врожденная пятнистая множественная остеопатия, костная узорчатость, пятнистая кость) — врожденное генерализованное поражение костной системы, сопровождающееся образованием в костях гомогенных очагов склероза, часто множественных, более или менее симметрично расположенных [1,2,3,4,7,8,10,27]. Возможно, она является одним из проявлений остеодисплазии [6].
Sinus Pericranii - редко встречающаяся патология сосудов кожи черепа. В работе представлено описание больного с Sinus Pericranii, расположенным в правой лобной области. Она также содержит обсуждение проблем патогенеза и обзор литературы.
Опухоли надпочечников относятся к одному из важных и трудных в диагностическом и лечебном плане разделов клинической онкологии.
Эти заболевания объединяют группу различных вариантов опухолей, в число которых входят и гормональноактивные опухоли надпочечников. Общепринято классифицировать опухоли надпочечников на доброкачественные и злокачественные. Надпочечники имеют сложное гистологическое строение и состоят из двух отличающихся друг от друга в эмбриологическом и морфологическом отношении слоев – коркового и мозгового.
Туберозный склероз — генетически детерминированное заболевание, относится к группе нейроэктодермальных нарушений, характеризуется поражением нервной системы, кожи и наличием доброкачественных опухолей (гамартом) в различных органах.
Патология пателлофеморального сустава (ПФС) – распространенная, однако недостаточно изученная проблема. По данным некоторых авторов, примерно 15 % впервые обратившихся пациентов имеют изолированную пателлофеморальную патологию. Еще у 25 % пациентов пателлофеморальные симптомы являются вторичным проявлением других заболеваний, таких как нестабильность передней крестообразной связки и разрывы менисков [1].
В большинстве случаев пателлофеморальная патология может быть излечена консервативно, в ряде случаев необходимо хирургическое лечение. Причины боли в передней части коленного сустава многочисленны. Хондромаляция, или истончение суставного хряща, является одной из причин, приводящих к боли в передней части колена, однако она может протекать и бессимптомно. Хондромаляция может быть вызвана рядом факторов: патологическое наклонное положение, подвывих, смещение и дисбаланс мышечно-сухожильных групп. Проблемы смещения и скольжения, наклонное положение надколенника, пателлярный тендиноз (или тендиноз квадрицепса), патологическая медиапателлярная складка, травматизация жировой подушки – все это также может вызывать симптомы, связанные с ПФС. Пателлярная же нестабильность может привести к подвывиху или вывиху надколенника.
Известно, что ТЭЛА наиболее грозное осложнение тромбоза глубоких вен конечностей. Ранняя диагностика и определение характера тромба в просвете вены, залог выбора правильной тактики дальнейшего лечения больного. Выполнив ряд МСКТ- флебографий и сопоставив их с данными обычных флебографических исследований, а также с данными других клиник, можно сделать вывод, что МСКТ-флебография методом дистального болюсного введения в периферические вены конечностей, несёт максимальную информативную ценность.
Методика исследования заключается в введении рентгенконтрастного неионного препарата в дистальные отделы конечностей с задержкой начала сканирования в зависимости от уровня исследования. Обязательная гидратация больного достаточным количеством жидкости до и после исследования, контроль уровня креатинина.
Когда нам, в ЦРБ города Режа, поставили новый маммографический аппарат, возник вопрос работы с фотоэкспонометром данного рентгеновского аппарата. Обычно в инструкциях о таких подробностях умалчивают. Мы считаем, что нашли наилучший вариант, т.к. наши снимки считаются лучшими в области. Поэтому мы решили поделиться нашей методикой с коллегами, работающими в этом направлении.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Факторы риска
- Симптомы
- Формы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
- Прогноз
Что значит кальциноз? Это образование скоплений нерастворимых кальциевых солей там, где их наличие не предусмотрено ни с анатомической точки зрения, ни с физиологической, то есть вне костей.
Среди всех биогенных макроэлементов человеческого организма доля кальция – в форме кристаллов гидроксилапатита костной ткани – самая значительная, хотя кровь, клеточные мембраны и внеклеточная жидкость тоже содержат кальций.
И если уровень данного химического элемента значительно повышен, то развивается кальциноз – нарушение минерального обмена (код Е83 по МКБ-10).

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины кальциноза
Метаболизм кальция – многоступенчатый биохимический процесс, и на сегодняшний день ключевые причины кальциноза, как одной из разновидностей нарушения минерального обмена, определены и систематизированы. Но, с учетом тесной взаимосвязи всех протекающих в организме обменных процессов, в клинической эндокринологии принято одновременно рассматривать и патогенез отложения кальцинатов (или кальцификатов).
Первостепенной причиной известковой дистрофии признана перенасыщенность крови кальцием – гиперкальциемия, этиологию которой связывают с повышенным остеолизом (разрушением костной ткани) и высвобождением кальция из костного матрикса.
Из-за гиперкальциемии, а также гипертиреоза или патологий паращитовидных желез сокращается выработка щитовидной железой кальцитонина, который регулирует содержание кальция, угнетая его выведение из костей. Предполагается, что именно наличие скрытых проблем со щитовидной железой у женщин в период постменопаузы – в совокупности со снижением уровня эстрогенов, удерживающих кальций в костях – появляются внекостные кальциевые отложения, то есть развивается кальциноз при остеопорозе.
Есть и другие патологические состояния, которые заставляют кальциевые соли концентрироваться в неположенных местах. Так, у пациентов с первичным гиперпаратиреозом, гиперплазией паращитовидных желез или их гормонально активной опухолью синтез паратиреоидного гормона (паратгормона или ПТГ) возрастает, в результате чего подавляется действие кальцитонина, а уровень кальция в плазме крови, как и деминерализация костей, повышается.
Механизм повышенного остеолиза с выходом фосфата и карбоната кальция из костных депо при наличии раковых опухолей любой локализации объясняют так называемым паранеопластическим синдромом: рост злокачественных неоплазий сопровождается гиперкальциемией, так как мутировавшие клетки способны продуцировать полипептид, по действию подобный паратгормону.
Общеизвестно, что патогенез образования кальциевых солей может быть обусловлен избытком витамина D, с которым в эндокринологии связывают увеличение синтеза 1,25-дигидрокси-витамина D3 – кальцитриола, активно участвующего процессе метаболизма кальция и фосфора. Причастны к развитию известковой дистрофии гипервитаминоз витамина А, приводящий к остеопорозу, а также дефицит поступающего с пищей витамина K1 и эндогенного витамина K2.
При отсутствии эндокринных патологий содержание в плазме крови общего кальция не выходит за пределы физиологической нормы, и тогда причины кальциноза иные, обусловленные местными факторами. В их числе осаждение фосфата кальция на мембранах органоидов поврежденных, атрофированных, ишемизированных или погибших клеток, а также повышение уровня рН жидкости межклеточного пространства из-за активизации щелочных гидролитических ферментов.
Далеко не последнее место в этиологии нарушения кальциевого обмена отводится сдвигу водородного показателя кислотности крови (pH) в щелочную сторону при частичной дисфункции физико-химической буферной системы крови (бикарбонатной и фосфатной), поддерживающей кислотно-щелочное равновесие. Одной из причин его нарушения, приводящего к алкалозу, признан синдром Бернетта, который развивается у тех, кто употребляет много содержащих кальций продуктов, принимая от изжоги или гастрита пищевую соду или нейтрализующие кислоту желудочного сока антациды, адсорбирующиеся в ЖКТ.
Считается, что любое из названных выше эндокринных нарушений усугубляет чрезмерное поступление кальция с пищевыми продуктами. Однако, как утверждают исследователи Harvard University, до сих пор нет веских подтверждений того, что кальций пищи повышает вероятность кальцификации тканей, поскольку не вызывает стойкого повышения уровня Са в крови.

[9], [10], [11], [12], [13], [14], [15], [16]
В практике часто наблюдаются обызвествления и окостенения мягких тканей, расположенных параоссально и параартикулярно при патологических процессах и травматических повреждениях спинного мозга и периферических нервных стволов. Эти обызвествления и окостенения известны как трофоневротические. Причиной их является глубокое извращение физиологических процессов в тканях, возникающее вследствие выключений регулирующего влияния нервной системы на биологические процессы (рис. 42).
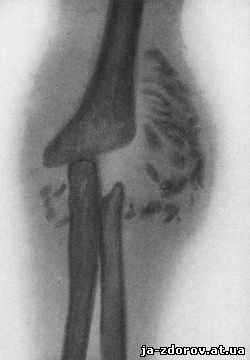
Рис. 42. Обызвествление в области локтевого сустава нейротрофического характера (сирингомиелия - артропатия).
И. П. Павлов различал функциональные, сосудистые и трофические нервные связи. Функциональные и сосудистые связи хорошо изучены, их действия очевидны, демонстрируются многими опытами, наблюдениями в клинике. Трофические же связи и действия изучены мало.
Нервная система регулирует интимные биологические процессы. Самое существенное в нервной деятельности - это управление обменом веществ, регуляция химических процессов в тканях, трофики тканей. Трофические процессы - это главным образом обменные, метаболические процессы. Нарушение трофической иннервации порождает изменение биохимических процессов, что приводит к разного рода видимым морфологическим извращениям.
Нейротрофические обызвествления и окостенения наблюдаются при табесе, сирингомиелии, травмах спинного мозга, крупных нервов, гемиплегиях, поперечном миелите. Особенно часты такие обызвествления и окостенения в сухожилиях и мышцах конечностей при поперечных повреждениях спинного мозга (после огнестрельных ранений, переломов позвоночника, опухолях, или миелитах и пр.).
При исследовании больных с параплегиями окостенения и обызвествления в мягких тканях были найдены Селье у 79 из 160 человек (50%), В. И. Скотниковым - у 39 из 83. Эти обызвествления и окостенения обычно возникают через несколько недель (не ранее 6 недель) и месяцев после повреждений спинного мозга. Они локализуются в конечностях, главным образом нижних, у крупных суставов, преимущественно симметрично. В области туловища их не наблюдают.
Уровень поражения спинного мозга не имеет особенного значения ни для локализации, ни для выраженности обызвествлений и окостенений. Они наблюдаются при повреждениях не только спинного мозга, но и нервных стволов, отдельных нервов. Локализуются они вдали от места повреждения нерва, например обызвествление мышечного пучка голени при повреждении седалищного нерва (рис 43.)
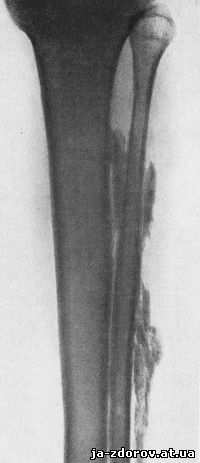
Рис. 43. Трофическое обызвествление в мышцах голени у малоберцовой кости. Пулевое ранение в области подколенной ямки. Пуля находится в подколенной ямке. Перерыв малоберцового нерва, который впоследствии сшит. На месте шва нерва образовалась невринома. Паралич группы разгибателей стопы. Обызвествление в мышцах вдоль почти всего диафиза малоберцовой кости.
Первые проявления окостенений и обызвествлений при поражениях спинного мозга и нервных стволов рентгенологически представляются в виде малоинтенсивных хлопьевидных теней, что обусловливается отложением в тканях известковых солей. Костеобразование наступает позднее, но часто рентгенологически трудно проследить трабекулярное строение кости.
Трофические обызвествления и окостенения обычно локализуются: в области тазобедренных суставов - у больших вертелов, коленных суставов - у внутренних мыщелков, голени - вдоль малоберцовой кости. Они всегда располагаются продольно по отношению к кости, так как являются окостенениями волокон мышц и сухожилий. Такое продольное расположение теней следует принимать во внимание при дифференциальной диагностике, например с саркомой кости, тени которой обычно располагаются поперечно к длиннику кости.
Мы наблюдали трофические обызвествления вдоль бедренной артерии - в периваскулярных тканях. На рентгенограмме бедренная артерия представлялась более прозрачной, чем окружающие ее ткани. На фоне уплотненных тканей артерия была как бы наполнена воздухом (рис. 44, а, б). Обызвествления, хотя и мало выраженные, наблюдались и в области тазобедренных суставов. Трофическое обызвествление периваскулярных тканей создало значительный контраст в плотности с бедренной артерией, почему последняя и стала выделяться. Такие явления наблюдались с обеих сторон.
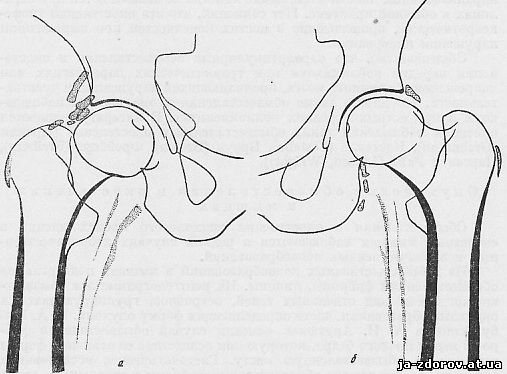
Рис. 44, а, б. Трофические периартикулярные и периваскулярные обызвествления тканей при поперечном параличе. Видны тени обызвествлений у обоих тазобедренных суставов и ниже у бедренных костей с внутренней стороны. Виден ход бедренных артерий вследствие обызвествлений периваскулярных тканей.
Трофические костеобразования часто подобны таковым при оссифицирующем миозите и потому некоторые авторы по аналогии с последними называют их неврогенными окостеневающими фибромиопатиями.
Трофические обызвествления и окостенения нередко сочетаются с узурами, деструкциями костей, например больших вертелов, седалищных бугров и других выступающих костных образований; многие исследователи объясняют это давлением, пролежнями. Однако правильнее считать их возникновение трофическими расстройствами по типу остеолизов.
Патогенез трофических обызвествлений и окостенений не выяснен. Многие исследователи объясняют их возникновение следствием часто появляющихся при нервных страданиях отеков, атрофии, дегенераций мышц, микрогеморрагий, воспалительных изменений - последствий атаксий, анальгезий, гипотоний. Несомненно, возникающие обызвествления являются дистрофическими, развивающимися на почве глубоких дегенеративных изменений тканей. Уже впоследствии на почве обызвествлений развиваюстя окостенения. Как показали исследования Т. А. Григорьевой, в органах и тканях, лишенных чувствительной иннервации, появляются лейкоцитарные инфильтрации с последующими дегенеративными изменениями. Эти изменения могут быть так резко выражены, что ткани становятся очагами отложений известковых солей. В свете данных указанных исследований становится понятным возникновение обызвествлений и окостенений мягких тканей при повреждениях нервных центров и нервных стволов, которые мы так часто наблюдаем.
Заслуживают большого внимания чрезмерно обильные костеобразования при переломах костей парализованных конечностей, развивающиеся вокруг и вдоль отломка. Эти окостенения не похожи ни на чрезмерно развившуюся костную мозоль, ни на обызвествление гематомы. Они имеют вид оформленного костного образования, целой новой кости. Создается впечатление, что возникшее образование является новой костью, развившейся вокруг отломков. Два таких наблюдения, любезно представленные нам В. П. Грацианским, приводятся ниже.
Больной К., 12 лет. Диагноз: опухоль позвоночника - хордома, вызвавшая паралич обеих нижних конечностей; перелом правого бедра, происшедший при переноске больного. На рентгенограмме через 3,5 месяца после перелома видны следы перелома в нижнем метафизе правой бедренной кости; сращение со смещением по оси; значительное костеобразование, начинающееся с нижнего метафиза и продолжающееся к верхней трети кости. Костеобразование имеет очень четкие контуры, внизу оно интимно спаяно с краем отломка, вверху сливается с диафизом кости (рис. 45).
Больная А., 14 лет. Диагноз: остаточные явления полиомиелита, спастический паралич нижних конечностей; перелом правой бедренной кости в области нижнего метафиза.
На рентгенограмме (через 4 месяца после перелома) - перелом в нижнем метафизе правой бедренной кости; сращение со смещением по ширине и по оси; значительное костеобразование, которое начинается снизу, с краев перелома в метафизе и распространяется к верхней трети бедренной кости, где и сливается с ней. Костеобразование оформленное, имеет вид новой кости, с четкими контурами, по толщине более чем в 2 раза превышает толщину бедренной кости (рис. 46).
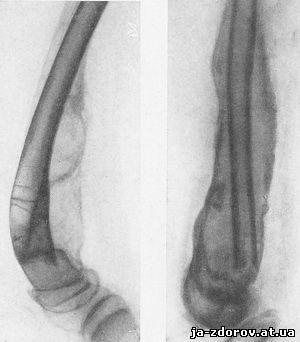
Рис. 45, 46. Чрезмерно выраженные костеобразования при переломах бедренных костей парализованных конечностей - нейротрофические окостенения.
В этих 2 наблюдениях отмечаются идентичные явления чрезмерно выраженного окостенения при сращениях переломов бедренных костей парализованных конечностей, какие никогда не наблюдаются при переломах в обычной практике. Нет сомнений, что эти окостенения трофо-невротические, происшедшие в костях конечностей при выраженном нарушении иннервации.
Общеизвестно, что параартикулярные обызвествления и окостенения нередко наблюдаются при травматических параплегиях или повреждениях спинного мозга, проявляющихся нарушениями чувствительности. Но иногда такие обызвествления и окостенения наблюдаются и при острых передних полиомиелитах. В литературе имеются описания наблюдений таких обызвествлений и окостенений (Дреман, Костелло, Броун, Фрейберг, Ларсен и Райт).
Отложение кальция в несоответствующих местах может принимать две формы: кальцификации и оссификации. Кальцификации представлены бесструктурными уплотнениями, а в оссификациях видна организация с трабекулами и кортикальным слоем. Кальцификаты мягких тканей классифицируют на:
- метастатические (нарушение обмена кальция или фосфора, приводящее к эктопической кальцификации в первую очередь здоровых тканей),
- кальциноз (отложение кальция в мягких тканях в условиях нормального обмена кальция)
- дистрофические (отложение кальция в поврежденных тканях без системного нарушения обмена).
Оссификации мягких тканей обычно обусловлены оссифицирующим миозитом или опухолевой оссификацией мягких тканей.

Табл №1. Внутрисуставные кальцифицированные и оссифицированные тела
| Сопровождаемые заболевания | Обычная локализация и замечания |
|---|---|
| Дегенеративные заболевания суставов и обособленные шпоры | Коленный и другие крупные суставы. Могут иметь сходство с синовиальным хондроматозом, но обычно включают один и более кальцификатов |
| Перелом с оторвавшимся фрагментом в суставе (кость, суставной хрящ, мениск) | Часто появляются у детей при травмах локтевого сустава с отрывом медиального мыщелка. Хрящевые фрагменты могут кальцифироваться или нет |
| Синовиальный остеохондроматоз | Коленный, тазобедренный, локтевой, плечевой суставы. Множественные мелкие кальцифицированные или оссифицированные уплотнения в пределах суставной капсулы. Часть синовиальных хондром остаются некальфицироваными и их не обнаруживают на обзорных снимках |
| Суставы при невропатии | Коленный, тазобедренный, голеностопный, плечевой суставы. Разрушение целостности суставных поверхностей, склероз и неправильное расположение (диспозиция) относительно друг друга. Могут быть обнаружены при диабете, сирингомиелии, сифилисе и лепре |
| Рассекающий остеохондрит | Коленный, плечевой, локтевой суставы; имеет сходство с синовиальным остеохондроматозом, но кальцификат только один или их немного. На суставной поверхности остается ямка |
| Кальцификация внутрисуставных опухолей (синовиальная саркома, внутри капсулярная хондрома) | Коленный сустав. Сопровождается мягкспт^нным опухолевидным обра^ зованием. Опухоль может имитировать свободное тело |
| Секвестр при туберкулезном поражении или гнойном артрите | Редко. Сопровождается артритом или постартритической деформацией |

Табл №2. Кальцификация и оссификация в хрящах или менисках


Табл №3. Кальцификация и оссификация в околосуставных мягких тканях
| Заболевание | Локализаця и комментарии |
|---|---|
| Гиперпаратиреоидизм. Почечная остеодистрофия | Сочетается с другими рентгенографическими признаками гиперпаратиреоидизма |
| Другие нарушения метаболизма кальция и фосфора (гипопаратиреоидизм, постоянный гемодиалиаз, распространенное разрушение костной ткани, отравление витамином D, молочно-щелочной синдром и т.д.) | Иногда возникают подкожные кальцификаты связок и внутричерепные кальцификаты. Не наблюдают при гипопаратиреоидизме после хирургического вмешательства |
| Склеродермия | Чаще всего возникает в кистях. Сочетание генерализованного кальциноза кожи со склеродермией называют синдромом Тибьержа—Вейссенбаха. Вариантом склеродермии является тетрада — кальцификаты кожи, феномен Рейно, склеродактилия и телеангиэктазия (CREST-синдром) |
| Дерматомиозит и полимиозит | Сочетается с генерализованным или локализованным кальцинозом подкожных тканей |
| Узелковый полиартериит, синдром Рейно, ревматоидный артрит, системная красная волчанка | Околосуставные кальцификаты при этих болезнях соединительной ткани встречаются редко. Могут быть обратимыми при системной красной волчанке |
| Саркоидоз | Крупные околосуставные мягкотканные образования с кальцификатами или без них — редкое проявление |
| Подагра | Отличительный признак подагры — околосуставная кальцифицированная припухлость в сочетании с хондрокальцино- зом. Чаще всего возникает в области I плюснефалангового сустава, прикрепления ахиллова сухожилия и локтевой сумки |
| Охроноз (алкаптонурия) | Околосуставные кальцификаты в позвоночнике и крупных суставах |
| Синдром Вернера (прогерия взрослых) | При этом редком состоянии могут возникать околосуставные кальцификаты связок, особенно возле коленных суставов. Другие рентгенографические находки включают остеопороз, ранний атеросклероз с кальцификацией и остеоартрит |
| БОКГАК | Плечевой сустав (кальцифицированный тендинит, периартроз). Тазобедренный сустав (кальцифицированная вертельная сумка) |
| Оссифицирующий миозит (локализованный) | Кальцификаты появляются в течение месяца после травмы (гематома, повреждение капсулы или связки), позднее они оссифицируются. Также часто возникают вокруг протеза сустава и в сочетании с хроническими неврологическими заболеваниями (параплегия). Оссификаты всегда отделены от остальной кости зоной просветления, в отличие от злокачественных костных опухолей |
| Посттравматическая кальцификация | Обычное проявление — кальцификаты Пеллегрини—Штидта в месте прикрепления проксимального конца средней коллатеральной связки коленногосустава |
| Синовиальная саркома | Чаще всего появляется в коленном суставе. Только малая часть этих опухолей являются внутрисуставными. Околосуставное опухолевидное образование часто содержит участки кальцификации, но не распространенную кальцификацию |
| Пигментный виллонодулярный синовит | Чаще всего возникает в коленном суставе. Крайне плотное дольчатое образование может иногда быть кальцифицирован ным из-за отложений гемосидерина, хотя опухолевые кальцификаты крайне редки |
| Заживающий туберкулезный артрит (Caries sicca) | Крупные суставы, позвоночник. Часто возникает фиброзный анкилоз и распространенная кальцификация мягких тканей |
| Псевдоопухолевый кальциноз (липогранулематоз) | Обычно безболезненные кальцификаты, чаще всего в сумках вблизи суставов (тазобедренный, локтевой, плечевой) или вблизи костных выступов. Если образование кистозное, то может быть видна слоистость кальцифицированной жидко- сти. Мелкие кальцифицированные узелки могут прогрессировать до крупных солидных дольчатых образований. Сустав не вовлекается |



Табл №4. Кальцификация и оссификация в соединительной ткани и мышцах
| Заболевание | Локализаця и комментарии |
|---|---|
| Идиопатический универсальный кальциноз, склеродермия, дерматомиозит, системная красная волчанка (редко), отравление монооксидом углерода (редко) | Изменчивы шея, грудная клетка, конечности. Обычно оссификаты отсутствуют |
| Прогрессирующий оссифицирующий миозит (редко) | Редкое наследственное заболевание соединительной ткани. Эктопическая оссификация возникает в раннем детском возрасте. Шея, плечевые суставы, проксимальные отделы верхних конечностей, таз. Сочетание укорочения I пястной и плюсневой костей и аномалий пальцев кисти и стопы |
| Цистицеркоз (Taenia solium) | Множественные овальные (около 1 см в длину и 3 мм в толщину) кальцификаты, направленные своей длинной осью по ходу мышечных перегородок |
| Гидатидная болезнь (Echinococcus granulosus) | Если кальцификаты появляются в мышцах, то они склонны располагаться параллельно длинной оси конечности |
| Дракункулез (Dracunculus medinensis) | Мелкие неровные или линейные змеевидные кальцификаты размером до нескольких сантиметров (кальцифицированная самка) в мышцах бедра, живота или грудной клетки |
| Лоаоз (Filaria loa loa) | U- или V-образные кальцифицированные точки в межпальцевых промежутках |
| Шистосомоз (Schistosoma haematobium) | Фиброзная и гранулематозная кальцификация, чаще в нижних отделах мочевыводящих путей |
| Трихинеллез (Trichinella spiralis) | 1 мм или меньше, редко видимы на рентгенограммах |
| Пороцефалез (Armillifer armillatus) | Множественные в форме запятой кальцификаты в брюшине или плевре |
| Идиопатические или дегенеративные | Связки плечевого сустава и таза часто кальцифицированы у здоровых людей |
| Флюороз | Параспинальная крестцово-бугорная и подвздошно-поясничная связки могут кальцифицироваться на значительном протяжении при флюорозе. Более характерен склероз костей туловища |
| Травматический или послеоперационный | Часто вокруг тотального протеза тазобедренного сустава |
| Периостальный, вызванный гематомой | В ранней фазе может имитировать периостальную саркому, но более плотный по периферии, тогда как саркома более плотная в центре |
| Неврологические причины, особенно параплегия | Обычное проявление — оссифицирующий миозит в области тазобедренного сустава |
| Остеосаркома | Редко развивается в мягких тканях и может иметь кальцификацию ворсинчатую или в форме спикул |
| Хондросаркома.Фиброма. | Мелкие кальцифицированные участки могут присутствовать как при добро- так и злокачественных опухолях |
| Фибросаркома. Синовиальная саркома | Большинство опухолей внесуставные и часто имеют кальцифицированные участки |
| Липома. Липосаркома | Как доброкачественные, так и злокачественные опухоли могут включать распространенные оссификаты. Предрасположены боковая область бедра и подколенная ямка |
| Метастазы | Костеобразующие метастазы возникают при карциномах толстой кишки, молочной железы и мочевыводящих путей |
| Лепра | Абсцессы вокруг нервов при туберкулоидной лепре имеют вид мягкотканных опухолевидных образований, которые могут кальцифицироваться |
Табл №5. Подкожная кальцификация и оссификация

Табл №6. Дифференциальная диагностика сосудистых кальцификатов
Читайте также:


