Огнестрельный перелом костей голени
Огнестрельные переломы костей
При лечении огнестрельных переломов костей широко применяют консервативные методы обездвиживания отломков (гипсовая повязка, репозиция и гипсовая повязка, скелетное вытяжение, лечебные шины и др.). Только при неэффективности или невозможности их применения прибегают к методам внутреннего металлического или чрескостного остеосинтеза аппаратами. Чрескостный остеосинтез на этапе специализированной помощи может найти применение в 20% случаев огнестрельных ранений длинных трубчатых костей и суставов. К этому методу особенно часто прибегают при наличии гнойных осложнений.
Перед травматологом-ортопедом стоит задача общего лечения раненого, лечение огнестрельного перелома и проведения эффективных мероприятий по предупреждению или лечению инфекционных осложнений. Поэтому лечение раненых с огнестрельными переломами костей конечностей должно включать следующий комплекс мероприятий:
1) общее лечение пострадавшего; возмещение кровопотери, профилактика и лечение шока;
2) первичная или повторная хирургическая обработка раны с элементами восстановительной хирургии;
3) шов магистральных сосудов и нервов;
4) профилактика и лечение инфекционных осложнений;
5) репозиция и обездвиживание отломков с коррекцией их положения, а при необходимости и восстановление длины сегмента.
Разумеется, в зависимости от общего состояния раненого, вида перелома и осложнений осуществляют различный объем специализированной помощи.
Применение чрескостной фиксации аппаратами проводят при:
1) раздробленных, многооскольчатых переломах длинных трубчатых костей, когда другие методы фиксации неэффективны;
2) огнестрельных ранениях с дефектом на протяжении костей;
3) огнестрельных переломах длинных трубчатых костей, осложненных нагноением или остеомиелитом;
4) внутри- и околосуставных тяжелых раздробленных переломах костей.
Наиболее часто метод находит применение при огнестрельных переломах костей голени, в нижней трети бедра и реже — на более высоких его уровнях, плече и совсем редко — на предплечье.
При наложении аппарата спицы проводят через нетравмированные участки конечности, а также вне зоны расположения гнойных очагов, ран, свищей и затеков.
Огнестрельный перелом костей
При лечении огнестрельных переломов костей широко применяют консервативные методы обездвиживания отломков (гипсовая повязка, репозиция и гипсовая повязка, скелетное вытяжение, лечебные шины и др.). Только при неэффективности или невозможности их применения прибегают к методам внутреннего металлического или чрескостного остеосинтеза аппаратами. Чрескостный остеосинтез на этапе специализированной помощи может найти применение в 20% случаев огнестрельных ранений длинных трубчатых костей и суставов. К этому методу особенно часто прибегают при наличии гнойных осложнений.
Перед травматологом-ортопедом стоит задача общего лечения раненого, лечение огнестрельного перелома и проведения эффективных мероприятий по предупреждению или лечению инфекционных осложнений. Поэтому лечение раненых с огнестрельными переломами костей конечностей должно включать следующий комплекс мероприятий:
1) общее лечение пострадавшего; возмещение кровопотери, профилактика и лечение шока;
2) первичная или повторная хирургическая обработка раны с элементами восстановительной хирургии;
3) шов магистральных сосудов и нервов;
4) профилактика и лечение инфекционных осложнений;
5) репозиция и обездвиживание отломков с коррекцией их положения, а при необходимости и восстановление длины сегмента.
Разумеется, в зависимости от общего состояния раненого, вида перелома и осложнений осуществляют различный объем специализированной помощи.
Применение чрескостной фиксации аппаратами проводят при:
1) раздробленных, многооскольчатых переломах длинных трубчатых костей, когда другие методы фиксации неэффективны;
2) огнестрельных ранениях с дефектом на протяжении костей;
3) огнестрельных переломах длинных трубчатых костей, осложненных нагноением или остеомиелитом;
4) внутри- и околосуставных тяжелых раздробленных переломах костей.
Наиболее часто метод находит применение при огнестрельных переломах костей голени, в нижней трети бедра и реже — на более высоких его уровнях, плече и совсем редко — на предплечье.
При наложении аппарата спицы проводят через нетравмированные участки конечности, а также вне зоны расположения гнойных очагов, ран, свищей и затеков.
Самое важное про перелом костей голени
Переломом голени называют нарушение костной целостности в данном участке нижней конечности. Затрагиваются, в частности, малая и большая берцовые кости, которые соединяют стопу с коленом. Непосредственный раскол происходит, в основном, в большеберцовой кости или же в обеих костях сразу.
Такая травма считается одной из наиболее распространенных. Именно поэтому каждому человеку необходимо знать, что является фактором риска травмы, как ее идентифицировать, как лечить. Важно распространять знания не только на самого себя, но и при травмах, происходящих с окружающими.
Перелом костей голени несет серьезную опасность, поскольку нередко приводит к осложнениям. Поэтому квалифицированная врачебная помощь является обязательным условием.
Разновидности травмы

Повреждения классифицируются по нескольким основаниям.
- По конкретному месту травмирования выделяют перелом костей голени в районе лодыжки, большой и/или малой берцовой кости (либо перелом обеих берцовых костей голени), мыщелков и возвышения между большой берцовой и мыщелком.
- В зависимости от вовлеченности конечностей в травму, может иметь место травма на одной или двух ногах. Во втором случае речь идет про так называемый бамперный перелом (название связано с самым распространенным механизмом получения повреждения – от удара бампером автомобиля).
- С учетом количества костных разломов принято говорить про единичный и множественный либо оскольчатый перелом голени. Именно множественными обычно бывают бамперные травмы.
- Линия разлома кости позволяет выделить прямые (горизонтальные), косые (диагональные), спиралевидные переломы. Линия располагается в месте падения на ногу тяжелого предмета или в месте удара.
- По вовлеченности в травму суставных элементов костей голени определяют внутрисуставные повреждения (участвуют мыщелки или лодыжки) и, соответственно, внесуставные (когда затронуты диафизы).
- Как и в случае с повреждениями других частей тела, переломы костей голени бывают открытыми, закрытыми, без или со смещением отломков костей.
В зависимости от вида перелома подбирается оптимальный формат лечения и подходы к реабилитации.
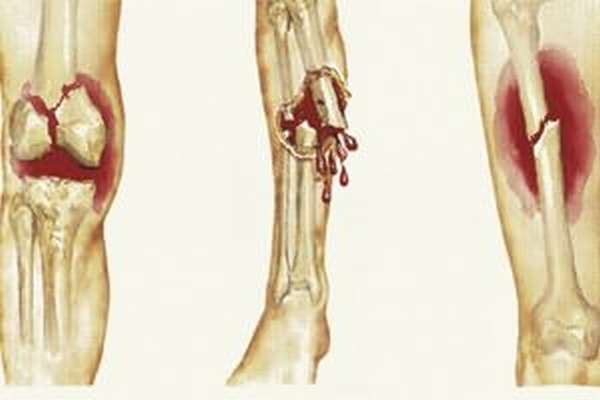
Обломки костей голени меняют положение, отклоняясь от естественного состояния. Перелом голени со смещением хорошо заметен внешне: характерен деформированный вид конечности, нога укорачивается, неестественно выворачивается.
В этом случае кости раскалываются, либо появляется трещина, однако обломки не смещаются. Внешне перелом голени без смещения идентифицировать невозможно, поэтому проверкой служит наличие ирридационного симптома. Суть проверки в том, что при переломе надавливание на голень в любом месте будет отражаться болью в зоне перелома.
Бывают случаи, когда происходит перелом левой и правой голени одновременно, причем из них первым будет замечено именно повреждение со смещением.
Разрыва кожи и мышц не происходит, сильное кровотечение не наблюдается, части сломанных костей (обломки) не видны. Однако при этом пострадавший не может поднять поврежденную конечность. Закрытый перелом голени вызывают прямые и непрямые удары, а также скручивания средней силы.
Характеризуется сильными и ярко выраженными проявлениями. Открытый перелом голени сопровождает кровотечение, разрыв мягких тканей, наружу выходят костные обломки. Пострадавший испытывает головокружение и общую слабость из-за потери крови. Часто встречается открытый перелом костей голени со смещением. Это крайне серьезная и опасная травма, которая требует скорейшего медицинского вмешательства.
Симптомы и причины перелома

Основные симптомы перелома голени различаются в соответствии с тем, какая из частей кости затронута. Общие признаки – это сильные болевые ощущения у пострадавшего человека, гиперемия, отек места травмы. Кроме того, при попытке движения поврежденной ногой слышится характерный костный хруст. Опора на травмированную ногу невозможна.
Ниже рассмотрим признаки конкретных видов нарушения костной целостности голени.
- локализация боли и отека в коленном суставе, сочленении,
- резкое усиление болей при любой попытке совершить движение,
- излияние крови в коленный сустав (гемартроз), увеличение его размера,
- подвижный наколенник,
- в случаях, когда происходит смещение костных отломков – поворот голени на сторону.
- острая боль в районе большой и малой берцовой кости,
- выраженная деформация конечности,
- отек в области тела кости голени (иногда – с гематомами, кровоизлиянием),
- укороченная конечность,
- отсутствие возможности двигать ногой, а при переломе большой берцовой кости – возможности опираться на ногу,
- характерный скрип частей кости друг от друга,
- при повреждении нервных путей – падение чувствительности конечности, отвисание стопы,
- при параллельной травме сосудов – синюшность, бледность, падение температуры конечности.
- боль и отечность концентрируются в голеностопе,
- нога в нижней части увеличивается в размере,
- движение голеностопа невозможно, активность ноги ограничена,
- гематома либо открытая рана,
- стопа развернута в неестественное положение,
- пострадавший не может опираться на ногу.
Окончательно подтвердит факт сломанной голени только врач – с помощью рентгена, магнитно-резонансной или компьютерной томографии.
Данная травма может стать результатом сильного удара или давления. Как правило, она происходит при автокатастрофах и иных чрезвычайных ситуациях, занятиях спортом или бытовых серьезных падениях. К травме приводит также резкое скручивание ноги при фиксированной стопе. Кроме того, по статистике в 5% случаев такое повреждение встречается при патологиях костной ткани (туберкулез, онкология, остеопороз, остеомиелит, врожденные дефекты).
Оказание первой медицинской помощи при травмах голени
- Следует обеспечить пострадавшего любым обезболивающим (таблетки, внутримышечные инъекции).
- Освободить травмированную конечность от обуви и одежды. Если такие действия требуют значительного нарушения покоя ноги, то лучше их исключить.
- Если после перелома голени началось кровотечение, то оно должно быть остановлено, а рана обработана антисептическим средством.
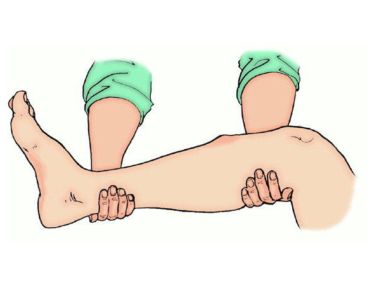
- Обездвижить ногу в месте травмы и двух соседних суставов (за счет шины) до наложения гипса врачом. Шина накладывается с захватом области колена и голеностопа, степень фиксации конечности выбирается средняя – во избежание передавливания и излишнего расслабления. Фиксация поверх костных отломков запрещена.
- При переломе голени со смещением запрещены самостоятельные попытки возвращения костей в нормальное положение.
Оперативность доставки человека с переломанной ногой или двумя ногами в стационар является также определяющим фактором. Не исключено, что врачам пострадавшего необходимо будет оперировать немедленно.
Принципы лечения после травмы голени
Лечить переломы голени положено с учетом специфики повреждения. Ниже поэтапно описан общий механизм для всех типов травм.
- Необходимо возвращение костных обломков на место. В медицине это называется репозицией. После перелома голени кости могут разойтись, сместиться, что приведет впоследствии к неправильному сращиванию. Вернуть голени анатомическую форму можно вправлением (консервативный подход) или операцией (открытый подход). Оперативное вмешательство используется, если у пострадавшего открытый и/или оскольчатый перелом костей голени. В сложных случаях для репозиции применяется скелетное вытяжение (экстензионный подход) длительностью не менее месяца.
- Для дальнейшего заживления и срастания кости потребуется фиксация. С учетом прочности и размера костей ноги обязательно используются специальные медицинские инструменты и аппараты – болты, шурупы, спицы, пластины, петли. В случае переломов с появлением осколочных обломков применяются аппараты Илизарова, Гофмана, Ткаченко и другие такие конструкции. Продолжительность фиксации составляет от нескольких недель до 1,5-2 месяцев.
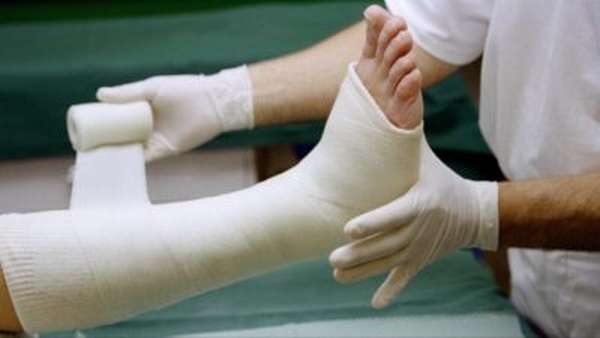
- Последний этап, принцип лечения – это иммобилизация. Речь идет об обездвиживании ноги с помощью туторов, лонгетов, а также особых приспособлений. Часто врачи накладывают гипсовую повязку на 1 месяц или более. В целом этот период может занять до полугода.
При травмах проксимального отдела дополнительно к описанным мерам требуется пункция сустава для удаления скопившихся там крови и суставной жидкости. При серьезных проблемах с повреждением кожи есть вероятность заражения крови. В таких условиях может быть показана ампутация конечности во избежание развития гангрены.
На каждом из этапов разные подходы могут чередоваться и заменять друг друга по решению врача. Также для правой и левой ноги при их одновременном переломе часто используются разные формы лечения.
Переход к реабилитации допускается примерно через 2 месяца при переломах без смещения костей, через 3 месяца – при повреждениях со смещением и через 5-6 месяцев – при оскольчатых и спиральных травмах. Для людей преклонного возраста и маленьких детей период лечения по мере возможности сокращается. Общий прогноз зависит от хода и успешности лечения.
Реабилитация и период восстановления
Поскольку перелом костей голени относится к серьезным травмам, важно подходить к восстановительному периоду со всей серьезностью. Пациенту придется набраться терпения. После перелома голени реабилитации подлежит не только двигательная активность, но также и состояние мягких тканей на пораженном участке тела.
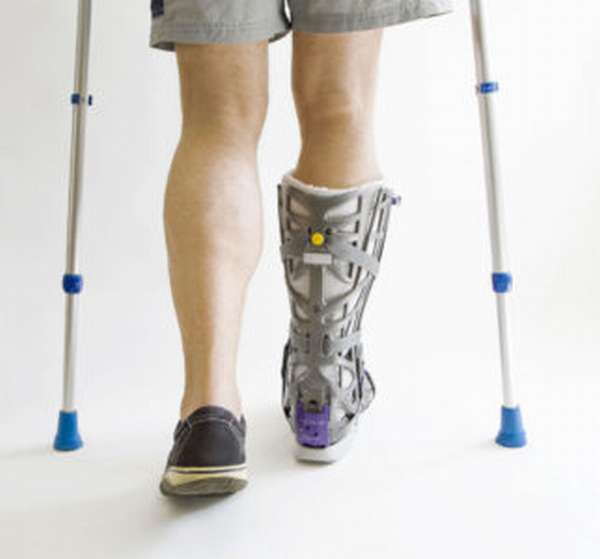
Восстановить все функции после перелома ноги можно с помощью массажа, физиотерапии, а также стандартной ЛФК и сбалансированного питания. Средняя продолжительность реабилитации составляет около месяца.
Главные цели этого этапа – устранение мышечной атрофии, приведение тела в тонус, восстановление нормального кровоснабжения конечности, а также разработка суставов и общее возвращение подвижности ноге.
Ежедневные растирания, переходящие в разминание и пощипывания позволяют устранить мышечную дистрофию, усиливают кровообращение, лимфоток, положительно влияют на заживление поврежденных тканей и подвижность в области суставов. Массаж начинают сразу после снятия гипса и проводят с использованием противовоспалительных кремов, мазей.
Упражнения необходимо делать ежедневно по 30-60 минут на протяжении всего периода реабилитации после перелома голени. Гимнастика выполняется лежа, сидя или стоя, в зависимости от состояния больного. Конкретный набор движений (махи, вращения, перекаты, ходьба обычная и на носках/пятках, велотренажер), количество подходов подбирает специалист.
Этот метод реабилитации является очень важным аспектом с точки зрения устранения воспалительных процессов и полноценного восстановления целостности тканей. Это также хороший способ улучшить метаболизм, укрепить иммунитет человека. Используются солевые и медикаментозные ванны, обертывания, электрофорез, УВЧ, УФ-облучение.
Правильный рацион служит дополнительным источником полезных веществ, которые способствуют общему восстановлению, укреплению организма. Рекомендовано питание продуктами с большим содержанием кальция и магния, а также легко усваиваемой натуральной пищей (овощи, фрукты, кисломолочные и молочные продукты, орехи, рыба). Дополнительной мерой выступает витаминотерапия (витамин С, Е, D либо поливитаминные комплексы).
Некоторое время после реабилитации пациентам предписывается ношение специальной обуви с использованием лечебного супинатора.
При переломе костей голени важно избежать следующих осложнений:
- заражение крови и закупоривание сосудов,
- нарушение нервных ходов,
- пападание к кровоток жировых тканей из кости (жировая эмболия),
- инфицирование тканей,
- деформация ноги,
- синдром ложного сустава, когда теряется двигательная возможность конечности,
- остеоартроз, остеомиелит.
Осложнения бывают результатом неправильно подобранного лечения, несвоевременно принятых мер реагирования или ошибок в процессе реабилитации. Поэтому пациенту надлежит внимательно отслеживать свое состояние совместно с врачом на всех этапах лечения.
Огнестрельные переломы. Минно – взрывная травма

Огнестрельные раны – это особый вид ран, который происходит под воздействием травмирующего агента, которому придана кинетическая энергия, в результате выстрела из огнестрельного оружия, взрыва гранаты и др.
К огнестрельному оружию относится самодельное, охотничье и боевое.
Классификация:
1. По виду ранящего снаряда огнестрельные раны:
§ Осколочные и т.д.
2. По анатомической локализации
3. По характеру раневого канала
4. По отношению к полостям тела
§ Проникающие в полость
При сквозном ранении имеются входные и выходные отверстия, а при слепом – только одно входное, и при этом снаряд застревает в теле человека.
Диаметр выходного отверстия раневого канала всегда больше диаметра входного отверстия.
Критерием проникающих ранений живота является ранение брюшины, груди – плевры, черепа – твердой мозговой оболочки. В случаях, если выходного отверстия нет, ранение называют слепым
Если имеет место касательное повреждение пулей мягких тканей, ранение называют касательным.
Локализация огнестрельных ран:
§ Грудная клетка 20%
Зоны повреждений в огнестрельном ранении:
I – Зона раневого канала;
II – Зона ушиба или первичного травматического некроза;
IIIа – зона молекулярного сотрясения (вторичного некроза) с необратимыми изменениями;
IIIб – зона молекулярного сотрясения с обратимыми изменениями.
Если в момент выстрела оружие находилось в непосредственной близости от кожных покровов, то вокруг входного отверстия часто виден след-ободок от пороха, повторяющий форму ствола оружия – штанц-марка.
Огнестрельные переломы. Локализация. Особенности. Осложнения. Ранения Черепа.
Огнестрельные переломы – нарушение целостности кости вследствие действия травмирующего агента огнестрельного оружия.
Локализация огнестрельного перелома:
§ Кости голени 27%
§ Кости черепа 25%
§ Бедренная кость 10%
§ Кости предплечья 8%
§ Плечевая ость 9%
Особенности огнестрельного перелома:
1. Всегда сопровождается шоком
2. Всегда открытый
3. Всегда первично-инфицирован, рана микробно-загрязнена
4. Характерны осложнения
5. Рана заживает чаще вторичным натяжением
Осложнения огнестрельныхпереломов:
§ Развитие инфекций мягких тканей (гнойной, гнилостной и анаэробной)
§ Контрактуры и анкилозы суставов
В мирное время частота огнестрельных переломов черепа значительно выше. Чем во время военных действий, и, наоборот, огнестрельные переломы костей голени, стопы значительно выше в период вооруженных конфликтов, чем в мирное время.
Верный клинический признак проникающего ранения – ликворея. Она может быть из субарахноидальных пространств, цистерн и желудочков. Ликворея из субарахноидальных пространств наблюдается в течении первых нескольких часов и останавливается при отеке мозга. Цистернальная и желудочковая ликворея стойкая.
Минно взрывная травма. Классификация. Локализаци.
Минно-взрывная травма – многофакторное поражение, возникающее вследствие сочетанного воздействия ударной волны. Газовых струй, пламени, токсических продуктов, осколков корпуса боеприпаса и вторично ранящих предметов.
Классификация:
1. По характеру повреждения:
§ Ранения внутренних органов
§ крупных сосудов и нервов
§ костей (огнестрельные переломы) и др.
2. по количеству поражений
При множественных ранениях повреждаются различные органы и области организма сразу несколькими ранящими снарядами. При сочетанном ранении снаряд одновременно ранит несколько областей или органов.
Локализация минно-взрывной травмы:
· грудная клетка 2%
Основные принципы лечения больных с огнестрельными ранами и минно-взрывной травмой. Фиксация косных обломков при огнестрельных переломах.
Основные принципы лечения больных с огнестрельными ранами и минно-взрывными травмами на догоспитальном этапе:
1. Ранняя иммобилизация стандартными шинами.
2. Профилактика шока и борьба и ним (остановка кровотечения, стабилизация состояния, обезболивание)
3. Использование специфических сывороток и антибиотиков для предупреждения инфекции и борьбы с уже развывшимися раневыми осложнениями
4. Возможно более раннее оказание квалифицированной и специализированной хирургической помощи
Основные принципы лечения больных с огнестрельными ранами и минно-взрывными травмами на госпитальном этапе:
1. Комплексный подход к лечению
2. Тщательная ПХО ран
3. Активное проточно-аспирационное дренирование ран
4. Иммобилизация отломков, преимущественно с использованием аппаратов наружной чрескостной фиксации
5. Окончательная остановка кровотечения
6. Противошоковая терапия
7. Обезболивающая терапия
8. Антибактериальная терапия с четом чувствительности микрофлоры
9. Местное лечение ран, аутодермопластика дефектов
10. Ифузионно-трансфузионная терапия
13. Антикоагулянтная терапия с учетом коагулограммы
Очаговая и неочаговая фиксация отломков при огнестрельных переломах:
Выполняется на этапе специализированно медицинской помощи травматологами-ортопедами в профилированных госпиталях.
Внеочаговый остеосинтез (чрескостный спицевой и стержневой) находит приминение при лечении 20-25% раненых.
· Огнестрельные переломы с дефектами костной ткани
· Переломы костей, осложнённые обширными ранами и ожогами
· Переломы костей, осложнённые остеомиелитом и гнойными артритами
При применении аппаратов наружной фиксации следует соблюдать следующие положения:
– стабилизация отломков проводится как можно в ранние сроки.
– при наличии дефекта кости не превышающего 5 см возможна одномоментная адаптация отломков с компрессией торцевых поверхностей и остеотомией с целью ликвидации укорочения.
– дефекты более 5 см целесообразно замещатьметодомнесвободной костной пластики с выполнением сегментарных поперечных остеотомий.
Раненым с переломами костей таза, бедренной и плечевой кости й целесообразно применять спице-стержневую и стержневую внешнюю фиксацию костных отломков.
Спице-стержневые аппараты удачно сочетают достоинства спицевых и стрежневых аппаратов.
Преимущества спице-стержневых аппаратов:
1. Монтаж аппарата требует меньшевремени, т.к. наиболее трудоемкий процесс операции (проведение спиц в верхней 1/3 бедра или плеча) исключается
2. В 2,5 – 3 раза снижается травматичность остеосинтеза за счет уменьшения числа и площади раневых каналов
3. В 3-4 раза уменьшается частота инфекционных осложнений вокруг фиксирующих элементов за счет повышения устойчивости остеосинтеза и введения стержней в функционально нейтральных зонах
4. В среднем в 2 раза снижена масса аппарата за счет изменения схемы компоновки его деталей
При достижении достаточно жесткой фиксации проксимальной базы аппарата стержнями сохраняется возможность репозиции отломков за счет проведения спиц и закрепления их к дистальной базе аппарат. При необходимости спице-стержневой аппарат легко перемонтировать в спицевой, либо в стержневой варианты.
Использование вместо громоздких дуг из комплекта аппарата Илизарова опорных сегментов облегчает нахождение больного в кровати и его передвижение на костылях, упрощает ношение одежды.
Огнестрельные переломы. Патологические переломы

Особенности патологической анатомии огнестрельных переломов костей заключаются в неизбежном сочетании с повреждениями мягких тканей массивности и многооскольчатости поражения костного органа, инфицировании костных ран с развитием остеомиелита. В тяжелых случаях наблюдается затяжной раневой процесс в виде гнойно-резорбтивной лихорадки с возможным исходом в раневой сепсис.
Морфология огнестрельных костных переломов разной локализации неодинакова. При повреждении диафизов трубчатых костей возникает так называемый взрыв кости, при котором вследствие раздробления, растрескивания ее множественные костные осколки рассеиваются в раневом канале и далеко за его пределами.
Травма эпифизов длинных трубчатых костей вызывает их разрушение и образование крупных осколков. В более мелких эпифизах определяются дырчатые дефекты, сочетающиеся с растрескиванием губчатого вещества самих эпифизов и периферических отделов диафизов.
Огнестрельные раны плоских костей обычно имеют вид дырчатых дефектов. Как правило, при огнестрельных переломах наступает обширное размозже-ние костного мозга, резкие расстройства кровообращения в смежных с зоной повреждения отделах костно-мозговых пространств.
Рентгенологически огнестрельные переломы характеризуются значительными разрушениями кости, большим количеством отломков, а также наличием в ряде случаев металлических осколков.
Иногда разрушение кости имеет цилиндрический ход, от которого в виде радиуса идет то или иное число трещин.
Заживление огнестрельных костных ран протекает тяжелее в сравнении с другими, часто сопровождается осложнениями, среди которых на первом месте — огнестрельный остеомиелит.
Регенераторный процесс сопровождается резкими дистрофическими и атрофическими изменениями в отломках костей, длительным течением, обострением воспалительной реакции, секвестрацией — отхождением через раневой канал осколков мертвой ткани.
Общие закономерности репаративного процесса и реактивные изменения в поврежденной костной ткани во многом сходны с закономерностями и изменениями травм костной ткани неогнестрельного происхождения.
Патологические переломы — сборная многочисленная группа переломов, возникающих вторично. Она характеризуется нарушением целости измененной предшествующим патологическим процессом кости. Патологические переломы встречаются как при генерализованных, системных заболеваниях скелета, так и при местных патологических изменениях.
Рентгенологически они имеют характер поперечных трещин, чаще появляющихся там, где налицо наибольшее разрушение кости, резко выраженный остеопороз или другие изменения, уменьшающие прочность кости. Часто при этих переломах встречаются вклинения отломков, из-за чего на рентгенограмме трудно представить себе размеры разрушения кости.
Компрессионный перелом позвонка характеризуется уплощением его за счет вдавления любой из пластинок, клиновидность наступает позднее вследствие разрушения передней поверхности. Контур кариозной полости, симулирующий грыжу диска, размыт. Межпозвонковая щель сужена.
На томограммах — типичная каверна, иногда с секвестром. Паравертебральные ткани уплотнены, с течением времени уплотнение всегда нарастает, а деструкция в позвонке увеличивается, наступает контактное разрушение соседнего позвонка.
Особенности заживления патологических переломов определяются характером основного процесса, при котором возник перелом, а также его локализацией.
– Также рекомендуем “Патологическое заживление переломов. Ложный сустав – псевдоартроз”
Более половины огнестрельных ранений конечностей составляют ранения мягких тканей, которые характеризуются разной степени
повреждением кожи, мышц, фасций и сухожилий. Большей частью они не представляют непосредственной угрозы для жизни и при правильном лечении имеют благоприятный прогноз в плане восстаноапения боеспособности. При
ранениях могут возникать
повреждения мягких тканей, с отслойкой кожи, с размозжением и дефектами тканей, которые относятся к травмам средней и тяжелой степени и, как правило, нуждаются в длительном лечении. Лечение огнестрельных ранений мягких тканей заключается в первичной хирургической обработке (в показанных случаях) или туалете ран.
Значительную часть раненых этой группы составляют легкораненые.
Огнестрельные ранения с переломами костей конечностей встречаются примерно в половине случаев огнестрельных ранений конечностей (30–35% в структуре всей боевой хирургической травмы).
на две группы; 1) неполные (дырчатые, краевые); 2) полные: поперечные, продольные, косые, оскольчатые (крупнооскольчатые, мелкооскольчатые, раздробленные).
При оскольчатых переломах, наиболее типичных для огнестрельных ранений, могут наблюдаться первичные дефекты костной ткани. Зоны поражения костного мозга в виде сплошной геморрагической инфильтрации, сливных и точечных кровоизлияний и отдельных жировых некрозов, в зависимости от вида и скорости ранящего снаряда, могут распространяться на значительном протяжении в обе стороны от очага непосредственного повреждения. Сложный ход раневого канала при огнестрельных переломах,
повреждения, наносимые свободными костными фрагментами как вторичными ранящими снарядами создают благоприятные условия для развития раневой инфекции.
В диагностике огнестрельных переломов следует ориентироваться на наличие типичных клинических признаков перелома (деформация, укорочение конечности, патологическая подвижность, костная
, болезненность при осевой нагрузке), иногда в ране видны
отломки. Рентгенологическое исследование позволяет получить точное представление о виде перелома, характере смещения отломков, наличии инородных тел (рис. 1).

Рис. 1. Рентгенограмма крупнооскольчатого огнестрельного перелома правой плечевой кости
Лечение огнестрельных ранений конечностей с переломами костей заключается в первичной хирургической обработке ран (по показаниям) и последующей лечебной иммобилизации. Эти два компонента лечения тесно взаимосвязаны, а методика их реализации определяется мед
раны включает в себя широкое рассечение и иссечение поврежденных тканей с удалением всех свободно лежащих (не связанных с мягкими тканями) костных отломков. Рана оставляется зияющей для обеспечения хорошего оттока отделяемого. Эта техника первичной
обработки огнестрельных переломов сложилась в годы
войн при поздней эвакуации раненых и высоком риске анаэробной инфекции, с учетом возможностей, применявшихся тогда методов лечебной иммобилизации — скелетного вытяжения и гипсовой повязки. Функциональные результаты такого лечения зачастую были
. Замедленная консолидация и несращение переломов, значительное укорочение конечности, тугоподвижность суставов, остеомиелит встречались у многих раненых. Высокой была и частота первичных ампутаций конечностей, особенно при огнестрельных
переломах (до 40–50%).
При значительном изменении условий оказания помощи раненым во время локальной войны в Афганистане 1979-1989 гг. (
, направленной на улучшение функциональных результатов
переломов, ориентированы только на специализированную помощь и сводятся к следующему:
1. Не показана первичная хирургическая обработка огнестрельных переломов без значительного смещения отломков, с точечными (до 1 см) ранами мягких тканей, без кровотечения и напряженных гематом. Альтернативой ей является иммобилизация перелома аппаратом
дренированием в послеоперационном
2. В ходе первичной хирургической обработки при огнестрельных переломах максимально сохраняется костная ткань, удаляются только мелкие свободно лежащие костные осколки.
3. При сберегательной хирургической обработке оскольчатых
с обширным повреждением мягких тканей осуществляется
чрескостный внеочаговый остеосинтез по Илизарову как ее
этап. Операция выполняется подготовленным
с использованием специальных приспособлении для репозиции перелома (ортопедический стол или репонирующие приставки).
4. Обязательным элементом хирургической обработки является
. Осуществляется местное воздействие на область раны (
и внутрикостные новокаиновые блокады с антибиотиками, длительные внутриартериальные инфузии и др.).
5. Рана после выполнения первичной хирургической обработки
первичным швом с налаживанием
В случае необходимости выполнения первичной хирургической обработки при огнестрельных переломах длинных трубчатых костей на этапе оказания квалифицированной медицинской помощи, показания и методика операции должны быть стандартными, а обработанная рана оставляется открытой. В завершение вмешательства целесообразно осуществлять лечебно-транспортную иммобилизацию.
Под лечебно-транспортной иммобилизацией переломов длинных костей понимают временную иммобилизацию костных отломков в
режиме (т. е без тщательной репозиции) стержневыми
внешней фиксации (рис. 2), либо спицевыми аппаратами упрощенной конструкции. Основное предназначение лечебно-транспортной иммобилизации в
транспортировки раненого на следующий этап эвакуации,
развития травматического шока, профилактика раневой инфекции и создание благоприятных условий для заживления раны. Вторым показанием к лечебно-транспортной иммобилизации являются тяжелые сочетанные ранения и травмы, когда временная жесткая и
иммобилизация переломов позволяет сделать раненого мобильным, предупреждает развитие жизнеугрожающих осложнений травм (респираторного
, жировой эмболии и др.).

Рис. 2. Лечебно-транспортная иммобилизация перелома правой бедренной кости аппаратом КСТ-1
Среди методов лечебной иммобилизации огнестрельных переломов костей конечностей основным остается гипсовая повязка (может использоваться у 70–80% раненых с переломами).
Внеочаговый чрескостный остеосинтез аппаратами внешней фиксации является методом выбора при оскольчатых переломах длинных трубчатых костей (бедро, голень, плечо), особенно с обширным повреждением мягких тканей. Для внеочагового остеоспптеза применяются как спицевые аппараты Илизарова (рис. 3), так и стержневые одно- или двухплоскостные аппараты разных систем, а также их комбинации. Спицевые аппараты имеют больше функциональных возможностей и используются до завершения лечения. Стержневые аппараты более просты в использовании, не требуют дополнительных приспособлений для их наложения, а продолжительность остеосинтеза не превышает 15–20 мин; слабой их стороной является недостаточная жесткость фиксации, что требует дополнительной иммобилизации при нагрузке на конечность.

Рис. 3. Остеосинтез голени аппаратом Г.А. Илизарова
В настоящее время
иммобилизацию любых переломов длинных трубчатых костей и костей таза (рис. 4).


Рис. 4. Применение аппарата КСТ-1
а — при переломах костей голени,
б — при сочетанной травме таза и множественных переломах нижних конечностей
Скелетное вытяжение при огнестрельных переломах применяется в настоящее время только как временный метод обездвижения отломков. После подготовки (заживление раны, устранение осложнений,
фиброзной мозоли в зоне перелома, улучшение общего состояния и др.) его заменяют методами окончательной лечебной иммобилизации. Все виды внутреннего остеосинтеза при огнестрельных переломах строго противопоказаны
угрозы инфекционных осложнении.
или накостный остеоситез с применением конструкций из табельного набора „Остеосинтез“ применяется при неогнестрельных
костей и у отдельных раненых с огнестрельными переломами после неосложненного заживления раны и на фоне удовлетворительного общего состояния.
Огнестрельные ранения конечностей с повреждением крупных суставов (плечевого, локтевого, тазобедренного, коленного) могут быть проникающими и непроникающими в полость сустава.
Диагностика проникающего ранения не представляет трудностей при наличии большой раны в области сустава с истечением из нее
жидкости и обнаружении в ране суставных концов кости. В остальных случаях следует учитывать такие клинические признаки повреждения сустава, как сглаженность его контуров и увеличение в объеме, болезненность при пальпации и движениях, флюктуация при гемартрозе, деформация при тяжелых костных повреждениях и вывихах. Часто решающая роль в диагностике ранений суставов принадлежит рентгенологическому исследованию.
По степени повреждения мягких тканей и костей огнестрельные ранения с повреждением крупных суставов делятся на три группы что и определяет методику хирургического лечения:
1) точечные внутрисуставные ранения мягких тканей без повреждения кости не требующие хирургической обработки (этим раненым производится только пункция сустава),
2) внутрисуставные ранения мягких тканей с незначительными
кости, требующие хирургической обработки (выполняется артротомия, хирургическая обработка раны),
3) ранения суставов с обширным дефектом мягких тканей со
повреждением костей (производится артротомия и резекция сустава).
Конечности при повреждениях крупных суставов обездвиживаются гипсовыми повязками (торакобрахиальной, тазобедренной) или
аппаратами чрескостной фиксации.
Огнестрельные ранения конечностей с повреждением кисти. Повреждения кисти представляют особую группу по причине своей многочисленности (достигают 15–20% среди боевых травм конечностей),
анатомического строения и функциональной значимости как органа.
Огнестрельные ранения с повреждением кисти по классификации Е. В. Усольцевой, делятся на 3 группы:
1) ограниченные, с повреждением части пальцев или области тенара, либо гипотенара,
2) обширные, захватывающие целый отдел (пальцы, пясть, запястье) или часть двух отделов кисти с сохранением лишь простейших видов
3) разрушения кисти, при которых она утрачивает свое значение как орган.
Первичная хирургическая обработка огнестрельных ран кисти
к остановке кровотечения, отсечению только явно
тканей, декомпрессии кисти путем пересечения карпальной связки, инфильтрации окружности раны раствором антибиотиков. Благодаря
кровоснабжению кисти выживают даже на вид значительно
ткани. Операцию следует начинать и завершать обильным промыванием раны антисептиками, что позволяет удалить инородные тела, обрывки тканей, свертки крови. Сухожилия восстанавливаются или во время первичной хирургической обработки раны кисти, или во время одной из повторных первичных хирургических обработок перед
отсроченного первичного шва. Рана дренируется резиновыми
и пластиковыми трубками. Для предупреждения раневой инфекции накладывают повязку с сорбентами или антисептическим раствором. Обеспечивается качественная иммобилизация, лучшим
является аппаратная внешняя фиксация. Образовавшиеся участки некроза иссекаются во время повторной хирургической обработки с элементами реконструктивной хирургии кисти.
Огнестрельные ранения конечностей с повреждением стопы. По тяжести повреждения выделяются ограниченные, обширные ранения и разрушения (отрывы) столы. Наиболее тяжелые ранения стоп возникают при воздействии противопехотных мин.
При первичной хирургической обработке ранений стопы очень важна тщательная механическая очистка тканей с промыванием антисептиками, выполнение полной декомпрессии тканей стопы с обязательным рассечением фасций стопы и сухожильного растяжения в нижней трети голени. Первичный шов ран стопы категорически запрещен. Лучшие функциональные результаты лечения тяжелых огнестрельных и взрывных ранений стопы при завершении хирургической обработки достигаются наложением аппарата Илизарова. Учитывая важность анатомических образований стопы для сохранения опорной функции, целесообразно применять двухэтапную хирургическую обработку ран (как при ранениях кисти). Поскольку стопа имеет плохое кровоснабжение в отличие от кисти, важное значение в лечении имеют жесткая иммобилизация стопы аппаратом внешней фиксации и регионарные (виутрикостные, лучше — внутрпартериальные) инфузии средств, улучшающих кровообращение, антибиотиков, ингибиторов ферментов, глюкокортикоидных гормонов.
Опубликовал Константин Моканов
При лечении огнестрельных переломов костей широко применяют консервативные методы обездвиживания отломков (гипсовая повязка, репозиция и гипсовая повязка, скелетное вытяжение, лечебные шины и др.). Только при неэффективности или невозможности их применения прибегают к методам внутреннего металлического или чрескостного остеосинтеза аппаратами. Чрескостный остеосинтез на этапе специализированной помощи может найти применение в 20% случаев огнестрельных ранений длинных трубчатых костей и суставов. К этому методу особенно часто прибегают при наличии гнойных осложнений.
Перед травматологом-ортопедом стоит задача общего лечения раненого, лечение огнестрельного перелома и проведения эффективных мероприятий по предупреждению или лечению инфекционных осложнений. Поэтому лечение раненых с огнестрельными переломами костей конечностей должно включать следующий комплекс мероприятий:
1) общее лечение пострадавшего; возмещение кровопотери, профилактика и лечение шока;
2) первичная или повторная хирургическая обработка раны с элементами восстановительной хирургии;
3) шов магистральных сосудов и нервов;
4) профилактика и лечение инфекционных осложнений;
5) репозиция и обездвиживание отломков с коррекцией их положения, а при необходимости и восстановление длины сегмента.
Разумеется, в зависимости от общего состояния раненого, вида перелома и осложнений осуществляют различный объем специализированной помощи.
Применение чрескостной фиксации аппаратами проводят при:
1) раздробленных, многооскольчатых переломах длинных трубчатых костей, когда другие методы фиксации неэффективны;
2) огнестрельных ранениях с дефектом на протяжении костей;
3) огнестрельных переломах длинных трубчатых костей, осложненных нагноением или остеомиелитом;
4) внутри- и околосуставных тяжелых раздробленных переломах костей.
Наиболее часто метод находит применение при огнестрельных переломах костей голени, в нижней трети бедра и реже — на более высоких его уровнях, плече и совсем редко — на предплечье.
При наложении аппарата спицы проводят через нетравмированные участки конечности, а также вне зоны расположения гнойных очагов, ран, свищей и затеков.
Читайте также:


