Олигоартрит при ревматоидном артрите

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Олигоартрит - воспаление 2-3 суставов - характерен для большого числа заболеваний. Для подтверждения воспалительной природы олигоартрита решающее значение имеет исследование ликвора с обнаружением высокого цитоза (>1000 в 1 мкл), а также отсутствие рентгенологических изменений, характерных для различных невоспалительных заболеваний суставов (остеоартроз, ишемический некроз костей). Рентгенологические изменения, характерные для олигоартрита, развиваются медленно, в течение месяцев, первым из них появляется околосуставной остеопороз. Исключение составляют только гнойные артриты (околосуставной остеопороз и признаки деструкции хряща в виде сужения суставной щели могут появляться уже через несколько дней).

[1], [2], [3], [4], [5], [6], [7], [8]
Что вызывает олигоартрит?
К числу неинфекционных заболеваний, которые всегда или в отдельных случаях сопровождаются лихорадкой, относят болезнь Стилла, реактивный олигоартрит, микрокристаллические артриты (подагра и болезнь отложения кристаллов пирофосфата кальция). РА, ОРЛ, а также онкологические заболевания, протекающие с паранеопластическими проявлениями в виде олигоартрита.
Основное дифференциально-диагностическое значение имеют своеобразная сыпь (незудящая, преимущественно пятнистая, цвета семги, возникает на пике лихорадки), значительный лейкоцитоз и периферической крови и спинномозговой жидкости, высокая концентрация ферритина и нормальный уровень прокальцитонина в крови.

[9], [10], [11], [12], [13], [14], [15], [16]
Характерны чёткая хронологическая связь (в пределах 1-3 недель) с клинически выраженной острой кишечной или урогенитальной инфекцией (вызываемой преимущественно Сhlmydia trachomatis); несимметричный олигоартрит крупных и средних суставов ног; энтезит; дактилит; иногда также сакроилеит, спондилит, кератодермия, конъюнктивит. В ряде случаев лихорадкой может сопровождаться и олигоартрит, развивающийся при других серонегативных спондилоартритах (псориатический артрит, АС, олигоартрит при хронических воспалительных заболеваниях кишечника).
Олигоартрит (преимущественно суставов нижних конечностей), как правило, не является первым проявлением подагры. У таких больных в анамнезе обычно имеются указания на рецидивирующие острые моноартриты. Основное диагностическое значение имеет обнаружение кристаллов уратов в ликворе.
Пирофосфатная подагра, псевдоподагра, хондрокальциноз. Развивается преимущественно у пожилых людей. Может провоцироваться интеркуррентной инфекцией, травмой, операцией. Как правило, вовлекаются коленные суставы. Характерен хондрокальциноз как клинически пораженных, так и других суставов (кальцификация менисков и суставного хряща). Диагноз подтверждается обнаружением кристаллов пирофосфата кальцин дигидрата в ликворе.
Олигоартрит, сопровождающийся лихорадкой, более характерен для серонегативного варианта заболевания.
Диагностическое значение имеют хронологическая связь с острой ангиной, фарингитом и/или скарлатиной, очень сильная боль в суставах, мигрирующий характер артрита, признаки поражения сердца и обнаружение серологических маркёров острой стрептококковой инфекции. Возможен также постстрептококковый олигоартрит, не сопровождающийся поражением сердца.

[17], [18], [19], [20], [21], [22], [23], [24], [25]
У взрослых олигоартрит закономерно наблюдают при остром лейкозе, хроническом лимфолейкозе и некоторых видах лимфом (ангиоиммуиобластная лимфоаденопатия). Настораживать н отношении гематологических и лимфатических опухолей должны еле дующие симптомы: генерализованное увеличение лимфатических узлов, печени и селезёнки, стойкие изменения в периферической крови (анемии, гиперлейкоцитоз со сдвигом в лейкоцитарной формуле влево до незрелых форм, лейкопения, панцитопения).
Ценное, хотя не абсолютное значение для разграничения бактериальных инфекций, протекающих с олигоартритом (кроме туберкулёза), и неинфекционных артритов, сопровождающихся лихорадкой, имеют результаты определения прокальцитонина и крови, повышение уровня прокальцитонина более 0,5 пг/мл с большой вероятностью указывает на бактериальную инфекцию. Отрицательный результат этого теста не исключает диагноза инфекции.
У большинства больных и конечном счете диагностируют заболевание из группы серонегативных спондилоартритов или ревматоидный артрит.
Для заболеваний из группы серонегативных спондилоартритов характерны преимущественно несимметричное поражение крупных и средних суставов ног, а также дополнительные признаки, как энтезиты (особенно пяточных областей), артрит дистальных межфаланговых суставов кистей, дактилит (олигоартрит в сочетании с теносиновитом). поражение грудинорёберных сочленений, сакроилеит, спондилит, передний увеит, аортит, недостаточность аортального клапана, нарушения атриовентрикулярной проводимости, псориаз кожи и ногтей, обнаружение НLА-В27, признаки болезни Крона или неспецифического язвенного колита, наличие болезней этой группы у прямых родственников. Чаще всего из этой группы заболеваний хронический олигоартрит отмечается у больных псориазом. При подозрении па спондилоартрит, вне зависимости от клинических проявлений, показано рентгенологическое исследование крестцово-подвздошных суставов.
При ревматоидном артрите поражение 1-3 суставов обычно является только относительно кратковременной фазой заболевания. Со временем (как правило, в течение первого года болезни) присоединяется воспаление других суставов, в том числе мелких суставов кистей и стоп.
Как распознается олигоартрит?
Для уточнения нозологического диагноза олигоартрита основное значение имеют анамнез и выявление изменений со стороны других органов и систем, характерных для различных ревматических, эндокринных, метаболических и других болезней.
В целом, диагностическое значение биопсии синовиальной оболочки невелико. Как правило, обычное морфологическое исследование не даёт больше информации, чем полноценное исследование ликвора. Лишь в редких случаях и подчас только с использованием специальных окрасок с помощью биопсии синовиальной оболочки удаётся установить ранее неясный диагноз, например, при гранулематозных болезнях (саркоидоз, туберкулёз), гемохроматозе (окраска на железо по Перльсу), болезни Уипла (окраска йодным реактивом Шиффа), амилоидозе (окраска конго красным). Как было показано, исследование спинномозговой жидкости более информативно при микрокристаллических артритах, остеоартрозе, а биопсия синовии (в условиях артроскопии) - при синовиальном хондроматозе и гемангиоме синовиальной оболочки. Тем не менее следует отметить, что биопсия синовиальной оболочки всегда желательна при подозрении на заболевания суставов, характеризующиеся специфическими морфологическими изменениями (туберкулёз, саркоидоз, амилоидоз), когда не удаётся подтвердить диагноз менее инвазивными методами. Кроме того, биопсия синовиальной оболочки с последующим микробиологическим исследованием показана и в случаях, когда предполагают инфекционное поражение сустава как при остром гнойном, так и при хроническом негнойном артрите, например при болезни Уипла, грибковых олигоартритах и др.
Для выяснения причин олигоартрита и уточнения состояния поражённых суставов рентгенография проводится в обязательном порядке. Каких-либо рентгенологических признаков, патогномоничных для отдельных заболеваний суставов, не существует, но могут быть установлены изменения, не противоречащие или противоречащие воспалительному поражению суставов либо направляющие диагностику в правильном направлении.
- Гнойный олигоартрит: быстрое (в первые недели) развитие околосуставного остеопороза и сужение суставной щели.
- Олигоартрит хронический негнойный: для РА типична следующая очерёдность развития рентгенологических изменений: околосуставной остеопороз —> сужение щели —> краевые кисты и эрозии. Отклонения от этой последовательности (например, отсутствие околосуставного остеопороза при наличии сужения суставной щели) нужно рассматривать как противоречие этому диагнозу.
- Олигоартрит периферических суставов при снондилоартритах: возможно отсутствие околосуставного остеопороза, могут отмечаться очаговая пролиферация копной ткани (вокруг эрозий, в местах прикрепления капсулы и сухожилий), периостит метафизов или диафизов.
- Псориатический олигоартрит: типичны внутрисуставной и внесуставной остеолиз, разнонаправленные подвывихи костей; характерна деструкции дистальных межфаланговых суставов кистей.
- Подагрический олигоартрит: в случае хронического артрита возможны внутрикостные кисты и краевые эрозии как в сочленяющихся отделах костей, так и около сустава; околосуставной остеопороз редок; изменении чаще всего обнаруживают в суставах больших пальцев стоп.
- Болезнь отложения кристаллов пирофосфата кальция: типичны хондрокальциноз (менисков, суставного хряща), признаки вторичного остеоартроза в сочетании с околосуставным остеопорозом; наиболее постоянно хондрокальциноз локализуется в коленных суставах, треугольном хряще в лучезапястных суставах и хряще лонного сочленения.
Основная роль УЗИ суставов в диагностике и дифференциальной диагностике олигоартрита состоит в уточнении состояния сочленений, труднодоступных непосредственному обследованию (плечевые и тазобедренные). Метод позволяет оценить наличие выпота в полости сустава, выявить патологию сухожилий, прикрепляющихся в области сустава (разрывы, теносиновит) и глубоко расположенных сумок (бурсит).
Рентгеновская КТ позволяет уточнить состояние в основном костных структур суставов. Особенно ценно это исследование для диагностики тех заболеваний суставов, при которых первичные изменения локализуются в костной ткани (туберкулёз, септический олигоартрит вследствие остеомиелита), а также для дифференциальной диагностики олигоартрита с опухолями костей (например, с остеоидной остеомой).
МРТ, в отличие от рентгеновской КТ, наиболее информативна для визуализации состояния мягких тканей (хрящ, мениски, внутрисуставные связки, синовиальная оболочка, сухожилия, синовиальные сумки). Кроме того, МРТ позволяет выявить отёк костного мозга. В связи с этим её применяют для ранней диагностики остеоартроза, других заболеваний, основу которых составляет патология суставного хряща, ишемических некрозов костей, скрыто протекающих переломов костей (стресс-переломов), сакроилеита, для выявлении травматической патологии менисков и крестовидных связок коленного сустава, патологии околосуставных мягких тканей.
Сцинтиграфия скелета с использованием бисфосфонатов, меченных технецием-99m, позволяет выявить зоны костной ткани, в которых усилен метаболизм (повышенное накопление радионуклида). Кроме того, данный радиофармпрепарат накапливается в тех тканях сустава, где усилен кровоток (например, в синовиальной оболочке при артритах). Данный метод вследствие очень высокой чувствительности и низкой специфичности применяется в основном для получения предварительных сведений о локализации патологического процесса. Характер же выявленных изменений обычно требует дальнейшего уточнения с помощью томографических методов исследования.
Ревматоидный артрит – тяжелое, с трудом поддающееся лечению заболевание. Причины развития его установлены не полностью, тем не менее, при проведении правильно назначенного комплексного лечения качество жизни пациента может быть вполне удовлетворительным. Но это при условии неукоснительного выполнения больным всех рекомендаций лечащего врача.
Что такое ревматоидный артрит
Ревматоидный артрит (РА) – хроническое системное прогрессирующее заболевание, проявляющееся в виде воспаления в основном мелких суставов. Связано оно не с инфекцией, а с поломкой иммунной системы. Поражается соединительная ткань, поэтому данное заболевание называется системным. Патологический процесс часто распространяется и внутренние органы (сердце, сосуды, почки) – это внесуставные проявления болезни.
Всего в мире ревматоидным артритом болеет около 1% населения. Заболеть можно в любом возрасте, но чаще это случается в 35 – 55 лет у женщин и немного позже (в 40 – 60 лет) у мужчин. Ревматоидный артрит у женщины диагностируют в три раза чаще, чем мужчины.
Причины
Точные причины начала данного заболевания не установлены. Но известны основные причинные факторы:
- Наследственная предрасположенность – встречаются случаи семейных заболеваний.
- Влияние внутренних (эндогенных) факторов – у большинства больных женщин и мужчин отмечается низкий уровень мужских половых гормонов; научно подтверждено, что после использования оральных контрацептивов (ОК) риск развития болезни снижается.
- Влияние факторов внешней среды (экзогенных). Возбудители инфекции запускают аутоиммунную реакцию – аллергию на собственные ткани организма. Это связано с тем, что некоторые инфекционные возбудители имеют в составе своих клеток белки, схожие с белками тканей человека. При попадании этих возбудителей в организм иммунная система вырабатывает антитела (IgG), которые по неизвестной науке причине становятся антигенами (чужеродными для организма веществами). На них вырабатываются новые антитела IgM, IgA, IgG (ревматоидные факторы), уничтожающие их. Нарастание количества антител сопровождается усилением воспаления. Некоторые возбудители выделяют вещества, способствующие разрастанию суставной синовиальной оболочки и ферменты, повреждающие ткани.
В результате целого комплекса причин клетки синовиальной оболочки начинают выделять воспалительные цитокины – белковые молекулы, инициирующие и поддерживающие воспаление. Развивается длительно протекающий воспалительный процесс, происходит разрушение хрящевой и костной суставной ткани, деформация конечности. Хрящевая ткань заменяется соединительной, появляются костные разрастания, нарушается функция сустава. Очень часто причиной развивающегося аутоиммунного поражения суставов является герпетическая инфекция – вирусы простого герпеса 1, 2 типа, цитомегаловирус, вирус Эпштейна – Барр (вызывает мононуклеоз) и другие возбудители, например, микоплазмы.
Предрасполагающие (запускающие, триггерные) факторы:
- травмы, заболевания суставов;
- переохлаждения, постоянное пребывание в сыром помещении или в сыром климате;
- нервные перенапряжения, стрессы;
- имеет значение наличие хронических очагов инфекции – тонзиллиты, кариозные зубы, любые инфекционно-воспалительные процессы;
- прием некоторых лекарств с мутагенными свойствами.
Симптомы
Заболевание протекает волнообразно, в виде периодов обострений (рецидивов) и ремиссий.
Начало в большинстве случаев подострое и имеет связь с перенесенной инфекцией, переохлаждением, травмой или нервным перенапряжением, беременностью, родами.
Одновременно появляются незначительно выраженные боли в пораженных суставах, сначала преходящие, а затем постоянные. Еще один из первых симптомов, на который стоит обратить внимание, - легкая припухлость в суставной области. Она может проходить в течение дня, но затем становится постоянной.
В большинстве случаев при ревматоидном артрите поражается сначала небольшое количество суставов стоп и кистей. На ранней стадии могут также поражаться коленные суставы. Поражения симметричны. При подостром течении первые признаки нарушений появляются через несколько недель, при медленном, хроническом – через несколько месяцев.
Острое начало, высокая активность патологического процесса и системные проявления характерны для ювенильного ревматоидного артрита у детей и подростков. Он может начинаться с высокой температуры, изначального поражения сразу нескольких суставов и признаков поражения внутренних органов.
Ревматоидный артрит сопровождается признаками общей интоксикации. Это слабость, недомогание, небольшое повышение температуры тела, головные боли. Нарушается аппетит, больной теряет массу тела.
Суставной синдром. Поражаются сначала мелкие суставы кисти (число их увеличивается), а затем и крупные суставы (плечевые, коленные). Они опухают, становятся очень болезненными, постепенно теряют свою функцию, обездвиживаются. Длительное обездвиживание приводит к выраженной атрофии (уменьшению в объеме) мышц. Ревматоидный артрит характеризуется также тем, что поражения разных суставов могут быть неодинаковыми: в одних могут преобладать признаки воспаления (отек), в других – пролиферации (разрастания соединительной ткани с деформацией и нарушением функции).
Появляются подкожные ревматоидные узелки – небольшие, умеренно плотные, безболезненные образования, располагающиеся на поверхности тела, чаще всего на коже локтей.
Поражается периферическая нервная система. Из-за поражения нервов больные ощущают онемение, жжение, зябкость в конечностях.
При ревматоидном васкулите происходит поражение различных мелких и частично средних кровеносных сосудов. Часто это проявляется в виде точечных очагов некроза в области ногтей или безболезненных язв в области голени. Иногда васкулит может проявляться в виде микроинфарктов.
При частых обострениях и прогрессировании ревматоидного артрита происходит поражение внутренних органов - сердца (эндокардит), почек (нефрит), легких (узелковое поражение легочной ткани) и т.д.
К врачу следует обращаться при появлении следующих симптомов:
- Болей в суставах, легкой скованности движений по утрам, если:
- кто-то из близких родственников болеет ревматоидным артритом;
- вы недавно перенесли какое-то инфекционно-воспалительное заболевание (ОРВИ, ангину), затяжной стресс или просто переохладились;
- вы проживаете в холодной сырой местности.
- Небольшого повышения температуры, недомогания, снижения аппетита, потери массы тела, сопровождающихся легкой утренней скованностью движений.
Локализации процесса
При ревматоидном артрите вначале обычно поражаются мелкие суставы кистей, пальцев рук и стоп. Внешний вид верхних х конечностей:
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Внешний вид нижних конечностей:
- пальцы стоп приобретают молоточковидную форму;
- подвывихи мелких суставов приводят к развитию плоскостопия;
- для ревматоидной стопы характерно также вальгусное (кнаружи) отклонение стопы, связанное с поражением голеностопа;
- при поражении коленных суставов появляется сгибательная контрактура (неподвижность).
Тазобедренные суставы поражаются редко.
Стадии ревматоидного артрита
Ревматоидный артрит протекает в три стадии:
- Начальная, воспаления– поражение синовиальных сумок сопровождается болями, отеком околосуставных тканей.
- Прогрессирующая, пролиферации – быстрое деление клеток синовиальной оболочки, приводящее к ее уплотнению.
- Завершающая, деформации – при длительном течении воспаленные клетки начинают выделять фермент, разрушающий хрящевую и костную ткань, что приводит к изменению суставной формы и тяжелому нарушению их функции.
По длительности течения выделяют следующие стадии ревматоидного артрита:
- очень ранняя – до полугода;
- ранняя – от полугода до года;
- развернутая – до 2-х лет;
- поздняя – после 2-х лет.
- Околосуставной остеопороз – разрежение, истончение костной ткани;
- Сужение суставной щели и единичные эрозии на хрящевой суставной поверхности;
- Множественные глубокие эрозии суставных хрящей и костей;
- Присоединяется анкилоз - неподвижность сустава из-за сращения суставных поверхностей.
Стадии ревматоидного артрита
Существует несколько типов классификаций ревматоидного артрита по разным критериям.
По клинико-анатомическим признакам выделяют следующие формы ревматоидного артрита:
- суставная форма;
- суставно-висцеральная (системная) – поражаются не только суставы, но и внутренние органы;
- ювенильная форма – развивается у детей до 16 лет, характеризуется острым началом, лихорадкой и выраженными внесуставными проявлениями.
- медленнопрогрессирующий РА – самая частая форма, может продолжаться годами;
- быстропрогрессирующий РА – характеризуется злокачественным течением;
- без признаков прогрессирования – встречается редко.
По иммунологическим признакам:
- Наличие или отсутствие содержания в крови ревматоидного фактора (РФ) – антител к собственному иммуноглобулину G:
- серопозитивные – РФ обнаружен;
- серонегативные – РФ не обнаружен.
- Наличие или отсутствие в крови антител к циклическому цитрулинсодержащему пептиду – анти-ЦЦП или АЦЦП (цитрулин – продукт обмена, в норме полностью выводящийся из организма; при РА выделяются ферменты, встраивающие цитрулин в белки и превращающие его в чужеродный белок – антиген; на этот антиген иммунная система вырабатывает антитела):
- серопозитивные – АЦЦП обнаружен;
- серонегативные – АЦЦП не обнаружен.
Выделяют следующие критерии сохранности функций опорно-двигательного аппарата:
- Выполнение движений в полном объеме.
- Снижение двигательной активности. Появляются трудности, не позволяющие выполнять движения в полном объеме, особенно в профессиональной сфере.
- Нарушение подвижности, возможно только самообслуживание.
- Невозможны любые виды двигательной активности, в том числе самообслуживание.
Что будет, если не лечить
Если ревматоидный артрит не начать лечить своевременно, в дальнейшем он начнет быстро прогрессировать, что увеличивает риск развития возможных осложнений:
- деформации и утрата суставных функций, приводящие к инвалидности;
- изменению нервно-мышечной системы с нейропатиями и уменьшением объема мышц;
- поражению сердечно-сосудистой системы в виде васкулитов, эндокардитов, микроинфарктов;
- нарушениям со стороны почек с постепенным формированием хронической почечной недостаточности;
- поражениям органов зрения, в том числе язвенного характера;
- поражению плевры и легких - развитию плеврита и интерстициальной пневмонии;
- развитию анемии и системных тромбозов мелких кровеносных сосудов.
Диагностика
Диагноз ревматоидного артрита подтверждается данными дополнительного обследования. Диагностика ревматоидного артрита включает:
- Лабораторные исследования:
- общий анализ крови – выявляет воспалительный процесс (ускоряется СОЭ, изменяется число лейкоцитов);
- биохимия – позволяет уточнить причины воспаления и нарушения обменных процессов;
- иммунологические исследования – наличие или отсутствие специфических антител.
- Инструментальные исследования:
- рентгендиагностика – выявляет патологию суставов;
- компьютерная и магнитно-резонансная томография (КТ, МРТ) – позволяют провести оценку ранних суставных изменений;
- УЗИ – выявляет увеличение объема суставной жидкости и наличие участков некроза.
Как лечат ревматоидный артрит
Лечение ревматоидного артрита начинается с устранения воспаления и боли. Затем присоединяется комплексное лечение:
- диета;
- медикаментозная терапия (базисное лечение);
- средства народной медицины;
- физиотерапевтические процедуры;
- лечебная гимнастика и массаж;
- новые методики;
- хирургические методы лечения.
Питание при ревматоидном артрите должно быть регулярным и полноценным. В суточном рационе должны присутствовать продукты, богатые кальцием (творог, сыр, кефир), овощи, фрукты, овощные супы, нежирное мясо и рыба.
Из рациона должны быть исключены: концентрированные бульоны, овощи, богатые эфирными маслами (свежий лук, чеснок, редис), жирные, копченые, консервированные продукты, сладости, сдоба, сладкие газированные напитки. Должен быть полностью исключен прием алкоголя.
Это индивидуально подобранная терапия, включающая в себя применение нестероидных противовоспалительных препаратов (НПВП), глюкокортикоидных средств (ГКС), базисных препаратов и биологических агентов.
Чтобы облегчить состояние больного, лечение начинают с назначения НПВП. Современные лекарственные препараты этого ряда (нимесулид, целекоксиб, мелоксикам) снимают воспаление и боль в суставах, не вызывая выраженных побочных явлений, характерных для ранних НПВП (диклофенака и др.).
Если воспаление и боль носят выраженный характер и НПВП не помогают, назначают глюкокортикоидные гормоны (ГКС - преднизалон, дексаметазон, триамсинолон). Они быстро снимают отек, боль, устраняют повышенное содержание синовиальной жидкости, но имеют много побочных эффектов, поэтому их стараются назначать короткими курсами. Препараты этой группы назначают также для того, чтобы подавить разрастание синовиальной оболочки сустава. Иногда ГКС вводят в суставную полость. При сильных болях и воспалении ГКС назначают в виде пульс-терапии: внутривенно большими дозами на протяжении не более трех дней.
При тяжелом течении ревматоидного артрита назначают плазмаферез – очищение крови от антител. С этой же целью назначают сорбенты, например, Энтеросгель, очищающий организм от токсинов.
Препараты базисной терапии подавляют аутоиммунный воспалительный процесс и пролиферацию (размножение) клеток соединительной ткани, оказывающих разрушающее действие на суставы. Базисные средства действуют медленно, поэтому их назначают длительными курсами и подбирают индивидуально. Эффективные, проверенные временем базисные препараты метотрексат, сульфасалазин и лефлуномид (Арава). Последний препарат относится к новому поколению и имеет меньше побочных эффектов.
В последнее время для лечения ревматоидного артрита стали применять биологические агенты – антитела, цитокины и другие активные вещества, играющие значительную роль в иммунных реакциях. Одним из таких препаратов является ритуксимаб (Мабтера, Реддитукс). Активным действующим веществом препарата являются антитела мыши и человека, которые подавляют иммунные реакции. Назначение этого препарата позволяет реже назначать курсы комплексной медикаментозной терапии.
Народные средства при ревматоидном артрите применяют в основном наружно. Вот некоторые из них:
- кору вяза высушить, растереть в порошок, развести водой, разложить на салфетке над пораженной поверхностью в виде компресса на всю ночь; хорошо лечатся воспаление и боль;
- спиртовые растирания с экстрактами растений (корня лопуха, хмеля, цветков одуванчика, чабреца); в стеклянную банку помещают измельченные растения, заливают водкой, настаивают в темном месте 10 дней и используют как растирание.
Физиотерапевтические процедуры помогают быстрее избавить больного от воспаления и боли. С этой целью назначают:
- электрофорез с диклофенаком;
- фонофорез с дексаметазоном;
- аппликации с димексидом.
Хондропротекторы что это как выбрать, насколько они эффективны

Общие сведения
Ревматоидный артрит – это хроническая болезнь, которая имеет аутоиммунный характер. Ее природа состоит в системном воспалении соединительной ткани, при котором преимущественно поражаются суставы по типу прогрессирующего эрозивно-деструктивного полиартрита. Этиология болезни неясна. Среди населения данное заболевание наблюдается примерно у 0.5 — 1% людей.
Стадии ревматоидного артрита
Развитие ревматоидного артрита происходит постепенно. На первой стадии болезни у человека опухают синовиальные сумки, что провоцирует появление опухоли, болевых ощущений и нагрева вокруг суставов. На второй стадии развития ревматоидного артрита начинается очень быстрый процесс деления клеток, что в итоге приводит к уплотнению синовиальной оболочки. На третьей стадии болезни происходит высвобождение воспаленными клетками фермента, поражающего хрящи и кости. В итоге суставы, пораженные болезнью, деформируются, человек страдает от интенсивной боли и теряет двигательные функции.
Принято также выделять некоторые типы клинического течения ревматоидного артрита:
При классическом варианте заболевание прогрессирует медленно, при этом поражаются и мелкие, и крупные суставы.
При моно— или олигоартрите поражаются в основном крупные суставы, наиболее часто — коленные.
Если у больного развивается ревматоидный артрит с псевдосептическим синдромом, то имеет место лихорадка, потеря веса, озноб, гипергидроз, анемия и др. При этом признаки артрита не являются основными.
Кроме того, существуют и другие типы ревматоидного артрита: синдром Фелти, синдром Стилла, аллергосептический синдром, ревматоидный васкулит; и др.
Причины ревматоидного артрита
До сегодняшнего дня нет сведений о точеных причинах данного заболевания. Однако при лабораторных исследований больных ревматоитдным артритом наблюдается возросшее количество лейкоцитов в крови, а также скорость оседания эритроцитов, что свидетельствует об инфекционной природе данного недуга. Существует теория о том, что болезнь развивается как следствие нарушения иммунной системы у людей, имеющих к этому наследственную склонность. В итоге у человек проявляются так называемые иммунные комплексы, откладывающиеся в тканях организма. Это и становится причиной повреждения суставов. Впрочем, при лечении ревматоидного артрита с помощью антибиотиков эффекта не наблюдается, поэтому выше описанную теорию многие специалисты считают неправильной.
Данное заболевание в большинстве случаев чревато для человека инвалидностью, проявляющейся очень рано. Также существует риск летального исхода, который наступает вследствие осложнений инфекционного характера, а также почечной недостаточности.
Первые симптомы ревматоидного артрита проявляются в основном после сильных физических нагрузок, эмоционального перенапряжения, переутомления. Также развитие болезни возможно во время гормональных перестроек и действия на человеческий организм ряда неблагоприятных факторов.
Существует так называемая ревматологическая триада факторов, которые являются предрасполагающими для ревматоидного артрита.
Прежде всего, речь идет о предрасположенности генетического характера: в данном случае имеется в виду склонность к аутоиммунным реакциям.
Следующий фактор – инфекционный. Так, спровоцировать развитие ревматоидного артрита могут парамиксовирусы, гепатовирусы, герпесвирусы, а также ретровирусы.
Еще один важный фактор – пусковой. Это ряд состояний (переохлаждение, интоксикация организма, прием некоторых медикаментов, стрессовое состояние и т. д.), которые могут стать стартовыми для начала болезни.
Симптомы ревматоидного артрита
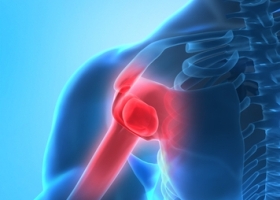
Изначально болезнь развивается медленно, симптомы ревматоидного артрита нарастают постепенно. Этот процесс может длиться по нескольку месяцев и даже лет, при этом острое развитие болезни имеет место гораздо реже.
В большинстве случаев (примерно две третьи) заболевание проявляется полиартритом, в остальных случаях у больного имеет место моно- или олигоартрит.
Как правило, развитие болезни начинается с воспалительных процессов в пястно-фаланговых суставах указательного и среднего пальцев рук. Соответственно, эти суставы заметно припухают. Параллельно очень часто наблюдается воспаление и припухание лучезапястных суставов.
Как правило, в большинстве случаев поражение суставов при ревматоидном артрите происходит симметрично. Так, при поражении суставов на одной руке, очень часто они поражаются и на другой конечности.
Иногда у больного также возникают продромальные клинические проявления. Это может быть периодическая преходящая боль, болевые ощущения, которые связаны с вегетативными расстройствами, погодными условиями.
Симптомы ревматоидного артрита параллельно проявляются также поражением мелких суставов стоп, которое происходит также симметрично. Поражение крупных суставов – коленных, плечевых, голеностопных, локтевых – происходит в более позднем периоде развития болезни. До таких проявлений могут пройти недели и даже месяцы. Впрочем, при некоторых видах ревматодиного артрита изначально поражаются именно крупные суставы, а воспаление мелких суставов происходит позже. Подобное течение болезни характерно для пожилых людей.
Часто у больных ревматоидным артритом под кожей проявляются ревматоидные узелки, которые являются очень плотными. Они имеют размер с горошину и появляются немного ниже от локтевого изгиба. Такие узелки могут быть единичными либо они возникают в большом количестве.
Кроме описанных выше симптомов ревматоидного артрита, у людей часто имеет место постоянная слабость, плохой сон и аппетит, иногда периодически их одолевают ознобы и незначительные подъемы температуры тела. Очень часто больные данным недугом за короткое время могут сильно похудеть.
В процессе активного развития заболевания, когда ревматоидный артрит входит в развернутую стадию, у человека проявляется стойкая деформация пальцев. Наиболее часто наблюдается так называемая ульнарная девиация, при которой происходит фиксация кистей и пальцев рук в неправильном положении, отклоняясь кнаружи. Человеку становится трудно сгибать и разгибать руки в запястьях. Параллельно происходит нарушение кровоснабжения, вследствие чего имеет место выраженная бледность кожи на кистях рук и на запястьях. Постепенно происходит атрофация мышц рук.
Болезнь продолжает развиваться, и патологические процессы распространяются и на другие суставы. При этом воспалительный процесс плечевых, локтевых и голеностопных суставов в основном бывает сравнительно легким. Однако при этом суставы становятся тугоподвижными, и больной вынужден ограничивать движения в суставе.
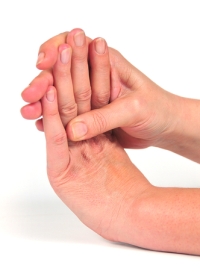
При поражении коленного сустава иногда в его полости накапливается много патологической жидкости, которая начинает растягивать суставную капсулу. Иногда, при тяжелых формах болезни, вследствие избытка жидкости киста разрывается, и жидкость поступает в ткани голени. В итоге развивается отек голени, человек страдает от очень резких болей. Со временем эти проявления проходят, но при последующем развитии воспаления в коленном суставе они могут повторяться.
Иногда воспаление распространяется также на позвоночные сочленения. Наиболее часто происходит воспаление шейного отдела позвоночника, что чревато появлением болей в затылке и шее. В данном случае грубой ошибкой будет лечение больных с помощью массажа, прогревания, мануальной терапии – это только усугубляет ситуацию, так как воспалительный процесс только усиливается.
Ревматоидный артрит протекает волнообразно. Ухудшение состояния человека чередуется с улучшением. Если не предпринять правильного лечения ревматоидного артрита, то страдания человека могут продолжаться на протяжении всей его жизни.
Диагностика ревматоидного артрита
Однако в большинстве случаев ввиду неспецифичности ранних симптомов ревматоидного артрита постановка диагноза происходит спустя длительное время после начала заболевания. Врач в процессе опроса, осмотра и изучения анамнеза определяет наличие общих симптомов, утренней скованности, ревматоидных узелков.
Существует также ряд диагностических критериев ревматоидного артрита, которые используют в процессе диагностики. Если у больного имеет место четыре и больше критериев из семи указанных, то можно предположить развитие ревматоидного артрита. Это следующие критерии:
— наличие скованности и тугоподвижности суставов по утрам, которые сохраняются более одного часа;
— наличие артрита, при котором поражаются не меньше трех групп суставов;
— артрит, при котором поражаются пястно-фаланговые, лучезапястные или проксимальные межфаланговые суставы;
— наличие поражение суставов одной группы с обеих сторон;
— присутствие ревматоидных узелков;
— присутствие ревматоидного фактора в сыворотке;
— типичные результаты рентгена.
В процессе реннтгеновского исследования определяется присутствие эрозий кости, а также выраженность разрушения хряща.
Лечение ревматоидного артрита

Лечение ревматоидного артрита подразумевает правильный подход к процессу в целом. Если в организме присутствует инфекция, больному назначают прием антибактериальных препаратов. Если внесуставные проявления не выражены ярко, для лечения (суставного синдрома нужно подобрать нестероидные противовоспалительные препараты. Также в суставы, в которых наблюдается выраженное воспаление, вводятся кортикостероидные средства. Также больным часто назначаются курсы плазмафереза.
При лечении ревматоидного артрита важно обратить особое внимание на профилактику остеопороза. В качестве мер подобной профилактики необходимо пополнить рацион питания продуктами, богатыми кальцием, животными белками. В то же время из рациона нужно исключить блюда с большим содержанием поваренной соли.
Кроме того, в комплексную терапию заболевания включают и лечебную физкультуру, которая способствует подвижности суставов.
Лечение ревматоидного артрита проводится и путем применения физиотерапевтических процедур, а также санаторно-курортного лечения. Однако подобные методы имеют эффект только при легкой форме ревматоидного артрита.
Излечение ревматоидного артрита происходит примерно в 20% случаев. Правильный подход к терапии и даже лечение ревматоидного артрита народными методами дают возможность значительно облегчить общее состояние больного.
В данном случае следует учесть, что лечение ревматоидного артрита народными средствами предполагает предварительное одобрение лечащего врача. К тому же больному следует настроиться на длительный процесс: лечение этой болезни продолжается иногда несколько лет, а поддерживающая терапия вообще может продолжаться постоянно.
Читайте также:


