Операции на артериях верхних конечностей
ОПЕРАТИВНАЯ ХИРУРГИЯ
КОНЕЧНОСТЕЙ
ОПЕРАЦИИ НА СОСУДАХ
Операции на артериальных, венозных и лимфатических сосудах составляют крупный раздел современной хирургии и во многих случаях бывают органосохраняющими. Вот почему каждый врач, а тем более начинающий хирург, должен быть вооружён знанием топографической анатомии кровеносных сосудов и основных оперативных приёмов, служащих для остановки кровотечения и восстановления кровоснабжения.
Современный этап развития сосудистой хирургии характеризуется широкими диагностическими возможностями, обусловленными появлением совершенной (селективной) вазографии с определением скорости, объёма кровотока и уровня окклюзии, применением ультразвуковых, радиоизотопных и томографических методов, а также разработкой различных видов и способов протезирования и шунтирования артерий и вен. Большим достижением следует считать развитие микрохирургии, позволяющей восстанавливать кровоток даже в сосудах диаметром 0,5—3 мм.
История сосудистой хирургии начинается с глубокой древности. С именами Антилуса и Филагриуса (III—IV века) связаны классические способы операций при аневризмах сосудов. Амб-руаз Паре в XVI веке первым произвёл перевязку артерий на протяжении. В 1719 г. Л. Гейстер предложил способ изолированной перевязки артерий и вен, а в 1793 г. Дешан сконструировал специальную иглу для проведения лигатуры под кровеносный сосуд, позже получившую название иглы Дешана. Первым хирургом, сшившим сосудистую стенку, был Хелоуэл (1759), а разработка современного сосудистого шва принадлежит французу А. Каррелю (1902).
ПЕРЕВЯЗКА СОСУДОВ
278 * ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о- Глава 4
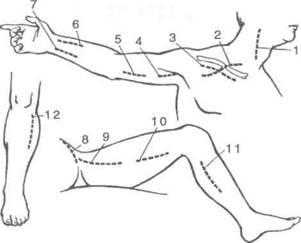
Рис. 4-1. Схема разрезов для перевязки артерий на протяжении.1 — общая сонная артерия, 2, 3 — подключичная артерия, 4 — подмышечная артерия, 5 — плечевая артерия, 6 — лучевая артерия, 7 — локтевая артерия, 8 — подвздошная артерия, 9,10 — бедренная артерия, 11,12 — задняя и передняя большеберцовая артерии. (Из: Комаров Б.Д. Неотложная хирургическая помощь при травмах. — М., 1984.)
При оперативных доступах к сосудам необходимо руководствоваться проекционными линиями (рис. 4-1).
При вскрытии влагалища сосуда изолируют артерию от сопутствующих вен. Со стороны промежутка между веной и артерией иглой Де-шана под вену подводят поочерёдно две лигатуры (центральную и периферическую) на расстоянии 1,5—2 см одна от другой (рис. 4-2). Между периферической и центральной лигатурами венозный сосуд пересекают, отступив 0,5 см от центральной.
При перевязке крупного артериального ствола сначала хирургическим узлом перевязывают центральный конец сосуда, потом — периферический. Затем на 0,5 см дистальнее централь-
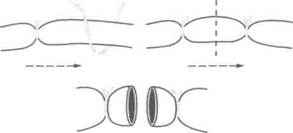
Рис. 4-2. Общие принципы перевязки венозных сосудов.
Стрелкой указано направление тока крови, пунктиром — место пересечения сосуда.
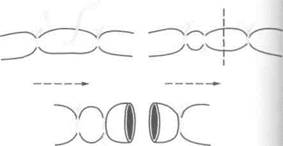
Рис. 4-3. Общие принципы перевязки крупных артериальных сосудов с прошиванием.Стрелкой указано направление тока крови, пунктиром — место пересечения сосуда.
После перевязки артериальный ствол пере-1 секают с целью прерывания симпатических нервов, проходящих в адвентиции сосуда, что I даёт эффект её десимпатизации. Эта манипу- | ляция создаёт лучшие условия для развития I коллатерального кровообращения.
Возможности восстановления кровообраще- I ния по окольным путям после перевязки круп- I ных артерий зависят от уровня перевязки этих ; сосудов и степени развития коллатерального I кровообращения. Коллатеральное кровообра- I щение осуществляется главным образом за счёт I существующих анастомозов между ветвями I различных артериальных стволов, тогда как I вновь образованные коллатерали начинают I функционировать только через 60—70 дней.
ОПЕРАЦИИ НА АРТЕРИЯХ
Среди болезней артерий, подлежащих хирур- I гическому лечению, можно выделить пять I основных групп.
1. Пороки развития и аномалии: коарктация I аорты, незаращение артериального (ботал- I лова) протока, комбинированные пороки I сердца и сосудов, сосудистые опухоли (те- I мангиомы).
2. Аортоартерииты: болезнь Такаясу, болезнь Рейно, облитерирующий эндартериит, тромб-ангиит (болезнь Бюргера).
3. Атеросклероз и его последствия: ИБС, ише-мическая болезнь мозга, гангрена конечно- ] стей, тромбозы и аневризмы артерий.
Оперативная хирургия конечностей ♦ 279
4. Травмы: ранения сосудов, травматические аневризмы.
5. Окклюзии: острые и хронические, эмболии и тромбозы.
И ПЕРЕВЯЗКА КРУПНЫХ СОСУДОВ
Обнажение и перевязка плечевой артерии (a. brachialis) на плече
Проекционная линия для обнажения плечевой артерии на протяжении плеча проходит от вершины подмышечной впадины по sulcus bicipitalis medialis до середины расстояния между сухожилием двуглавой мышцы плеча и внутренним надмыщелком плечевой кости (рис. 4-4).
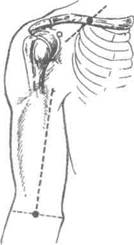
Рис. 4-4. Проекционная линия плечевой артерии.(Из: Калашников Р.Н., Недашковский Э.В., Журавлев А.Я. Практическое пособие по оперативной хирургии для анестезиологов и реаниматологов. — Архангельск, 1999.)
Перевязку a. brachialis необходимо проводить ниже уровня отхождения от неё a. profunda brachi. Коллатеральное кровообращение развивается между ветвями a. profunda brachii и a. collateralis ulnaris superior с возвратными ветвями лучевой и локтевой артерий (a. reccurens radialis и ulnaris).
Обнажение и перевязка плечевой артерии (a. brachialis) в локтевой ямке
Разрез для обнажения плечевой артерии в локтевой ямке проводят в средней трети проекционной линии, проведённой от точки, расположенной на 2 см выше внутреннего надмыщел-
Рис. 4-5. Проекционная линия для обнажения плечевой артерии в локтевой ямке.
ка плечевой кости, через середину локтевого сгиба к наружному краю предплечья (рис. 4-5).
Перевязка плечевой артерии в локтевой ямке редко приводит к расстройствам кровообращения предплечья, так как здесь хорошо развиты анастомозы между ветвями плечевой артерии и возвратными сосудами лучевой и локтевой артерий, образующие вокруг локтевого сустава rete cubiti.
Обнажение лучевой артерии (a. radialis)
Проекционная линия обнажения лучевой артерии проходит от медиального края сухожилия двуглавой мышцы плеча или середины локтевой ямки к пульсовой точке лучевой артерии или же к точке, расположенной на 0,5 см кнутри от шиловидного отростка лучевой кости (рис. 4-6).
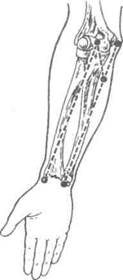
Рис. 4-6. Проекционные линии для обнажения лучевой и локтевой артерий на предплечье.(Из: Елизаровский СИ., Калашников Р.Н. Оперативная хирургия и топографическая анатомия. — М., 1967.)
280
Небольшое кровотечение на конечностях можно остановить возвышенным положением конечности, тампонадой раны марлей или давящей повязкой. Для временной остановки кровотечения при отсутствии перелома при-
Оперативная хирургия конечностей -О- 281
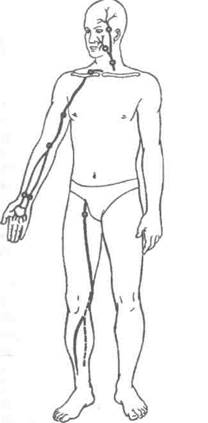
Рис. 4-9. Места пальцевого прижатия артерий.(Из: Комаров БД. Неотложная хирургическая помощь при травмах. — М., 1984.)
меняют максимальное сгибание конечности в суставе выше места ранения.
Пальцевым прижатием кровотечение может быть остановлено на короткий срок, и к нему прибегают лишь в экстренных случаях перед наложением зажимов на раненый сосуд.
Наложение резинового жгута производят выше места артериального кровотечения, преимущественно на плечо или на бедро. На кожу накладывают мягкую ткань во избежание излишней травмы. Жгут накладывают так, чтобы прекратилась пульсация артерий ниже места его наложения. Слишком слабое сдавление жгутом не достигает цели, чрезмерно тугое затягивание опасно, так как сдавливаются нервы и сосуды, вследствие чего в дальнейшем могут развиться параличи или пострадать интима сосуда, а это может повлечь за собой образование тромба и гангрены конечности. Наложение жгута применяют не только при кровотечениях, но и для профилактики кро-вопотери во время операции. Однако этот способ не следует применять для временной оста-
новки у пожилых с резко выраженным атеросклерозом и при воспалительных заболеваниях (разлитой гнойный процесс, лимфангииты, анаэробная инфекция). Жгут держат на конечности не более 1—2 ч. После наложения жгута под его туры фиксируют записку, в которой указывают время наложения жгута.
Однако в связи с быстрой утомляемостью пальцев и невозможностью глубокого прижатия артериальных стволов лучше использовать для временной остановки кровотечения резиновый жгут, предложенный в 1873 г. Эсмар-хом. Также возможно наложение на сосуд кровоостанавливающего зажима в ране.
Способы окончательной остановки кровотеченияразделяют на механические (наложение кровоостанавливающих зажимов и т.п.), физические (например, метод электрокоагуляции), химические (использование перекиси водорода, восковой пасты для остановки кровотечения из диплоических вен) и биологические (применение гемостатической губки, сальника и др.).
Оперативные вмешательствана крупных сосудах при их повреждении можно разделить на две группы. К первой группе относят методы перевязки сосуда на протяжении или в ране, ко второй — методы восстановления нарушенного кровотока путём применения сосудистого шва и пластики сосудов.
Перевязка сосуда в ране.Процедуру производят в экстренных случаях при травмах или огнестрельных ранениях (рис. 4-10).Перевязка сосуда в ране — наиболее распространённый метод остановки кровотечения, его цель — закрытие просвета сосуда на месте повреждения.
Перевязка сосуда на протяжении.На протяжении артерию перевязывают чаще всего в качестве предварительного этапа перед удалением органа или части тела. Перевязку сосуда

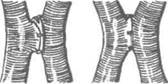
Рис. 4-14. Сшивание сосуда при помощи колец Донецкого, а — кольцо, б — сшивание конец в конец, в — сшивание конец в бок, г — сшивание бок в бок. (Из: Петровский Б.В., Мила-нов О. Б. Хирургия аневризм периферических сосудов. — М., 1970.)
Оперативная хирургия конечностей ♦ 287
герметичность анастомоза и исключающее выход нитей в просвет сосуда. Наиболее удобен инвагинационный метод в тех случаях, когда приходится сшивать артерии разных калибров и когда диаметр центрального отрезка артерии меньше периферического.
Дата добавления: 2016-07-09 ; просмотров: 5374 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Нарушения периферического кровообращения при повреждениях плечевой артерии
При ранениях плечевой артерии ниже места отхождения глубокой артерии плеча в зависимости от особенностей индивидуального строения артериальной сети возможны три основных варианта нарушений кровообращения периферических отделов конечности:
— декомпенсация периферического кровообращения и некроз дистальных отделов конечности;
— субкомпенсированные нарушения кровообращения в кисти и тканях предплечья с декомпенсированным кровотоком мышц, которые подвергаются некрозу;
— компенсированные нарушения кровообращения в конечности, не вызывающие некроза мышц и других тканей.
При декомпенсации периферического кровообращения признаки притока крови к тканям кисти не определяются, пациента беспокоят ишемические боли, сопровождающиеся нарушениями чувствительности кожи на периферии.
Последние могут быть также связаны с сопутствующими ранениями крупных многопучковых нервов (локтевого и особенно срединного), расположенных вблизи артерии. Если адекватная хирургическая помощь не оказана в течение 6—7 ч, то наступает гибель мышц, а затем развивается гангрена всей конечности.
Субкомпенсированное кровообращение в кисти и коже предплечья (т. е. заполнение сосудистого русла происходит, хотя и замедленно), еще не является гарантией жизнеспособности конечности. Наиболее чувствительные к ишемии мышечные ткани ладонной и задней групп предплечья могут частично или полностью погибнуть с последующим развитием ишемиче-ской контрактуры.
Наконец, в наиболее благоприятных условиях все ткани дистальнее уровня повреждения сохраняют свою жизнеспособность, несмотря на то, что уровень кровообращения значительно снижается. Однако и в этой ситуации проявляется так называемый синдром перевязанного сосуда, когда температура кисти снижается на несколько градусов, резко уменьшаются сила и выносливость мышц, заметно ухудшается течение репаративных процессов на периферии конечности.
Все это свидетельствует о том, что при ранении плечевой артерии показания к наложению шва на нее существуют всегда. Они являются абсолютными при декомпенсации и субкомпенсации периферического кровообращения и относительными во всех остальных случаях. Однако лучше иметь в виду, что у таких пациентов могут развиться ишемические поражения мышц предплечья и кисти, а значит, и потребоваться срочная операция.
Техника наложения швов (пластики) на плечевую артерию
Швы на плечевую артерию накладывают по общим правилам. Операция не представляет существенной сложности благодаря значительному диаметру сосуда. При пластике сосуда в качестве вставки используют одну из подкожных вен предплечья. Имеется лишь одна особенность этой операции, когда она выполняется при дефектах плечевой артерии в нижней трети плеча: при пластике артериального ствола в определенных условиях может возникнуть значительный избыток длины аутовенозной вставки, что создает реальную угрозу тромбоза сосуда.
Такая ситуация возникает в тех случаях, когда пластику артерии выполняют при разогнутой в локтевом суставе конечности, в результате чего диастаз между концами сосуда существенно возрастает. После восстановления кровотока под давлением крови происходит растяжение артерии и трансплантата, а их общая длина увеличивается. При дополнительном сгибании руки в локтевом суставе концы сосуда значительно сближаются, в результате чего возникает его резкий перегиб с деформацией стенок, что чревато развитием тромбоза (рис. 30.6.1, б).
Поэтому пластику плечевой артерии в нижней трети плеча необходимо осуществлять с соблюдением следующих основных правил:
1) конечность должна находиться в положении сгибания в локтевом суставе под углом 100—105°, так как большее сгибание не приведет к значительной деформации сосуда, а эластичность последнего позволит в послеоперационном периоде постепенно разогнуть руку;
2) вначале накладывают проксимальный сосудистый анастомоз и, пережав дистальный конец вставки, восстанавливают артериальный приток к ней; в результате растяжения сосуда можно более точно определить оптимальную длину вставки (с учетом сократимости дистального конца артерии!);
3) в заключение накладывают дистальный сосудистый анастомоз и после восстановления кровотока и остановки кровотечения проверяют положение восстановленного сосуда при крайних положениях конечности.
В некоторых случаях для предупреждения деформации сосуда приходится накладывать дополнительные фиксирующие швы (1—2) за адвентицию, предупреждающие нежелательное смещение сосуда при сгибании руки.
Отчленения верхней конечности на уровне плеча и показания к сохраняющим операциям
Отчленения руки на уровне плеча являются высокими и для них справедливы следующие закономерности:
— процент конечностей, подлежащих реплантации, уменьшается;
— показания к реплантации становятся более строгими в связи с более тяжелым общим состоянием больного;
— выполнение сосудистого этапа операции облегчается вследствие увеличения диаметра артерий и вен;
— приживление реплантированных сегментов наступает чаще;
— их функция ухудшается;
— осложнения становятся более тяжелыми.
Особенности отчленении конечности па уровне плеча. Отчленения верхней конечности на уровне плеча происходят редко и имеют следующие существенные отличия от более дистальных отчленении.
Подобная травма всегда представляет реальную угрозу для жизни больного, так как повреждение магистральных сосудов (особенно при отчленениях, близких по характеру к гильотинным) сопровождается массивной кровопотерей и развитием шока. В этом отношении более благоприятны отчленения с раздавливанием тканей и тракционные повреждения, когда из-за распространенной травмы сосудистой стенки наступает тромбоз сосудов.
Хирург, оценивая ситуацию и принимая решение о сохраняющей операции, реально рискует жизнью больного в тех случаях, когда кровоток в конечности может быть восстановлен позже чем через 10—12 ч после травмы.
Операции выполняются в условиях жесткого ограничения времени, требуют полноценного анестезиологического обеспечения, обычно включают переливание крови и последующую интенсивную терапию.
В связи с высоким уровнем повреждения всех нервных стволов реплантация конечности всегда приводит лишь к частичному восстановлению ее функции, что требует в последующем дополнительных реконструктивных операций.
Показания к реплантации (реваскулярнзации) конечностей на уровне плеча. Стратегическими целями лечения больных с отчленениями руки на уровне плеча являются:
— сохранение жизни больного;
— сохранение руки как части человеческого тела;
— восстановление функции сохраненной руки. Все три задачи находятся в строгой соподчиненности, знание и следование которой хирургом имеют огромное значение.
Сохранение жизни больного как основополагающий принцип хирургических действий имеет две составляющие. При поступлении пациента в реплантационный центр должны быть приняты адекватные меры по восстановлению до нормального уровня и стабилизации жизненно важных функций его организма.
Во многих случаях (при массивной кровопотере, тяжелом шоке, наличии сопутствующих повреждений и т. д.) это может потребовать исключительных усилий целой бригады реаниматоров и немалого времени. Однако только после этого может быть поставлен вопрос, пытаться ли сохранить отчлененную конечность.
Если вопрос о проведении сохраняющей операции решен положительно, то при некоторых условиях (поздние сроки проведения вмешательства, отсутствие охлаждения конечности при ее транспортировке) это может означать еще одну угрозу жизни больного, возникающую при развитии реплантационного токсикоза.
В 1996 г. в одной из центральных газет России была опубликована большая статья, посвященная героическим усилиям хирургов одного из угледобывающих регионов, которые оперировали шахтера с двумя отчлененными руками.
Приведенные автором статьи цифровые данные убедительно говорили о том, что сроки тепловой ишемии в этом случае были критическими для одной конечности и запредельными для другой. Развитие выраженной общей реакции после включения в кровоток первой конечности, к сожалению, не остановило хирургов: после реплантации второй руки пациент погиб от токсемии.
Данный случай говорит о многом, и прежде всего о том, в каком сложном положении может оказаться хирург при поступлении такого пациента в клинику. Привычный алгоритм хирургических действий говорит: да, нужно во чтобы то ни стало сохранить конечность, иначе больной станет инвалидом. И выйти победителем из такой ситуации — честь и слава для любого хирурга. В условиях жесткого цейтнота и ажиотажа, возникающего в подобных случаях в неспециализированных лечебных учреждениях, хирург, не имеющий опыта реплантаций, может легко переоценить возможности: и свои, и организма больного. Правда, это не должно быть оправданием врачебной безграмотности и самоуверенности, поскольку консультация с более опытными коллегами по телефону может снять многие вопросы.
Именно глубоко профессиональный подход отличает специалиста в реплантационной хирургии, который видит и учитывает все (!) цели лечения и правильно определяет соподчиненность решаемых задач.
Сохранение руки как части человеческого тела может являться задачей лечения, только если хирург убежден в том, что и сама операция (с ее дополнительной травмой и кровопотерей), и включение конечности в кровоток не угрожают жизни больного.
С учетом сказанного могут быть сформулированы следующие основные показания к сохраняющим операциям при отчленениях конечности на уровне плеча.
Реплантация конечности (при ее полных отчленениях) показана:
— при относительно стабильном общем состоянии больного, когда он способен перенести операцию;
— если сроки ишемии конечности (с момента травмы до момента ее включения в кровоток) не превышают 10—12 ч при рано начатом охлаждении отчлененного сегмента;
— у больных более молодого возраста;
— при гильотинных или близким к ним отчленениях, когда хирург может рассчитывать на более благоприятную регенерацию восстанавливаемых нервных стволов;
— при отчленениях на уровне нижней трети плеча;
— при нормальном состоянии психики больного.
Реплантация конечности противопоказана:
— при нестабильном состоянии больного, особенно при отсутствии достаточных ресурсов (донорская кровь, растворы и т. д.) для оказания ему полноценной помощи;
— при наличии множественных повреждений других анатомических областей, влияющих на общее состояние пациента;
— если предполагаемые сроки ишемии конечности соответствуют критическим значениям или превышают их;
— при неблагоприятных для восстановления функции видах отчленении (тракционных, с обширными размозжениями тканей, с множественными повреждениями отчлененной конечности);
— при высоких отчленениях плеча (в средней и верхней третях);
— у пациентов с нарушениями психики, и в частности с суицидными побуждениями.
В отличие от реплантации реваскуляризация конечности (при ее неполном отчленении) имеет более широкие показания, так как часто приводит к более благоприятным функциональным результатам. Конечно, учет перечисленных выше факторов остается обязательным, но в целом исходная ситуация улучшается по следующим причинам:
— сохранение связи конечности с ее проксимальными отделами улучшает венозный возврат, тем самым позволяя сократить операцию и улучшить течение послеоперационного периода;
— сохранение функции хотя бы одного из крупных многопучковых нервов значительно повышает шансы больного на удовлетворительное и более б .ютрое восстановление функции.
Особо важное значение имеет сохранение пусть даже значительно травмированных, но все-таки сохранивших анатомическую непрерывность многопучковых нервов.
В одном из наблюдений автор выполнил реваскуляризацию на уровне нижней трети плеча у больного, рука которого попала под колеса трамвая. Все три основных нерва (срединный, лучевой и локтевой) были сильно размяты, но не потеряли анатомической непрерывности. К большому удивлению хирургов, признаки восстановления функции локтевого нерва появились у пациента на 4-е (!) сутки после операции, а в течение последующих 6 мес функция нервов восстановилась практически полностью.
Особенности техники сохраняющих операций на уровне плеча
В связи со значительным объемом мягких тканей важное значение имеет радикальная первичная хирургическая обработка раны, как первый этап реплантации. Однако в большинстве случаев гарантии полноценного проведения этого этапа далеки от 100%, поэтому важную роль приобретает использование в послеоперационном периоде систем постоянного орошения раны, что позволяет улучшить отток раневого содержимого.
При остеосинтезе плечевой кости использование гвоздя приемлемо лишь на уровне средней и верхней третей плеча. При более дистальном уровне остеосинтеза гвоздь часто не позволяет добиться удовлетворительной фиксации костных отломков из-за разницы в размерах их костномозговых каналов. В связи с тем, что использование металлических пластинок также неоправданно из-за значительной дополнительной травмы в зоне разделения тканей, целесообразно использовать внутри-костные компрессионные устройства типа гвоздя-болта с их введением через ямку локтевого отростка дистально и область большого бугорка проксимально.
Может быть использован и аппарат Илизарова.
Сосудистый этап не имеет особых отличий, кроме того, что, сшивтшечевую артерию, хирург должен восстановить не только крупные подкожные вены (головную и основную), но и одну из вен, сопутствующих артерии. Последнее позволяет значительно улучшить венозный и лимфатический дренаж конечности после операции.
При наличии обширных дефектов мягких тканей, особенно в случае обнажения восстановленных сосудов и нервов, может быть выполнена пересадка островковых лоскутов, но расположенных более проксимально (например, торакодорсальный или окололопаточный лоскуты).
Правда, последнее значительно расширяет травматичность вмешательства и должно выполняться с учетом перспектив: при невосстановимых повреждениях передней группы мышц плеча, когда шансы на восстановление ее функции отсутствуют, широчайшую мышцу спины можно будет в перспективе использовать для транспозиции на переднюю поверхность плеча с целью восстановления активного сгибания в локтевом суставе.
Еще одна особенность операции заключается в целесообразности декомпрессивной фасциотомии на предплечье. Данная процедура, осуществляемая из ладонного и тыльного доступов, может значительно повысить шансы на полноценное восстановление функции мышц в будущем, производится быстро и без значительной кровопотери.
Результаты сохраняющих операций
Ближайшие результаты сохраняющих операций, оцениваемые по частоте приживления конечностей, достаточно хороши, хотя и далеко не стопроцентны. Основной причиной неудач является развитие нагноения основной раны с последующим тромбозом сшитых сосудов.
Отдаленные (функциональные) исходы операций также зависят от многих факторов и чаш неутешительны. При этом на первый план выходят качество регенерации сшиваемых в ходе операции нервных стволов и, конечно, способность к восстановлению активного сокращения мышц, переживших не только длительный период денервации, но и тяжелую ишемию.
После реплантации конечности на уровне плеча практически каждый пациент нуждается в дальнейшем хирургическом лечении, которое может дать результат только при использовании современных достижений пластической и реконструктивной хирургии. Наиболее частыми проблемами являются:
— наличие ложного сустава плечевой кости (часто осложненного остеомиелитом) на уровне реплантации в сочетании с контрактурами локтевого сустава;
— отсутствие активного сгибания предплечья из-за недостаточности функции передней группы мышц плеча;
— различные по выраженности и картине нарушения двигательной функции кисти и пальцев, связанные с особенностями рсинпервации мышц предплечья.
Все эти проблемы наиболее выражены при отчленениях в средней и верхней третях плеча, поэтому на этом уровне сохраняющие операции имеют относительные показания из-за крайне сомнительного прогноза восстановления функции.
Окончательная оценка состояния сохраненной конечности осуществляется только после прекращения всякого прогресса в ее функции. Это происходит обычно через 1 1/2—2 года после травмы, и лишь в эти сроки хирург может с полной уверенностью планировать проведение реконструктивных операций. Среди последних наибольшую роль обычно играет пересадка мышц и сухожилий для улучшения функции кисти.
Особые варианты сохраняющих операций
При отчленении верхней конечности на уровне плеча вопрос об эффективности протезирования приобретает особую остроту. Если сохранение отчлененного сегмента невозможно, то хирург может попытаться использовать дистальную часть конечности для удлинения культи, чтобы сделать последующее протезирование более эффективным.
Ранения сосудов: Исход кровотечения:
• Боковое (до 1/3 периметра). • Гибель.
• Полное (2/3 периметра и более). • Самопроизвольная остановка.
• Сквозное (крупные сосуды). • Формирование аневризмы.
Классификация кровотечений:
По этиологии: Куда изливается кровь: По времени:
• Артериальное • Наружное • Первичное
• Венозное • Внутреннее • Вторичное
Способы остановки кровотечений:
• Механический (жгут, пальцевое прижатие)
• Химический (вещества Т свертывание)
• Биологический (тампонада сальником)
• Временная (возвышенное положение, сгибание конечности, наложение жгута, пальцевое прижатие, временная тампонада, временное протезирование).
• Окончательная (перевязка сосуда в ране, перевязка сосуда на протяжении, сосудистый шов).
Временная остановка кровотечения:
Наложение жгута – эффективно там, где 1 кость. Зимой 1 ч, летом 2 ч, подкладывают материю. Критерий правильности наложения — остановка кровотечения.
Осложнения: 1. Гибель конечности.
2. Повреждения нервов (парезы, параличи).
3. Возникновение турникетного шока.
Пальцевое прижатие – в отличие от жгута сохранены коллатерали.
Недостатки: 1. Не всякий сосуд можно передавить в любом месте.
2. Быстро устает рука.
3. Исключена транспортировка.
Временное протезирование – синтетическую трубочку промывают гепарином и соединяют концы поврежденных сосудов.
Недостатки: 1. Только сосуды > 6 мм.
2. Трубка должна стоять не > 72 ч.
3. Повреждается интима, что после выполнения шва предрасполагает к тромбозу.
Окончательная остановка кровотечения:
Перевязка сосуда в ране.
Техника: выполняют широкий оперативный доступ, выделяют сосуд из фасциального футляра и окружающих тканей, на центральный отрезок сосуда накладывают 2 лигатуры (без прошивания и с прошиванием), на периферический – 1 лигатуру (без прошивания). Перевязка вен, достаточно по 1 лигатуре (на центральный отрезок и на периферический).
Перевязка сосуда на протяжении.
Показания: 1. Повторное эрозивное кровотечение выше места перевязки.
2. Труднодоступность сосуда (верхняя и нижняя ягодичные артерии).
3. При пульсирующих аневризмах.
4. При высоких ампутациях и экзартикуляциях конечностей.
5. Ампутации и экзартикуляции при анаэробной инфекции или облитерирующих заболеваниях сосудов конечностей.
Техника: разрез в проекционной линии, доступ по межмышечным щелям (м.б. прямой и окольный), выделяют сосуд из фасциального футляра и перевязывают.
При перевязке сосуда кровоснабжение конечности осуществляется с помощью коллатералей.
Виды: 1. Межсистемные.
4. Vasa nervorum.
Бывают: 1. Предшествующие.
2. Вновь образованные (2 мес).
Коллатеральное кровоснабжение м.б.:
2. Функционально недостаточное.
3. Абсолютно недостаточное (гибель конечности).
Редуцированное кровоснабжение — ? притока крови после перевязки артерии при нормальном оттоке ее по венам может создавать угрозу питанию конечности ниже места перевязки. Оппель предложил при повреждении артерии перевязывать и одноименную вену. Не применяется при огнестрельных ранениях (т.к. возникают венозные стазы, тромбоз и инфицирование).
Сосудистый шов.
Показания: 1. Повреждения крупных сосудов (бедренная, плечевая артерии)
2. Средних сосудов, при декомпенсированном состоянии
3. При реплантации конечности.
Противопоказания: 1. Гнойные раны.
2. Множественные повреждения сосудов.
3. Сосуды мелкого диаметра.
Требования к сосудистому шву:
2. Интима соприкасается с интимой.
3. Шовный материал не должен проникать в просвет сосуда.
4. Шов не должен суживать просвет сосуда.
Классификация сосудистого шва: 1. Ручной.
Ручной:
- Обвивной шов (Карреля, Морозовой).
Техника ниш Карреля: выделяют сосуд, иссекают адвентицию, накладывают 3 шва-держалки, накладывают на каждую грань обвивной шов.
Техника юна Морозовой: 2 шва-держалки, третий — сама нить.
- Выворачивающий шов (Сапожникова)– путем надреза краев сосуда образуют лепестки, которые соединяют П-обрачным швом.
- Инвагинационный шов (Соловьева)– для соединения сосудов разного диаметра.
Недостатки ручного шва:
1. Весьма трудоемкий.
2. Достаточно трудно контролировать соприкосновение интимы к интиме.
3. Необходима микрохирургическая техника.
Механический шов
Используется сосудосшивающий аппарат Гудова.
Принцип работы: имеются скобочная (содержит скобки из тантала) и упорная (для загибания скобок) части.
Преимуществ
1. Не требует ? квалификации.
2. Быстро и качественно выполняется шов.
Недостатки
1. Трудно работать в глубине раны.
2. Необходимо выделять сосуд на большом протяжении.
3. Невозможно работать с патологически измененными сосудами.
Бесшовный способ – с помощью колец Донецкого.
Оперативные вмешательства при патологии сосудов:
Операции при окклюзии (тромбоз, эмболия, склероз)
- Удаление тромба или эмбола.
• Примни тромбоэмболэктомия (над местом окклюзии).
• Непрямая тромбоэмболэктомия (вводится зонд Фогарти, кончик его раздувается и извлекается вместе с тромбом).
- Замещение сосуда.
Аутопластика с помощью вены (со временем стенка артеризуеся).
Ксенопластика (с помощью синтетического материала).
• Шунтирование сосуда вшивание синтетического материала или вены выше и ниже места окклюзии (большая вероятность тромбирования).
• Протезирование – иссекают место окклюзии и в недостающий участок вшивают синтетический материал или вену. Вероятность тромбирования меньше, но при тромбозе – гибель конечности.
Операции при аневризмах.
По характеру пораженного сосуда:
- Артериальные.
- Венозные.
- Артерио-венозные.
Разновидности: 1. Истинные (сифилитическое поражение аорты).
2. Ложные (дефект самой стенки).
- По Анелю– перевязка сосуда у места формирования аневризмы.
- По Гунтеру– перевязка сосуда на протяжении.
- 1 .Способ Антиллуса– перевязывают все питающие и оттекающие сосуды, аневризму вскрывают, тампонируют салфеткой, добиваются спадения и склерозирования. Могут сдавливаться нервы.
- 2.Способ Филагриуса– перевязывают сосуды выше и ниже аневризмы, ее отсепаровывают. Не всегда возможно выделить аневризму.
- Эндоаневризморрафия (способ Кикуци-Матаса) – вскрывают аневризму, из полости ушивают поврежденную артерию, ушивают аневризму.
- Трансвенозная аневризморрафия (способ Радушкевича-Петровского) – после рассечения аневризмы ушивают дефект в артерии и вене.
Операции при варикозном расширении вен нижних конечностей.
Системы вен: 1. Глубокая.
Предрасполагающий фактор – длительное пребывание в вертикальном положении. Производящий фактор
• Слабость венозной стенки. Возникает тромбоз ? нарушение трофики ? язвы.
• Консервативное лечение – бинтование (? сброса крови из глубокой системы в поверхностную).
• Оперативное лечение (методы венэктомии):
- Способ Маделунга— удаляется вена вместе с п/ж/к, производят ушивание.
Недостаток – низкая косметичность.
- Способ Бэбкока– вскрывают вену в месте впадения в глубокую вену, с помощью зонда вена извлекается, коммуникантные вены рвутся. Преимущество – косметичность, но при воспалении вену нельзя удалить.
- Способ Нарата(смешанный) по ходу вены делают небольшие разрезы и удаляют ее фрагментарно.
• Оперативное лечение (методы перевязки коммуникантных вен):
- Операции по Коккету– перевязка над собственной фасцией.
- Операция по Линтону – перевязка под собственной фасцией.
- Способ Клаппа-Соколова– чрезкожная перевязка подкожных вен.
Читайте также:


