Операция для разрушение сустава
Заболевания опорно-двигательного аппарата дегенеративного характера провоцируют разрушение тазобедренного сустава. Износ сочленения называется остеоартрозом. Выделяется несколько факторов, провоцирующих патологические изменения в тазобедренной кости. По статистике, болезнь диагностируется у людей старше 40-ка лет. Остеоартроз можно устранить без применения хирургических методов лечения, если нарушение будет выявлено на начальном этапе развития.
Консервативное лечение или операция
Коксартроз (артроз тазобедренного сустава) 3 степени – стадия заболевания, когда происходят выраженные, необратимые изменения:
- Почти исчезает суставная щель.
- Хрящевая поверхность разрушена.
- Вертлужная впадина и головка тазобедренной кости становятся плоскими, увеличиваются в размерах из-за костных разрастаний по краям.
- Сустав сильно деформирован.
Во время движения все чаще происходит отслоение кусочков хряща, которое провоцирует воспаление синовиальной оболочки и обострение коксартроза. Капсула к этому времени становится неэластичной. Также она утолщается из-за повторяющегося воспаления.
Лечение артроза тазобедренного сустава без операции на этом этапе – всего лишь способ задержать его полное разрушение. Вернуть ему функции и привычную форму можно только хирургическим путем.
Оперативное вмешательство необходимо, если:
- боль в суставе становится нестерпимой;
- стоять и ходить без посторонней помощи становится все труднее – объем активных движений и опорная функция сустава заметно ухудшаются.
Следует помнить, что дальнейшее разрушение сустава может привести к его полной неподвижности и инвалидности больного.
Однако в отдельных случаях необходимо использовать консервативные методики.
Почему разрушаются тазобедренные суставы
Наиболее часто тазобедренные суставы начинают разрушаться в пожилом возрасте, когда замедляются процессы регенерации, а скорость деструктивных реакций, напротив, увеличивается. Спровоцировать истончение костных, хрящевых, мягких тканей способны инфекционные, невоспалительные патологии, предшествующие травмы, генетическая предрасположенность и даже искривление позвоночника.
Суставы со временем повреждаются при ревматоидном, подагрическом или псориатическом артрите, особенно при отсутствии полноценного адекватного лечения. Риск разрушения существенно возрастает при наличии следующих заболеваний:
- болезни Пертеса, протекающей на фоне нарушения кровоснабжения головки бедренной кости питательными веществами;
- врожденного вывиха бедра, дисплазии тазобедренного сустава;
- перелома шейки бедра или костей таза, вывихов;
- некроза костной головки;
- гнойного артрита.
Более того, эти патологии предрасполагают к развитию грозного рецидивирующего заболевания — коксартроза, сопровождающегося постепенным необратимым разрушением ТБС. Его лечение очень сложное и длительное, а прогноз на полное выздоровление часто неблагоприятный.
Факторами, способствующими суставному разрушению, являются высокие физические нагрузки, малоподвижный образ жизни, патологии позвоночника (кифоз, сколиоз), гормональные расстройства, нарушения кровообращения.
Медикаментозная терапия
Самый эффективный консервативный способ лечения коксартроза – медикаментозная терапия, с ее помощью удается обезболить сустав, снять воспаление, отек, восстановить некоторый объем движений.
Для этих целей назначают:
- противовоспалительные, обезболивающие гормональные и негормональные средства: Наклофен, Фенилбутазон, Напроксен, Мелоксикам, Гидрокортизон, Триамцинолон;
- сильные обезболивающие препараты: Кетопрофен, Баралгин;
- сосудорасширяющие средства: Трентал, Пентоксифиллин – восстанавливают обмен веществ и улучшают кровоснабжение тканей сустава, препятствуя отмиранию;
- витамины группы В: Мильгамма, Никотиновая кислота – налаживают обмен веществ, благотворно действуют на нервную ткань, уменьшают болевые ощущения.
Эффект от хондропротекторов на этой стадии незначителен, но инъекции препаратов на основе гиалуроновой кислоты (Ферматрон, Синвиск) могут временно улучшить функции сустава. Попадая в капсулу, они уменьшают трение поверхностей друг о друга и немного снимают с них нагрузку.
В периоды между обострениями можно использовать мази, обладающие сосудорасширяющим, разогревающим и отвлекающим эффектом – Випросал, Апизатрон, Эспол. Для компрессов и растираний врачи рекомендуют бальзамы и жидкости, в состав которых входят ментол, скипидар, камфара, экстракт красного острого перца, – Меновазин, Лошадиная сила, Капсикам.
Больному с коксартрозом рекомендуют постоянно опираться на удобную трость или палку, чтобы не создавать лишнюю нагрузку на сустав.
Начало болезни
Коксартроз 1 степени — это начальная форма заболевания, при которой симптомы еще не так заметны, но патологические процессы в хряще уже идут. Он истончается, покрывается микротрещинами и разрывами.
Происходят изменения в составе синовиальной жидкости, которая уже не может в полном объёме защитить поверхности суставов от трения и травматизации. Костная ткань только начинает претерпевать патологические изменения. Обычно на этой стадии пациенты игнорируют дискомфорт, не считают нужным лечиться и прибегают к средствам народной медицины, не обращаясь к врачу.
Лечение коксартроза без операции на этой стадии возможно, но необходимо использовать медикаментозные средства, сочетая их с физиотерапией и ЛФК. Главные цели устранения заболевания:
- свести до минимума болевой синдром;
- предотвратить прогрессирование;
- улучшить функцию сустава.
Обычно при артрозе назначают нестероидные препараты — Диклофенак, Нимесулид, Ибупрофен, Индометацин. А также используют другие средства лечения:
- сосудорасширяющие медикаменты, улучшающие кровообращение в области сустава, способствующие обеспечению суставного хряща питанием;
- хондропротекторы, восстанавливающие структуру хрящевой ткани;
- средства местного применения;
- физиотерапия;
- ЛФК.
Остеоартроз 2 степени характеризуется развёрнутыми клиническими проявлениями. Эта стадия называется ещё среднетяжелой.
Хрящевая прослойка разрушается, при этом глубина трещин на ней достигает подхрящевого слоя кости, оголяющейся в некоторых местах. Вторая степень коксартроза характеризуется разрастанием хрящевых тканей и их окостенением. Эти наросты увеличиваются в размере и количестве. В итоге сустав деформируется, боль все чаще беспокоит и в состоянии покоя, пациенту тяжело отводить ногу в сторону. Периодически возникает иррадиация в близлежащие ткани. При второй стадии коксартроза возможны осложнения другими заболеваниями:
- Синовит, при котором продуктами распада тканей хряща раздражается синовиальная оболочка, происходит её воспаление.
- Остеохондроз или гонартроз из-за увеличения нагрузки на позвоночник и нижние конечности.
На 3 стадии боль в суставе становится более интенсивной, отдает в область паха, бедро или колено, постоянно беспокоит даже при отдыхе. Длительная ходьба приводит к прихрамыванию. Функции сустава ограничиваются, ногу невозможно поднять или отвести в сторону. Мышцы, отвечающие за двигательную функцию, становятся слабыми, атрофируются из-за малоподвижности сустава. Больная нога становится короче здоровой, развивается характерная хромота, ходьба без трости уже невозможна.
Тем не менее на 3 стадии коксартроза можно не только остановить прогрессирование болезни, но и благодаря новым методам добиться восстановления повреждённых тканей, не прибегая к хирургической операции. При комплексном подходе, терпении и настойчивости редко, но удается добиться положительных результатов.
Основные мероприятия по лечению заболевания 3 степени без операции — это ЛФК, физиотерапия, массаж, соблюдение диеты, медикаментозная терапия. Также в обязательном порядке следует вести здоровый образ жизни, отказаться от вредных привычек и регулярно посещать врача. Лечение заболевания препаратами назначается в основном при обострениях.
В периоды ремиссии применяется поддерживающая терапия для устранения болевых ощущений, улучшения кровоснабжения тканей сустава, активизации регенеративных процессов, уменьшения давления на сосуды. Обязательным является применение наружной терапии — мазей и гелей, примочек, компрессов, содержащих различные лекарственные вещества.
Важным условием для успешного выздоровления является двигательная активность. Проводить ЛФК следует как при лечении, так и в период восстановления. Специалист определит в индивидуальном порядке количество упражнений и то, какими они будут. Кроме специальной физкультуры, для восстановительного лечения нужна и дополнительная щадящая нагрузка, например, плавание или спокойная ходьба на лыжах. Противопоказаны физические упражнения с резкими движениями.
Массаж
Массаж при коксартрозе 3 (третьей) степени тазобедренного сустава – проверенный и хорошо зарекомендовавший способ, чтобы поддерживать двигательную активность. Он позволяет:
- устранить венозный застой;
- активизировать отведение лимфы и накопившихся токсинов;
- улучшить кровоснабжение и питание околосуставных тканей;
- поддерживать мышцы в форме, препятствовать тому, чтобы они окончательно атрофировались.
Главное правило массажа – мягкие, щадящие, не слишком интенсивные движения. Массаж не должен доставлять болезненных ощущений. При коксартрозе 3 степени лечение без операции, и массаж надо делать постоянно, в перерывах между обострениями.
Допустим и самомассаж, но по определенной схеме. Поглаживания и растирания начинают со стопы и постепенно поднимаются вверх – к бедру и ягодичной мышце. Это позволяет усилить венозный кровоток и лимфоток. Область пораженного сустава следует обходить и прорабатывать только околосуставные мышцы.
Процедура длится около 10 минут. Ее нужно повторять 2–3 раза в день.
Гирудотерапия при артрозе и артрите лечим суставы пиявками
Метод гирудотерапии при лечении артритов был недавно рекомендован российскими учеными и медиками. На проходившем в Стокгольме (Швеция) ежегодном Европейском конгрессе по ревматологии команда специалистов из России рассказала, как ей удалось успешно использовать пиявок для лечения ревматоидного остеоартрита. Слюна содержит анальгетики и анестетики, кроме гирудина и других важных составляющих. Поэтому вместе с увеличением скорости крови и уменьшением ее вязкости пациенты получают обезболивающий эффект и эффект снятия спазма уже с самого начала лечения. Людям с тяжелыми формами каждое движение доставляет сильную боль, поэтому этот фактор является очень важным.
Лечебная физкультура
Упражнения ЛФК при коксартрозе 3 степени следует согласовать с лечащим врачом. Это обязательное требование, так как в 90 % случаев на этой стадии заболевания любые интенсивные движения в суставе могут спровоцировать отслоение хряща, воспалительный процесс, быстрый прогресс заболевания. Поэтому так важно подобрать индивидуальный комплекс, который не навредит, а поможет.
С помощью гимнастики можно:
- уменьшить мышечную атрофию;
- улучшить поддерживающую функцию мышц.
В большинстве случаев врач рекомендует делать статические упражнения. Они направлены на восстановление мышц после оперативных вмешательств и переломов (когда сгибать-разгибать сустав запрещается). При проведении упражнений надо напрягать мышцы голени, бедра и ягодицы. Ноги должны быть ровными. Длительность гимнастики – от 30 до 60 секунд.
Проявляющиеся симптомы
Главный симптом при дистрофических изменениях — боль. Она локализуется в области паха, тазобедренной зоне, отдает даже в коленный сустав. Степень болевого синдрома зависит от стадии патологии. Вначале боль появляется только при физической нагрузке, но позже становится постоянной и не покидает даже во время отдыха. Симптомы, характеризующие артроз:
- скованность при движениях;
- походка с хромотой;
- сокращение амплитуды движения сустава;
- укорочение конечности, сустав которой поражён заболеванием.
Диета
Сбалансированное питание, богатое растительным и животным белком, на 3 стадии коксартроза позволит:
- медленнее терять мышечную массу;
- не набирать лишний вес, который увеличивает нагрузку на сустав.
Основные принципы рациональной диеты при коксартрозе:
Пищу принимают небольшими порциями, 4–5 раз в день. 2/3 тарелки должны занимать свежие овощи. Кофе, газированные напитки и крепкий чай лучше заменить свежими и несладкими фруктово-овощными соками.
Основы профилактики
Так как при 2 степени заболевания полностью восстановить функции сустава невозможно (снимаются только симптомы, укрепляется ТБС и прекращаются процессы разрушения), то после окончания курса комплексной терапии следует принимать профилактические меры. Они предотвратят рецидивы и разрушение сустава. Для предупреждения дальнейшего развития коксартроза необходимо:
- Ежедневно делать гимнастику, не пренебрегать другой физической активностью, но без сильных нагрузок. При коксартрозе запрещено долго стоять, ходить и бегать, поднимать большой вес. Нужно исключить резкие движения и не выполнять упражнений, при которых угол тазобедренного сустава будет меньше 90 градусов.
- Откорректировать питание. Пища должна содержать вещества, способствующие нормальному функционированию суставного хряща. Обязательно употребление молочных продуктов, растительного масла, морепродуктов, холодца, нежирного мяса, морской капусты.
- Принимать хондропротекторы. По советам медиков, желательно использовать препараты с хондроитином и глюкозамином дважды в год. Профилактический курс приёма обычно в два раза короче, чем при комплексном лечении.
При соблюдении врачебных рекомендаций и дальнейшей профилактики можно предотвратить переход 2 степени коксартроза в 3. В противном случае сустав разрушится, боли станут постоянными и невыносимыми, передвижение будет осуществляться только с помощью костылей. Вылечить заболевание в столь запущенной форме уже будет невозможно, потребуется хирургическое вмешательство по замене сустава на имплантат.
Народные средства
Домашние средства на основе народных рецептов при 3 стадии коксартроза малоэффективны, однако в комплексе с другими методами могут способствовать восстановлению мышц. Приведем некоторые из них:
- Бальзам с чистотелом. Порубите и положите в емкость (банку объемом 0,5 литра) 6 столовых ложек свежих листьев и стеблей чистотела. Залейте доверху подогретым растительным маслом, накройте крышкой и оставьте настаиваться 2–3 недели. Емкость периодически встряхивайте. Готовый бальзам процедите и используйте для массажа. Курс лечения – 1 месяц.
- Ванна с морской солью. В ванне с горячей водой (60⁰С) растворите 1 кг морской соли, добавьте 2 стакана мелко порубленных сосновых иголок, 2–3 столовые ложки скипидара. Ванну принимают в течение 15–20 минут, 1 раз в день. Курс лечения – 12 процедур, через 2 недели можно повторить.
- Ванна с морской солью и лекарственными травами. Смешайте зверобой, календулу, ромашку, душицу, корень лопуха в равных пропорциях. 0,5 кг сухой смеси залейте литром кипятка, дайте настояться под крышкой до остывания, процедите. В ванне с горячей водой растворите 1 кг морской соли, добавьте травяной отвар. Принимайте ванну в течение 15–20 минут ежедневно. Курс лечения – 12 дней.
Экспериментальные методы
В последнее время все чаще обсуждается экспериментальный, но очень перспективный метод лечения коксартроза – введение в полость сустава стволовых клеток.
Что собой представляют стволовые клетки? Это молодые клетки, которые обладают способностями:
- почти бесконечно делиться;
- превращаться в нужную организму ткань;
- накапливаться в определенном, поврежденном участке и восстанавливать его.
Стволовые клетки, способные восстанавливать хрящевую ткань суставов, выделяют из собственной жировой ткани пациента. Их промывают, исследуют и ждут, когда они станут достаточно зрелыми для деления. Подготовительный этап может длиться до 1 месяца.
Инъекцию стволовых клеток делают в полость сустава под местным обезболиванием. После процедуры больному некоторое время не разрешают нагружать ногу.
Улучшение наступает уже через несколько дней, однако для полного излечения коксартроза и восстановления хряща может потребоваться более длительный срок. Он напрямую зависит от степени разрушения хрящевой ткани.
Диагностические мероприятия
Когда у человека появляется болевой синдром в области тазобедренного сустава, важно как можно скорее посетить медицинское учреждение. На приеме доктор изначально проводит опрос больного, уточняет, насколько давно появился дискомфорт, присутствуют ли дополнительные симптомы. Далее медик осматривает и ощупывает поверхность бедра. Однако только этих диагностических мероприятий недостаточно, чтобы понять, что хрящ и сустав изношен, а также установить причины проблемы. Поэтому пациента отправляют на обследования, которые включают в себя следующие методы:
- рентгенографию;
- ультразвуковое исследование;
- магнитно-резонансную томографию;
- биохимическое и общее исследование крови.
Первоисточники информации, научные материалы по теме
Причины появления
Остеопороз тазобедренного сустава появляется, как и остеопороз других костей явление частое и возникает по ряду причин. Изнашивание костной ткани и как результат остеопороз, вызывает ряд нарушений:
- Гормональные нарушения, снижение выработки эстрогенов в период менопаузы у женщин;
- Эндокринные заболевания;
- Недостаток веществ и витаминов из-за плохого питания;
- Вредные привычки – алкогольная зависимость и курение;
- Наследственный фактор;
- Прием лекарственных препаратов;
- Длительный прием иммунодепрессантов;
- Возрастные изменения;
- Удаление органов женской репродуктивной системы и прием искусственных гормонов.
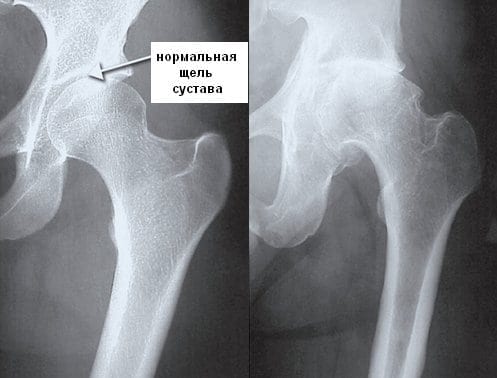
Разрушение тазобедренного сустава сначала происходит бессимптомно, поэтому больной не обращается к врачу. Только спустя несколько месяцев, а иногда и лет возникают первые признаки дегенеративно-дистрофического процесса. Появляются ноющие, тупые боли, усиливающиеся при ходьбе, отечность и утренняя скованность движений. На этой стадии деструкции ТБС происходят уже необратимые патологические изменения хрящей, костей, соединительнотканных структур.
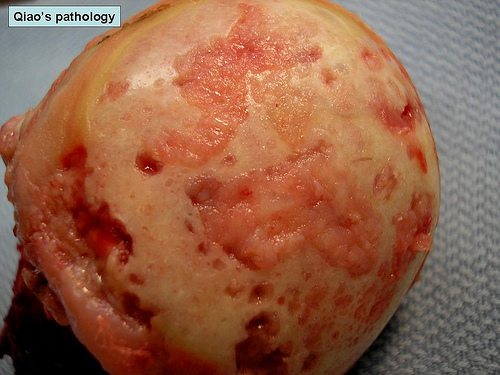
Чем раньше больной обращается к ортопеду, тем выше вероятность успешного консервативного лечения с помощью фармакологических препаратов, ежедневных занятий физкультурой, физиотерапевтических процедур. Пациентам с разрушениями тазобедренного сустава средней и высокой степени тяжести показаны артродез или эндопротезирование.
Почему разрушаются тазобедренные суставы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Наиболее часто тазобедренные суставы начинают разрушаться в пожилом возрасте, когда замедляются процессы регенерации, а скорость деструктивных реакций, напротив, увеличивается. Спровоцировать истончение костных, хрящевых, мягких тканей способны инфекционные, невоспалительные патологии, предшествующие травмы, генетическая предрасположенность и даже искривление позвоночника.
Суставы со временем повреждаются при ревматоидном, подагрическом или псориатическом артрите, особенно при отсутствии полноценного адекватного лечения. Риск разрушения существенно возрастает при наличии следующих заболеваний:
- болезни Пертеса, протекающей на фоне нарушения кровоснабжения головки бедренной кости питательными веществами;
- врожденного вывиха бедра, дисплазии тазобедренного сустава;
- перелома шейки бедра или костей таза, вывихов;
- некроза костной головки;
- гнойного артрита.
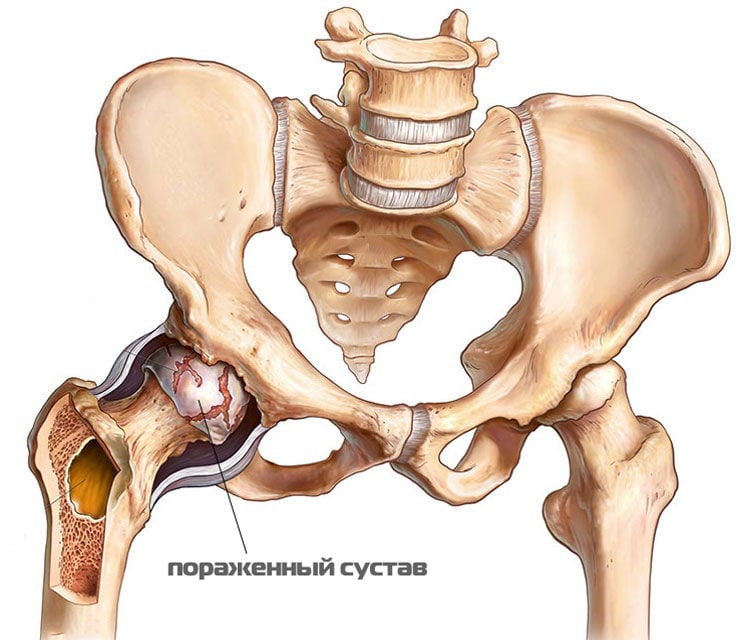
Более того, эти патологии предрасполагают к развитию грозного рецидивирующего заболевания — коксартроза, сопровождающегося постепенным необратимым разрушением ТБС. Его лечение очень сложное и длительное, а прогноз на полное выздоровление часто неблагоприятный.
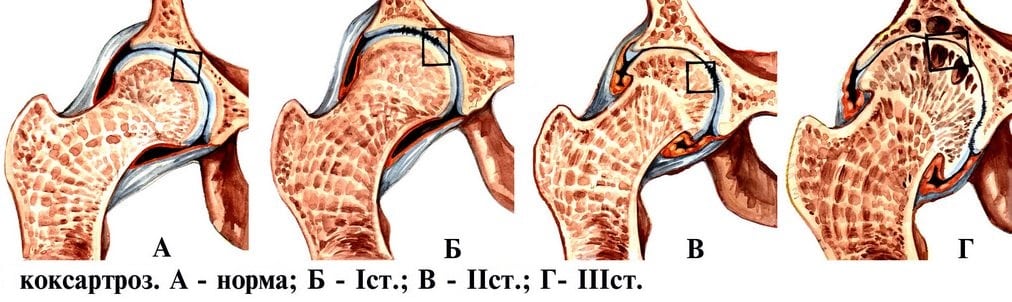
Факторами, способствующими суставному разрушению, являются высокие физические нагрузки, малоподвижный образ жизни, патологии позвоночника (кифоз, сколиоз), гормональные расстройства, нарушения кровообращения.
Клиническая картина
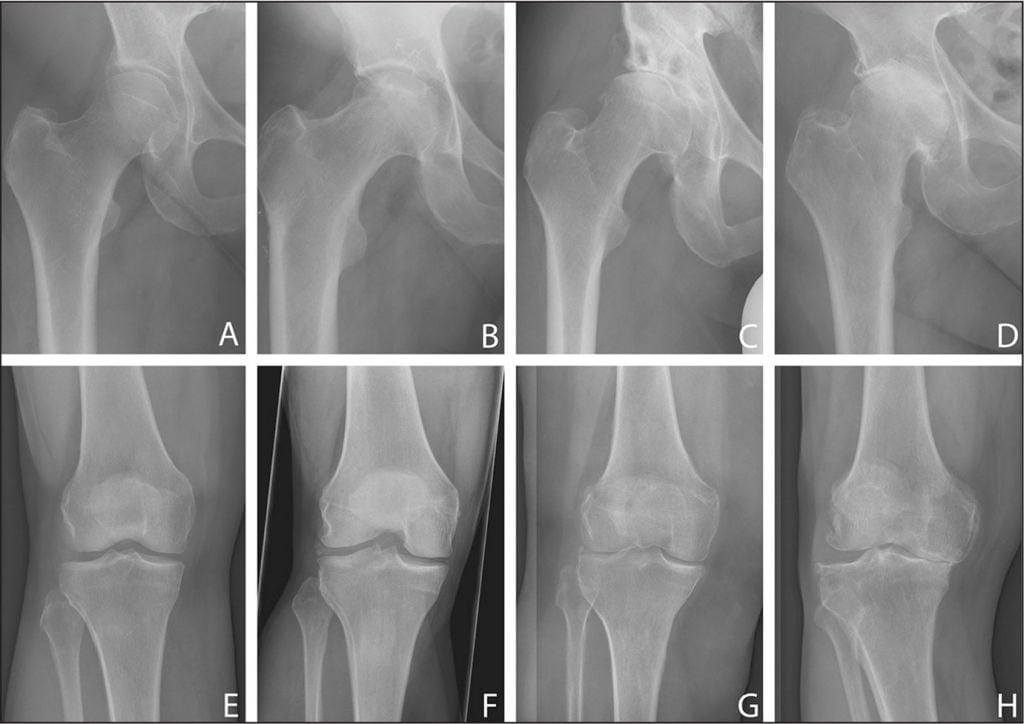
| Стадии разрушения тазобедренного сустава | Характерные симптомы и рентгенологические признаки |
| Первая | Боль возникает только после серьезных физических нагрузок — подъема тяжестей, интенсивных спортивных тренировок, длительной ходьбы. Дискомфортные ощущения локализованы непосредственно в суставе, не иррадиируют в соседние области тела. Походка не изменена, не наблюдается мышечной слабости. На рентгенографических изображениях заметны костные разрастания на внутреннем и наружном краях вертлужной впадины |
| Вторая | Выраженность клинических проявлений возрастает, боли становятся постоянными, интенсивными, возникают даже в период покоя, отдавая в область паха, коленей, бедра. Человек начинает прихрамывать, стараясь избежать боли при ходьбе. Объем движений снижается. В утренние часы наблюдается отечность кожи над суставом. На снимках хорошо заметны уменьшение размеров суставной щели, формирование крупных костных разрастаний, увеличение головки кости бедра, деформация и смещение ее вверх, неровность краев |
| Третья | Возникающие боли — острые, пронизывающие, нередко не стихающие в течение дня и ночи. Человек с трудом передвигается самостоятельно из-за атрофии мышц бедра, голени, ягодиц. Нога укорачивается, поэтому при ходьбе больной наклоняет корпус в сторону поврежденной конечности для сохранения равновесия. Смещение центра тяжести приводит к еще большему увеличению нагрузки на сустав. На рентгенографических снимках наблюдаются множественные остеофиты, расширенная головка бедренной кости, значительное сужение суставной щели |
Фармакологические препараты
Большинство лекарственных средств, используемых в терапии коксартроза, назначаются пациентам для устранения симптоматики. При патологии 1 степени тяжести применяются препараты в виде таблеток и (или) мазей. А для снижения выраженности сильного болевого синдрома при коксартрозе на 2 или 3 стадии используются растворы для внутримышечных инъекций, проведения параартикулярных, периартикулярных, интраартикулярных блокад.
Препаратами первого выбора для устранения болезненных ощущений, возникающих при разрушении тазобедренного сочленения, становятся нестероидные противовоспалительные средства (НПВС). Это Пироксикам, Индометацин, Диклофенак, Кетопрофен, Ибупрофен. НПВС не предназначены для длительного приема, так как их активные ингредиенты негативно влияют на печень, почки, желудочно-кишечный тракт, а также подавляют способность хрящевых тканей к регенерации.
Нередко вместе с таблетками назначаются мази или гели НПВС:
- Нурофен;
- Фастум;
- Кетонал;
- Финалгель;
- Найз.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Такой метод лечения позволяет снизить фармакологическую нагрузку, минимизировать вероятность поражения внутренних органов. Анальгетический эффект возникает и при использовании согревающих мазей — Финалгона, Капсикама, Апизартрона, Наятокса. Их компоненты оказывают выраженное местнораздражающее и отвлекающее действие, стимулируют ускорение кровообращения.

А раствор Меновазина и крем Эспол расслабляют скелетную мускулатуру, устраняя болезненные мышечные спазмы.

Остановить дальнейшее разрушение тазобедренного сустава помогает применение препаратов, ускоряющих в нем кровообращение. Это Стугерон, Циннаризин, Трентал, Пентоксифиллин, Ксантинола никотинат. Курсовой прием лекарственных средств способствует устранению дефицита питательных и биоактивных веществ, предупреждает спазмы мелких кровеносных сосудов.
При необходимости в терапевтические схемы включаются миорелаксанты (Мидокалм, Сирдалуд, Тизанидин) — препараты, расслабляющие поперечнополосатые мышцы, снижающие выраженность болей.
В лечении патологий, сопровождающихся разрушением тазобедренных суставов, обязательно используются хондропротекторы: Артра, Структум, Терафлекс, Алфлутоп, Дона. Их активными ингредиентами являются глюкозамин и (или) хондроитин — вещества, стимулирующие восстановление поврежденных гиалиновых хрящей. Но прием хондропротекторов эффективен только при коксартрозе 1 степени тяжести. Опытные ортопеды назначают их пациентам или в таблетках, или в растворах для внутримышечного введения. Способность хондроитина и глюкозамина проникать в тазобедренные суставы из мазей пока клинически не подтверждена.
Немедикаментозное лечение
В терапии коксартроза применяются физиотерапевтические процедуры — магнитотерапия, лазеротерапия, УВЧ-терапия. Так как тазобедренный сустав относится к сочленениям глубокого залегания, то эти манипуляции не всегда дают желаемый клинический эффект. Чаще используется электрофорез, при проведении которого в сустав под действием электрического тока доставляются молекулы лекарственных средств. В составе комплексной терапии пациентам рекомендованы:
- профессиональный массаж;
- аппаратная тракция, подводное вытяжение.
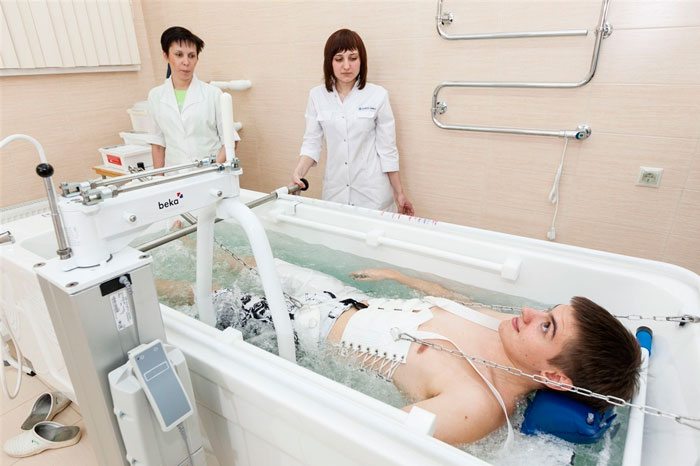
Процедуры стимулируют укрепление мышц, увеличивают подвижность тазобедренного сустава, а в сочетании с медикаментозным лечением способствуют снижению нагрузки на головку бедренной кости и увеличению расстояния между ней и вертлужной впадиной.
При коксартрозе 3 степени тяжести консервативная терапия не проводится. Больным сразу предлагается операция — эндопротезирование (установка искусственного тазобедренного сустава).
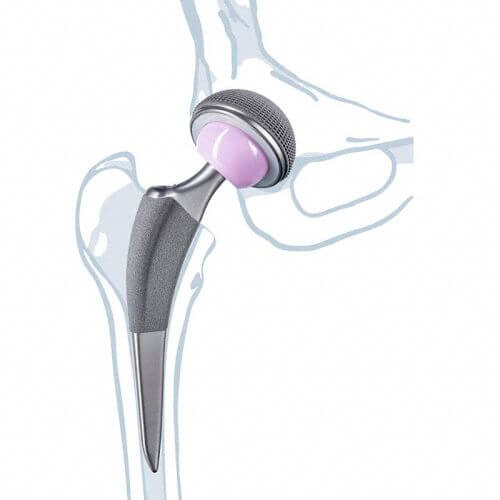
Обычно используется двухполюсный эндопротез, заменяющий сразу вертлужную впадину и головку бедренной кости. При не слишком сильном разрушении сочленения имплантируется однополюсный протез, имитирующий головку бедра. После тщательного обследования больного проводится операция под общим наркозом. В реабилитационном периоде пациентам показан кратковременный прием антибактериальных препаратов.
Эндопротез высокого качества обеспечивает полное восстановление всех функций тазобедренного сустава, а срок его эксплуатации варьируется от 10 до 20 лет.

Операции на суставах – значительная часть современной хирургии, без которой порой невозможно бывает восстановить нормальную жизнь человека. Поскольку суставные сочленения нашего организма часто несут огромные нагрузки, а потому подвержены множеству заболеваний, существует и большое количество типов хирургического вмешательства для восстановления их функционирования.
В каких случаях необходима операция
Многие люди задаются вопросом о том, в каких случаях суставы приходится восстанавливать реконструктивно, используя методики хирургии?
Показаниями для проведения вмешательств считаются следующие состояния:
- выраженное повреждение связок ног, которое сложно или невозможно устранить с помощью консервативной терапии;
- далеко зашедший артроз, сопровождающийся сильными изменениями в тканях;
- артрит, сопровождающийся воспалительным процессом, который не удается купировать медикаментозно (если затрагивается синовиальная оболочка сустава – это тем более показание к операции);
- наличие доброкачественных или злокачественных образований в области суставов не только ног, но и рук;
- обнаружение каких-либо инородных тел в суставной полости;
- поражение суставов бактериями туберкулеза;
- некоторые виды травм и др.
Список ситуаций, при которых может потребоваться реконструктивно восстановить сустав, может расширяться по усмотрению врача. В большинстве случаев, если какое-то заболевание не удается купировать с помощью консервативных методик, рекомендуется хирургическое вмешательство.
Принимая решение о необходимости проводить операцию, врач должен учесть возможные последствия для каждого конкретного человека, соотнести предполагаемые риск и пользу.
Противопоказания
Любая хирургическая операция имеет не только показания, но и противопоказания. Оперативные вмешательства на суставных сочленениях – не исключение из правил.
Не рекомендуется выполнение каких-либо манипуляций, если:
- несмотря на проведенное устранение дефекта, человек все равно не сможет передвигаться самостоятельно из-за каких-либо смежных патологических изменений в организме;
- есть какое-либо хроническое заболевание (почечная, печеночная или сердечная недостаточность, аритмии, недостаточность мозгового кровообращения и др.), находящееся в стадии декомпенсации (в этом случае существует риск ухудшения состояния пациента);
- пациент страдает от хронического заболевания легких, сопровождаемого дыхательной недостаточностью (эмфизематозная болезнь, астма любого генеза, бронхоэктатическая болезнь и др.);
- наличие активного воспалительного процесс в мягких тканях около сустава, который планируется восстанавливать реконструктивно;
- наличие хронического инфекционного процесса в организме (ВИЧ, туберкулез, гепатиты и др.);
- в анамнезе пациента за последние два года был сепсис (велик риск нагноения в области раны после операции);
- конечность, дефект в суставе которой планируется исправлять, находится в состоянии пареза или паралича;
- есть признаки сильного остеопороза или другой патологической недостаточности костных тканей (велика вероятность переломов и других травм даже после восстановления сустава);
- пациент страдает от сильной аллергии на различные медикаменты.
Врач должен тщательно оценить имеющиеся противопоказания, чтобы негативные последствия после операции были минимальными.
Виды хирургического вмешательства
Сегодня существует множество способов скорректировать дефект суставов с помощью хирургического вмешательства. Выбор подхода для проведения операции рекомендуется оставлять лечащему врачу.
Артроскопия – малоинвазивная манипуляция, которая позволяет восстановить подвижность сустава или провести терапию какого-либо заболевания, не раскрывая область воздействия на хирургическом столе полностью.
Последствия от подобного вмешательства минимальны, а восстановительный период не занимает много времени.
Артротомия – способ справиться с наличием инородных тел в полости сустава, а также с устранением гнойных образований или вывихов. Вмешательство может быть как самостоятельным, так и проводиться в качестве подготовки к другим манипуляциям.
Сопровождается вскрытием синовиальной оболочки, а потому после операции восстановление не такое быстрое, как при артроскопии.
Резекция – манипуляция, подразумевающая частичное или полное удаление тканей сустава, которые больше не способны выполнять свои функции.
Выполняется как на сочленениях рук, так и на сочленениях ног. Может дополняться протезированием.
Артропластика – способ реконструктивно восстановить поврежденный сустав, вернуть ему былую подвижность. Часто используется в том случае, если у пациента отмечается сращение суставных поверхностей.
Артрориз – манипуляция, которая устраняет последствия травм и заболеваний (полиомиелита, например), приводящих к развитию патологической подвижности в суставе.
Заключается в установке на пораженной области специальных костных пластинок и штифта, которые совместно обеспечивают надежную фиксацию.
Артродез – манипуляция, полностью лишающая пораженный патологией сустав подвижности. Может применяться, если человек болен туберкулезом или, например, артритом в тяжелой форме. Она также эффективна для сочленений ног и рук, если есть болтающиеся суставы.
Неподвижности удается достичь, используя специальные костные материалы и металлические пластины. Иногда удаляются суставные поверхности.
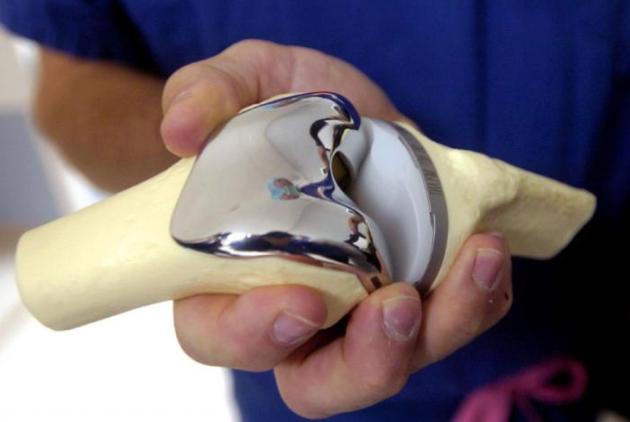
Протезирование – наиболее известный тип хирургического лечения. В ходе операции разрушенный или нефункциональный сустав замещается на специальный протез. Замена не всегда полностью функциональна, но качество жизни благодаря ее наличию улучшить удается.
Пункция – не полноценная операция, а скорее врачебная манипуляция. С ее помощью можно как поставить диагноз, так и провести лечение. Заключается во введении в полость сустава иглы и заборе материала или доставке лекарств. После операции долгое восстановление не требуется.
Эндопротезирование – разновидность протезирования, в ходе которой пораженный патологией сустав заменяют на аналогичный, созданный из искусственных материалов. Часто эндопротезированию подвергаются суставы ног, такие, как область колена, тазобедренная часть.
Послеоперационный период
Многих пациентов волнует вопрос о ходе реабилитационного периода после операции любого типа. В большинстве случаев, если не развились никакие осложнения, реабилитация длится от нескольких дней до полугода, в зависимости от типа операции.
В ходе восстановительного периода необходимо:
- выполнять рекомендации врача относительно приема медикаментов;
- если после операции нужен постельный режим, то можно совершать движения во всех конечностях, кроме прооперированной (лежать совсем неподвижно не рекомендуется);
- заниматься под контролем специалистов ЛФК;
- отказаться от вредных привычек;
- правильно питаться.
Хороший рацион во время восстановления имеет важное значение. Питание должно быть разнообразным, с большим количеством микро- и макроэлементов, белков, витаминов. На время восстановления нужно отказаться от вредной пищи, отдавая предпочтение здоровой диете.

Любые восстановительные операции на пораженных каким-либо заболеванием суставах – это всегда определенный риск.
Большинство врачей предпочитаю не доводить ситуацию до необходимости оперативного лечения, но иногда пациенты обращаются к ним в таком состоянии, когда без вмешательства уже не обойтись. Важно помнить, что при патологиях суставов, лучше как можно раньше обратиться к врачу, чтобы иметь возможность лечиться консервативно.
Читайте также:


