Операция грыжи пищевода по ниссену
Фундопликацию по Ниссену можно выполнить как трансторакально, так и трансабдоминально. Последний доступ используют чаще, чем трансторакальный. Мы описываем операцию, выполняемую через верхнюю срединную лапаротомию. При этом особенно удобно использование рёберных ретракторов, прикреплённых к раме, фиксированной к операционному столу.
После вхождения в брюшную полость проводят тщательную ревизию её органов. Поскольку другие болезни могут давать симптоматику, сходную с желудочно-пищеводным рефлюксом, следует исключить другую абдоминальную патологию. После завершения ревизии органов живота производят вправление грыжи пищеводного отверстия диафрагмы и мобилизуют пищевод, рассекая брюшину спереди от него.
Обычно необходимо иссечь тот или иной объём грыжевого мешка. Однако не следует выполнять чрезмерно обширное иссечение, поскольку при диссекции мешка выше уровня пищеводного отверстия возможно ранение плевры.
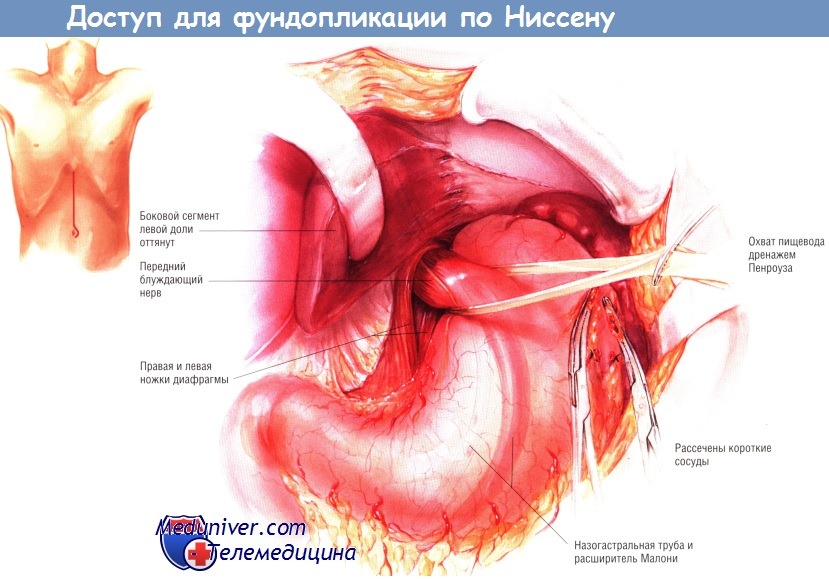
Путём тупой и острой диссекции пищевод тщательно мобилизуют и обводят дренажем Пенроуза. Вдоль пищевода выделяют оба блуждающих нерва. Во время этой диссекции необходимо провести тщательный поиск и препарирование обеих ножек диафрагмы. Пересекают печёночно-желудочную связку и очищают участок малой кривизны ниже желудочно-пищеводного перехода, пересекая ветви левой желудочной артерии. Мобилизуют большую кривизну желудка, пересекая то или иное количество коротких сосудов.
Пересечение коротких сосудов начинают с точки, лежащей высоко по большой кривизне, и продолжают кверху, в сторону желудочно-пищеводного перехода. После этого мобилизуют дно желудка сзади из забрюшинного пространства. Эту диссекцию зачастую можно выполнить без мобилизации левой доли печени, обойдясь только отодвиганием доли в краниальном направлении. Однако иногда, как это изображено на рисунке, для оптимальной экспозиции пищеводного отверстия диафрагмы пересекают треугольную связку и прикрепления латеральных сегментов левой доли печени, после чего долю отгибают вниз и оттягивают в медиальном направлении.
Через ножки диафрагмы проводят несколько одиночных швов шёлком № 0 при помощи больших игл Фергюсона. При этом в пищеводе находится назогастральный зонд. Перед завязыванием швов на ножках диафрагмы в желудок проводят расширитель Maloney размером 46 Fr. Обычно, чтобы диафрагмальное отверстие облегало пищевод, на ножки диафрагмы накладывают пять или шесть швов. Их следует завязывать снизу, в краниальном направлении, так, чтобы пищеводное отверстие обтянуло пищевод, в котором находится расширитель и назогастральный зонд.
При другом способе, без использования расширителя Maloney, ширину пищеводного отверстия диафрагмы проверяют пальцами: после сближения ножек швами отверстие должно пропускать два пальца.
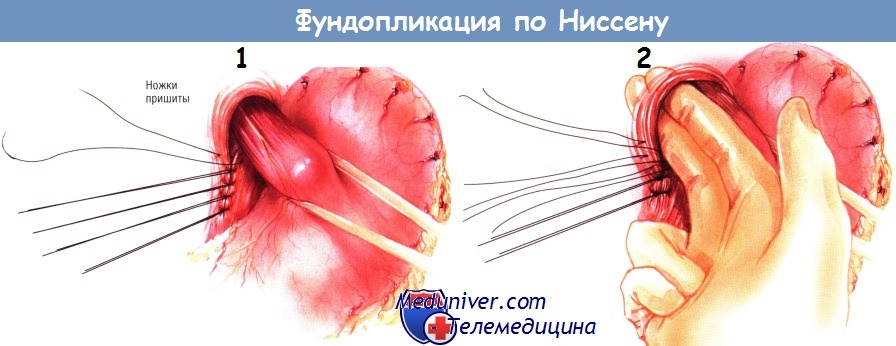
Когда швы на ножках диафрагмы будут завязаны, дно желудка захватывают малым зажимом Бебкокка и отводят назад вокруг внутрибрюшной части пищевода так, чтобы достать им до передней поверхности дна слева от пищевода, оборачивая последний на 360°. Этот манёвр, иногда трудный для выполнения, можно облегчить, оттягивая дренаж Пенроуза вниз. Несмотря на то что некоторые хирурги предпочитают оставлять задний ствол блуждающего нерва снаружи от формируемой муфты, авторы этой книги обычно оставляют оба блуждающих нерва рядом с пищеводом внутри муфты.
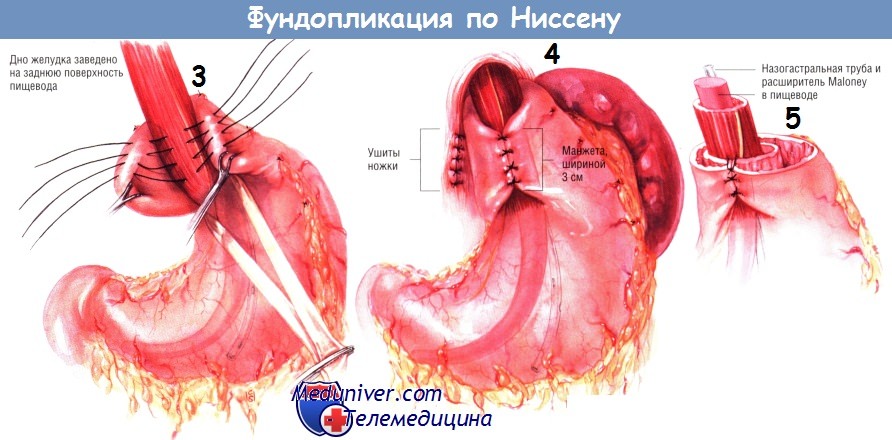
Фундопликацию выполняют, проводя шёлковой лигатуры № 2/0, начиная от дна желудка слева от пищевода, затем через толщину передней стенки пищевода и в конце через ту часть дна, которую протяну. сзади вокруг пищевода. Накладывают четыре шва расстоянии приблизительно 1 см друг от друга. После завязывания швов получается муфта шириной 3 см от дна желудка, обёрнутого вокруг пищевода.
Эффективность фундопликации по Ниссену не зависит от плотности муфты, а обеспечивается обёртыванием пищевода на 360°. Если фундопликация будет выполнена слишком плотно, возникнет дисфагия. Поэтому фундопликацию делают свободно вокруг пищевода, содержащего назогастральный зонд и расширитель Maloney, препятствующий формированию слишком плотной муфты. На рисунке изображён интраабдоминальный сегмент пищевода, полностью обёрнутый дном желудка.
Поскольку в части дна желудка, обёрнутой вокруг пищевода, остаётся воздух, там создаётся зона положительного давления, стремящаяся удерживать нижний сегмент пищевода в закрытом состоянии. Брюшную полость закрывают без дренирования.
- Вернуться в оглавление раздела "Хирургия"

Фундопликация – это операция, применяемая для устранения гастро-эзофагального рефлюкса (обратного заброса содержимого из желудка в пищевод). Суть операции состоит в том, что стенки желудка обертываются вокруг пищевода и тем самым укрепляется пищеводно-желудочный сфинктер.
Операция фундопликации впервые была выполнена в 1955 г немецким хирургом Рудольфом Ниссеном. Первые методики имели множество недостатков. За прошедшие годы классическая операция Ниссена несколько видоизменена, а также предложено несколько десятков ее модификаций.
Суть операции фундопликации
Гастроэзофагальный рефлюкс (ГЭРБ) – довольно распространенная патология. В норме пища свободно проходит по пищеводу и попадает в желудок, так как место перехода пищевода в желудок (нижний пищеводный сфинктер) во время акта глотания рефлекторно расслабляется. После пропускания порции пищи сфинктер вновь плотно сжимается и не дает содержимому желудка (пище, смешанной с желудочным соком) попадать обратно в пищевод.

общая схема фундопликации
При ГЭРБ этот механизм нарушен по разным причинам: врожденная слабость соединительной ткани, грыжа пищеводного отверстия диафрагмы, повышенное внутрибрюшное давление, расслабление мышц пищеводного сфинктера под действием некоторых веществ и других причин.

Сфинктер не выполняет функцию клапана, кислое содержимое желудка забрасывается обратно в пищевод, что вызывает многие неприятные симптомы и осложнения. Основным симптомом при ГЭРБ является изжога.
Любые консервативные методы лечения ГЭРБ в большинстве случаев достаточно эффективны, способны снимать симптомы на длительное время. Но необходимо отметить недостатки консервативного лечения:
- Изменения образа жизни и прием препаратов, снижающих выработку соляной кислоты, способны устранить только симптомы, но никак не влияют на сам механизм рефлюкса и не могут предотвратить его прогрессирование.
- Прием кислотоснижающих препаратов при ГЭРБ необходим длительное время, иногда – на протяжении всей жизни. Это может привести к развитию побочных эффектов, а также является существенной материальной затратой.
- Необходимость постоянных ограничительных мер приводит к снижению качества жизни (человек должен ограничивать себя в некоторых продуктах, спать постоянно в определенном положении, не наклоняться, не носить утягивающую одежду).
- Кроме того, примерно в 20% случаев даже соблюдение всех этих мер остается неэффективным.
Тогда встает вопрос об операции и устранении анатомических предпосылок рефлюкса.
Независимо от причины рефлюкса суть операции фундопликации – создание барьера для обратного заброса в пищевод. Для этого сфинктер пищевода укрепляется особой муфтой, сформированной из стенок дна желудка, сам желудок подшивается к диафрагме, а также ушивается при необходимости расширенное диафрагмальное отверстие.
Показания для фундопликации
Четких критериев и абсолютных показаний для хирургического лечения ГЭРБ не существует. Гастроэнтерологи в большинстве настаивают на консервативном лечении, хирурги же, как всегда,более привержены радикальным методам. Операция обычно предлагается в случаях:
- Сохранение симптомов заболевания, несмотря на адекватное длительное консервативное лечение.
- Рецидивирующий эрозивный эзофагит.
- Большие размеры диафрагмальной грыжи, приводящие к сдавлению органов средостения.
- Анемия вследствие микрокровотечений из эрозий или грыжевого мешка.
- Пищевод Баррета (предраковое состояние).
- Отсутствие у пациента приверженности к длительному приему препаратов или непереносимость ингибиторов протонной помпы.
Обследование перед операцией
Фундопликация – это плановая операция. Экстренность необходима в редких случаях ущемления пищеводной грыжи.
Прежде чем назначать операцию, должно быть проведено тщательное обследование. Необходимо подтвердить, что симптомы (изжога, отрыжка пищей, дисфагия, дискомфорт за грудиной) обусловлены действительно рефлюксом, а не другой патологией.

Обследования, необходимые при подозрении на пищеводный рефлюкс:
- Фиброэндоскопия пищевода и желудка. Позволяет:
- Подтвердить наличие эзофагита.
- Несмыкание кардии.
- Увидеть стриктуру или дилатацию пищевода.
- Исключить опухоль.
- Заподозрить грыжу пищевода и примерно оценить ее размеры.
- Суточная рН-метрия пищевода. С помощью этого метода подтверждается заброс кислого содержимого в пищевод. Метод ценен в тех случаях, когда эндоскопически патология не выявлена, а симптомы заболевания присутствуют.
- Маномерия пищевода. Позволяет исключить:
- Ахалазию кардии (отсутствие рефлекторного расслабления сфинктера при глотании).
- Оценить перистальтику пищевода, что важно для выбора методики операции (полная или неполная фундопликация).
- Рентгеноскопия пищевода и желудка в позиции с опущенным головным концом. Проводится при пищеводно-диафрагмальных грыжах для уточнения ее локализации и размеров.
Когда диагноз пищеводного рефлюкса подтвержден и получено предварительное согласие на операцию, не менее чем за 10 дней до операции необходимо пройти стандартное предоперационное обследование:
![]()
Общие анализы крови и мочи.- Биохимический анализ крови.
- Кровь на маркеры хронических инфекций (вирусные гепатиты, ВИЧ, сифилис).
- Группа крови и резус-фактор.
- Определение показателей свертывания.
- Флюорография.
- ЭКГ.
- Осмотр терапевта и гинеколога для женщин.
Противопоказания к фундопликации
- Острые инфекционные и обострения хронических заболеваний.
- Декомпенсированая сердечная, почечная, печеночная недостаточность.
- Онкологические заболевания.
- Тяжелое течение сахарного диабета.
- Тяжелое состояние и пожилой возраст.
Не рекомендуется проводить такую операцию пациентам с укороченным пищеводом, со стриктурой пищевода, а также с нарушенной моторикой (слабой перистальтикой, зафиксированной путем манометрии).
Если противопоказаний нет и все обследования проведены, назначается день операции. За три-пять дней до операции исключаются продукты, богатые клетчаткой, черный хлеб, молоко, сдоба. Это необходимо для уменьшения газообразования в послеоперационном периоде. Накануне операции разрешается легкий ужин, утром в день операции есть нельзя.
Виды фундопликации
Золотым стандартом антирефлюксного оперативного лечения остается фундопликация по Ниссену. В настоящее время существует множество ее модификаций. Как правило, каждый хирург пользуется своим излюбленным способом. Различают:
1. Открытую фундопликацию. Доступ при этом может быть:
- Торакальный – разрез проводится по межреберью слева. В настоящее время применяется очень редко.
- Абдоминальный. Проводится верхне-срединная лапаротомия, отодвигается левая доля печени и проводятся необходимые манипуляции.
2. Лапароскопическую фундопликацию. Все более популярный метод ввиду малотравматичности для организма.
Кроме различных видов доступа, фундопликации различаются по объему формируемой манжеты вокруг пищевода (360, 270, 180-градусная), а также по мобилизуемой части дна желудка (передняя, задняя).

слева: открытая фундопликация, справа: лапароскопическая фундопликация
Наиболее популярные виды фундопликаций:
- Полная 360-градусная задняя фундопликация.
- Передняя частичная 270-градусная фундопликация по Белси.
- Задняя 270-градусная фундопликация по Тупе.
- 180-градусная фундопликация по Дору.
Этапы операции открытым доступом
Операция фундопликации проводится под общим наркозом.
- Производится разрез передней брюшной стенки в верхнем этаже живота.
- Левая доля печени сдвигается в сторону.
- Мобилизуется нижний отрезок пищевода и дно желудка.
- В пищевод вставляется буж для формирования заданного просвета.
- Передняя или задняя стенка дна желудка (в зависимости от выбранного метода) оборачивается вокруг нижней части пищевода. Формируется манжетка длиной до 2-х см.
- Стенки желудка сшиваются с захватом стенки пищевода нерассасывающимися нитями.
Это этапы классической фундопликации. Но к ним могут добавляться и другие. Так, при наличии грыжи пищеводного отверстия диафрагмы, производится низведение грыжевого выпячивания в брюшную полость и ушивание расширенного диафрагмального отверстия.
При неполной фундопликации стенки желудка также оборачиваются вокруг пищевода, но не на всю окружность пищевода, а частично. В этом случае стенки желудка не сшиваются, а подшиваются к боковым стенкам пищевода.
Лапароскопическая фундопликация
Впервые лапароскопическая фундопликация была предложена в 1991 году. Эта операция возродила интерес к хирургическому антирефлюксному лечению (до этого фундопликация не была столь популярной).

Суть лапароскопической фундопликации – та же: формирование муфты вокруг нижнего конца пищевода. Операция проводится без разреза, делается только несколько (обычно 4- 5) проколов в брюшной стенке, через которые вводятся лапароскоп и специальные инструменты.
Преимущества лапароскопической фундопликации:
- Малотравматичность.
- Меньший болевой синдром.
- Сокращение послеоперационного периода.
- Быстрое восстановление. По отзывам пациентов, перенесших лапароскопическую фундопликацию, уже на следующий день после операции уходят все симптомы (изжога, отрыжка, дисфагия).
Однако необходимо отметить и некоторые особенности лапароскопической операции, которые можно отнести к минусам:
- Лапароскопическая фундопластика занимает больше времени (в среднем на 30 минут длится дольше открытой).
- После лапароскопической операции выше риск тромбоэмболических осложнений.
- Лапароскопическая фундопликация требует специального оборудования, высокой квалификации хирурга, что несколько уменьшает ее доступность. Такие операции, как правило, платные.
Фундопликация по Ниссену – видео операции
Послеоперационный период
- В первые сутки после операции в пищеводе оставляется назогастральный зонд, проводится инфузия жидкости и солевых растворов. Некоторые клиники практикуют раннее (через 6 часов) питье.
- Назначаются антибиотики для профилактики инфекции, обезболивающие препараты.
- На следующий день рекомендуется вставать, можно пить жидкость.
- На вторые сутки проводится рентгеноконтрастное исследование проходимости пищевода и функционирования клапана.
- На третьи сутки разрешается прием жидкой пищи (овощной бульон).
- Постепенно диета расширяется, можно принимать протертую, затем мягкую пищу небольшими порциями.
- Переход к обычной диете происходит в течение 4 -6 недель.
По этой причине больным, перенесшим фундопликацию, не рекомендуется употребление большого количества газированных напитков.
Возможные осложнения после операции фундопликации
Процент рецидивов и осложнений остается достаточно высоким – до 20%.

Возможные осложнения во время операции и раннем послеоперационном периоде:
- Кровотечение.
- Пневмоторакс.
- Инфекционные осложнения с развитием перитонита, медиастинита.
- Травма селезенки.
- Прободение желудка или пищевода.
- Непроходимость пищевода вследствие нарушения техники (слишком затянутая манжета).
- Несостоятельность наложенных швов.
Все эти осложнения требуют раннего повторного оперативного вмешательства.
Возможны симптомы дисфагии (нарушение глотания) по причине послеоперационного отека. Эти симптомы могут сохраняться до 4-х недель и не требуют специального лечения.
Поздние осложнения
- Стриктура (сужение пищевода) вследствие разрастания рубцовой ткани.
- Выскальзывание пищевода из сформированной манжетки, рецидив рефлюкса.
- Сползание манжеты на желудок, может привести к дисфагии и непроходимости.
- Формирование диафрагмальной грыжи.
- Послеоперационная грыжа передней брюшной стенки.
- Дисфагия, метеоризм.
- Атония желудка вследствие повреждения ветви блуждающего нерва.
- Рецидив рефлюкс-эзофагита.
Процент послеоперационных осложнений и рецидивов зависит в основном от навыков оперирующего хирурга. Поэтому операцию желательно проводить в надежной клинике с хорошей репутацией у хирурга с достаточным опытом проведения таких операций.
Проведение операции открытым доступом возможно бесплатно по полису ОМС. Стоимость платной лапароскопической фундопликации составит 50-100 тыс. рублей.
Видео: жизнь пациента после фундопликации, лекция
Нужна ли операция при грыже пищевода? Не всегда. Оперативное лечение при ГПОД является единственным кардинальным методом терапии. При всех остальных методах лечения (без хирургического вмешательства) не устраняется причина болезни, все меры направлены на ослабление симптомов и предотвращение осложнений. Хирурги предпочитают консервативный путь лечения. Если есть возможность не делать операцию, то ее отодвигают на неопределенное время.
Существуют строгие показания к проведению операции:
- если консервативное лечение не дает результатов;
- большие размеры грыжи;
- осложнения ГПОД (защемление грыжи, стеноз пищевода, метаплазия слизистой, кровотечения).

Оглавление
При аксиальной ГПОД 1 степени и в большинстве случаев 2 степени операция не делается. Больному предписывается особый образ жизни, диета, медикаментозная терапия, используются методы народной медицины. При аксиальной грыже 3 степени операция показана. Ее делают, в основном в плановом порядке, после тщательной подготовки.
Является ли размер грыжи пищевода определяющим в выборе – делать операцию или нет
Большие размеры грыжи, конечно, являются одним из показаний для операции при ГПОД. Дело в том, что грыжа большого размера сдавливает торакальные органы, вызывая развитие кардиальной и пульмональной патологии. Кроме того, у таких пациентов часто возникает осложнения и ущемления ГПОД. Консервативное лечение таких больных практически всегда неэффективно. Ущемленные грыжи, требуют хирургического лечения, причем часто неотложного, однако выбор метода операции остается предметом дискуссии ученых.
Выделяют 4 степени ГПОД по объему:
- 1 степень – до 100 см³;
- 2 степень – до 300 см³;
- 3 степень – до 400 см³;
- 4 степень – свыше 400 см³.
Грыжи пищеводного отверстия диафрагмы 3-4 степени – это гигантские грыжи, при таких размерах оперативное лечение показано. Важным является тот факт, что отдаленные результаты операций при грыжах больших размеров весьма неудовлетворительны. До сих пор не определены четко показания и противопоказания к проведению различных вмешательств у пациентов со скользящими и фиксированными ГПОД.
Как делают операцию при грыже пищевода
При операции добиваются:
- восстановления анатомически правильного расположения органов;
- устраняют грыжевые ворота;
- выполняют один из видов фундопликации, что позволяет восстановить нижний сфинктер пищевода (НПС) и угол Гиса.

Операцию проводят двумя способами:
- полостная операция с широким абдоминальным разрезом по срединной линии живота;
- лапароскопическая операция с применением эндоскопической оптики.
Операция длится 1-2 часа. Проводится операция по удалению грыжи пищевода в несколько этапов.
Ход операции следующий:
- Перед началом операции больному обязательно делают обезболивание. В случае ГПОД предпочтительным является местное обезболивание (возможна спинальная анестезия и общий наркоз).
- Возвращение органов в анатомически правильное положение.
- Ушивают растянутое эзофагеальное отверстие диафрагмы и делают пластику.
- Проводится один из видов фундопликации, для восстановления НПС и предупреждения рефлюкса.

Существует около четырех десятков различных модификаций операции при грыже пищевода. Каждая из них обладает своими достоинствами и недостатками. В каждом отдельном случае способ выбирает лечащий хирург, исходя из данных предварительного обследования и сопутствующей патологии пациента.
Основой операции является формирование симметричной манжетки из стенок дна желудка, ею окутывают пищевод на 270 градусов, оставляя свободным левый блуждающий нерв.

Операция по удалению грыжи пищевода по этой модификации дает меньшее число дисфагий в раннем послеоперационном периоде (по сравнению с классической фундопликацией Ниссена). Но она чаще осложняется рецидивами ГЭРБ.
Операция по методике Hill является наиболее эффективной из группы гастроплексий методикой. Она создает прочную фиксацию нижнего отдела пищевода к парааортальной фасции. Это дает возможность удержать этот отдел пищевода ниже диафрагмы, кроме того создается точка опоры для перистальтической активности органа. Отрицательной стороной методики является трудность выполнения и высокие требования, предъявляемые к оперирующему хирургу.
Операции при хиатальных грыжах пищевода проходят на фоне хронического воспалительного процесса, что нередко приводит к укорочению органа. У больных, прооперированных по классической методике, быстро наступает рецидив заболевания. По методике Черноусова часть желудка превращают в трубку сборивающими швами. Далее эту надставку пищевода симметрично окутывают желудочной стенкой, создавая манжетку, верхнюю часть которой фиксируют к пищеводу.
Метод Ниссена является самым распространенным при хирургическом лечении нефиксированных и параэзофагеальных грыжах пищевода. Основой операции является формирование из стенок дна желудка манжетки, окутывающей абдоминальный отдел пищевода со всех сторон. Если пищеводное отверстие диафрагмы очень велико, то ставят протез из нерассасывающегося синтетического материала.
Эндоскопические операции при аксиальных грыжах пищевода
Наиболее часто в настоящее время при операциях в отношении аксиальной грыжи пищевода пользуются лапароскопическим методом. Главными достоинствами лапароскопии является незначительная травматизация и короткий реабилитационный период.

При проведении лапароскопии делается 4 прокола в брюшной стенке, для введения лапароскопа и инструментария. Далее, вправляют в анатомически правильное положение органы брюшной полости, ушивают растянутое грыжевое отверстие, проводят фундопликацию по выбранному методу. При лапароскопических операциях риск рецидива минимальный, а при назначении дополнительной медикаментозной терапии, отрицательные последствия могут быть сведены к минимуму.
При лапароскопии, как при всякой другой операции, могут быть осложнения:
- кровотечения;
- перфорация внутренних органов;
- повреждение блуждающих нервов;
- вследствие раздражения поддиафрагмальной области и брюшины возможно появление болей в спине и левом плече.
Несмотря на это, лапароскопия является эффективным хирургическим методом лечения ГПОД. При правильном подходе и соответствующей квалификации хирурга, риск незначителен.
В наиболее оснащенных хирургических клиниках сейчас применяется эндоскопический метод с помощью специального аппарата Esophyx. Аппарат вводят через рот, с его помощью формируются острый угол Гиса, а также манжетка в месте соединения пищевода и желудка.

Какие последствия после операции на грыже пищевода
В ряде случаев во время проведения операции по поводу удаления грыжи пищевода, непосредственно после нее или через некоторое время могут возникнуть осложнения.
Все осложнения делят на:
- Интраоперационные – последствия, возникающие в ходе операции.
- Кровотечения из паренхиматозных органов, сосудов желудка, диафрагмы.
- Перфорации пищевода, желудка.
- Повреждения стволов блуждающих нервов.
- Осложнения, возникшие после операции:
- Кровотечение.
- Перитонит.
- Непроходимость кишечника.
- Транзиторная дисфагия.
- Диарея.
- Поздние осложнения – сужение пищевода, рецидив заболевания, метеоризм.
Ранний послеоперационный период
После операции по поводу грыжи пищевода в оперируемой области в течение нескольких суток может сохраняться болезненность и отечность. Отек сужает просвет пищевода, что может вызвать преходящую дисфагию. Поэтому несколько дней больной может ощущать, что плохо проходит пища. Из-за преходящих нарушений моторики ЖКТ могут возникнуть проблемы с кишечником. Реакцией организма на операцию может быть повышение температуры до субфебрильных цифр, это не требует никакого лечения и проходит самостоятельно.
В постоперационный период назначают антибиотики, обезболивающие препараты, в случае нарушения моторики ЖКТ назначают прокинетики.
Уже на первые сутки больной может подниматься с кровати, употреблять жидкость. Швы снимаются на 7 сутки, после чего больной выписывается из стационара.
Питание после операции по поводу ГПОД такое же, как и после других полостных хирургических манипуляций.
В первый день – разрешается выпить немного воды (до 300 мл).
Во второй день – разрешено съесть немного жидкой пищи (супа-пюре на овощном бульоне, порцию жидкой каши на воде).
Постепенно прооперированный переводится на диету №1 по Певзнеру, из рациона должны быть исключены все продукты, вызывающие раздражение и метеоризм. Пища должна быть теплой и мягкой. Такой диеты больной должен придерживаться 1-2 месяца.
Реабилитация после операции ГПОД
Если больному была сделана лапароскопическая операция, и осложнений не было, то больничный лист закрывают через 7 дней, если работа не связана с тяжелыми физическими нагрузками. Однако реабилитационный период на этом не заканчивается.
Длительность реабилитационного периода после оперативного удаления грыжи пищевода зависит от компенсаторных возможностей каждого конкретного больного, а также травматичности проведенного вмешательства.
В реабилитационном периоде следует придерживаться диеты №1 по Певзнеру не менее 2 месяцев, с последующим ее расширением под наблюдением врача. Есть надо в одно и то же время, небольшими порциями, увеличив число приемов пищи. Пища должна быть теплой, вареной (или приготовленной на пару).
В зависимости от метода, которым проводилась операция, интенсивность длительность болевого синдрома может быть различной. Так при лапароскопических операциях больной после выписки из стационара практически не испытывает болей, тогда как при полостных операциях боли могут быть длительными и сильными, зная это, врачи назначают обезболивающие средства.
Что касается физических нагрузок, занятий спортом, то их разрешают не раньше чем через 2,5 месяца после операционного вмешательства, если не было осложнений.
Очень важно исключить потребление алкоголя и курения.
Если операция прошла успешно, и больной тщательно соблюдал все врачебные рекомендации, то через 9-12 месяцев наступает полное восстановление организма и больной может вернуться к обычной жизни.
После операции по удалению ГПОД под руководством инструктора лечебную гимнастику начинают с первого послеоперационного дня в положении лежа. Инструктор показывает, как правильно надувать шарик, делать кашлевые упражнения, самомассаж ног, рук, живота. По мере расширения двигательного режима движения становятся более разнообразными, меняется исходное положение, увеличивается число повторений. Двигательный режим включает подъем и спуск по ступенькам, дозированную ходьбу в парке.
Основные задачи лечебной гимнастики сводятся к профилактике:
- бронхолегочных осложнений;
- тромбозов;
- пареза кишечника;
- контрактур плечевого сустава.
Питание после операции по поводу ГПОД
Прооперированный человек должен строго соблюдать диету в течение 8 недель. Диета после операции ГПОД должна соответствовать столу № 1 по Певзнеру. Диету назначает гастроэнтеролог, курирующий больного после операции, и только он может вносить в нее изменения. Все продукты должны быть свежими и высококачественными, не содержать консервантов и вкусовых добавок. Очень важно наладить режим приема пищи. Есть надо регулярно, в одно и то же время, маленькими порциями и часто.
После 8 недель начинается расширение пищевого режима. Процесс этот постепенный, требующий внимания пациента к своему здоровью. Если какие-то продукты вызывают боль или изжогу, от них надо отказаться. Только умеренность и постепенность дадут возможность пациенту, перенесшему удаление грыжи пищевода, перейти к общему столу без ущерба для здоровья.
Операция при ГПОД: за и против
Хирургическое лечение ГПОД проводится по строгим показаниям, когда отказ от операции грозит жизни и здоровью пациента. В последние годы проведено множество рандомизированных исследований по выявлению частоты осложнений ГПОД и рецидивов заболевания при проведении полостных и лапароскопических операций, по выявлению осложнений при применении различных операционных модификаций, с учетом как ранних, так и отдаленных осложнений.
В результате выявился явный приоритет лапароскопических операций над полостными. Хороший клинический эффект лапароскопии по удалению ГПОД отмечен почти во всех случаях. Рецидивы заболевания отмечались лишь в единичных случаях. Транзиторная дисфагия (до 1 месяца) чаще отмечается при циркулярной фундопликации.
Жизнь пациентов даже после успешной операции должна быть свободна от того, что вызвало заболевание. Больные должны:
- регулярно и правильно питаться,
- избегать физических и психических перенапряжений;
- полноценно отдыхать ночью,
- исключить алкоголь и курение.
Если ваш доктор рекомендует хирургическое лечение, значит, на то есть веские причины. В этом случае отказываться не стоит.
Читайте также:



