Операция по удалению грыжи пищевода в беларуси
Диафрагма – анатомическая перегородка, разделяющая брюшную и грудную полости, а также участвующая в процессе дыхания. В центре она состоит из соединительной ткани, по периферии – из поперечно-полосатых мышц. Порой в силу тех или иных причин в диафрагме возникает дефект (выпячивание или отверстие), вследствие чего органы проникают из брюшной полости в грудную и наоборот. Подобный дефект именуется диафрагмальной грыжей.
Нарушается функция клапана-манжеты, происходит заброс в пищевод кислотного желудочного содержимого, в результате чего слизистая пищевода получает химический ожог — гастроэзофагеальный рефлюкс. Такая проблема нередка. Если не уделять ей должного внимания, образуются эрозии, язвы, рубцы, сужение пищевода, рак.
Факторы, обуславливающие появление вышеуказанной патологии, делятся на предрасполагающие (повреждения диафрагмы вследствие травмы, приобретенная либо врожденная слабость мышечного и связочного аппарата, дистрофия мышечной и связочной тканей) и производящие (систематические переедания, обильные приемы пищи, ожирение, поднятие тяжестей, запоры, беременность, тяжелый физический труд).
Больные с грыжей пищеводного отверстия диафрагмы жалуются на одышку и сердцебиение после еды; изжогу, отрыжку; боли в верхней части живота, подреберье, грудной клетке; вздутие живота; иногда – урчанье и бульканье в грудной клетке. Возникающая порой после еды рвота приносит облегчение.
Лечение диафрагмальной грыжи зависит от причин возникновения и степени тяжести.
Консервативное лечение применяется в случае, если грыжа небольшая или противопоказано хирургическое лечение. Рекомендуется питание малыми порциями, без острых, кислых, копченых продуктов, назначаются препараты, устраняющие изжогу (омез, альмагель, ранитидин, фосфалюгель), спазмолитики, купирующие боль (дротаверин, но-шпа).
Хирургическое лечение показано при грыже больших размеров, ущемлении в ней пищевода или желудка, в случае неэффективности консервативного лечения или ухудшения самочувствия на фоне лечения.
Диафрагмальная грыжа диагностируется на основании жалоб больного, исследований (фиброгастродуоденоскопии, рентгенографии желудка с контрастным веществом – больному дают перед исследованием выпить безвредный раствор бария).


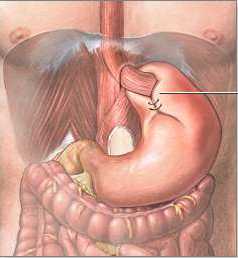
В Минске, РБ применяется прогрессивный метод хирургического лечения пищеводной грыжи – лапароскопическая фундопликация. Цель данного метода – восстановление клапана и его функции, уменьшение диаметра пищеводного отверстия диафрагмы, возвращение желудка на его обычное место.
Еще недавно операция была большой и травматичной, восстановительный период длился до пяти недель.
В нашем центре выполняются малоинвазивные операции лапароскопическим методом (через пять небольших проколов). Продолжительность операции – 1-2 часа, в зависимости от тяжести случая.
Часть желудка освобождается от сращений и используется для обвертывания пищевода и создания искусственной манжеты. Затем отверстие в диафрагме ушивается – желудок не может сместиться выше диафрагмы, манжета исключает заброс в пищевод желудочного содержимого.
Послеоперационный период короткий. В течение 1-3 дней появляются незначительные боли, неприятные ощущения в месте операции (за грудиной). Назначаются ненаркотические анальгетики. Какое-то время после операции возможны отрыжка воздухом и затрудненное прохождение твердой пищи. Как и при любой другой операции, могут возникнуть обычные осложнения.
В день операции пациенту уже можно пить воду, он начинает активизироваться, на следующий день кушает жидкую пищу. Через 2-3 дня после операции он выписывается из стационара, на седьмые сутки снимаются швы. В течение месяца нужно соблюдать определенную диету.
Противопоказания к проведению операции: нарушения свертываемости крови, беременность или месячные у женщин, любые соматические заболевания внутренних органов в фазе декомпенсации, наличие в анамнезе операций на желудке, верхнем отделе брюшной полости.
Преимущества лечения в нашей клинике
В нашем центре услуги по лечению диафрагмальной грыжи и рефлюкс-эзофагита оказывают специалисты, имеющие наибольший в Минске и республике опыт выполнения лапароскопических фундопликаций. В настоящее время это порядка 200-250 операций, в том числе при грыжах больших размеров и повторные операции при рецидивах, полученных в других клиниках. Стоимость таких операций здесь не превышает среднюю цену на аналогичную операцию по республике. Большинство операций выполняет профессор, ассистируют сотрудники кафедры, доценты. Кроме того, в клинике имеется самая мощная анестезиолого-реанимационная служба, что значительно увеличивает безопасность лечения.

Изжога, отрыжка воздухом и пищей, срыгивание и загрудинные боли – все это симптомы грыжи пищеводного отверстия диафрагмы или диафрагмальной грыжи. При этой болезни нарушается запирательная функция клапана и кислое содержимое желудка забрасывается в пищевод, что вызывает химический ожог слизистой последнего, образованию язв и рубцов. Это в свою очередь может приводить к сужению пищевода и даже раку.
На решение проблемы нацелены лапароскопические фундопликации при грыжах пищеводного отверстия диафрагмы и рефлюкс-эзофагитах.
Цель операции: Целью операции является восстановление запирающего механизма (клапана), возращение желудка на свое обычное место и ушивание пищеводного отверстия диафрагмы до нормальных размеров.
Показание к операции:
• выраженные симптомы и неэффективность консервативной терапии;
• прогрессирование болезни и ухудшение общего самочувствия, несмотря на прием лекарств;
• возникновение осложнений диафрагмальной грыжи4
• сочетание диафрагмальной грыжи с другими заболеваниями, требующими оперативного лечения (например, камни желчного пузыря, грыжи и т.д.).
Противопоказания:
• любые соматические заболевания (т.е. заболевания внутренних органов) в тяжелой форме;
• нарушения свертываемости крови;
• месячные или беременность у женщин;
• наличие операций на верхнем этаже брюшной полости в прошлом.
Анестезия:
Лапароскопическая фундопликация проводится только под общим классическим наркозом с миорелаксацией.
Особенности операции:
Еще недавно такие операции были травматичными и большими, восстановительный период после которых занимал не менее тре-четырех недель. В нашем центре они выполняются через пять небольших проколов (лапароскопически). Часть желудка освобождается от сращений и используется для обвертывания пищевода и создания искусственной манжеты. После этого отверстие в диафрагме ушивается и желудок уже не может сместиться выше диафрагмы, а манжета исключает заброс содержимого желудка в пищевод. В среднем операция длится 1 час 30 минут, ее продолжительность зависит от опыта хирурга и величины грыжи.
Послеоперационный период:
• сразу после операции применяют необходимые обезболивающие препараты, так как в течение 1-3 дней могут держаться боли;
• болевые ощущения, как правило, не значительны, они ограничиваются местами проколов, иногда за грудиной;
• активизируется пациент на следующие сутки или даже в день операции;
• питье воды разрешается сразу после операции, кушать пациент начинает на следующий день;
• выписываются пациенты обычно через 3 дня после операции;
• швы снимают на 5-7 сутки после операции;
• в течение первого месяца необходимо соблюдать щадящую диету.
Возможные побочные явления:
• после операции могут какое-то время беспокоить отрыжка воздухом и дисфагия (плохое прохождение твердой пищи).

Чтобы оставить комментарий, необходимо войти на сайт:
- Login with ВКонтакте
- Login with Одноклассники
- Login with Mail.ru
- Login with Яндекс
- Login with Google
- Login with Facebook
До 20% белорусов страдают гастроэзофагеальной рефлюксной болезнью

О том, что такое гастроэзофагеальная рефлюксная болезнь, порталу Intefax.by рассказали заведующий 2-й кафедрой внутренних болезней Белорусского государственного медицинского университета (БГМУ) профессор, доктор медицинских наук Николай Сорока, доцент 2-й кафедрой внутренних болезней БГМУ, кандидат медицинских наук Николай Капралов и доцент 2-й кафедрой внутренних болезней БГМУ, кандидат медицинских наук Ирина Шоломицкая.
Н. Капралов: Гастроэнтерологи называют феноменом XXI века значительное сокращение количество больных, страдающих гастродуоденальными язвами. Но вместе с тем увеличилось число пациентов, страдающих гастроэзофагеальной рефлюксной болезнью.
Это хроническое рецидивирующее заболевание, обусловленное спонтанным, регулярно повторяющимся забросом в пищевод желудочного содержимого, приводящим к поражению нижнего отдела пищевода. При этом заболевании, которым страдает около 20% населения, главным симптомом является изжога. Уменьшение числа случаев гастродуоденальных язв произошло в связи с тем, что наконец-то установлен главный фактор их развития – микроорганизм Helicobacter pylori.
Уже разработаны четкие схемы уничтожения этого микроорганизма. Они понятны всем клиницистам нашей страны. Кроме того, уменьшение числа язв сопряжено с разработкой современных кислотоподавляющих препаратов, которые способствуют быстрому рубцеванию язв, заживлению эрозий.
И. Шоломицкая: Гастроэзофагеальная рефлюксная болезнь характеризуется в первую очередь изжогой, жжением за грудиной. Изжогой в основном страдают молодые люди, с возрастом она проявляется в виде отрыжки воздухом, съеденной пищей либо кислотой.
Болезнью страдает все население.
Кроме того, есть проблема заболеваемости верхнего отдела желудочно-кишечного тракта, поскольку некоторые лекарственные препараты обладают ульцерогенным или язвообразующим действием.
Н. Сорока: Даже маленькая доза аспирина, например в лекарствах, которые прописывает кардиолог, в 2–3 раза увеличивает риск кровотечения и образования язвы.
Н. Сорока: Для понимания нужно пояснить, как работает желудок.
При переходе пищевода в желудок есть специальный сфинктер. Когда человек делает глоток, он открылся – пища попала в желудок. Пока в желудке идет процесс пищеварения, этот сфинктер должен быть закрыт, а у многих людей вследствие разных причин – стрессов, болезней, лекарств – эта синхронная работа нарушается, и сфинктер может быть все время открыт либо слабо закрыт.
В итоге создаются неблагоприятные для здоровья условия, когда желудок сокращается, а сфинктер открыт и пища попадает в пищевод. А в пищеводе кислоты быть не должно, там исключительно щелочная среда. И как только в пищеводе появилась кислота – начинается изжога, жжение за грудиной, которое иногда принимают за стенокардию.
Н. Капралов: Совершенно верно, коллега. Кроме того, при такой патологии пищевод повреждается. Сейчас доказано, что рефлюкс из желудка в пищевод далее может проникнуть в верхние дыхательные пути. И тогда у больных может формироваться легочная патология.
Статистика показывает, что у 5-6% больных легочной патологией первопричиной является рефлюкс желудочного содержимого в пищевод, а потом в бронхо-легочную систему.
Гастроэзофагеальная рефлюксная болезнь – небезобидная, неоднозначная и сложная болезнь, в том числе связанна с патологией легочной системы.
Причины заболеваний ЖКТ
Н. Сорока: Здоровое питание – это разнообразное питание. С пищей человек должен получать все – и белки, и жиры, и углеводы, и витамины, и минералы. Второе требование – регулярность приема пищи. Нельзя есть утром, а потом только через 12 часов. В идеале нужно в день питаться 4 раза. Пища должна быть приготовлена: она должна быть теплая, нельзя есть всухомятку.
Н. Капралов: Примерный дневной рацион: утром каша из цельнозерновой крупы. Обед – суп на слабом бульоне, рыба – различные виды в любом приготовлении. В вечернее время – разнообразные крупы, приготовленные на воде; мясо птицы, различные виды в любом приготовлении, яйца в любом виде (1 яйцо в день), напитки – некрепкий чай, сок, питьевая вода. Обязательно в составе рациона должны быть фрукты и овощи – до 600–700 г в сутки.
User menu
Вы здесь

ГПОД встречаются у 3% больных гастроэнтерологического профиля, особенно при язвенной болезни или, значительно чаще, при желчнокаменной болезни
Различают врожденные и приобретенные ГПОД. Образование врожденных грыж связано с неравномерным развитием мышц и отверстий диафрагмы, неполным опущением желудка в брюшную полость, облитерацией воздушно-кишечных карманов, слабостью соединительной ткани в пищеводном и аортальном отверстиях диафрагмы и другими причинами. ГПОД у детей почти всегда врожденные, а у взрослых — чаще всего приобретенные.
Образованию ГПОД может способствовать аномалия мышечно-сухожильного аппарата фиксации кардии наряду с возрастной утратой эластичности тканей (частично врожденный генез). Однако большинство ГПОД является приобретенными, они встречаются преимущественно у лиц старше 50 лет (так называемые ииволютивные грыжи).
Патологические изменения в пищеводе и кардии сопровождаются, как правило, раздражением блуждающего нерва. В результате возникают функциональные расстройства (дискинезии и спастическая контрактура пищевода). Таким образом, рубцово-воспалительный процесс и спастическая контрактура пищевода служат очень важными патогенетическими моментами в развитии и росте ГПОД.
Грыжи нередко приводят к тяжелому пептическому эзофагиту, а последний способствует увеличению грыжи (порочный круг). правильно называл грыжи рецидивирующей хронической болезнью пищевода.
В процессе формирования грыжи через диафрагмальное отверстие обычно последовательно пролабируют абдоминальный отдел пищевода, кардия и верхний отдел желудка. Возникшие таким образом выпячивания над диафрагмой обозначаются как осевая, аксиальная пли скользящая ГПОД. Грыжи с выпадением только абдоминального сегмента отдельно или вместе с кардией называют торакальной дистопией кардии, пищеводной луковицей, эзофагокардиальной релаксацией, обратимой эктопией кардии, вправимой хиатальной грыжей, скользящей или пульси¬рующей грыжей и др. Крайне редко через пищеводное отверстие выпадает (выворачивается) верхний отдел желудка без смещения кардии и брюшного сегмента пищевода. Пищевод не меняет при этом своей длины, а пролабированный в заднее средостение отдел желудка обычно небольшой; он носит название параэзофагеальной диафрагмальной грыжи. Изредка встречаются и смешанные типы в виде нараэзофагеальной грыжи со смещенной кардией и скользящие грыжи с параэзофагеальным смещением дна желудка. Нам представляется спорным предложение выделить в самостоятельный вариант ГПОД аномалию развития кардиоэзофагеального отдела — неправильное кардиофундальное расположение. Это состояние характеризуется высоким впадением пищевода в желудок с укорочением абдоми¬нального сегмента пищевода до 1 — 3 см, сглаживанием угла Гиса и частым нарушением клапанного механизма кардии. Однако кардия при этом лежит под диафрагмой, а пищеводное отверстие интактно. Эта поддиафрагмальная мальформация предрасполагает возникновение ГПОД, но не делает ее обязательной. Неправильное кардиофундальное расположение является в сущности видом незавершившегося опущения и разворота желудка в брюшной полости с формированием короткого поддиафрагмального сегмента. Укорочение абдоминального сегмента — врожденное короткое преддверие, как и его удлинение — это варианты развития анома¬лии эмбриогенеза, а не грыжа. При этом состоянии отсутствует и грыжевой мешок. Чаще наблюдаемая у детей кардио-фундальная мальформация, сопровождаясь гастроэзофагеальным рефлюксом, приводит к рефлюкс-эзофагиту и скользящей ГПОД.
Различают приобретенные и врожденные истинные и ложные, пульсионные и тракционные, фиксированные и скользящие, малые и большие, типичные и атипичные, асимптомные (случайные) и симптомные, осложненные и неосложненные ГПОД.
В практических целях представляется наиболее целесообразным деление грыж на 3 степени в зависимости от размеров пролабирования (эвентрации) желудка в грудную полость. При ГПОД I степени над диафрагмой лежит брюшной сегмент пищевода, кардия расположена на уровне диафрагмы, а желудок приподнят под диафрагму. Чрезмерная смещаемость абдоминального сегмента считается начальной грыжей (смещаемость по вертикали в норме не превышает 3 — 4 см).При ГПОД II степени преддверие и кардия лежат над диаф¬рагмой, а в диафрагмальном отверстии видны складки слизистой оболочки желудка. При ГПОД III степени вместе с брюшным сегментом пищевода и кардией в грудную полость выпадает и часть желудка (тело, антральный отдел).
Большинство хирургов, убедились в том, что для операции необходимы строгие показания: осложненный рефлюкс-эзофагит (кровотечения, изъязвления, стриктуры), гигантские грыжи с анемическим, геморрагическим, компрессионным синдромами; параэзофагеальные виды грыж (опасность ущемления) или сопутствующие забо¬левания, требующие хирургического лечения.
У детей лечение ГПОД должно быть хирургическим, что связано с довольно быстрым развитием у них таких осложнений, как кровотечения, изъязвления, стриктуры, кровавая рвота, аспираци-онная пневмония, абсцессы и др. Появление осложнений требует операции независимо от возраста ребенка.
Наиболее перспективным и удобным считается трансторакальный доступ.У лиц среднего возраста и пожилых с ослабленной функцией внешнего дыхания и сопутствующими заболеваниями других органов целесообразнее коррекция грыжи трансабдоминальпым доступом.
Из предложенных операций — хиатопластики, диафрагмокру-рорафии, гастропексии, фундопликации, эзофагофупдопексии и других наилучший клинический эффект дает, по-видимому, фундопликация по Ниссену.
Консервативное лечение ГПОД нельзя назвать радикальным, поскольку оно симптоматическое и профилактическое. Однако ре¬зультаты такого лечения довольно обнадеживающие. Длительное лечение включает в себя не только медикаментозную терапию, но и комплекс профилактических мероприятий с рациональным режимом труда, питания и образом жизни. Особенно важно предупредить интраабдоминальную гипертензию (избегать наклонов туловища, частых сгибаний тела, особенно после еды, носить сдавливающие ремни, поднимать тяжести и др.). Крайне важны правильные режим и рацион питания, предупреждающие повышенное внутрижелудочное и внутрикишечное давление (интрадигестивная гипертензия). Тщательное пережевывание пищи, исключение жиров, острых и соленых блюд, экстрактивных продуктов, алкоголя и газированных вод, курения, злоупотребления сладостями, переедания, индивидуально непереносимых продуктов помогают создать у больного желудочно-кишечный комфорт. Целесообразны прогулки после еды и перед сном, лечебная гимнастика, души, различные эмоциональные разгрузки и активный образ жизни. Ужинать рекомендуется за 2 — 3 ч до сна, спать с приподнятым на 15 — 20 см изголовьем во избежание ночных рефлюксов.
Медикаментозное лечение должно быть патогенетическим и симптоматическим. Оно включает в себя следующие основные группы фармакологических препаратов в индивидуально подобран¬ных дозах: 1) антацидные средства; 2) вяжущие и обволакиваю¬щие средства; 3) спазмолитические; 4) холинолитические препа¬раты; 5) анальгетики; 6) нейролептики и седативные препараты: 7) антигистаминые; 8) местноанестезирующие; 9) снотворные; 10) легкие слабительные и др.
Показаны физиотерапевтические процедуры, минеральные воды — боржоми,ессентуки № 4, смирновская, санаторно-курортное лечение и лечебные мероприятия но поводу сопутствующих заболеваний.
Дата публикации: 29 марта 2018 .
гнойное торакальное отделение
Грыжа пищеводного отверстия диафрагмы – это смещение в грудную полость через пищеводное отверстие диафрагмы нижней части пищевода, части желудка, а иногда и петель кишечника. Заболевание способствует забрасыванию кислого содержимого желудка в пищевод, поэтому основным его симптомом является изжога. Грыжа существует у каждого двадцатого взрослого человека, а в возрасте старше 50-ти лет – у каждого второго. В норме связочный аппарат пищеводного отверстия диафрагмы, поддиафрагмальная жировая ткань и естественное анатомическое расположение органов брюшной полости препятствуют перемещению органов, лежащих под диафрагмой, в грудную полость.
Причиной возникновения грыжи может быть ослабление связочного аппарата. Она присутствует у 5% всего взрослого населения и примерно у 50% – в возрасте старше 50 лет (возрастное ослабление связочного аппарата), чаще встречается у нетренированных, астеничных людей. Другим фактором, провоцирующим развитие этого заболевания, является значительное повышение внутрибрюшного давления вследствие выраженного метеоризма, беременности, травм или крупных опухолей брюшной полости, приступов неукротимой рвоты или упорного кашля (например, у больных хроническим обструктивным бронхитом). Дискенизия (нарушения перистальтики) органов пищеварительного тракта, в частности пищевода, которые часто наблюдаются на фоне хронических воспалительных заболеваний язвенная болезнь желудка и 12-типерстной кишки, гастродуоденит, панкреатит холецистит), также может приводить к развитию грыжи. В редких случаях причиной ее возникновения являются пороки эмбрионального развития (короткий пищевод, грудной желудок).
Грыжа пищеводного отверстия диафрагмы приводит к недостаточности запирательных механизмов, расположенных на границе желудка и пищевода, а значит, провоцирует забрасывание кислого содержимого желудка в пищевод и развитие рефлюкс-эзофагита. Небольшая по размеру грыжа может не проявляться какими-либо симптомами и обнаруживается, как правило, во время диагностического обследования, связанного с другим заболеванием. В тех случаях, когда грыжа большая, но запирательные механизмы на границе пищевода и желудка еще функционируют адекватно, основным проявлением заболевания являются боли за грудиной, в области сердца или в эпигастральной области. Боли возникают сразу после еды, при подъеме тяжестей или на фоне стресса, могут длиться от нескольких минут до нескольких суток. Нередко отмечается дисфагия (нарушение проглатывания пищи). Если грыжевой мешок сдавливается, то возникают тупые ноющие боли в эпигастральной или подложечной области или за грудиной. При недостаточности запирательных механизмов основным симптомом грыжи пищеводного отверстия диафрагмы является изжога. Она возникает после еды, резкой перемены положения тела, чаще – в ночное время, что объясняется повышением тонуса блуждающего нерва. Начавшись как жгучая изжога, неприятные ощущения могут превращаться в болевые.
Грыжа пищеводного отверстия диафрагмы может вызывать и действительно коронарные боли за счет раздражения блуждающего нерва и последующего спазма венечных сосудов сердца, такая ситуация чревата развитием серьезных сердечно-сосудистых осложнений вплоть до инфаркта миокарда. Еще одним крайне неприятным симптомом является отрыжка желудочным содержимым или воздухом. Если срыгивается большой объем желудочного содержимого, особенно в ночное время, это может привести к развитию аспирационной пневмонии. Срыгиванию не предшествуют тошнота или сокращения желудка, оно происходит за счет сокращения пищевода.
Лечение и профилактика грыжи
Поскольку клиническая картина заболевания в подавляющем большинстве случаев определеяется рефлюксом желудочного содержимого, то и лечение назначается такое же, как при рефлюкс-эзофагите. В тяжелых случаях и при безуспешности медикаментозной терапии выполняют хирургическое лечение (ушивание грыжевых ворот, укрепление пищеводно-диафрагмальной связки, различные методы фиксации желудка в брюшной полости, фундопликация). После завершения основного курса лечения, все больные должны быть поставлены на диспансерный учет у врача-гастроэнтеролога.

В специализированных вертебрологических отделениях Беларуси выполняется широкий спектр операций на позвоночнике любой сложности. Вертебролог – врач занимающийся диагностикой и лечением заболеваний позвоночника.
Опытные хирурги-вертебрологи, прошедшие стажировку в специализированных (клиниках) центрах Европы, Америки и Азии, используют в своей практике передовые технологии и современные минимально-инвазивные методики, которые позволяют не просто вылечить человека, но и как можно быстрее вернуть его к нормальной жизни.

Сложнейшую операцию на позвоночнике, которую выдающемуся фигуристу Евгению Плющенко провели в Израиле, в настоящее время можно выполнить и в Беларуси. Евгению Плющенко поставили диагноз, при котором не только спортивная карьера оказалась под угрозой, но и каждый день приносил бы много боли: смещение позвонка, полностью стершийся межпозвоночный диск, защемление нерва и грыжа.
Однако после операции он не только смог вернуться к нормальной жизни, но и продолжил профессиональные выступления.
Ниже приведен краткий перечень операций на позвоночнике, выполняемых в Беларуси:
- эндоскопическое удаление грыж межпозвонковых дисков поясничного отдела позвоночника по технологии EasyGo! (миниинвазивное вмешательство, при котором кровопотеря минимальна, не требуется использование дренажей, отсутствует выраженная боль после операции, меньший рубцовый процесс и риск инфекции) – 250 у.е.*
- ламинопластика по Хиробаяши (лечение многоуровневого стеноза шейного отдела позвоночника из заднего доступа) – 500 y.e.*
- рентген-ассистированные блокады (трансфораминальных эпидуральных, эпидуральных, корешковых, фасеточных суставов – игла подводится непосредственно к месту воспаления) – 15 у.е.*
- вертебропластика (укрепление цементом позвонка при переломе на фоне остеопороза), один позвонок – 200 у.е.*
- остеосинтез зуба второго шейного позвонка по Apfelbaum.
- оперативное лечение спондилолистезов (смещения позвонков) от 1200 y.e.*
- операции при травмах любого отдела позвоночника и их последствиях (декомпрессию – освобождение нервной ткани дополняет стабилизация необходимого сегмента, поэтому вставать, ходить можно на следующий день) от 700 у.е.*
- операции при опухолях, метастазах (декомпрессия и стабилизация) от 400 у.е.*
- удаление грыж межпозвонковых дисков шейного отдела позвоночника микрохирургическим способом (минимальное травмирование тканей благодаря использованию современного оборудования) – 250 у.е.*
- удаление грыж межпозвонковых дисков поясничного отдела позвоночника микрохирургическим способом (минимальное травмирование тканей благодаря использованию современного оборудования) – 450 y.e.*
- оперативное лечение дегенеративных стенозов любой сложности шейного, грудного, поясничного отдела позвоночника со стабилизацией и конструкцией или без стабилизации от 400 у.е.* Имеются металлоконструкции известных мировых брендов (Medtronic, CHM).
Эти операции объединяет то, что пациенты в день операции или на следующий день становятся на ноги, а через 2-3 дня выписываются из стационара для последующего амбулаторного лечения (сроки могут отличаться в зависимости от тяжести заболевания).
Операции проводятся под общим наркозом на специальном операционном столе Diamond 50 фирмы Schmitz (Германия) в комплектации для спинальной хирургии, который дополняют, мобильный рентгеновский аппарат с функцией электронно-оптического преобразования Arcadis Varic фирмы Siemens (Германия), высокоскоростной моторный комплекс с набором шаровидных фрез (костная фреза) Aesculap Microspid Uni GD670 (Германия), аппарат, позволяющий следить за проводимостью по нервам во время операции - интраоперационный нейромониторинг Nikolet Viking Quest (США), эндоскопическая стойка KarlStorz (Германия).
Ориентировочная стоимость консультации и пребывания:
- консультация специалиста от 25 у.е.
- пребывание в стационаре 25 y.e. /сут. Возможна организация пребывания 1 родственника.
- возможно проведение дообследования в условиях стационара (КТ, МРТ, УЗИ, лабораторные исследования и т.д.).
![]()
Кириленко Сергей Иванович
- традиционное грыжесечение с установкой сетчатых имплантов или без (описание ниже),
- лапароскопическое лечение паховой грыжи с установкой 3D-сетчатого импланта.
Паховая грыжа образуется в паховой области над паховой связкой. Чаще всего она бывает прямой или косой. Редко встречаются комбинированные грыжи.
Органы брюшной полости покрыты двумя оболочками. Первая – брюшина. Она тонкая и легко растягивается. Вторую, плотную оболочку, формируют мышцы и апоневроз передней стенки живота. Вторая оболочка создает каркас вокруг органов брюшной полости.
Если в плотной, мышечно-апоневротической оболочке, формируется дефект, то через него наружу могут выходить органы, покрытые брюшиной. Этими органами могут быть сальник, участок тонкой или толстой кишки. В результате в данной области появляется выпячивание, которое и называется грыжей.
Особенность косой паховой грыжи: выхождение органов из брюшной полости происходит через естественное отверстие в каркасе брюшной полости. Таким отверстием является внутреннее паховое кольцо, через которое у мужчин проходит семенной канатик, а у женщин – круглая связка матки. Поэтому человек от своей природы предрасположен к образованию паховых грыж.
Но одной предрасположенности для образования грыжи мало. К формированию грыж приводит совокупность факторов, наиболее важными из которых являются:
- повышение внутрибрюшного давления,
- изменение состояния соединительной ткани и мышц передней брюшной стенки.
Причины повышения внутрибрюшного давления:
- кашель,
- запоры,
- курение,
- большие физические нагрузки.
На состояние мышц и соединительной ткани передней брюшной стенки отрицательное воздействие оказывают возраст, дисплазия соединительной ткани, нарушения питания, операции.
Все это объясняет, почему операции по удалению паховых грыж являются самыми часто выполняемыми в мире.
Паховая грыжа у мужчин сначала проявляется болевыми ощущениями и небольшим выпячиванием в паховой области. Размер грыжевого выпячивания меняется – увеличивается при физической нагрузке и при натуживании, уменьшается или полностью исчезает в состоянии покоя. По мере роста паховая грыжа постепенно опускается все ниже и ниже в мошонку, увеличивая ее размеры в несколько раз. Боль при образовании грыжи, как правило, непостоянная, периодически усиливающаяся, тупая.
Паховая грыжа у женщин характеризуется появлением выпячивания округлой формы выше паховой складки, которое увеличивается со временем, но не так сильно, как у мужчин, и не спускается ниже паховой складки. Боль, как и при паховой грыже у мужчин, чаще бывает периодической, тупой.
- Наличие грыжи в паховой области.
Ущемление грыжи – это угрожающее жизни осложнение. На ущемление указывает появление сильной внезапной боли в области грыжи, что требует немедленной госпитализации пациента.
Лечение паховой грыжи без операции на сегодняшний день отсутствует. Операция при паховой грыже не только возвращает человеку работоспособность. Хирургическое лечение паховой грыжи предупреждает развитие осложнений, значительно улучшает качество жизни. Поэтому хирурги рекомендуют сделать операцию по удалению паховой грыжи, не откладывать ее.
Бандаж для паховой грыжи мужской или женский – не является методом лечения. Хотя ношение бандажа при паховой грыже снижает риск ее внезапного ущемления. Постоянно носить бандаж рекомендуют только в случаях, когда операция противопоказана, например, при тяжелых заболеваниях у пациента.
Удаление паховой грыжи – ход операции
Удаление паховой грыжи может эффективно проводиться под местной анестезией. Это особенно важно для лечения паховой грыжи у пациентов пожилого возраста. Из-за возрастных особенностей и возможных хронических заболеваний риски общего наркоза у них выше.
Продолжительность операции от 20 минут до часа, в зависимости от размера грыжевого выпячивания.
Разрез кожи скальпелем во время операции при паховой грыже проводится чуть выше паховой складки. Его длина колеблется от пяти до десяти сантиметров, что больше связано с размерами грыжи и толщиной подкожно-жировой клетчатки у конкретного пациента.
Грыжевое выпячивание может быть погружено обратно в брюшную полость без вскрытия, но при больших размерах его чаще всего вскрывают, а органы брюшной полости, которые находились в нем, осматривают и возвращают в брюшную полость.
Затем ушивается дефект в мышечно-апоневротическом каркасе. Это важный этап операции, который называется пластика грыжи или грыжевых ворот. Для его выполнения предложено множество методик. Какая будет наиболее эффективной у конкретного пациента, определяет врач-хирург предварительно до операции и окончательно во время операции.
Для натяжной пластики грыжевых ворот используют только ткани тела пациента. Хирург создает из них в зоне грыжевого выпячивания дополнительный слой. Это укрепляет зону, через которую ранее проходила грыжа.
После удаления паховой грыжи, если состояние пациента позволяет, то его выписывают из хирургического стационара Нордин в этот же или на следующий день.
До снятия швов нельзя мочить рану.
В дальнейшем рекомендуется избегать ситуаций, связанных с повышением внутрибрюшного давления:
- тяжелой физической нагрузки,
- кашля,
- запоров,
- сильного набора веса.
Ограничение физической нагрузки составляет 2 месяца, в течение которых также следует избегать наклонов вперед, а поднимать тяжести рекомендуется приседая.
Ношение бандажа не требуется.
После удаления паховой грыжи с установкой сетчатого импланта следует:
- Исключить физиотерапевтические процедуры на область раны в течение 2 месяцев после операции.
- Не посещать сауну в течение 2 месяцев после операции.
Материал подготовлен хирургом высшей квалификационной категории, доцентом, кандидатом медицинских наук медицинского центра "Нордин", Лемешевским Александром Ивановичем.
Грыжесечение паховой грыжи с пластикой местными тканями (местная анестезия)
Читайте также:



