Операция при деформации плюсневых костей
Операция Мейсенбаха — остеотомия плюсневых костей на уровне 3 см проксимальнее плюснефаланговых суставов, дистальные фрагменты плюсневых костей в ходе операции перемещают вверх.
Дю Ври (H.L. DuVries) в 1953 году выполнил подошвенную кондилэктомию — иссечение подошвенной части головок плюсневых костей (подошвенных мыщелков). Какое осложнение может возникнуть после такой операции и почему?
Дэвидсон (M.R. Davidson) в 1969 году предложил остеоклазию (создание искусственного перелома) плюсневых костей подобно операции Мейсенбаха. На каком уровне выполняли остеоклазию? Какое осложнение может возникнуть после такой операции?
Остеоклазию выполняли на уровне дистальной шейки плюсневых костей, под углом 90° к продольной оси кости. Целью операции было создание оптимального подъема переднего отдела стопы. Уровень подъема определялся естественной подвижностью больного в послеоперационном периоде. Осложнением операции было тыльное смещение головок плюсневых костей и формирование избыточной костной мозоли в результате постоянного движения костных отломков.
Якоби (R.P. Jacoby) в 1973 году предложил для коррекции подошвенной костной мозоли выполнять V-образную остеотомию плюсневых костей с фиксацией костных отломков. Какие осложнения могут возникнуть после такой операции?
Появление болезненных подвижных образований, тыльное смещение плюсневых костей.
Коррекцию патологически удлиненных плюсневых костей проводят с помощью укорачивающей остеотомии. Какой способ операции позволяет избежать осложнений?
- Остеотомию выполняют в косом направлении до уровня головки плюсневой кости, этот способ позволяет избежать ротации дистального фрагмента.
- Остеотомию выполняют в зоне метафиза, это способствует быстрому сращению кости.
- Исключают нагрузку на поврежденную ногу до появления рентгенологических признаков консолидации, в противном случае сращение может быть замедлено.
Где выполняют разрезы кожи при операциях на плюсневых костях? Почему? Делают единичный разрез кожи кнаружи или кнутри от сухожилия разгибателей, а этом случае в зоне сухожилия не образуется рубцов, которые могут ограничить подвижность пальцев стопы. При операции на нескольких плюсневых костях разрезы делают в межплюсневых промежутках — это способствует хорошему обзору операционного поля и разрезов требуется меньше.
После остеотомии плюсневых костей с артродезом в проксимальных межфаланговых суставах выполняют фиксацию отломков спицей Киршнера. В каком положении должна проводиться фиксация, чтобы избежать послеоперационных осложнений?
При фиксации важно не допустить интерпозиции мягких тканей в межплюсневых промежутках, чтобы не спровоцировать боль и раздражение в зоне проведения спицы. Спицу Киршнера проводят через головку плюсневой кости, саму кость слегка отклоняют в подошвенную сторону: в таком положении кость максимально выпрямлена, и спица ломается реже.
Назовите наиболее частое осложнение после остеотомии II-IV плюсневых костей, выполняемой по поводу болезненных деформаций подошвы.
Согласно Хэтчеру (Hatcher) и соавт., частота рецидивов — 18%, частота смещений плюсневых костей — 39%.
Какие болезненные кожные образования чаще всего возникают на подошвенной поверхности стопы? В чем их клинические различия?
- Мозоли (натоптыши) — участки гиперкератоза кожи, расположенные в местах наибольшей нагрузки; на поверхности натоптыша видны кольцевидные линии.
- Порокератоз (porokeratosis plantaris discreta) щ мозоли на подошве стопы, связанные, как считают, с дисфункцией эккриновых потовых желез. Мозоль влажная, имеет желтый цвет, в центре расположено белесоватое ядро.
- Наследственные мозоли — возникают у детей на коже ладоней и подошвах стоп, с нагрузкой не связаны.
Каковы причины замедленного срастания плюсневых костей после хирургических вмешательств?
- Подвижность костных фрагментов в зоне остеотомии при нагрузке на плохо иммобилизированную стопу.
- Неадекватная фиксация костей, неправильный выбор уровня остеотомии.
Назовите признаки неправильного срастания плюсневой кости.
- Длительный отек
- Деформация
- Боль и тугоподвижность в плюснефаланговом суставе
Какие изменения возникают на рентгенограмме при избыточной подвижности костных фрагментов в зоне остеотомии?
При плохой фиксации зоны остеотомии возникает избыточная подвижность костных фрагментов. В результате образуется большая костная мозоль. Ткань костной мозоли соединяет костные концы и представляет собой зону избыточного и беспорядочного
">гематомы , которая служит каркасом для последующей регенерации костной ткани.
Какова тактика при неправильном срастании плюсневых костей в случае, если фиксация была адекватной?
В этом случае необходимо иммобилизировать стопу в послеоперационном сапожке в течение 1 мес. Если была выполнена цилиндрическая или нестабильная остеотомия, нагрузку на оперированную стопу разрешают не ранее, чем через 4-8 недель, и только после того, как при рентгенографии стопы в гипсе будут получены четкие признаки срастания.
Какова тактика при смещении фиксатора (шурупа), используемого для закрепления костных фрагментов при остеотомии плюсневых костей?
Необходимо удалить фиксатор, затем использовать для повторной фиксации гладкую спицу Киршнера диаметром 0,45 мм.
Каковы причины деформации пальцев после операций на плюсневых костях?
- Рубцовая контрактура
- Частичная или полная резекция головки плюсневой кости
В чем недостаток подошвенной кондилэктомии?
В результате этой операции возникает дестабилизация пальцев. Причины такого осложнения следующие: утрачивается стабилизирующая роль подошвенного апоневроза, в результате иссечения подошвенных мыщелков плюсневых костей нарушается кубическая конфигурация плюснефаланговых суставов, при этом снижается натяжение сгибательной пластинки.
- Какие осложнения развиваются после операций по поводу диафизарных переломов плюсневых костей наиболее часто?
Укорочение и угловая деформация плюсневых костей, нарушение их параболической конфигурации.
Что такое 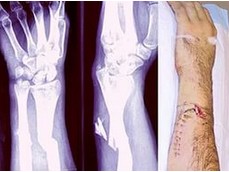
Частичное или полное разрушение кости организма человека или животного произошедшее под воздействием травмирующеего воздействия, превосходящей упругость кости.
В медицине различают травматические и патологические переломы.
- Травматические происходят под действием внешней силы на кость.
- Патологические переломы появляются при минимальном внешнем действии на кость при небольших травмах или сопутствующих заболеваниях и спонтанных воздействиях (например при патологическом разрушении костной ткани при туберкулезе или опухолевом процессе).
">перелом Джонса? Какое осложнение может возникнуть в послеоперационном периоде при неадекватном лечении?
Истинный перелом Джонса — это поперечный перелом основания V плюсневой кости, линия которого проходит на 1,5-3 см дистальнее бугристости кости. За перелом Джонса часто ошибочно принимают отрывной перелом основания V плюсневой кости. Фиксация перелома должна быть жесткой. Неадекватная фиксация ведет к замедленному сращению или несращению перелома. Такие переломы сопровождаются ин- валидизацией, медленным выздоровлением больного, в ряде случаев требуется пересадка костного трансплантата.
Что такое брахиметатарзия?
Брахиметатарзия — врожденное укорочение плюсневых костей, вызванное преждевременным заращением эпифизарной (ростковой) пластинки в результате наследственного дефекта или травмы.
Назовите наиболее частые осложнения, возникающие после хирургической коррекции брахиметатарзии.
К методам мягкотканной коррекции относят кожную пластику V-Y-образным лоскутом, а также Z-образную удлиняющую пластику сухожилий-разгибателей. Осложнения — повреждения сосудов и нервов.
Костная коррекция брахиметатарзии.
- Остеотомия плюсневой кости с пересадкой костного трансплантата. Возможные осложнения: замедленное приживление трансплантата, прогиб плюсневой кости в зоне внедрения трансплантата.
- Операцию удлинения плюсневых костей с помощью слайдовой остеотомии без трансплантации выполняют больным с легкой и средней степенью брахиметатарзии. Возможные осложнения: замедленная консолидация, несращение плюсневых костей.
- Скелетное вытяжение (дистракция) проводят с помощью специальных дистракционных аппаратов. Длительное вытяжение приводит к сосудистым нарушениям — сужению сосудов и гангрене. При избыточном удлинении плюсневых костей возникает контрактура в плюснефаланговых суставах.
Каковы причины хронических болей после артротомии при остеохондропатии головки II плюсневой кости (болезни Фрейберга [Freiberg])?
Выделяют несколько причин: недостаточно глубокая обработка (высверливание) субхондральной зоны в эрозированных участках кости, неполное вытяжение во время и после операции, недостаточное отделение сустава от сгибательной пластинки во время операции.
Какие послеоперационные осложнения могут возникнуть после удаления экзостозов (экзостозэктомии) при бурсите V пальца стопы?
- При удалении слишком малого участка костной ткани возникают рецидивы бурсита, избыточная экзостозэктомия приводит к нестабильности пятого луча.
- Непереносимость больших нагрузок, дестабилизация пятого плюснефалангового сустава.
- Перелом головки V плюсневой кости.
Какое послеоперационное осложнение может возникнуть после резекции головки V плюсневой кости по поводу бурсита V пальца?
Довольно частым осложнением такой операции является втяжение (ретракция) V пальца стопы. Протезирование V плюсневой кости, операция синдактилии предотвращают это осложнение.
В течение какого срока после проксимальной остеотомии V плюсневой кости больной должен воздержаться от нагрузок на оперированную стопу?
Нагрузку на оперированную стопу разрешают только через 6-8 нед после полного сращения кости, подтвержденного рентгенологически. В послеоперационном периоде нужно быть особенно осторожным, чтобы избежать перелома в зоне латеральной выступающей части кости.
Корригирующая остеотомия стопы – это разновидность хирургического вмешательства, проводится на деформированных конечностях. Суть операции — искусственный перелом костей для исправления дефекта.

Что такое остеотомия стопы и показания к методике
Каждый третий житель планеты страдает суставным синдромом. Ревматоидный артрит, ревматизм, системная красная волчанка, переломы, врожденные дефекты вызывают патологические изменения суставов. Проблема решается консервативным или хирургическим путем. Лечебная тактика зависит от тяжести патологии, длительности процесса, данных лабораторных, инструментальных методов исследования.
Проводится на большеберцовой кости, голеностопных, коленных, тазобедренных, плечевых суставах. Качественные операции останавливают заболевание. Пациент возвращается к нормальной жизни благодаря современной методике лечения.
Остеотомия — альтернатива эндопротезирования. Проводится у взрослых и детей.
Основные показания для методики:
- Ребенок страдает врожденными аномалиями скелета.
- Неправильное сращение перелома, формирование ложного сустава.
- Деформирующие изменения стоп, возникают в результате тяжелой болезни костной ткани.
- Анкилоз проявляется полной потерей движения суставов. Хирургическое вмешательство помогает вернуть функции поврежденной конечности.
- Проводится при молоткообразной деформации пальцев.
- Тяжелые формы косолапия. Плохо поддаются консервативному лечению.
- Показана при плоскостопии.
- При вальгусной деформации первого пальца прибегают к оперативному вмешательству.

Виды и формы процедуры
Различают следующие виды:
Z-образная или scarf-остеотомия проводится у пациентов с вальгусной деформацией стопы. Деформация проявляется искривлением конечности вовнутрь. Болезнь поражает преимущественно дистальные участки ног. Патология возникает в области больших пальцев. Физиотерапия, массаж и остеотомия по скарфу позволяют избавиться от вальгуса стоп: восстановить нормальное строение, функции ступней.
Методика имеет ряд преимуществ:
- корректирует сложные изменения переднего отдела ступни;
- позволяет осуществлять латеральное смещение фрагментов кости;
- хорошо переносится больными;
- редко сопровождается осложнениями;
- период реабилитации короткий (составляет 1-1,5 месяца);
- с помощью скарф-остеотомии можно сделать плюсневую кость короче/длиннее при необходимости;
- методика позволяет уменьшить нагрузку на первую фалангу. Хирурги передвигают фрагменты вниз. Не отражается на функции конечности.
Клиновидная остеотомия проводится на первом пальце стопы. Основными показаниями являются короткая первая плюсневая кость, hallux valgus. Основные этапы оперативного вмешательства включают:
- хирург делает разрез от медиальной стороны первого пальца к латеральной;
- далее смещает фалангу внутрь;
- производит ротацию пальца в физиологическое положение.
Остеотомия плюсневой кости — симультанная операция. Она применяется в комбинации с другими хирургическими методиками исправления дефектов стопы.
Угловая позволяет придать правильное положение благодаря двухстороннему иссечению тканей. В ходе процедуры хирург вырезает ткани под углом с двух сторон. Кости становятся в физиологическое положение.
Линейная форма заболевания делится на косую и поперечную. Суть операции заключается в выравнивании с помощью трансплантата.
Шевронная остеотомия 1 плюсневой кости стопы применяется для лечения вальгусной деформации первого пальца. Корректируется угол между первой и второй фалангой.
Шевронная форма имеет положительные моменты:
- после процедуры сохраняется длительный лечебный эффект;
- простота и безопасность проведения;
- позволяет восстановить утраченные функции конечности в полном объеме.
Ход операции включает этапы:
- Хирург производит Y-образный разрез капсулы сустава.
- Он высвобождает головку плюсны от сухожилий. Проводит V-образный распил для полного высвобождения головки.
- Потом врач выводит головку плюсны наружу и фиксирует ее винтом. Остатки кости иссекаются.
- Восстанавливает целостность суставной капсулы и зашивает рану.
- Снятие швов производят на 5-7 день после операции.
Квалифицированный специалист качественно проведет операцию. Выделяют два способа вмешательства:
- Закрытый — доступ совершается через небольшой разрез на коже. Хирург работает вслепую долотом. Требует высокой квалификации, опыта врача. Неправильные действия могут закончиться повреждением сосудов, нервов.
- Открытый способ позволяет полностью визуализировать поврежденный участок через большой разрез.

Как проводится корригирующая остеотомия
Проводят манипуляцию переднего отдела стопы в плановом порядке. Перед операцией назначается полный пакет обследования:
- Общий анализ крови и мочи позволяет оценить состояние кроветворной и почечной систем. Вмешательство можно проводить при отсутствии патологических изменений в анализах.
- Сахар крови проводится для исключения сахарного диабета. При высоких показателях глюкозы нельзя проводить процедуру.
- Биохимический анализ крови позволяет оценить функции почек и печени, коагулограмма — свертываемость крови.
- Флюорография легких, ЭКГ проводятся в обязательном порядке.
- Чтобы визуализировать патологию, оценить степень изменений, пациента направляют на рентгенографию, компьютерную томографию.
Корректирующая остеотомия на переднем отделе стопы проводится в несколько этапов:
- Пациенту вводят общий/спинальный наркоз.
- Хирург разрезает боковую поверхность ступни.
- Проводит распыление кости одним из вышеописанных методов.
- Устанавливает сустав первой плюсневой кости в правильное положение.
- Удаляет шишку.
- Фиксирует первую фалангу винтами или спицами.
- Хирург восстанавливает анатомическое положение связок, сухожилий.
- Далее накладывает швы на кожные покровы.
После операции больной находится в стационаре 3 дня. Врачи проводят мониторинг состояния пациента: температура, АД, пульс, ЧД, пульсоксиметрия. Запрещено нагружать больную ногу. Несколько месяцев носить обувь с жесткой подошвой. Назначают эластичное бинтование конечностей для профилактики осложнений.
Делают контрольную рентгенографию. Она позволяет определить степень сращения, общую динамику. Если осложнения отсутствуют, врачи разрешают давать ноге нагрузки. Со временем пациент может ходить на значительные расстояния, бегать, заниматься спортом.
Противопоказания к операции
Медикаментозное лечение различных деформаций нижних конечностей проводится на протяжении нескольких месяцев, лет. Консервативная терапия включает прием обезболивающих лекарственных средств, витаминов, противовоспалительных. Пациент ходит на физиопроцедуры, массаж, гимнастику. Методы дополняются ношением ортопедических приспособлений: гипсовых повязок, специальных шин, стелек, бандажей.
Коррегирующая остеотомия экономит время и деньги. Проходит несколько месяцев после операции, пациент начинает полноценно жить.
Хирургическое лечение имеет ряд противопоказаний к выполнению:
- Острый период, тяжелое течение ревматоидной формы артрита.
- Активные или перенесенные инфекционные заболевания (сифилис, туберкулез костей), их осложнения.
- Сердечно-сосудистая недостаточность 3 стадии.
- Онкологическая патология.
- Дыхательная недостаточность последней стадии.
- Подтвержденный остеопороз.
- Ожирение — относительное противопоказание. Операция проводится с разрешения лечащего врача.
- Дегенеративно-дистрофический артроз, который локализуется в боковых отделах суставов.
- III стадия пателлофеморального артроза.
Под корригирующей остеотомией стопы подразумевают оперативное вмешательство на нижних конечностях. Проводится с целью восстановления физиологических функций суставов.

- Форум
- Пластика
- Хирурги
- Клиники
- Результаты
- Новости
- Ринопластика
- Маммопластика
- Омоложение
- Липосакция и липофилинг
- Абдоминопластика
- Ортогнатические операции
- Реконструкции
- Пластика лица
- Пластика тела
- Рассказы пациентов
- Косметология
- Реабилитация
- Аппаратная косметология
- Инвазивная косметология
- Проблемная кожа
- Старение кожи
- Уход за лицом и телом
- Стоматология
- Медицина
- Консультации
- Пластических хирургов
- Косметологов-реабилитологов
- Эстетических стоматологов
- Акции
- Магазин
- Главная
- Медицина
- Вальгусная деформация стопы
О вальгусной деформации стопы и операции по ее устранению рассказывает врач травматолог-ортопед, к.м.н. Макинян Левон Гагикович.
Причины вальгусной деформации
Настоящая причина вальгусной деформации стопы - генетическая предрасположенность. Неудобная обувь и высокие каблуки могут стать катализатором и ускорить процесс, но не являются первопричиной заболевания.
Чем выше каблук, тем быстрее прогрессирует деформация. Она разовьется, даже если носить удобную обувь без каблука, но гораздо медленнее. Если взять двух генетически предрасположенных к вальгусной деформации близнецов, из которых один активно занимается спортом и носит каблуки, а другой нет, то деформация возникнет у обоих. Только у первого к 20-25 годам, а у другого - годам к 35-40.
Бывает врожденная деформация, когда человек уже рождается с вальгусным отклонением. А бывает приобретенная, развившаяся на фоне повышенной эластичности и слабости связочного аппарата. Повышенная эластичность у балерин, гимнастов. И у большинства из них плосковальгусная деформация и шишки на ногах. Чем больше спортивных и танцевальных нагрузок, тем сильнее деформируются стопы.
Другие факторы, усиливающие вальгусную деформацию: лишний вес, изменение гормонального фона, дисплазия соединительной ткани. Влияют и системные заболевания: ревматоидный артрит, подагра.
Можно ли избавиться от шишек самостоятельно?
Ношение специальных приспособлений и некоторые физические упражнения могут приостановить развитие, но устранить деформацию им не по силам. Межпальцевые вкладыши я назначаю после операции, чтобы капсула заросла в правильном положении. И то не всем, избирательно.
Почему не работают физические нагрузки. Шишка и искривление появляются не от того, что первый палец отклоняется. А от того, что первая плюсневая кость отклоняется внутрь и выталкивает палец наружу, а мышца, отводящая первый палец, усиливает этот процесс. Получается механизм двойного рычага. Чем длиннее плюсневая кость, тем быстрее отклонится палец. Поэтому только отведение пальца в правильную позицию ничего не решает. Человек старается поставить палец в нормальное положение, но первая плюсневая кость остается отклоненной, поэтому результата от воздействия на палец не будет.
Попытки стянуть стопу (забинтовать и т. п.) и тем попытаться вернуть кости в правильное положение тоже не работают. Потому, что между первой и второй плюсневыми костями нет связки, а есть поперечная мышца, которая связывает головки первой и пятой плюсневых костей. Но так как эта мышца слабая, она растягивается. При операции Мак Брайда выполняют пересечение сухожилия этой мышцы, прошивают ее и фиксируют через канал в головке первой плюсневой кости, или проводят ее за головкой к медиальной поверхности, то есть получается стяжка у основания первой головки плюсневой кости. Но отдельно это операция не столько эффективна, как в сочетании с остеотомией. Мы делали много подобных операций, и со временем пришли к выводу, что эффективнее пересекать кости и соединять их в правильном положении.
Методика операции и выбор фиксаторов
Методика операции выбирается исходя из клинического случая. Один из факторов - длина плюсневой кости. Если эта кость длинная, нужно укоротить ее до определенной нормы, тогда уйдет нагрузка с сустава, снизится риск развития артроза, а деформация не будет прогрессировать. Можно выполнять различные виды остеотомии, в зависимости от угла отклонения первой плюсневой кости и угла халюкс вальгус. Эти два угла и определяют степень деформации.
Методик много: шевронная остеотомия, L- образная остеотомия, некоторые виды проксимальной остеотомии первой плюсневой кости, скарф. Какую бы мы не выбрали, самое важное - чтобы после операции отломки кости были стабильны относительно друг друга.
Вариантов фиксаторов несколько. Мы используем импортные титановые качественные винты Герберта. Винт стягивает и прочно фиксирует отломки между собой, конструкция получается стабильной. За счет этого отломки можно нагружать в специальной обуви без использования гипсовых повязок.
При начальных стадиях деформации для выполнения остеотомии и фиксации отломков нам достаточно разреза 3-5 см. Современные хирургические инструменты очень высокого класса и позволяют это осуществить. Но не только возможности хирурга влияют на результат, а и технические возможности, оснащение клиники.
Винты остаются внутри кости, мы их не удаляем. Когда кость срослась, от удаления винта деформация не возвратится. Зачем пациенту дополнительная операция?
Также есть малоинвазивные операции, которые выполняются через проколы. Сроки восстановления после таких операций те же. Кость срастается с одной скоростью, независимо от того, как она была сломана. Это заложено природой, а не ортопедом.
Можно оставить кость и без фиксации, такие методики есть. Можно использовать специальные пластины для фиксации. Но, по моему мнению, золотой стандарт на данном этапе развития современной ортопедии – это винты Герберта или мини-пластины.
Я очень часто оперирую шишки и с внешней стороны стопы, у основания мизинцев. Так я сужаю стопы: пациенту проще подобрать обувь, а стопа выглядит более узкой.
Деформированные пальцы тоже можно исправить. Во всех пальцах, кроме первого, в качестве фиксаторов чаще всего используются спицы. Спицы фиксируют через фаланги пальцев и затем удаляют после сращения отломков. На пальцах рецидивов практически не бывает – разве что если спицу удалили слишком рано, когда кость еще не срослась.
Реабилитация
В палате человек пребывает от 1 до 5 дней. Вся реабилитация занимает 4-6 недель.
После операции человек может ходить уже на следующий день. Можно и в тот же день, но, как правило, после операции хочется полежать, поспать, в вертикальном положении может закружиться голова. В первое время пациент может чувствовать себя неуверенно на ногах, кому-то удобнее пользоваться поддержкой родственников или тростью.
Через 2 недели можно выходить на работу в офисе, если пациента будут отвозить на автомобиле туда/обратно. В общественном транспорте ездить пока опасно.
Если работа на ногах, приступать к ней можно через 5-6 недель. Пациенту могут наступить на ногу, а на фоне повышенных нагрузок выше вероятность смещения отломков. Если раны еще не зажили, то и риски возможного инфицирования выше, а их нужно минимизировать.
Ноги после операции лучше почаще держать на возвышении, чтобы улучшать отток крови. Боли, особенно в первые дни, бывают. Но это временный фактор.
Во время всего периода реабилитации нужно носить специальную обувь. Кость срастается за 4-6 недель, и до окончания заживления ходить без специальной обуви рискованно, можно сместить кость. Нарушение режима реабилитации может привести к рецидиву деформации.
! Если у пациента остеопороз, то даже если операция выполнена великолепно, нужно соблюдать крайнюю осторожность. При остеопорозе происходит снижение минеральной плотности кости, то есть кость становится хрупкой, поэтому риск смещения и нового перелома очень высок.
Обнаружить остеопороз можно только на операции, при распиле. На уровне шейки бедра может быть качественная, хорошая кость, на уровне позвонков тоже. А в стопе - выраженный остеопороз. Стопа находится дальше всего от сердца и хуже всего кровоснабжается.
После завершения реабилитации пациенты полностью возвращаются к нормальной жизни. Рожают, носят каблуки, занимаются спортом и пр.
В нашей практике рецидивов меньше одного процента, даже 0,5%. Предохраняет от этого совокупность факторов:
3. Дисциплина пациента.
Возможны рецидивы, если нерационально выбрана методика, или методика выполнена не по канонам. Выполняли, например, Scarf, но не довели отломки до определенных позиций.
К сожалению, до сих пор бывает, что в ходе операции просто стесывают область первого фалангового сустава, головку первой плюсневой кости, то есть срезают шишку. Что может привести не просто к рецидиву, а к усилению деформации. Кость отклоняется сильнее и быстрее.
Если у специалиста большое число пациентов с рецидивами, тогда можно сказать, что причина в его компетенции. А единичные случаи встречаются в практике любого хирурга в мире.
Нет универсальной методики, идеальной для всех пациентов. Методик и их комбинаций сотни, выбор делают в зависимости от клинического случая.
Рецидив зависит и от пациента. Нарушение послеоперационного режима – тоже фактор влияния. Пациенты и свадьбы играют, и на работу ходят, и в отпуск уезжают, плавают, гуляют, носят каблуки. Если чувствуют себя хорошо, могут позволить себе чрезмерную нагрузку. Недооценивают важность послеоперационного периода. Такая активность может привести к смещению отломков, что впоследствии снова приведет к развитию деформации.
Чем старше пациент, тем хуже качество кости, сильнее степень деформации, и тем сложнее проходит реабилитация. Операция на ранней стадии пройдет легче. Я оперирую пациентов возраста от 16 лет и старше. Однако возраст не является фактором для развития рецидива.
Не является публичной офертой. Имеются противопоказания. Перед использованием необходима консультация специалиста.
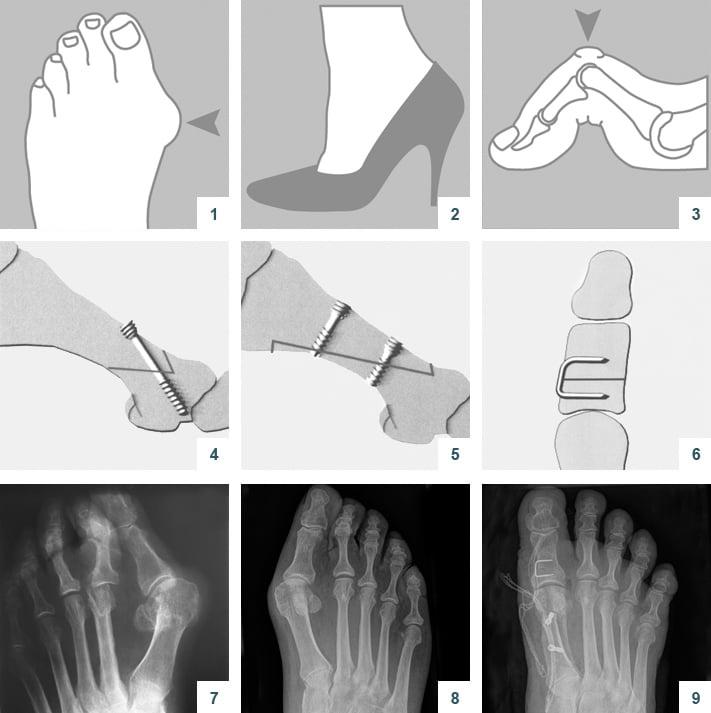
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
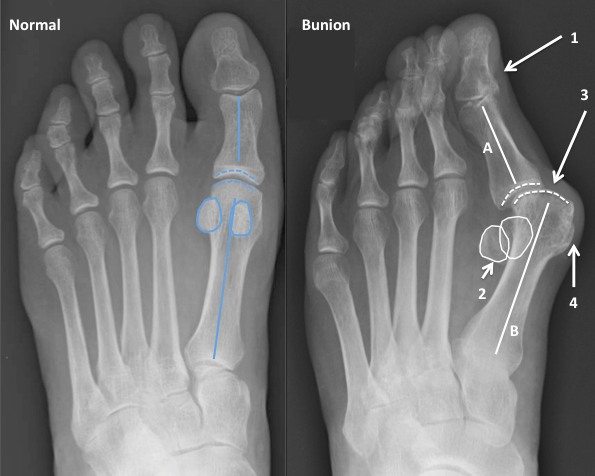
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
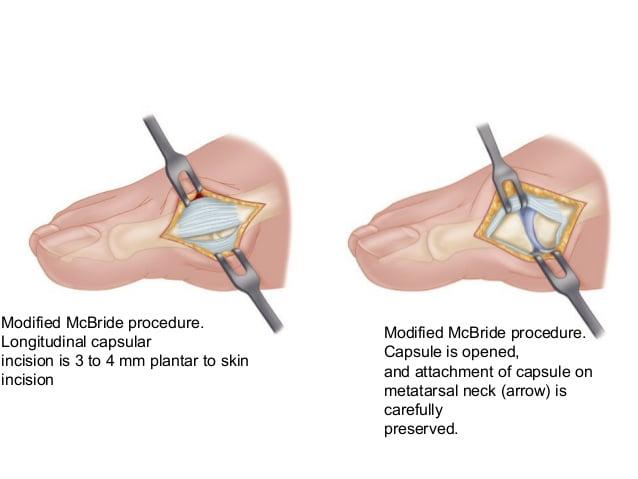
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
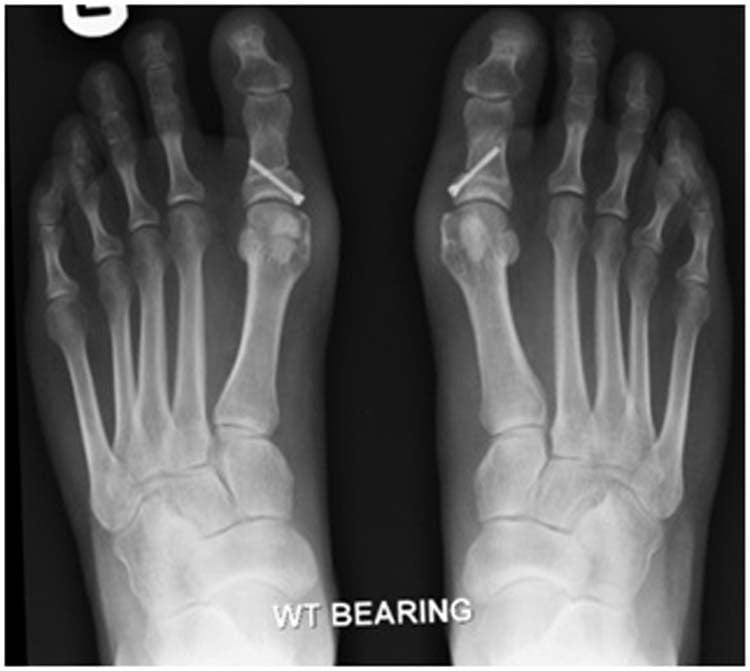
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
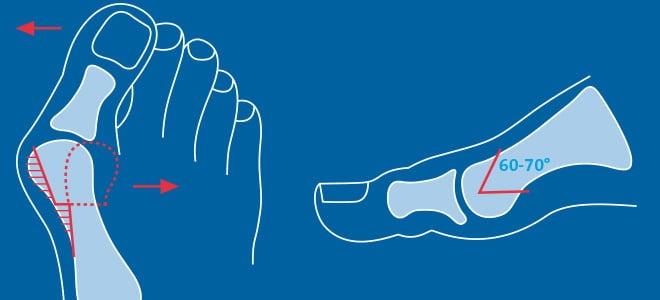
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
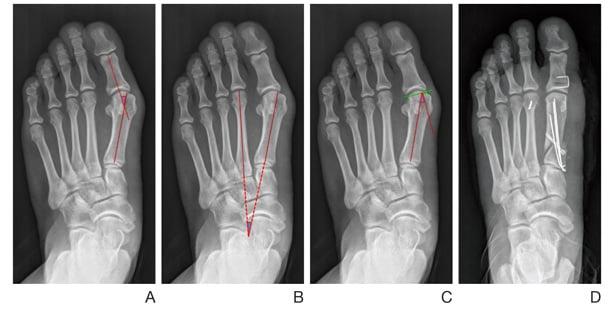
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
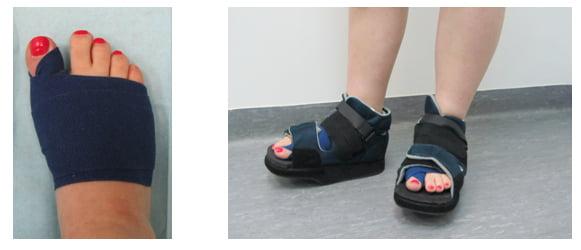
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Читайте также:


