Определение внутрибольничной инфекции по санпину
Контрольные вопросы
К зачету среднего медицинского персонала
По санитарно-эпидемиологическому режиму
В организациях, осуществляющих медицинскую деятельность (ООМД)
I. Общие вопросы.
Основные нормативные документы по санитарно-эпидемиологическому режиму в организациях, осуществляющих медицинскую деятельность (ООМД).
1. Статьи конституции Российской Федерации в области обеспечения санитарно-эпидемиологического благополучия населения.
Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность. /СанПиН 2.1.3.2630-10/.
Утверждены Постановлением Главного государственного санитарного врача РФ от 18 мая 2010 г. № 58.
Заменяют СанПиН 2.1.3.1375-03 "Гигиенические требования к размещению, устройству, оборудованию и эксплуатации больниц, родильных домов и других лечебных стационаров" (с учетом изменений и дополнений).
I. Общие требования к организациям, осуществляющим медицинскую деятельность.
II. Организация дезинфекционных и стерилизационных мероприятий в организациях, осуществляющих медицинскую деятельность.
III. Профилактика внутрибольничных инфекций в стационарах (отделениях) хирургического профиля.
IV. Профилактика внутрибольничных инфекций в акушерских стационарах (отделениях).
V. Санитарно-гигиенические требования к стоматологическим медицинским организациям.
VI. Санитарно-эпидемиологические требования к устройству, оборудованию и эксплуатации фельдшерско-акушерских пунктов, амбулаторий.
- к размещению и территории лечебно-профилактических организаций (ЛПО),
- зданиям, сооружениям и помещениям,
- водоснабжению и канализации,
- отоплению, вентиляции, микроклимату,
- инвентарю и оборудованию.
Определены правила личной гигиены, а также организации питания пациентов.
Установлено, как проводятся профилактические, противоэпидемические, дезинфекционные и стерилизационные мероприятия. Закреплены требования к условиям труда медперсонала и т. д.
II. Внутрибольничные инфекции (ВБИ).
Внутрибольничные инфекции, определение, сроки возникновения. Источники, механизмы передачи.
Внутрибольничная инфекция - любое клинически выраженное заболевание микробного происхождения, которое поражает больного в результате его поступления в больницу или обращения за медицинской помощью вне зависимости от появления симптомов заболевания во время пребывания в стационаре или после его выписки, а также инфекционное заболевание сотрудника лечебной организации вследствие его инфицирования при работе в данной организации.
К внутрибольничным послеоперационным инфекциям относятся заболевания, возникающие в течение 30 дней после оперативного вмешательства, а при наличии имплантата в месте операции - до года.
Источниками ВБИ могут быть:
- больные острой, стертой или хронической формой инфекционных заболеваний, включая раневую инфекцию, а также носители различных видов патогенных и условно-патогенных микроорганизмов (как среди пациентов, так и среди медперсонала);
- матери (в основном, в акушерских стационарах и отделениях для детей раннего возраста) - носители или больные.
Наибольшую опасность представляет медицинский персонал из числа длительных носителей и больных стертыми формами, а также длительно находящиеся в стационаре больные, которые часто являются носителями внутрибольничных штаммов.
- бактерии (в 90 % случаев);
Механизмы передачи ВБИ:
Механизм передачи включает в себя выделение возбудителя во внешнюю среду, пребывание во внешней среде и внедрение в новый организм
Алиментарный (через продукты питания)
- Контактно-бытовой (через предметы ухода за больным, руки медперсонала)
- Контактный (при непосредственном соприкосновении и введении возбудителей на поверхность кожи и слизистых)
- При введении инфицированных препаратов, инструментов и т.д.
Не нашли то, что искали? Воспользуйтесь поиском:
Внутрибольничная инфекция - это любое клинически выраженное заболевание микробного происхождения, поражающее больного в результате его госпитализации или посещения лечебного учреждения с целью лечения, а также больничный персонал в силу осуществления им деятельности, независимо от того, проявляются или не проявляются симптомы этого заболевания во время нахождения данных лиц в стационаре.
Природа ВБИ сложнее, чем казалась долгие годы. Она определяется не только недостаточностью социально- экономической обеспеченности лечебной сферы, но и не всегда предсказуемыми эволюциями микроорганизмов, в т. ч. под воздействием экологического пресса, динамикой отношений организма хозяина и микрофлоры. Рост ВБИ может быть и следствием прогресса медицины при использовании, например, новых диагностических и лечебных препаратов и других медицинских средств, при осуществлении сложных манипуляций и оперативных вмешательств, применении прогрессивных, но недостаточно изученных решений. Причем в отдельном ЛПУ может быть в наличии весь комплекс таких причин, однако удельный вес каждой из них в общем спектре будет сугубо индивидуальным.
Ущерб, связанный с ВБИ:
· Удлинение времени пребывания больных в стационаре.
· Социальный и психологический ущерб.
Этиологическая природа ВБИ определяется широким кругом микроорганизмов (по современным данным более 300), включающим в себя как патогенную, так и условно- патогенную флору.ВБИ
Основные возбудители ВБИ:
-грамположительная кокковая флора: род стафилококков (виды:st. aureus, st. epidermidis, st. saprophyticus); род стрептококков (виды:str. pyogenes, str. pneumoniae, str. salivarius, str. mutans, str. mitis, str. anginosus, str. faecalis);
- грамотрицательная палочковидная флора:
Семейство энтеробактерий (20 родов): род эшерихий ( E.coli, E.blattae), род сальмонелла ( S.typhimurium, S.enteritidis), род шигелла ( Sh.dysenteriae, Sh. flexneri, Sh. Boydii, Sh. sonnei), род клебсиелла ( Kl. Pneumoniae, Kl. Ozaenae, Kl. rhinoskleromatis), родпротей (Pr. Vulgaris, pr. Mirabilis), род морганелла, род иерсиния, род гафния серрация
Семейство псевдомонад: род Psudomonas ( вид Ps. aeroginosa)
2. Вирусы : возбудители простого герпеса, ветряной оспы, цитомегалии ( около 20 видов);аденовирусной инфекции;гриппа, парагриппа;респираторно-синцитиальной инфекции;эпидпаротита;кори;риновирусы, энтеровирусы, ротавирусы, возбудители вирусных гепатитов.
3.Грибы(условно-патогенные и патогенные): род дрожжеподобных ( всего 80 видов, 20 из которых патогенны для человека); род плесневых: род лучистых (около 40 видов)
· Пациенты (больные и бактерионосители) - особенно длительно находящиеся в стационаре.
· Медперсонал (больные и бактерионосители) - особенно длительные носители и больные стертыми формами.
Роль посетителей стационаров, как источников ВБИ – незначительна, основными механизмами и путями передачи внутрибольничной инфекции являются:
1.Фекально-оральный
2.Воздушно-капельный
3.Трансмиссивный
4. Контактный
· Контаминированный инструментарий, дыхательная и другая медаппаратура, белье, постельные принадлежности, кровати, предметы ухода за больными, перевязочный и шовный материал, эндопротезы и дренажи, трансплантанты, спецодежда, обувь, волосы и руки персонала и больных.
· "Влажные объекты"- краны, раковины, сливные трапы, инфузионные жидкости, питьевые растворы, дистиллированная вода, контаминированные растворы антисептиков, антибиотиков, дезинфектантов и др., кремы для рук, вода в вазах для цветов, увлажнители кондиционеров.
1. В зависимости от путей и факторов передачи ВБИ классифицируют:
· Контактно-инструментальные(постинъекционные, постоперационные, послеродовые, посттрансфузионные, постэндоскопические, Посттрансплантационные, постдиализные, постгемосорбционные, посттравматические инфекции и другие формы.
2. В зависимости от характера и длительности течения:
3. По степени тяжести:
· Легкие формы клинического течения.
· Главная причина - изменение свойств микробов, обусловленное неадекватным использованием в лечебной сфере антимикробных факторов и создание в ЛПУ условий для селекции микроорганизмов с вторичной (приобретенной) устойчивостью (полирезистентностью)
Отличия госпитального штамма от обычного:
· Способность к длительному выживанию
· Постоянная циркуляция среди больных и персонала
Бациллоноситель - важнейший источник ВБИ !
Бациллоносительство - форма инфекционного процесса , при котором наступает динамическое равновесие между макро- и микроорганизмом на фоне отсутствия клинических симптомов, но с развитием иммуно- морфологических реакций.
Пассаж м/организма через 5 ослабленных лиц приводит к усилению агрессивности микроба.
Профилактика формирования бациллоносительства, как важнейшего источника внутрибольничной инфекции:
· Регулярная качественная диспансеризация медперсонала(мазки для посева с кожи рук мед.персонала, а также мазки со слизистых оболочек носоглотки берутся каждые 2-3 месяца)
· Бакобследование персонала по эпидпоказаниям
· Своевременное выявление инфекционных заболеваний среди медперсонала
· Ежедневный контроль за состоянием здоровья медперсонала
· Дети раннего возраста, недоношенные, ослабленные вследствие многих причин
· Пациенты со сниженной иммунобиологической защитой вследствие заболеваний (онкологических, крови, эндокринных, аутоиммунных и аллергических, инфекций иммунной системы, длительных операций )
· Пациенты с измененным психофизиологическим статусом обусловленным экологическим неблагополучием территорий, на которых они проживают и трудятся.
Опасные диагностические процедуры:взятие крови, процедуры зондирования, эндоскопии, пункции, внесекции, мануальные ректальные и вагинальные исследования.
Опасные лечебные процедуры:
· Пересадки тканей, органов
· Катетеризация сосудов и мочевыводящих путей
Классификация изделий медицинского назначения (по Сполдингу)
· "критические" предметы -хирургические инструменты, катетеры, имплантанты, жидкости для инъекций, иглы (д.б.стерильными !)
· "полукритические" - эндоскопы, оборудование для ингаляций, анестезии, ректальные термометры (должны подвергаться высокому уровню дезинфекции)
· "некритические" - подкладные судна, манжетки тонометров, костыли, посуда, подмышечные термометры т.е. предметы контактирующие с кожей. (должны подвергаться низкому уровню дезинфекции или просто быть чистыми)
Рост числа гнойных хирургических заболеваний и осложнений, в том числе и внутрибольничных, является следствием целого ряда причин: изменения среды обитания микробов и их свойств, внедрения в практику все более сложных оперативных вмешательств, увеличения числа оперированных больных пожилого возраста и пр. Наряду с этим крайне неблагоприятное влияние на развитие гнойных осложнений и возникновение внутрибольничных хирургических инфекций оказывают широкое, часто нерациональное и бессистемное, применение антибиотиков, несоблюдение правил асептики и антисептики, а также нарушение санитарно-гигиенических условий в больницах и клиниках, направленных на выявление, изоляцию источников инфекции и прерывание путей ее передачи.
Руководители некоторых лечебно-профилактических учреждений не всегда обеспечивают систематическое обследование медицинского персонала на носительство патогенного стафилококка и проведение в необходимых случаях санации. В ряде лечебно-профилактических учреждений больные с гнойными процессами находятся в одних палатах вместе с больными без таких процессов, в палатах и отделениях гнойной хирургии не обеспечен строгий санитарно-гигиенический режим, не всегда проводится качественная уборка палат, помещений, обработка рук медицинского персонала, отсутствует систематический бактериологический контроль, имеются случаи нарушения правил стерилизации инструментов и материала. Как правило, не проводится детальное эпидемиологическое обследование при возникновении в отделениях хирургического профиля внутрибольничной гнойной инфекции, выявление ее источников, путей и факторов передачи, проведение мероприятий по предупреждению дальнейшего распространения.
Приказ МЗ СССР от 10 июня 1985 г. N770«О ВВЕДЕНИИ В ДЕЙСТВИЕ ОТРАСЛЕВОГО СТАНДАРТА ОСТ 42-21-2-85 "СТЕРИЛИЗАЦИЯ И ДЕЗИНФЕКЦИЯ ИЗДЕЛИЙ МЕДИЦИНСКОГО НАЗНАЧЕНИЯ. МЕТОДЫ, СРЕДСТВА И РЕЖИМЫ":
В целях установления единых методов, средств и режимов стерилизации и дезинфекции изделий медицинского назначения, приказываю:
1. Ввести в действие отраслевой стандарт ОСТ 42-21-2-85 "Стерилизация и дезинфекция изделий медицинского назначения. Методы, средства и режимы" с 1 января 1986 г.
СТЕРИЛИЗАЦИЯ И ДЕЗИНФЕКЦИЯ ИЗДЕЛИЙ
МЕТОДЫ, СРЕДСТВА И РЕЖИМЫ
Настоящий стандарт распространяется на изделия медицинского назначения, подвергаемые в процессе эксплуатации стерилизации и (или) дезинфекции.
Внутрибольничная инфекция - это любое клинически выраженное заболевание микробного происхождения, поражающее больного в результате его госпитализации или посещения лечебного учреждения с целью лечения, а также больничный персонал в силу осуществления им деятельности, независимо от того, проявляются или не проявляются симптомы этого заболевания во время нахождения данных лиц в стационаре.
- сложнее, чем казалась долгие годы; она определяется не только недостаточностью социально- экономической обеспеченности лечебной сферы, но и не всегда предсказуемыми эволюциями микроорганизмов, в т. ч. под воздействием экологического пресса, динамикой отношений организма хозяина и микрофлоры.
- Рост ВБИ м.б. и следствием прогресса медицины при использовании, например, новых диагностических и лечебных препаратов и других медицинских средств, при осуществлении сложных манипуляций и оперативных вмешательств, применении прогрессивных, но недостаточно изученных решений. Причем в отдельном ЛПУ м.б. в наличии весь комплекс таких причин, однако удельный вес каждой из них в общем спектре будет сугубо индивидуальным.
Ущерб, связанный с ВБИ:
- Удлинение времени пребывания больных в стационаре.
- Рост летальности.
- Материальные потери.
- Социальный и психологический ущерб.
Этиологическая природа ВБИ.
Основные возбудители ВБИ:
o грамположительная кокковая флора:
o род стафилококков (виды:st. aureus, st. epidermidis, st. saprophyticus); род стрептококков (виды:str. pyogenes, str. pneumoniae, str. salivarius, str. mutans, str. mitis, str. anginosus, str. faecalis);
Грамотрицательная палочковидная флора:
1.Семейство энтеробактерий (20 родов)
- род эшерихий ( E.coli, E.blattae)
- род сальмонелла ( S.typhimurium, S.enteritidis)
- род шигелла ( Sh.dysenteriae, Sh. flexneri, Sh. Boydii, Sh. sonnei)
- род клебсиелла ( Kl. Pneumoniae, Kl. Ozaenae, Kl. rhinoskleromatis)
- род протей (Pr. Vulgaris, pr. Mirabilis)
- род морганелла
- род иерсиния
- род гафния серрация
- род энтеробактер цитробактер
- род эдвардсиелла
- род эрвиния и др.
- род Psudomonas ( вид Ps. aeroginosa)
- возбудители простого герпеса, ветряной оспы, цитомегалии ( около 20 видов);
- аденовирусной инфекции;
- гриппа, парагриппа;
- респираторно-синцитиальной инфекции;
- эпидпаротита;
- кори;
- риновирусы
- энтеровирусы
- ротавирусы
- возбудители вирусных гепатитов.
Грибы
(условно-патогенные и патогенные)
- род дрожжеподобных ( всего 80 видов, 20 из которых патогенны для человека)
- род плесневых
- род лучистых (около 40 видов)
- Пациенты ( больные и бактерионосители) - особенно длительно находящиеся в стационаре.
- Медперсонал ( больные и бактерионосители) - особенно длительные носители и больные стертыми формами.
Роль посетителей стационаров, как источников ВБИ - незначительна !
Механизмы и пути передачи
1.Фекально-оральный
2. Воздушно-капельный
3. Трансмиссивный
4. Контактный
- Контаминированный инструментарий, дыхательная и другая медаппаратура, белье, постельные принадлежности, кровати, предметы ухода за больными, перевязочный и шовный материал, эндопротезы и дренажи, трансплантанты, спецодежда, обувь, волосы и руки персонала и больных.
- o "Влажные объекты"- краны, раковины, сливные трапы, инфузионные жидкости, питьевые р- ры, дистиллированная вода, контаминированные р-ры антисептиков, антибиотиков, дезинфектантов и др., кремы для рук, вода в вазах для цветов, увлажнители кондиционеров.
1. В зависимости от путей и факторов передачи ВБИ классифицируют:
- Воздушно-капельные (аэрозольные)
- Вводно-алиментарные
- Контактно-бытовые
- Контактно-инструментальные
- Постинъекционные
- Постоперационные
- Послеродовые
- Посттрансфузионные
- Постэндоскопические
- Посттрансплантационные
- Постдиализные
- Постгемосорбционные
- Постинъекционные
- Посттравматические инфекции
- Другие формы.
2. От характера и длительности течения:
3. По степени тяжести:
- Тяжелые
- Среднетяжелые
- Легкие формы клинического течения.
В зависимости от степени распространения инфекции:
- Генерализованные инфекции: бактериемия (виремия, микемия), септицемия, септикопиемия, токсико-септическая инфекция (бактериальный шок и др.).
- Локализованные инфекции
- Локализованные инфекции
- Инфекции кожи и подкожной клетчатки (ожоговых, операционных, травматический ран, Постинъекционные абсцессы, омфалит, рожа, пиодермия, абсцесс и флегмона подкожной клетчатки, парапроктит, мастит, дерматомикозы и др.);
- Респираторные инфекции (бронхит, пневмония, легочный абсцесс и гангрена, плеврит, эмпиема и др.);
- Инфекции глаза (конъюнктивит, кератит, блефарит и др.);
- ЛОР-инфекции (отиты, синуситы, ринит, мастоидит, ангина, ларингит, фарингит, эпиглоттит и др.);
- Стоматологические инфекции (стоматит, абсцесс, др.);
- Инфекции пищеварительной системы (гастроэнтероколит, энтерит, колит, холецистит, гепатиты, перитонит, абсцессы брюшины и др.);
- Урологические инфекции (бактериурия, пиелонефрит, цистит, уретрит, др.);
- Инфекции половой системы (сальпингоофорит, эндометрит, др.);
- Инфекции костей и суставов (остеомиелит, инфекция сустава или суставной сумки, инфекция межпозвоночных дисков);
- Инфекции ЦНС (менингит, абсцесс мозга, вентрикулит и др.);
- Инфекции сердечно-сосудистой системы (инфекции артерий и вен, эндокардит, миокардит, перикардит, постоперационный медиастинит).
- Инфекции кожи и подкожной клетчатки (ожоговых, операционных, травматический ран, Постинъекционные абсцессы, омфалит, рожа, пиодермия, абсцесс и флегмона подкожной клетчатки, парапроктит, мастит, дерматомикозы и др.);
Причины способствующие сохранению высокого уровня заболеваемости ВБИ
Селекция полирезистентной микрофлоры
- Главная причина - изменение свойств микробов, обусловленное неадекватным использованием в лечебной сфере антимикробных факторов и создание в ЛПУ условий для селекции микроорганизмов с вторичной (приобретенной) устойчивостью (полирезистентностью)
- Первичная резистентность - природный видовой признак данного микроорганизма.
- Вторичная резистентность - изменение наследственной информации под воздействием повреждения и появление микробов- мутантов, менее чувствительных к воздействию агента.
- Микробы с приобретенной устойчивостью имеют преимущества перед другими представителями популяции, что приводит к их селекции и дальнейшему доминированию (формированию госпитального штамма)
Отличия госпитального штамма от обычного:
- Способность к длительному выживанию
- Повышенная агрессивность
- Повышенная устойчивость
- Повышенная патогенность
- Постоянная циркуляция среди больных и персонала
1-й принцип Флеминга
Назначение противомикробного средства только при условии чувствительности к нему возбудителя !
Рекомендации ВОЗ (к 1-му принципу)
- Всемерное ограничение использования АБ в клинических условиях
- Обязательное изучение спектра действия АБ и чувствительности возбудителя
- Предпочтение препарата с узким спектром
- При назначении АБ по жизненным показаниям - препарат широкого спектра, с учетом АБ- граммы ведущей микрофлоры стационара.
2-й принцип Флеминга
Обеспечение эффективной концентрации в очаге инфекции (дозы- разовая, суточная, курсовая)
Рекомендации ВОЗ (ко 2-му принципу)
- Уменьшение местного использования АБ
- Уменьшение профилактического использования АБ
- Периодическая корректива АБ-терапии на основе исследования микрофлоры раны и ее АБ-граммы (1 раз в 4-6 дней)
- Отмена АБ сразу, без постепенного снижения дозировки
3-й принцип Флеминга
Назначение АБ в такой дозе ( разовой, суточной, курсовой) и введение таким путем, чтобы максимально ограничить его повреждающее действие
Рациональное применение дезинфектантов
Идеальное дезсредство должно:
- обладать широким спектром действия или надежно воздействовать на определенных возбудителей;
- не терять активности в присутствии белка, моющих средств и др.;
- иметь минимальную токсичность;
- не изменять функц. св-ва изделий
- не иметь неприятного запаха;
- обладать очищающим эффектом, хорошо смываться водой;
- не загрязнять окружающей среды;
- быть экономичным;
- медленно вырабатывать устойчивость у возбудителей к нему.
Факторы, влияющие на эффективность дезинфекции
- Предварительная очистка предметов
- Интенсивность микробного загрязнения
- Концентрация и время действия препарата
- Характер обрабатываемого предмета
- Температура, влажность и рН среды, при которых происходит дезинфекция
Б/носитель - важнейший источник ВБИ !
Б/носительство - форма инфекционного процесса , при котором наступает динамическое равновесие между макро- и микроорганизмом на фоне отсутствия клинических симптомов, но с развитием иммуно- морфологических реакций.
Пассаж м/организма через 5 ослабленных лиц приводит к усилению агрессивности микроба
Патогенез формирования б/носительства
Профилактика формирования б/носительства
- Регулярная качественная диспансеризация медперсонала
- Бакобследование персонала по эпидпоказаниям
- Своевременное выявление инфекционных заболеваний среди медперсонала
- Ежедневный контроль за состоянием здоровья медперсонала
- Пожилые пациенты
- Дети раннего возраста, недоношенные, ослабленные вследствие многих причин
- Пациенты со сниженной иммунобиологической защитой вследствие заболеваний (онкологических, крови, эндокринных, аутоиммунных и аллергических, инфекций иммунной системы, длительных операций )
- Пациенты с измененным психофизиологическим статусом обусловленным экологическим неблагополучием территорий, на которых они проживают и трудятся.
Опасные диагностические процедуры
- Взятие крови
- Процедуры зондирования
- Эндоскопии
- Пункции
- Венесекции
- Мануальные ректальные и вагинальные исследования
Опасные лечебные процедуры
- Трансфузии
- Инъекции
- Пересадки тканей, органов
- Операции
- Интубации
- Ингаляционный наркоз
- ИВЛ
- Катетеризация сосудов и мочевыводящих путей
- Гемодиализ
- Ингаляции
- Бальнеологические процедуры
Классификация изделий медицинского назначения (по Сполдингу)
- "критические" предметы -хирургические инструменты, катетеры, имплантанты, жидкости для инъекций, иглы (д.б.стерильными !)
- "полукритические" - эндоскопы, оборудование для ингаляций, анестезии, ректальные термометры (должны подвергаться высокому уровню дезинфекции)
- "некритические" - подкладные судна, манжетки тонометров, костыли, посуда, подмышечные термометры т.е. предметы контактирующие с кожей. (должны подвергаться низкому уровню дезинфекции или просто быть чистыми)
Недостатки объемно-планировочных решений
Функциональное зонирование подразделений стационара.
Низкая эффективность медико-технического оснащения как предпосылка эпиднеблагополучия
- Недостаточное оснащение оборудованием, инструментарием, перевязочным материалом, лекарствами;
- Недостаточный набор и площади помещений
- Нарушения в работе вентиляции
- Аварийные ситуации на водо- и канализационных сетях, перебои в подаче хол. и гор. воды, нарушения в тепло- и энергоснабжении
Кадровый оптимум стационара (рекомендуемый ВОЗ)
Соотношение врач/сестра ( в зависимости от профиля отделения) д.б. 1:2, 1:3, 1:4 и более в пользу м/сестер .
Дефицит м/сестер - выполнение врачами несвойственных им функций (врач не является специалистом в выполнении инвазивных мероприятий сестринского профиля)
Дефицит санитарок - расширение сектора деятельности м/сестер (уборка и т. д.), вхпдящего в противоречие с противоэпидемическими правилами
Невыполнение персоналом санэпидрежима.
"Степень зрелости практического врача оценивается по тому, как он в лечебной работе относится к гигиене". -Мудров М.Я.
Основные термины и понятия
- Дезинфекция- уничтожение вегетативных форм микроорганизмов на объектах внешней среды (или снижение их численности).
- Антисептика - уничтожение вегетативных форм микроорганизмов на биологических объектах .
Основные термины и понятия
- Стерилизация - уничтожение всех форм микроорганизмов (вегетативных и споровых) на объектах внешней среды.
- Асептика - предупреждение попадания микроорганизмов в рану.

Общие сведения
Частота регистрации ИСМП в разных странах варьирует в широких пределах. Так, в РФ этот показатель составляет 1-1,5% (40-60 тыс. случаев/год), США — 3-5 % (2,5 млн. случаев/год), Великобритании — 5-6 %, Германии —3,5 %, Китае — 7-8 %. Однако, эти показатели, особенно в странах СНГ и, в частности, России не отражают реальную эпидемиологическую ситуацию. Результаты научных исследований ведущих специалистов-эпидемиологов РФ свидетельствуют, что реальное количество ИСМП составляет в среднем около 10% и находится на уровне 2-2,5 миллионов случаев/год. Присоединение ИСМП к основному заболеванию увеличивает продолжительности лечения (пребывания в стационаре) пациента на 7-10 дней, а прямые затраты лечебных учреждений на 65-85 млрд рублей в год. Летальность при различных нозологических формах ИСМП варьирует в пределах 3,5-35%.
Наибольший удельный вес ИСМП приходится на хирургические и акушерские стационары (отделения травматологии, урологии, реанимации, абдоминальной хирургии, гинекологии, ожоговой травмы, стоматологии, отоларингологии, онкологии). Наиболее драматичны проявления ИСМП в отделениях интенсивной терапии и реанимации, где они в различных нозологических формах регистрируются в 25-30% случаев.
Патогенез
Патогенез внутрибольничных инфекций существенно различается и определяется видом заболевания, этиологическим фактором (видом возбудителя, факторами его вирулентности), механизмом и путями передачи инфекции.
Классификация
Прежде всего, различают две больших группы ИСМП (рис. ниже):
- Экзогенная инфекция — обусловлена заражением пациента инфекционным агентом в условиях посещения/нахождения в ЛПУ.
- Эндогенная инфекция — инфекции, вызванных условно-патогенными микроорганизмами, вегетирующими в пищеварительном тракте, на кожных и слизистых покровах, которые при неблагоприятных условиях становятся патогенными. В структуре ВБИ роль эндогенной инфекции незначительна.
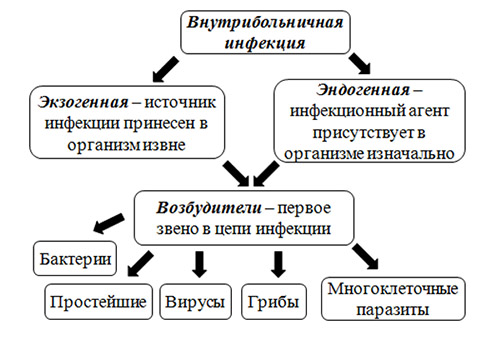
Группы и этиологический фактор ИСМП
В основу классификации ВБИ положены различные факторы. В зависимости от путей/факторов передачи различают воздушно-капельные, контактно-бытовые, контактно-инструментальные, постоперационные, постинфекционные, постэндоскопические, послеродовые, посттрансфузионные, постдиализные, посттравматические, постгемосорбционные и другие инфекции.
В зависимости от степени распространения инфекции различают:
- Генерализованные: бактериемия, септицемия, септикопиемия, токсико-септическая инфекция.
- Локализованные инфекции, включающие:
- Респираторные инфекции (ОРЗ, бронхит, плеврит, пневмония, легочный абсцесс и др.).
- Инфекции подкожной клетчатки/кожи (послеожоговые, послеоперационные, послетравматические), дерматомикозы, постинъекционные — абсцессы/флегмоны подкожной.
- Стоматологические инфекции (абсцесс, стоматит).
- ЛОР-инфекции (ринит, отиты, синуситы, ангина, ларингит, фарингит).
- Урологические инфекции.
- Инфекции пищеварительного тракта (энтерит, колит, гастроэнтероколит, холецистит, гепатиты др.).
- Постоперационные инфекции (перитонит, абсцессы брюшины).
- Инфекции глаза (конъюнктивит).
- Инфекции урологической и половой системы (пиелонефрит, уретрит, цистит, бактериурия, эндометрит, сальпингоофорит).
- Инфекции костно-cуставного аппарата (остеомиелит, бурсит, артрит).
- Инфекции сердечно-сосудистой системы (миокардит, эндокардит, перикардит, инфекции артерий и вен).
- Инфекции ЦНС (менингит).
- По характеру течения: острые, подострые, хронические. По тяжести течения: легкие, тяжёлые и среднетяжелые.
Причины
Этиологическим фактором ИСМП может быть чрезвычайно широкий спектр микроорганизмов (около 250 видов), принадлежащих к разным таксономическим группам: бактерии, вирусы, простейшие, грибы. При этом, инфекционным агентом могут быть патогенные, условно-патогенные микроорганизмы, а в ряде случаев и сапрофитная микрофлора. Наибольшей удельный вес в этиологической структуре ИСМП принадлежит возбудителям гнойно-септических инфекций (80-85%), кишечных инфекций (8-10%), вирусам гепатитов В, С, D (6-7%), инфекции дыхательных путей (2-3%). В целом, структура ВБИ изменчива и зависит преимущественно от профиля отделения/вида стационара и микробного пейзажа конкретного лечебного отделения (рисунок ниже).
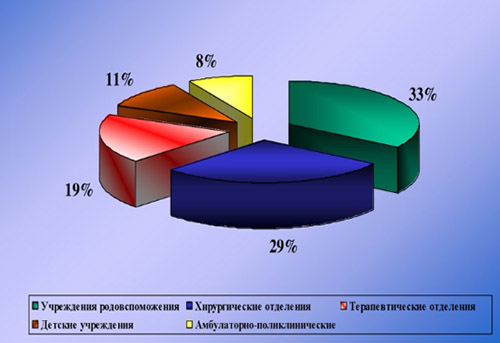
К возбудителям ВБИ, имеющими наибольшее значение относятся:
- грамположительная флора: стафилококки (золотистый, эпидермальный), стрептококки (пневмококк, энтерококк, пиогенный стрептококк);
- грамотрицательная флора: энтеробактерии (эшерихия, сальмонелла, шигелла, синегнойная палочка, клебсиелла, протей, иерсиния).
- вирусы (аденовирусной инфекции, простого герпеса, кори, ветряной оспы, гриппа, парагриппа, респираторно-синцитиальной инфекции, эпидпаротита, ротавирусы, риновирусы, энтеровирусы, возбудители вирусных гепатитов);
- грибы (рода Candida, аспергиллы).
Значимость различных видов ИСМП во многом определяется профилем ЛУ. Так, в гинекологических и родильных отделениях ведущую роль играет стафилококковая инфекция (золотистый стафилококк), кишечная палочка, энтерококки, диплоидный грибок (молочница); в ожоговых стационарах — синегнойная инфекция; в урологических отделениях — грамотрицательная микрофлора: кишечная, синегнойная палочка; в детских отделениях — вирусы краснухи, кори, эпидемического паротита, ветряной оспы.
Формирование госпитального штамма (с приобретенной устойчивостью) обеспечивается за счет их преимущества (доминирования) перед другими представителями микробной популяции. Основными отличиями госпитального штамма микроорганизма от стандартного являются: повышенная вирулентность (патогенность), формирующаяся за счет многократного пассажа через организм больных ЛПУ, высокая устойчивость к воздействию неблагоприятных факторов (дезинфектантам, антисептикам, химиопрепаратам, применяемым в конкретном мед. учреждении) и способность к длительному выживанию, постоянная циркуляция в среде больничного стационара среди больных и персонала.
Основную массу всех форм ВБИ (около 80%) составляют:
- инфекции мочевыделительной системы;
- ОРЗ и вентилятор-ассоциированные пневмонии;
- послеоперационные раневые гнойно-септические инфекции;
- кожные инфекции;
- интраабдоминальные инфекции;
- ангиогенные катетер-ассоциированные инфекции.
Любая нозологическая форма ВБИ развивается только при наличии всех звеньев эпидемического процесса: источника инфекции, механизма (факторов) передачи и восприимчивого организма человека.
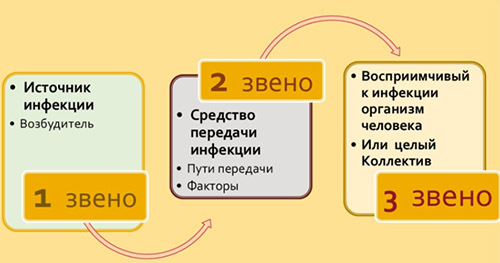
Основные источники внутрибольничной инфекции:
- больные и носители, находящиеся в стационаре;
- персонал лечебных учреждений;
- лица, ухаживающие за больными и посетители стационаров (студенты, лица, навещающие пациентов).
Аэрогенный — процесс заражения осуществляется через воздушную среду. Выделяют:
- воздушно-капельный путь (этим путем возбудитель передается при большинстве ОРЗ, пневмониях) при разговоре, кашле;
- воздушно-пылевой путь (передаются заболевания, возбудитель которых устойчив во внешней среде — кишечные инфекции, туберкулез, зоонозы).
- Контактно-бытовой путь – инфекционный агент передается через грязные рук, предметы личной гигиены, игрушки, посуду.
- Пищевой (реализуется через зараженные продукты питания при нарушениях технологии приготовления или хранения готовых блюд и пищевых продуктов).
- Водный (через воду).
- Прямой — передача возбудителя непосредственно через физический контакт между резервуаром инфекции (инфицированный индивидуум/контаминированный предмет) с кожей, слизистой или раневой поверхностью восприимчивого организма человека.
- Непрямой — посредством механического переноса инфекционного агента через руки медицинского персонала, предметы обихода, инструменты и оборудование лечебного учреждения. Непрямой контакт является наиболее часто задействованным путем распространения. Этот путь передачи часто называют артифициальным (искусственным) или парентеральным путем передачи возбудителя, который реализуется путем проведения различных инвазивных манипуляций (инъекции, забор крови, инструментальные манипуляции, вакцинацию, местные/общие операции) или использовании специальной аппаратуры при проведении гемодиализа, ИВЛ.
- Гемоконтактный — передается через кровь при обширных хирургические вмешательствах, инфузионной терапии, программном гемодиализе.
Заболеваемость ИСМП носит преимущественно эндемический характер и обусловлена индивидуальными факторами риска и клиническими процедурами. Значительно реже ИСМП протекают в виде локальных эпидемий. Развитию эпидемических вспышек способствует несвоевременная диагностика стертых форм заболевания и выявление носителей инфекционных агентов, как среди поступающих пациентов, так и среди медицинского персонала, контаминация предметов общего пользования, систематическое нарушение методов асептики при выполнении инструментальных процедур.
Специфичны для каждого вида инфекционного возбудителя. Однако, в целом для большинства нозологических форм ИСМП определяющими факторами являются параметры, характеризующие организм хозяина:
- возраст (пожилой/старческий, дети — новорожденные и раннего возраста, особенно недоношенные, со сниженной сопротивляемостью организма и перенесшие родовую травму);
- пациенты, страдающие тяжелыми хроническими заболеваниями, с алиментарной дистрофией;
- длительно находящиеся в стационаре и особенно на постельном режиме;
- беременные/роженицы;
- пациенты, получающие лучевую/иммуносупрессивную терапию;
- имунноскомпрометированные лица;
- больные после обширных хирургических операций, получающие кровезаместительную/инфузионную терапию, с программным гемодиализом, находящиеся на ИВЛ.
Факторы риска ИСМП, связанные с предметами окружающей среды (загрязнение поверхностей, воздуха, воды в распространении инфекции) имеют меньшую значимость.
Возникновению и распространению ИСМП способствуют:
Симптомы
Симптоматика внутрибольничных инфекций определяется конкретной нозологической формой и симптомами основного заболевания, формой и тяжестью их течения, вирулентностью инфекционного агента и состоянием организма больного.
Анализы и диагностика
К ВБИ относятся случаи, отвечающие следующим критериям:
- Повторное поступление пациента в стационар с установленной инфекцией (с клиническими признаками, данными инструментальных и лабораторных методов исследовани — микробиологических, серологических и методов экспресс-диагностики), являющееся следствием предыдущей госпитализации.
- Период развития клинической симптоматики заболевания ВБИ после поступления в лечебный стационар должен составлять не менее 48 часов и более.
- Выявляется четкая взаимосвязь между симптоматикой заболевания и проведенными вмешательства инвазивного типа (после ингаляции, инъекций, перевязки и т.д.) или в ряде случаев — с выявленным источником инфекционного агента (поступивший больной со стертой формой заболевания/носитель) и фактором ее распространения.
Для точной диагностики заболевания и определения конкретного штамма возбудителя инфекции, требуется проведение лабораторных—бактериологических/серологических исследований различных биоматериалов (мазок из зева, мокрота, кровь, моча, кал, раневое отделяемое).
Лечение
Проблема лечения госпитальных инфекций представляет значительную трудность, что обусловлено неэффективностью большинства широко применяемых антибиотиков, в частности цефалоспоринов. Для лечения таких инфекций применяются карбапенемы (Меропенем, Дорипенем), имеющие широкий спектр антимикробной активности, в частности к микроорганизмам, устойчивым к пенициллинам/цефалоспоринам или в ряде случаев комбинированные лекарственные препараты пенициллинов с ингибиторами бета-лактамаз (Пиперациллин + Тазобактам, Тикарциллин, Амоксициллин-Клавуланат и др.).
Карбапенемы используются для лечения тяжелых нозокомиальных пневмоний и других инфекций верхних дыхательных путей; инфекций органов малого таза, гинекологических, абдоминальных, мочеполовых инфекций; кожи и мягких тканей; сепсиса. Однако, препараты этой группы могут вызывать побочные реакции в виде крапивницы, сыпи, диспепсических расстройств, поражения печени и почек, дисбактериоза.
При выявлении метициллинрезистентных штаммов золотистого стафилококка, являющегося частым возбудителем внутрибольничных резистентных стафилококковых инфекций для лечения, используются гликопептидные антибиотики (Ванкадицин, Тейкопланин-Тева, Ликованум, Таргоцид и др.), которые высокоактивны по отношению к грамположительным аэробным/анаэробным инфекционным агентам — стафилококкам, стрептококкам, пневмококкам, энтерококкам, клостридиям, листериям, коринебактериям и другим. Показаниями к назначению являются тяжелые инфекции, вызванные энтерококками, инфекционный эндокардит, ассоциированный с зеленящими стрептококками, менингит и пневмонии, вызванные пневмококком, катетер-ассоциированный сепсис, перитонит, антибиотик-ассоциированная диарея и других инфекций, угрожающих жизни. В ряде случае гликопептидные антибиотики сочетаются с цефалоспоринами 3 поколения (Цефтибутен, Цефиксим, Цефотаксим, Цефоперазон, Цефтазидим и др.) или фторхинолонами (Офлоксацин, Ципрофлоксацин, Пефлоксацин, Норфлоксацин, Левофлоксацин и другие).
Необходимо отметить, что спектр возбудителей внутригоспитальных осложнений, а также их антибиотикорезистентность существенно различаются в отделениях различного профиля, поэтому при выборе антибиотика следует ориентироваться на чувствительность выделенной микрофлоры к ним, в также учитывать эпидемиологическую ситуацию в каждом конкретном лечебном учреждении.
Кроме антибиотикотерапии назначается специфическое лечение при той или иной конкретной нозологической форме ВБИ с учетом клинических проявлений, тяжести течения, риска развития осложнений. В индивидуальном порядке проводится симптоматическое лечение. В качестве дополнительной терапии назначают иммуностимуляторы: интерферон; бактериофаги, витаминно- минеральные комплексы.
В настоящее время для борьбы с тяжелыми проявлениями ВБИ разработана стратегия деэскалационной терапии, базирующаяся на нескольких принципах:
- Безотлагательное начало проведения антибактериальной терапии.
- Выбор антимикробных препаратов (АМП) с учетом чувствительности микроорганизмов и способности проникать в ткани, при отсутствии таких данных — использование антибиотиков широкого спектра действия.
- Назначение высоких доз антибиотиков, подбираемых индивидуально.
Эта стратегия предполагает безотлагательное назначение стартового антибиотика широкого спектра действия (комбинации антибиотиков) с целью максимально полного охвата спектра вероятных возбудителей с последующим переходом на антибиотик, к которому отсутствует устойчивость согласно данным микробиологического исследования. Именно своевременная и адекватная антимикробная терапия является ключевым условием и благоприятным прогностическим фактором, увеличивающей вероятность благоприятного исхода заболевания.
Читайте также:


