Опухоль мышцы на входе во влагалище
Первичный рак влагалища вполне считается относительно редкой формой злокачественных новообразований. Он составляет от 1 до 3% всех опухолей женской репродуктивной системы. В клинике онкологии Юсуповской больницы созданы все необходимые условия для лечения пациенток, у которых выявлена злокачественная опухоль в вагине:
- Европейский уровень комфорта палат;
- Высокая квалификация врачей онкологов-гинекологов;
- Оснащение новейшей аппаратурой ведущих мировых производителей;
- Использование для химиотерапии современных противоопухолевых препаратов, которые обладают высокой эффективностью и минимальным спектром побочных эффектов;
- Индивидуальный подход к выбору оперативного вмешательства и схемы лучевой терапии;
- Внимательное отношение медицинского персонала к интимным проблемам пациенток.
При раке влагалища прогноз зависит от стадии заболевания, адекватности проводимого лечения, наличия сопутствующей патологии, общего состояния пациентки. Показатели пятилетней выживаемости составляют, по сводным данным FIGO (Международной федерации акушерства и гинекологии), при первой стадии – 61,5%, второй – 33,7%, третьей – 25,5%, четвёртой – 8,9%. Эти показатели в РФ равны 81,4%, 40,0%, 24,8% и 8,8%. Если учесть, что у 25–30% пациентов при первичном обращении выявляют III–IV стадию заболевания, результаты лечения остаются неутешительными. По этой причине у пациенток, которые обращаются в Юсуповскую больницу с жалобами на появление дискомфорта, боли или выделений из вагины, гинекологи, прежде всего, исключают опухоль во влагалище.

Доброкачественные опухоли влагалища
Доброкачественные опухоли вагины – это объёмные образования влагалищной трубки, которые развиваются из структур соединительной ткани, эпителия, сосудов. Течение доброкачественных опухолей влагалища чаще бессимптомное. При увеличении в размерах опухоль может вызывать ощущения инородного тела, дискомфорт при половом акте, нарушения мочеиспускания и дефекации. Опухоли влагалища диагностируются гинекологами Юсуповской больницы в ходе гинекологического осмотра, кольпоскопии, трансвагинального ультразвукового исследования.
Различают следующие доброкачественные опухоли, локализованные во влагалище:
- Фиброма;
- Липома;
- Киста;
- Гемангиома.
Необходимость хирургического лечения доброкачественных опухолей влагалища диктуется возможностью их нагноения, некроза и злокачественного перерождения. Гинекологи выполняют органосохраняющие операции. Во время хирургического вмешательства удаляют новообразование, оставляя женский детородный орган. После операции исчезают симптомы заболевания, опухоль редко возникает повторно.
Причины рака влагалища
Учёные до сих пор не имеют единого мнения, по какой причине возникает рак вагины и как развивается заболевание. Поскольку вульва, влагалище и шейка матки развиваются из урогенитального синуса, предполагается, что причины и механизм развития злокачественных новообразований и них единые. Это опухоли нельзя отождествлять абсолютно, так как карцинома влагалища встречается в 30–40 раз реже, чем раки шейки матки, и средний возраст пациенток, страдающих раком шейки матки, на 10–15 лет моложе, чем при злокачественных опухолях влагалища.
Одной из ведущих причин развития злокачественной опухоли влагалища считается вирусная инфекция, которая передаётся половым путем. Остроконечные кондиломы вагины, вирусная природа которых абсолютно доказана, являются предраковым процессом. Ведущая роль в возникновении плоскоклеточного рака влагалища отводится вирусу папилломы человека. Вирусы HPV-16 и HPV-18 ответственны за возникновение 70% раков влагалища, шейки матки и анального канала и 30–40% злокачественных новообразований опухолей вульвы, полового члена, ротовой полости и ротоглотки.
Для прогрессии папилломавирусной инфекции в рак необходимо наличие ряда факторов:
- Длительный приём гормональных контрацептивов;
- Сексуальная активность;
- Курение табака;
- Инфицированность хламидией трахоматис и вирусом простого герпеса второго типа.
Определённая роль в возникновении рака влагалища отводится отягощённой наследственности и нарушению иммунологической защиты. Светлоклеточные аденокарциномы влагалища возникают у женщин, чьи матери использовали для лечения различных осложнений беременности, угрожающих выкидышей 17бетта-эстрадиола и диэтилстильбэстрола. Развитие опухолей вагины может быть связано с процессами новообразования других локализаций. Наиболее часто злокачественные новообразования влагалища выявляют после лечения рака шейки матки. У части больных карциномой влагалища накануне выполняли лучевую терапию по поводу других локализаций раковой опухоли.
Виды злокачественных опухолей влагалища
Гистологически большинство опухолей вагины представлены плоскоклеточным раком различной степени дифференцировки. 2–3,5% всех злокачественных опухолей влагалища составляют аденокарциномы и саркомы. Меланомы влагалища встречаются ещё реже. Большинство новообразований влагалища детерминировано проходят последовательный цикл развития, который включает дисплазию, преинвазивную и инвазивную формы. Предраковым заболеванием рака влагалища является дисплазия. Она, в зависимости от выраженности патологических изменений в поверхностном пласте многослойного плоского эпителия, бывает лёгкой, умеренной и тяжёлой. Специфической макроскопической картины дисплазии и преинвазивного рака не существует. Они могут выглядеть как лейкоплакия или эритроплакия, развиваться на фоне визуально неизменённой слизистой оболочки влагалища или в кондиломах.
Преинвазивный рак чаще всего локализуется в верхней трети влагалища. Опухоль характеризуется мультицентричным ростом. Учитывая тот факт, что преинвазивный рак выявляется в среднем на 10–12 лет раньше, чем инвазивный, гинекологи Юсуповской больницы проводят раннюю диагностику заболевания на начальной стадии патологического процесса. Последовательное выполнение цитологического исследования, кольпоскопии и биопсии обеспечивают достоверный диагноз. Для определения границ поражения используют раствор Люголя или 3% раствор уксусной кислоты.
Гистологическая структура инвазивного рака представлена тремя основными формами:
- Плоскоклеточным ороговевающим;
- Неороговевающим;
- Низкодифференцированным.
У больных раком влагалища преобладают плоскоклеточные новообразования. Ороговевающие и неороговевающие формы рака наблюдаются с одинаковой частотой. Низкодифференцированный рак встречается у 10,8% пациенток, а аденокарцинома влагалища – у 2,3%. Экзофитная форма роста встречается в 2 раза чаще, чем эндофитная.
Опухоль вагины преимущественно распространяется лимфогенным путём. Новообразования, расположенные в верхней трети влагалища, метастазируют в подвздошные и запирательные лимфатические узлы. Опухоли нижнего отдела вагины распространяется в пахово-бедренные лимфоузлы, а рак средней трети влагалища метастазирует во всех направлениях.
Аденокарциномы влагалища чаще встречаются у молодых женщин в возрасте 17–21 года. Их гистологическая структура их весьма разнообразна. Различают следующие виды аденокарциномы вагины:
- Мезонефроидная (светлоклеточная);
- Эндометриоидная;
- Аденоидно-кистозная опухоль;
- Диморфный железисто-плоскоклеточный рак.
Меланомы на влагалище наиболее часто располагаются в нижней трети вагины. Опухоль отличается агрессивным течением, ранним гематогенным метастазированием, быстрым возникновением рецидивов после лечения и невосприимчивостью химиотерапии.
Симптомы рака влагалища
При раке влагалища женщина предъявляет жалобы на боль и бели. Кровянистые выделения из влагалища при раке наблюдаются у 58–67% пациенток. У 5–13% пациенток заболевание протекает бессимптомно. Довольно часто течение заболевания характеризуется сочетанием нескольких симптомов. У 16% больных раковую опухоль во влагалище гинекологи находят случайно во время профилактического осмотра.
Клиническая картина рака влагалища достаточно полиморфна. Это определяет, определённые особенности и трудности диагностики. Они обнаруживаются при анализе признаков при различных стадиях заболевания. Если частота кровянистых или слизистых выделений из влагалища белого или желтоватого цвета не зависит от стадии патологического процесса, то удельный вес болевого синдрома существенно увеличивается соответственно степени распространения новообразования. Наличие болей у пациентки с опухолью влагалища свидетельствует о выходе ракового процесса за пределы органа. Чаще всего случайно выявляют карциному на ранних стадиях развития новообразования.
Где можно сделать биопсию опухоли влагалища в Москве? В клинике онкологии Юсуповской больницы врачи профессионально выполняют прицельную биопсию подозрительных участков и отправляют материал на гистологическое исследование. Оно позволяет с высокой точностью (до 95%) подтвердить или исключить злокачественную опухоль. Для уточнения степени распространения опухолевого процесса в Юсуповской больнице применяют следующие методы диагностики:
- Ультразвуковое исследование органов малого таза и брюшной полости;
- Цистоскопию;
- Ректороманоскопию;
- Радиоизотопную ренографию;
- Рентгенографию грудной клетки;
- Изотопное исследование костей скелета.
Высокотехнологичные методы обследования, к которым относятся магниторезонансная, компьютерная и позитронно-эмиссионная томография с использованием радиофармацевтического препарата фтордезоксиглюкозы являются весьма информативными, но, с учётом их стоимости, не обязательными. При раке влагалища магниторезонансная томография полезна для диагностики метастазов в регионарные лимфатические узлы, но МРТ характеристики первичной опухоли вагины являются неспецифичными.
Для планирования лечения и последующего наблюдения за пациентками в Юсуповской больнице проводят комплексную диагностику папилломавирусной (ВПЧ) инфекции с помощью следующих методов:
- Цитологического – позволяет выявить специфические клетки, которые характерны для ВПЧ инфекции;
- Расширенной кольпоскопии после обработки слизистой влагалища раствором уксусной кислоты;
- Молекулярного – определения ДНК ВПЧ в клетках и тканях половых органов (полимеразной цепной реакции).
Использование комплексного поэтапного подхода к диагностике рака влагалища позволяет гинекологам Юсуповской больницы быстро установить точный диагноз и выработать схему лечения. Все сложные в диагностическом и лечебном плане случаи опухолей вагины обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории.
Лечение рака влагалища в Москве
Юсуповская больница специализируется на лечении рака влагалища. Онкологи после верификации опухоли составляют индивидуальную схему терапии злокачественного новообразования вагины в зависимости от стадии опухолевого процесса. Различают следующие стадии рака влагалища:
- 0 стадия – преинвазивная карцинома;
- I стадия – новообразование ограничено влагалищем;
- II стадия – в опухолевый процесс вовлекаются ткани, расположенные вокруг вагины, рак не распространяется на стенки таза;
- III стадия – опухоль распространяется на стенки таза или имеют место метастазы в региональных лимфоузлах;
- IVА стадия – в патологический процесс вовлекается слизистая оболочка мочевого пузыря, прямой кишки или опухоль распространяется за пределы таза;
- IVB стадия – врачи выявляют отдалённые метастазы.
Основным методом лечения инвазивного рака влагалища является лучевая терапия, которая не утратила своей ведущей роли и в настоящее время. К облучению подключают различные радиомодифицирующие агенты (гипертермия), проводят химиолучевое лечение. В случаях распространённой злокачественной опухоли вагины облучение дополняют последующими курсами полихимиотерапии на основе препаратов платины.
Хирургическое лечение при злокачественной опухоли вагины применяется крайне редко. При начальных формах рака влагалища выполняется частичная или полная вагинэктомия, а при локализации в верхней трети – операция Вертгейма-Мейгса. В настоящее время оперативное вмешательство выполняют с помощью лапароскопического метода или робота Да Винчи.
Такое лечение даёт пятилетние результаты выживаемости в пределах 78%, но оно далеко не всегда оправдано вследствие выпадения функции вагины и возможных психологических нарушений. После вмешательства хирурги вынуждены одномоментно или отсрочено формировать искусственное влагалище, что представляет дополнительную нагрузку для пациенток. Ведущие онкологи-гинекологи считают, что хирургическое и комбинированное лечение оправдано у пациенток молодого и среднего возраста с локализацией опухоли в верхней трети влагалища. В то же время, хирургическое вмешательство – это метод выбора, а, чаще всего, и единственный шанс для больных с IVA стадией заболевания при прорастании опухоли в соседние органы. Проводимая в этих случаях экзентерации (экстирпация органов малого таза с окружающей клетчаткой) оправдана уже потому, что обеспечивает пятилетнюю выживаемость около 50%, в то время как после сочетанного лучевого лечения ни одна пациентка не переживает пятилетний рубеж.
В некоторых случаях хирурги проводят реконструктивные операций непосредственно после экзентерации таза с помощью кожного лоскута из верхней трети бедра. Вмешательство имеет положительные стороны:
- Снижение числа осложнений;
- Улучшение качества жизни вследствие закрытия раневой поверхности и создания тазового дна;
- Более ранняя реабилитация с сохранением половой функции.
При преинвазивном раке влагалища одинаково успешно применяются все виды лечения. Варианты лечебных мероприятий весьма разнообразны. При наличии единичного очага поражения во влагалище применяют следующие методы лечения:
- Широкое иссечение;
- Выпаривание;
- Удаление с помощью углекислого лазера, криодеструкции или электроэксцизии.
В случае мультицентричного поражения онкологи выполняют удаление вагины или органосохраняющие операции, проводят внутриполостное облучение, аппликации 5-фторурацила в виде мази. В связи с тем, что после лечения сохраняется риск образования рецидивов опухоли в лимфатических узлах, врачи Юсуповской больницы осуществляют тщательный контроль пациентов с обязательным цитологическим исследованием каждые 6–12 месяцев. Своевременная адекватная терапия преинвазивного рака в 100% случаев приводит к выздоровлению. Поэтому при появлении подозрения на наличие опухоли вагины немедленно звоните по телефону и записывайтесь на приём к онкологу-гинекологу Юсуповской больницы.
С опухолью во влагалище может столкнуться любая женщина. Образования в области влагалища могут формироваться из эпителиальной или фиброзной ткани слизистого слоя, а также сосудов. Женские болезни в виде новообразований доброкачественного характера могут длительное время протекать без каких-либо симптомов, но когда шишка увеличивается, то женщина ощущает инородное тело, появляется боль при половом акте, нарушается отток мочи.
Иногда новообразование может достигать размеров куриного яйца, шишка может иметь ножку или широкое основание. Также бывают случаи, когда доброкачественная опухоль малигнизирует. При злокачественных образованиях возникают метастазы, рак может захватить ткани вульвы, шейку матки, матку, яичники и даже отдаленные органы, если не начать лечение. Удалению доброкачественные новообразования должны подвергаться обязательно, поскольку они несут потенциальную опасность ракового перерождения клеток.

Причины
Встретить новообразования доброкачественного и злокачественного роста можно у женщин в возрасте от двадцати до пятидесяти лет, но бывают случаи, когда с патологией деления клеток сталкиваются и молодые девушки, а также женщины после наступления менопаузы. Учеными не выяснены точные причины, которые приводят к развитию болезни, однако есть факторы, способные спровоцировать рост и деление атипичных клеток. К ним относятся:
- вагинит и воспалительные заболевания мочеполовой системы хронического течения;
- ВПЧ (вирус папилломы человека);
- курение и алкоголизм;
- воздействие на организм химикатов;
- раздражение слизистой оболочки влагалища инородными предметами (пессарий, тампоны, менструальные капы, интимные игрушки и т.д.);
- сбои в работе эндокринной системы;
- иммунодефицитные состояния;
- частые стрессы;
- ранее начало половой жизни;
- частая смена половых партнеров;
- ранняя (до 18-ти лет) или поздняя (после 30-ти лет) первая беременность;
- большое количество абортов.

Часто патология развивается первично, но возможно также возникновение опухоли по причине метастазирования из других органов, чаще при раке шейки матки.
Классификация
Женщины чаще сталкиваются с фибромами, миомами, липомами и другими доброкачественными опухолями влагалища, однако иногда возникают и онкологические новообразования, которые намного опаснее. Доброкачественные же, в свою очередь, могут нагноиться, может произойти некроз, они могут малигнизировать. Врачи подбирают терапию в зависимости от вида образования. К опухолям доброкачественного типа относятся:
- Папиллома. Новообразование формируется из эпителиальных тканей, имеет вид сосочков. Возникает по причине инфицирования ВПЧ.
- Гемангиома влагалища. Мягкое новообразование из сосудов. Цвет опухоли красный или синий, она может прорастать сквозь окружающие ткани.
- Фиброма начинает свое формирование из соединительной ткани на стенках матки из-за гормональных сбоев и прорастает во влагалище.
- Миома. Формируется, когда начинается деление одной клетки мышечной ткани. Миоматозные узлы могут локализоваться на любой стенке органа.
- Липома влагалища. Такое новообразование образуется на шейке матки из жировых тканей. Жировики появляются из-за закупорки сальных протоков, и не несут серьезной угрозы организму, но могут приводить к нарушению мочеиспускания и другим осложнениям.
- Бартолинит. Опухоль, которая возникает на входе во влагалище по причине бактериального инфицирования.
- Киста влагалища. Шишка, заполненная тканями эпителия или жидкостью. Возможен врожденный или травматический тип кисты.
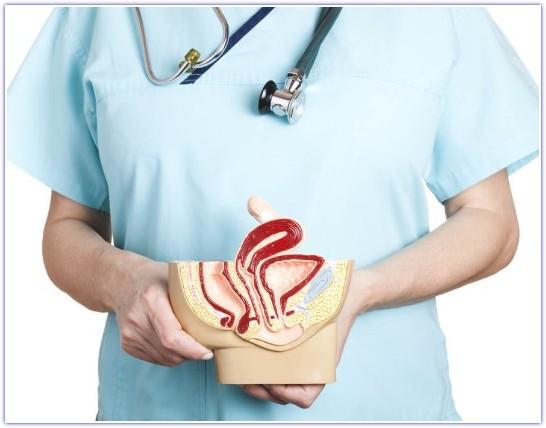
Помимо доброкачественных образований возможно также развитие карциномы влагалища. Речь идет о раке – опасном для жизни заболевании. В основном доктора имеют дело с вторичной карциномой, то есть с метастатическим раком влагалища, который метастазировал из матки или ее шейки. Сама по себе карцинома тоже может пускать метастазы. Если доброкачественные опухоли могут только прорастать в окружающие структуры, и то не всегда, то рак отличается метастазами в паховые лимфоузлы, а также в другие органы.
Симптомы
Если речь идет о доброкачественных опухолях влагалища, то они практически никогда не сопровождаются какими-либо признаками, поэтому часто выявляются лишь на плановом приеме у гинеколога. Опухоли при входе во влагалище женщина может обнаружить сама. Только когда новообразование сильно увеличивается в размере, оно может выдать себя такими признаками:
- ощущение инородного тела;
- периодические болезненные ощущения;
- кровь в моче или после полового акта;
- отек входа во влагалище;
- затруднения в использовании тампонов и при занятиях сексом;
- выделения с гнойным запахом и цветом;
- затруднение мочеиспускания и дефекации.

При метастазировавшей карциноме к вышеописанным признакам можно отнести боли в животе как во время менструаций, кровянистые выделения между циклами, раковая интоксикация. По каким симптомам можно обнаружить патологию, необходимо знать каждой женщине, чтобы своевременно обратиться к доктору и пройти обследование.
Диагностика
Для того чтобы понять, какую природу имеют наросты на стенках, доктором проводятся различные исследования: инструментальные, физикальные, лабораторные. Сначала гинеколог узнает, какие жалобы имеет пациентка, а также проводит сбор анамнеза. Далее следует осмотр влагалища на гинекологическом кресле с помощью расширительных зеркал и пальпаторное исследование. Во время осмотра врач берет мазок выделений из влагалищных стенок, чтобы провести микроскопию, бактериологический посев, анализ ПЦР. Также берется мазок на цитологическое исследование.

Для более детального изучения опухоли проводится кольпоскопия. Во время процедуры доктор использует расширяющие влагалище зеркала и осматривает стенки и само новообразование через кольпоскоп с многократным увеличением. После этого больную отправляют на биохимический анализ крови, чтобы определить, нет ли инфекционных заболеваний, например, вируса папилломы человека, а также на исследование крови, на наличие онкомаркеров. Если врач подозревает рак влагалища, необходимо проведение прицельной биопсии, при которой проводится забор небольшого кусочка опухоли для дальнейшего гистологического исследования. После диагностики рака влагалища врач назначает лечебные мероприятия.
Лечение
Лечение доброкачественных опухолей влагалища, если они не растут и не приводят к нарушению функциональности мочеполовых органов, заключается в наблюдении. В других случаях проводится консервативная терапия или оперативное вмешательство:
- при папилломах применяется Солковагин;
- врач также может иссекать или вылущивать опухоль из подслизистого слоя;
- может проводиться лигирование или пересекание ножки новообразования, если она имеется;
- если существует угроза повреждения окружающих тканей, то стенка кисты может иссекаться частично, после чего края оставшейся части лигируются, а образовавшаяся полость дренируется;
- применение криодеструкции помогает разрушить новообразование при помощи жидкого азота;
- с помощью электрокоагуляции или плазмокоагуляци опухоль и ее сосуды прижигаются или выпаиваются;
- проведение склеротерапи проводится для того, чтобы купировать сосуды, питающие опухоль, специальными препаратами.

Для полного удаления шишки может применяться радиоволновая терапия, лазеротерапия или стандартная операция скальпелем. После проведения лечения врач назначает пациентке необходимые медикаменты (витамины, антибиотики, иммуностимуляторы). После лечения рекомендуется в течение двух месяцев воздерживаться от половой близости и физических нагрузок.
Лечение рака влагалища зависит от общего состояния больной, ее возраста, стадии распространения онкологического процесса на окружающие органы, а также от наличия метастазов. Злокачественная опухоль обязательно подлежит хирургическому удалению. Операция может проводиться несколькими способами в зависимости от распространения опухоли:
- удаляется верхняя часть влагалища (частичная вагинэктомия);
- иссекается всё влагалище и окружающие лимфатические узлы (радикальная вагинэктомия);
- удаляется влагалище, матка, яичники, мочевой пузырь, кишечник, регионарные лимфоузлы (экзентерация органов МТ).
- Химиотерапия. Данный метод может проводиться до оперативного вмешательства и позволяет уменьшить размер новообразования. Лечение химическими препаратами после удаления опухоли помогает убить ее остатки и отдаленные метастазы. К сожалению, такой метод лечения убивает не только злокачественные клетки, но и здоровые, приводя к ряду негативных эффектов. У женщины выпадают все волосы на голове и на теле (в том числе и брови с ресницами), может возникнуть вздутие, тошнота, рвота, головная боль, отечность. После химической терапии падает иммунная система женщины, и она становится подверженной инфекционным заболеваниям. Поэтому врач обязательно назначает пациентке иммуномодуляторы и витаминные комплексы.
- Лучевая терапия. Облучение проводится в комплексе с химиотерапией, что повышает его эффективность. Такая процедура может поводиться местным путем, когда лучи направлены именно на новообразование, или локальным, когда облучается вся женщина, что помогает удалить метастазы. Локальная лучевая терапия обладает теми же побочными эффектами, что и химиотерапия, но в менее выраженной степени.
- Гормональная терапия. Лечение с применением гормональных препаратов назначается, если женщине было проведено радикальное хирургическое вмешательство по удалению органов малого таза, в частности, яичников. В таком случае назначается пожизненная заместительная гормональная терапия.

После лечения рака требуется некоторое время на восстановление организма, поэтому женщина должна четко выполнять все врачебные предписания и придерживаться рекомендаций.
При помощи народной медицины новообразования во влагалище любого характера вылечить невозможно.
Народные средства могут только убрать некоторую симптоматику, в том числе часть побочных эффектов после прохождения химиотерапии. После того как была проведена вагинэктомия, врачи проводят реконструктивную операцию, в ходе которой берут из бедра или ягодицы лоскут кожи, формируют из него влагалище и проводят приживление на место удаленной.
Профилактика и прогноз
Доброкачественные влагалищные новообразования имеют благоприятный прогноз при своевременном обращении к доктору. После оперативного удаления опухоли женщина может успешно забеременеть, выносить и родить ребенка. Если опухоль была злокачественная, то прогноз будет зависеть от того, какую стадию имела патология на момент начала лечения, какими способами проводилась терапия. После вигинэктомии женщина уже не сможет испытать вагинальный оргазм, но при сохранении клитора пациентка во время секса будет испытывать клиторный оргазм.
После облучения вагина может укорачиваться и сужаться, что может потребовать использования гормональных увлажняющих средств перед половым контактом. Прогноз жизни после полного удаления органов малого таза составляет пятьдесят процентов, а при лечении рака на ранних стадиях пятилетняя выживаемость около восьмидесяти пяти процентов. Чтобы предотвратить возникновение вагинальных опухолей, необходимо сократить факторы риска, а также дважды в год проходить плановый осмотр у гинеколога.

Образования из тканей влагалища встречаются реже других. Доброкачественные чаще злокачественных. Как правило, выявляются при визуальном осмотре у гинеколога. Объемные образования могут приносить дискомфорт и ощущаться женщиной.
Доброкачественные встречаются в виде одиночных узлов, чаще плотные по своей структуре. Реже обнаруживаются группы узлов, локализованные под слизистой оболочкой влагалища. К доброкачественным иногда относят кисту гартнерова хода. Но она представляет собой кисту, которая возникает из протока придатка яичника, то есть уходит в глубину органов малого таза.
Киста гартнерова хода чаще располагается на боковой или передней стенке влагалища. Содержит прозрачную слизистую жидкость. Обычно она имеет не очень большие размеры (до 3-5 см в диаметре). Как правило, она не беспокоит женщину и обнаруживается случайно. Небольшие по размерам и не осложненные кисты не подлежат хирургическому лечению, они даже не мешают во время родов через естественные родовые пути.
Чаще других среди истинных доброкачественных образований влагалища встречаются папилломы (кондиломы, бородавки). Они имеют вирусную природу и возникают при заражении ВПЧ. Инкубационный период составляет от нескольких недель до пары месяцев. Папилломы себя никак не проявляют, а носят лишь косметический дефект. Доказана их роль в развитии раковых заболеваний шейки матки, вульвы и влагалища.
Папилломы могут быть единичными, в виде сосочковых разрастаний, так и множественными, вплоть до обезображивания половых органов. В последнем случае речь идет о папилломатозе.
Реже встречаются следующие виды опухолей:
Рак влагалища встречается, как правило, у женщин после 40 лет и старше, чаще в глубокой менопаузе, и составляют только 2-3% от всех злокачественных опухолей половых органов. Предрасполагают к подобным образованиям хронические кольпиты, выпадение матки и язвенное поражение стенок влагалища. Различают следующие виды злокачественных опухолей:
Классификация по стадиям следующая:
- 1 стадия – опухоль до 2 см и не проникает в глубокие слои;
- 2 стадия – образование более 2 см в диаметре, но без вовлечения смежных тканей;
- 3 стадия – любого размера опухоль, прорастает в близлежащие ткани;
- 4 стадия – образование любого размера, есть прорастание в другие органы (мочевой пузырь, уретры, прямую кишку и т.д.), или есть отдаленные метастазы.
Классификация по расположению во влагалище:
- Внутри (на стенках). Большинство опухолей располагаются именно на боковых, передней или задней стенках влагалища. Дифференцировка проводится по внешнему виду, характеру роста. Чаще всего встречаются папилломы, далее – киста гартнерова хода. Фибромы, миомы, липомы и гемангиомы реже.
- У входа. Такие опухоли женщина может обнаружить самостоятельно. Чаще всего это папилломы. Другие виды в этом месте встречаются крайне редко. Иногда за опухоль влагалища женщина может принимать кисту бартолиновой железы – она расположена в нижней трети половых губ в области задней спайки.
- Опухоль культи. Они могут скрывать в себе следующие заболевания: миоматозные узлы — если остались ткани шейки матки; саркома – чаще если матка удалялась по поводу миомы матки; рак культи шейки матки – возникает у возрастных женщин; рак слизистой влагалища. Женщины, у которых обнаружены опухоль в месте оперативного вмешательства, подлежат тщательному обследованию на предмет исключения злокачественного роста. Особенно бдительными следует быть в случаях, когда удаление матки было по поводу рака других локализаций, например, шейки матки, яичников.
- Возле влагалища. Обнаружение опухолевых образований рядом со входом во влагалище может свидетельствовать о следующем: киста бартолиновой железы, папилломы наружных половых органов, промежности, липомы, фибромы, рак наружных половых органов, доброкачественные опухоли половых губ – фибромы, липомы, гемангиомы.
Диагноз можно установить после обследования и, возможно, после проведения биопсии.
Опухоли во влагалище, если они доброкачественного характера и небольших размеров, могут на протяжении многих лет не беспокоить женщину и устанавливаются случайно. Жалобы возникают при больших размерах образований, при злокачественном течении заболевания. При этом выделяются следующие симптомы опухолей влагалища:
- ощущение инородного тела;
- боли при половых контактах внутри влагалища;
- мажущие кровянистые выделения при травмировании образований;
- самостоятельное определие, если опухоль расположена возле области вульвы.
Злокачественные образования влагалища, особенно при распространении и вовлечении в процесс окружающих тканей, дополняются следующими симптомами:
- боли в области таза;
- нарушение мочеиспускания — боли, появление крови в моче, задержки, чувство неполного опорожнения;
- нарушение дефекации – запоры, боли в области прямой кишки, появление следов крови.
Если опухолевидное образование воспаляется, дополнительно повышается температура тела, боли. Обычно это не остается незамеченным, и женщина обращается за медицинской помощью.
Диагностика женщины включает:
- Осмотр. При этом врач может определить плотность образования, ее расположение, связь с другими тканями, подвижность.
- Кольпоскопия. Помогает в диагностике кондилом, при подозрении на рак слизистой.
- УЗИ. Используется в диагностике фибромиом, миом, липом, расположенных в тканях вагины.
При подозрении или подтверждении злокачественного процесса объем обследований расширяется. Назначается КТ, МРТ и другие серьезные и дорогостоящие процедуры.
Наблюдение при обнаружении опухолей во влагалище допускается в следующих случаях:
- при небольших размерах;
- если она не причиняет дискомфорта женщине и не становится причиной жалоб.
Однако это правило не действует на папилломы. Так как в их возникновении играет роль вирусная инфекция, следует удалить разрастания и провести курс противовирусного лечения.
Медикаментозная терапия используется для лечения в следующих случаях:
- при нагноении опухоли, воспалении;
- если они имеют вирусную природу – папилломы;
- после удаления для профилактики осложнений.
Хирургическая операция необходима в следующих случаях:
- при папилломах;
- при больших размерах опухолей, если они становятся причиной дискомфорта и болей;
- при подозрении на озлокачествление.
Хирургические удаление образований вагины может проводиться следующими способами:
Удаление опухолей с подозрением или подтвержденным злокачественным ростом проводится только с помощью скальпеля. Так вероятность распространения и метастазирования клеток меньше, а материал, который посылается на гистологическое исследование, не изменен, что позволяет более точно установить диагноз.
Хирургические операции при злокачественных опухолях влагалища могут быть обширными — с удалением не только тканей вагины, но и смежных органов. При этом половая жизнь в последующем возможна только после проведения реконструктивных операций с имитацией влагалища, например, из части кишки. Также для лечения злокачественных опухолей используется облучение тканей, химиотерапия и другие методы воздействия на раковые клетки.
Читайте подробнее в нашей статье об опухолях влагалища.
Виды опухолей во влагалище, причины их появления
Образования из тканей влагалища встречаются реже других. Доброкачественные чаще злокачественных. Как правило, выявляются при визуальном осмотре у гинеколога. Объемные образования могут приносить дискомфорт и ощущаться женщиной.
Встречаются в виде одиночных узлов, чаще плотные по своей структуре. Реже обнаруживаются группы узлов, локализованные под слизистой оболочкой влагалища.
К доброкачественным опухолям влагалища иногда относят кисту гартнерова хода, так как она выглядит, на первый взгляд, как образование, исходящее из самой вагины. Но она представляет собой кисту, которая возникает из протока придатка яичника, то есть своими окончаниями она уходит в глубину органов малого таза, хотя изначально создается впечатление, что образование расположено на поверхности.
Киста гартнерова хода чаще располагается на боковой или передней стенке влагалища. Содержит прозрачную слизистую жидкость. Обычно она имеет не очень большие размеры (до 3-5 см в диаметре). Как правило, она не беспокоит женщину и обнаруживается случайно. Небольшие по размерам и не осложненные кисты не подлежат хирургическому лечению, они даже не мешают во время родов через естественные родовые пути.
Чаще других среди истинных доброкачественных оюразований влагалища встречаются папилломы (кондиломы, бородавки). Они имеют вирусную природу и возникают при заражении ВПЧ. Инкубационный период составляет от нескольких недель до пары месяцев. Папилломы себя никак не проявляют, а носят лишь косметический дефект. Доказана их роль в развитии раковых заболеваний шейки матки, вульвы и влагалища.
Папилломы могут быть единичными — в виде сосочковых разрастаний, так и множественными вплоть до обезображивания половых органов. В последнем случае речь идет о папилломатозе.
Реже встречаются следующие виды опухолей:
- Фиброма (фибромиома). Состоит из гладких мышечных волокон и соединительной ткани. Небольшие размеры образований обычно не беспокоят женщину и их даже сложно выявить при осмотре. Большие же могут характеризоваться болями во время половых контактов.
- Липома. Это опухоль из жировой ткани. Имеет среднюю по плотности структуру, чаще возникает у женщин с предрасположенностью к липоматозу и подобными образованиями на других частях тела. Липомы подвижные, могут формироваться внутри влагалища, но чаще в области лобка, половых губ.
- Гемангиома. Это образование из сосудистых пучков. За счет этого слизистая влагалища над поверхностью гемангиомы разрыхлена, красного или багрового цвета. Опасность ее заключается в том, что при травмировании может возникать обильное кровотечение, которое сложно остановить — необходимо наложение хирургических швов.
- Миома. Это образование из мышечной части влагалищной стенки. Встречается редко в данной локализации.
А здесь подробнее о признаках и лечении острого бартолинита.
Рак влагалища встречается, как правило, у женщин после 40 лет и старше, чаще в глубокой менопаузе и составляют только 2-3% от всех злокачественных опухолей половых органов.
Предрасполагают к подобным образованиям хронические кольпиты, выпадение матки и язвенное поражение стенок влагалища. Различают следующие виды злокачественных опухолей влагалища:
Классификация по стадиям следующая:
- 1 стадия — опухоль до 2 см и не проникает в глубокие слои;
- 2 стадия — образование более 2 см в диаметре, но без вовлечения смежных тканей;
- 3 стадия — любого размера опухоль, прорастает в близлежащие ткани;
- 4 стадия — образование любого размера, есть прорастание в другие органы (мочевой пузырь, уретры, прямую кишку и т.д.), или есть отдаленные метастазы.
Классификация по расположению во влагалище
Опухоли могут располагаться в разных участках слизистой влагалища.
Большинство опухолей влагалища располагаются именно на боковых, передней или задней стенках влагалища. Дифференцировка проводится по внешнему виду, характеру роста. Среди опухолевидных образований внутри влагалища чаще всего встречаются папилломы, далее — киста гартнерова хода. Фибромы, миомы, липомы и гемангиомы — реже.
Такие опухоли женщина может обнаружить самостоятельно. Чаще всего у входа во влагалище располагаются папилломы — в виде отдельных папилломатозных разрастаний или сгруппированных опухолей. Другие виды в этом месте встречаются крайне редко.
С данными видами образований следует быть особенно осторожными. В первую очередь следует учитывать, по какой причине было удалено тело матки вместе с шейкой. Опухоли культи влагалища могут скрывать в себе следующие заболевания:
- миоматозные узлы — если остались ткани шейки матки;
- саркома — чаще если матка удалялась по поводу миомы матки;
- рак культи шейки матки — возникает у возрастных женщин;
- рак слизистой влагалища.
Обнаружение опухолевых образований рядом со входом во влагалище может свидетельствовать о следующем:
- киста бартолиновой железы;
- папилломы наружных половых органов, промежности;
- липомы, фибромы;
- рак наружных половых органов;
- доброкачественные опухоли половых губ — фибромы, липомы, гемангиомы.
Диагноз можно установить только после обследования и, возможно, после проведения биопсии.
Смотрите в этом видео о причинах, симптомах и лечении папиллом наружных половых органов:
Симптомы наличия опухолей
Опухоли во влагалище, если они доброкачественного характера и небольших размеров, могут на протяжении многих лет не беспокоить женщину и устанавливаются случайно. Жалобы возникают при больших размерах образований, при злокачественном течении заболевания. При этом выделяются следующие симптомы опухолей влагалища:
- ощущение инородного тела во влагалище;
- боли при половых контактах внутри влагалища;
- мажущие кровянистые выделения при травмировании образований;
- женщина может самостоятельно определить опухоль, если она расположена возле влагалища — в области вульвы.
Злокачественные образования влагалища, особенно при распространении и вовлечении в процесс окружающих тканей, дополняются следующими симптомами:
- боли в области таза;
- нарушение мочеиспускания — боли, появление крови в моче, задержки, чувство неполного опорожнения;
- нарушение дефекации — запоры, боли в области прямой кишки, появление следов крови.
Если опухолевидное образование воспаляется, дополнительно повышается температура тела, боли интенсивные и локализованные. Обычно это не остается не замеченным, и женщина обращается за медицинской помощью.
Диагностика женщины
При подозрении или подтверждении злокачественного процесса объем обследований расширяется. Назначается КТ, МРТ и другие серьезные и дорогостоящие процедуры для определения сложности опухолевого процесса.
Лечение опухолей во влагалище
Тактика ведений образований во влагалище исходит из их размеров, структуры.
В некоторых случаях достаточно регулярных осмотров у гинеколога для своевременного обнаружения роста образований или появления других осложнений. Не нужно удаление доброкачественных опухолей влагалища в следующих случаях:
- при небольших размерах;
- если она не причиняет дискомфорта женщине и не становится причиной жалоб.
Однако это правило не действует на папилломы. Так как в их возникновении играет роль вирусная инфекция, следует удалить разрастания и провести курс противовирусного лечения для того, чтобы избежать рецидива.
Используется для лечения в следующих случаях опухолей влагалища:
- при их нагноении, воспалении;
- если они имеют вирусную природу — папилломы;
- после удаления для профилактики осложнений.
Хирургическая операция необходима в следующих случаях:
- при папилломах;
- при больших размерах опухолей, если они становятся причиной дискомфорта и болей;
- при подозрении на озлокачествление.
Но подходит способ только для небольших по размерам образований. Удаление обычно проходит за несколько обработок — две-три.
Хирургические удаление образований вагины может проводиться следующими способами:
Хирургические операции при злокачественных опухолях влагалища могут быть обширными — с удалением не только тканей вагины, но и смежных органов. При этом половая жизнь в последующем возможна только после проведения реконструктивных операций с имитацией влагалища, например, из части кишки. Также для лечения злокачественных опухолей используется облучение тканей, химиотерапия и другие методы воздействия на раковые клетки.
Смотрите в этом видео о том, как и когда удаляют кондиломы методом коагуляции:
Профилактика развития опухолей во влагалище
Предупредить развитие образований во области вагины можно не всегда. Некоторые опухоли формируются по непонятным причинам. Профилактика же касается больше папиллом. С учетом их вирусного происхождения соблюдение половой грамотности и использование надежного предохранения в какой-то степени поможет избежать их.
Задача женщина и врача больше заключается в своевременном обнаружении осложнений опухолей влагалища и симптомов, которые могут указывать на их злокачественность.
А здесь подробнее о симптомах и лечении трихомонадного вагинита.
Новообразования влагалища относятся к категории редких опухолей репродуктивной системы. Чаще встречаются у женщин в период менопаузы. При доброкачественном росте и отсутствии жалоб со стороны женщины достаточно наблюдения. В остальных случаях рекомендуется их хирургическое удаление.
Полезное видео
Смотрите в этом видео о профилактике рака женских половых органов:
Проявляется острый бартолинит воспалением железы, отечностью половых губ, иногда температурой. Зачастую операция - оптимальный вариант лечения. Иногда применяется консервативная терапия.
Из-за бактерий или чрезмерного увлечения личной гигиеной может развиться неспецифический кольпит. Причины могут крыться и в незащищенном половом акте. Лечение включает препараты, свечи, которые также назначают при хроническом кольпите. Насколько он опасен?
В некоторых случаях необходима полостная операция при миоме матки, послеоперационный период после которой зависит от вида проводимого вмешательства.
Бывает, что после осмотра гинеколога кровянистые выделения женщина обнаруживает на нижнем белье. Причины их появления могут быть как вполне безобидными (например, при взятии мазка из шейки матки, беременности), так и свидетельствовать о заболевании.
Читайте также:


