Опухоль прорастает в мышечный слой
Факторы прогноза, стадирование.
Главным прогностическим фактором является стадия рака толстой кишки в момент первичной диагностики.
В России пользуются либо классификацией, предусматривающей 4 стадии рака, либо разработанной Международным Противораковым Союзом системой стадирования - TNM. В мире широко используют классификацию Dukes или ее модификацию Astler-Coller.
Согласно отечественной классификации к I стадии относят опухоли, занимающие менее полуокружности стенки кишки, прорастающие лишь слизистый и подслизистый слои. При этом у больных нет регионарных и отдаленных метастазов. Ко II стадии относят случаи, при которых опухоль занимает более полуокружности кишки, врастает в мышечный слой стенки кишки. Возможно поражение единичных регионарных лимфоузлов, метастазов в отдаленных органах нет. При Ш стадии опухоль прорастает все слои стенки кишки, врастает в жировую клетчатку. Возможны метастазы в регионарные лимфоузлы. Основными характеристиками IV стадии являются прорастания опухоли в прилегающие органы (мочевой пузырь, матку, желудок, простату, влагалище) или метастазирование в отдаленные органы (печень, легкие, кости).
По системе TNM рассматриваются нижеследующие категории:
TIS - рак ин ситу,
Тх - первичная опухоль не может быть оценена
То - первичной опухоли нет
Т1 - опухоль прорастает в подслизистый слой
Т2 - опухоль прорастает мышечный слой
ТЗ - опухоль прорастает в субсерозную ткань или околокишечную клетчатку
Т4 - опухоль перфорирует висцеральную брюшину или инвазирует соседние органы и структуры.
NX - регионарные лимфоузлы не могут быть оценены
No - нет метастазов в регионарных лимфоузлах
N1 - выявлены метастазы в 1-3 периректальных или периободочных лимфоузлах
N2 - метастазы в 4 или более региональных лимфоузлах
N3 - метастазы в любых лимфоузлах вдоль крупных сосудов
MX - не уточнено присутствие отдаленных метастазов
Мо - их нет
М 1 - выявляются метастазы в отдаленные органы и ткани.
В западном мире, начиная с тридцатых годов, используется классификация Dukes. Она удивительно проста и хотя была много раз модифицирована, многие продолжают на нее ориентироваться.
Dukes A - опухоль не пенетрирует наружную оболочку кишки.
Dukes В - опухоль прорастает в серозную оболочку.
Dukes С -есть поражение л/узлов.
Dukes D- отдаленные метастазы.
5 лет выживают 90% больных с Dukes A,70-75% с Dukes В, 45-55% с Dukes С , средняя выживаемость больных с Dukes D - 8-12 месяцев. Классификация Astler-Koller предусматривает следующие градации:
А- опухоль прорастает лишь слизистую оболочку
B1 - опухоль прорастает мышечную оболочку
B2 - опухоль прорастает серозную оболочку
С1 - опухоль прорастает мышечную оболочку но имеются метастазы в регионарные лимфоузлы
С2 - опухоль прорастает серозную оболочку и имеются метастазы в регионарных лимфоузлах.
Т.О. эта классификация позволяет выделить и уровень прорастания стенки кишки и вовлеченность лимфоузлов.
На рис.№1 представлена 5-летняя выживаемость в зависимости от стадии по Astler-Koller после хирургичексого лечения.

Рисунок 1. Колоректальный рак: стадии и выживаемость.
К другим прогностическим факторам относят: а) возраст, б) пол, в)симптомность, г) наличие опухолевых осложнений, д) инвазию нервов и сосудов, е) число пораженных лимфоузлов, ж) степень дифференцировки, з) высокие цифры ЛДГ и числа лейкоцитов в крови, и) плоидность ДНК, к)холецистэктомию в анамнезе, л) облучение таза в анамнезе.
Чем моложе пациент, тем хуже прогноз. Рак в возрасте до 40 лет протекает крайне неблагоприятно. У таких пациентов гораздо больше метастазов в лимфатических узлах, они обычно позже обращаются за медицинской помощью. При среднем возрасте в 62 года дифференцированные раки встречаются достоверно чаще, чем при среднем возрасте в 55 лет. Муцинозные опухоли также чаще регистрируются у молодых.
У женщин прогноз лучше чем у мужчин.
Симптомность рака толстой кишки при постановке диагноза усугубляет прогноз. Безсимптомные больные (со случайной диагностикой) живут 5 лет в 71% случаев, наоборот, симптомные больные до первичного диагноза - 49%.
Наличие опухолевых осложнений - перфорации или непроходимости ухудшает прогноз, 5-летняя выживаемость в Дании среди имевших эти осложнения РТК (219 больных) составила 23%, а больных без этих осложнений (732 пациента) - 35%.
Факторы прогноза, обозначенные буквами д, е, ж, з присутствуют у больных с малыми сроками жизни и редко среди долгоживущих.
Противоречивы сведения о значении плоидности ДНК при колоректальном раке. Wolley и соавторы сообщили, что 65% с диплоидным содержанием ДНК живут 5 лет, в то время как среди больных с анеуплоидными опухолями этот процент равен 7,5.
Как известно, под плоидностью понимается индекс, образуемый от отношения числа клеток в G-0 фазе к числу клеток, находящихся в пресинтетической фазе G-1. При индексе равной 1 опухоли диплоидные, при индексе 2 - тетраплоидные, при индексе >2 анеуплоидные или полиплоидные (плоидность опухолей определяется с помощью цитометрии).
Schutte и соавт. нашли, что плоидность имеет достоверное прогностическое значение лишь при стадии Dukes С. Допускается, что худший прогноз обусловлен не столько плоидностью ДНК, сколько связан с Dukes стадией, степенью пораженности л/узлов и дифференцировкой опухоли.
В качестве прогностического фактора считается также пролиферативный индекс (S-фракция более 20%). Однако, большинство авторов склоняются к необходимости учета пролиферативного индекса и плоидности в рамках стадии по Dukes. Это означает, например, что прогноз у больных с анеуплоидной ДНК и высоким индексом пролиферации хуже в подгруппе Dukes В, чем у больных с диплоидной ДНК и низким индексом пролиферации, но только в той же стадии.
В группу риска входят больные, перенесшие холециститэктомию. Этот факт был описан в 1981 г. Однако, позднее было уточнено, что повышение риска достоверно лишь для женщин, перенесших эту операцию и особенно, если холецистэктомия была проведена более чем за 10 лет до выявления раковой опухоли.
Как известно, одним из пластических завершений цистэктомии является наложение уретеросигмостомы. У таких больных через отдаленные сроки (до 20 лет) повышается риск развития полипов и рака толстой кишки.
К факторам риска относят также облучение таза, предшествующее появлению опухоли на 10 лет и более. Обычно облучение проводилось по поводу рака шейки матки. Опухоль прямой кишки имеет строение колоидной карциномы в этих случаях, что не типично для рака возникшего без облучения таза в анамнезе. Хотя были и наблюдения, показывающие, что РТК часто возникает и после гинекологических опухолей, не подвергавшихся облучению. Точка была поставлена после констатации увеличения частоты РТК у женщин, подвергавшихся облучению по поводу спондилеза, метрорагии и других доброкачественных состояний.
Каждой стадии рака мочевого пузыря свойственна своя симптоматика и степень распространения по стенке или слизистой оболочке. На рак мочевика приходится 3% из всех зафиксированных случаев заболевания. Этот тип считается агрессивным и быстро распространяется по мочевому пузырю. Зачастую выявляется в период 1 стадии развития болезни.
Стадии и симптомы опухолей мочевого пузыря
Как и любой другой рак, имеет свои признаки на каждой фазе развития. Стадии рака различают по общим признакам, размерам опухоли, как глубоко она проросла в мочевом пузыре, по присутствию метастаз. Рак протекает с момента инфицирования — 0 стадия до заключительной — 4 стадия:
Заболевание только начинает развиваться и не особо проявляется дискомфортом. Злокачественные клетки образуются на стенке или слизистой оболочке мочевого пузыря. При этом 0 стадия разделяется на 2 типа: 0а и 0is. Тип 0а обозначен как неинвазивный папиллярный рак мочевого пузыря, опухоль не движется вглубь стенок, а прорастает в просвет органа. 0is — это карцинома, сохраняющая пассивность, и в первой стадии развития не является агрессивным раком, не прорастает в просвет или стенки органа.
Для начальной фазы симптоматика почти отсутствует и начинает проявляться по мере развития болезни. Возможная симптоматика:
- легкое недомогание;
- дискомфорт при мочеиспускании;
- боли в области малого таза.
Рак начинает прогрессировать, при этом проникает неглубоко, задевая только слизистую оболочку и стенки органа. Возможно прорастание в глубокие слои стенки мочевого пузыря, не достигая мышечных слоев. Заболевание остается неинвазивным, но также быстро прогрессирует, из-за высокоинтегрированных клеток.

Для первой стадии болезни характерно общее недомогание.
Для этой фазы развития, характерно первое проявление выраженной симптоматики, к которой относится:
- кровь в моче — 30% случаев;
- усиление боли, возможны обострения при мочеиспускании;
- субфебрильная температура;
- недомогание и незначительные потери в весе.
Рак мочевого пузыря 2 стадии: опухоль становится значительно больше и прорастает в мышечную ткань, такое прогрессирование заболевания называют — инфильтративный рак мочевого пузыря. Становится инвазивным, затрагивая внутренние отделы мочевого пузыря. Болезнь на таком этапе разделяется на виды 2А и 2B. В первом случае, злокачественные клетки проникли в мышечный пласт, но не пробили его. В случае 2B, раковые клетки проникли сквозь мышечный пласт и начинают затрагивать другие ткани. Метастазирование на 2 этапе наблюдается крайне редко.
Клинические проявления прогрессируют, усиливается общая симптоматика на фоне начальной интоксикации организма, возможные симптомы:
- рвота;
- гематурия;
- ложные позывы к мочеиспусканию;
- возможен застой урины.
На этой фазе зачастую опухоль прорастает в поперечно-полосатую мышцу, называется рабдомиосаркома мочевого пузыря. Опухоль мочевого пузыря прогрессирует и затрагивает регионарные органы. В таком случае жалобы на боли и дискомфорт у мужчин и женщин различны. В большинстве случаев мужчины жалуются на боль в зоне предстательной железы, у женщин боли распространяются на матку или влагалище. Формирование метастаз и обнаружение в регионарных лимфоузлах. А также возможно гематогенное распространение раковых клеток.

На этой стадии больного беспокоят сильные боли в области поражения опухолью.
На этом этапе развития болезни характерна ярко выраженная симптоматика:
- сильные боли в области малого таза;
- кровь в урине;
- частичное или полное нарушение мочеиспускания:
- сильная интоксикация;
- значительные потери веса.
Рак мочевого пузыря 4 стадии означает полное прорастание опухоли в ближайшие органы. На этом этапе наблюдаются множественные метастазы в легких, костях, почках и других органах. Лимфатическая система частично или полностью утрачивает свойства биологического фильтра, из-за множественных поражений. Болезнь достигает заключительной фазы, что означает необратимый вред всему организму.
Симптоматика последнего этапа, многообразна в силу множественных поражений органов, выделяются:
- сильные боли по всему телу;
- полная или частичная непроходимость желудочного тракта;
- сильная интоксикация;
- прекращение функционирования мочеполовой системы;
- нарушение пищеварения.
Прогрессирование зависит от генетических особенностей, возраста и типа рака.
TNM-классификация
Самая распространенная и эффективная классификация рака мочевого пузыря — TNM. Для точного описания стадии рака взяты 3 основных фактора:
- T — размер или распространение опухоли;
- N — отсутствие либо наличие регионарного метастазирования;
- M — присутствие либо отсутствие метастаз в других органах.
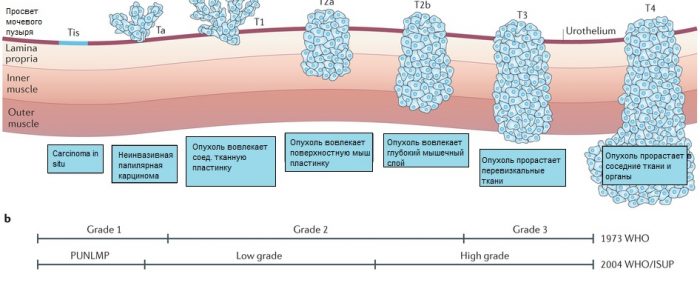
Классификация позволяет определить степень пролиферации опухоли в ткани органа и распространение по организму.
Каждой букве присваивается цифра, которая обозначает степень заболевания, отрицательный либо положительный результат. Например, T2N0M0 означает, что опухоль добралась до мышечного слоя, при этом отсутствует поражение регионарных лимфоузлов и не выявлено наличие метастаз в отдельных органах. Существуют и другие понятия:
- TX, NX, MX — обозначают невозможность определения наличия опухоли, метастаз.
- Та — паппилярный тип поверхностного рака;
- Тis — неинвазивное раковое образование.
| Т | N | M |
| T1 — раковое образование находится в слизистой оболочке; | – | – |
| T2 — задет мышечный слой; | NX — состояние лимфоузлов невозможно определить; | – |
| T2a — повреждения поверхности мышечного пласта; | N0 — отсутствие метастаз; | MX — невозможность определения ввиду удаленности метастаз; |
| T2b — раковая опухоль проникла вглубь мышечной стенки; | N1 — поврежден узел в единичном случае; | |
| T3 — новообразование проросло за пределы мышечной ткани, поражен жировая прослойка; | N2 — метастазирование 2-х или более регионарной лимфатической системы; | M0 — отдаленные метастазы не выявлены; |
| Т3а — незначительное проникновение в жировой слой, определяется при биопсии; | N3 — метастазы распространены в отдаленных лимфоузлах. | – |
| T3b — более сильное прорастание, можно определить по способам KT или МРТ; | – | – |
| T4 — злокачественная опухоль проникает за стенки мочевого пузыря; | – | M1 — метастазирование отдаленных органов; |
| T4a — у мужчин рак переходит на предстательную железу, у женщин матку либо влагалище; | – | – |
| T4b — опухоль занимает большую часть малого таза и живота. | – | – |
Методы диагностики
Установление диагноза проводится по методам анализов и процедур, назначают:
- анализ мочи — выявление скрытой крови и цитологию;
- цистоскопия;
- рентген;
- урография;
- УЗИ.
На более поздних стадиях, назначают процедуры, такие как:
- биопсия опухоли;
- микроскопические исследования пораженной области;
- сбор лимфы.
Лечение рака
Терапия зависит от стадии заболевания и разновидности. Назначается химиотерапия, лучевая терапия, иммуномодулирующие препараты. А также назначение болеутоляющих или направленной терапии на устранение симптоматики. Почти во всех случаях проводится оперативное вмешательство, трансуретральная резекция новообразования. Лечение рака мочевого пузыря строго контролируется и проводиться под пристальным наблюдением специалистов.
Прогноз и продолжительность жизни на разных стадиях
Такой рак хорошо поддается терапии на 0 и 1 стадии, 2 и 3 этап заболевания значительно уменьшает шансы, четвертая фаза не поддается лечению. Прогноз на разных стадиях рака:
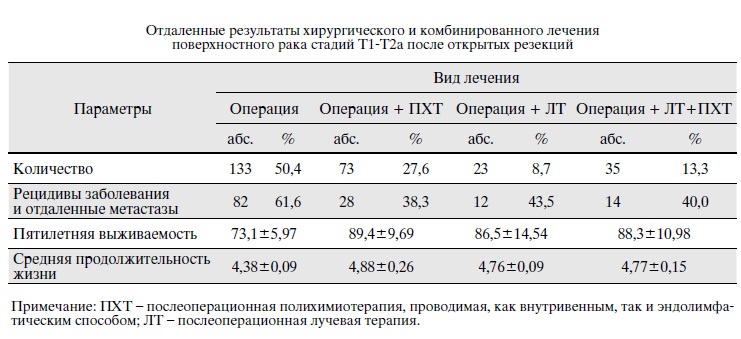
Выживаемость пациентов при начальных стадиях болезни зависит от степени прорастания опухоли и схемы лечения.
- 0 этап — поддается хорошему лечению, продолжительность жизни в течении 5 лет от 96%;
- 1-я — прогноз выживаемости составляет 85%
- 2-я — зависит от степени распространения, успешность 60% и выше, если рак не успел прорости мышечную ткань;
- 3-я — вероятность выздоровления при хорошем ответе на лечение достигает 40%;
- 4-я — живут минимум 5 лет, около 15%.
Профилактика
Методы профилактики назначаются врачом. Для избежания рецидива назначают комплексные фармпрепараты для иммунитета, противовирусные и противогрибковые, чтобы предупредить проявления каких-либо инфекций мочеполовых путей. Требуется отказ от всех вредных привычек и соблюдение строгой диеты. Назначаются обследования у назначенного специалиста.
Опухоли Т0-Т1 поражают только слизистую оболочку (уротелий) и не прорастают в мышечный слой, поэтому их относят к поверхностному (немышечно-инва-зивному) РМП.
IV. Метастатические опухоли.
V. Неклассифицируемые опухоли.
VI. Неопухолевые изменения эпителия:сосочковый (полипоидный) цистит; гнезда фон Брунна;
кистозный цистит; железистая метаплазия; нефрогенная аденома; плоскоклеточная метаплазия.
VII. Опухолеподобные поражения:фолликулярный цистит; малакоплакия;
фиброзный (фиброэпителиальный) полип;
Для клинической оценки распространенности РМП применяется международная классификация по системе TNM, последнее 7-е издание, которой вышло в 2010 г.:
T- степень инвазии первичной опухоли (не следует путать со стадией РМП)
N - наличие или отсутствие метастазов в регионарных лимфатических узлах;
M - наличие или отсутствие отдаленных метастазов. T (tumor) - первичная опухоль:
Тх - первичная опухоль не может быть оценена;
Т0 - нет данных о первичной опухоли;
Та - неинвазивный папиллярный рак;
Tis - carcinoma in situ (CIS), плоская опухоль;
Т1 - опухоль прорастает в субэпителиальную соединительную ткань.
Т2 - опухоль прорастает (инвазия) в мышечный слой;
Т2а - опухоль прорастает в поверхностный мышечный слой (внутренняя половина);
Т1b - опухоль прорастает в глубокий мышечный слой (наружная половина); Т3 - опухоль прорастает в паравезикальные ткани; Т3а - микроскопически внепузырная опухоль; Т3b - макроскопически внепузырная опухоль;
Т4 - опухоль прорастает в окружающие органы и ткани;
Т4а - опухоль прорастает в предстательную железу, матку или влагалище;
Т4b - опухоль прорастает в тазовую или брюшную стенку.
N (nodulus) - регионарные лимфатические узлы:
Nx - регионарные лимфатические узлы не могут быть оценены;
N0 - нет метастазов в регионарные лимфатические узлы;
N1 - метастазы размером 2 см или менее в единственном лимфатическом узле;
N2 - метастазы размером более 2 см, но не более 5 см в единственном или множественных лимфатических узлах;
N3 - метастазы в лимфатический узел размером более 5 см.

Рис. 11.21.Степень инвазии опухоли Т в стенку мочевого пузыря
M(metastases) - отдаленные метастазы:
Мх - отдаленные метастазы не могут быть оценены;
М0 - нет отдаленных метастазов;
М1 - обнаружены отдаленные метастазы.
Выявление регионарных(N1-N3) и отдаленных метастазов(М1) указывает на наличие метастатического РМП независимо от степени инвазии (любаяТ).
Классификация ВОЗ степени анаплазии переходно-клеточного РМП(2004): Уротелиальная папиллома.
Папиллярная уротелиальная опухоль с низким потенциалом злокачественности.
Высокодифференцированный папиллярный уротелиальный рак.
Низкодифференцированный папиллярный уротелиальный рак.
Уротелиальная папиллома- доброкачественное новообразование без риска прогрессирования (встречается чаще в молодом возрасте).
В отдельную группу выделены папиллярные опухоли с минимальным нарушением клеточной архитектоники и минимальной атипией ядер, имеющие низкий потенциал злокачественности. Несмотря на малую вероятность про-грессирования, наличие риска рецидивирования делает необходимым тщательное наблюдение за этими больными (рекомендация ВОЗ).
Патоморфологическая классификация рTNM используется по результатам исследования операционного препарата. В клинической практике широко применяется разделение опухоли по степени клеточной дифференцировки или гистопатологической градации G, которая имеет большое значение для определения тактики лечения и прогноза заболевания. В настоящее время всеобщее признание получила двухстепенная градация клеточной атипии: высоко-и низкодифференцированная.
Симптоматика и клиническое течение. На ранних стадиях РМП у большинства больных протекает бессимптомно. Как правило, первым и наиболее характерным проявлением болезни является микро-, а чаще макрогематурия, которая может быть терминальной, тотальной, однократной, постоянной и эпизодической. Степень кровотечения не зависит от величины и стадии опухоли.Массивная и длительная макрогематурия может привести к тампонаде мочевого пузыря сгустками крови и вызвать анемизацию больного.
Важным симптомом РМП является дизурия, которая наиболее часто проявляется в виде поллакиурии, странгурии, императивных позывов и острой задержки мочеиспускания. Она возникает вследствие уменьшения емкости мочевого пузыря за счет опухоли, раздражения рецепторного аппарата в результате прорастания стенки, присоединения инфекции и обтурации просвета уретры флоттирующей опухолью или сгустками крови.
Боли у больных РМП в основном локализуются в надлонной и крестцовой области, носят разнообразный характер и зависят от стадии. По мере инвазии опухоли в мышечную стенку и за ее пределы боль становится более выраженной, постоянной и иррадиирует в пораженные соседние органы малого таза (прямую кишку, влагалище, простату). Боль в поясничной области возникает при нарушении оттока мочи из почек в результате обструкции устьев и предпузырных отделов мочеточников растущей опухолью с развитием гидроуретеронефроза.
Присоединение хронического пиелонефрита приводит к хронической почечной недостаточности. При метастазировании в кости боль появляется в местах локализации опухолевых очагов.
Прогрессирование заболевания сопровождается общей слабостью, быстрой утомляемостью, снижением аппетита, похуданием, что связано с распространением опухолевого процесса и явлениями хронической почечной недостаточности.
Диагностика основана на характерных жалобах, анамнезе и объективных данных.
При осмотре оценивают общее состояние больного, обращают внимание на цвет кожных покровов, который приобретает бледный оттенок при постгеморрагической анемии или наличии метастазов в костном мозге (токсическая анемия). Тампонада мочевого пузыря или опухоль больших размеров приводят к задержке мочи, и выбухающий при этом над лоном перерастянутый мочевой пузырь легко определяется визуально и пальпаторно. Появление отека нижних конечностей свидетельствует о метастатическом поражении тазовых лимфатических узлов. Важную информацию дает бимануальная пальпация, которую проводят под наркозом с опорожненным мочевым пузырем после цистоскопии и биопсии опухоли. При исследовании определяют подвижность опухоли между указательным пальцем левой руки, введенным в прямую кишку у мужчин или во влагалище у женщин, и правой ладонью, расположенной на передней стенке живота над лоном. Фиксированная опухоль свидетельствует о ее прорастании в органы малого таза (Т4).
В анализах крови определяются: анемия, повышение СОЭ, азотемия. В моче присутствует большое количество эритроцитов, а при наличии инфекции - лейкоциты, отмечается ложная протеинурия. Цистологическое исследование осадка мочи обладает чувствительностью до 50 % и высокой специфичностью (до 95-100,0 %). Информативность метода снижается при высокодифферен-цированных опухолях, сопутствующем воспалении, гематурии и бактериурии. Его рекомендуется использовать для скрининга, в диагностике первичного рака и контроля за результатами лечения.
Опухолевые маркеры (BTA-stat, NMP-22, UBC и др.) пока не нашли широкого практического применения. Наиболее перспективным является метод флюоресцентной гибридизации in situ (FISH-диагностика), основанный на выявлении в клетках слущенного уротелия хромосомных аномалий, характерных для РМП. В отличие от цитологического метода его чувствительность достигает почти 100,0 % независимо от степени инвазии и дифференцировки опухоли.
УЗИ благодаря своей широкой доступности, простоте, малой инвазивности, безопасности и высокой точности стало одним из основных методов раннего выявления РМП, определения стадии заболевания и послеоперационного контроля за возможными рецидивами опухоли. С этой целью используют трансабдоминальный, трансректальный, трансвагинальный и в редких случаях трансуретральный датчики. Экзофитные опухоли мочевого пузыря на сонограммах представляют собой образования различных размеров с неровными контурами и неоднородной структуры, вдающиеся в просвет мочевого пузыря.Поверхностные (немышечно-инвазивные) опухоли выглядят небольшими по размеру, не рас-

Рис. 11.22.Сонограмма. Поверхностная (немышеч-но-инвазивная) опухоль мочевого пузыря (стрелка)

Рис. 11.23.Сонограмма. Мышечно-инвазивная опухоль мочевого пузыря (стрелка)
пространяющимися на мышечный слой стенки мочевого пузыря (рис. 11.22). Мышечно-инвазивные образования, как правило, большие по объему с широким, внедряющимся в стенку мочевого пузыря основанием (рис. 11.23). При локализации в области устья они могут сдавливать его или прорастать, вызывая обструкцию мочеточника с развитием гидроуретеронефроза (рис. 11.24). Трансректальная сонодоплерография позволяет выявить степень ангиогенеза опухоли (рис. 63, см. цв. вклейку).

Рис. 11.24.Сонограмма. Мышечно-инвазивная опухоль мочевого пузыря (1) с прорастанием устья и расширением мочеточника (2)

Рис. 11.25.Сонограмма. Инвазия опухоли мочевого пузыря (1) в предстательную железу (2)

Рис. 11.26.Экскреторная урограмма с нисходящей цистограммой. Опухоль мочевого пузыря (стрелка)
Эндофитные мышечно-инвазивные опухоли, распространяющиеся на па-равезикальную клетчатку и предстательную железу при наполнении, придают мочевому пузырю неправильную асимметричную форму с изъеденным контуром(рис. 11.25).
Посредством сонографии можно выявить увеличенные лимфатические узлы, оценить уродинамику верхних мочевых путей, размеры, толщину и структуру почек. По своей разрешающей способности УЗИ с трехмерным изображением (3D-формат) не уступает МРТ, КТ и позволяет обнаружить опухоли размером до 5 мм и довольно точно определить степень инвазии Т. При комбинированном ультразвуковом сканировании с использованием различных датчиков чувствительность метода достигает 95 %. Пациентам, не переносящим контрастное вещество, она может в известной степени заменить экскреторную урографию.
Экскреторная урография позволяет выявить уровень нарушения оттока мочи из почек, судить об их раздельном функциональном состоянии и по дефекту наполнения обнаружить опухоли в верхних мочевых путях. Наличие гидро-уретеронефроза указывает на сдавливание или инвазию устья и предпузыр-
ного отдела мочеточника опухолью. На нисходящей цистограмме появляются дефекты наполнения с неровными, изъеденными контурами и асимметрия контура мочевого пузыря
КТ и МРТ наиболее информативны и в настоящее время широко используются в диагностике РМП, стадировании заболевания и обнаружении пораженных регионарных лимфатических узлов. Эти исследования позволяют различить анатомические слои стенки мочевого пузыря и с высокой точностью определить степень инвазии Т в них опухоли. Экзофитные опухоли при КТ выявляются в виде внутрипузырных

Рис. 11.27.КТ. Мышечно-инвазивная экзофитная опухоль мочевого пузыря (стрелка)

Рис. 11.28.КТ. Мышечно-инвазивная инфильтративная опухоль мочевого пузыря (стрелка)
Уретроцистоскопия под наркозом с биопсией измененных участков уро-телия является основным методом диагностики и определения стадии РМП.Поверхностные немышечно-
инвазивные опухоли определяются как нежно-ворсинчатые на тонкой ножке или с небольшим основанием образования с хорошо видимыми питающими их сосудами (рис. 23, см. цв. вклейку). Мышечно-инвазивные опухоли значительно больших размеров, имеют грубые ворсинки и широкое основание (рис. 24, см. цв. вклейку). Поверхность их может быть с участками кровоизлияний, некрозов и инкрустаций. Слизистая оболочка вокруг их основания гипереми-рована, отечна, с хорошо видимыми расширенными венозными сосудами.
Результаты цистоскопии с указанием вида, локализации, размеров и количества опухолей отображаются на графической диаграмме мочевого пузыря. Макрогематурия является неотложным показанием к цистоскопии для выявления источника кровотечения. Многофокусная биопсия с последующим гистологическим исследованием материала позволяет наиболее точно определить тип, степень инвазии и дифференцировки опухоли.
Цистоскопия в обычном свете и лучевые методы обследования не позволяют выявлять папиллярные образования менее 0,3 см в диаметре и плоские опухоли (рак in situ). С этой целью применяется флюоресцентная цистоскопия (фотодинамическая диагностика), с помощью которой можно обнаружить поверхностный

Рис. 11.29.МРТ: а - аксиальная проекция; б - сагиттальная проекция. Мышечно-инвазивная опухоль мочевого пузыря (стрелки)
рак(СIS,Та, Т1) у 97 % больных.Она проводится при освещении полости мочевого пузыря сине-фиолетовым светом после предварительного внутрипузыр-ного введения 5-аминолевуленовой кислоты, избирательно накапливающейся в опухолевых клетках. В результате наступает флюоресценция опухолевых тканей, невидимых при обычной цистоскопии. Метод широко используется не только для ранней диагностики первичных и рецидивных опухолей, но и для более точного определения их границ во время ТУР (рис. 26, см. цв. вклейку).
Метастатические поражения лимфатических узлов и органов выявляются с помощью лучевых методов диагностики, а костные изменения - путем рентгенографии и остеосцинтиграфии.
Дифференциальный диагноз опухоли мочевого пузыря следует проводить с хроническими воспалительными процессами в мочевом пузыре: туберкулезом, простой язвой, эндометриозом мочевого пузыря, хроническим геморрагическим, интерстициальным и гранулематозным циститом.
Туберкулезные гранулемы или туберкулезные язвы сочетаются со специфическими изменениями почки и мочеточника, а в моче находят большое количество лейкоцитов и микобактерии туберкулеза. Простая язва мочевого пузыря отличается отсутствием инфильтративного роста.
При поздних стадиях РМП следует исключить прорастание опухолей из соседних органов: толстой кишки, шейки матки, влагалища, предстательной железы. Любые подозрительные опухолевидные образования (лимфома, лейо-миома, нефрогенная аденома и др.), метаплазия эпителия (лейкоплакия, мала-коплакия) требуют выполнения биопсии для верификации диагноза. Наличие опухоли возле устья мочеточника заставляет исключить новообразования верхних мочевых путей, имплантационно распространившиеся в мочевой пузырь.
Лечение РМП комбинированное и направлено на радикальное удаление опухоли, предупреждение рецидивов, метастазирования и прогрессирования заболевания. Основным методом является оперативное лечение.
Хирургическая тактика принципиально отличается у больных с поверхностным и мышечно-инвазивным РМП.Основными прогностическими факторами, определяющими риск прогрессирования заболевания, являются степень инвазии Т и дифференцировки G опухоли, их количество, размер и скорость рециди-вирования после удаления, наличие фокусов рака in situ (CIS). В зависимости от них пациенты с поверхностным (неинвазивным) РМП делятся на группы с высоким и низким риском прогрессирования заболевания. Carcinoma in situ (CIS), в отличие от других видов поверхностных опухолей (Та, Т1), всегда имеет низкую дифференцировку и может встречаться в ассоциации с основным новообразованием, что нередко требует выполнения радикальной цистэктомии.
Трансуретральная электрорезекция стенки мочевого пузыря с опухолью в пределах здоровых тканей с последующей внутрипузырной иммуноили химиотерапией является основным методом лечения больных поверхностным (неинвазивным) РМП.Операция заключается в последовательном срезании участков опухоли петлей резектоскопа вплоть до ее основания (рис. 25, см. цв. вклейку). Кровоточащие сосуды коагулируют. Основание резецируют вместе с мышечным слоем мочевого пузыря по окружности, отступя от опухоли 1,5-2 см, и в отдельной емкости отправляют на гистологическое исследование. Для того чтобы не про-
пустить опухоли менее 0,2-0,3 см в диаметре и рак in situ, ТУР выполняют под флюоресцентным контролем (рис. 26, см. цв. вклейку).
Характерной особенностью РМП является высокая частота рецидивов после ТУР - они возникают у 40-70 % больных в разные сроки послеоперационного периода. Именно поэтому пациентам с низким риском сразу (не позже 24 часов) после ТУР выполняется однократная профилактическая внутрипузырная инстилляция химиопрепарата (митомицин С), которая уменьшает скорость рецидивирования опухоли в 2 раза. При высоком риске в послеоперационном периоде с целью профилактики рецидивов назначается адъювантная внутрипу-зырная иммуноили химиотерапия. Внутрипузырная иммунотерапия проводится вакциной БЦЖ в течение 6 недель (1 раз в 7 дней) в дозе 75-120 мг с последующей ежемесячной инстилляцией.
БЦЖ-терапия является самым эффективным методом профилактики рецидивов поверхностного РМП, однако сопровождается рядом осложнений. У большинства пациентов развивается цистит, частота которого возрастает с увеличением числа инстилляций и дозы вводимого препарата. Среди общих осложнений наиболее часто наблюдается лихорадка, обычно не превышающая 38,5 °С. Купирование гипертермической реакции достигается приемом традиционных жаропонижающих средств, и в первую очередь парацетамола. Поводом к прекращению инстилляций - временно или окончательно - могут послужить сохраняющаяся более двух суток лихорадка, полиорганные боли, отчетливо выраженное недомогание, боли в суставах и кожные высыпания.
При неэффективности внутрипузырной иммуноили химиотерапии используется фотодинамическая терапия в профилактическом режиме. После внутривенного введения фотосенсибилизатора (фотогема) производится облучение слизистой оболочки мочевого пузыря лазерным зондом.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:


