Опухолеподобные заболевания костей это
Солитарная костная киста. Образование представляет собой однокамерную полость, заполненную прозрачной или кровянистой жидкостью и выстланную соединительнотканной оболочкой, располагается в метадиафизах длинных костей (плечевых, бедренных). Заболевание наблюдается в период роста детей. Клинические проявления кисты не выражены. Может быть локальное утолщение или медленно наступающая деформация кости, чаще (60 %) больной обращается к врачу с патологическим переломом. Рентгенологически киста характеризуется наличием округлого или овального просветления с четкими контурами. Корковое вещество истончено, объем кости увеличен за счет вздутия. Иногда на фоне просветления видны ячейки. Периостальные и эндостальные реактивные изменения отсутствуют (рис. 397). При переломах значительного смещения отломков не отмечается (рис. 398). Прогноз заболевания благоприятный. Лечение оперативное. После патологического перелома нередко происходит самопроизвольное излечение.
Аневризмальная костная киста. Единичное образование, состоящее из заполненных кровью полостей, разделенных соединительнотканными перегородками, и выделенное в самостоятельное заболевание из группы гигантоклеточных опухолей. Киста обычно выявляется у детей п подростков после травмы и локализуется в диафизах длинных костей, в позвоночном столбе. В течении заболевания выделяется 3 фазы: прогрессирующей деструкции, отграничения (стабилизации) и исхода (восстановления). В фазе прогрессирующей деструкции наблюдается нарастающая локальная боль, припухлость, повышение местной температуры, пальпируется плотно-эластическое болезненное образование, неотделимое от кости. Рентгенологически опре- деляется участок разрушения костной ткани с нечеткими контурами, расположенный эксцентрично. Корковое вещество на этом уровне на большем или меньшем протяжении разрушено, мягкие ткани увеличены в объеме. Могут быть локальное вздутие кости и надкостничные наслоения (рис. 399—401). В позвоночном столбе аневризмальная костная киста чаще поражает дугу и отростки, иногда одновременно и часть тела позвонка (рис. 402, 403). При пункции кисты кровь вытекает под давлением, что является существенным дифференциально-диагностическим признаком данного заболевания. В фазе отграничения (стабилизации) аневризмальной костной кисты клинические проявления стихают (боль незначительная, локальная припухлость уменьшается). Рентгенологически отмечаются четкое отграничение очага разрушения в кости и в мягких тканях, образование ячеистой структуры, окостенение надкостничных наслоений. В фазе исхода клинические симптомы отсутствуют, в очаге поражения постепенно восстанавливается структура, окостеневают надкостничные наслоения. В исходе обычно остается деформация кости (рис. 404—406). При повторных травмах, особенно в фазе отграничения (стабилизации), могут возникать рецидивы. Иногда аневризмальная костная киста располагается в эпифизе и симулирует заболевание сустава (рис. 407, 408). Прогноз заболевания благоприятный. Лишь при локализации в суставных концах, в позвоночном столбе в исходе возникает ограничение движений. Лечение может быть консервативным (фиксация в гипсовой повязке на несколько месяцев), оперативным (резекция кости) и посредством облучения малыми дозами.
Дермоидная киста (дермоид). Представляет собой полость, покрытую эпидермисом кожи с сальными и потовыми железами и содержа- щую жир, волосы, части зубов, костей. Локали- зуется в области крестца и копчика. Клинически может симулировать доброкачественную опу- холь. Рентгенологически дермоид устанавлива- ется по наличию в кисте элементов кости и зубов (рис. 409, 410). Лечение оперативное.
Эпидермоидная киста (костная холестеатома). Доброкачественное кистевидное образование диаметром от 2 до 8 см, содержащее холестерин и развивающееся в диплоическом веществе костей свода черепа. Киста медленно увеличивается и длительно протекает бессимптомно. Обычно первым клиническим признаком является округлое плотное безболезненное образование в области свода черепа, не спаянное с кожей. В рентгеновском изображении эпидермоид представляет собой однородное округлое или овальное просветление с четким склерозированным контуром (рис. 411). Прогноз заболевания благоприятный. Лечение оперативное.
Фиброзная дисплазия. История развития учения о фиброзной дисплазии только к настоящему времени привела к довольно полному представлению об ее сущности.
Фиброзная дисплазия — опухолеподобное поражение кости, заключающееся в очаговом нарушении костеобразования. В норме остеобластическая мезенхима продуцирует костную и хрящевую ткань, при фиброзной дисплазии она почти утрачивает эту функцию и дифференцируется преимущественно в волокнистую фиброзную ткань, а клеточные остеобластические элементы создают лишь отдельные примитивные костные включения, не имеющие функционального значения. Эндокринные нарушения, а также изменения фосфорно-кальциевого обмена не выявлены. Заболевание чаще встречается у детей, однако, протекая иногда у них незаметно, медленно прогрессирует (в течение многих лет) и обнаруживается уже у взрослых людей. Возможно возникновение процесса в по-стнатальном периоде развития организма.
Фиброзная дисплазия встречается, по нашим данным, у 13% больных с костными опухолями и опухолеподобными поражениями. Лица женского пола заболевают чаще, чем мужчины. Различают монооссальную (однокостную) и псилиоссальную (многокостную) формы, последняя встречается реже.
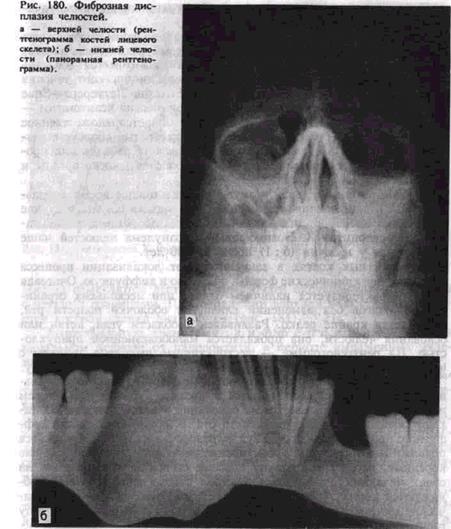
Клинические проявления фиброзной дисплазии малохарактерны, обусловлены распространенностью и локализацией процесса. Отмечается более частое поражение верхней челюсти, при этом возникает
деформация за счет безболезненного, медленно увеличивающегося, иногда бугристого выбухания костной плотности в вестибулярную и небную стороны. При изменении нижнеглазничного края отмечается сужение глазной щели. Если процесс локализуется на нижней челюсти, отмечается выбухание в вестибулярную и язычную стороны. Кожа и слизистая оболочка в пределах поражения не изменяются, регионарные лимфатические узлы не увеличиваются. При распространении процесса на альвеолярные отростки последние деформируются, увеличиваются, зубы постепенно становятся подвижными. Так как процесс прогрессирует медленно (годами, десятилетиями), безболезненно, а иногда как бы приостанавливается (стабилизируется), заболевание долго остается незамеченным и при обнаружении вызывает резкую обеспокоенность у больных. В таких случаях можно подтвердить давность заболевания фотографиями больных разных периодов жизни больного, на которых, если у больного фиброзная дисплазия, видна в той или иной степени деформация лица.
Очень редко встречается так называемая пролиферирующая фиброзная дисплазия, течение которой более сходно с саркомой. По-лиоссальное поражение костей мозгового, лицевого черепа и челюстей дает картину костной львиности лица (Leonthiasis ossea faciei).
Диагноз фиброзной дисплазии основывается на типичной клинико-рентгенологической картине. В сомнительном случае рекомендуют проводить открытую биопсию. Дифференцировать ее необходимо от остеосаркомы, остеомы, хондромы, оссифицирующейся фибромы, периапикальной цементной дисплазии.
Макроскопически патологическая ткань располагается под кортикальной пластинкой кости, имеет сероватый цвет, слегка кровоточит, с хрустом режется скальпелем. В некоторых случаях определяется довольно плотная, не поддающаяся ножу ткань.
Микроскопическая картина характеризуется разрастанием кле-точно-волокнистой остеогенной ткани с наличием незрелых костных балочек от единичных до густого их переплетения. При пролифе-рирующей форме фиброзной дисплазии возле примитивных костных структур наблюдаются скопления вытянутых отростчатых клеток с крупными гиперхромными ядрами и многочисленными фигурками деления, что может симулировать строение саркомы.
Лечение хирургическое. Полностью удаляют пораженную ткань путем выскабливания очага или резекции челюсти, при по-
казаниях — с одномоментной костной пластикой. Частичное удаление по типу корригирующей операции нецелесообразно, так как в ближайшие месяцы после вмешательства патологический процесс приобретает прежний размер. При стабилизации процесса, когда не отмечается рост поражения, а радикальное удаление очага приводит к обширному дефекту тканей и инвалидности больного, ограничиваются динамическим наблюдением. Такой же тактики придерживаются в случае распространенного процесса (полиоссальная форма). Для предупреждения возможного озлокачествления фиброзной дисплазии рекомендуют избегать избыточной инсоляции, травмы, облучения. Лучевая терапия противопоказана.
Прогноз для жизни хороший. В функционально-косметическом отношении возможны нарушения.
Эозинофильнаягранулема является одной из форм гистиоцитоза X. Кроме того, к последнему относят острый ретикулогистоцитоз (болезнь Леттерера—Зиве) и хронический ксантоматоз (болезнь Хенда—Шюллера—Крисчена). Особенности клинического течения процесса зависят от возраста больного. Болезнь Леттерера—Зиве наблюдается у детей грудного возраста, хронический ксантоматоз — у лиц в возрасте от 1 года до 16—20 лет. Отмечается множественное поражение костей скелета, лепсих, кожи, слизистых оболочек, развивается несахарный диабет. В раннем возрасте заболевание протекает более агрессивно, в процесс вовлекаются многие органы и ткани.
В челюстных костях в зависимости от локализации процесса выделяют две клинические формы: очаговую и диффузную. Очаговая форма характеризуется наличием одного или нескольких ограниченных очагов без изменений слизистой оболочки полости рта, встречается крайне редко. Развиваясь в области угла, ветви или основания челюсти, она проявляется малоболезненной припухлостью. На рентгенограмме — деструктивные дырчатые дефекты с четкой границей. Постепенно она переходит в диффузную форму.
При диффузной форме поражаются межзубные перегородки альвеолярного отростка, вовлекаются в процесс зубы. В дальнейшем изменения распространяются на основание и ветвь челюсти, возникают симптомы поражения полости рта. В начальном периоде диффузного процесса появляются зуд и кровоточивость десен, становятся подвижными интактные зубы, преимущественно малые и большие коренные, часто симметрично с обеих сторон и одновременно на обеих челюстях. Развивается атрофия зубодесневых сосочков, обнажаются корни зубов. На рентгенограмме отмечаются остеолити-ческие деструктивные изменения в межзубных перегородках по типу горизонтального рассасывания.
В течение 1 —3 летпроцесс постепенно прогрессирует: нарастают обнажение и подвижностьзубов, корни оказываютсяпогруженными в патологическую тканьэозинофильной гранулемы. Отмечается боль ноющего характера,усиливающаяся во время еды.Возможно появление эрозийи язв на слизистой оболочке альвеолярного отростка. После удалениязубов лунки не заживают, выполняются патологической тканью, покрытойфиброзным налетом, прикосновениек ним резко болезненно.
Рентгенологическаякартина выявляет диффузное поражение альвеолярного отростка, тела иоснования челюсти, характеризующееся наличием множественныхсливающихся друг с другомочагов разрежения. Контурыих крупяофестончатые, местами расплывчатые.
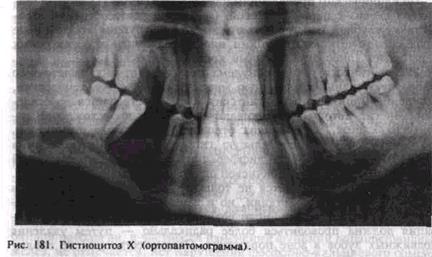
Иногда отмечаются деструктивные очаги округло-овальной формы с четкими границами. При поражении верхней челюсти расплавляется костная стенка дна пазухи (рис. 181).
Эозинофильную гранулему дифференцируют в начальном периоде от пародонтита, в периоде выраженных явлений — от одонтогенной кисты, остеолитической опухоли.
Клинический диагноз подтверждают исследованием патологического материала, взятого из очага поражения путем выскабливания.
Макроскопически патологическая ткань серо-грязного цвета, мягкой консистенции, легко распадающаяся. Микроскопически определяются поля гистиоцитарных клеток, на фоне которых имеются скопления эозинофильных лейкоцитов, круглоклеточная лимфоид-ная инфильтрация и единичные гигантские клетки.
Лечение комбинированное, заключается в выскабливании патологического очага и удалении зубов в зоне поражения с последующей лучевой терапией. Оптимальная доза облучения 10—15 Гр. Иногда наблюдается хороший результат при использовании только лучевой терапии. При поражении легких, слизистых оболочек и кожи применяют противоопухолевые препараты (проспидин, лей-керан).
П р о г н о з. Заболевание может прогрессировать, вовлекая в процесс другие кости скелета и органы. Необходимо динамическое наблюдение.
Центральная гигантоклеточная гранулема(гигантоклеточнаярепаративная гранулема) локализуется на альвеолярном отростке челюсти в виде опухолсвидной припухлости десны. Идентичное поражение, развивающееся только в десне без вовлечения кости, называют периферической гигантоклеточной гранулемой.
По клиническим проявлениям центральная гигантоклеточная гранулема сходна с периферической. Однако на рентгенограмме в области межзубной перегородки отмечается деструкция кости в виде разрежения с четкими границами, иноща с наличием тонких костных перегородок, либо ограниченный костный дефект.
Лечение заключается не только в иссечении образования в пределах непораженной ткани, но и в выскабливании и высверливании измененной кости. Если возникает рецидив, повторная операция должна проводиться более радикально — путем удаления подвижных зубов в зоне поражения. Озлокачествления не наблюдается.
Течение заболевания хроническое. Постепенно развиваются мышечная слабость, утомляемость, тахикардия, полиурия, явления почечнокаменной болезни, боль в костях. Затем обнаруживается искривление трубчатых костей. Поражение челюстей напоминает гигантоклеточную опухоль. Локализация может быть разнообразной.
Важным в диагностике является повышение содержания Са и понижение содержания Р в сыворотке крови, увеличение содержания обоих элементов в моче. Следует иметь в виду, что однократное исследование не всегда информативно.
Рентгенологическая картина костных изменений проявляется в виде истончения кортикального слоя и выбухания его кнаружи, определяется множество кистевидных просветлении.
вышенной остеокластической резорбции и остеобластического кос-теобразования.
Лечение осуществляет специалист-эндокринолог. Оно заключается в оперативном удалении аденомы паращитовидных желез, после чего постепенно происходит обратное развитие процесса.
Прогноз для жизни удовлетворительный.
Деформирующий остеит (болезнь Педжета). Включение нами этого заболевания в группу костных опухолеподобных поражений вызвано сходством симптомов с другими фиброзно-костными процессами челюстей.
Поражение заключается в непрерывной перестройке костной ткани — в рассасывании старой и образовании новой кости с обызвествлением, при этом преобладает костеобразование за счет активного участия надкостницы. Возникают деформация костей, их искривление, утолщение. Поражаются длинные трубчатые, тазовые, черепные и лицевые кости челюсти. Этиология неизвестна. Эндокринной патологии, в частности изменений функции паращитовидных желез, не отмечается, нет нарушений фосфорно-кальциевого обмена. При поражении черепных костей увеличивается объем головы, мозговой череп как бы нависает над лицевым, отмечаются расширение скуловых областей, утолщение носовых костей (рис. 182, а). Постепенно развивается глухота. В челюстях процесс иногда проявляется ранее других скелетных нарушений, они деформированы, бугристы, зубы вместе с альвеолярным отростком выдвигаются. Слизистая оболочка растянутая, бледная. Пальпаторно: деформированные участки костной плотности, безболезненные. Так как заболевание прогрессирует, съемные зубные протезы, еслиими пользуется больной, постепенно оказываются непригодными, и приходится изготавливать новые. Возможно саркоматозное перерождение.
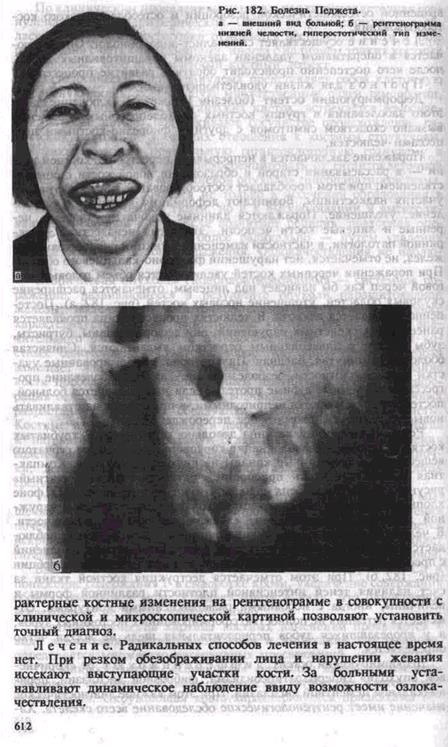
Прогноз для жизни удовлетворительный. В функционально-косметическом отношении возникают резкие нарушения, прогрес-сирование процесса приводит к инвалидности больного.
Аневризмальная и солитарнаякостные кисты. Аневризмальная костная киста — опухолеподобное поражение, редко встречающееся. Оно наблюдается в основном у лиц молодого возраста. При этом обнаруживают сравнительно быстро увеличивающееся (в течение нескольких месяцев) выбухание участка кости, которое может быть болезненным.
Рентгенологически определяется ограниченный очаг разрежения, который располагается эксцентрически и расширяется в виде вздутия в сторону периоста. При пункции образования шприц свободно наполняется кровью, что наводит на мысль о гемангиоме.
Микроскопически аневризмальная костная киста представляет собой остеокластическое поражение, состоящее из выполненных кровью полостей различного размера, разделенных соединительно-тканными перегородками, содержащими трабекулы кости или осте-оидную ткань и остеокластические гигантские клетки. В некоторых случаях такую кисту трудно дифференцировать от гигантоклеточной опухоли.
Лечение заключается в выскабливании очага поражения в пределах непораженных тканей.
В нижней челюсти встречается также редко солитарная костная киста (простая или однокамерная костная киста, травматическая киста). Развивается она бессимптомно, выявляется случайно на рентгенограмме бокового отдела тела челюсти в виде четко отграниченной полости со склерозированными костными краями. Рентгенологическое наблюдение в течение 5—8 лет у 2 больных не показало увеличения кисты. Патогенез неизвестен.
Гистологически киста не имеет эпителиальной выстилки. Костные стенки покрыты тонкой фиброзной тканью, которая содержит многоядерные гигантские клетки и зерна гемосидерина.
Международная классификация болезней для онкологии
(МКБ-О, второе издание, 1990 г.)
Доброкачественные
Злокачественные
Злокачественная остеобластома (первичная или вторичная)
Хрящеобразующие доброкачественные
Хондрома центральная (энхондрома)
Остеохондрома (костно-хрящевой экзостоз, экхондрома)
Множественные
Юкстакортикальный (периостальный) энхондроматоз кальцифицирующий и оссифицирующий
Энхондроматоз преимущественно унилатеральный (болезнь Олье или дисхондроплазия, синдром Маффучи)
Остеохондроматоз, врожденные множественные экзостозы, врожденные деформации
Хондросаркома (первичная и вторичная)
Гигантоклеточная опухоль (остеокластома)
Костномозговые опухоли злокачественные
Злокачественная лимфома кости: ретикулосаркома и лимфосаркома
Промежуточные и злокачественные
Другие соединительнотканные опухоли
Злокачественная фиброзная гистиоцитома
Саркомы, развивающиеся на фоне предшествующих процессов
Саркомы при болезни Педжета
Саркомы после облучения
Солитарная костная киста (простая или однокамерная киста)
АКК (мультилокулярная кровяная костная киста)
Юкстакортикальная костная киста (внутрикостный ганглий)
Метафизарный фиброзный дефект (неоссифицирующая фиброма)
Солитарная эозинофильная гранулема
Оссифицирующий миозит (гетеротопные обызвествления)
Опухоли и опухолеподобные заболевания синовиальной природы
Локализованный нодулярный синовит
Пигментный вилло-нодулярный синовит
Особенности диагностики опухолевых поражений костей
Диагностика опухолевых поражений костей довольно трудна вследствие значительного разнообразия и отсутствия явных ранних симптомов. Глубина расположения процесса, затруднение оценки своего состояния больным и отсутствие четких жалоб ограничивают возможности диагностики. В то же время клиническая диагностика имеет особенности. Жалобы, особенно у детей, возникают лишь тогда, когда очаг в костной ткани достигает значительных размеров. Общая симптоматика может проявляться повышением температуры тела, общей слабостью и резкими болями, когда процесс доходит до надкостницы. При диспластических процессах причиной заболевания часто может быть травма, что выявляется не на ранних стадиях. Ведущее место при этом занимает сбор анамнеза. Боль имеет неопределенный характер, часто иррадиирующий. При злокачественном процессе интенсивность ее быстро прогрессирует, она становится постоянной (беспокоит даже ночью).
Местные изменения при злокачественном течении опухолевого процесса -в кости выявляются в виде припухлости, нередко деформации, и изменений кожи в связи с затруднением оттока крови и расширением подкожных вен.
При доброкачественном процессе болевой синдром почти отсутствует, но проявляются деформации, иногда возникают патологические переломы. При дисплазии боли нерезкие, но постоянные, возможно постепенное развитие деформации.
При сборе анамнеза большое внимание следует уделять наследственности.
Общее состояние при дисплазии и доброкачественной опухоли в основном не изменяется. При злокачественном процессе у маленьких детей состояние напоминает острый воспалительный процесс с высокой температурой тела, лейкоцитозом, повышенной СОЭ. Внешний вид больного не соответствует тяжести заболевания, а истощение и анемия бывают в основном при запущенных стадиях саркомы кости. У взрослых этот процесс протекает менее интенсивно.
Пальпаторно возможно определение опухоли кости на ранней стадии ее развития лишь в местах, где мягких тканей немного, либо при расположении опухоли периостально или субпериостально. Метастазы опухоли костей никогда не прощупываются.
Уточнить консистенцию опухоли пальпаторно в большинстве случаев можно при неглубокой опухоли, при этом обращают внимание на цвет кожи над опухолью, подвижность мягких тканей, на наличие расширенной венозной сети или пульсации сосудов.
При некоторых видах дисплазии можно определить сопутствующие опухоли изменения кожи в виде пигментации, гиперкератоза, ангиоматозных и варикозных венозных образований (например, при синдроме Маффуччи). При определении роста опухоли, особенно злокачественной, в динамике необходимо замерить окружность конечности на больной и на здоровой стороне на одном и том же уровне.
Доброкачественные и диспластические поражения кости прогрессируют очень медленно. Степень нарушения функции конечности дополняет сведения о распространенности и характере поражения кости. Так, диафизарно расположенные опухоли не приводят к нарушению движений, а при эпифизарных локализациях они могут привести к нервно-рефлекторным контрактурам, особенно рано при остеогенных саркомах. При метафизарном расположении опухоли движение в суставе не нарушается и болевой синдром не выражен. Чаще всего нарушение функции сустава связано с патологическим переломом, который, как правило, возникает в поздней стадии развития опухолевого процесса.
Возраст больного имеет существенное значение в определении характера опухоли. Так, для детей характерны первичные опухоли костей, метастатические опухоли у них бывают крайне редко, в то время как у взрослых метастатические опухоли встречаются в 20 раз чаще, чем первичные злокачественные опухоли.
В ряде случаев опухолевые или диспластические процессы имеют характерную локализацию. Так, хондромы чаще располагаются в фалангах костей, эозинофильная гранулема — в костях свода черепа, а очаги дисхондроплазии — в дистальных отделах конечностей. Доброкачественные опухоли чаще располагаются в пределах трубчатой кости, метадиафизарной области. Хрящевые опухоли у детей почти всегда связаны с эпифизарным ростковым хрящом, в метафизах трубчатых костей они растут по типу экхондром, в то время как у пожилых людей — центрально, в виде энхондром. Дисплазии поражают концы костей, образующих коленный сустав, проксимальный конец бедренной кости, верхней челюсти и т. д.
Клинико-лабораторные данные (общие анализы крови и мочи) при доброкачественных опухолях и дисплазиях заметно не изменяются. В то же время при злокачественных процессах, особенно таких как остеогенная саркома, саркома Юинга и ретикулосаркома, в крови выявляются значительные изменения в виде лейкоцитоза, лимфоцитоза, моноцитоза, повышенной СОЭ; при миеломной болезни обнаруживаются лейкопения, анемия, тромбоцитопения и повышенная СОЭ.
Биохимические исследования очень важны для определения характера и стадии опухолевого процесса. Так, при миеломной болезни выражена гиперпротеинемия (до 100—160 г/л) с увеличением содержания α2-, β- и γ-глобулинов. В моче у таких больных обнаруживается специфический белок Бенс-Джонса. При злокачественных опухолях обычно резко снижается содержание общего белка за счет уменьшения количества альбуминов при некотором увеличении содержания глобулинов. Содержание сиаловых кислот — один из показателей роста опухоли. Так, при медленно растущих оно находится в пределах нормы, а при быстрорастущих доброкачественных опухолях повышается, при злокачественном процессе — резко увеличивается, особенно при метастазировании. Активность протеолитических ферментов, в частности химотрипсина, в сыворотке крови может служить подспорьем при дифференциальной диагностике озлокачествления процесса. Повышенное выделение общего оксипролина с мочой косвенно указывает на малигнизацию процесса.
Важную роль в жизнедеятельности костной ткани играют такие элементы, как кальций, фосфор и натрий. Исследование состояния фосфорно-кальциевого обмена (содержание кальция, фосфора и активность щелочной фосфатазы в крови, содержание кальция и фосфора в моче) очень важно при обследовании больного. Активность щелочной фосфатазы изменяется в основном при остеогенной саркоме, остеоид-остеоме и в ряде случаев при остеобластокластоме после патологического перелома; содержание кальция в крови повышается при злокачественном процессе и при паратиреоидной остеодистрофии.
Рентгенорадиологическое исследование позволяет уточнить диагноз и такие показатели, как граница очага поражения, его структура; этот метод является ведущим при дифференциальной диагностике злокачественных, доброкачественных и диспластических процессов (рис. 1). Томография, рентгенография с контрастированием, радионуклидная диагностика и применение магнитно-резонансной томографии позволяют с большей точностью поставить диагноз.
Рис. 1. Остеобластокластома (ГКО) лучевой кости
При дифференциации диспластических процессов от воспалительных необходимо сопоставить общие признаки изменений в костной ткани (табл. 1).
Таблица 1. Дифференциально-диагностические признаки опухоли и ряда других заболеваний (по В. Д. Чаплину)
Опухоли костной и хрящевой ткани
Справка! Кости содержат несколько типов клеток. Остеобласты ответственны за образование основы костей, а именно, соединительной ткани и неорганических веществ (минералов), которые обеспечивают прочность костей.
Остеокласты помогают регулировать уровень неорганических веществ в крови, влияя на отложение и удаление этих веществ из костей, что дает возможность костям сохранять необходимую форму. Костный мозг, имеющийся в некоторых костях, содержит жировые, а самое главное, гематопоэтические клетки, производящие различные клетки крови.
Различают первичные и метастатические (вторичные) опухоли костной и хрящевой ткани.
Первичные опухоли возникают непосредственно из кости или хряща, а метастатические поражения наблюдаются при распространении других опухолей (например, рака легкого, молочной железы, предстательной железы и пр.) в кости.
К доброкачественным опухолям костной и хрящевой тканей относятся: остеома, остеоид-остеома, остеобластома, остеохондрома, хондромиксоидная фиброма.
Эти опухоли не метастазируют и, как правило, не опасны для жизни больного. Оперативное удаление опухоли является единственным методом лечения, в результате которого больные полностью выздоравливают.
Остеома -доброкачественная опухоль, растущая из костной ткани. Остеомы растут медленно и часто, достигнув определенных размеров, перестают увеличиваться.
Различают остеомы трех видов:
1) компактная (или твёрдая: osteoma durum) - сотоит из пластинчатой кости с малочисленными узкими гаверсовыми каналами , лишена костномозговой ткани; имеет высокую плотность;
2) губчатая (osteoma spongiosum) - состоит из костных перекладин, между которыми находятся костно-мозговые пространства.;
3) мозговидная (osteoma medullosum) - содержит обширные полости, наполненные костным мозгом.
По Вирхову различают две группы остеом:
· Гиперпластические - развиваются из костной системы
· Гетеропластические - из соединительной ткани разных органов
К первым относятся остеофиты — небольшие наслоения на костях; если они занимают всю окружность кости, то носят название гиперостозов; если костная масса выдается в виде опухоли на ограниченном месте — экзостозов, если она заключена внутри кости — эностозов.
Твердые экзостозы встречаются нередко на костях черепа, лица и таза; в последнем случае они могут сильно затруднять родовой акт.
Гетеропластические остеомы локализируются в местах прикрепления сухожилий и в мышцах; встречаются обширные костные пластинки в твердой мозговой оболочке, не имея, однако, никакого патологического значения; то же самое можно сказать о костных отложениях в сердечной сорочке, плевре и диафрагме; сравнительно редко находят остеомы в веществе мозга. До сих пор их не встречали в женских половых органах, а в мужском же члене костные отложения находили не раз и ставят их в параллель с нормальными костями в члене у некоторых животных.
Множественные остеомы относятся к казуистике. Тем не менее могут быть частью синдрома Гарднера — наследственного заболевания, которое проявляется клинической триадой: полипоз толстой кишки, множественные остеомы различной локализации и опухоли мягких тканей.
Лечение остеом только хирургическое. Оно показано при клинической симптоматике или с косметической целью. Операция состоит в удалении опухоли с обязательной резекцией подлежащей пластинки здоровой кости. В случаях бессимптомного течения и небольших размеров опухоли считают целесообразным лишь динамическое наблюдение.
Остеоид-остеома(син. остеоид кортикальный) - доброкачественная опухоль кортикального слоя кости, представляющая собой очаг резорбции кости, заполненный тканью, содержащей большое количество остеобластов и остеокластов, окруженный зоной остеосклероза.
Некоторые авторы рассматривают остеоид-остеому как хронический очагово-некротический негнойный остеомиелит, другие относят остеоид-остеому к опухолям.
Частота: Остеоид-остеому выявляют у лиц молодого возраста (11–20 лет), мужчины болеют в 2 раза чаще. Обычно остеоид-остеома - солитарная опухоль, локализующаяся в любом отделе скелета (чаще в длинных трубчатых костях). На первом месте по частоте поражения стоит бедренная кость, затем большеберцовая и плечевая кости
Клиническая картина. Боли, особенно по ночам, локализованные, усиливающиеся при надавливании на очаг. Кожные покровы без изменений. При локализации опухоли на нижних конечностях — хромота. Рентгенографически выявляют очаг деструкции костной ткани овальной формы с чёткими контурами. Вокруг очага — зона остеосклероза за счёт периостальных и в меньшей степени эндостальных изменений. Для уточнения характера поражения и более чёткого выявления очага показана КТ. Дифференциальную диагностику при остеоид-остеоме проводят с костным абсцессом Броди
Лечение хирургическое. После радикального удаления, как правило, остеоид-остеома не рецидивирует.
Клиническая картина остеобластомы весьма схожа с таковой при остеоидной остеоме. Боль при остеобластоме носит постоянный характер, не зависит от времени суток, более часто отмечается в покое и уменьшается или исчезает на некоторое время после приема анальгетиков.
Диагностика остеобластомы трудна и должна включать комплекс клинических, рентгенологических и функциональных методов. Рентгенологическая диагностика помимо рутинных методик, должна включать компьютерную томографию, помога-ющюю в проведении дифференциального диагноза и выборе адекватной тактики предстоящей операции.
Лечение: хирургическое, заключается в радикальном удалении патологической ткани, что является профилактикой рецидивов.
Остеохондрома (костно-хрящевой экзостоз) - опухоль кости, образующаяся из хрящевых клеток. Она представляет собой бесцветную массу, которая чаще всего образуется в возрасте от 10 до 25 лет на эпифизе длинной трубчатой кости. Так как часть этих опухолей при отсутствии их лечения может малигнизироваться, то обычно они удаляются хирургическим путём.
Локализация: преимущественно в длинных трубчатых костях (медиальная поверхность проксимального метафиза плечевой, дистальный метафиз бедренной, проксимальный метафиз большеберцовой костей)
Рентгенологическое исследование: опухоль представлена в виде дополнительной тени, соединённой с костью ножкой, реже широким основанием. Контуры бугристые, неровные. При больших размерах опухоли обнаруживают выраженную деформацию соседних костей.
Дифференциальная диагностика — с одиночными и множественными костно-хрящевыми экзостозами.
Остеоблатокластома (гигантоклеточная опухоль) - возникает в молодом возрасте (у лиц моложе 30 лет), поражает как эпифиз, так и метафиз длинных трубчатых костей.
Патоморфология: наряду с одноядерными овальными клетками типа остеобластов обнаруживают многоядерные крупные гигантские клетки типа остеокластов.
Формы: литическая, активно-кистозная и пассивно-кистозная.
Клиническая картина: боль в области поражения, иногда — гиперемия кожи, деформация кости, возможны патологические переломы.
Рентгенологическое исследование: опухоль имеет вид овального очага просветления. Важным рентгенологическим признаком всех форм остеобластокластомы, отличающим её от туберкулёзных поражений кости, служит отсутствие остеопороза.
Дифференциальная диагностика: исследует исключить дисплазии (хондрома, хондробластома, фиброзная дисплазия и др.).
Лечение остеобластокластом хирургическое. Щадящая резекция кости с удалением опухоли и одномоментной костной пластикой (ауто-, гомотрансплантаты либо замещение метилметакрилом) — метод выбора. При поражении опухолью позвоночника применяют лучевую терапию.
Хондробластома - крайне редко встречающаяся, преимущественно у лиц молодого возраста, доброкачественная опухоль эпифизов длинных трубчатых костей.
Клиническая картина: умеренные боли, небольшая припухлость в области поражённой кости, ограничение движений в прилежащем суставе. Диагноз основывается на результатах рентгенологического исследования (периостальная реакция, обызвествления позволяют отличить хондробластому от других опухолей костей).
Лечение оперативное.
Хондромиксоидная фиброма — доброкачественная безболезненная опухоль, состоящая из хрящевидного межуточного вещества, в котором расположены вытянутые и звездчатые клетки. Её метафизарное эксцентрическое расположение в длинной трубчатой кости с истончением и вздутием кортикального слоя напоминает хондробластому. Чаще возникает в возрасте до 30 лет.
Клинические проявления минимальны; длительное время протекает бессимптомно; выявляют случайно на рентгенограммах в виде очага деструкции, иногда окружённого склеротическим ободком. На фоне очага деструкции видны трабекулярный рисунок и петрификаты.
Лечение — оперативное (экскохлеация опухоли с последующим замещением дефекта кости трансплантатом).
Фиброзная дисплазия (фиброзная остеодисплазия, фиброзная дисплазия костей, болезнь Лихтенштейна - Брайцева) - заболевание, характеризующееся замещением костной ткани фиброзной тканью, что приводит к деформации костей. Это заболевание детского и юношеского возраста. По распространенности патологического процесса различают полиоссальную (поражение нескольких костей) — одностороннюю и двустороннюю фиброзную дисплазию — и монооссальную (поражение одной кости).
Лечение фиброзной дисплазии состоит в хирургическом удалении патологического очага и замещение образовавшегося дефекта имплантатами.
Клиническая картина сходна с фиброзной дисплазией и не является спецефической. У больного отмечаются деформации, боли ограничение движений в пораженном сегменте.
Из двух концепций лечения (консервативное ортопедическое и оперативное) отдается предпочтение консервативному при ограниченном поражении кости, отсутствии или слабой выраженности деформации сегмента и болей. В случае прогрессирования патологического процесса и распространении диспластического очага на значительном протяжении кости, вопрос о проведении хирургического лечения должен ставиться безотлагательно.
Киста кости - своеобразное динамично протекающее заболевание скелета, характерное для детского и подросткового возраста. Солитарная (СКК) и аневризмальная (АКК) кисты кости в Международной гистологической классификации костных опухолей отнесены к группе опухолеподобных поражений кости не до конца выясненной этиологии.
Патогенез кист костей остается неясным, однако установлено, что они являются результатом расстройства гемодинамики на ограниченном участке кости. Формирование кисты кости является по сути дистрофическим процессом. Тип кисты зависит от биомеханических условий в том или ином отделе опорно-двигательного аппарата, от остро возникшего (при АКК) или растянутого во времени (при СКК) нарушения гемодинамики в кости. Несмотря на общую природу заболевания, СКК и АКК разделяют, так как для каждой из них характерна своя клиническая симптоматика и рентгенологическая картина.
Кисты костей составляют 55—58% от всех доброкачественных опухолей костей у детей и подростков. СКК встречаются чаще (78%), чем АКК (22%). Преимущественный возраст начала заболевания при кистах от 8 до 15 лет.
Преимущественной локализацией патологического очага являются проксимальные отделы бедренной, плечевой, большеберцовой костей, кости таза, позвоночник.
В 25% наблюдений кисты случайно обнаруживается родителями при купании ребенка, когда припухлость указывает на уже существующую патологию, при играх, занятиях спортом, когда быстро прогрессируют скованность конечности, боль неопределенного характера в пораженном области. После отдыха эти симптомы исчезают, затем возникают вновь. Лишь рентгенологическое исследование позволяет в таких случаях установить диагноз.
В 75% наблюдений кисты проявляется патологическим переломом, возникающим на фоне полного здоровья при резких движениях, падении, или переломом в месте длительно существовавшей болезненности.
При локализации АКК в позвонках возникает защитное напряжение мышц на стороне поражения, усиливаются боли. Отмечается нарушение опорной функции позвоночника, и дети компенсируют его, опираясь руками на область таза, бедер, поддерживают голову руками. Обязательным клиническим симптомом являются неврологические расстройства, выраженность которых зависит от анатомических особенностей пораженного позвонка, уровня патологического процесса, степени сдавления оболочек спинного мозга. Парезы и параличи, развивающиеся внезапно и ранние сроки заболевания, обусловлены патологическими переломами тел позвонков.
Рентгенологически выявляется чаще всего эксцентрично расположенный бесструктурный литический очаг деструкции с резким истончением кортикального слоя. Иногда имеет место ячеистый характер структуры очага.
Многие авторы при анализе клинико-рентгенологических проявлений аневризмальных кист выделяют фазы развития процесса [Волков М. В., Бережной А. П., 1982; Суслова О. И. и др., 1982; Burmeister А., 1965]:
I фаза — остеолиз;
III — восстановление, подчеркивая тем самым динамику заболевания и соответствие клинических и рентгенологических проявлений.
Длительность клинических симптомов от 1 месяца до 3 лет.
Методы лечения аневризмальных и солитарных кист могут быть как консервативными, так и оперативными. В зависимости от локализации и стадии патологического процесс определяется способ лечения. Ошибки в проведении оперативного лечения, техники ее выполнения и характера послеоперационный реабилитации способствуют рецидивам заболевания, которые по разным данным составляет от 10% до 50%.
| | | следующая лекция ==> | |
| Меланома. Меланома (англ. melanoma) (уст | | | Трансплантация костного мозга и периферических стволовых клеток |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:


