Остеобласты и остеокласты при остеопорозе
Тело человека состоит из множества клеток. Все они имеют разную структуру и выполняют разные функции. Но есть нечто, объединяющее все их разнообразие – это постоянный процесс обновления. Его можно рассмотреть на примере костных структур. Клетки остеокласты и остеобласты подобны бригадам по укладке асфальта: одни снимают старый асфальт, другие укладывают новый. Костная ткань непрерывно обновляется, и мозг контролирует эту работу.
Когда возникает сбой, всегда есть причина: или мозг дал не ту команду, или строительного материала не хватило, или остеобласты (клетки, строящие ткань) уменьшились в количестве. А остеокласты (разрушители) остались в прежнем числе. Это приводит к различным болезням, в частности, остеопорозу.
Как устроена костная ткань
Кость – это орган тела, который постоянно обновляется. Он состоит из нескольких видов тканей, важнейшей из которых является костная. В развитом межклеточном веществе кости, богатом солями, работает три вида клеток:
- Остеоциты.
- Остеобласты.
- Остеокласты.
Если охарактеризовать их коротко, это хранители, созидатели и разрушители.
Остеобласты
Остеобласты имеют кубическую или пирамидальную форму. В них развита гранулярная эндоплазматическая сеть, синтезирующая белки. Комплекс Гольджи выводит их в строящуюся кость. Митохондрии обеспечивают нормальную жизнедеятельность клетки, обеспечивая ее энергией. Остеобласты могут делиться митозом.

Главная задача остеобластов — образование белков матрикса, к которым относятся коллаген, остеокальцин и остеопонтин. После их синтеза начинается откладывание в матриксе минеральных веществ. Также они выделяют оссеин, который склеивает соли кальция. В результате кость становится минерально-органической структурой.
Остеобласты помогают транспортировке кальция и фосфатов, что помогает в ощелачивании организма. При формировании кости они находятся на всей поверхности костных балок, а после – в местах разрушения и регенерации после травмы, а также в надкостнице.
Остеоциты
Остеоцит называют клеткой зрелой костной ткани. Это дефинитивная клетка, то есть пришедшая к конечной форме. Она не имеет способности делиться путем митоза. Когда структура матрикса полностью заполнена минеральным веществом, остеобласт прекращает работу и клетка становится остеоцитом. Функция остеоцитов – обеспечить поддержание и регенерацию костей, а также регулирование минерального состава.

В структуре кости есть лакуны, в которых и находятся остеоциты. В процессе замуровывания остеобласты создают длинные отростки остеоцитов, которые соприкасаются друг с другом нексусами. Находящиеся около сосуда отростки получают питание и кислород от него. Количество таких отростков может быть очень большое, до нескольких сотен. Остеоцит имеет форму звезды из-за множества отростков, которые находятся в костных канальцах. После старения и апоптоза (самоуничтожения) канальцы пустеют.
Клетки остеокласты
Остеокласты представляют собой гигантские (диаметром 40 мкм) многоядерные клетки. Они разрушают кость путем растворения минеральных солей и разрушения коллагенового матрикса. Они имеют несколько ядер (от 5 до 20), много комплексов Гольджи, митохондрий и лизосом. Из лизосом выделяются ферменты, которые инициируют резорбцию кости.

Иначе говоря, остеокласт – это костный макрофаг. Он подходит к кости, прикрепляется к ней гофрированной каемкой и формирует мембрану, которая защищает окружение остеокласта от действия гормонов. Затем он продуцирует кислую среду, которая растворяет минеральные соли. После с помощью ферментов лизосом старые клетки перевариваются. Часть веществ уходит в кровь, остальная используется для поддержания процесса уничтожения кости.
Работа в тандеме
Остеокласты работают группой. Они въедаются в старую кость и прокладывают в ней туннель. Ежедневный проход такой группы – 50 мкм. После прохода первой группы начинает движение вторая, состоящая из остеобластов. Они располагаются по стенкам туннеля и заполняют их поверхность. После этого они начинают синтезировать матрикс со скоростью 1 мкм в день. Одновременно с этим по оси тоннеля начинают прорастать капилляры.
Выстроив матрикс, остеобласты начинают замуровываться, создавая минерально-белковую структуру вокруг себя. По достижении цели, когда кость уже выстроена, в лакунах остаются остеоциты. Они живут некоторое время, после чего кончают жизнь самоуничтожением (апоптозом).

Процесс работы в тандеме двух видов костных клеток называется ремоделированием. Регулируется он гормонами паратиреоидных желез, активирующих остеокласты. Это паратиреоидный гормон. Щитовидая железа вырабатывает кальцитонин, который стимулирует образование костей. Кроме этих, в ремоделировании участвуют много других гормонов, которые вырабатывают половые железы, гипофиз и поджелудочная железа.
При нарушении работы гормонов может наблюдаться недостаток остеобластов или их угнетение. Вместе с активностью остеокластов это может привести к болезням. Например, остеопорозу и его последствиям: переломам и повреждениям суставов.
Заключение
Для жизни необходима правильная работа всех частей организма, даже таких маленьких структур, как остеокласты. Это позволяет всем органам тела человека, от щитовидной железы до костей, взаимодействовать друг с другом. Вот почему нужны знания о здоровом образе жизни, правильном питании и сохранении здоровья. Тогда преждевременный остеопороз будет не страшен.
Остеопороз – это состояние косной системы, характеризующееся значительным уменьшением плотности костной ткани, что в результате приводит к хрупкости костей. При остеопорозе увеличивает риск возникновения переломов и трещин костей при незначительных ушибах, таких как падение человека, когда он поскользнулся на льду.

К сожалению, можно сказать, что большинство людей даже не подозревают о возможном наличии у них остеопороза, пока не произойдет перелом или лечащий врач не назначит прохождение скрининг-теста.
Хрупкостью костей или остеопорозом страдают около 44 миллионов человек. Из этого числа десять миллионов уже имеют остеопороз, а у тридцати четырех миллионов выявлена хрупкость костей, что говорит о наличии серьезного риска возможного развития остеопороза.
У женской половины человечества в четыре – пять раз больше вероятность заболеть остеопорозом, чем у мужской половины. К факторам риска провоцирующим развитие этого заболевания в зрелом возрасте можно причислить хрупкое телосложение, ведение пассивного образа жизни, прием алкоголя и курение, прием определенного набора медицинских препаратов, а также стероидов.
Возникновение остеопороза

Во время жизни, костная ткань человека постоянно обновляется. Этот процесс является нормальным, тем самым происходит усвоение старых клеток и появление новых. Данный цикл является важным процессом в человеческом организме, и он нужен для поддержания нормального состояния костной системы, а также для ее восстановления в случае повреждения.
Клетки ответственные за воспроизводство новой костной ткани называются остеобластами, а клетки, отвечающие за рассасывание устаревшей костной ткани, называются остеокластами.
Возникновение остеопороза обусловлено нарушением баланса между действием остеобластов и остеокластов. Этот дисбаланс может быть вызван различными факторами, такими как, гормональные нарушения или инфекционные заболевания.
Такое не соответствие, также может быть вызвано возрастными изменениями, изменениями гормонального фона в период менопаузы, при долговременном соблюдении различных диет, которые содержат малое количество кальция и недостаток витамина D. При остеопорозе, количество остеокластов превышает количество остеобластов, а следовательно, костная ткань истощается, что приводит к истончению костей и как следствие потери костной силы. В итоге такого поражения вероятность переломов и трещин костей при незначительной травме резко увеличивается.
Скелет человека состоит из двух основных типов костей.
- Трубчатая кость или кортикальная по своей структуре более твердая,
- другая – губчатая кость, также называемая трабекулярной, является более мягкой.
В конечном итоге, если действие остеобластов и остеокластов не сбалансировано, то кости имеющие губчатую структуру поражаются на много быстрее.
Основная и большая часть костной системы формируется примерно к 25-27 годам и после этого начинается снижение костной массы на всем протяжении жизненного цикла человека. Существует нормальный уровень снижения костной массы, как у женского населения, так и мужского.
Для примера, помимо возрастных изменений у женщин, существуют физиологические – после менопаузы, которые вызывают перестроения в организме, что способствует серьезному уменьшению костной массы. Потеря костной массы бывает значительной и через 3-5 лет достигает двадцати процентов.
Поскольку у женщин костная масса на много меньше, чем у мужчин изначально, это увеличивает риск возникновения у них трещин и переломов по сравнению с мужчинами того же возраста. Мужчины, также как и женщины, подвержены серьезным рискам возникновения остеопороза, особенно если они страдают определенными видами заболевания, имеют низкий уровень тестостерона, принимают лекарственные препараты, курят и если образ жизни не отличается подвижностью.
Наиболее лучшим способом предотвращения остеопороза является наращивание костной массы в более раннем возрасте, применяя при этом правильное питание и регулярные физические нагрузки. К большому сожалению остеопороз в зрелом возрасте не воспринимается как серьезное заболевание. При сенильном остеопорозе, уменьшение плотности костей происходит медленно. Поэтому это заболевание, на начальной стадии, протекает бессимптомно и при его выявлении не имеется ни каких жалоб на состояние здоровья.
Последствия

Деформация кости и последующие болевые ощущения появляются лишь тогда, когда плотность уменьшилась на столько, что произошел перелом, вызвавший небольшую травму кости.
Компрессионный перелом позвонка может привести к хроническим болям в поясничной области. Прелом позвонка происходит непроизвольно или во время небольшого травматического воздействия. Возникает резкая боль в спинной области, и она усиливается при движении.
Область перелома может быть болезненна на ощупь, но по прошествии нескольких месяцев болезненные ощущения проходят. Если произойдет перелом нескольких позвонков, то в этом случае может развиться искривление позвоночника, которое будет вызвать постоянное напряжение мышц и боли.
Переломы и трещины других костей обычно возникают в результате небольшого падения или нагрузки. Одним из самых серьезных переломов является перелом шейки бедра, так как он обычно приводит к инвалидности в пожилом возрасте.
Распространенным явлением при остеопорозе является перелом костей предплечья в месте соединения с запястьем. Такой перелом называют перелом Коллеса (перелом лучевой кости в типичном месте). Следует добавить, что заживление переломов у людей, страдающих остеопорозом, происходят медленно и болезненно. Человеку, с высокой степенью остеопороза необходимо постоянное соблюдение специализированной диеты .
Многие пациенты жалуются на постоянные переломы, боли в костях и необъяснимое уменьшение массы тела. Подобные симптомы указывают на заболевание опорно-двигательного аппарата. Нарушение обмена веществ может приводить к изменению структуры костной ткани. На поздних стадиях остеопороз может стать причиной инвалидности пациента. Лечением этой патологии занимаются ортопеды и эндокринологи.
Общая информация
Остеопороз – это заболевание обмена веществ, характеризующееся прогрессирующим поражением костной ткани. Из-за усиленного разрушения костей и медленного образования новой ткани у пациента часто возникают травмы даже при незначительных нагрузках. По мере прогрессирования болезни деформируется опорно-двигательный аппарат. В большинстве случаев переломы возникают в области позвоночника, таза и костей предплечья. Ранние симптомы, не связанные с травмами, обычно отсутствуют. На поздних стадиях остеопороза повреждение костей может возникать даже в покое.
Остеопороз является одним из наиболее распространенных метаболических заболеваний среди пожилых людей. Патология чаще диагностируется у женщин. Деформация скелета на фоне разрушения костной ткани становится частой причиной утраты трудоспособности. Несмотря на неблагоприятный прогноз, ранняя профилактика зачастую позволяет предотвратить развитие болезни. Пожилым людям с предрасположенностью к остеопорозу назначают специальную диету.
Скелет человека
Опорно-двигательный аппарат человека образован скелетом и мышцами. Кости играют роль своеобразных рычагов, приводимых в движение мышечными волокнами. Кроме того, кости черепа, грудной клетки и таза защищают внутренние органы от механического воздействия. Вспомогательные структуры опорно-двигательного аппарата: связки и сухожилия обеспечивают прочную связь скелетной мускулатуры с костями. Еще одной немаловажной составляющей являются разнообразные суставы, предоставляющие собой подвижное соединение костей. Нарушение целостности опорно-двигательного аппарата может привести к значительному ухудшению качества жизни человека.
Кости состоят из самой плотной ткани организма. Молодые клетки (остеобласты) образуют минеральную составляющую скелета, обеспечивающую прочность. Также в состав костей входят органические вещества, необходимые для гибкости и эластичности скелета. От соотношения неорганических и органических компонентов костной ткани зависит устойчивость скелета к внешним воздействиям. При этом на фоне непрерывного обмена веществ костная ткань постоянно разрушается и обновляется. Нарушение метаболического баланса в тканях часто становится причиной деформации скелета.
Дополнительные функции костей:
- Депонирование красного костного мозга, образующего компоненты крови и иммунной системы.
- Поддержание обмена веществ путем формирования запасов кальция, фосфора и других минеральных компонентов.
- Смягчение физических нагрузок с помощью хрящей и костных соединений.
Костная ткань постоянно перестраивается в течение жизни человека в ответ на микротравмы. Упорядоченные изменения происходят в отдельных участках костей, причем процессы разрушения ткани всегда чередуются с периодами регенерации. Все эти механизмы необходимы для поддержания формы скелета.
Развитие костной ткани во многом зависит от гормональной регуляции организма. В подростковом возрасте происходит ключевой период развития опорно-двигательного аппарата именно благодаря гормональному фону. Поздние эндокринные изменения, включая климакс у женщин, могут неблагоприятно влиять на состояние скелета.
Прочность костей определяется содержанием коллагеновых белков и минеральных компонентов. От коллагена зависит предел прочности ткани при растяжении, в то время как минеральные вещества определяют предел прочности кости при сжатии. Чем больше в ткани кальция, тем устойчивее структура к физическому воздействию. По мере взросления химический состав скелета человека постоянно изменяется. В костях детей преобладают органические компоненты, поэтому в этом возрасте переломы случаются сравнительно редко. В костной ткани пожилых людей содержится мало коллагеновых белков, из-за чего повышается риск травмирования.

Помимо внешних влияний, регуляция состояния кости зависит от двух типов клеток – остеокластов и остеобластов. Как уже было сказано, остеобласты образуют минеральные и органические составляющие органа. Остеокласты обеспечивают постоянное разрушение кости. От взаимодействия этих клеток зависит баланс разрушения и обновления тканей.
Остеоциты, представляющие собой окончательно дифференцированные остеобласты, встроенные в минерализованную кость, определяют особенности ремоделирования тканей. Считается, что при остеопорозе механизм связи между остеокластами и остеобластами изменяется под воздействием постоянного травмирования трабекул. Остеокластам требуются недели, чтобы разрушить кость, в то время как остеобластам нужны месяцы для регенерации ткани. Следовательно, любой процесс, который увеличивает скорость преобразования кости, приводит к утрате тканей с течением времени.
Причины возникновения
Отличительной чертой остеопороза является уменьшение массы скелета, обусловленное дисбалансом между резорбцией и регенерацией кости. Нарушение этого равновесия может происходить из-за гормональных расстройств, генетических мутаций, метаболических заболеваний и других негативных факторов. При этом механизм развития болезни у пациентов разного возраста различается. Так, у молодых людей патология обуславливает неспособность организма нарастить достаточное количество костной массы. У пожилых пациентов преобладают процессы разрушения ткани.
- Дефицит эстрогенов. Эти половые гормоны играют роль в развитии остеопороза у мужчин и женщин. На поверхности остеобластов и остеокластов расположены рецепторы к эстрогену, необходимые для изменения функций клеток в ответ на воздействие гормонов. Недостаток эстрогена приводит к смещению баланса тканей в сторону разрушения костей. Кроме того, эстрогены влияют на состояние скелета с помощью цитокинов и локальных факторов роста.
- Старение организма. Важно учитывать не только гормональные изменения в организме во время старения, но и естественные метаболические преобразования. По мере взросления остеобласты получают все меньше питательных веществ, необходимых для выработки костной ткани. На определенном этапе дефицит питания этих клеток приводит к неспособности поддержания баланса разрушения и регенерации кости.
- Недостаток кальция и витамина D в организме. Это важные компоненты, отвечающие за состояние скелета. Недостаточное поступление и всасывание кальция приводит к нарушению баланса между щитовидной железой и паращитовидными железами. В результате усиливается резорбция кости.
Таким образом, причины остеопороза связаны с естественными процессами старения организма и гормональными изменениями.
Факторы риска
Врачам известно огромное количество факторов риска остеопороза, так или иначе связанных с механизмом нарушения костного метаболизма. Это первичные заболевания, особенности образа жизни и наследственность человека. Некоторые формы предрасположенности к болезни напрямую стимулируют механизмы разрушения тканей, в то время как связь отдельных факторов риска с патогенезом необъяснима.
Основные факторы риска:
- Изменение уровня половых гормонов. В первую очередь это уже упомянутое снижение уровня эстрогена после наступления менопаузы, обуславливающее нарушение баланса процессов разрушения и обновления костной ткани. У мужчин происходит постепенное снижение уровня тестостерона с возрастом, приводящее к повышению риска развития остеопороза. Кроме того, лечение рака предстательной железы и карциномы молочной железы также увеличивает риск уменьшения костной массы.
- Патологии других эндокринных органов. Так, избыток гормонов щитовидной железы неблагоприятно влияет на состояние скелета. Гипертиреоз возникает на фоне наследственных факторов и приема определенных лекарств. Повышенная активность паращитовидных желез также обуславливает повышенный риск остеопороза.
- Неправильное питание. Дефицит кальция в организме часто возникает при недостаточном потреблении кисломолочных продуктов. Важную роль играют разнообразные нарушения пищевого поведения, вроде анорексии.
- Заболевания пищеварительной системы, обуславливающие недостаточное всасывание кальция в кишечнике. Обычно речь идет о разных видах воспалительных патологий, вроде гастродуоденита. При этом пациент может употреблять достаточное количество кисломолочных продуктов.
- Бесконтрольное применение лекарственных препаратов. Длительные курсы применения кортикостероидов увеличивают риск разрушения костей. Кроме того, на ткани неблагоприятно влияет постоянное применение лекарств для лечения рефлюксной болезни пищевода, рака и эпилепсии.
- Другие первичные патологии, нарушающие постоянство внутренней среды организма. Это растущие злокачественные опухоли, аутоиммунные недуги, почечная недостаточность, сахарный диабет и миеломная болезнь.
- Малоподвижный образ жизни. Регулярные физические упражнения необходимы для обновления костной ткани и улучшения состояния опорно-двигательного аппарата в целом.
- Вредные привычки. Потребление алкогольных напитков и курение неблагоприятно влияют на метаболизм тканей опорно-двигательного аппарата.
- Возраст и половая принадлежность. Остеопороз чаще возникает у женщин в возрасте от 45 лет.
- Наследственность. Выявление остеопороза у родственников пациента указывает на неблагоприятный семейный анамнез.
Некоторые врачи относят к факторам риска болезни даже вполне естественные признаки, вроде узкой грудной клетки. Учет различных форм предрасположенности к остеопорозу позволяет вовремя проводить профилактические мероприятия.
Патогенез
К главным механизмам развития заболевания ученые относят недостаточное образование костной массы в раннем возрасте, избыточную резорбцию скелета и дефицит регенерации во время перестройки тканей. Взаимодействие этих трех механизмов лежит в основе уменьшения плотности костей у пациентов с остеопорозом. Пусковым механизмом подобных моделей развития скелета могут быть гормональные расстройства, наследственные факторы, болезни внутренних органов и естественные процессы во время старения.
Губчатая часть костей обеспечивает прочность скелета. Именно эта ткань в первую очередь подвергается разрушению на фоне избыточной активации остеокластов. При этом помимо уменьшения плотности губчатых компонентов происходит изменение микроархитектуры костной ткани. Тонкие трабекулы разрушаются с возникновением небольших трещин. Постепенно трещины замещаются еще более хрупкой тканью, не способной поддерживать устойчивость скелета по отношению к физическим нагрузкам.
Симптомы
В большинстве случаев остеопороз не проявляется симптоматически до появления осложнений. Без тщательных обследований пациенты не могут обнаружить дегенерацию костной ткани в организме. Тем не менее, по мере развития недуга возникает деформация опорно-двигательного аппарата. Это может быть изменение осанки или переднезаднее выпячивание грудной клетки.
Дополнительные признаки и симптомы:
- Боли в спине и груди, связанные с разрушением позвонков.
- Уменьшение роста.
- Увеличение физиологических изгибов позвоночника.
- Частые переломы костей при небольших нагрузках.
- Меньшая подвижность скелета.
К сожалению, немногие люди вовремя обращаются к врачу с жалобами на подобные симптомы. Чаще всего патология выявляется на поздних стадиях, когда происходит значительное уменьшение костной массы.
Диагностика
Для прохождения обследования необходимо записаться на прием к ортопеду. Врач расспрашивает пациента о жалобах и изучает анамнестические данные для обнаружения факторов риска болезни. Затем проводится общий осмотр, позволяющий обнаружить характерные осложнения недуга, вроде деформации позвоночника и грудной клетки. Для уточнения диагноза и подбора лечения ортопеду потребуются результаты инструментальных и лабораторных исследований.
Дополнительные методы диагностики:
- Развернутый анализ крови. В процедурном кабинете медсестра производит забор венозной крови и направляет материал в лабораторию. Специалисты оценивают соотношение форменных элементов, печеночные показатели, концентрацию тиреоидных гормонов, уровень кальция и витамина D. Высокая концентрация кальция в крови может быть первым признаком недуга, поскольку разрушение кости приводит к высвобождению минеральных компонентов ткани. Также проводится оценка уровня половых гормонов.
- Оценка плотности костной ткани. Денситометрия является рентгенологическим методом, позволяющим оценить плотность минеральных компонентов в области позвоночника и тазовых костей. По полученным снимкам врачи рассчитывают толщину костей и оценивают полученные коэффициенты в соответствии с возрастной и половой нормой.
- Ультразвуковое обследование – более безопасный метод визуализации, подразумевающий использование высокочастотных звуковых волн. При этом организм пациента не подвергается облучению. УЗИ может быть также использовано для оценки плотности минеральных компонентов.
- Компьютерная томография – наиболее точный метод визуального обследования костей. Во время исследования пациент лежит на столе томографа, а специалист получает необходимые изображения. Разнообразные срезы дают ортопеду возможность оценить состояние костей и обнаружить ранние признаки остеопороза.
Таким образом, диагностика остеопороза основана на применении рентгенографических методов и лабораторных анализов. При необходимости ортопед назначает консультацию эндокринолога, гинеколога или врача другого профиля.
Как лечить?
Метод лечения зависит от выявленной первопричины болезни, степени деформации скелета, возраста и индивидуального анамнеза пациента. Основной задачей является остановка дальнейшей резорбции с активацией процессов восстановления тканей. Для этого ортопеды назначают в первую очередь медикаментозную терапию. При этом очень важно перед подбором медикаментов учитывать уже имеющиеся болезни, поскольку при патологии печени, почек, тромбоэмболии и онкологических заболевания женских половых органов гормоны могут быть противопоказаны.
Основные медикаментозные назначения:
- Лекарственные средства на основе бисфосфонатов. Механизм действия этих препаратов направлен на предотвращение дальнейшего разрушения костей. Применение бисфосфонатов при наличии факторов риска остеопороза позволяет предупредить деформацию скелета и возникновение переломов. К возможным побочным эффектам бисфосфонатов относят тошноту и абдоминальные боли.
- Гормональная терапия на основе эстрогена (селективные модуляторы). Эти препараты позволяют восстановить плотность костной ткани. Женщинам врачи обычно назначают ралоксифен, имитирующий физиологическое влияние эстрогена на скелет. К побочным эффектам таких лекарств относят повышенный риск возникновения опухоли женских половых органов и тромбоза.
- Заместительная терапия тестостероном для мужчин. Препараты позволяют поддерживать высокий уровень мужских гормонов и уменьшать негативные эффекты резорбции костей.
- Деносумаб – препарат на основе человеческих моноклональных антител. Применение такого медикамента позволяет увеличить плотность тканей и уменьшить риск перелома. Деносумаб применяется при остеопорозе и онкологии костей. К побочным эффектам препарата относят снижение активности иммунитета и суставные боли.
- Терипаратид – рекомбинантная белковая форма гормона паращитовидной железы. Подкожные инъекции этого препарата способствуют росту новой костной ткани. К побочным эффектам лекарства относят тошноту и боли в конечностях.
В зависимости от результатов диагностики врач может назначить дополнительное лечение, вроде терапии гипертиреоза. Хирургическое лечение проводят при значительной деформации скелета. Улучшение рациона позволяет поддерживать достаточный уровень кальция и витамина D в организме. Врачи также рекомендуют пациентам с остеопорозом отказаться от курения, алкоголя и избыточных физических нагрузок.
Мы разработали для Вас специальные годовые программы наблюдения за здоровьем.
Услуги каждого пакета ориентированы на поддержание здоровья и профилактику болезней.
Остеопорозом костей чаще всего страдают люди пожилого возраста. По статистике, им болеет 50-85% женщин старше 65 лет и почти 100% лиц в возрасте более 85 лет. Заболевание чаще развивается у людей, ведущих малоподвижный образ жизни. Среди лиц, занятых физическим трудом, его выявляют гораздо реже.
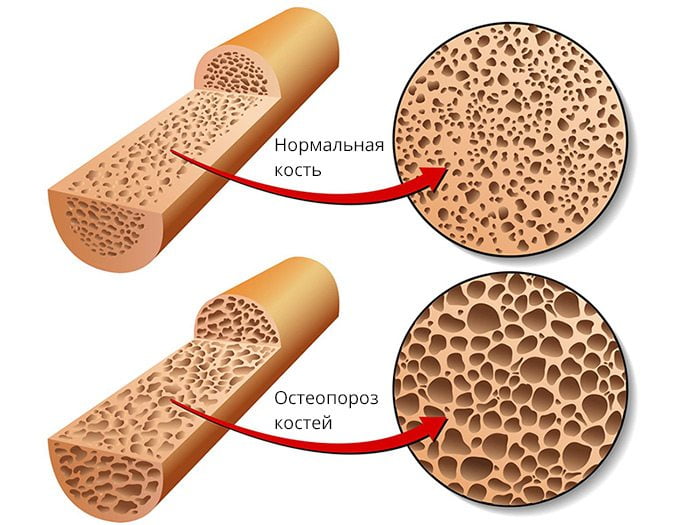
Основная причина остеопороза – это нарушение ремоделирования костной ткани. В норме ее структура поддерживается благодаря согласованной работе остеобластов и остеокластов. Первые отвечают за минерализацию губчатого вещества костей, вторые – за его разрушение. При нормальном соотношении этих клеток у человека происходит полноценное обновление костной ткани. При повышении активности остеокластов кости начинают быстро терять минеральную плотность (МПК).
В определенных условиях один остеокласт способен разрушить количество костной ткани, синтезированное 100 остеобластов. Для реминерализации лакун, сформированных остеокластами за 10 дней, остеобластам потребуется 2,5-3 месяца.
Механизм развития остеопороза
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Кости нашего тела сформированы двумя типами костной ткани: компактной и губчатой. Первая состоит из параллельно расположенных пластинок и имеет однородную структуру. Она очень крепкая и покрывает кости снаружи.
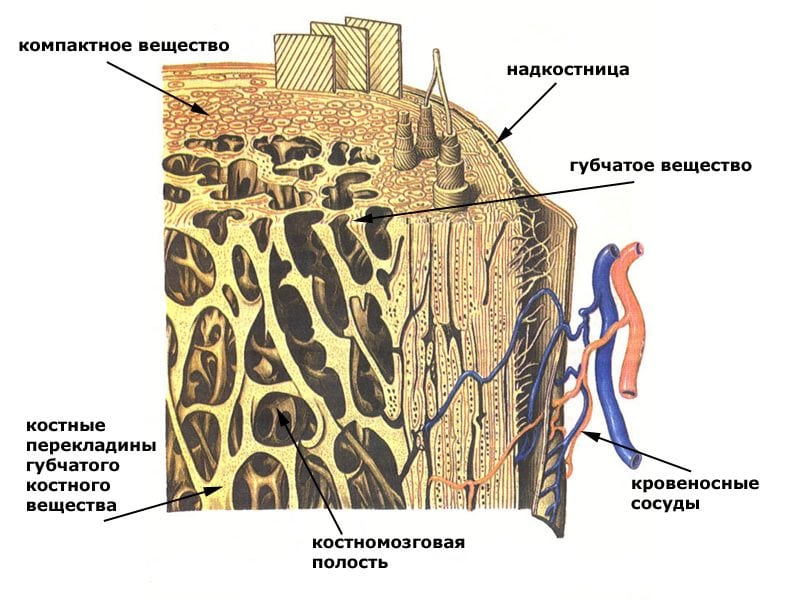
Компактный слой намного толще в средних частях длинных трубчатых костей (бедренная, плечевая, больше- и малоберцовая, лучевая, локтевая). Этим объясняется низкая частота остеопоротических переломов в области их диафизов.
Головки крупных, все плоские и короткие кости покрыты очень тонким слоем компактного вещества, под которым находится много губчатой ткани. Последняя состоит из пластинок, расположенных под углом друг к другу, имеет пористую структуру. Именно она с особой легкостью теряет МПК.
При остеопорозе костные пластинки становятся тоньше или даже гибнут. В результате слой компактного вещества истончается, а губчатое вещество разжижается и теряет плотность. Кости становятся очень хрупкими, из-за чего с легкостью ломаются.
Виды остеопороза
Врачи относят остеопороз к мультифакториальным заболеваниям. Это значит, что патология развивается под действием множества провоцирующих факторов. Медикам удалось выявить основные причины, вызывающие прогрессирующее снижение плотности костной ткани.
Виды остеопороза в зависимости от механизма развития:
Болезнь может развиваться из-за одновременного ускорения резорбции костной ткани и нехватки минералов в организме. С возрастом и в период менопаузы резорбтивные процессы заметно ускоряются.
Лица старше 50 лет в год теряют 0,5-1% костной ткани. У женщин в первый год после менопаузы потеря составляет 10%, а дальнейшем – 2-5%.
Возникает вследствие естественного старения организма. Развитию патологии способствует низкая двигательная активность людей в пожилом возрасте. Ранее считалось, что к старческому остеопорозу приводит декальцинация костей. Однако в ходе научных исследований выяснилось, что заболевание развивается из-за остеокластической резорбции, вызванной гиподинамией. У человека истончаются трабекулы и кортикальный слой, а костная ткань замещается жировой.
Все кости человеческого скелета нуждаются в постоянной нагрузке. Она необходима для поддержания их нормальной структуры и предупреждения костной резорбции.
Развивается на фоне гормональной перестройки, возникающей у женщин в период климакса. Она приводит к повышенной потере кальция организмом и сбоям в ремоделировании костной ткани. Все это ведет к развитию остеопороза и патологическим переломам в будущем.
Им страдают люди, вынужденные длительное время принимать стероидные гормоны. Кортикостероиды угнетают образование костной ткани путем нарушения дифференциации остеобластов, негативно влияют на кости многими другими путями.
Основные механизмы действия стероидов:
- угнетение функциональной активности остеобластов и стимуляция их апоптоза;
- повышение активности остеокластов;
- торможение абсорбции кальция в кишечнике, стимуляция его выведения с мочой;
- влияние на уровни гормонов, регулирующих ремоделирование костей (кальцитонин, паратгормон);
- формирование мелких участков асептического некроза в костях.
В ряде случаев лечение кортикостероидами не выступает первопричиной остеопороза. Патология нередко развивается на фоне заболеваний, требующих назначения стероидов (коллагенозы, бронхиальная астма, болезнь Крона и т. д.). Прием лекарств в этом случае лишь дополнительно способствует разрушению костей.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
У людей, злоупотребляющих алкоголем, нарушается физиологическая регенерация и МПК. Причина – усиленное выведение кальция, нарушение обмена витамина D. У многих больных выявляют повышение уровня интерлейкина-6 и антител к собственным тканям. Эти вещества повышают функциональную активность остеокластов, запускают процессы активной резорбции.
Симптомы заболевания

Вначале болезнь проявляется только повышенной утомляемостью и снижением работоспособности. Люди не обращают внимание на эти симптомы или не придают им значения. На начальных стадиях боли при остеопорозе возникают у небольшого количества больных. Они неспецифические, из-за чего их можно спутать с проявлениями артроза, остеохондроза или других заболеваний скелета.
Первым признаком болезни нередко бывает острый болевой синдром, связанный с переломом позвонка или длинной трубчатой кости.
Особенности болей в костях при остеопорозе:
- обычно локализуются в области поясницы и между лопатками;
- имеют эпизодический характер, возникают после поднятия тяжестей или неловких движений;
- усиливаются после длительной ходьбы, тяжелой работы или пребывания в вынужденном положении;
- могут локализоваться по ходу длинных трубчатых костей, в области суставов и мягких тканей;
- способны реагировать на изменение погоды, массаж, переутомление и даже негативные эмоции.
Ярко выраженный болевой синдром обычно появляется у людей, страдающих остеопорозом более 5-10 лет. Вместе с ним у больных возникает выраженная деформация позвоночника. На поздних стадиях усиление грудного кифоза и поясничного лордоза можно заметить даже невооруженным взглядом.
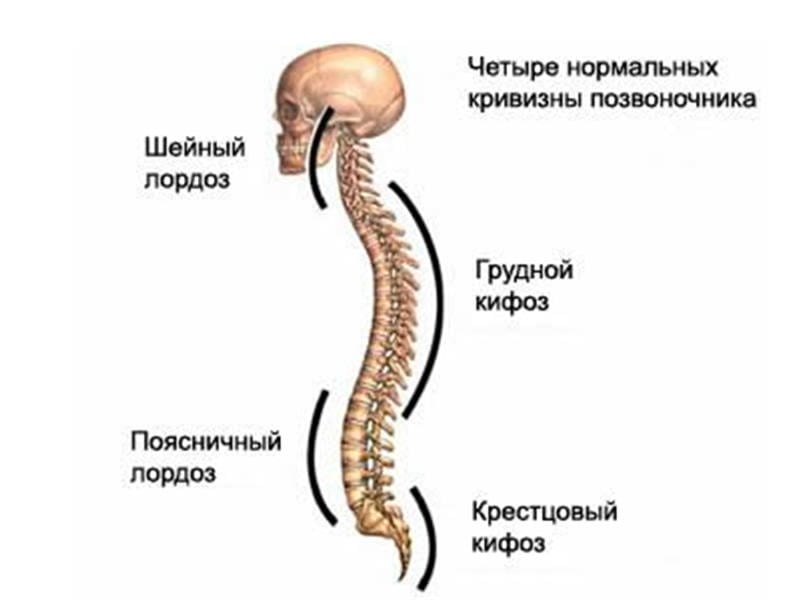
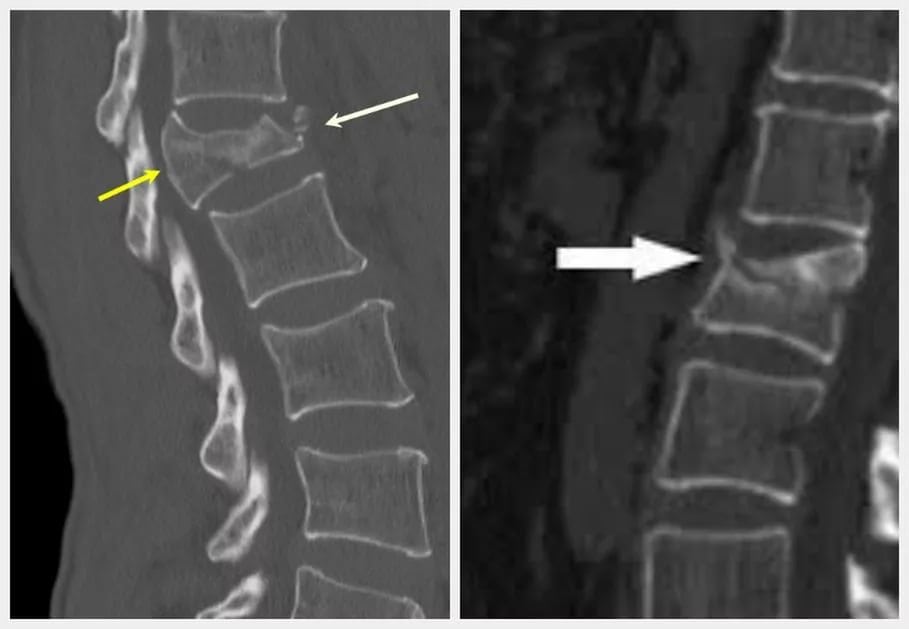
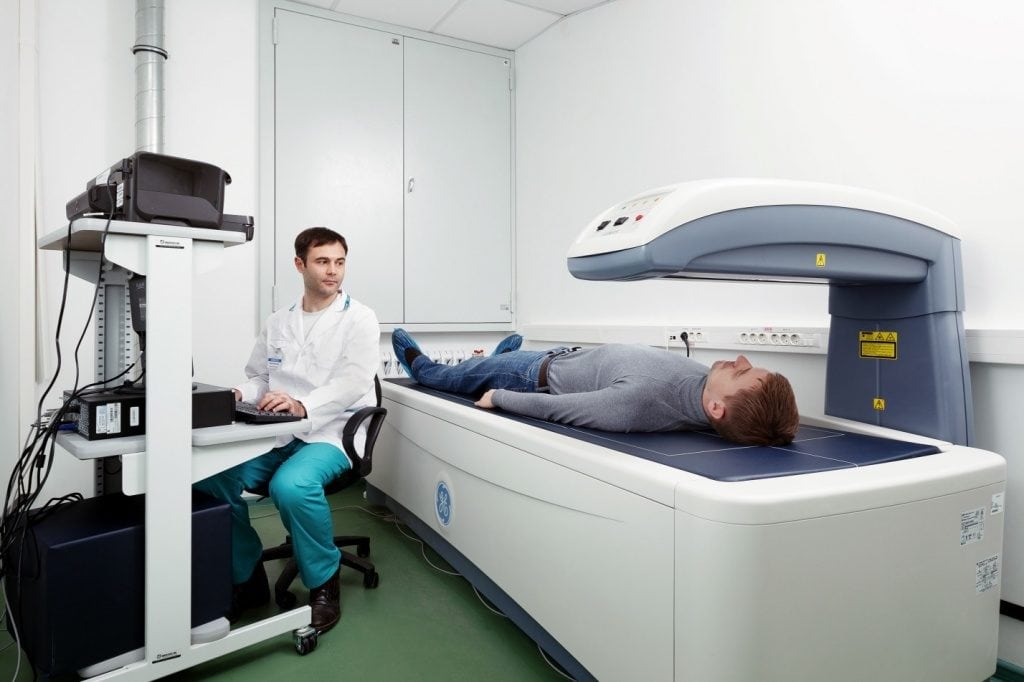
Как проверить состояние костей на остеопороз
Для диагностики заболевания необходимо измерение минеральной плотности костной ткани. В медицине это исследование называют денситометрией. Его могут проводить с помощью ультразвука, рентгенографии или компьютерной томографии. Исследование выполняют в амбулаторных условиях, а вся процедура занимает 10-20 минут. В среднем денситометрия стоит около 4000 рублей.
На поздних стадиях остеопороз диагностируется с помощью обычной рентгенографии. Опытный ортопед может легко обнаружить характерные для болезни изменения на рентгенограммах. К сожалению, такое обследование малоинформативно при начальных изменениях в костях.
Лицам старше 50 лет врачи советуют проверять кости на остеопороз хотя бы 1 раз в два года. Это поможет оценить динамику изменения МПК и вовремя диагностировать заболевание.
Факторы риска остеопоротических переломов
Прочность костной ткани – это главный показатель, предопределяющий появление переломов. Риск напрямую зависит от МПК в области позвоночника и шейки бедра. Чем ниже минеральная плотность, тем меньшей травмирующей силы достаточно для нарушения целостности кости.
Основные факторы риска:
- Костные. К ним относятся уменьшение МПК, снижение костной массы, нарушение сцепленности трабекул и наличие микротравматических повреждений.
- Внекостные. Склонность к падениям, вызванная возрастной дискоординацией, проблемами со зрением, заболеваниями сердечно-сосудистой или опорно-двигательной системы.
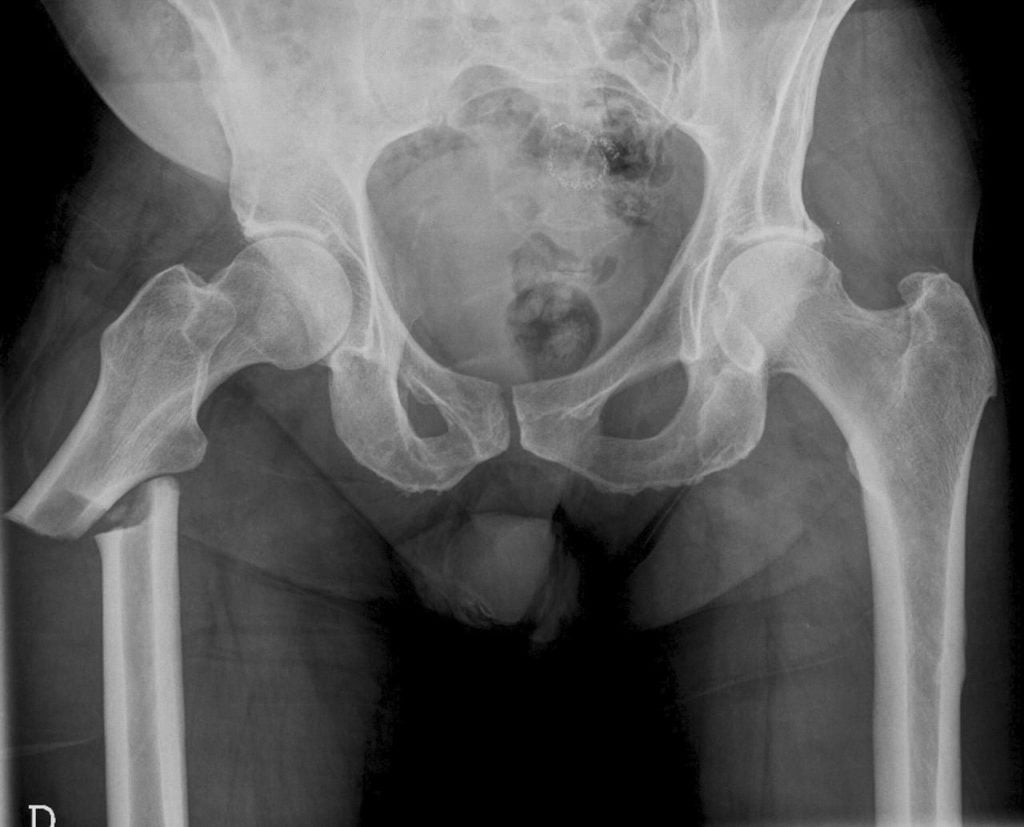
У пожилых людей падения с высоты роста в 87% случаев приводят к переломам проксимального отдела бедра. Также бытовые травмы могут вызывать повреждения позвонков, дистальной трети предплечья и пятки.
Раннее выявление снижения МПК позволяет своевременно начать профилактику остеопороза. Регулярный прием нужных лекарств помогает замедлить развитие остеопороза и избежать многих неприятностей.
Препараты для лечения остеопороза
Лечения заболевания включает патогенетическую и симптоматическую терапию. Первая направлена на повышение МПК и профилактику переломов, вторая – на устранение болевого синдрома, улучшение самочувствие больного. Патогенетическое лечение наиболее эффективно при остеопорозе 1-2 степени.
Немедикаментозные методы лечения
Специалисты советуют обязательно включать в схему терапии физические упражнения и ходьбу. Они улучшают гибкость позвоночника и координацию движений, повышают мышечную силу и выносливость. Доказано, что регулярные силовые нагрузки облегчают боль в спине, уменьшают потребность в анальгетиках. А улучшение координации помогает предупредить спонтанные падения и избежать переломов.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Читайте также:


