Остеопороз с высоким риском переломов
Виды травм
Минимальная травма – падение с высоты собственного роста на ту же поверхность или еще меньшая травма.
Низкотравматический (низкоэнергетический) или остеопоротический перелом – перелом кости, произошедший при минимальной травме, в подавляющем большинстве случаев резвившихся вследствие остеопороза.
Некоторые эксперты используют термин патологический перелом – перелом вследствие заболевания, а не травматического воздействия.
Остеопороз – данные заболевания
В России среди лиц в возрасте 50 лет и старше остеопороз выявляется у 34 % женщин и у 27% мужчин. Частота остеопороза увеличивается с возрастом. По данным Всемирной Организации Здравоохранения ( ВОЗ) остеопорозом страдают около 14 млн человек и еще 20 млн имеют снижение минеральной плотности костной ткани (МПК), соответствующее остеопении.
Социальная значимость остеопороза определяется его последствиями – переломами тел позвонков и костей периферического скелета, приводящими к большим материальным затратам на лечение и обуславливающий высокий уровень нетрудоспособности, включая инвалидность и смертность.
Классификация остеопороза
По классификации остеопороз может быть первичным и вторичным.
Первичный остеопороз развивается как самостоятельное заболевание, без выявления других причин снижения прочности костей и встречается чаще всего.
Вторичный остеопороз развивается вследствие различных заболеваний или приема определенных лекарственных средств (т.е. для развития остеопороза имеется конкретная причина). Чаще всего к вторичному остеопорозу приводят следующие заболевания:
- нарушение питания – низкое потребление кальция, дефицит витамина Д;
- эндокринные нарушения – сахарный диабет, гипогонадизм, акромегалия, гиперкортицизм, гиперпаратиреоз, тиреотоксикоз;
- заболевания желудочно-кишечного тракта – синдром мальаббсорбции, заболевания поджелудочной железы и печени (панкреатит, цирроз), воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит);
- ревматологические и аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка);
- неврологические заболевания (эпилепсия, болезнь Паркинсона, мышечная дистрофия, нарушение мозгового кровообращения), а так же:
- СПИТД/ВИЧ,
- амилоидоз,
![]()
- хроническая обструктивная болезнь легких,
- алкоголизм,
- сердечная и почечная недостаточность,
- саркоидоз.
Лекарственные средства, влияющие на плотность костной ткани приводящие к развитию остеопороза:
- антицидные стредства,
- антикоагулянты (гепарин),
- антиконвульсанты ,
- противоопухолевые препараты,
- барбитураты,
- глюкокортикоиды,
- метотрексат,
- ингибиторы протонной помпы,
- тамоксифен и др.
Факторы, влияющие на плотность костной ткани и увеличивающие риск остеопороза (факторы риска):
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Наследственная предрасположенность.
- Предшествующие переломы в анамнезе.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
Как заподозрить остеопороз
Жалобы:

Если у Вас есть факторы риска, а так же какие-нибудь из вышеперечисленный жалоб и симптомов – рекомендовано немедленное обращение к врачу для дальнейшего обследования с целью исключения остеопороза.
Лечащим врачом будет назначено необходимое обследование, включающее в себя лабораторные исследования (крови и мочи), а так же инструментальные исследования (рентгеновская денситометрия костей , рентгенография (малоинформативен, в настоящее время не используется для постановки диагноза остеопороз), сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине), биопсия кости (при нетипичных случаях остеопороза), МРТ (диагностика переломов, отека костного мозга).
По результатам обследования, при выявлении снижении плотности костной ткани (остеопения или остеопороз) лечащим врачом будет назначено соответствующее лечение.
Профилактика остеопороза
Остеопороз – это то заболевание, развитие которого мы может предупредить самостоятельно и заниматься профилактикой необходимо на протяжении всей жизни.
Что же входит в профилактику остеопороза:
Для того чтобы снизить риск падений необходимо (особенно это важно для людей пожилого возраста):
Находясь на улице:
В домашних условиях:
- все ковры или коврики должны иметь не скользкое основание, или прикреплены к полу
- дома лучше ходить в не скользящих тапочках
- поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение, так же свободные провода, шнуры за которые можно зацепиться (их необходимо убрать)
- положите резиновый коврик на кухне рядом с плитой и раковиной
- освещение в помещение должно быть хорошим. Прорезиненный коврик в душевой также необходим.
Резиновые подстилки на присосках в ванной помогут предотвратить падение. Полы в душевой должны быть сухими.
все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение.
Обсудите с врачом замену их на более безопасные аналоги.
регулярно наблюдайтесь у офтальмолога, если есть проблемы со зрением, используйте очки/линзы.
При остеопорозе используются три вида упражнений: аэробные, силовые и на тренировку равновесия, а также их различные комбинации:
- аэробика для укрепления мышцы ног – подъем по лестнице, танцы, ходьба;
- силовой тренинг, позволяющий укрепить спину, а также висение на турнике;
- плавание и водная гимнастика, которые благоприятно воздействуют на все группы мышц;
- упражнения для гибкости – йога, растяжка.
В идеальном варианте недельная физическая активность непременно должна включать попеременно упражнения из всех вышеупомянутых 4-х групп. Самое важное при любой физической активности— регулярность. Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
Необходимо придерживаться следующих правил:
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль,
уменьшите физическое усилие, или амплитуду движения; - Постепенное увеличение нагрузки (первые занятия должны включать в себя минимальное количество
упражнений); - Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество
подходов по возможности; - Постепенное увеличение нагрузки (первые занятия должны включать в себя минимальное количество
упражнений); - Результаты становятся ощутимы со временем, а не сразу;
- Дышите равномерно, не задерживая дыхание;
- Нельзя выполнять упражнения с приседаниями, бегом или прыжками (возрастает риск получения травм);
- Тяжелые предметы во время гимнастики использовать запрещено (искусственные утяжелители со слишком большой массой);
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену;
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви;
- При выполнении упражнений учитывается психологический фактор (пациент должен настроиться на выздоровление).
1. Одна нога к груди. В положении лежа на спине подтянуть согнутую в колене ногу к груди. Вторая нога вытянута параллельно полу. Держать 5-10 секунд. Поменять ногу. Повторить от 2 до 10 раз.
2. Растяжение спины. Исходное положение — сидя на коленях. Наклонять грудную клетку к полу с вытянутыми руками как можно ниже. Держать 5-10 секунд. Повтор 2-10 раз.
3. Лежа на животе, руки согнуты в локтях, параллельно полу. Напрячь туловище. Немного поднять руки и верхнюю часть туловища. Перемещать корпус медленно направо и налево, затем расслабиться. Повтор 2-10 раз
4. Лежа на спине. Ноги согнуты в коленях. Стопы на ширине плеч. Медленно поднять бедра и таз. Напрячь мышцы живота и ягодиц. Повтор 5-10 раз.
5. Лежа на спине, выпрямите ноги, поясницей прижмитесь к полу. Одну ногу поднимите на 10-15 см от пола, носок тяните на себя. Удерживайте 10-15 секунд. 2-5 повторов каждой ногой.
6. Лежа на спине, выпрямите ноги, поясницей прижмитесь к полу. Одну ногу поднимите на 10-15 см от пола, носок тяните на себя. Удерживайте 10-15 секунд. 2-5 повторов каждой ногой.
7. Встаньте правым боком к спинке стула. Правая рука — на спинке стула. Левая рука вытянута вперед, левая нога отведена назад на носок. Выполняйте махи расслабленной ногой. Повторите 3-8 раз. То же – другим боком.
8. Лежа на спине, притяните колени к животу, прижмите, обхватите руками. Держать 10-15 секунд. Отдохните 10 секунд. Повторы 2-5 раз.
Действия, вызывающие осложнения при остеопорозе

Диета при остеопорозе позвоночника
Рацион питания должен включать продукты, обеспечивающие норму суточного поступления кальция в организм человека с учетом его возраста, пола и состояния костного аппарата. Средняя потребность в кальции варьирует в пределах 800-1100 мг/сутки, при этом, для женщин в период постменопаузы (не получающие эстрогены) и людей пожилого возраста (после 65 лет) потребность возрастает до 1500 мг/сутки.
- Обязательное включение в рацион продуктов, богатыми витаминами D (около 600 МЕ /сутки), A, группы B, K, C, фолиевой кислотой и микроэлементами (цинк, магний, медь).
- В рационе важно соблюдать количество содержания животного белка. При избыточном их содержании (более 100-150 г) нарушаются процессы всасыванию кальция, поскольку в кишечнике активизируются процессы брожения.
- Достаточного употребления свободной жидкости (1,5-2,0 л в сутки).
- Вид кулинарной обработки продуктов не столь важен, однако, не менее 50 % суточного объема овощей/фруктов рекомендуется употреблять свежими или в виде фреш-соков.
- Режим питания — дробный (4-5 раз в сутки).
- Исключение из рациона алкоголь содержащих напитков и минимизация употребления поваренной соли.
К продуктам, содержащим большое количество кальция относятся:
- молочная продукция, при этом, предпочтительно употреблять кисломолочные продукты с низким содержанием жира (кефир 1%, йогурт, ряженка, нежирная сметана, сыры без консервантов, творог 0,5%) поскольку жиры замедляют процесс усвоения кальция;
- хлеб (ржаной/пшеничный и грубого помола);
- рыба белая (сардина, тунец, судак, форель) и морепродукты (креветки, мидии, кальмары, осьминоги);
- мясо: нежирная свинина, телятина, курица отварная;
- овощи, фрукты и зелень как в свежем, так и обработанном виде (перец, морковь, капуста брокколи, цуккини, фасоль,
![]()
кабачки, оливки, зеленый горошек, тыква, абрикосы, апельсины, финики, зеленый салат, петрушка, укроп), семена, орехи и ягоды (фисташки, кунжут, курага, орехи лесные и грецкие, мак, малина, миндаль).
Правильное питание обеспечивается и за счет включения в рацион питания:
- Продуктов, содержащих витамин D: яичные желтки, икра рыб, жирные виды морской рыбы (палтус, лосось, тунец), масло сливочное.
- Продуктов с высоким содержанием магния: все виды орехов, бананы, морская капуста, телятина, зерновые крупы, зеленые листовые овощи, бобовые, овсянка, гречневая крупа.
- Цинксодержащих продуктов: сельдь, пшено, овес, сельдерей (корень и листья), семена тыквы и подсолнуха, морепродукты, бобовые культуры.
- Продуктов с высоким содержанием витаминов А, В, С и К: цитрусовые (апельсины, грейпфруты, лимоны), перец салатный, черная смородина, ежевика, шиповник, гречка, капуста, бананы, морковь, овес, бобовые, растительные масла.
- Следует минимизировать употребление продуктов с содержанием насыщенных жирных кислот – это связано с тем, что подобная пища снижает усвоение кальция. Поэтому по возможности стоит отказаться от маргарина, майонеза, бараньего и говяжьего жира.
- Нужно исключить из рациона кофеин, поскольку этот элемент стимулирует выведение кальция из организма. Поэтому лучше отказаться от крепкого чая, кофе, какао, шоколада.
- Следует исключить алкогольные напитки и ограничить употребление мочегонных препаратов – подобные вещества стимулируют выведение кальция с мочой.
- Рекомендуется исключить из рациона сладкие газированные напитки.
- Стоит ограничить употребление мясных продуктов. Дело в том, что в них присутствует фосфор – он может формировать в кишечнике соединения с кальцием, которые не усваиваются организмом.
Лечение остеопороза
Лечение остеопороза всегда проводится под контролем и назначением врача!
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление.
Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию. Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением. Одна группа препаратов для лечения остеопороза – антирезорбтивные средства.
Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности. Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы. Но, в любом случае, дозировка и режим дозирования витамина Д для каждого человека индивидуальны, и это должен подобрать врач-эндокринолог (ревматолог).
Так же в обязательном порядке пациентами назначают препараты кальция на длительной основе с целью поддержания необходимого уровня кальция в крови, с целью профилактики и минимизации костных потерь, а так же повышения эффективности лечения.
Лечение для каждого человека индивидуально, зависит от тяжести остеопороза, сопутствующих заболеваний и многих других факторов. Поэтому такие препараты должны назначаться только врачом.
С целью контроля лечения и оценки его эффективности, лечащим врачом будет рекомендовано проведение определенных лабораторных тестов, а так же один раз необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение.
Успех лечения остеопороза — в регулярности и длительности лечения и профилактики!
Кто в наибольшей степени подвержен риску заболевания остеопорозом? Какое обследование должен провести врач общей практики? Можно ли снизить риск переломов? Веками вдовий горб считался свидетельством того, что жизнь женщины подходит к концу.
Веками вдовий горб считался свидетельством того, что жизнь женщины подходит к концу. Сегодня же мы не только знаем о заболеваемости и смертности, связанных с остеопорозом, но и владеем целым рядом мер, позволяющих проводить профилактику и лечение этого состояния.
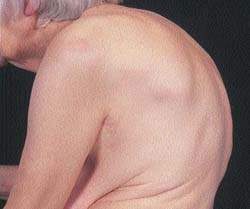 |
| Рисунок 1. Выраженный кифоз в разгаре остеопороза. Эстрогены ингибируют резорбцию кальция, поэтому потеря массы костей выражена у женщин после наступления менопаузы |
В детстве масса костей нарастает, достигая наивысшего значения к 25-летнему возрасту; максимальная масса определяется наследственными факторами. Затем, до 35-40 лет, костная масса остается стабильной, после чего начинает снижаться. У женщин скорость ее уменьшения возрастает с наступлением менопаузы.
Потеря минерального вещества кости сопровождается изнашиванием с возрастом белкового и других матриксных компонентов кости. Такая потеря массы костей и разрушение микроархитектоники костной ткани приводят к увеличению хрупкости кости и повышают риск переломов [1].
Рост заболеваемости остеопорозом с возрастом показан на рис. 3. Каждая третья женщина и каждый двенадцатый мужчина в течение жизни подвергаются перелому, обусловленному остеопорозом.
- Каковы же причины остеопороза?
С возрастом и у мужчин и у женщин уменьшается всасывание кальция в кишечнике, что дополняется снижением уровня витамина Д вследствие его недостаточного поступления с пищей и кратковременного пребывания на солнце. Эта недостаточность ведет к повышенной секреции паратгормона и выводу кальция из костей.
 |
| Рисунок 2. Тяжелое расслоение позвонков и остеопения |
Снижение нагрузки также способствует потере костной ткани.
Резорбции кальция из костей препятствуют эстрогены, однако у женщин с наступлением менопаузы их выработка существенно снижается, поэтому потеря костной массы усиливается.
К развитию остеопороза приводит множество заболеваний, среди которых отметим длительную пременопаузальную аменорею, овариоэктомию, раннюю менопаузу, гиперпаратиреоз, гипертиреоз, синдром мальабсорбции, хронические заболевания печени и почек, длительную иммобилизацию и прием стероидов. Группы повышенного риска [2] перечислены в табл. 1.
Массу кости в шейке бедра и поясничном позвонке измеряют методом двойной энергетической рентгенографической абсорбциометрии (ДЭРА). По данным ДЭРА, снижение массы кости более чем на 2,5 стандартных отклонения от наивысшего ее значения свидетельствует об остеопорозе, а значение массы между 1 и 2,5 отклонениями ниже наивысшего ее значения определяется как остеопения [3]. Поскольку ДЭРА доступна не во всех районах Великобритании, часто не представляется возможным провести это исследование у привязанного к дому старика.
Клинические проявления остеопороза в разгар болезни сводятся к выраженному кифозу и характеризуются уменьшением роста, провисанием живота, связанным с тем, что нижние ребра накрывают гребни подвздошных костей.
Большинство пациентов, перенесших минимальный травматический перелом бедренной кости или позвонков (при отсутствии других причин), также страдают от остеопороза, и в этих случаях целесообразно начать прием кальция даже при невозможности выполнить ДЭРА, особенно если пациент относится к группе риска (табл. 1).
За исключением ДЭРА, не существует никаких других экстенсивных методов исследования, но следует выполнить еще несколько простых скрининговых проб для исключения сопутствующих заболеваний.
Результаты определения уровня гемоглобина, СОЭ или вязкости крови, содержания кальция, фосфатов и щелочной фосфотазы, мочевины и электролитов, ТТГ, функциональных печеночных проб и белков крови должны выявить гиперпаратиреоз, остеомаляцию, гипертиреоз, хронические заболевания печени или почек и миелому.
- Профилактика
Некоторые профилактические мероприятия подходят всем без исключения. В идеале профилактика должна начинаться в раннем детстве и включать адекватное поступление в организм кальция с витамином D и регулярные упражнения для оптимизации максимальной костной массы.
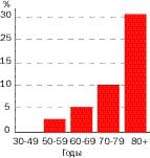 |
| Рисунок 3. Растущая с возрастом заболеваемость остеопорозом у женщин |
Следовательно, регулярные физические упражнения и адекватное количество кальция и витамина D помогут сохранить кости. Недавно Отдел здравоохранения выпустил руководство [2], рекомендующее ежедневный прием по меньшей мере 700 мг кальция взрослым в сочетании с 400 МЕ витамина D в течение всей жизни, а Национальное общество по остеопорозу предлагает как минимум 1000 мг кальция в день.
Очень важно убедиться, что пожилой пациент получает необходимое количество кальция, так как у большинства пожилых людей питание недостаточное. На практике гораздо легче уговорить пациента принимать кальций с витамином D, чем пытаться изменить диету.
Следует поощрять регулярные физические нагрузки, но в действительности нелегко изменить сидячий образ жизни, закрепленный годами бездеятельности. Наиболее легко выполнимой формой активности являются пешие прогулки, а некоторые пациенты начинают заниматься танцами, специальными упражнениями или водной аэробикой.
Иногда утрата близкого человека может послужить стимулом для более активной жизни, что помогает лечебному процессу. Пока непонятно, насколько интенсивной должна быть физическая активность для поддержания костной системы. Курение и избыточное потребление алкоголя, бесспорно, увеличивают риск остеопороза, в чем необходимо убедить пациента.
Нужно попытаться определить группу пациентов повышенного риска до того, как случится первый перелом; во многих случаях этому способствует компьютерное ведение записей
По возможности следует проводить скрининг пациентов группы повышенного риска с помощью ДЭРА; при обнаружении остеопороза или остеопении назначается дополнительная терапия.
Заместительная гормональная терапия (ЗГТ) предотвращает остеопороз; по некоторым данным, пятилетний прием заместительных препаратов снижает частоту переломов на 25-50%, а десятилетний — на 50-75%.
К сожалению, потеря костной массы возобновляется с прекращением лечения и все благоприятное воздействие терапии на кости быстро утрачивается, к тому же в настоящее время немногие женщины охотно принимают ЗГТ без определенных целей.
Согласно последним данным, бисфосфонаты, назначенные сразу по наступлении менопаузы, также предотвращают потерю массы костей и могут составить альтернативный способ профилактики.
- Лечение остеопороза у пожилых людей
Важно, чтобы лечение получали пациенты группы повышенного риска переломов, а именно те, у которых остеопороз подтвержден ДЭРА, или в анамнезе имелись минимальные травматические переломы бедра или позвонков (при отсутствии других медицинских объяснений), или принимающие ежедневно не менее 7,5 мг преднизолона в течение полугода. Каждая шестая женщина подвержена риску перелома бедренной кости и позвонков в течение жизни, и, следовательно, большинство пожилых женщин должны удовлетворять данным критериям.
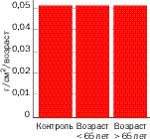 |
| Рисунок 4. Увеличение минеральной плотности кости у женщин моложе и старше 65 лет, леченных эстрогенами |
Однажды начатая, терапия продолжается пожизненно, за исключением случаев отмены стероидов и нормализации костной плотности.
Следует убеждать пациентов в целях профилактики регулярно заниматься упражнениями, включающими поднятие тяжестей, принимать кальций с витамином D, бросать курить и неумеренно употреблять алкоголь. Кальций и витамин D замедляют скорость разрушения костей, и имеются данные о снижении под их влиянием частоты переломов в старости [5]. Можно назначить добавку, содержащую 500 мг кальция и 400 МЕ витамина Е ежедневно, но такого количества недостаточно для лечения установленного остеопороза.
ЗГТ столь же эффективна в старости, сколь и сразу после менопаузы (рис. 4), но в старшем возрасте женщины чаще отказываются от нее.
Главная причина тому — страх возобновления цикла, однако риск кровотечения существенно снижен при приеме новых комбинированных эстрогенгестогенных препаратов с гонадомиметиком тиболоном, наиболее подходящих для женщин пожилого возраста.
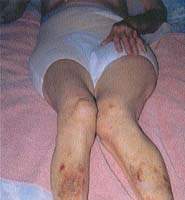 |
| Рисунок 5. Перелом бедра. Риск перелома может быть снижен за счет обеспечения безопасности в доме |
Аргументом в пользу ЗГТ может служить снижение наполовину смертности от сердечно-сосудистых заболеваний и уменьшение вероятности развития болезни Альцгеймера, но если пожилая женщина не соглашается на ЗГТ, переубедить ее невозможно.
Незначительное увеличение риска развития рака молочной железы и матки и венозной тромбоэмболии исключают назначение ЗГТ женщинам, в анамнезе которых есть упоминания об этих заболеваниях.
Недавно для профилактики переломов позвонков лицензирован ралоксифен — селективный модулятор эстрогеновых рецепторов (СМЭР), увеличивающий массу костей [7].
Вероятно, такое лечение снижает риск развития рака молочной железы, изредка вызывает влагалищные кровотечения, но, к сожалению, при этом сохраняется риск венозной тромбоэмболии, как и при ЗГТ. Если будет доказано, что он снижает частоту переломов у женщин с остеопорозом, то это будет прекрасное лекарственное средство, подходящее для пожилых.
Алендронат натрия и этидронат лицензированы для лечения остеопороза и зачастую более приемлемы для пожилых женщин, чем ЗГТ. Они увеличивают массу кости и снижают частоту переломов позвонков, а в случае алендроната — также бедра и кисти [8]. Добавка кальция, применяемая при этом, не пользуется популярностью, поэтому имеет смысл заменить ее альтернативным препаратом кальция, выбор которых достаточно велик.
Изредка алендронат вызывает неприятные расстройства пищеварения, иногда появляются сообщения о язвенных поражениях пищевода. Важно, чтобы пациент аккуратно следовал рекомендациям производителя и принимал препарат каждое утро по крайней мере за 30 минут до еды, запивая стаканом воды, и не ложился вновь в постель до завтрака. К сожалению, некоторые женщины не в состоянии соблюдать этот режим и, таким образом препятствуют лечению.
ЗГТ и бисфосфонаты составляют ось лечения пожилых женщин с остеопорозом, но некоторые женщины не могут или не хотят принимать гормональные препараты или не переносят бисфосфонаты. Среди других возможностей назовем кальцитриол или кальцитонин. Кальцитриол время от времени вызывает гиперкальциемию, поэтому при его приеме необходим мониторинг содержания кальция в сыворотке. Кальцитонин в настоящее время доступен только в инъекционной форме, пациентам это неудобно, кроме того, лечение часто связано с неприятными побочными эффектами, такими как тошнота и приливы.
В прошлом использовали анаболические стероиды и флюорид, но результат от их приема весьма умеренный, а действие ограничивается побочными эффектами, поэтому их не рекомендуется применять. В специализированных отделениях изучаются и другие различные агенты.
-
Переломы: предотвращение и лечение
Риск перелома в будущем возрастает в пять раз у тех пациентов, у которых уже были минимальные травматические переломы. Но этой опасности можно избежать, если принимать профилактические меры и проводить лечение низкой костной массы, как описано выше. Риск перелома у данного пациента зависит не только от массы костей и силы удара, но и от риска падения.
тот риск определяется целым рядом факторов (табл. 2), которые в общем можно разделить на связанные с нарушением нейромышечной функции и ятрогенные факторы, такие как применение снотворных и психотропных средств [2].
Важно пересмотреть необходимость регулярного использования таких препаратов и избавиться от уже ненужных. Нейромышечную функцию помогают восстановить регулярные физические нагрузки, а в некоторых случаях помогает физиотерапия.
Хорошо известно, что большинство несчастных случаев происходит дома, где пожилой человек проводит основную часть времени. Дома опасности подстерегают пожилого человека буквально на каждом шагу, например, плохое освещение, потертые ковры, провисшие электрические провода. Изо всех сил надо стараться убедить пациентов и их родных (что обычно эффективнее) сделать жилище более безопасным.
Пациенты из группы повышенного риска, такие как немощные старики с переломами в анамнезе, могут носить бедренные протекторы, снижающие риск переломов при регулярном использовании. К сожалению, пациенты не всегда соглашаются их носить, и в моменты наивысшего риска, например, когда пациент ночью выбирается из постели и отправляется в ванную, протектора, как правило, не оказывается на месте.
Пациентам с переломом позвонков подбирают подходящий анальгетик, при этом стараясь избежать избыточного седативного эффекта, чтобы не увеличивать риск падений.
Боль вообще может представлять значительную проблему у таких пациентов, но использование кальцитонина в ежедневной дозе 100 МЕ в течение 3-8 недель может принести значительное облегчение.
Приветствуется ранняя мобилизация, чтобы уменьшить потерю костной массы и поддержать нейромышечные функции.
Кого следует направлять в госпиталь? В некоторой степени это зависит от местных возможностей. Имеет смысл направить к специалисту пациентов с непереносимостью ЗГТ и бисфосфонатов, а также тех, у кого заметно уменьшается рост, прогрессирует кифоз, а также хрупкость костей и увеличивается частота переломов, несмотря на лечение.
Больные со вторичным остеопорозом, обусловленным другими заболеваниями, иногда нуждаются в направлении к соответствующему специалисту.
Физиотерапия и/или трудовая терапия также может быть полезна для улучшения нейромышечной функции и снижения риска падений. Недавнее рандомизированное исследование людей, прошедших такую терапию вследствие падения, показало, что после ее приема существенно снизился риск последующих падений.
Литература
1. NIH consensus development conference. Diagnosis, prophylaxis and treatmen of osteoporosis // Am. J. Med. 1993; 94: 646-650.
2. Quick reference primary care guide on the prevention and treatment of osteoporosis // Department of Health, June 1998.
3. Kanis J. A., Melton L. J., Christiansen C., Johnston C. C., Khaltaev N. The diagnosis of osteoporosis // J. Bone Min. Res. 1994; 8: 1137-1141.
4. Hosking D., Chilvers C. E. D., Christiansen C. et al. Prevention of bone loss with alendronate in postmenopausal women under 60 years of age // N. Engl. J. Med. 1998; 338: 485-492.
5. Chapuy M. C., Arlot M. E., Duboef F. et al. Vitamin D and calcium to prevent hip fractures in elderly women // N. Engl. J. Med. 1992; 327: 1637-1642.
6. Marx C. W., Dailey G. E., Cheney C., Vint V. C., Muchmore D. B. Do estrogens improve bone mineral density in osteoporotic women over age 65 // J. Bone Min. Res. 1992; 7: 1275-12 79.
7. Delmas P. D. Bjarnason N. H., Mitlak B. H. et al. Effects of raloxifene on bone mineral density, serum cholesterol concentrations and uterine endometriun in postmenopausal women // N. Engl. J. Med. 1997: 337: 1641-1647.
8. Black D. M., Cummings S. R., Karpf D. B. et al. Randomised trial of effect of alendronate on risk of fracture in women with existing vertebral fractures // Lancet 1996; 348:1535-1541.
Читайте также:




