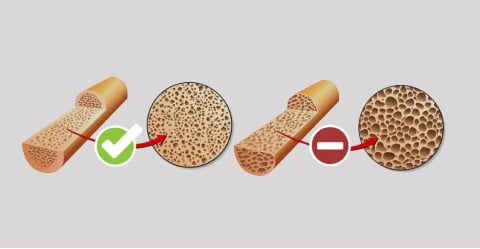
Остеопороз в диафизе кости
Переломы диафиза бедренной кости в основной своей массе происходят при воздействии на организм травмирующего агента большой силы, однако в последнее время имеет место тенденция увеличения частоты переломов бедра на фоне поротичной кости. В этом случае интенсивность воздействия травмирующего фактора может быть незначительной. К данной категории пациентов относятся лица пожилого возраста, а также лица, длительно принимающие гормональные препараты. Высокая распространенность остеопоротических переломов бедра приводит к снижению качества жизни пациентов и высокой смертности. Причины и механизмы, лежащие в основе остеопороза, многообразны. Выделяют постменопаузальный остеопороз (тип I), связанный с недостаточной продукцией эстрогенов, сенильный остеопороз (тип II), в возникновении которого важное значение имеют снижение образования витамина D, развитие устойчивости к его действию, сочетающееся с гиперпродукцией паратиреоидного гормона (ПТГ).
У пациентов с последствиями переломов длинных трубчатых костей на фоне остеопороза в значительной степени снижена метаболическая активность, остеогенез протекает замедленно. Это определяет необходимость контроля за динамикой процессов метаболической активности пациентов для возможно более раннего выявления нарушений процессов костеобразования. По мнению С.С. Родионовой и соавт. (1999), у таких пациентов целесообразно проводить направленную патогенетическую медикаментозную терапию остеопороза в комплексе с хирургическим лечением основной патологии для оптимизации процессов костеобразования.
В нашей клинике в период с 2004 по 2005 год проходили лечение 18 больных с переломами бедренной кости на фоне остеопороза, среди них женщин - 13 (72,2%), мужчин - 5 (27,8%). Возраст пациентов варьировал от 48 до 72 лет. Все пациенты до операции консультированы эндокринологом, в дополнение к стандартному клинико-лабораторному обследованию выполнялась рентгеновская денситометрии, биохимическое исследование крови (уровень кальция, фосфора, щелочной фосфатазы) и мочи (суточная экскреция кальция и гидроксипролина), по показаниям определяли уровень гормонов.
По результатам обследования у всех пациентов диагностирован остеопороз со сниженной интенсивностью ремоделирования костной ткани. Постменопаузальный остеопороз диагностирован у 8 (44,4%) пациенток, сенильный остеопороз - у 10 (55,6%). В обследованной группе у 14 пациентов выполнен открытый погружной стабильный остеосинтез: у 8 (57,1%) - остеосинтез пластиной с угловой стабильностью винтов, у 6 (42,9%) пациентов - пластиной с ограниченным контактом). Четверо пациентов в связи с декомпенсацией сопутствующей патологии лечились методом скелетного вытяжения и гипсовыми повязками. Всем больным в течение всего периода наблюдения назначалась патогенетическая предоперационная медикаментозная терапия сопутствующего остеопороза. С этой целью назначали препараты кальция в дозе до 1,5 грамм в сутки, активные метаболиты витамина D до 1000 Ед в сутки, препарат "Миакальцик" в форме назального спрея по 200 Ед в день в течение месяца, затем через день в течение месяца. По показаниям проводилась заместительная гормональная терапия. Проводимое лечение позволило достичь увеличения плотности костной ткани от 5 до 10% у всех больных через 6 месяцев после начала терапии.
Наряду с медикаментозной терапией назначались лечебная физкультура, массаж и диета с достаточным и сбалансированным содержанием в пище кальция, белков и фосфатов. Раннее начало ЛФК в послеоперационном периоде положительно влияет на массу костной ткани, предупреждает развитие контрактур и гиподинамических осложнений. Первоначально ЛФК проводилось в объеме дыхательной гимнастики, затем назначались изометрические упражнения и упражнения с дозированной нагрузкой. Интенсивность упражнений увеличивалась постепенно. Срок начала полной нагрузки определяли по рентгенологической "зрелости" костной мозоли, выявляемой, как правило, на 6-9 месяце после перенесенной операции.
Важно отметить, что применение современных металлоконструкций для погружного остеосинтеза позволяет достичь стабильной фиксации паротичной кости, достаточной для ранней функциональной реабилитации пациентов, а в комплексе с патогенетической медикаментозной коррекцией нарушений ремоделирования костной ткани обеспечить удовлетворительные и хорошие анатомо-функциональные исходы оперативного лечения в 92,8% наблюдений.
Власов А.Ю., Апагуни А.Э., Воротников А.А., Арзуманов С.В., Малахов С.А.
ГОУВПО "Ставропольская государственная медицинская академия Федерального агентства по здравоохранению и социальному развитию"

Остеопороз – обменное заболевание костной ткани, которое характеризуется уменьшением ее плотности, из-за чего развивается хрупкость костей и склонность к переломам даже при незначительном ушибе.
Чаще всего развитие болезни связано с угнетением половой функции и старением организма, поэтому большинство пациентов – женщины 50+ и мужчины 70+. Однако остеопороз может быть вызван другими факторами, поэтому встречается у молодых людей и даже детей.
Общее состояние костной ткани неразрывно связано с состоянием зубов, челюсти и пародонта – истощается минеральный состав эмали, начинает развиваться кариес, десневая ткань становится рыхлой.
Как остеопороз влияет на зубы и ткани пародонта
В процессах синтеза костной ткани первостепенную роль играет кальций (Са). Из общего количества кальция, содержащегося в организме, 98,9% приходится на кости и зубы. При развитии остеопороза падает костная масса и количество кальция в организме. Кости становятся хрупкими, зубная эмаль истончается, а значит снижается ее защитная функция.
В стоматологической практике болезнь проявляется такими симптомами:
- Повышается чувствительность зубов – они болезненно реагируют на горячее, холодное, кислое.
- Возникает предрасположенность к кариесу – зубы начинают быстро разрушаться.
- Разрежение костной ткани приводит к тому, чтоб зубы начинают шататься, а протезирование при помощи мостовидных конструкций и имплантатов становится затруднительным.
- Остеопороз оказывает негативное влияние на ткани пародонта – он становится более рыхлым.
Согласно клиническим исследованиям остеопороз усугубляет течение пародонтоза. Наблюдения проводились среди женщин среднего и пожилого возраста больных пародонтозом. Одна группа исследуемых имела диагностированный остеопороз, другая нет. У пациенток с недостаточностью костной ткани пародонтоз протекал значительно тяжелее, а именно наблюдалась большая степень атрофии пародонта, которая приводила к обнажению корня зуба. У женщин с нормальной плотностью кости пародонтоз имел более легкую форму. Исследование показало, что лечение остеопороза может оказать положительное влияние не только на состояние зубов, но и десен. А также, что измерение плотности костной ткани может дать прогноз по динамике протекания пародонтоза и предсказать его возможное появление.
Кроме зубов и десен, остеопороз оказывает влияние на состояние волос и ногтей. Ногти становятся ломкими, волосы тусклыми, истонченными и склонными к выпадению.
Можно сказать, что ранним признаком нехватки кальция в организме и развивающегося остеопороза является ухудшение здоровья зубов, ногтей и волос.
Диагностика остеопороза
Для измерения плотности кости применяют метод денситометрии, которая проводится такими методами:
- Рентгеновский снимок. Позволяет диагностировать остеопороз, когда до 30% ткани уже потеряно. Хотя его тоже применяют, но больше для диагностики патологических переломов.
- Двухэнергетическая рентгеновская абсорбциометрия DXA. Позволяет выявить разрежение кости на стадии остеопении, когда костная масса уменьшилась, но остеопороза еще нет. Наиболее применимый метод.
- Ультразвуковая диагностика. УЗ-волны по-разному проходят через среды разной плотности, что позволяет диагностировать плотность кости. Чувствительность современных УЗИ-аппаратов дает возможность выявить потерю от 2–5% костной массы.
- Количественная КТ или МРТ.
Однозначным показанием для проведения обследования являются патологические переломы, которые возникают, если человек слегка ушибся или упал с небольшой высоты.
Также контролю подлежат люди из групп риска:
- Женщины в период менопаузы.
- Люди 70+ обоих полов.
- Женщины кормящие грудью.
- Люди с анорексией – сочетание недостатка питания и малого веса ведет к повышенному риску заболевания.
- Пациенты, постоянно принимающие кортикостероиды.
- Люди с болезнями печени, почек, крови, системными заболеваниями.
- Лица, которые были вынуждены долго пребывать в состоянии иммобилизации (неподвижности).
Также к остеопорозу ведет употребление кофе в больших количествах, курение и алкоголизм.
Лечение и профилактика остеопороза в стоматологии
Остеопороз – болезнь системная, а значит его лечение и профилактика должны быть тоже системными. Стоматологическое лечение носит вспомогательный, местный характер, но тоже играет важную роль в сохранении зубов.

Лечение остеопороза:
- Физическая активность. Для роста костной ткани крайне важна дозированная нагрузка. В целях профилактики нужно больше ходить и заниматься обычными физическими упражнениями. Для лечения – необходим специально разработанный комплекс ЛФК.
- Насыщение организма витамином D и кальцием. В целях профилактики достаточно придерживаться правильного питания, уптребляя около 800–1000 мг кальция в сутки и 800 МЕ витамина D. Для комплексного лечения обязательно добавление препаратов. Лечебная доза витамина D составляет от 1000–2000 МЕ, а максимально допустимая суточная доза – 4000 МЕ. Кальция необходимо 1200–1500 мг/сут. Препараты кальция нужно принимать на протяжение всего курса лечения.
- Лекарственная терапия. Без нее невозможно обойтись при лечении остеопороза. Обычно применяют вещества, предотвращающие разрушение костной ткани – бисфосфонаты, но возможно использование и других препаратов.
Специализированной программы лечения остеопороза в стоматологии нет. Целью терапии является замедление процесса деминерализации зубов и обеспечение их сохранности. Для этого используется реминерализация и фторирование.
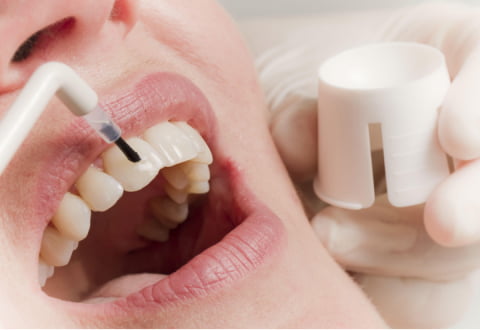
Стоматологическая реминерализация зубов – процедура насыщения эмали минеральными элементами. Обычно это кальций и фтор. Возможна моно-процедура, когда используется один кальций, но вместе со фтором эффект терапии выше.
Реминерализация может быть выполнена мануальным способом, когда врач последовательно наносит на поверхность зубов растворы кальция и фтора, а также физиотерапевтическим – в этом случае эмаль насыщается ионами кальция и фтора при помощи электрофореза или фонофореза.
Фторирование – схожая процедура, но в качестве реминерализирующего вещества выступает фтор. Хоть процентный состав фтора в человеческой эмали по сравнению с кальцием невелик, он играет важную роль в обменных процессах и формировании ее структуры, а также усваивании других элементов, в том числе кальция.
Фторирование бывает простым и глубоким, оба выполняются мануальным методом.
Простое фторирование заключается в нанесении на поверхность зубов при помощи кисточки или индивидуально выполненной каппы фторсодержащего состава. Это недорогие и простые процедуры, однако они действуют лишь на поверхности эмали.
Глубокое фторирование более сложная и дорогая методика, но она дает лучший эффект, так как фтор проникает в глубокие слои эмали.
Для сохранности эмали очень важна гигиена ротовой полости, а при остеопорозе она приобретает особенное значение. Эмаль становится тоньше, а значит она скорее разрушается под действием кислот, которые вырабатывают бактерии.
Поэтому нужно не только тщательно чистить зубы щеткой и зубной нитью, но и выполнять профессиональную чистку зубной поверхности от твердого налета – зубного камня, так как под ним эмаль размягчается гораздо быстрее.
Грамотно подобранный комплекс системного и местного лечения позволит остановить развитие остеопороза и сохранить здоровье зубов.
![]()
Что такое остеопороз?
Остеопороз (от латинского osteoporosis) — хронически прогрессирующее системное, обменное заболевание скелета. Или клинический синдром, проявляющийся при других заболеваниях, который характеризуется снижением плотности костей, нарушением их структуры.
История изучения остеопороза
Изменения костей, свойственные остеопорозу найдены у индейцев севера Америки, (2500—2000 лет до н. э). Типичные остеопоротические осанки видны на картинах художников Греции и Древнего Китая.
1824 г — Cooper обращает внимание на повышенную ломкость костей как причину перелома шейки бедренной кости у стариков.
1873 г — Charcot и Vulpian описали патологию костной ткани, характерную для изменений при остеопорозе.
1925 г — Pommer описал клинику остеопороза и дифференцировал ее от остеомаляции.
1926 г — Alwens описал остеопороз в учебнике по внутренней медицине.
1930 г — Gerth и Schmorl описали остеопоротические патологоанатомические признаки.
1965 г — Heaney сделал анализ возможных механизмов развития остеопороза.
1984 г — Albright — положил начало современной теории остеопороза.
Распространенность заболевания
По данным ВОЗ около 35 % травмированных женщин и 20 % мужчин имеют переломы, связанные с остеопорозом. Проблема остеопороза затрагивает около 75 млн граждан Европы, США и Японии. В Европе в 2000 г количество остеопоротических переломов оценивалось в 3,79 млн, из которых 890 тыс. составляли переломы шейки бедренной кости. В Европе летальность, связанная с переломами из-за остеопороза, превышает онкологическую (за исключением смертности от рака легкого). Женщины после 45 лет проводят больше времени в больнице с остеопорозом, чем по поводу сахарногодиабета, инфаркта миокарда и рака молочной железы. Население Европы стареет. К 2050 г ожидается рост количества переломов шейки бедренной кости по причине остеопороза с 500 тыс. до 1 миллиона случаев ежегодно.
Этиология и факторы риска остеопороза
Остеопороз — полиэтиологическое заболевание поэтому, сегодня принято оценивать степень риска его возникновения, ориентируясь на ряд объективных данных анамнеза и результатов обследования.
Генетические:
- Принадлежность к европеоидной или монголоидной расе;
- Наличие остеопороза, патологических переломов иили переломов шейки бедренной кости и позвонков у близких родственников;
- Пожилой и преклонный возраст (старость);
- Женский пол (риск остеопороза для мужчин в три раза меньше, чем для женщин);
- Низкий вес (европеоидные женщины и до 50 кг азиатки, до 70 кг мужчины обеих рас);
- Критический рост (для женщин выше …, для мужчин — 183 см);
- Низкий пик костной массы (рассчитывается объективно);
- Хрупкое телосложение (субъективно);
- Большая длина шейки бедренной кости относительно диафиза;
- Отсутствие распространенного остеоартроза;
- Индивидуальная непереносимость молочных продуктов.
- Эндокринологические:
- Любой гормональный дисбаланс;
- Ранняя менопауза (постовариоэтомическая в том числе);
- Позднее менархе;
- Периоды аменореи в анамнезе до менопаузы;
- Все виды бесплодия.
Обусловленные образом жизни:
- Табакокурение;
- Злоупотребление алкоголем (алкоголизм);
- Злоупотребление кофе;
- Адинамия, недостаточная физическая активность (уменьшение стимуляции наращивания костной массы мышечной системой);
- Избыточная физическая нагрузка;
- Длительное парентеральное питание;
- Алиментарный дефицит кальция (недостаток минерала в пище или нарушение его всасывания);
- Гиповитаминоз (недостаток витамина в пище или проживание в северных регионах).
- Факторы, обусловленные сопутствующей патологией:
- Эндокринной (гиперпаратиреоз, тиреотоксикоз, гиперпролактинемия, сахарный диабет, синдром Кушинга, первичный гипогонадизм, болезнь Аддисона);
- Системы крови и органов кроветворения (лейкоз, множественная миелома, лимфома, пернициозная анемия);
- Системными аутоаллергиями (ревматоидный артрит, болезнь Бехтерева, полимиозит, системная красная волчанка и др.);
- Системы пищеварения (нарушение абсорбции);
- Хронической недостаточностью кровообращения;
- Хронической почечной недостаточностью;
- Состоянием после трансплантации органов.
- Факторы, обусловленные длительным приемом медицинских препаратов:
- Глюкокортикоидов (в перерасчете на преднизолон ? 7,мг в сутки полгода и более);
- Тиреоидных гормонов (L-тироксин и др.);
- Антикоагулянтов (прямые, непрямые);
- Противосудорожных средств (фенитоин и др.);
- Лития;
- Для лечения опухолей (цитостатики, цитотоксины);
- Метатрексата, циклоспорина А;
- Антибиотиков тетрациклинового ряда;
- Фосфат-связывающих антацидов;
- Агонистов и антагонистов гонадотропного гормона и его рилизинг фактора
Механизм развития остеопороза
Патогенез остеопороза не имеет единого механизма, поскольку снижение плотности костной ткани и нарушение микроархитектуры кости происходит по-разному, в зависимости от преобладающего фактора риска болезни. Общими для всех факторов являются следующие процессы, которые протекают синхронно, но каждый последующий обусловлен предыдущим. Происходит нарушение формирования костной ткани в период роста, либо нарушение процессов ее обновления при десинхронизации костеобразования и костеразрушения, со смещением равновесия в сторону катаболизма.
Снижение массы костной ткани. При остеопорозе уменьшается и истончается кортикальный слой кости, уменьшается число трабекул губчатого вещества кости. Снижение массы костной ткани не означает автоматическое изменение соотношения минерального и органического вещества кости.
Снижение прочностных характеристик костной ткани. Это приводит к деформации костей в детском возрасте и к переломам у взрослых.
Определяющее значение в патогенезе остеопороза имеют нарушения обмена кальция, фосфора и витамина D. Среди других обменных нарушений необходимо отметить роль недостатка бора, кремния, марганца, магния, фтора, витамина А, витамина С, витамина Е и витамина К.
Симптомы остеопороза
Остеопороз долгое время протекает скрыто. Пациент, не подозревая о его наличии, получает первые гипотравматические переломы. Чаще всего страдают тела позвонков, вызывая боль и заставляя обратиться к врачу. Единичный перелом позвонка может протекать бессимптомно, а болевой синдром в спине приходит, когда происходят переломы несколько смежных тел позвонков.
Самые характерные признаки остеопоротических переломов позвонков — боль и деформация позвоночника. Болевой синдром обычно выражен, когда страдают позвонки сегмента (Th XII — LI). Боль возникает остро, распространяется по межреберным промежуткам в переднюю стенку брюшной полости. Приступы возникают вследствие резких поворотов тела, прыжков, кашля, чихания, поднятия тяжести и др.
Иногда болевые приступы не удается сопоставить с травмой в анамнезе. Они приобретают хронический рецидивирующий характер из-за гипертонуса мышц спины и проявляются при изменениях положения позвоночника. Боль наименее выражена утром, затихает после отдыха в положении лежа, нарастая в течение дня вследствие физической активности. Корешковые синдромы и компрессия спинного мозга встречаются как исключение из правил. Иногда приступы боли сопровождаются вздутием живота и функциональной кишечной непроходимостью. Боли длятся около недели, а через месяц пациент может вернуться к своей обычной активности. Тупая боль сохраняется и продолжает периодически беспокоить, пациенту становится трудно сидеть и вставать. Течение остеопороза у реального пациента непредсказуемо, а интервалы между переломами иногда длятся годами.

Основные симптомы остеопороза у пациентов – это боль, которая может быть эпизодической и связанной либо с неловким движением, либо с поднятием тяжести. Частый симптом остеопороза – жалобы на утомляемость и ноющие боли в спине после вынужденного пребывания в одном положении или ходьбы.
В клинику остеопороза включено ощущение тяжести между лопатками, необходимость многократного отдыха в течение дня, желательно в положении лежа.
Реже встречаются такие симптомы остеопороза, как боли в суставах, нарушения походки, хромота. Прием нестероидных противовоспалительных препаратов не купирует болевой синдром. Степень выраженности его может быть разной у одного и того же пациента в разные промежутки времени.
Причины возникновения болей в спине при остеопорозе могут быть
- патологический перелом позвоночника (компрессионный) или частичный надлом с периостальным кровоизлиянием;
- механическое сдавливание связок и мышц;
- кифоз грудного отдела позвоночника и другие деформации позвоночника;
- снижение роста и укорочение параспинальной мускулатуры.
При свежем патологическом переломе тела позвонка возникает острая боль, иррадиирующая по типу корешковой боли в грудную клетку, брюшную полость или бедро и резко ограничивающая движения. Боль усиливается при минимальных движениях, длится 1—2 недели, затем постепенно стихает в течение 2—3 месяцев.
Снижение высоты тел позвонков и увеличение передне-задней кривизны в месте перелома приводит к увеличению поясничного лордоза. Поэтому в течение последующих 3-6 месяцев боли в спине постепенно уменьшаются.
Патологические компрессионные переломы позвонков и ползучая деформация неизбежно ведут к снижению роста и выраженному грудному кифозу, что является причиной боли от давления на ребра, гребни подвздошных костей, межповоночные суставные поверхности. Такие пациенты годами живут с тупой хронической болью в спине, ребрах, тазовых костях. Они имеют характерную походку — идут медленно и осторожно, с видимым трудом поднимаются по ступенькам, входят в городской транспорт. Боль в спине увеличивается при ходьбе, любой физической нагрузке. Может быть опоясывающая псевдорадикулярная боль в грудной клетке, брюшной полости, ребрах. У многих пациентов прослеживается определенная чувствительность к сотрясению и они жалуются на боль во всех костях.
Прогрессирующие изменения осанки приводят и к укорочению параспинальной мускулатуры, которая активно сокращается, вызывая боли от мышечного перенапряжения. Это одна из главных причин хронической боли в спине. Такая боль часто локализуется не в самом позвоночнике, а паравертебрально. Боль усиливается при длительном стоянии и ослабевает при ходьбе.
Большинство больных страдающих остеопорозом жалуются на значительное снижение работоспособности, повышенную утомляемость. Продолжительные боли в спине способствуют повышенной раздражительности, возбужденности и даже развитию депрессии, также больные часто худеют. Снижение роста и выступающий живот тоже способствуют эмоциональному дискомфорту пациента. Очень важно знать причины остеопороза и его факторы риска!
Симптомы остеопороза выявляемые при осмотре пациента
- Снижение роста (длина тела короче размаха рук на см и более);
- Болезненность при поколачивании и пальпации позвоночного столба, повышенный тонус мышц спины;
- Сутулость, развитие грудного кифоза и усиление лордоза в поясничном отделе;
- Уменьшение расстояния между гребнем крыла подвздошной кости и нижними ребрами вследствие уменьшения длины позвоночного столба;
- Появление складок кожи по бокам живота.
- Генерализованный болевой синдром в других костях скелета встречаются редко. Грозное осложнение остеопороза — перелом шейки бедренной кости, который чреват высокой летальностью, инвалидизацией и большими затратами на лечение. Для стероидного (женского постменопаузального) остеопороза характерны множественные переломы ребер.
Клиницисты выделяют медленный и острый остеопороз.
- Для медленного остеопороза острые боли в начале болезни не характерны. Он связан с медленно прогрессирующей ползучей деформацией позвонков. Несмотря на тихое начало, в дальнейшем могут возникать острые атаки боли.
- Острое начало напоминает клинику люмбаго и связано с компрессионным переломом тела позвонка, например, после поднятия тяжести. Сильная боль продолжается 1-2 дня без указания на травму в анамнезе.
Нарушению плотности и структуры кости в МКБ 10 посвящены разделы M80-M85. В клинической практике используют классификацию принятую Ассоциацией ревматологов Украины, Всеукраинской ассоциацией остеопороза в 2004 г, которая незначительно дополнила классификацию, принятую Президиумом Российской ассоциации остеопороза в январе 1997 г.
По распространенности различают: локальный и системный остеопороз.
По этиологии остеопорозы разделяют на первичный (связан с естественными процессами в организме) и вторичный (как следствие заболеваний и внешних причин).
Первичный:
- Постменопаузальный (I тип);
- Старческий (II тип);
- Идиопатический (у лиц среднего возраста и ювенильный).
Вторичный:
- При эндокринных болезнях;
- При ревматических болезнях и болезнях соединительной ткани (ревматоидный артрит, СКВ, болезнь Бехтерева);
- При заболеваниях пищеварительного тракта;
- При заболеваниях почек;
- При заболеваниях крови;
- При других заболеваниях и состояниях.
- Нетрудно заметить, что классификация вторичных остеопорозов отражает преобладание того или иного фактора риска в развитии болезни.
По морфологическим критериям различают:
- Кортикальный (потеря кортикального вещества);
- Трабекулярный (потеря губчатого вещества);
- Смешанный.
- Российские школы считают, что потери губчатого вещества кости без кортикального не происходит, и разделяют остеопороз на морфологические типы следующим образом:
- Кортикальный;
- Смешанный, с одинаковой потерей кортикального и губчатого вещества;
- Смешанный, с преимущественной потерей губчатого вещества;
- Смешанный, с преимущественной потерей кортикального вещества.
- По характеру процесса остеопороз классифицируют на равномерный и пятнистый.
По интенсивности метаболизма в костной ткани:
- С низкой интенсивностью;
- С нормальной интенсивностью;
- С высокой интенсивностью.
Методы диагностики остеопороза
Биохимические методы выявления нарушений обмена костной ткани
Биопсию гребня крыла подвздошной кости используют для дифференциальной диагностики остеопороза с опухолевыми процессам.
Лечение остеопороза
В диете при остеопорозе следует придерживаться следующих принципов:
Медикаментозное лечение остеопороза включает три группы препаратов для лечения остеопороза:
1 группа – средства с многоплановым действием на метаболизм костной ткани.
Препараты кальция и витамин D, которые при клиническом остеопорозе целесообразно назначать в виде лекарственных средств. Это базовая терапия. Наиболее эффективной считается комбинация кальция (1000—1200 мг) и витамина(700—800 ME /сутки).
Флавоновые соединения (например, Остеохин) применяют длительно, из-за медленно нарастающего эффекта.
Оссеино-гидроксиапатитный комплекс (белок оссеин и гидроксиапатит) не имеет противопоказаний, тормозит функцию остеокластов и стимулирует остеобласты.
2 группа – средства, угнетающие резорбцию кости.
Эстрогены при заместительной терапии в постменопаузе. В настоящее время применяют селективные эстроген-рецепторные модуляторы 2-го поколения (например, Ралоксифен). Они повышают минеральную плотность кости и предотвращают ее резорбцию. Препараты этой группы имеют противопоказания и назначаются после консультации гинеколога.
Кальцитонин — гормон парафолликулярных С-клеток щитовидной железы. Основной эффект кальцитонина проявляется снижением содержания кальция в крови. Его выработку стимулирует гиперкальциемия. Биологическое действие гормона направлено на торможение резорбтивных процессов в костях. Противопоказан при беременности. Уменьшает синтез гастрина, соляной кислоты в желудке и угнетает панкреатическую секрецию. Однако в июле 2012 г появилось предостережение European Medicinesв отношении онкоопастности кальцитонина. Пока вопрос остается открытым.
Бисфосфонаты. Действие бисфосфонатов проявляется замедлением минерализации кости и ингибированием резорбции (угнетение остеокластов). Первое поколение бисфосфонатов — это препараты клодроновой и этидроновой кислот (Этидронат), второе — производные памидроновой, тилудроновой и алендроновой кислот. Средства второго поколения токсичны в меньшей степени, более выражено тормозят резорбцию и влияют на минерализацию кости в меньшей степени. Третья генерация — это Ибандронат и Золедронат, которые еще более выражено подавляют остеокластическую резорбцию. По эффективности бисфосфонаты располагаются так: золедронат > ризендронат = ибандронат > алендронат > ольпадронат > памидронат = неридронат > клодронат > этидронат.[18]
Препараты стронция. Стронций химически сходен с кальцием и тоже накапливается в костях. Установлена антирезорбтивная активность стронция и его анаболическое влияние на скелет. Стронция ранелат оказывает такое же влияние на клетки кости, как ионы кальция.
3 группа – средства, стимулирующие костеобразование.
Соли фтора. Их используют, в первую очередь, при старческом остеопорозе. Однако сегодня отношение к этой терапии не однозначно. Существуют сведения о возможностиостеомаляции при длительной терапии этими препаратами.
Соматотропный гормон. Используют ограничено при старческом остеопорозе. Выражены противопоказания.
Профилактика остеопороза
Общепринятым немедикаментозным методом профилактики остеопороза является сотрудничество врача с пациентом для просветительной работы с целью модификации образа жизни(поддержание физической активности, достаточное пребывание на солнце особенно пожилых жителей северных стран, отказ от курения, злоупотребления алкоголем и др.).
Особое внимание уделяют:
- Полноценному сну;
- Поддержанию содержания кальция в ежедневном пищевом рационе на уровне, рекомендованном для данного региона (в среднем — 1200—1500 мг/сут);
- Поддержанию уровня витамина D. В молодом возрасте необходимое количество витамина D обеспечивается биосинтезом, но в пожилом и старческом возрасте необходимо дополнительное введение витамина D, которое нормализует его содержание в организме и обеспечивает всасывание кальция;
- Поддержанию индекса массы тела на уровне не менее 19 кг/м2.
- Медикаментозная профилактика остеопороза строго регламентирована наличием соответствующих факторов риска и уровнем риска согласно оценочной шкалы. В зависимости от преобладания тех или иных факторов риска средства медикаментозной профилактики остеопороза отличаются. В целом, для активной профилактики остеопороза используют те же лекарственные средства, что и для его лечения после врачебного назначения.
Читайте также:



