Острый лейкоз и инфекционный мононуклеоз
Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-гематологу в вашем лечебном учреждении!
Соавторы: Марковец Наталья Викторовна, врач-гематолог
Острые лейкозы представлены болезнями нескольких вариантов: миелозом, лимфаденозом и иными. Группу специфичных лейкозов по клиническим проявлениям, диагностике и лечению называют "гемобластозами". Стадийность острого лейкоза определяют только с целью разработать терапевтическую тактику и оценить прогноз.
Содержание:
Острый лейкоз относится к клональному системному заболеванию с поражением костного мозга и внутренних органов. Мутация стволовых клеток происходит в результате потери потомками мутированной клетки способности дифференцировать (созревать) и становиться специализированной, т.е. с химическими, морфологическими и функциональными особенностями.
Диагностируют острый лейкоз у пожилых пациентов (4%) и новорожденных детей (менее 3%), а также в одинаковой степени у мужчин и женщин (6-8%).
Особенности лейкозов: острого и хронического

Важно. Острый лейкоз не переходит в хроническую стадию течения онкоболезни. При отсутствии лечения острого лейкоза через несколько месяцев или даже недель наступает летальный исход.
При ранних симптомах острого лейкоза у взрослых прогноз после лечения благоприятный, то же и для пациентов детского возраста.
Если хронический лейкоз никак себя не проявляет и его не лечат, больные могут прожить от нескольких месяцев до нескольких лет. В результате трансформации хронического лейкоза может наступить острая форма онкозаболевания — бластный криз. Он лечению не поддается.
Острые лейкозы как онкозаболевания:
- угнетают нормальное кроветворение;
- замещают нормальное костномозговое творение крови незрелыми, менее дифференцированными и функционально неактивными клетками.
Хронические лейкозы способствуют резкому увеличению уровня созревших лимфоидных клеток в составе крови, лимфоузлах, печени и селезенке. Развиваются они за счет нарушения синтеза ДНК, изменения генкода клетки, продуцирующей кровь. А также за счет бесконтрольного роста и дифференцировки клона данной клетки и его метастазирования в другие органы.
Что такое инфекционный лейкоз?
Ученые медики предполагают, что вирусы особых видов встраиваются в ДНК человека и трансформируют нормальную кровяную клетку в онкологическую. Поэтому может возникнуть острый инфекционный лейкоз. Поздние стадии лейкоза характерны инфекционными осложнениями, склонностью к тромбозам.

Важно. При обследовании больного на острый лейкоз, необходимо исключать инфекционные вирусные заболевания, например, гепатит вирусный, краснуху, ангину, лимфогранулематоз или особенно инфекционный мононуклеоз.
Мононуклеоз может сопровождать острый лейкоз. Переболеть мононуклеозом можно только один раз, поскольку вырабатывается иммунитет до конца жизни. Но вирус при этом остается жить, поскольку его ликвидировать невозможно. Переболевший пациент становится носителем вируса мононуклеоза.
О монобластном лейкозе
Острый монобластный лейкоз встречается у взрослых в 6-8%, у детей — 3%. Проявляется такими же симптомами, что и миелобластный лейкоз, только будет отличаться выраженной интоксикацией и температурной реакцией. Патологическим процессом охвачен преимущественно костный мозг, но увеличиваются лимфатические узлы и селезенка.

Из-за нейтропении некротическими изменениями осложняется слизистая полости рта и глотки, поскольку развитие острого монобластного лейкоза происходит в сопровождении лейкемической инфильтрации десен с гипертрофией сосочков. Нейтропения приводит к воспалению языка.
Поздняя стадия монобластного лейкоза проявляется лейкемидами и серозными оболочками на коже, инфильтратами в любом внутреннем органе.
Диагностика
Диагностические критерии острого лейкоза следующие:
Прочитайте также статью "Симптомы рака крови у мужчин и женщин" на нашем портале.
Как лечить
Основное лечение острых лейкозов — химиотерапия. В комплексную терапию входит облучение, гормональные средства и средства для укрепления общего состояния пациентов.
Профилактику инфекционных болезней проводят антибиотиками, противовирусными препаратами, кварцеванием палат, строгим санитарно-дезинфекционным режимом и полной изоляцией пациентов.
Проводят трансплантацию костного мозга, если диагностирован острый миелобластный лейкоз и рецидивирование острых лейкозов других видов.
Химиотерапия проводится до операции. Применяют сверхвысокие дозы химических препаратов. Иногда сочетают с облучением. Если проявляется анемия и есть риск кровотечения, до введения цитостатика назначается заместительная терапия, переливается эритроцитарная или свежая тромбоцитарная масса.

При раннем выявлении заболевания прогноз после лечения положительный
При агрессивной химиотерапии убивают онкоклетки вместе со здоровыми, иммунитет снижается и не может защитить больного от инфекций. Поддерживать ослабленный организм следует здоровой диетой с большим количеством антиоксидантов, полноценным сном и отдыхом на свежем воздухе. Прогноз выживаемости при остром лейкозе в течение 5 лет — 95-80% случаев. После трансплантации костного мозга — 70-65%.
ЛЕЙКЕМОИДНЫЕ РЕАКЦИИ ЛИМФОИДНОГО ТИПА
Симптоматические лимфоцитозы чаще всего наблюдаются у детей при вирусных и бактериальных инфекциях и по картине крови могут напомитнать хронический лимфолейкоз. Проводить дифференциальную диагностику нет необходимости, так как дети не болеют хроническим лимфолейкозом.
У взрослых вторичные лимфоцитозы наблюдаются при хронических инфекциях (туберкулезе, сифилисе и др.) и требуют проведения дифдиагностики с хроническим лимфолейкозом. Основными отличиями лейкемоидной реакции от лейкоза являются: наличие основного заболевания, лимфоцитоз в периферической крови менее 10,0 *109/л, лимфоцитоз в костном мозге менее 30%, нормализация картины крови после лечения основного заболевания.
Инфекционный мононуклеоз — самостоятельное заболевание, однако из-за своеобразной картины крови обычно описывается в разделе лейкемоидных реакций лимфоидного типа.
Возбудитель инфекционного мононуклеоза — вирус Эпштейна — Барра.
26. Острые лейкозы. Этиология и патогенез. Классификация лейкозов. Особенности клеточного состава, периферической крови и костного мозга при различных формах лейкозов.
Гемобластозы — опухолевые заболевания системы крови. Опухоли возникают из кроветворных клеток. Их морфологическим субстратом являются трансформированные, малигнизированные клетки крови. Согласно международной классификации опухолевых болезней кроветворной ткани выделяются две группы заболеваний:
1) лейкозы (лейкемии),
2) локализованные (изолированные) опухоли: неходжскинскис лимфомы, лимфогранулематоз.
Лейкоз — своеобразная генерализованная опухоль, при которой первично и обязательно поражается костный мозг и в большинстве случаев опухолевые клетки обнаруживаются в периферической крови (лейкемия). При злокачественных лимфомах наблюдается внекостномозговой рост опухолевых клеток, костный мозг может быть не поражен в течение жизни больного, и опухолевые клетки не обнаруживаются в крови. Однако лейкозы и лимфомы — родственные заболевания, объединенные едиными клетками-предшественницами, и поэтому одно может осложнять течение другого. К лейкемии может присоединиться лимфосаркома, при прогрессировании лимфомы наблюдается лейкемизация — заселение костного мозга опухолевыми клетками и появление их в крови.
Лсйкозогенные (они же и онкогенные) факторы, способствующие возникновению лейкоза:
1.это химические факторы экзо- и эндогенного происхождения;
2.физические факторы (ионизирующая радиация, рентгеновское облучение, вибрация и др.);
4.наличие иммунодефицитного состояния;
5.неполноценность наследственных структур (наследственная предрасположенность).
Толчок лейкозному процессу может дать сочетанное воздействие повреждающих факторов, т. е. лейкозы — полиэгиологические заболевания.
Хронические лейкозы — заболевания, при которых опухолевые клетки сохраняют способность к дифференциации и созреванию. Морфологический субстрат хронических лейкозов — созревающие и зрелые клетки. Принято разделение хронических лейкозов на две группы: опухоли, состоящие из клеток костномозгового происхождения (миелопролиферативные заболевания) и из клеток лимфоидной системы (лимфопролиферативные за болевания).
Острые лейкозы — опухоли, при которых лейкозные клетки утратили способность к дифференцировке и созреванию. Морфологический субстрат острых лейкозов — лейкемические бластные клетки.
Острые лейкозы (ОЛ) — злокачественные опухоли системы крови, развивающиеся из малигнизированных стволовых клеток гемопоэза или близких к ним клеток-предшественниц. Клетки опухолевого клона утрачивают способность дифференцироваться до зрелых форм, приобретают способность к неограниченному числу делений. Морфологическим субстратом ОЛ являются бластные клетки, дифференцировка которых блокирована, на стадии миелобластов, лимфобластов, монобластов и др.
При цитогенетическом исследовании лейкозных клеток при ОЛ выявляются специфичные для разных вариантов хромосомные нарушения: транслокации (обмен участками хромосом разных пар), изменение числа хромосом и др. Цитогенетический анализ в современной гематологической практике стал необходим для диагностики ряда вариантов острых лейкозов.
Картина крови. У большинства больных выявляется анемия различной степени выраженности нормоцитарного или макроцитарного характера.
У 50—60% больных наблюдается лейкоцитоз от умеренного до чрезвычайно высокого (500,0—1000,0 х 10 9 /л). В лейкоцитарной формуле — бластные клетки, встречающиеся параллельно со зрелыми лейкоцитами, отсутствуют переходные формы гранулоцитов (миелоциты, юные). Такое явление, издавна описанное при OJI, называют лейкемическим провалом, лейкемическим зиянием. Однако при остром миелобластном лейкозе этот признак может отсутствовать.
Опухолевые бластные клетки при OЛ у части больных существенно не отличаются по морфологии от бластных клеток органов кроветворения здорового человека. Но в ряде случаев они характеризуются выраженным полиморфизмом и атипией: уродливая форма ядер, отсутствие ядрышек или, наоборот, большое число их, обильная зернистость в цитоплазме, дегенеративные изменения клеток. Следует помнить, что при OJI мы имеем дело с клетками злокачественной опухоли и только условно называем их бластами.
У 40—50% больных ОЛ количество лейкоцитов снижено или находится в пределах нормы. Это так называемый алейкемический период ОЛ, когда опухолевые клетки еще не выходят в большом количестве за пределы костного мозга. В крови бласты отсутствуют или встречаются единичные. СОЭ ускорена соответственно случаю. Тромбоцитопении — от умеренной до глубокой.
У большинства больных ОЛ анемия носит гипо- или арегенераторный характер, что проявляется низким количеством ретикулоцитов.
Для установления диагноза необходима костно-мозговая пункция. У подавляющей части больных ОЛ в пунктате выявляют десятки процентов остролейкозных бластных клеток — тотальную бластную гиперплазию. 30% и более бластных клеток в миелограмме — основной критерий диагностики острого лейкоза. При меньшем количестве бластов в костном мозге ставят диагноз МДС. При малейшем сомнении в диагнозе необходимы повторные пункции и (или) трепанобиопсия.
Первый этап диагностики острого лейкоза — обнаружение в периферической крови и (или) в костном мозге больного остролейкозных бластных клеток — доступен любой клинико-диагностической лаборатории. Второй этап — установление формы OЛ — проводится в специализированных лабораториях при гематологических отделениях.
27. Лабораторная диагностика хронических миелопролиферативных заболеваний. Миелопролиферативные заболевания. Хронические миелолейкоз. Клинико-лабораторная характеристика стадий хронического миелолейкоза. Эритремия.
Это семейство лейкозов, объединенных тем, что исходной клеткой для опухолевого роста является стволовая клетка костного мозга или близкие к ней клетки-предшественницы. Хронические лейкозы миелоидного происхождения включают: хронический миелолейкоз; эритремию (истинную полицитемию); сублейкемический миелоз; эссенциальную тромбоцитемию (идиопатическая тромбоцитемия); хронический моноцитарный лейкоз; трудноклассифицируемые миелопролиферативныс заболевания.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Инфекционный мононуклеоз является острым инфекционным заболеванием, характеризующимся лихорадочным повышением температуры, значительным увеличением лимфатических узлов, часто наличием ангины и появлением в крови большого количества своеобразных одноядерных клеток.
История изучения. Впервые подобное заболевание описано в 1885 г. замечательным русским клиницистом - педиатром Н. Ф. Филатовым. Он говорил об "идиопатическом воспалении желез, лежащих сзади грудино-ключично-соскового мускула, т. е. под ухом и сосцевидным отростком и за углом нижней челюсти".
В 1889 г. независимо от Н. Ф. Филатова эту болезненную форму описал Пфейффер под названием железистая лихорадка. В более тяжело протекающих случаях Пфейффер наблюдал увеличение печени и селезенки и множественное увеличение лимфатических узлов.
В 1907 г. Тюрк наблюдал больного, страдавшего ангиной и увеличением лимфатических узлов со своеобразными гематологическими данными: лейкоцитозом (16 800 в 1 мм3) и мононуклеозом (84% одноядерных клеток).
Спрент и Ивенс в 1920 г. дали хорошее клиническое описание данного заболевания, гематологическую характеристику его и предложили название: инфекционный мононуклеоз.
Тайди и Морлей сопоставили клинику железистой лихорадки с клиникой инфекционного мононуклеоза и установили, что речь идет об одном и том же заболевании.
В 1932 г. Пауль и Буннель нашли, что сыворотка крови больных инфекционным мононуклеозом имеет свойство склеивать эритроциты барана (реакция Пауль-Буннеля, Пауль-Буннеля-Давидсона).
Этиология. Этиология инфекционного мононуклеоза окончательно не выяснена. Длительное время возбудителем заболевания считали Listeria monocytogenes hominis, но сейчас эта точка зрения почти оставлена. Вероятно, возбудителем является специальный фильтрующийся вирус (вирус Эпштейна-Барр).
Инфекционным мононуклеозом удалось заразить макак, вводя им в кровь кашицу из лимфатических узлов людей, больных этой болезнью. Визинг проводил пассаж вируса от обезьяны к обезьяне. Один из его ассистентов случайно поранил себя ножом, загрязненным кашицей лимфатического узла зараженной обезьяны. Через 7 дней этот ассистент заболел: появилась аденопатия, мононуклеоз, положительная реакция Пауль-Буннеля.
Положительная реакция Пауль-Буннеля наблюдается и у зараженных обезьян.
Преимущественное поражение шейных лимфатических узлов, частые ангины дают основание считать, что входными воротами инфекции обычно является полость рта и зева.
Эпидемиология. Чаще, видимо, встречаются отдельные спорадические случаи. Н. Ф. Филатов только единственный раз наблюдал это заболевание одновременно у двух сестер. Описываются случаи небольших эндемий и эпидемий. Интересно, что во время второй мировой войны в армии и в тылу наблюдались только спорадические случаи инфекционного мононуклеоза.
По имеющимся данным, это заболевание чаще встречается в весенние месяцы. Видимо, ни один возраст не гарантирован от заражения. Создается впечатление, что чаще болеют подростки и дети. После 40 лет инфекционный мононуклеоз встречается редко.
Инфекционный мононуклеоз передается, по всем данным, от человека к человеку через рот при непосредственном контакте.
Симптомы. Довольно трудно при этом заболевании говорить о длительности инкубации. Как сказано выше, врач, заразившийся путем укола загрязненным ножом, заболел на 7-й день. Считается, что инкубационный период колеблется от 5 до 12 дней, хотя Хогленд считает его равным 33-45 дням. Заболеванию иногда предшествует в течение нескольких дней недомогание, часто сопровождающееся головной болью.
Температура повышается или постепенно, или, реже, сразу достигая 39-40°. Часто она волнообразна с двумя-тремя волнами, отделенными несколькими днями субфебрильной температуры. Продолжительность лихорадки чаще 2-3 недели. В случаях, описанных Н. Ф. Филатовым, длительность ее равнялась 5-7-10 дням. Она может затянуться и на 4 недели. Есть основания считать, что могут наблюдаться случаи легкой инфекции с ничтожной лихорадочной реакцией или даже без нее.
Одним из основных симптомов инфекционного мононуклеоза является увеличение лимфатических узлов. Это чаще всего узлы, находящиеся под углом нижней челюсти, шейные, затылочные.
Обычно они поражены с обеих сторон. Н. Ф. Филатов видел их с одной стороны шеи. С одной стороны (чаще с левой) увеличение выражено более резко. Узлы болезненны, не спаяны между собой и с кожей, не нагнаиваются. Величина их достигает величины грецкого ореха, голубиного яйца.
Могут увеличиваться лимфатические узлы и других областей. Это увеличение может быть и общим, генерализованным.
Наблюдающиеся иногда боли в животе, возможно, связаны с поражением брыжеечных узлов. Описаны случаи, когда заболевание началось с пахового лимфаденита.
Больше чем в половине случаев увеличивается и пальпируется селезенка. Иногда она выходит из-под края ребер на 2-3 поперечных пальца. Перкуторные ее размеры доходят до 18x12 см (длинник и поперечник). Сравнительно часто увеличена и печень. Иногда отмечается желтушность покровов.
Обычна ангина. Чаще она является одним из начальных симптомов заболевания, в других случаях она присоединяется к шейному лимфадениту. Выраженность изменений в зеве бывает различной - от гиперемии до образования пленок и изъязвлений. По внешнему виду эти налеты часто бывает трудно отличить от дифтерийных. Снимаются они легко. При микроскопическом их исследовании иногда находят веретенообразные палочки и спирохеты. Изо рта иногда бывает гнилостный запах (редко).
При исследовании мазков из зева довольно часто находят (до 20% исследованных случаев) гемолитический стрептококк. Наличие его может обусловить осложнения (тонзиллит).
На коже иногда наблюдаются сыпи, напоминающие сыпь при кори, краснухе. Описывается розеолезная сыпь, необильная, исчезающая при давлении, не отличимая от тифозной розеолы.
Картина крови. Основные изменения наблюдаются со стороны лейкоцитов. Обычен некоторый лейкоцитоз - 10 000-25 000 в 1 мм3. Со стороны нейтрофилов имеется сдвиг ядерной формулы влево. Встречаются и миелоциты. Значительно снижено процентное содержание нейтрофилов. Абсолютное их количество обычно не уменьшено. Со стороны эозинофилов и базофилов особых количественных и качественных изменений не отмечается. Своеобразие лейкоцитарной картины зависит от большого относительного и абсолютного количества одноядерных клеток, которые образуют основной фон окрашенного мазка крови при инфекционном мононуклеозе. Типичные зрелые лимфоциты с характерным ядром, характерным ядерно-клеточным отношением на высоте болезни уменьшаются в числе. Наряду с ними много клеток, имеющих величину лимфоцита, ядра их часто лапчаты или почковидны, строение ядра более рыхлое. Цитоплазма то более, то менее базофильна. Степень базофилии ее может приближаться к базофилии плазматических клеток. В теле клеток встречаются вакуоли, которые придают им вид "пенистых". В мазках эти клетки не округлены, как обычные лимфоциты, а несколько вытянуты. Их описывали как лимфомонодиты, как лейкоцитоидные лимфоциты. Можно найти все переходные формы от ретикулярных клеток лимфатического узла через описываемые клетки до обычного лимфоцита. Не будет ошибкой отнести их к клеткам ретикуло-эндотелиальной системы.
Типичные моноциты нормальной крови при инфекционном мононуклеозе исчезают или почти исчезают. На высоте болезни, примерно до 10-12-го дня, в мазках крови в большом проценте (до 60) встречаются крупные клетки величиной с моноцит, с овальным, иногда бобовидным или лапчатым ядром. Протоплазма их слабо базофильна, в ней часто наблюдаются вакуоли. Вокруг ядра обычна светлая перинуклеарная зона. Эти клетки относятся к клеткам ретикуло-эндотелиальной системы (крупные и средние гистиоциты). Рядом находят подобные клетки с резко базофильной протоплазмой.
Содержание типичных плазматических клеток достигает 1-3%.
Как указано выше, в первые дни заболевания преобладают крупные и средние гистиоциты, к концу процесса количество их быстро падает, вместо них находят малые гистиоциты и, наконец, типичные лимфоциты. В период выздоровления, как и при прочих инфекциях, увеличивается число типичных моноцитов.
Количество эритроцитов, гемоглобина обычно значительно не изменено. Также нет отчетливых изменений со стороны количества и морфологии кровяных пластинок. Наблюдается только некоторый анизотромбоцитоз с появлением крупных пластинок. Пластинки хорошо склеиваются в кучки.
Следует, однако, отметить, что имеются отдельные наблюдения последнего времени с указанием на падение числа пластинок до 100 000-90 000 в 1 мм3 и снижение числа эритроцитов до 3,6-2 млн. Такие наблюдения пока единичны.
Биопсия, а также пункция лимфатических узлов при инфекционном мононуклеозе показывают значительную гиперплазию как ретикулярных клеток, так и лимфоцитов.
В выраженных случаях исчезает типичное строение фолликулов с центром размножения.
Картина узла напоминает строение лимфатического узла при лимфатической лейкемии, но при мононуклеозе не полностью обычно исчезает структура узла и нет прорастания клетками капсулы. Среди клеток наблюдается базофилия различной степени.
При пункции селезенки находили увеличение (мазок из пунктата) процентного содержания мононуклеаров до 43% (вместо 10% нормы) и "молодых лимфоцитов" до 19% (вместо 2-4%).
По данным М. Г. Абрамова, в пунктатах лимфатических узлов и селезенки при этом заболевании обнаруживается большое количество крупных ретикуло-эндотелиальных клеток, не свойственных клеточному составу пунктатов нормальной селезенки и лимфатических узлов.
Наличие подобных клеток достигает наивысшей степени во время первой недели, а иногда и в течение второй недели заболевания, и опережает появление их в значительном количестве в крови.
В пунктате много клеток в состоянии митоза.
При пункции костного мозга Вейль находил увеличение числа одноядерных клеток (до 18%) и отчетливую плазмоцитарную реакцию.
Интересны миелограммы при инфекционном мононуклеозе, которые приводит Норденсен. Он находил при этом заболевании в пунктате костного мозга в среднем 28% ретикуло-эндотелиальных элементов, при 7% их в костном мозгу здорового человека. Среди них больших гистиоцитов 12%, малых 58%, плазматических клеток 26%, фагоцитирующих 4%. Следовательно, при мононуклеозе имеется четкая гистиоцитарная и плазмоклеточная реакция.
Очень интересно, что, по данным Норденсена, картина крови и пунктата костного мозга при краснухе чрезвычайно похожа на состав крови и костного мозга при инфекционном мононуклеозе. Это, возможно, указывает на родство вирусов, вызывающих эти заболевания.
Банг и Уоншер в 4 случаях инфекционного мононуклеоза, осложненного желтухой, пунктировали печень и аспирировали ее ткань. Они находили явления паренхиматозного и интерстициального воспаления с пролиферацией в синусоидах лимфоидных клеток ретикуло-эндотелиального происхождения.
Имеются попытки выделить отдельные формы инфекционного мононуклеоза по преобладающим клиническим признакам. Так, можно говорить о форме с преобладанием увеличения лимфатических узлов (железистая форма Филатова-Пфейффера), об ангинозной форме ("моноцитарная ангина") с преобладанием поражений в зеве, о лихорадочно-тифозной форме.
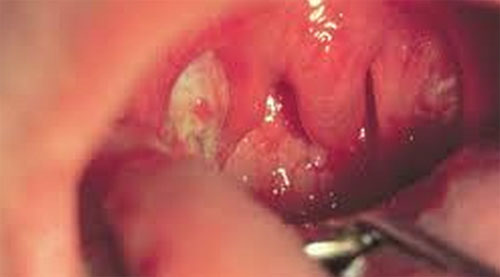
Течение и прогноз. До клинического выздоровления проходит 3-4 недели или несколько больше. Предсказание благоприятное: инфекционный мононуклеоз - заболевание, оканчивающееся полным выздоровлением. Полностью к норме приходит и состав крови.
Необходимо все же отметить, что датские авторы из 500 случаев инфекционного мононуклеоза, наблюдавшихся в 1927- 1939 гг., отметили 6 случаев, закончившихся смертью. В 2 случаях смерть последовала от присоединившейся пневмонии, в 4 остальных летальный исход приходится считать связанным с мононуклеозом как таковым. Авторы отмечали, что больные погибли при явлениях паралича дыхания.
Следует указать на чрезвычайно редкое, но очень серьезное осложнение в течении инфекционного мононуклеоза - разрыв селезенки. Наблюдали его на 4-й, 29-й и 34-й день болезни. При своевременной диагностике и своевременной операции (спленэктомия) наступило выздоровление.
Диагноз. В выраженных случаях распознавание инфекционного мононуклеоза трудности не представляет. Характерна картина острого лихорадочного заболевания, увеличение лимфатических узлов на шее, чувствительных при давлении на них, не спаянных между собой, не нагнаивающихся, наличие ангины с легко снимающимися пленками. Диагноз подтверждает исследование крови: небольшой лейкоцитоз с резко выраженным мононуклеозом при отсутствии изменений (количественных и качественных) со стороны эритроцитов и пластинок. Важным подтверждением является наличие положительной реакции Пауль-Буннеля.
Сыворотка крови больных инфекционным мононуклеозом имеет свойство склеивать эритроциты барана при сравнительно высоком титре разведения сыворотки (реакция Пауль-Буннеля). Этот титр колеблется от 1 : 56 (1 : 112) до 1 : 7168. Реакция становится положительной в начале болезни. К 12-114-му дню после выздоровления она дает цифры разведения до 1 : 112 (в среднем к 56-му дню последние цифры высокого титра). К 50- 296-му дню после выздоровления (в среднем к 119-му дню) титр агглютинации спускается до 1 : 56 и ниже, т. е. приходит к норме.
Титр реакции 1 : 224 у человека, не получавшего инъекции лошадиной (иммунной) сыворотки в недалеком прошлом, у которого имеются клинические и гематологические признаки инфекционного мононуклеоза, позволяет с достаточной вероятностью ставить диагноз этой болезни. Реакция при этом титре считается положительной, если больной во время исследования не страдает сывороточной болезнью или не перенес только что таковую.
В случаях с преобладанием общих явлений (высокая температура, сравнительно тяжелое общее состояние) может возникнуть вопрос о наличии брюшного тифа, септического заболевания, острого лейкоза. Наиболее часто приходится дифференцировать с лейкозом, в особенности потому, что малоопытного лабораторного работника может смутить своеобразная картина крови.
Против диагноза острого лейкоза говорит характер обычно имеющейся ангины (гиперемия, отсутствие некротических явлений в зеве и на деснах), а также характерная локализация пораженных лимфатических узлов и наличие их болезненности, чего не бывает при лейкозе. Решает диагноз внимательное изучение гематологических данных и результат реакции Пауль-Буннеля.
Исследование крови и костного мозга показывает преобладание там описанных выше своеобразных клеток. Типичных для острого лейкоза миелобластов и гемоцитобластов в крови обнаружить не удается. При инфекционном мононуклеозе не наблюдаются развитие анемий и геморрагические явления. Наконец, состояние больных при остром лейкозе обычно тяжелое, в то время как при инфекционном мононуклеозе оно страдает несравненно меньше. Надо иметь в виду, что болезненность лимфатических узлов при данном заболевании может сохраняться в течение довольно длительного времени (иногда в течение нескольких месяцев).
В случаях с преобладанием явлений со стороны зева - ангина с наличием пленок - возникает вопрос о наличии дифтерии. Нередко с этим диагнозом больного направляют в больницу. Необходимо исследование мазков из зева на дифтерийную палочку.
В случаях с преобладанием увеличения лимфатических узлов на шее возникает вопрос об эпидемическом паротите (свинке), о туберкулезном лимфадените. При необходимости может решить вопрос изучение пунктата лимфатического узла.
Трудны для диагностики случаи с наличием резких болей в животе (увеличение брыжеечных лимфатических узлов). В этих случаях возникает вопрос об аппендиците, о туберкулезе мезентериальных желез.
Необходимо тщательное исследование крови.
Лечение. Лечение чисто симптоматическое. В обычно текущих случаях лучше всего воздержаться от какой бы то ни было терапии (кроме щелочных полосканий или полоскания горла раствором грамицидина 1 : 50). При осложнениях, обусловленных присоединением стрептококковой инфекции, обязательно показано применение пенициллина. Применяется он при флегмонозном тонзиллите, при отитах, следующих за ангиной, сопровождающей инфекционный мононуклеоз.
На течение инфекционного мононуклеоза, как и других заболеваний вирусной природы, применение пенициллина лечебного эффекта не оказывает, однако с профилактической целью (чтобы предотвратить вторичную инфекцию) обычно вводят по 600 000 ЕД пенициллина в сутки. Вводить его можно по 100 000 ЕД через 4 часа или 2 раза в сутки по 200 000- 300 000 ЕД вместе с экмолином.
Противопоказаны инъекции каких-либо сывороток.
Что касается применения адренокортикотропного гормона, то, несмотря на имеющиеся указания о благоприятном эффекте (30 ЕД 2 раза в сутки), мы в наблюдавшихся нами 9 случаях не могли подтвердить обрывающего действия этого гормона на течение заболевания.
Медицинский справочник болезней
Инфекционный мононуклеоз. Причины, симптомы, диагностика и лечение инфекционного мононуклеоза.
Инфекционный мононуклеоз (mononucleosis infectiosa, болезнь Филатова, ангиина моноцитаарная) — острое инфекционное заболевание, характеризующееся лихорадкой, тонзиллитом, увеличением лимфатических узлов, печени, селезенки и изменениями гемограммы (лимфомоноцитоз). Это системное заболевание крови типа инфекционного ретикулеза.
Этиология.
До недавнего времени существовало несколько точек зрения по поводу этиологии инфекционного мононуклеоза:
- листереллезная,
- токсоплазмозная,
- риккетсиозная,
- аутоаллергическая,
- вирусная.
По данным наблюдений последних лет, вирусная этиология заболевания является наиболее достоверной, хотя культивирование вируса до настоящего времени не разработано.
В 1964 г. Эпштейн и Барр в клетках, полученных из лимфобластомы, обнаружили герпесоподобный вирус ЕВ (по имени авторов). Позже Нидерман, Мак Коллум, Г. Генле, В. Генле (1968) методом непрямой иммунофлюоресценции выявили антитела к этому вирусу у лиц, перенесших инфекционный мононуклеоз.
В опытах введения добровольцам крови или пунктата лимфоузлов, взятых от больных, возникало заболевание с характерной клинической картиной мононуклеоза.
Эпидемиология.
Инфекционный мононуклеоз распространен по всему земному шару. Ряд исследователей считают, что в последние годы заболеваемости инфекционным мононуклеозом возросла. Однако более частое выявление заболевания объясняется скорее улучшением его диагностики и ознакомления с ним широкого круга врачей.
Источником инфекции является больной человек с явным или скрытым течением болезни и вирусоноситель. Основное эпидемиологическое значение имеют больные стертыми и абортивными формами заболевания.
Вирус передается от больного к здоровому человеку преимущественно воздушно-капельным путем, предполагается контактный и водно-пищевой путь распространения инфекции. Заболевание малоконтагиозно. Эпидемические вспышки наблюдаются редко. Чаще других болеют дети и лица молодого возраста. Заболевания регистрируются круглый год, однако наибольшее их количество отмечается в весенние и осенние месяцы. Иммунитет после перенесенного заболевания стойкий, повторные случаи наблю даются крайне редко.
Далеко не всегда заболевание протекает в типичной форме; известны атипичны и стертые формы, приводящие к скрытой иммунизации населения: антитела к вирус ЕВ обнаруживают у 80% взрослых здоровых людей. По-видимому, это обстоятельств обусловливает низкую контагиозность заболевания.
Патогенез и патологическая анатомия.
Входным воротами инфекции при инфекционном мононуклеозе является слизиста оболочка носоглотки.
Волнообразное течение инфекционного мононуклеоза и появление вторичных ангин связаны с аллергией и присоединением вторичной флоры. Постепенно мобилизуются иммунные факторы, преодолевающие основную и вторичную инфекцию. Наступает фаза выздоровления, в которой ликвидируются последствия морфологических и функциональных нарушений.
Патологоанатомические изменения изучались как на секционном материале, так и методом пункционной биопсии лимфатических узлов.
При гистологическом исследовании лимфатических узлов определяются пролиферация мононуклеаров из местных тканевых элементов, кровоизлияния без явлений нагноения. Крупные сосуды трабекул окружены муфтами из больших моноцитарных и плазматических клеток. В лимфатических пространствах преобладают ретикулярные, плазматические и моноцитарные клетки. Аналогичные изменения наблюдаются и в селёзенке. В костном мозге образуются маленькие узелки из ретикулоэндоте- лиальных клеток и очагов метапластического развития крупных ретикулярных клеток. В печени наблюдается образование лимфоидно-клеточных инфильтратов и гиперплазия ретикулоэндотелиальных клеток походу портальных трактов. При желтушных формах нарушается архитектоника долек печени, появляются желчные тромбы, очаги некроза.
Клиника.
Клинические проявления этого заболевания весьма вариабельны. Почти все органы и системы органа могут быть вовлечены в патологический процесс.
- типичные и
- атипичные формы болезни.
Те и другие по интенсивности клинических проявлений подразделяются на:
- тяжелые,
- среднетяжелые и
- легкие.
По длительности течения многие исследователи различают:
- острую,
- подострую и
- рецидивирующую формы заболевания.
ТЕЧЕНИЕ ИНФЕКЦИОННОГО МОНОНУКЛЕОЗА.
Инкубационный период при инфекционном мононуклеозе колеблется в пределах 4—15 дней, составляя в среднем 7—10 дней.
Заболевание иногда начинается с Продромального периода продолжительностью 2— 3 дня, в котором наблюдаются повышенная утомляемость, слабость, понижение аппетита, мышечные боли, сухой кашель. Чаще же начало болезни острое: высокая температура, головная боль, недомогание.
Через 2—3 дня наступает Разгар заболевания, для которого наиболее типичны лихорадка, ангина, увеличение селезенки, печени и лимфатических узлов, изменения со стороны крови. Другие симптомы непостоянны и имеют лишь вспомогательное диагностическое значение.
Температура обычно быстро повышается. Иногда в первые дни держится субфебрилитет, сменяясь в дальнейшем высокой лихорадкой (до 40°). Температурная кривая неправильного типа со снижениями по утрам на 1—2°. Длительность температурной реакции различна: от 1—2 дней до 3 нед и более. При кратковременном повышении температуры она держится в пределах 38°, при продолжительной лихорадке иногда достигает 40°. Снижение температуры обычно литическое.
Основные симптомы при инфекционном мрнонуклеозе:
- Ангина наблюдается почти у всех больных. В первые дни болезни поражение зева носит катаральный характер, в дальнейшем ангина нередко становится лакунарной, фолликулярной, язвенно-некротической, дифтероидной.
- С 3—4-го дня печень и селезенка увеличиваются, как правило, приобретают плотную консистенцию, нередко чувствительны при пальпации. Лишь к 3—4-й неделе заболевания они возвращаются к нормальным размерам.
- В ряде случаев возникает желтуха без симптомов печеночной недостаточности. При функциональном исследовании печени выявляются: преходящее нерезкое увеличение активности трансаминаз, повышение активности щелочной фосфатазы, отклонения от нормы в показателях тимоловой и сулемовой проб, умеренная билирубинемия.
- Наиболее типично для инфекционного мононуклеоза увеличение лимфатических узлов шейной группы по заднему краю грудино-ключично-сосцевидной мышцы, подмышечных, паховых и бедренных. Они плотноватой консистенции, чувствительны при пальпации, не спаяны с окружающими тканями, окраска кожи над ними не изменена. Размеры пораженных лимфатических узлов колеблются от величины фасоли до лесного ореха. Изолированное увеличение паховых и подмышечных лимфатических узлов (без увеличения заднешейных) не характерно для инфекционного мононуклеоза.
Поражаются и висцеральные лимфатические узлы. Увеличение медиастинальных лимфатических узлов сопровождается появлением кашля, а мезентериальных — болями в животе. Через 10—15 дней размеры лимфатических узлов уменьшаются, но длительно держится их припухлость и чувствительность при пальпации. - Характерные изменения со стороны крови имеют важное значение в клинической симптоматике инфекционного мононуклеоза. Характерно появление атипичных лейкоцитов (моноцитов) и лимфоцитов (лимфомоноцитов).
Изменения эритроцитов, гемоглобина и тромбоцитов не характерны для инфекционного мононуклеоза. Изменения в формуле крови держатся в течение нескольких недель. Нередко через 1—1 л /2 года после перенесенного инфекционного мононуклеоза. - У 3—25% больных на коже бывает сыпь: пятнисто-папулезная, геморрагическая, розеолезная, петехиальная или типа потницы. Сроки высыпания неопределенные, сыпь держится 1—3 дня, исчезая бесследно.
Нетипичные симптомы для инфекционного мононуклеоза.
- Встречаются пневмонии интерстициального характера, выявляемые лишь рентгенологически.
- Иногда наблюдаются симптомы поражения нервной системы: головная боль, бессонница, адинамия,, психозы, судороги, параличи.
- Крайне редко поражаются сосудо-двигательный и дыхательный центры.
В зависимости от тяжести заболевания на 1—4-й нед болезни нормализуется температура, исчезают явления ангины, уменьшаются селезенка, печень, лимфатические узлы. Однако у части больных увеличение селезенки, как и гематологические сдвиги в виде остаточных явлений могут оставаться в течение нескольких месяцев.
Осложнения.
Осложнения при инфекционном мононуклеозе редки. Наиболее опасен отек мягких тканей зева и гортани в связи с гиперплазией их лимфоидного аппарата. Распространяясь на слизистую оболочку, отек мбжет привести к асфиксии и потребовать оперативного вмешательства. Катаральное воспаление слизистой оболочки глотки способствует возникновению среднего отита, особенно у детей младшего возраста (15%). Опасным осложнением является спонтанный разрыв резко увеличенной селезенки.
Диагностика.
Диагностические ошибки наблюдаются при инфекционном мононуклеозе чаще, чем при других инфекционных заболеваниях. Достоверный диагноз возможен только при комплексном учете клинических и лабораторных данных.
Клинический диагноз этого заболевания считается достоверным, если у одного и того же больного проявляются все основные симптомы болезни: лихорадки, ангины, увеличения селезенки, печени, заднешейных лимфатических узлов, своеобразных гематологических изменений.
Дифференциальный диагноз.
Инфекционный мононуклеоз приходится дифференцировать с большим числом заболеваний, имеющих сходную с ним клиническую картину.
Наибольшие трудности возникают при разграничении инфекционного мононуклеоза, протекающего с желтухой, с вирусным гепатитом . В таких случаях дифференциально-диагностическое значение приобретают лимфаденит, лихорадка и лимфомоноцитарная реакция крови, редко наблюдаемые при вирусном гепатите. Биохимические показатели (степень повышения активности аланинаминотрансферазы, белково-осадочные пробы) имеют ограниченное значение.
Инфекционный мононуклеоз приходится дифференцировать от острых респираторных вирусных заболеваний, чаще — аденовирусной этиологии, с эпидемическим паротитом, иногда с корью и краснухой. В этих случаях важное дифференциально-диагностическое значение приобретают результаты серологического обследования больных.
Вследствие увеличения селезенки, печени, лимфатических узлов, наблюдаемого при инфекционном мононуклеозе, клиническая картина его напоминает острый лейкоз и лимфогранулематоз. В сомнительных случаях необходимы пункция или биопсия лимфатического узла, спинальная пункция, квалифицированное гематологическое исследование.
ЛЕЧЕНИЕ.
Специфической терапии инфекционного мононуклеоза нет.
- Симптоматическое и общеукрепляюще лечение, витамины С, группы В и Р.
- Антибиотики (пенициллин, тетрациклин) применяются при мононуклеозе с выраженными ангинами. Левомицетин и сульфаниламиды противопоказаны из-за их угнетающего действия на кроветворение.
- При тяжелом течении заболевания применяются кортикостероидные гормоны, дезинтоксикационная и симптоматическая терапия. Необходимым условием успешной терапии являются хороший уход за больными и полноценное питание.
Профилактика.
Госпитализация больных проводится по жизненным показаниям. Наблюдение за контактными и карантин в очаге не устанавливаются. Специфическая профилактика не разработана.
Читайте также:


