От чего может появиться уреплазменная инфекция у женщин
Уреаплазмоз у женщин – это инфекционное заболевание, вызываемое уреаплазмами (Ureaplasma urealyticum) – мембранным паразитом, который занимает промежуточное положение между одноклеточными микроорганизмами и вирусами. Уреаплазмозу подвержены как женщины, так и мужчины. Чаще всего болезнь диагностируется в 15–30 лет. Наличие в организме человека возбудителя не всегда приводит к развитию уреаплазмоза. Ureaplasma urealyticum относят к условно-патогенной микрофлоре, то есть уреаплазма в небольшом количестве может обитать в мочеполовом тракте здоровых людей, не вызывая никаких патологических процессов. Однако в случае возникновения благоприятных для себя условий уреаплазма размножается и становится причиной развития воспаления. Обычно патологический процесс обусловлен наличием вторичной инфекции (хламидии, гонококки, трихомонады, вирус простого герпеса и др.). Бессимптомно протекающий уреаплазмоз может проявить себя при ослаблении иммунитета, что может быть обусловлено стрессовыми ситуациями, переохлаждением организма, беременностью, хроническими заболеваниями и пр. Уреаплазмоз является болезнью преимущественно половой системы, но в патологический процесс могут также вовлекаться другие внутренние органы, суставы и кожа. При уреаплазмозе у женщин чаще всего поражаются влагалище, матка, маточные трубы и яичники. Примерно половина всех женщин является носителями уреаплазм.
Причины уреаплазмоза у женщин и факторы риска
Основными причинами уреаплазмоза у женщин являются раннее начало половой жизни, беспорядочные сексуальные контакты, венерические болезни в анамнезе, гинекологические заболевания. Уреаплазмоз передается преимущественно при половых контактах, кроме того, заражение может произойти контактно-бытовым, трансплацентарным путем в пренатальном периоде развития, от матери к ребенку во время родов.
В случае носительства уреаплазм активации инфекционно-воспалительного процесса способствуют следующие факторы:
- вторичная инфекция;
- нарушения эндокринной системы;
- нарушения иммунной системы;
- беременность и роды;
- оперативные вмешательства;
- лучевая терапия, химиотерапия;
- стрессы; и др.
Формы заболевания
В зависимости от характера воспалительного процесса уреаплазмоз у женщин классифицируют следующим образом:
Кроме того, возможно (и чаще встречается) носительство уреаплазм.
Хронический уреаплазмоз может со временем привести к сужению (стриктуре) мочеиспускательного канала, эрозии шейки матки, воспалительному процессу и спайкам в фаллопиевых трубах.
Симптомы уреаплазмоза у женщин
При носительстве уреаплазм и латентном течении заболевания признаки уреаплазмоза у женщин отсутствуют, патология также может протекать малосимптомно. Клиническая картина уреаплазмоза напоминает другие инфекционные заболевания, передающиеся половым путем. Основными симптомами уреаплазмоза у женщин являются:
- незначительные прозрачные или мутные выделения из влагалища;
- жжение и зуд в области наружных половых органов;
- частые позывы к мочеиспусканию;
- болезненные ощущения и/или жжение при мочеиспускании;
- ощущение дискомфорта и боль в нижней части живота;
- болезненность при половом акте.
Общее состояние, как правило, не страдает.
Диагностика
Для постановки диагноза объективного осмотра и сбора анамнеза недостаточно, так как клиническая картина заболевания неспецифична. Наиболее информативным методом диагностики уреаплазмоза является полимеразная цепная реакция (ПЦР). Метод показан в первую очередь при малосимптомном течении заболевания, при планировании беременности (исследование проводится обоим супругам), беременности (особенно в случае внематочной), бесплодии, а также в ходе контроля эффективности лечения уреаплазмоза. Материалом для исследования служат мазки из влагалища, моча. В ряде случаев при проведении ПЦР могут быть получены ложноположительные (при контаминации образца) или ложноотрицательные (при приеме антибактериальных препаратов) результаты, поэтому данное исследование нуждается в подтверждении.
Помимо ПЦР, при подозрении на уреаплазмоз у женщин применяют культуральный метод исследования (бактериологический посев полученного биологического материала на питательную среду). В качестве биологического материала для анализа используют отделяемое слизистой оболочки шейки матки, уретры, прямой кишки, а также мочу. Культуральный метод исследования обладает высокой точностью.
Также с целью диагностики уреаплазмоза у женщин применяют иммуноферментный анализ и метод прямой иммунофлуоресценции. Для этих исследований используют образцы крови пациента. Точность данных методик составляет 50–70%.
Пациенту следует придерживаться правил сбора биологического материала для исследований. Забор крови осуществляется натощак в утреннее время. Для исследования мочи собирают первую утреннюю порцию. Перед сдачей урогенитального мазка или соскоба следует воздерживаться от половых контактов на протяжении двух-трех дней.
При обнаружении уреаплазмоза диагностику следует проводить также другому (другим) половому партнеру.
При уреаплазмозе у женщин чаще всего поражаются влагалище, матка, маточные трубы и яичники.
Необходима дифференциальная диагностика уреаплазмоза у женщин с такими заболеваниями, как уретрит, цистит, эндометрит, мочекаменная болезнь, артрит инфекционной этиологии, пневмония, менингит, раневые инфекции (как хирургические, так и нехирургические), бактериемия и пр.
Лечение уреаплазмоза у женщин
Лечение уреаплазмоза у женщин проводится консервативными методами. Показано одновременное лечение постоянного полового партнера. Назначается антибактериальная терапия, обычно для лечения уреаплазмоза используются антибиотики тетрациклиновой группы, макролиды, аминогликозиды и фторхинолоны. При наличии микст-инфекции (гонококков, трихомонад, хламидий) в первую очередь проводится терапия основной инфекции (уреаплазмоз в таком случае считается второстепенным). Тетрациклины противопоказаны беременным, поэтому при уреаплазмозе во время беременности предпочтение отдается антибактериальным препаратам группы макролидов. Лечение в этом случае начинают, как правило, со второго триместра беременности, чтобы минимизировать возможный вред для плода.
Антибактериальные препараты назначаются перорально, кроме того, их применяют в ходе местного лечения в виде мазей, гелей, растворов и вагинальных суппозиториев.
При хроническом уреаплазмозе антибактериальная терапия является более длительной, может быть показано назначение нескольких антибактериальных препаратов одновременно.
При лечении уреаплазмоза у женщин антибиотикотерапия дополняется иммуномодулирующими препаратами, витаминными комплексами, гепатопротекторами, антимикотическими и противопротозойными средствами, а при хронической форме заболевания – физиотерапевтическими процедурами.
Показана диета. Из рациона следует исключить жирную, жареную пищу, копчености, пряности, алкоголь – все те продукты, которые оказывают раздражающее действие на пищеварительный тракт и тяжело усваиваются.
Во время лечения необходимо воздерживаться от половых контактов или же использовать барьерные методы контрацепции.
Контрольное исследование эффективности терапии проводят на протяжении трех менструальных циклов культуральным методом и/или ПЦР.
Возможные осложнения и последствия
При отсутствии необходимого лечения уреаплазмоз может приобретать хроническое течение, время от времени рецидивируя. Хронический уреаплазмоз может со временем привести к сужению (стриктуре) мочеиспускательного канала, эрозии шейки матки, воспалительному процессу и спайкам в фаллопиевых трубах. Последнее, в свою очередь, может стать причиной внематочной беременности, вторичного бесплодия. У беременных уреаплазмоз может спровоцировать патологии беременности (в том числе фетоплацентарную недостаточность, невынашивание беременности и преждевременные роды), внутриутробное заражение плода или инфицирование ребенка во время родов.
Основными причинами уреаплазмоза у женщин являются раннее начало половой жизни, беспорядочные сексуальные контакты, венерические болезни в анамнезе, гинекологические заболевания.
В послеродовом периоде уреаплазмоз у женщин может способствовать возникновению острого воспалительного процесса во внутреннем слизистом слое матки (эндометрита).
Кроме того, уреаплазмоз у женщин может осложняться воспалением суставов.
Прогноз
При своевременной диагностике и адекватном лечении прогноз благоприятный.
Профилактика
С целью профилактики появления уреаплазмоза у женщин, а также для предотвращения рецидивов заболевания и развития осложнений рекомендуется:
- избегать случайных, в особенности незащищенных половых контактов;
- в случае полового контакта со случайным половым партнером использовать барьерные методы контрацепции;
- при подозрении на наличие инфекции, передающейся половым путем, своевременно обращаться к врачу;
- в случае подтверждения диагноза сообщать об этом половым партнерам;
- проходить лечение всем сексуальным партнерам одновременно;
- проходить обследование на уреаплазмоз при планировании беременности.
Видео с YouTube по теме статьи:

Образование: 2004-2007 "Первый Киевский медицинский колледж" специальность "Лабораторная диагностика".
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Комплексы предрейсовых дистанционных медосмотров – это инновационная разработка, позволяющая оптимизировать расходы компании на непроизводственные статьи, а так.
[youtube.player]Симптомы зачастую не дают о себе знать довольно продолжительное время. Несмотря на это инфицированный опасен для половых партнеров, в том числе и для окружающих людей.
Существует два типа заболевания – острый и хронический. Очень часто оно совмещается с трихомонадами, хламидиями, гарднереллами. Это значительно затрудняет определение главного источника. Болезнь передается даже бытовым путем.
Как происходит заражение
Микроорганизм-возбудитель, в человеческом организме размножается вследствие определенных предрасполагающих факторов. Самый известный и распространенный метод заражения – занятие сексом. Встречаются даже такие случаи, как инфицирование новорожденного при прохождении по родовым путям матери-носителя. Ребенок может также заразиться и внутриутробно, через систему пищеварения и мочеполовую систему.
Существует предполагаемый способ передачи инфекции – бытовой. Данный факт научно не подтвержден, но большинство специалистов сходятся во мнении, что этот путь передачи входит в перечень основных причин заражения. Около 40% ученых считают, что теория не имеет оснований, а остальная часть – заражение может происходить и в общественных местах: магазин, душ, транспорт и т.д.
Уреаплазмы имеются у большинства людей, ведущих беспорядочную половую жизнь. Нередко бывают случаи отсутствия постоянного партнера, что приводит к случайным сексуальным связям. Инфекция не всегда имеет ярко выраженные симптомы, поэтому многие больные даже не подозревают о ее наличии.
Период латентного развития уреаплазмоза небольшой и составляет до двух недель. У представителей мужского пола он диагностируется гораздо реже, что связано с особенностью бактериального и гормонального фона их организма.
Развитию бактерии могут поспособствовать следующие факторы:
- прием препаратов из группы антибиотиков;
- терапия гормональными препаратами;
- использование контрацептивов;
- стрессовые ситуации;
- нарушение нормальной работы иммунной системы человека.
Симптомы
Микроорганизмы уреаплазмы в норме всегда присутствуют в человеческом организме, их активация начинается при возникновении определенных предрасполагающих ситуаций. Длительное отсутствие проявлений инфекционного процесса приводит к повышению риска заражения сексуальных партнеров. В случае полного отсутствия профилактических осмотров развивается хроническая форма заболевания, которая впоследствии опасна. Необходимость проведения медикаментозного воздействия у мужчин возникает довольно редко, так как случаи самоизлечения у них встречаются чаще.
Проявления данного недуга схожи с симптомами иных воспалительных процессов:
- небольшое количество выделений прозрачного характера;
- хроническое бесплодие неясной этиологии;
- осложненное течение цервицита, вагинита, кольпита, сальпингоофорита;
- хроническая инфекция мочевыводящих органов;
- жжение и боли при мочеиспускании и половом акте;
- острая боль в нижней части живота;
После орально-генитального полового акта признаки инфицирования подобны ангине (боль в горле, присутствие гнойных налетов в области миндалин).
Подобные симптомы часто остаются без внимания. Хроника, развивающаяся в результате несвоевременно начатого воздействия, вызывает воспаление матки, слизистой оболочки влагалища и придатков. В результате развивается спаечный процесс на маточных трубах, что является причиной появления осложнений при беременности. Причины бесплодия также могут быть связаны с наличием большого количества патогенных бактерий в организме. При этом иногда у женщин инфекция сопровождается воспалением слизистой оболочки матки.
Осложнения
Последствием запоздалого или неквалифицированного лечения, а также применения народных средств, является переход болезни в хроническую форму.
При оседании уреаплазмы на стенках влагалища, матке и стенках мочеиспускательного канала зачастую происходит активация и развитие заболевания. Периодически возникают рецидивы хронической формы, что связано с такими факторами, как:
- простуды;
- стрессовые ситуации;
- наличие воспалений в организме;
- употребление алкоголя в большом количестве;
- повышение физических нагрузок;
- снижение работоспособности иммунной системы.
В результате возникает ухудшение общего состояния, сопровождаемое повышением температуры тела.
Уреаплазмоз – причина возникновения следующих проблем:
- цистит, кольпит, везикулит;
- эндометрит, пиелонефрит;
- образование камней в мочевом пузыре и в почках;
- воспаление суставов;
- мужское бесплодие (при поражении сперматозоидов, возникает снижение их жизнеспособности);
- воспалительные процессы в маточных придатках и в самой матке;
- сужение канала мочеиспускательной системы;
- спаечные образования в маточных трубах;
- женское бесплодие.
Терапия
Схема лечения уреаплазмоза должна прорабатываться только опытным врачом в соответствии со следующими факторами:
- воздействие, направленное на главного возбудителя;
- иммуностимуляция;
- устранение условий, влияющих на распространение болезнетворных микроорганизмов.
Курс лечения включает в себя не только антибиотики, но и физиотерапию, процедуры инстилляции, а также ограничение в питании (диета), полный запрет на сексуальные контакты и употребление алкоголя.
Особое внимание уделяется возможности устранения условий, провоцирующих размножение патогенных микроорганизмов. Также в обязательном порядке назначаются средства, подавляющие симптомы инфекционного процесса.
Для правильного выбора антибиотика проводится исследование на устойчивость уреаплазм к определенному препарату. Чаще всего они назначаются в виде таблеток, свечей, инъекций. Сексуальные партнеры должны лечиться одновременно, чтобы полностью исключить повторное инфицирование в дальнейшем. При употреблении антибиотиков обязательным условием является применение эубиотиков – препаратов, основанных на бифидобактериях. Их использование направлено на восстановление микрофлоры влагалища и кишечника.
Контрольное диагностирование проводится при завершении лечения. Во время менструальных циклов, путем бакпосева и методом ПЦР, трижды проводятся исследования на наличие уреаплазм в организме. Если оно подтверждается, терапия продолжается.
Уреаплазмоз самостоятельно вылечить невозможно. Поэтому медицинское воздействие должно быть назначено врачом после прохождения необходимых исследовательских мероприятий.
Профилактика
В качестве профилактических мероприятий отмечаются следующие:
- Наличие постоянного партнера.
- Отказ от незащищенных случайных половых контактов.
- Регулярное посещение профилактических осмотров у гинеколога.
- Проведение антисептической обработки ротовой полости после совершенного орально-генитального полового контакта.
Будьте бережны и внимательны к своему здоровью – выберите подходящего вам врача и запишитесь на приём по телефону: 8 (499) 969-20-36 (для жителей Москвы и Московской области).
[youtube.player]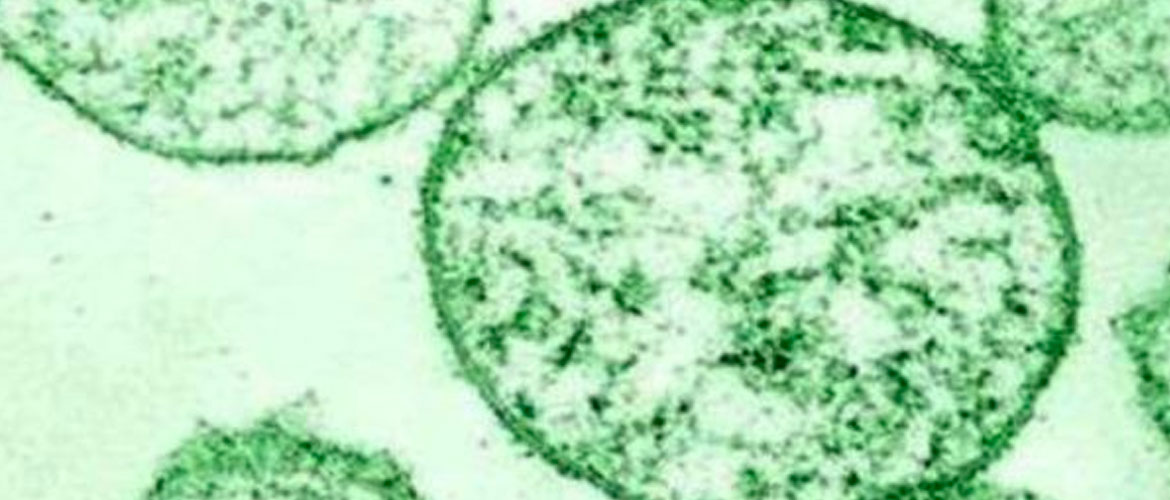
Бактерии уреаплазмы по своей величине такие же микроскопические, что и вирусы. Они не обладают собственной оболочкой и ДНК структурой. Присутствуют рибосомы и прокариотический нуклеоид, строение бактерии представляет собой микрокапсулу с цитоплазматической мембраной.
Причины появления уреаплазмоза у женщин
Уреаплазма – это внутриклеточный болезнетворный паразит, обитающий на слизистой оболочке мочеполового канала, является представителем условно-патогенной микрофлоры. То есть он всегда присутствует в нас, но появление в большом количестве приводит к болезням. Вопрос состоит в другом – как бактерия попадает в организм, и какие факторы влияют на ее активность.
К основным причинам инфицирования относится половой контакт и не соблюдение элементарной личной гигиены.
- длительные хронические недуги;
- хирургические операции, химиотерапия и т. д.;
- неправильное питание;
- отсутствие активного образа жизни;
- переохлаждение;
- перегрев;
- наличие пагубных привычек – алкоголь, курение, наркотики;
- частые стрессы и расстройства нервной системы;
- низкий уровень социальных благ – нищета, проживание в неприспособленных помещениях;
- прием гормональных успокоительных и других видов лекарственных препаратов.

Откуда берется уреаплазма у женщин, причина возникновения чаще всего — половой контакт. Обосновавшись на головке мужского полового органа, она проникает при акте в женское влагалище. От женщины через смазочные вещества, слизь к мужчине. Заражение может произойти и при оральном сексе.
Не исключено инфицирование плода от носительницы матери при внутриутробном развитии.
Заражение может произойти через околоплодные воды, в момент прохождения плода через родовой канал. В данном случае не всегда малыш получает от матери болезнь, случаются также рождение совершенно здоровых детей. Но есть одна особенность – ребенок женского пола чаще заражается. Мальчикам в этом смысле повезло. Мало того, что они на порядок реже заражаются, так и заболевание имеет в большинстве случаев свойство самоизлечиваться.
Существуют повышенные риски, когда может проявиться уреаплазма у женщин, причины возникновения:
- половой контакт без защитного барьера (незащищенный секс);
- частая смена полового партнера;
- половые контакты в раннем возрасте;
- использование чужого мыла, полотенца.
Статистические данные в отношении урогенитального инфицирования варьируются от 10 до 80%. Как правило, обнаруживается у ведущих активную сексуальную жизнь людей и чаще всего у тех, кто имеет 3 и более половых партнеров.
Главная способность микроорганизма – легкое преодоление мембранной защиты клеток и сцепление с их поверхностью. Именно таким образом она попадает в мочеполовую систему, цепляясь за слизистую эпителия и проникая в цитоплазматическую жидкость. Далее происходит продуцирование фермента, растворяющего иммуноглобулин А и происходит размножение. По этой причине иммунитет женщины падает и не способен защитить организм от атаки агентов.
При низкой активности патогена протекает практически бессимптомно. При высокой из-за повышения проницаемости тканей проявляется симптоматика, разрушаются клетки эпителий.
Виды уреаплазмы
Микробиологи обнаружили 14 биоваров бактерии, но при исследовании на серотип выявлено 3 вида, способных вызвать воспаления. К ним относятся:
У каждого из них отсутствует ДНК структура и стенка клетки.
Относится к семейству микоплазмоза. Но размножаться и жить она может только внутри клетки. По этой причине ее долго невозможно распознать.
Уреаплазмоз обитает на слизистой влагалища у женщин. И с помощью фермента уреазы расщепляет мочевину и формируется аммиак. При размножении возникает воспалительный процесс в половых органах.
- Высока вероятность формирования камней в мочевыводящих каналах.
- Угнетаются защитные свойства организма за счет выработки антител к иммунитету.
Зачастую данный вид инфекции активируется при наличии таких недугов, как гонорея, хламидиоз. Инкубационный период парвум – до 4-х недель.
Легко внедряется в эпителии слизистой половых органов и обладает большим риском инфицирования.
При оптимальном уровне иммунитета заболевание вряд ли будет развиваться, так как вид уреалитикум не способен угнетать антитела. Разрушает клетки крови и семенной жидкости.
Вид приводит к формированию спаек, непроходимости труб, риску бесплодия, внематочной беременности.
Как и вышеописанные биовары — представитель нормальной микрофлоры, место обитания паразита – мембрана половых клеток. Разрушая их, приводит к воспалительным процессам. Обычно им больше рискуют заразиться представители мужского пола.
Для адекватного и быстрого избавления от заболевания необходимо выявить вид с помощью детальных и специальных исследований. Уреалитикум можно определить только при увеличении его количества. Парвум и Специес обнаруживаются при лабораторных исследованиях по истечению срока инкубации.
Носители уреаплазмоза
Одна из самых распространенных бактерий уреаплазма может годами не обнаруживаться и мирно обитать в теле, отлично свыкаясь с микрофлорой. Именно по этой причине паразиты относятся к условно-патогенным. Опасность грозит только при создании условий – падении иммунитета, стрессов и других. А до этого момента женщина является носителем инфекции.
Важно: некоторые врачи при обнаружении микроорганизма тут же назначают терапию, в которой нет никакой необходимости. Их наличие еще не означает активную фазу болезни.
Согласно статистике до 80% населения может быть носителем паразитического уреаплазмоза и не подозревать об этом. Поэтому нужно понимать, что высок риск инфицирования или передачи сексуальному партнеру.
Симптомы уреаплазмоза у женщин

Как уже известно, заболевание может протекать бессимптомно. Патологические симптомы если и проявляются, то напоминают массу других заболеваний.
- Вагинит: обильные выделения из влагалища, зловонный запах, густая консистенция. Наблюдается при вагинозе.
- Цервицит: при мочеиспускании жжение, дискомфорт.
- Частое мочеиспускание.
- Боли острые или тупые в нижней области живота.
Больные нередко путают перечисленные явления с менструальным циклом, простудой, стрессом и другими заболеваниями.
Уреаплазмоз и беременность
Изучаемая нами инфекция относится к тем, на которые каждая дама обязана обратить внимание. При планировании семьи в обязательном порядке следует пройти обследование, и вот по каким основаниям:
Исходя из перечисленного, стоит понимать, что опасный паразит должен быть выведен из организма до наступления счастливой беременности.
В случае если симптомы уреаплазмы возникли у женщины при беременности, то последствия могут быть плачевными. Нередко формируется фетоплацентарная недостаточность – у малыша развивается дефицит кислорода, полезных веществ. Данный фактор может спровоцировать выкидыш.
До сих пор идут споры о влиянии микроорганизма на репродуктивные функции. Многие доктора указывают на некоторые случаи бесплодия, преждевременного выкидыша и других проблем наличием уреаплазмы.
Опасен уреаплазмоз у женщин и для малыша, рискующего заразиться через околоплодные воды и во время выхода плода через родовые каналы.
В большинстве случаев ребенок не заражается, так как защищен пленкой (плацентой). Но в 50% случаев он может приобрести инфекцию именно через родовые пути.
Современная медицина располагает рядом эффективных средств для терапии у беременной на третьем триместре. Наличие бактерии уже не является причиной для преждевременного прерывания.
Диагностика уреаплазмы
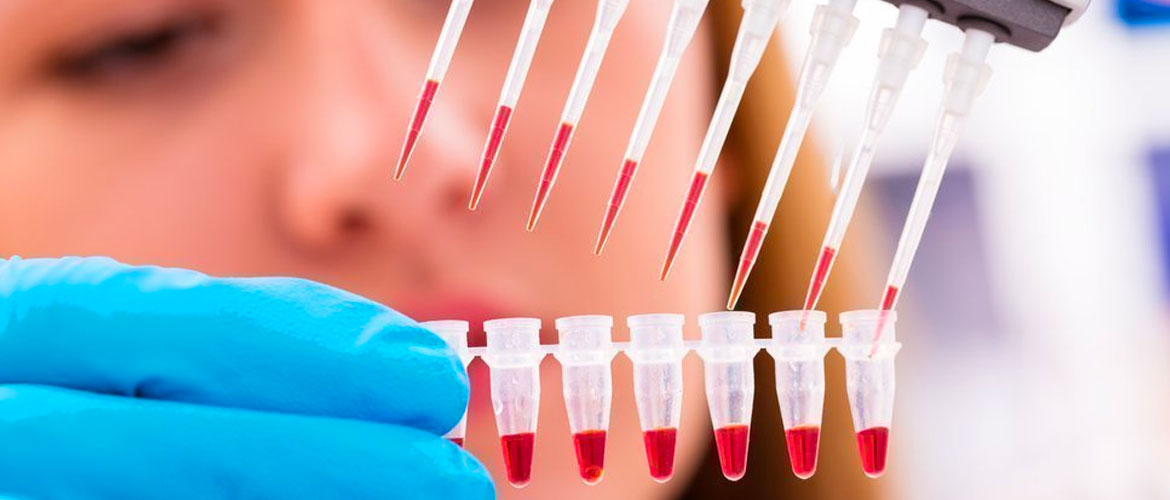
Чтобы подтвердить или опровергнуть симптомы или наличие уреаплазмоза у женщин, необходимо провести следующие виды лабораторных анализов:
- Выделения из влагалища исследуются в селективной среде: в течение трех дней культура развивается и размножается, благодаря чему ее можно отличить от других видов инфекционных болезней.
- ПЦР на определение возбудителя – полимерная цепная реакция: в течение 24 часов после соскоба определяется видовая принадлежность.
- Серология: исследование анализа крови на определение антител и антигенов. Особенно важно обследование при рецидивах, бесплодии и осложнениях.
Специалисты рекомендуют чаще проводить исследования пережившим воспаление матки, придатков, выкидыши, проблемы с менструальным циклом, при эрозии, хронических кольпитах.
Лечение уреаплазмоза у женщин
Важным моментом при обнаружении бактерии является обязательная терапия обоих половых партнеров.
Лечение заболевания при беременности обязательно в любом случае. Методы, вид лекарственных препаратов зависит от срока беременности и особенностей его лечения. В случае возникновения угроз прерывания, обострения хронических недугов — терапия применяется только при наличии осложнений. При благополучном течении, лечение проводят на 30 неделе для устранения инфекции в родовых каналах.
Наиболее эффективным средством при лечении являются препараты антибиотического ряда. Применяются три группы:
Какой из препаратов выбирать – решает лечащий врач, основываясь на показаниях исследований, общей картине заболевания, состояния иммунной и других систем пациента. В любом случае, существуют правила, которые следует соблюдать:
- Лечиться должны оба партнера.
- Категорически нельзя вносить самостоятельные поправки в схему терапии.
- Не допускается прерывание лечения, необходим комплексный и полный курс.
Важно: врачи рекомендуют ограничить половые контакты, но лучше исключить их на время лечения полностью.
В некоторых случаях показано применение сразу двух видов препаратов, но только при наличии сопутствующих инфекционных патологий. Курс лечения зависит от выбранного лекарства:
- кларитромицин – одна-две недели;
- доксициклин – до 10 дней;
- эритромицин — до одной недели;
- аминогликозиды – до 10 дней;
- азитромицин (1 грамм) – однократный прием.
Наиболее эффективными считаются антибиотики полусинтетического типа – группа тетрациклинов.
Лечение может вызвать побочные эффекты:
- головокружение;
- головную боль;
- тошнота;
- рвота;
- рези в животе;
- диарею.
Применение любых лекарственных форм может стать причиной аллергической реакции, проявляющейся через:
- сыпь;
- покраснение и отек кожи;
- зуд;
- кашель;
- чихание, насморк;
- отек Квинке, анафилактический шок.
Все перечисленные моменты могут быть угрозой для жизни, по этой причине важно определить, есть ли аллергия на те или иные наименования.

Прием антибиотических средств влечет за собой уничтожение не только болезнетворных патогенных бактерий, но и здоровой флоры. Но без них вылечить болезнь совершенно невозможно. Для восстановления микрофлоры потребуется прием пробиотиков и пребиотиков. В состав данных средств типа Апилак, Лактобактерин, Бифидумбактерин, Лактусан входят полезные виды бактерий. Выпускаются в форме сиропа, свечей и т. д.
В виду того, что микроорганизм способен размножаться при падении уровня иммунитета, важной составляющей лечения является ее повышение. Назначаются иммуностимуляторы и иммуномодуляторы типа:
Препараты выпускается в форме сиропа, таблеток, инъекций. Также применяются свечи Виферон, обладающие отличным эффектом и прекрасной сочетаемостью с другими лекарствами.
Важная роль в комплексном подходе отводится применению физиотерапевтических процедур, предназначенные для устранения осложнений и усиления иммунитета:
- Массаж для устранения спаек в трубах.
- Лечение грязью для терапии и профилактики воспалительных процессов.
- Гирудотерапия. Метод позволяет устранить спаечный процесс, снять воспаление и повысить иммунитет.
- Облучение крови (внутривенно). Усиливает иммунитет, устраняет воспаление.
- Электрофорез. Отличный способ истреблять колонии патогенной флоры.
- Озонотерапия. Внутривенно вводятся препараты, в состав которых входит озон, что активизирует защитные функции человеческого организма.
- Магнитотерапия. Метод активирует циркуляцию крови, открывает доступ кислорода к мельчайшим капиллярам, улучшает защитные силы организма и устраняет воспаления.
Существует еще масса физиотерапевтических видов воздействия на бактерию, весьма эффективных в комплексном лечении. Определиться с выбором и количеством сеансов должен только специалист – гинеколог.
Профилактика уреаплазмоза у женщин
Известно, что бактерия уреаплазма является представителем условно-патогенной микрофлоры. И ее наличие в анализах не означает, что у человека присутствует заболевание. Но что же делать, чтобы не стать жертвой неприятного недуга? Следует выяснить, что такое уреаплазмоз, и соблюдать меры профилактики. Заболевание передается в основном половым способом, поэтому необходимо:
- Использовать презерватив при каждом половом контакте;
- Быть осмотрительной в выборе сексуального партнера;
- После случившегося контакта тщательно под проточной водой промыть влагалище;
- Если присутствуют случайные половые связи – регулярно обследоваться.
В обязательном порядке пройти обследование организма и исследование анализов при планировании беременности.
ТОП-5 проверенных клиник венерологии
Источники
[youtube.player]Читайте также:


