Отек конечностей при васкулите
Васкулит нижних конечностей (ангиит) – это воспаление стенок кровеносных сосудов, при котором поражаются ткани и органы организма человека.
Эта статья расскажет о причинах болезни, ее симптомах, особенностях лечения.
Факторы, провоцирующие недуг

Однозначного ответа, что вызывает заболевание, нет. Причинами его называют:
- осложнения после перенесенной простуды, которая переросла в хроническую стадию ввиду неправильно проведенного лечения;
- применение антибиотика, анальгетика, некоторых других лекарственных препаратов;
- стрессы;
- наследственность;
- переохлаждение организма;
- артриты;
- патологии внутренних органов;
- заболевания щитовидной железы;
- болезни кожи (красная волчанка, опухоли, аллергия).
Ангиит могут спровоцировать методы диагностики, при которых используется контраст.
Формы заболевания

В зависимости от причин возникновения есть 2 разновидности:
- первичная;
- вторичная.
Первая появляется как самостоятельное заболевание.
Вторая является сопутствующей патологией других болезней.
- геморрагический васкулит (носит аллергический характер, характеризуется появлением красных точек на начальной стадии развития болезни, которые потом преобразуются в уртикарные высыпания. Поражаются кожные покровы и внутренние органы);
- узловато-эритематозный (возникает вследствие приема определенных лекарств, при перенесенных инфекциях).
В зависимости от сосудов, которые подвергаются поражению, определяют васкулит крупных, средних и мелких сосудов.
Согласно третей классификации, существуют:
- синдром Бехчета (воспаляются артерии и вены);
- болезнь Бюргера (процесс образования тромбов в сосудах рук и ног);
- криоглобулинемия (реакция на холодовое воздействие);
- гигантский артериит (поражение головных артерий, способен вызывать слепоту);
- гранулематоз Вегенера (воспаление стенок сосудов почек и легких, страдают пазухи носа, горло);
- болезни Геноха-Шенлейна (нарушение целостности капилляров кишечника, кожи, почек, суставов) и Кавасаки (кожно-слизистый синдром лимфоузлов; страдают дети младше 5 лет);
- микроскопический полиангиит (поражение мелких сосудов легких и почек);
- узелковый полиартрит (страдают пищеварительная система, нервы, почки, кожа);
- артериит Такаясу (деформируются крупные сосуды, аорта).
Симптомы и диагностика

Ангиит нижних конечностей в начале развития проявляет общие признаки. Течение его схоже с проявлениями других болезней. Первая неделя характеризуется слабостью, онемением в теле, повышением температуры. Частый симптом — боль в мышцах, суставах и голове, утомление, потливость (особенно ночью). Затем состояние здоровья ухудшается. Появляется сильный зуд на пораженных участках кожи, отеки, язвы. Самым ярким проявлением васкулита на ногах являются высыпания, затем появляется геморрагическое пятно и кровянистые пузыри. Область распространения – голень.
Осложняется болезнь наличием сахарного диабета и гипертонии.
На вопрос о том, какой врач производит лечение васкулита ног, стоит сказать, что с подобной проблемой обратиться надо к дерматологу. Диагностируется при визуальном осмотре. На начальной стадии, когда проявляются общие симптомы, используют методы биопсии, томографии, ангиографии (исследования сосудов), рентген. Чтобы выявить васкулит, проводят ряд лабораторных исследований: биохимический, иммунологический и полный анализ крови, мочи, биопсию.
Лечение
Лечение васкулита нижних конечностей проводят в больнице. Используют медикаментозную терапию, лечебную физкультуру. Необходимый прием — правильное питание и диета.
Терапия пациента проводится в три этапа.
Цель первого – остановка разрушительных некротических процессов кожных покровов.
Вторая стадия направлена на то, чтобы избежать обострений болезни, закрепить результат предшествующего лечения.
Третий этап наступает тогда, когда в течение 3 месяцев наблюдалась стойкая ремиссия. Главная задача — достижение стабильности и определение способов устранения поражений. Определяется список реабилитационных и профилактических мероприятий.
Выбор препаратов при лечении определяется врачом в зависимости от вида и формы васкулита.
При заболевании применяют:

Лечение васкулита ног данным способом предполагает употребление травяных настоев и отваров. Выбор нетрадиционных методов терапии определяется строго врачом.
При заболевании пьют отвары из плодов софоры японской, спорыша, крапивы, бузины, тысячелистника (два последних растения в сочетании с почками тополя, календулой, чередой, хвощом и мятой снижают аллергию).
Народный рецепт лечения и очистки кишечника — отвар из девясила, пижмы, бессмертника, полыни.
Настой из горьких трав с медом применяются для очистки крови. Для этого листья бадана заливают кипятком и ночь настаивают. Затем добавляют столовую ложку меда. Принимают натощак.
При лечении используются и лимон. Его перекручивают в кашицу, кладут 500 грамм сахара, 0,5 литра водки и вводят ложку гвоздики, добавляется вода (теплая). Выдерживается настойка в темноте 2 недели. Принимают по 2 ложки 3 раза в день.
Чтобы избавиться от аллергии, заваривают фиалку, бруснику, череду (2 столовых ложки на 2 стакана воды). Прием в день – 4 раза.
Для наружной обработки кожи на пораженных участках рекомендуют мазь с арникой.
Язва лечится канифолью и пчелиным воском, которые наносятся на пораженное место.

При васкулите врачи запрещают любые физические нагрузки на ноги.
Это может ухудшить состояние больного. Используют лечебную физкультуру как реабилитирующее и профилактическое средство. Применяется она для того, чтобы снизить болевые ощущения, уменьшить проявления симптомов, улучшить кровообращение в тканях и органах, убрать отечность.
Во время лечения больным рекомендуется комплекс упражнений:
В период лечения и реабилитации больным назначается диетный стол. Исключение тех или иных продуктов зависит от вида и формы заболевания.
Рацион при васкулите ног характеризуется следующими особенностями:
- исключают аллергены (цитрусы, шоколад);
- увеличивают потребление молочных каш (протертых), супов из овощей, соков, киселя;
- все продукты едят в измельченном виде: так снижается нагрузка на желудочно-кишечный тракт.
Васкулит у детей

У малышей васкулит проявляется в виде мелких кровяных точек, которые образуют кровоизлияния и язвы. Располагаются они по всему телу, проникая на внутренние органы.
- дыхание становится жестким;
- появляются головная боль, мигрень, рвота;
- повышается температура тела;
- конечности утрачивают чувствительность.
Для детей в возрасте до 5 лет характерна болезнь Кавасаки – достаточно редкий случай, связанный с воспалением лимфатических узлов.
Первые проявления ее схожи с вирусными инфекциями: головная боль, озноб, повышается температура тела. Проявляются мелкие высыпания на лице, плечах, туловище, промежности.
При данной разновидности болезни у малышей возникают боли в области сердца, страдают суставы. Патология затрагивает сердечные сосуды, появляется аритмия.
Лечение детского васкулита проводят только в больнице. Назначаются препараты, повышающие иммунитет, препятствующие тромбообразованию. При правильном медицинском подходе патология вылечивается полностью.
Прогноз и последствия

Плохое кровоснабжение, разрывы сосудов и их гибель приводят к тяжелым последствиям.
В результате васкулита есть вероятность развития:
- почечной недостаточности;
- непроходимости или разрывов кишечника;
- инфаркта миокарда, разрыва аорты.
Если недуг своевременно диагностировать и лечить, то 90% больных успешно его преодолевают.
Терапия осложняется, если пациент имеет поражения почек, нервной, сердечно-сосудистой и пищеварительный систем.
Профилактические мероприятия
Основные предупредительные меры – укрепление иммунитета, избегание появления аллергических реакций.
Чтобы снизить риск появления васкулита, врачи рекомендуют:
- ограничить времянахождение на солнце;
- избегать переохлаждений;
- дозированно употреблять лекарства;
- правильно распределять физические нагрузки;
- включать в рацион питания полезные натуральные продукты;
- лечить кариес, заболевания зубов;
- принимать витамины;
- исключить прием спиртных напитков, курение.
Таким образом, васкулит – патология, которая влияет на весь организм человека. При соблюдении профилактических мер, правильном питании и терапии болезнь можно успешно вылечить.
Н арушения в работе сосудистых структур, системе кровообращение приводит к катастрофическим последствиям при несвоевременном лечении или неграмотной помощи больным.
Согласно статистическим оценкам, диагноза подобного профиля выставляются часто, на долю названной категории приходится порядка трети всех случаев тяжелых состояний, с которыми пациенты обращаются лично или поступают в стационар по скорой.
Васкулит — одно из возможных заболеваний, суть его заключается в воспалении сосудистой стенки изнутри с последующей деструкцией тканей, структур эндотелия, рубцеванием и критическим нарушением питания клеток, которое должен обеспечивать пораженный сосуд.
Основной контингент больных — лица детского и пожилого возраста, есть два пиковых периода: с года до 15 лет и с 55 до 70.
Это не единое заболевание, а целая группа патологических процессов. Конкретное наименование зависит от типа пораженного сосуда: вена, артерия, капилляр и др.
Васкулит на ногах — это неправильная формулировка. Речь идет о поражении сосудов нижних конечностей. Внешне оно проявляется обильными красными или пурпурными высыпаниями, которые ошибочно и называют васкулитом на ногах. На деле же это геморрагическая сыпь, типичный внешний признак васкулита.
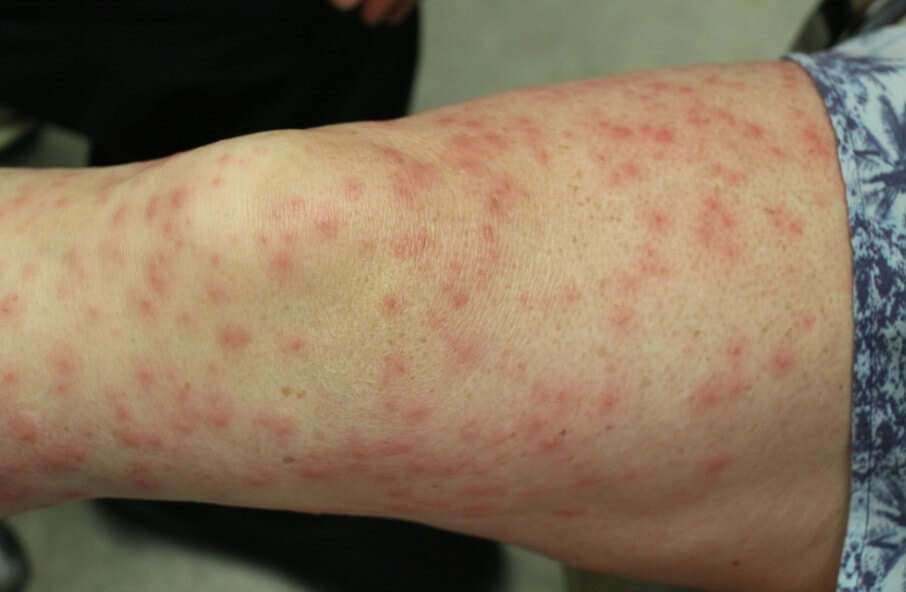
Диагностика не представляет больших трудностей. Лечение срочное, обычно в стационарных условиях. Заболевания крайне чувствительно к моменту оказания помощи и ее качеству, в плане прогноза.
Механизм развития
Точный путь становления патологического процесса не известен. Вопрос изучается теоретиками и практиками. Однако можно сказать, по меньшей мере о двух ключевых факторах становления проблемы.
- Первый и основной — аутоиммунная реакция. Собственные защитные силы организма человека, которые призваны оказывать противодействие вторженцам: вирусам, бактериям и прочим начинают разрушать собственные клетки тела.
В частности страдает внутренняя выстилка сосудов. Почему так происходит тоже до конца непонятно. Предполагается, что сбой провоцируется приемом препаратов, перенесенными инфекциями.
Также имеет место гиперсенсибилизация в результате текущих или хронических аллергических реакций, отравлений токсинами (например, продуктами жизнедеятельности глистов). Иными словами, организм становится слишком чувствительным.
- Второй весомый фактор — вирусное, бактериальное, грибковое поражение. Насколько большую роль играет этот момент точно также сказать пока нельзя. При этом он не исключает аутоиммунного происхождения. Вполне возможно, что два механизма уживаются в одном пациенте мирно.
Далее патологический процесс двигается по стандартному сценарию. Развивается воспаление, затрагивающее внутреннюю выстилку того или иного сосуда — интимы, эндотелия. Сам по себе диаметр просвета суживается.
Формируется выраженная ишемия с недостаточным питанием структур. При этом остаточные явления всегда тяжелы. Стенки рубцуются, эпителизируются, возможно развитие фибриновых образований (спаек).
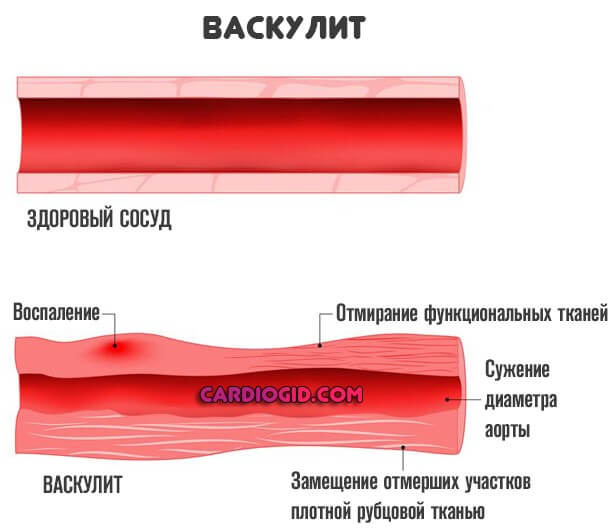
Все это создает механические препятствия. Сосуд теряет былую эластичность, не может нормально расширяться и выполнять свою основную функцию по проведению крови. Итогом оказывается хроническая ишемия.
Осложнения не заставляют себя ждать. В отсутствии грамотной помощи смерти почти не избежать.
Васкулит нижних конечностей может закончиться гангреной, согласно статистическим данным, именно эта локализация является наиболее характерной для патологического процесса.
Классификация
Типизировать расстройство можно по нескольким критериям. Первый — вид сосуда.
- Артериит. Воспаление магистральных структур, обеспечивающих организм насыщение кислородом и питательными веществами (например аорты). При поражении таковых стремительно нарастают нарушения функционирования тканей, потому помощь требуется незамедлительно. Счет идет на дни, в некоторых случаях на часы.
- Артериолит. Поражаются сосуды более мелкого калибра. В основном страдают конечности и глаза.
- Флебит. Воспаление вен. Протекает сравнительно вяло, но почти всегда в итоге заканчивается катастрофическими инвалидизирующими последствиями. Времени на раздумья также не много. Требуется госпитализация в профильный стационар и начало терапии.
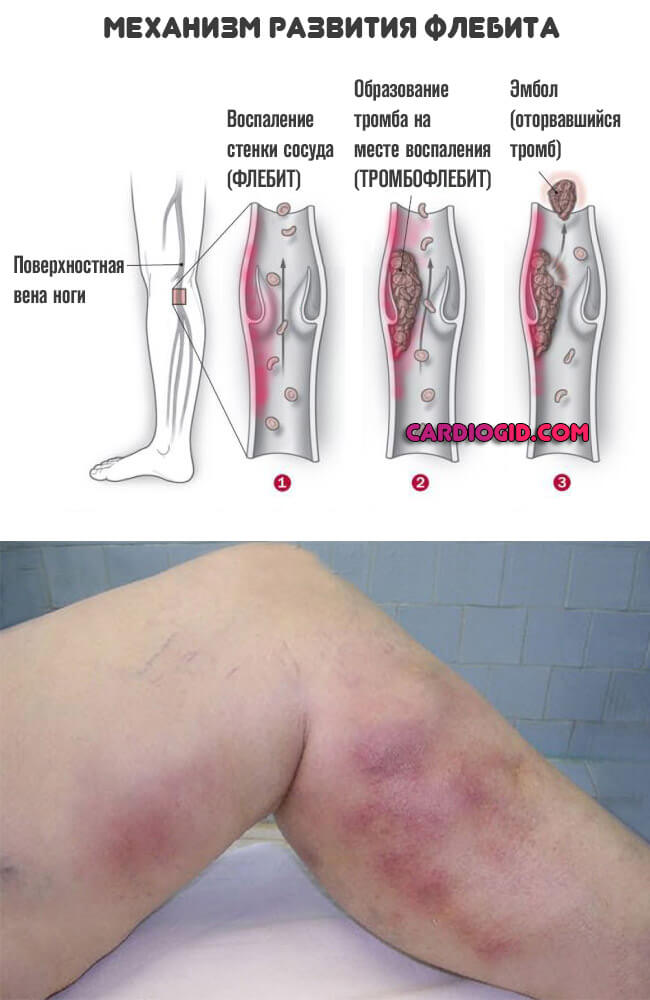
- Капиллярит. Сопровождается минимально выраженными симптомами. Но при поражении большого количества мелких, поверхностных сосудов возможны опасные осложнения. Какого именно рода — зависит от локализации и трудности случая.
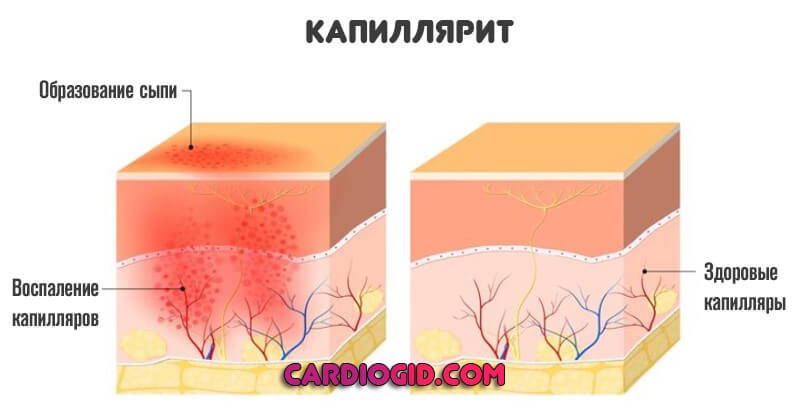
Формы
Второй критерий классификации — происхождение патологического процесса. Выделяют две основных формы:
- Первичная. Причины точно не известны. Имеет в большинстве своем идиопатический характер, врачи не способны выявить конкретный фактор. Предполагается, что проблема имеет аутоиммунный генез, что подтверждается результатами лабораторных тестов.
Но и здесь доктора приходит в тупик: не известно, почему защитные силы начинают неадекватно реагировать на собственные ткани. Остается строить предположения.
Проблема первичной формы заключается в невозможности повлиять на первопричину, а значит и вылечить такой васкулит полностью. Приходится бороться с симптомами в периоды обострения и угнетать иммунитет.
- Вторичная. Развивается на фоне перенесенных инфекционных заболеваний, глистных инвазий. Как исход системных расстройств. Причину можно выявить довольно легко.
Это дает большие надежды на качественную коррекцию. Но полного излечения при хронизации добиться не получается.
Стадии
Третий критерий классификации — тяжесть течения патологического процесса. Васкулит подразделяется на 3 стадии:
- Легкая. Симптомов как таковых нет или они ничтожно малы по интенсивности. Пациент зачастую даже не подозревает, что имеется какая-то проблема. Проходит самостоятельно в большинстве случаев. Редко прогрессирует и осложняется. Может перейти в хроническую стадию. Выраженность рецидивов далеко не всегда такая же малозаметная.
- Средняя. Обнаруживается выраженная клиническая картина. Состояние умеренно-тяжелое. Требуется срочная терапия, потому как самостоятельный регресс патологии практически невозможен.
- Тяжелая. Сопровождается выраженными симптомами. Пациент находится в критическом положении. Без стационарного лечения в экстренном порядке выживаемость чуть больше 1%.
Помимо симптомов со стороны собственно сосудов, дермального слоя развиваются кишечные кровотечения, почечная недостаточность. Поражаются внутренние органы. Что и становится в конечном итоге причиной гибели человека.
Можно также выделить системные формы васкулитов (встречаются сравнительно редко, поражают множество сосудов одновременно) и очаговые, локализованные в отдельных структурах: органах, конечностях.
Тяжесть протекания мало зависит от типа по этому критерию. Нужно рассматривать каждую ситуацию в отдельности для получения точной информации.
Симптомы
Признаки патологического процесса многообразны. Существенно зависят от локализации поражения. Типичным и основным проявлением выступает сыпь. Она присутствует практически всегда.
Образование таковой происходит в первые же моменты от старта патологического процесса.
Выраженность зависит от агрессивности состояния. Как правило, на начальной стадии речь идет о малом количестве сыпи. Затем папул, пятен или других видов становится больше, они сливаются в единые очаги.
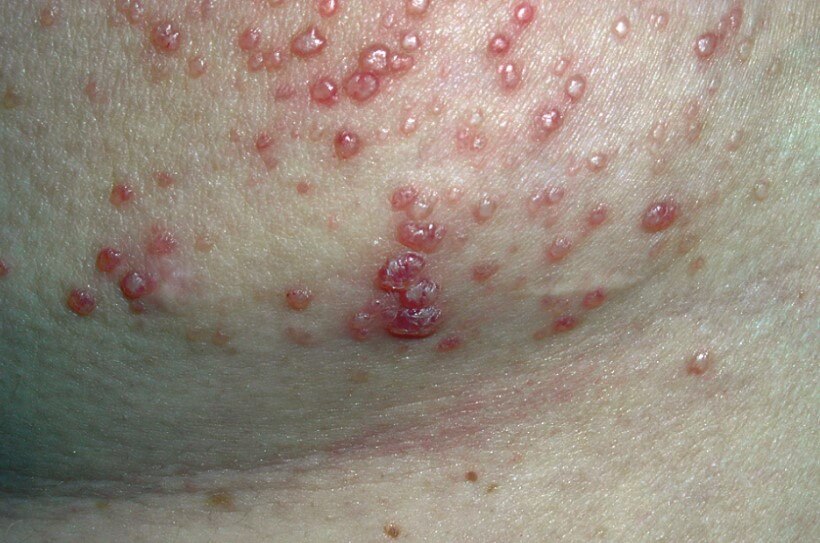
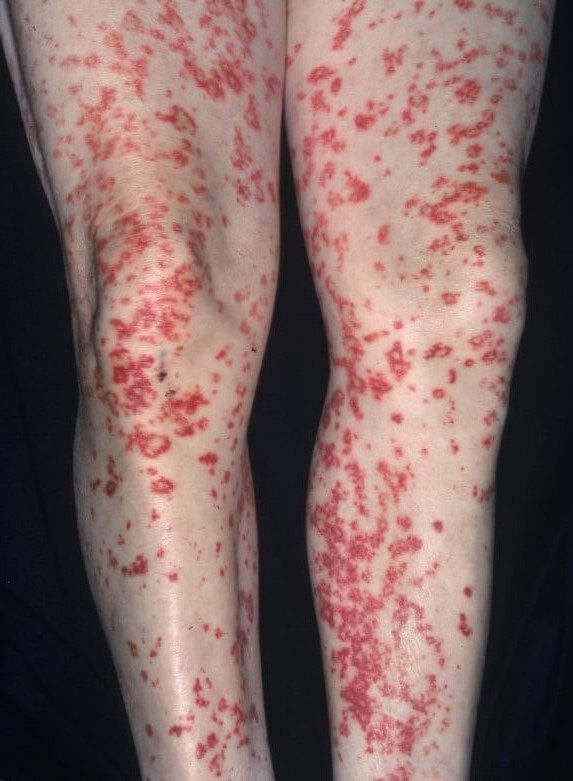
В подавляющем числе случаев сначала вовлекаются ноги. Потом высыпания экспансивно распространяются на другие части тела.
По характеру это могут быть стандартные розоватые округлые пятна, пурпурные образования, папулы, пузыри, крапивница, язвы.
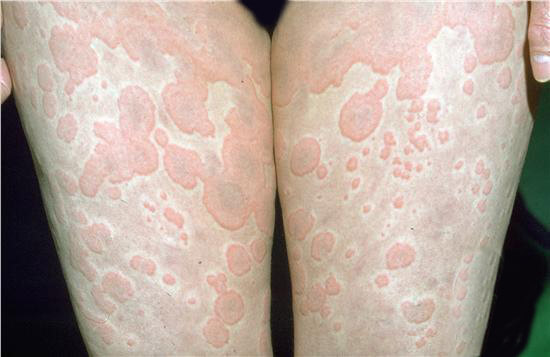
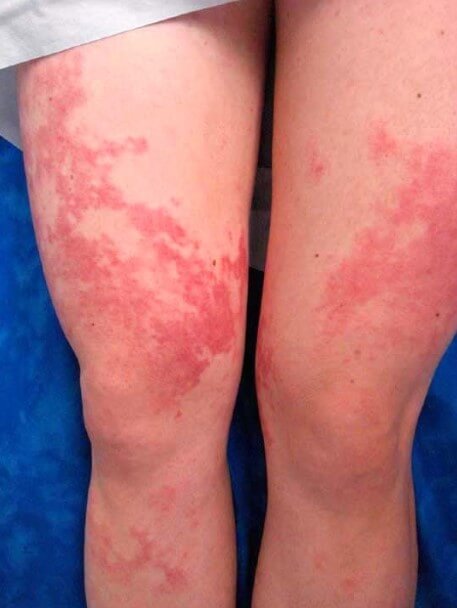
Независимо от типа сыпи все подобные кожные дефекты в конечном итоге склонны к развитию эрозии (язв), деструкции (разрушению) и некрозу (отмиранию). Это вопрос времени.
Васкулит ног — не вполне точное описание. Ошибочный термин. Вернее было бы назвать этот симптом геморрагической сыпью (ревматической пурпурой).
Далее развиваются признаки общей интоксикации организма с головной болью, тошнотой, рвотой, слабостью, сонливостью, астеническими проявлениями. Возможен рост температуры тела до выраженных отметок, выше 38-39 градусов. Признак присутствует не всегда.
Геморрагические пятна на ногах и проявления общей интоксикации не способны к самостоятельному регрессу. Они существуют на протяжении всего течения патологии.
Это типичные составляющие клинической картины. Далее все зависит от конкретной формы расстройства, его локализации.
- Поражение дыхательной системы сопровождается множеством вариантов течения. От бронхиальной астмы до пневмонии. Причина заключается в нарушении нормальной трофики структур. Вероятны застойные явления и косвенное деструктивное влияние на сердца.
- Вовлечение нервной системы. Обнаруживается судорогами. Психическими отклонениями разной степени тяжести, параличами, парезами, слабостью. Возможен геморрагический инсульт. Развивается он спонтанно без предшествующей стадии.
- Поражение суставов. Вторичный артрит, воспаление структур. Сначала вовлекаются колени, затем процесс переходит на другие хрящи. Без лечения возможны инвалидизирующие результаты .
- Нарушение работы почек. По типу тотальной дисфункции, недостаточности. Сопровождается болями в области поясницы, отеками, тошнотой, ростом артериального давления (вплоть до злокачественной гипертензии).
- Зрительная дисфункция. В легких случаях сопровождается снижением остроты, в тяжелых полной слепотой. Преходящей или постоянной. Зависит от течения патологического процесса.
- Поражение пищеварительного тракта. Дает выраженную диспепсическую картину с тошнотой, рвотой, вздутием и метеоризмом, проблемами со стулом, болями в животе разлитого характера.
Конкретизировать перечень симптомов возможным не представляется. Потому как существует огромное число клинических вариантов васкулита в контексте поражения той или иной системы. Признаков будет еще больше.
Причины
Точные факторы не известны. Врачи строят определенные предположения и делают выводы из данных наблюдений.
Основных момента два:
- Гиперсенсибилизация организма на фоне перенесенного инфекционного заболевания, текущей аутоиммунной патологии, врожденных особенностей. Сопровождается неадекватной реакцией защитных сил на ткани тела.
- Поражение вирусом, бактерией, грибком.
Факторы риска — детский возраст, склонность к аллергии и текущие хронические реакции, пожилые годы. Большего сказать на данный момент невозможно.
Диагностика
Проводится под контролем сосудистого (или общей практики, если нет такого) хирурга, флеболога. Это основные доктора, которые работают с пациентами подобного профиля.
Васкулит — проблема междисциплинарная, потому может потребоваться помощь сторонних врачей. Типично ведение больных ревматологом.
Перечень мероприятий стандартный:
- Устный опрос. Нужно выявить жалобы, зафиксировать все симптомы письменно и проанализировать данные. Затем подвести клиническую картину под конкретные существующие диагнозы и сделать предположения.
- Сбор анамнеза, направлен на выявления предполагаемого происхождения патологического процесса. Оба этих рутинных исследования играют ключевую роль в дальнейшей работе специалиста. Потому пациентам нужно знать — скрывать что-либо нельзя. Рассказывать стоит по существу, но максимально подробно, в деталях.
- Визуальная оценка высыпаний, проявлений со стороны органов и тканей. Эта информация используется для определения типа расстройства, локализации, тяжести течения и прочих моментов.
- Допплерография сосудов. В рамках оценки скорости и качества кровотока в конкретной области, предположительно пораженной васкулитом.
- Ангиография. Рентген. Направлен на исследование анатомических особенностей, структурных характеристик артерий, вен и прочих.
- Обязательным этапом выступает лабораторная оценка крови. Общий и биохимический анализы показывают повышение концентрации лейкоцитов, высокую скорость оседания эритроцитов, выраженный рост СРБ, C-реактивного белка, что однозначно указывает на воспаление, с большой вероятностью аутоиммунного генеза.
В основном этого достаточно. Для определения проблем со стороны органов и систем применяются дополнительные методики. Например, рентгенография грудной клетки и другие способы.
Вопрос решается на усмотрение специалиста. Медлить нельзя, потому в основном рекомендуется госпитализация. В стационарных условиях удается добиться результата быстрее.
Лечение
Терапия по преимуществу консервативная. При необходимости проводятся очищающие кровь процедуры.
Задач несколько. Первая — купирование симптоматики. Вторая — торможение деструктивных процессов и хотя бы частичное восстановление кровотока.
Также обязательна превенция нежелательных последствий, опасных для жизни.
Применяются медикаменты ряда фармацевтических групп:
- Противовоспалительные нестероидного происхождения. НПВП. Нимесулид, Кеторолак и прочие. Вызывают массу побочных явлений, потому требуют осторожного применения.
- Глюкокортикоиды. Обладают тем же действием. Однако в несколько раз мощнее. Соответственно и риски от применения таковых куда больше.
- Цитостатики. В наиболее сложных случаях, когда не помогают прочие препараты. Это средства используются не только в рамках химиотерапии, но их эффект проявляется особенно ярко именно тут. Они замедляют деление быстрых клеток, в частности иммунных, реакция становится менее агрессивной, купируются проявления.
- Антиагреганты. Предотвращают сгущение крови. Нормализуют ее текучесть и реологические свойства. Аспирин и его более современные аналоги для продолжительного использования. В рамках срочной помощи вводится Гепарин (антикоагулянт).
- Сорбенты. Тиоверол и аналоги. Применяются для быстрого выведения опасных веществ их организма.
- По необходимости — антибиотики, противогрибковые, стимуляторы выработки интерферона или антитела (борются с вирусами).
В основном перечень ограничивается этими группами. Что касается экстренных случаев, может потребоваться очищение крови посредством плазмафереза, гемо- и иммуносорбции.
Лечение васкулита нижних конечностей проводится с применением препаратов, хирургические вмешательства не практикуются, не считая критических случаев.
В дальнейшем показана диагностика у аллерголога-иммунолога, выявление ответов на те или иные вещества и коррекция образа в жизни в связи с новыми условиями.
Например, исключение контакта с пылью, некоторыми животными, отказ от определенных продуктов с изменением рациона, если это нужно и т.д.
Лечение васкулита на ногах требует от 3 недель до 3 месяцев. Полный восстановительный период близится к полугоду. Бывает чуть больше.
Прогноз
Выживаемость при своевременной медицинской помощи составляет 96% и выше. Но только при условии начала терапии в ранний период.
Запущенные формы, тем более, если присоединились осложнения, дают летальность практически с той же цифрой. Шансы остаться на этом свете чуть более 3%.
Потому не стоит рассчитывать на спонтанное восстановление. Подобное практически нереально. Рекомендуется обращаться к врачам.
Полностью вылечить хронические васкулиты невозможно. Излечению поддаются только начальные формы вторичного васкулита (возникшего на фоне перенесенных инфекционных заболеваний).
Возможные осложнения
- Геморрагический инсульт .
- Слепота в результате нарушения питания сетчатки глаза и зрительного нерва.
- Почечная недостаточность.
- Кишечное кровотечение.
- Выраженный неврологический дефицит.
- Дыхательная дисфункция с вероятным становлением асфиксии.
- Поражения суставов с деструкцией и деформацией хрящей.
Результат — инвалидность или, намного чаще, гибель.
В заключение
Васкулит сосудов нижних конечностей — критически опасный патологический процесс.
Требует срочной медицинской помощи. В противном случае шансов на выживание практически нет. Особенно при вовлечении органов.
Диагностируется отклонение достаточно легко, потому смысла медлить нет. Профильные специалисты — хирурги (сосудистые, но поскольку таких немного, особенно вне столиц государств СНГ и бывшего Союза, то и общей практики), ревматологи.
Васкулит – одно из тех заболеваний, истинных причин развития которого медицине пока не известно. Но существует предположение, что в основе патологии лежит развитие аутоиммунного процесса. Для заболевания характерно повреждение сосудистых стенок.
Чаще всего в патологический процесс вовлекаются мельчайшие сосуды и васкулит на ногах в этом случае не исключение. Заболевание вызывает повреждение подкожных сосудов, в результате чего ноги приобретают типичный для болезни вид. Выделяют две формы патологии:
- Первичная. Заболевание возникает как самостоятельная патология.
- Вторичная. В этом случае васкулит – сопутствующее осложнение другой болезни.
- Классификация васкулита
- Геморрагическая форма
- Узловато-эриматозная форма васкулита
- Причины развития васкулита на поверхности ног
- Общая симптоматика васкулита
- Диагностика васкулита
- Лечение васкулита
- Профилактика заболевания
Классификация васкулита
На поверхности нижних конечностей чаще всего диагностируются две формы васкулита:

- геморрагическая;
- узловато-эриматозная.
Заболевание чаще всего диагностируется в период 25-30 лет. Патология кроме поражения кожи может сопровождаться и воспалениями внутренних органов. Симптомы геморрагической формы:
- На поверхности кожи формируются пятна красного цвета, постепенно трансформирующиеся в уртикарную сыпь. Для высыпания этого типа характерны четкие контуры, плотность.
- По мере ухудшения состояния происходит разрыв воспаленных сосудов. В результате на поверхности кожи образуются характерные кровоподтеки (геморрагии).

Совет! Геморрагические высыпания оставляют после себя достаточно яркую пигментацию.
Для этой формы васкулита типично поражение глубоких вен. Причины заболевания:
- прием некоторых лекарственных препаратов;
- инфекции.
Чаще всего такая форма васкулита ног поражает поверхность голени. Иногда оказываются затронуты и стопы ног. Симптомы узловато-эриматозной формы заболевания:
- образование на поверхности кожи плотных узлов различной формы (размер может варьироваться от небольшой горошинки до перепелиного яйца);
- сыпь получает ярко-красный цвет и значительно выступает над поверхностью отекшей кожи;
- при надавливании ощущается сильная боль.

Длительность болезненного периода заболевания не превышает недели – при отсутствии осложнений. Сыпь никогда не трансформируется в язвы и полное излечение наступает примерно через месяц.
Причины развития васкулита на поверхности ног
Спровоцировать развитие воспаления стенок сосудов могут следующие причины:
- недавно перенесенные респираторные заболевания (васкулит может выступать как развившееся осложнение);
- неконтролируемый прием определенных групп лекарственных средств;
- частые стрессовые ситуации;
- предрасположенность на генетическом уровне;
- переохлаждение;

- травмирование;
- имеющиеся хронические заболевания.
Общая симптоматика васкулита
Заболевание отличает достаточно специфическая симптоматика:
- появление сыпи и геморрагических высыпаний (сыпь может выглядеть как прозрачные пузырьки, заполненные кровяной жидкостью);
- одновременно с этим наблюдаются признаки интоксикации – повышение температуры, головные и суставные боли;
- зуд пораженной поверхности (относительно не часто).
Диагностика васкулита
Диагностика заключается в проведении следующих анализов:
- исследование крови и мочи;
- биопсия ткани (наиболее эффективное исследование).

Лечение васкулита
Лечение заболевания должно проводиться под наблюдением врача- дерматолога. Как лечить васкулит? Какова длительность курса медикаментозной терапии? Точного ответа на эти вопросы нет, поскольку здесь все будет зависеть исключительно от индивидуальных особенностей организма человека.
Интенсивное медикаментозное лечение проводится до появления первых положительных результатов, полученных в ходе лабораторных исследований. Дальнейшее лечение – в течение следующих нескольких месяцев заключается в приеме препаратов поддерживающей терапии.
Лечение васкулита нижних конечностей предусматривает комплексный подход. Терапия может включать прием следующих категорий лекарственных препаратов:

При необходимости могут использоваться методы аппаратной детоксикации организма:

- плазмаферез;
- гемосорбция;
- внутривенное введение специальных растворов;
- фотогемотерапия.
Наружное лечение высыпаний при васкулите нижних конечностей проводится при помощи мазей. Здесь используются препараты ускоряющие процессы эпителизации поврежденных тканей, а также ранозаживляющие средства:
При васкулите нижних конечностей рекомендуется:

- придерживаться диетического питания;
- отказаться от курения;
- нельзя долго находиться на ногах;
- принимать только теплые ванны.
Профилактика заболевания
Профилактические мероприятия заключаются в соблюдении следующих рекомендаций:
- избегать сильного переохлаждения организма;
- исключить чрезмерные физические нагрузки;
- отказаться от курения и приема алкоголя;
- исключить вероятные аллергены;
- заниматься укреплением иммунной защиты организма;
- избегать стрессовых ситуаций;
- соблюдать режим труда/отдыха;
- принимать витамины.
В период заболевания необходимо соблюдать диету, полностью исключающую любые продукты, которые могут вызвать аллергию.
Читайте также:


